Очень сильно чешется копчик что это может быть
Обновлено: 27.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в заднем проходе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль, возникающая в области заднего прохода (ануса), сопровождается существенным дискомфортом, а ее интенсивность объясняется наличием здесь значительного количества нервных окончаний.
Разновидности боли в заднем проходе
Болезненные ощущения в области заднего прохода могут характеризоваться как тупые и ноющие, обжигающие, резкие, пронзающие, спазмические, иррадиирующие в нижнюю часть живота, копчик и промежность. Часто врач может поставить предварительный диагноз на основании характера боли.
Боль может беспокоить при ходьбе, долгом нахождении в положении сидя, в момент акта дефекации и сразу после него.
Возможные причины боли в заднем проходе
Основными причинами боли в области заднего прохода являются заболевания прямой кишки. Оценка их распространенности выводит на первое место геморрой. Начальными симптомами геморроя служат чувство неполного опорожнения после дефекации, дискомфорт и зуд в анальном отверстии.
Боль при геморрое появляется только при осложнении заболевания - выпадении и тромбозе геморроидального узла.
Развитие геморроя вызывают наследственные факторы, а также неправильный образ жизни, нерациональное питание, некоторые заболевания, например цирроз печени. Длительное пребывание в сидячем положении, горячие ванны, подъем тяжестей, тесная одежда – все эти факторы приводят к венозному застою в области малого таза и формированию геморроидальных узлов. Если при этом каловые массы имеют плотную консистенцию из-за недостатка жидкости и растительных волокон в пище, то акт дефекации сопровождается длительным натуживанием, которое, в свою очередь, способствует выпадению узлов в просвет прямой кишки.
Выпячивание или выпадение геморроидальных узлов, их ущемление сопровождаются чувством тянущей боли, распирания, зуда. Симптомы усиливаются после острой пищи, тяжелого физического труда, подъема тяжестей. Разрыв сосудов ведет к упорным кровотечениям, при этом на каловых массах хорошо заметны сгустки алой крови. Длительно протекающее заболевание приводит к появлению боли в заднем проходе при любой физической нагрузке, нахождении в вертикальном положении или при ходьбе.
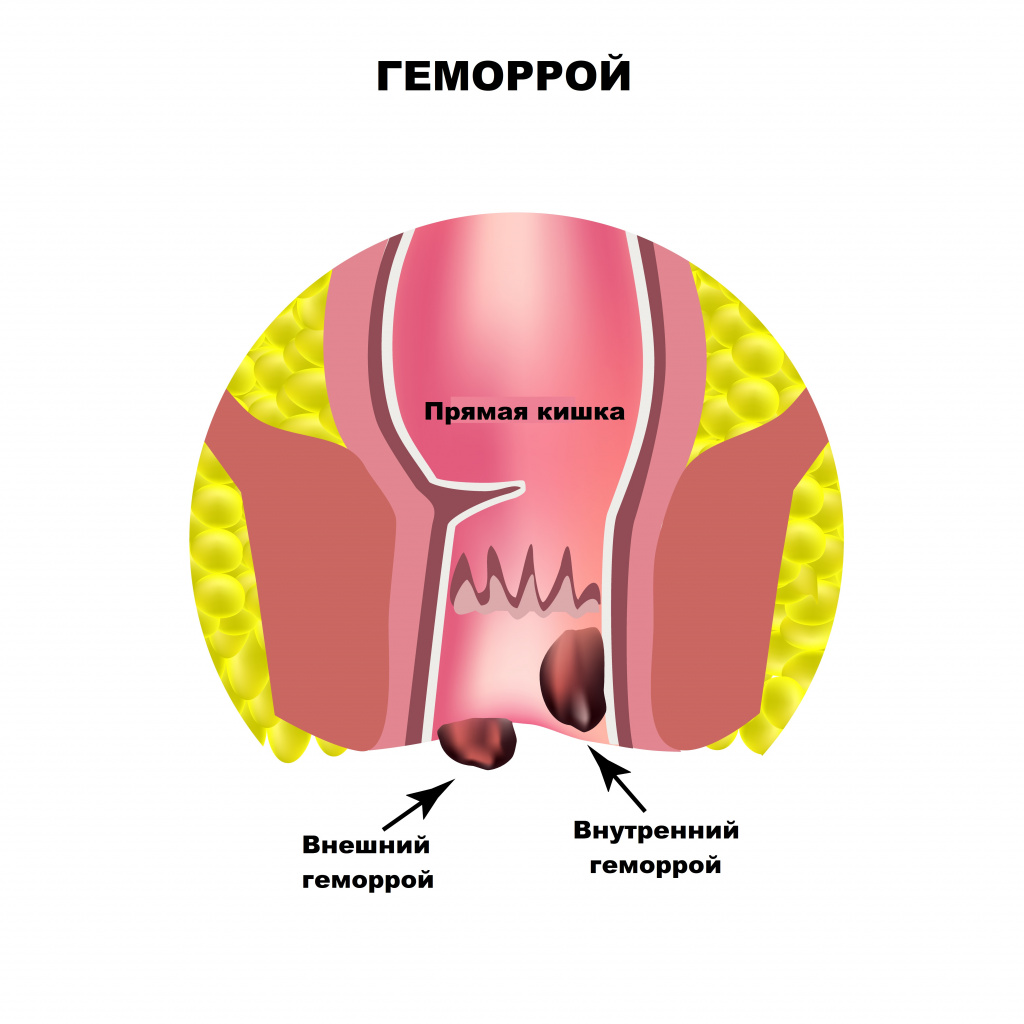
Среди заболеваний, вызывающих боль в заднем проходе, второе место занимает сфинктерит – воспаление слизистой оболочки круговой запирательной мышцы. Сфинктерит чаще всего развивается на фоне заболеваний желудочно-кишечного тракта: панкреатита, язвенной болезни желудка и двенадцатиперстной кишки, хронических гастритов и дуоденитов, синдрома раздраженной прямой кишки. Запор или понос, сопровождающие эти заболевания, повышают риск развития воспалительных процессов в прямой кишке. В начальной стадии заболевания пациенты жалуются на боль в заднем проходе, жжение и зуд, которые усиливаются при дефекации. Затем возникают ложные позывы к дефекации и гнойные выделения из заднего прохода, поэтому на каловых массах обнаруживается пенящаяся слизь либо гной. Иногда боль может отдавать в промежность и соседние органы.
Третье место по распространенности заболеваний прямой кишки, которые дают сильные и упорные боли в заднем проходе, занимают трещины прямой кишки. Для этой патологии характерна боль во время дефекации и после нее, возможно выделение небольшого количества крови.
К появлению трещин могут приводить застойные явления в сосудистой сети, нарушение нервно-мышечной регуляции, травмы. Последние чаще всего обусловлены повреждением слизистой оболочки кишки твердыми каловыми массами.
Часто трещины сочетаются с геморроем, что сопровождается выпадением узлов и более обильным кровотечением. Сочетание этих состояний приводит к формированию порочного круга: боль во время дефекации вызывает спазм мышц сфинктера заднего прохода, а спазм усиливает боль. Незначительные кровотечения вследствие анальной трещины возникают во время или после дефекации. При отсутствии своевременного лечения болезнь приобретает хронический характер и сопровождается воспалением окружающих тканей. Иногда трещина приводит к возникновению свища (фистулы) – патологического хода между прямой кишкой и поверхностью кожи около анального отверстия.
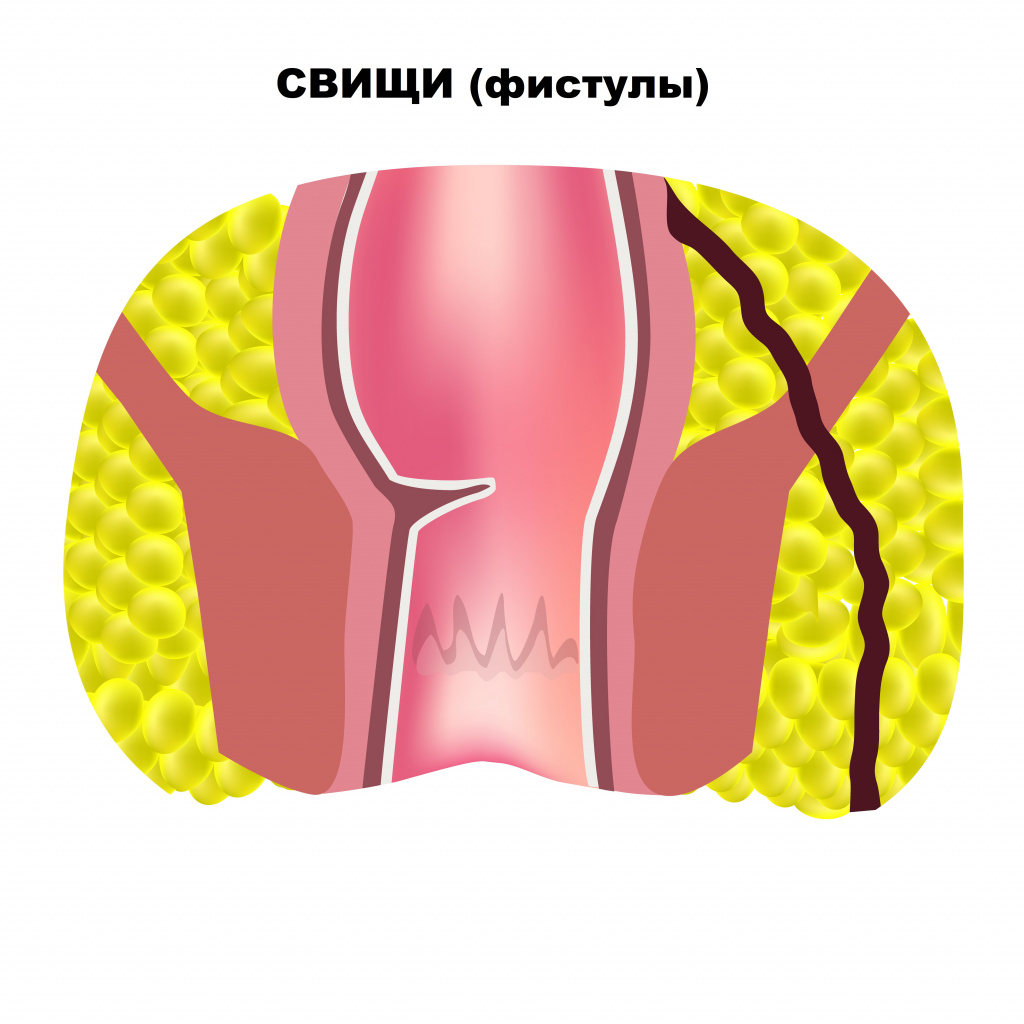
К формированию свища прямой кишки приводит также парапроктит. Это острое воспаление тканей, окружающих прямую кишку.
О парапроктите свидетельствует усиление боли, возникновение припухлости в области заднего прохода, повышение температуры тела до 38°C и выше.
Свищ может не закрываться несколько месяцев, а потом рецидивировать.
Злокачественные опухоли, формирующиеся в анальной области, характеризуются ярко выраженной симптоматикой: алой кровью в кале, примесью слизи, болью в заднем проходе (сначала во время дефекации, а потом в течение всего дня), отдающей в половые органы, бедро, низ живота. Клинические симптомы геморроя и злокачественных опухолей схожи между собой.
Боль в заднем проходе не обязательно связана с заболеваниями прямой кишки. Ее причиной могут стать патологии смежных органов и тканей, в частности, эпителиальный копчиковый ход, который проявляется болью в области крестца лишь в случае воспаления. Это образование формируется в период эмбрионального развития и представляет собой узкий канал, выстланный эпителием, внутри которого находятся волосяные луковицы и сальные железы.
Еще одна причина боли в заднем проходе - кокцигодиния – воспаление в области копчика.
В значительной доле случаев кокцигодиния представляет собой спазм глубоких мышц тазового дна в результате раздражения болевых рецепторов окружающих тканей при радикулопатиях, тяжелых родах, воспалительных заболеваниях органов малого таза. Боль в области заднего прохода появляется при определенном положении тела, во время наклонов или акта дефекации.
Боль в заднем проходе характерна и для простатита. При остром простатите помимо острой боли в промежности, паху и в области заднего прохода возможны повышение температуры тела, болезненные мочеиспускание и дефекация. Однако чаще простатит развивается постепенно, приобретая хроническую форму. При этом пациента беспокоят те же симптомы, но их выраженность значительно снижена.
Диагностика и обследования при боли в заднем проходе
Диагностика начинается с тщательного опроса пациента, в ходе которого врач уточняет интенсивность, продолжительность и характер болевого синдрома, предшествующие и сопутствующие заболевания. Кроме того, в обязательном порядке врач дает направления на клинический и биохимический анализы крови, общий анализ мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Статьи
Одна из самых деликатных проблем — невыносимо чешется копчик. Несмотря на повседневное возникновение ситуации, возгорание в этой области может указывать на серьезные проблемы. Но прежде чем грешить на здоровье, следует обратить внимание на гигиену.

Очень часто встречается зуд и характерное покраснение в области копчика:
- при длительном сидении из-за близости ануса;
- В жаркие дни с обильным потоотделением;
- Это становится следствием пренебрежения элементарным мытьем после дефекации.
Решение простое — внимательно следите за чистотой этой чувствительной зоны. Если соблюдены все гигиенические требования, но неприятные симптомы не проходят, велика вероятность развития следующих видов заболеваний:
- аллергия,
- Инфекции
- дерматологический,
- генетический.
Аллергические реакции
Этот тип реакции не локализуется в одном месте: дискомфорт обычно распространяется по всему телу. Раздражители могут включать определенные продукты и лекарства, пыльцу, пыль, одежду из натуральной или синтетической шерсти. Вариант аллергии — крапивница, похожая на ожог крапивой. Если причина связана с внешним раздражителем, первое, что нужно сделать, — это прекратить контакт с ним.
Герпетический тип инфекции
Этот тип инфекции возникает в результате контакта с носителем герпеса, в том числе при половом акте. На коже появляются небольшие волдыри с характерным покраснением. Заболевание неизлечимо, симптомы исчезают в течение десяти дней, но при снижении иммунитета они появляются снова. Герпес может быть вариантом непатогенной инфекции. Красное пятно округлой формы с четко очерченными краями. Это вызвано тем, что грибок распространяется на трещины или царапины в области копчика.
Варианты дерматозов
Еще один вариант поражения кожи, который может быть нейроаллергическим. Симптомы такие же, как и в предыдущих случаях, кожа будет чесаться, шелушиться, чесаться, покраснеть. Экзема и псориаз — одни из самых распространенных копчиковых поражений. Для первого характерно:
- Отек,
- Покраснение,
- покраснение, сыпь и зуд.
Формы на коже быстро переходят от сухости к появлению прыщиков и пролежней. Причин много, но в большинстве случаев все сводится к ослабленной иммунной системе. Последнее касается и псориаза:
- он начинается с небольших неровностей кожи;
- Со временем они сливаются в постоянные пластины;
- Кожа на пораженных участках трескается, шелушится и зудит.
Генетические патологии
Эти заболевания врожденные, но в какой-то степени они могут вас не беспокоить. Обострение наступает при ослаблении иммунной системы в посттравматический период. Наиболее часто упоминаемые заболевания в этой группе — эпителиальный покров и кожная киста.
Эпителиальный ход
В специальной литературе данная патология определяется как преимущественно мужская. Его общий признак — обильный рост волос вокруг копчика. Физически это подкожный канал, который проходит вдоль позвоночника. Воспаление в посттравматическом периоде вызывает наибольшее беспокойство. Об обострении говорят зуд, покраснение, неприятные выделения. При отсутствии лечения могут возникнуть серьезные осложнения:
- образование свищей;
- Инфекция промежности с другими частями тела;
- В редких случаях это может привести к раку.
Дермоидная киста
Еще одна врожденная патология — это полостное образование, содержащее гнойную жидкость. До обострения практически не ощущается. Болезненные симптомы появляются, когда прием добавок достигает максимума. Помимо зуда и боли проявляется припухлостью, лихорадкой, недомоганием и общей слабостью. Улучшение наступает, когда полость открыта и выходит гной. Как и в предыдущем случае, это может вызвать раковую опухоль.
Профилактические мероприятия
Многие из перечисленных выше проблем неизлечимы, но тревожные симптомы можно свести к минимуму. Для этого достаточно не забывать о регулярных посещениях врача,не пренебрегайте простыми профилактическими рекомендациями. К ним относятся:
- регулярная гигиена;
- Отказ от вредных привычек, негативно влияющих на иммунную систему;
- Напряженные тренировки во время напряженного сидения;
- профилактические осмотры у дерматолога;
- обследование на наличие герпетической инфекции в организме;
- Адекватная диета, назначенная врачом.
Как лечить
Если обострения не удалось избежать или симптомы выявляются впервые, первым делом следует обратиться к терапевту, который направит вас к нужному специалисту.
Самолечение не принесет желаемого эффекта, в худшем случае осложнит течение болезни. Первым делом ставится диагноз, затем пациент будет обследован, после чего будет назначено соответствующее лечение.
При сильной боли, когда нет медицинской помощи, можно попробовать снять болевой синдром самостоятельно, уменьшить отечность и покраснение с помощью медицинских препаратов или народных средств. В первом случае можно использовать, например, обезболивающие и противовоспалительные мази, гели, таблетки:
- Диклофенак,
- Быстрый гель,
- Индометацин,
- Ибупрофен,
- Финалгон.
Отвары и растворы
Для компрессов, растираний и купаний используются отвары трав, растворы из натуральных компонентов, которые есть под рукой. Во время нанесения используйте мягкие салфетки или салфетки. Растворы и отвары из:
- прополис;
- уксус и мед;
- березовый деготь и масло;
- Червь;
- Голубая глина;
- водка и мед;
- ростки картофеля;
- Йод;
- пихтовое масло;
- сок редьки;
- камфорный спирт.
Это далеко не полный список, есть еще много народных средств. Однако, чтобы использовать их правильно, вы должны знать правила и последовательность, в которой они применяются. При отсутствии такого опыта перед посещением врача лучше запастись известными обезболивающими, которые помогут дождаться необходимой медицинской помощи.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Алексей, а какой тип это может быть? И какие таблетки необходимо будет принимать? Буду очень благодарна за ответ

Какой тип можно установить точно по анализу.
Но если высыпания не в области гениталий, то вероятнее всего это ВПГ 1.
Можно таблетки ацикловир, герпевир.

Здравствуйте! У мужа дерматит, пузырьков, характерных для герпеса я не наблюдаю. Папулы, гиперемия, шелушение.
Пусть смазывает мазью Акридерм 2 раза в день.

Здравствуйте! Это простой герпес.Высыпания смазывайте зеленкой.Противовирусная терапия при таком течении заболевания не нужна


Добрый вечер ! Это не герпес , на фото нет пузырьков с жидкостью . Это аллергический контактный дерматит, лоратадин по 1 таблетке в сутки , крем элаком 2 раза в день, гипоаллергенная диета,

Добрый день я врач дерматолог венеролог !это не герпес не переживайте ,это аллергический дерматит принимайтет кларитин по 1 таблетке в день на ночь , крем комфодерм к (не волнуйтесь он безопасен, назначаю детям с 2 месяцев) и конечно муж должен соблюдать гипоаллергенную диету ,алкоголь исключить совсем и кофе тоже ,это место не мочить !) Удачи )
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Екатерина, добрый день. Так и хотела - не нашла вопрос в перечне на сайте. Только через почту удалось найти.




Галимат, добрый день. Так и хотела - не нашла вопрос в перечне на сайте. Только через почту удалось найти.




Оксана, зуда, говорит, нет, боли тоже, говорит, нет. Но он в принципе очень терпеливый, поэтому, не знаю.
Но не видела, чтобы чесал. Заметила только потому что случайно вошла, когда одевался после душа. Чтобы чесал, или проявлял беспокойство, не видела.

Здравствуйте Анна
Это раздражительный контактный дерматит.
Для лечения посоветовал бы крем Акридерм ГК 2 раза в день на 7-10 дней.
Михаил, спасибо большое! Как я рада, что все пока сходятся во мнении, что всего лишь натертость. Я испугалась что-то.


Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
Что такое кокцигодиния? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавриловой Татьяны Александровны, проктолога со стажем в 14 лет.
Над статьей доктора Гавриловой Татьяны Александровны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Кокцигодиния, или анокопчиковый болевой синдром — это группа заболеваний, объединённых таким симптомом, как боль в заднем проходе, области промежности и копчике, которая может иррадиировать в крестец, ягодицы и половые органы. Эти боли могут беспокоить человека в течение всей жизни, временно пропадая и возвращаясь. Заболевание часто является хроническим.
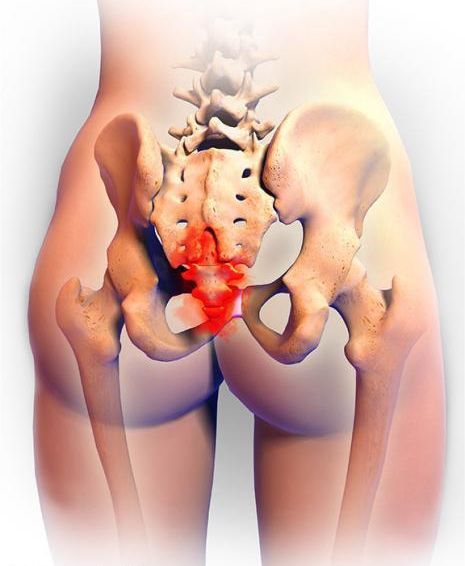
Копчик — самый нижний конечный фрагмент позвоночника. Он представляет собой слияние 4-5 позвонков, прикреплённых к крестцовому отделу посредством хрящевого диска. Особенностью это соединения является отсутствие между позвонками желеобразной структуры — пульпозного ядра. Поэтому в норме движение в суставе отсутствует, а основная причина проявлений болей при данном заболевании — повреждение, ущемление нервов, расположенных в копчиковой и крестцовой зоне.
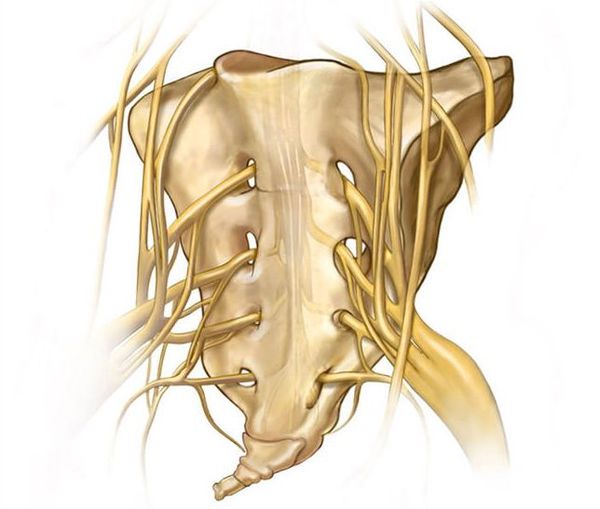
Характер причин данной патологии до сих пор неточен [1] . Пусковыми механизмами кокцигодинии могут быть:
- опухолевый процесс в крестцово-копчиковой области: метастазы опухоли , первичный рак, доброкачественные опухоли по типу хондромы, пресакральная киста;
- роды, осложнённые крупным плодом;
- ортопедические дефекты малого таза: врождённые патологии развития спинного мозга (незарастание дужки позвонка, дисплазия тазовых костей), а также приобретённые, т. е. посттравматические;
- ишемизация (уменьшение кровоснабжения) копчикового, пресакрального нервного сплетения;
- артрит, остеохондроз , возникновение кальцификатов (отложений солей кальция) в крестцово-копчиковом сочленении [5] ;
- воспалительные процессы в пространстве малого таза: проктиты, уретриты , простатиты , сальпингоофориты (воспаление яичников и маточных труб );
- хирургическое вмешательство на органах малого таза и промежности [2] .
Выделяют также идиопатическую кокцигодинию, т.е. не связанную с другими патологическими состояниями. Важную роль в её возникновении играет эмоциональное напряжение и стрессы.
Кокцигодиния чаще встречается у женщин, что можно объяснить гендерными особенностями строения (широкий таз и большая его ротация), а также детородными функциями (осложнённые роды). Она часто сочетается с заболеваниями органов малого таза, такими как простатит, эндометриоз , цистит и др. Данные пациенты длительное время наблюдаются у уролога, гинеколога, проктолога и хирурга.
Часто боли возникают у людей, вынужденных длительное время находиться в положении сидя: бухгалтеров, программистов, офисных работников. Это связано с дегенеративными изменениями и статической деформацией копчика.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кокцигодинии
Проявляется кокцигодиния болевым синдромом тупого, ноющего, распирающего, тянущего, монотонного характера в области копчика с иррадиацией в ягодицы, промежность, половые органы и крестец. Сила боли может меняться в зависимости от положения тела больного: усиливается при положении сидя (особенно на жёсткой поверхности), уменьшается при ходьбе, проявляется порой в положении лёжа, в ночное время, при чихании, кашле, физических нагрузках, занятиях спортом или сексе. Часто проявляется при дефекации в связи с растяжением ампулы прямой кишки газами и каловыми массами. Иногда пациент испытывает временное облегчение после опорожнения кишечника [3] .
Больной становится осторожным в движениях, в положении сидя чаще перемещает вес тела на одну ягодицу, передвигается плавно. Такие изменения при нагрузке на мышцы и суставы влекут за собой сколиотические изменения позвоночника, деформацию суставов, перенапряжение мышц.
Из-за постоянного болевого синдрома меняется и настроение человека, появляется страх, депрессия , раздражительность, бессонница , утомляемость, снижение трудоспособности. Нередко проявление болей сопровождается вегетативными реакциями: повышением потоотделения, периферическим приходящим ангиоспазмом (спазмом сосудов), диареей, рвотой.

Заболевание носит хронический характер, обострения провоцируются стрессовыми ситуациями, общим переохлаждением, чрезмерной или непривычной физической нагрузкой. Существует сезонность заболевания.
Патогенез кокцигодинии
Слово "копчик" происходит от древнегреческого слова "κόκκυξ" — "кукушка", что говорит о его клювовидной форме. Ранее в области копчика был хвост, с помощью которого человек мог цепляться за ветви. Также хвост служил органом равновесия, с его помощью распределялась нагрузка на кости и мышцы таза. Человеческие эмбрионы до сих пор на определённом этапе развития имеют хвост, который потом перестаёт выступать над поверхностью тела.
Основные роли копчика:
- Крепление мышц и связок, которые принимают участие в работе органов малого таза: мочевого пузыря, влагалища, прямой кишки, матки, предстательной железы. К ним относятся прямокишечно-копчиковая, крестцово-седалищная связки, несколько крестцово-копчиковых связок, копчиковая мышца, мышца, поднимающая анус, волокна ягодичной мышцы, элементы тазового апоневроза. Опосредовано копчик связан с твёрдой мозговой оболочкой, а непарный вегетативный ганглий расположен на уровне крестцово-копчикового соединения.
- Крепление ягодичных мышц, которые участвуют в разгибательно-сгибательном движении, подвижность тазобедренных суставов.
- Участие в родовом процессе женщины: расхождении тазового дна и формировании родового пути.
- Опора для позвоночного столба.
Особенностью крестца и копчика является губчатое строение их костной ткани. Она состоит из разнонаправленных костных пластинок с обильным кровоснабжением. Это строение обеспечивает лёгкость конструкции, поддерживающей все органы малого таза.
Боли в копчике возникают при спастических и тонических изменениях в мышцах малого таза. Происходит это из-за патологии крестцово-копчикового сплетения, изменений в области суставов, мышц и костей. Часто это связано с прежним травмированием, которое ведёт к развитию фиброзных процессов (образованию рубцов) и миозиту леваторов — мышц, поднимающих задний проход [4] . Данные изменения провоцируют причины, указанные выше:
- крупный плод во время родов травмирует крестцово-копчиковый сустав;
- ортопедические дефекты малого таза приводят к изменению осевой нагрузки скелета;
- нарушение кровоснабжения копчикового, пресакрального нервного сплетения ведёт к спастическим и тоническим изменениям мышц малого таза;
- появление остеохондроза и кальцификатов в крестцово-копчиковом соединении ведёт к нарушению мобильности [5] ;
- воспаление в области малого таза ведёт к нервальным раздражениям и тоническим реакциям в мышцах малого таза. Появляется гипертонус мышц, триггерные точки;
- операция, связанная с органами малого таза или промежности, может привести к фиброзу и, как следствие, кокцигодинии.
Существует процент пациентов, у которых появление анокопчикового болевого синдрома не связано ни с одним из перечисленных патогенетических процессов. В связи с этим вопрос проявления кокцигодинии до сих пор актуален, а этиопатогенитические факторы изучены не полностью.
Классификация и стадии развития кокцигодинии
Единой классификации кокцигодинии на сегодняшний день не существует. Мы рассмотрим самые распространённые из них.
Аминев А. М. в 1969 году составил классификацию кокцигодинии, основанную на причинах её возникновения [11] . Он выделил четыре группы заболевания:
- идиопатическая кокцигодиния — нет чёткой связи с патологическими процессами в тканях в области крестца и копчика;
- посттравматическая кокцигодиния — падения на копчик, переломы, смещение;
- вторичная кокцигодиния — связана я воспалительными процессами в органах малого таза;
- спинальная кокцигодиния — возникает при поражениях в спинном мозге и его оболочках.
Через шесть лет Перов Ю. А. предложил классификацию, которая стала пользоваться большей популярностью, особенно среди врачей общей практики [4] . Он также разделял болезнь по этиопатогенетическим признакам:
- травматическая кокцигодиния — возникает при падении на копчик, переломах, смещениях;
- воспалительно-токсическая кокцигодиния — является следствием воспаления органов малого таза;
- нейродистрофическая кокцигодиния — проявляется при поражениях в спинном мозге и его оболочках;
- идиопатическая кокцигодиния — нет чёткой связи симптомов болезни с патологическими процессами в тканях крестцово-копчиковой области.
Антадзе А. А. в 1986 году структурировал данное заболевание по-иному, предложив объединить некоторые группы причин:
- нейродистрофическая кокцигодиния — является последствием травм, остеохондроза, врождённых пороков развития;
- воспалительно-токсическая кокцигодиния — разнообразные патологические процессы, протекающие в органах малого таза;
- сосудистая кокцигодиния — возникает при ишемизации, атеросклерозе , сахарном диабете;
- идиопатическая кокцигодиния — нет чёткой связи с патологическими процессами в тканях крестцово-копчиковой области [4] .
Существенных отличий в предложенных классификациях нет. В настоящее время доктор на своё усмотрение определяет, какой из них пользоваться.
Осложнения кокцигодинии
Частота осложнений при кокцигодинии составляет не более 5 % [4] . Длительный ноющий болевой симптом заставляет пациентов обращаться за медицинской помощью, не доводя ситуацию до пика. Однако на фоне доминанты боли могут возникать функциональные расстройства органов малого таза и порой даже брюшной полости, такие как поллакиурия (учащённое мочеиспускание ) , запоры, диарея, рвота.
В связи с неравномерным распределением веса при опоре в положении сидя возникает асимметрия, ведущая к сколиотическим изменениям позвоночника (сколиозу), идёт нагрузка на суставы малого таза и нижних конечностей.
На фоне длительного болевого синдрома возникает депрессия и страх "неизлечимого заболевания". Периодически возникающие фобические состояния порой требуют специализированной психотерапии.
В литературе зафиксированы случаи образования хронических язв на ногах на фоне ангионевроза (нарушение иннервации сосудистой стенки) нижних конечностей, причём боли, начинаясь в крестцово-копчиковой области, распространялись на стопы.
У пациента меняется характер передвижения в пространстве, меняется походка. Человек передвигается в полусогнутом положении мелкими шагами, будто между ног он несёт какой-то предмет. Описаны случаи настолько выраженной острой и длительной боли, что пациент не мог передвигаться, приседать, сгибать нижние конечности [10] .
Диагностика кокцигодинии
Для диагностики кокцигодинии крайне важно собрать анамнез, уточнить характер болей. Часто выявляются давние забытые травмы, падение на копчик, трудные роды крупным плодом, хирургические вмешательства в малом тазу (например, удаление кисты яичника, устранение опущения влагалища и множество других). Эти данные позволяют предположить патогенез процесса и в дальнейшем выбрать точки воздействия на симптом боли [6] .
В обязательный перечень исследования входит ректальный пальцевой осмотр. При кокцигодинии проявляется болезненность при исследовании в области копчика, определяется тугой тяж (шнуровидное уплотнение) крестцово-остистой связки. Данное исследование позволяет оценивать состояние мышц малого таза, присутствие в них гипертонуса (перенапряжения).
Также всем назначается ректороманоскопия — исследование слизистой оболочки прямой кишки и иногда части сигмовидной кишки с помощью ректороманоскопа. Его проведение необходимо для исключения патологии прямой кишки, а также определения наличия опухолей. Ректороманоскопия должна выполняться на пустой желудок. Перед исследованием кишечник нужно очистить с помощью клизм.
Кроме того, пациентам назначается рентгенография крестцово-копчикового отдела позвоночника в двух проекциях. Часто с помощью данного метода визуализации можно определить посттравматический подвывих копчика, дегенеративные изменения в крестцово-копчиковом диске, склероз или спондилёз [7] . Для более точной диагностики выполняется КТ или МРТ малого таза, которые позволяют выявить отёк тканей у копчика.
В неясных случаях возможно дополнительно привлечение других методов диагностики. К ним можно отнести:
- ирригографию — рентгенологическое исследование кишечника с введением в него контрастного вещества;
- дефекографию — оценка процесса дефекации путём введения в кишечник контрастного вещества под рентген-контролем;
- манометрию — измерение давления в исследуемых органах пищеварительного тракта.
Диагноз кокцигодинии порой требует исключения заболеваний органов малого таза, поэтому пациент консультируется с урологом, гинекологом на наличие хирургических вмешательств, миомы тела матки, а также с ревматологом на наличие коксартрозов (воспаления тазобедренных суставов ) , синовитов малого таза (множественного воспаления суставов ) . Также в обязательном порядке проводится ультразвуковое исследование.
Лечение кокцигодинии
Данное заболевание крайне плохо поддаётся лечению. Результат терапии часто зависит от причины проявления болей. Хороший эффект даёт именно комплексная терапия.
К формам лечения можно отнести:
- медикаментозную терапию;
- мануальную терапию;
- физиотерапию;
- оперативное лечение [9] .
Медикаментозная терапия
Основная группа препаратов данного вида лечения — это нестероидные противовоспалительные средства (НПВС). Они не только борются с воспалением, но и позволяют устранить боль. Их желательно вводить ректально, т. е. использовать в виде свечей или микроклизм.
Не последнее место в лечении кокцигодинии занимают препараты группы миорелаксантов. Они позволяют снизить тонус мышц. Применяют антидепрессанты, так как они пролонгируют и усиливают действие обезболивающих средств. Также их принимают в связи с тем, что на фоне постоянной боли возникают фобии и депрессивный синдром.
Мануальная терапия
Определённой эффективностью обладает массаж спазмированных мышечных структур, в том числе и через прямую кишку, определение триггерных точек. Мануальные врачебные манипуляции направлены на снятие спастических явлений. Хороший результат даёт акупунктура (иглорефлексотерапия). Её лечебный эффект связан с непосредственным влиянием на иннервацию и кровоснабжение мышц путём воздействия на тонус сосудов [8] .

Физиотерапия
В комплексной терапии кокцигодинии также широко используются физиотерапевтические методики [8] . К ним относятся:
- электрофорез с новокаином — введение в организм лекарственного средства путём воздействия на кожу слабого электрического тока;
- ректальная дарсонвализация — воздействие высокочастотного тока на триггерные зоны;
- лазеротерапия.
При системном подходе они ускоряют процесс расслабления тонической мускулатуры мышц тазового дна.
Хирургическое лечение
Операция при кокцигодинии проводится только в случае перелома или вывиха копчика, а также при неэффективности консервативной терапии. Видов оперативного лечения существует несколько. Самые распространённые — кокцигэктомия (удаление копчика) и ламинэктомия (удаление части копчика). В последнее время операции проводятся путём локального радиочастотного воздействия (радиочастотной абляции).
Лечение кокцигодинии, особенно хронической, протекающей длительное время, требует большого терпения от больного и от врача. Многое зависит от доверия пациента: ему необходимо объяснять, что процесс является доброкачественным, призвать к спокойствию и терпению.
Прогноз. Профилактика
Проблема кокцигодинии на современном уровне решена не полностью. Часто результаты лечения многофакторны и зависят от причины возникновения заболевания.
Так как болезнь является хронической, сезонной, провоцируется физическим воздействием или стрессовой ситуацией, пациентам требуется наблюдаться у проктолога, невролога и время от времени проходить курс назначенной терапии [10] .
Порой длительный болевой синдром и стойкие спастические, а затем и дегенеративные изменения в структурах малого таза меняют осевую нагрузку, влияют на органы не только малого таза, но и брюшной полости. Лечение, не приносящее эффекта продолжительный период, может привести к изменениям в личности: возникают фобии , проявляется депрессия, страдает вегетативная нервная система, что сказывается на работе всего организма.
В профилактике заболевания большую роль играет образ жизни. Необходимо донести до больного о необходимости соблюдения правильного расположения при положении сидя, а также перерывов в работе. Большую роль играет лечебная физкультура, которая правильно задействует мышцы скелета.
Своевременное обращение к доктору при падениях, травмах в области малого таза ведёт к быстрому купированию процессов локального воспаления, и, как следствие, уменьшает возможность образования рубцов и спастических изменений в малом тазу.
Правильное ведение родов и беременности, умение вовремя распознать клинически узкий таз минимизирует возможность травматизации тканей копчика.
Профилактические беседы о правильной осевой нагрузке на позвоночник, проводимые в школе и на больших предприятиях, могут помочь людям сформировать правильные привычки, а значит снизить вероятность развития дегенеративных процессов в малом тазу и предотвратить возникновение кокцигодинии.
Читайте также:

