Обследования при пупочном свище
Обновлено: 23.04.2024
Диагностика наружного кишечного свища. Методы исследования
О локализации свища в какой то мере можно судить по характеру отделяемого. При тонкокишечных свищах отделяемое из свищей жидкое, имеет характерную желтовато-коричневатую окраску Чем быстрее начинается обильное истечение кишечного химуса через свищ после приема пищи, тем выше уровень свища. Поступление из свища прозрачного желчного содержимого обычно бывает при свищах двенадцатиперстной или тощей кишки. Отделяемое из дистальных отделов подвздошной кишки более густое, кашицеобразного характера, светло-коричневого цвета и, как правило, не имеет резкого неприятного запаха.
В тех случаях, когда кишечный свищ открывается в гнойную полость, отделяемое из раны гнойного характера с примесью кишечного химуса.
Для толстокишечных свищей более характерно густое, имеющее вид сформированного кала содержимое с характерным запахом. Подтвердить диагноз можно, назначив больному очистительную клизму, во время которой вода, вводимая в прямую кишку, обильно вытекает в рану.
Обычно появление из раны или брюшной полости желто-коричневого или коричнево-зеленоватого цвета содержимого говорит о наличии кишечного свища. В сомнительных случаях прием per os окрашенной жидкости — молока, водного раствора метиленового синего, бриллиантовой зелени, и появления соответствующей окраски содержимого в ране убедительно доказывает наличие кишечного свища. По скорости выделения красителя из свища можно косвенно судить о высоте и локализации кишечного свища.
Мы считаем, что метод с приемом красителей малоинформативен, и применение его в качестве основного метода оценки уровня и локализации свища нецелесообразно. Мы многократно наблюдали, как у тяжелых лежачих больных бариевая взвесь, принятая per os, длительно, иногда более 2 часов, задерживается в желудке до начала эвакуации контраста в двенадцатиперстную кишку.
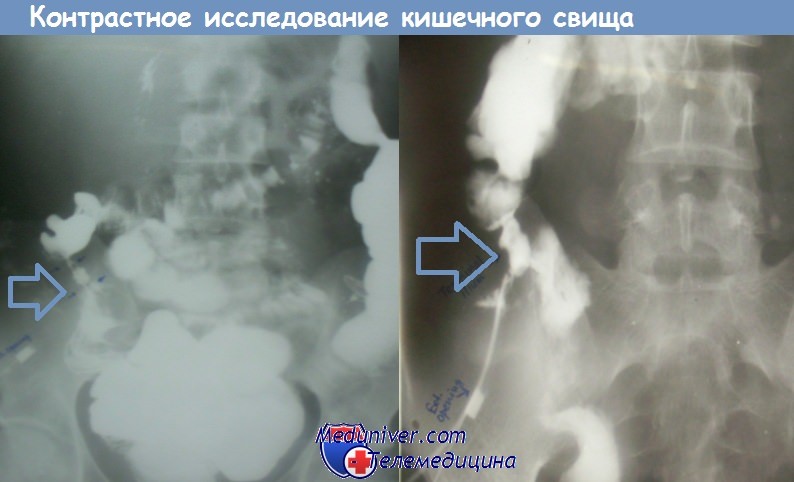
Контрастное исследование кишечного свища, сообщающегося с подвздошной кишкой
Рентгеноконтрастное исследование желудочно-кишечного тракта с водорастворимым контрастным веществом или жидкой взвесью сернокислого бария более информативно и позволяет провести качественную оценку кишечника больного с кишечным свищем. При трубчатых свищах целесообразно использовать водорастворимые контрастные вещества. При губовидных и несформированных кишечных свищах мы используем жидкую взвесь сернокислого бария.
Чаще всего таким больным выполняют рентгенографию пищевода и желудка, пассаж бариевой взвеси по кишечнику, ирригоскопию. С помощью пассажа сульфата бария по кишечнику можно установить локализацию и принадлежность кишечного свища к толстой или к тонкой кишке, однако эти исследования чаще всего оказываются малоинформативными, т.к. не позволяют четко визуализировать и локализовать расположение кишечных петель выше и ниже свища.
При определяемом визуально свищевом отверстии наиболее информативна прямая фистулоэнтерография с последователым контрастированием обоих устьев кишки, несущей свищ. Для этого контрастное вещество вводим по катетерам Фолея с раздутыми блокирующими баллонами, предварительно введенными через свищ в оба устья кишки.
Для фистулоэнтерографии мы всегда используем жидкую взвесь сульфата бария, а введение контраста проводим до тех пор, пока точно не удается установить принадлежность кишки к приводящим (по попаданию контраста в двенадцатиперстную кишку и желудок) и отводящим (по попаданию контраста в слепую кишку) отделам относительно кишечного свища. На заполнение тонкой кишки при таком исследовании может быть использовано более 0,5 литра контрастного вещества.
Для этого исследования мы используем зонд Блэкмора, конец которого с нижним баллоном заводим при фиброгастродуоденоскопии в двенадцатиперстную кишку. Дистальный баллон зонда раздуваем 50—60 мл жидкости. После раздувания баллона гастроскоп извлекаем.
Эндоскопическое исследование необходимо использовать для диагностики внутренних свищей. В некоторых случаях наружных кишечных свищей информативно бывает как стандартное эндоскопическое исследование кишечника (эзофагогастродуоденоскопия, колоноскопия), так и эндоскопическое исследование через свищ.
Таким образом, алгоритм диагностических мероприятий у больного с кишечными свищами должен быть направлен на определение количества и локализацию кишечных свищей, местоположения свищевого отверстия, определение объема потерь кишечного химуса, состояния приводящего и особенно отводящего отделов кишечника. Особенно важны данные о проходимости отводящего участка кишечника, а также о топографии и локализации (относительно раны и свищевого отверстия) отводящего и приводящего отдела кишки, несущей свищ.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
МКБ-10


Общие сведения
Точные статистические данные по распространенности свищей пупка отсутствуют, что связано со сложностью выявления неполных форм заболевания и отсутствием четких диагностических критериев. Половые и расовые отличия заболеваемости не установлены. В практической неонатологии специалисты редко сталкиваются с подобными аномалиями развития, а самым распространенным вариантом поражения пупка у новорожденных считается омфалит. Однако свищи не теряют своей актуальности в современной медицине и требуют усовершенствования методов оперативной коррекции.

Причины
Этиологическая структура свищей пупка на сегодня остается неизвестной. Предполагается связь заболевания с воздействием тератогенных влияний во втором триместре беременности. К таким факторам относят:
- вредные материнские привычки;
- плохую экологию;
- наличие патологий беременности и экстрагенитальных заболеваний у матери.
Незаращение желточного протока чаще встречается у недоношенных детей, сочетается с врожденными пороками других внутренних органов.
Патогенез
Под действием различных тератогенных факторов процессы внутриутробного развития нарушаются, вследствие чего возможна неполная или замедленная облитерация одного из протоков. При формировании свища пупка наблюдается незаращение протока по всей его длине либо только с дистального края. От этого зависит форма заболевания, клиническая картина и тяжесть состояния ребенка.

Классификация
В детской хирургии большое значение имеет разделение свищей на две группы с учетом особенностей их строения. Своевременное определение типа аномалии помогает правильно выбрать тактику лечения для устранения всех анатомо-функциональных нарушений. Возможны следующие варианты пупочных фистул:
Симптомы свища пупка
Заболевание проявляется в первый день после рождения или сразу после отпадания пуповины. Основным признаком свища является мокнутие пупка – постоянное выделение небольших количеств слизи и отсутствие заживления пупочной ранки. Интенсивность симптоматики определяется анатомическим вариантом аномалии. Неполные свищи имеют скудные клинические проявления, поэтому в первые несколько недель жизни младенца они могут протекать под видом омфалита.
При полном свище желточного протока из пупочной ранки выделяется зеленоватое содержимое тонкого кишечника новорожденного. С учетом размеров свищевого отверстия количество отделяемого варьирует от нескольких капель до нескольких миллилитров и более. При осмотре пупка удается обнаружить ярко-красную слизистую диаметром 0,5-1 см, которая представляет собой участок кишечной стенки.
При функционировании пузырного свища в постнатальном периоде после отпадения пуповины наблюдается постоянное подтекание мочи. Жидкость выделяется каплями, при натуживании и беспокойстве младенца начинает течь тонкой струйкой. Кожа вокруг выходного отверстия протока постоянно воспалена и отечна, со временем наблюдается ее огрубение из-за действия кислой среды мочи.
Осложнения
Свищи нередко сопровождаются омфалитом – бактериальным воспалением кожи и подкожно-жировой клетчатки вокруг пупочного кольца. В этом случае усиливается покраснение и отечность тканей возле свищевого хода, сосуды передней стенки живота расширяются и становятся доступными для пальпации. Общее состояние ребенка ухудшается, наблюдается вялость, частые срыгивания, отказ от еды. Гнойный омфалит является фактором риска неонатального сепсиса.
При крупных кишечных свищах бывают значимые потери белков, воды и электролитов. У младенцев нарушаются процессы переваривания грудного молока, что способствует медленному набору массы тела, ухудшению показателей физического развития. К тяжелым осложнениям полного свища пупка относят выпадение и выворот петли кишечника, инвагинацию подвздошной кишки. При пузырно-пупочном свище есть риск проникновения инфекции извне с развитием цистита, пиелонефрита.
Диагностика
Первичный осмотр младенцев с подозрением на свищ пупка проводится врачом-неонатологом, при необходимости к обследованию подключается детский хирург. Обнаружение воспаления и патологического отделяемого пупочной ранки служит показанием к расширенной инструментальной диагностике. Для подтверждения диагноза врожденной аномалии используются следующие методы исследования:
- Зондирование свища. При неполной форме свища пуговчатый зонд удается провести через отверстие пупка на глубину 1-2 см, после чего он упирается в эластичное препятствие. Проникновение инструмента глубоко в брюшную полость указывает на формирование полного свища. С целью уточнения диагноза выполняется фистулография безопасным контрастным веществом.
- УЗИ органов брюшной полости. Свищ визуализируется как гипоэхогенный тяж протяженностью несколько сантиметров, который отходит от пупка кзади вдоль передней брюшной стенки. При выполнении ультразвукового исследования также удается выявить сопутствующие аномалии органов пищеварения.
- Рентгенография брюшной полости. Для получения дополнительной диагностической информации назначается лучевая диагностика с применением контрастного вещества, которое водится в свищевой ход. Исследование показано при подозрении на полный свищ.
- Лабораторные анализы. Для оценки общего состояния здоровья ребенка назначается гемограмма, биохимический анализ крови с определением острофазовых показателей. При наличии гнойного отделяемого проводится посев на питательные среды для определения возбудителя и его чувствительности к антибиотикам.
Дифференциальная диагностика
Дифференциальную диагностику неполных свищей проводят с катаральным и гнойным омфалитом. При обследовании новорожденного необходимо исключить другие варианты аномалий пупочной области:
Обязательно учитывается возможность одновременного существования Меккелевого дивертикула и неполного свища пупка, соединенных между собой фиброзным тяжом.

Лечение свища пупка
Хирургическое лечение
Абсолютными показаниями к оперативному вмешательству являются полные свищи урахуса или желточного протока, неполные свищи после неудачи консервативной терапии. Задачей детских хирургов является полное иссечение патологического образования, ушивание дефектов тонкокишечной или пузырной стенки. На современном этапе развития хирургии большую популярность приобретают малотравматичные лапароскопические методы операции.
Консервативная терапия
Медикаментозное лечение является методом выбора при неполных свищах. Для ликвидации воспаления и профилактики вторичных бактериальных осложнений проводится ежедневная обработка наружного отверстия свищевого хода антисептиками. Во избежание натирания и мокнутия пупка для новорожденного используются специальные подгузники с вырезом, открывающие пупочную ранку. При благоприятных условиях облитерация занимает несколько месяцев.
Консервативное лечение показано детям в послеоперационном периоде для ускорения сроков реабилитации. С этой целью выполняется регулярная обработка послеоперационных швов и гигиена области пупка. Родителям необходимо поддерживать пупочную ранку в чистоте, по возможности избегать ее загрязнения мочой и каловыми массами. С учетом состояния младенца проводится естественное грудное вскармливание или применяется сцеженное молоко (молочная смесь).
Прогноз и профилактика
При своевременной диагностике свища пупка и проведении хирургического лечения удается полностью ликвидировать анатомическую аномалию. У ребенка восстанавливаются функции органов пищеварения и мочевыделительной системы, дальнейшее развитие происходит согласно возрасту. Превентивные меры включают рациональное ведение беременности, исключение тератогенных влияний на плод, комплексную профилактику преждевременных родов.
3. Полный свищ пупка, осложненная флегмонозным омфалитом, у ребенка 8 месяцев/ Боднар Б.М., Микитинський Є.М. и др.// Клиническая анатомия и оперативная хирургия. – Т. 12, N2. – 2013.
4. Early diagnosis and treatment of children weeping navel/ Matyakub, Chuliev, et al.// International scientific review. – №2 (33). – 2017.
Кишечный свищ – неестественная коммуникация между просветом кишечной трубки и прочими органами или кожей. Внутренние свищи зачастую в течение длительного времени ничем не проявляются. Наружные свищи выявляются при наличии устья на коже, через которое отходит каловое отделяемое и газы, мацерации кожных покровов вокруг свища. Также может отмечаться прогрессирующее похудение, нарастающая полиорганная недостаточность. Диагноз ставится с помощью рентгенологических, эндоскопических и лабораторных исследований, проб с красителями. Консервативное лечение может использоваться при наличии трубчатых свищей, а также как этап подготовки к операции при губчатых свищах.
МКБ-10
Общие сведения
Кишечный свищ – тяжелая хирургическая патология, частота которой прогрессивно возрастает, так как увеличивается общее количество воспалительных заболеваний кишечника, которые чаще всего приводят к формированию противоестественных коммуникаций. Выделяют врожденные, приобретенные и искусственно созданные формы данного заболевания (в основном для энтерального питания или декомпрессии кишечника). Первая операция по устранению кишечного свища была произведена еще в 1828 году, в последующие годы техника оперативных вмешательств совершенствовалась, разрабатывались внебрюшинные методики хирургического лечения. На сегодняшний день упор делается на своевременное выявление и консервативную терапию кишечных свищей.
Причины кишечного свища
Наиболее частой причиной образования свища является некроз кишечной стенки вследствие локального нарушения кровообращения. Привести к этому могут воспалительные заболевания (острый аппендицит, болезнь Крона, дивертикулы кишечника, рак, актиномикоз, туберкулезное поражение кишечной трубки) и нарушения кровообращения и питания стенки кишки (ущемленная грыжа, патология сосудов брыжейки). Формирование свищей часто происходит на фоне проникающих и тупых травм живота. Очень распространенными причинами созревания свищевого хода (до 70% всех случаев) служат различные послеоперационные осложнения: межпетельные абсцессы, перитонит, кишечная непроходимость, несостоятельность швов на кишечной стенке.
Более редкой причиной образования свищей служат нарушения эмбриогенеза (незаращение желточного протока, атрезия дистальных участков кишечника с возникновением кишечно-маточных, кишечно-пузырных и аноректальных свищей). Это достаточно редкая патология. В военное время в качестве причины формирования кишечных свищей преобладают проникающие огнестрельные и осколочные ранения органов брюшной полости.
Образование свищевых ходов между кишечником, другими органами и кожей приводит к тяжелым расстройствам в организме. Основные патогенетические механизмы развития полиорганной недостаточности связаны с потерей пищевого химуса, нарушением всасывания питательных веществ, интоксикацией вследствие воспалительного процесса в области свищевого хода. Наиболее опасными в прогностическом плане являются высокие свищи тонкой кишки: по такому свищевому ходу в течение суток может изливаться до 10 литров содержимого, что приводит к потере немалого количества жидкости, пищеварительных соков и ферментов, электролитов и нутриентов. Значительно снижается объем циркулирующей крови, происходит гемоконцентрация, выражающаяся повышением гематокритного числа. Из-за выраженного обезвоживания снижается объем крови, циркулирующей через канальцы почек, страдает диурез. Компенсаторно повышается продукция альдостерона, который способствует интенсивному выведению калия из организма.
Всасывание нутриентов в кишечнике также страдает. Покрытие энергетических запросов организма сначала происходит за счет расщепления запасов гликогена в печени и мышцах, затем включаются катаболические процессы с использованием эндогенных запасов белка и жира. Распад клеток при избыточном катаболизме приводит к накапливанию в организме калия, токсичных продуктов обмена, что еще более усугубляет почечную недостаточность, поскольку именно почки отвечают за выведение продуктов катаболизма из организма. Развиваются истощение и полиорганная недостаточность, которые в 40% случаев могут приводить к смерти пациента.
Низкие тонкокишечные, а также толстокишечные свищи редко приводят к выраженным дистрофическим изменениям в организме. Основная масса питательных веществ и жидкости всасывается в верхних отделах тонкого кишечника, поэтому потеря кишечного содержимого на уровне дистальных отделов пищеварительной трубки не приводит к значительному обезвоживанию, дефициту нутриентов и истощению. Наибольшую проблему при низких кишечных свищах представляет атрофия слизистой отводящего отдела кишечника, повышающая частоту послеоперационных осложнений в будущем.
Классификация кишечного свища
По этиологии различают врожденные и приобретенные свищи кишечника. Врожденные формы представляют не более 2,5% всех случаев, обычно связаны с недоразвитием кишечной трубки либо незаращением кишечно-пузырного протока. Среди приобретенных кишечных свищей около 50% занимают послеоперационные. Особую группу приобретенных форм заболевания составляют искусственно наложенные отверстия для энтерального питания, разгрузки кишечника при перитоните, кишечной непроходимости, опухолях кишки. Непосредственной причиной образования свищевого хода могут служить: возникновение или прогрессирование деструктивного воспалительного очага; спонтанное вскрытие абсцесса брюшной полости; разрыв петли кишечника при попытке вправления ущемленной грыжи; прогрессирование опухолевого процесса с прорастанием передней брюшной стенки.
В зависимости от пассажа содержимого кишечника свищи могут быть полными (все содержимое изливается из кишечника, не поступая в отводящую петлю) и неполными (содержимое кишечника поступает наружу только частично). Полные свищи часто характеризуются наличием кишечной шпоры. Шпора может быть истинной (постоянное неустранимое выпячивание стенки кишки, противоположной свищу, в полость кишечной трубки с перекрытием ее просвета) и ложной (выпячивание стенки кишки подвижно и устранимо). Истинные шпоры чаще всего приводят к образованию полных губовидных свищей.
По характеру отделяемого различают каловые кишечные свищи, слизистые, гнойные и комбинированные. Также в классификации учитывается наличие осложнений: местных (воспаление, дерматит, эвентрация кишечника), общих (истощение, депрессия).
Симптомы кишечного свища
Клинические проявления кишечных свищей в большой мере зависят от их локализации, морфологических характеристик, времени возникновения. Сформированные свищи имеют более благоприятное течение, обычно не сопровождаются тяжелыми общими симптомами. Несформированные свищи, даже низкие, протекают на фоне интоксикации за счет воспалительного процесса в области устья свищевого хода.
Внутренние межкишечные свищи могут никак не проявляться длительное время. При наличии кишечно-маточных, кишечно-пузырных свищей обычно отмечается выделение каловых масс из влагалища, примесь кала в моче при мочеиспускании, воспалительный процесс органов малого таза. Высокие тонкокишечно-толстокишечные свищи сопровождаются достаточно выраженной клиникой: упорной диареей, постепенной, но значительной потерей веса.
Наружные свищи также имеют свои клинические особенности, обусловленные локализацией. Высокие тонкокишечные наружные свищи характеризуются наличием дефекта на коже, через который обильно выделяется желтое, пенистое кишечное содержимое, содержащее пищевой химус, желудочный и панкреатический соки, желчь. Вокруг свищевого хода быстро развивается мацерация, дерматит. Потери жидкости по высокому свищу тонкой кишки значительные, приводят к постепенной декомпенсации общего состояния и развитию полиорганной недостаточности. Потеря веса может достигать 50%, постепенно разворачивается клиника тяжелого истощения, депрессия. Низкие свищи толстой кишки протекают легче, им не сопутствуют большие потери жидкости. Учитывая то, что каловые массы в толстом кишечнике уже сформированы, выраженной мацерации кожи и дерматитов также не бывает.
К наиболее частым осложнениям кишечных свищей относят истощение, нарушения водно-электролитного баланса, сепсис, дерматит, кровотечение, выпадение слизистой оболочки кишки в свищевой ход.
Диагностика кишечного свища
Консультации гастроэнтеролога и хирурга нужны для визуального осмотра, пальцевого исследования свищевого хода. Во время клинического осмотра устанавливается факт наличия свищевого хода, его морфологические характеристики. Правильно проведенный осмотр области свищевого хода позволит назначить необходимые для подтверждения диагноза исследования. Для уточнения локализации свища может потребоваться анализ отделяемого на предмет наличия в нем билирубина, желчных кислот, панкреатических ферментов. Также большое клиническое значение имеют пробы с красителями. При подозрении на свищ тонкой кишки метиленовый синий дают выпить, при наличии свища толстой кишки – вводят в виде клизмы. В зависимости от времени появления красителя в отделяемом из свищевого хода и устанавливается точная локализация свища.
Для оценки состояния внутренних органов, взаимоотношения их со свищевым ходом может потребоваться УЗИ органов брюшной полости, мультисрезовая спиральная компьютерная томография органов брюшной полости, обзорная рентгенография органов брюшной полости. Также широкое применение нашли рентгенконтрастные методики: рентгенография пассажа бария по тонкому кишечнику, ирригоскопия, фистулография (введение контраста в свищевой ход).
Консультация врача-эндоскописта необходима для проведения ЭГДС, фиброколоноскопии. При использовании этих методов исследования врач получает возможность осмотреть внутреннее устье свища, оценить состояние слизистой оболочки кишечника, выявить истинную или ложную шпору.
Лечение кишечного свища
Лечение пациентов с высокими тонкокишечными свищами проводится в отделениях интенсивной терапии и хирургии; больные с толстокишечными свищами без выраженной симптоматики могут получать лечение в отделении гастроэнтерологии или амбулаторно. Терапию кишечных свищей всегда начинают с консервативных мероприятий. Проводится восполнение дефицита жидкости, нормализация ионно-электролитного состояния. Если в области свищевого хода имеется гнойная рана, абсцесс, выраженный дерматит – осуществляется эрадикация очага инфекции, сопровождающаяся дезинтоксикационной терапией.
Местная терапия включает в себя использование повязок с гипертоническими и ферментными растворами, антисептических мазей и паст. Производится защита кожи от кишечного отделяемого любыми доступными методами. Физическое экранирование заключается в создании барьера между кожей и жидким содержимым кишечника с помощью паст, клея (БФ1, БФ2), полимерных пленок и др. Биохимический метод – обкладывание устья свища салфетками, смоченными в яичном белке, молоке, молочной кислоте. Для механической защиты используют разнообразные аспираторы и обтураторы, препятствующие выделению кишечного содержимого наружу. Для обезвреживания желудочного и панкреатического сока применяют гистаминоблокаторы, протеолитические ферменты.
В период консервативного лечения нужно наладить полноценное и разнообразное энтеральное, а при необходимости и парентеральное питание. Консервативные мероприятия могут привести к закрытию сформировавшихся трубчатых свищей в течение одного-двух месяцев. Губчатые свищи требуют оперативного лечения, однако перечисленные направления нехирургического лечения используются в качестве подготовки к операции. Также операция показана и при трубчатых свищах, если консервативные мероприятия не привели к самопроизвольному закрытию свищевого хода. Это может произойти при наличии непроходимости кишечной трубки дистальнее свища; если причиной формирования свища послужило инородное тело; при образовании очень высоких свищей с большим количеством отделяемого; при сопутствующих воспалительных заболеваниях кишечника; при выявлении раковой опухоли в стадии распада.
Хирургическое лечение требует тщательной, длительной предоперационной подготовки. Исключением являются высокие тонкокишечные свищи с формированием полиорганной недостаточности – при их наличии подготовка не должна занимать более нескольких часов. Во время операции производится определение точной локализации свища, его иссечение вместе с пораженным участком кишки, наложение межкишечного анастомоза. При некоторых видах свищей возможно их внебрюшинное закрытие.
Прогноз и профилактика кишечного свища
Смертность после оперативного лечения кишечных свищей достигает 2-10% (в зависимости от вида свища и состояния пациента перед операцией). Самые частые причины смерти таких больных – сепсис и почечная недостаточность. При своевременном выявлении свищевого хода возможно его самопроизвольное закрытие на фоне консервативной терапии в 40% случаев. Профилактика образования кишечных свищей заключается в своевременном выявлении и лечении фоновых заболеваний, приводящих к формированию свищевых ходов.
Омфаломезентериальный проток, соединяющий среднюю кишку с желточным мешком, при нормальном развитии облитерируется на 5-6 неделе внутриутробного развития. При этом кишечная трубка теряет связь с пупочным канатиком.
При нарушении этого процесса, в зависимости от того в какой степени и на каком уровне сохранился эмбриональный желточный проток (ductus omphaloentericus) возникают следующие пороки:
- свищи пупка (полные и неполные);
- дивертикул подвздошной кишки (Меккеля);
- энтерокистома.

В периоде новорожденности клинические проявления и необходимость лечения возникает чаще всего при наличии пупочных свищей.
Неполный свищ пупка
Неполный свищ пупка встречается гораздо чаше полного и образуется при нарушении облитерации дистального отдела желточного протока. Протяженность свищевого хода не превышает 2-3 см.
Клинически характерно скудное и длительное слизистое отделяемое из пупочной ямки, при присоединении инфекции отделяемое становится гнойным. Детей в этом случае, как правило, длительно лечат по поводу «мокнущего пупка».
При осмотре пупочной ямки среди необильных грануляций имеется точечное отверстие со скудным отделяемым. При зондировании пуговчатый зонд уходит в свищ на глубину 1-2 см, где встречает препятствие.
Полный свищ пупка
Полный свищ пупка возникает, если желточный проток остается необлитерированным на всем протяжении.
Клинически при рождении ребенка обращает на себя внимание аномально утолщенная пуповина и несколько расширенное пупочное кольцо. Отпадение пуповины обычно задерживается, а после этого в центре пупочной ямки открывается свищевое отверстие с ярко-красной слизистой и кишечным отделяемым. При раннем отсечении пупочного остатка на 3-4 сутки жизни ребенка так же обнаруживается дефект кишечной стенки. При зондировании полного свища пупка зонд уходит глубоко в брюшную полость, после чего отходит очередная порция кишечного содержимого. Удостовериться в наличии полного свища возможно при помощи УЗИ и фистулографии.
Хотя сам по себе кишечный свищ пупка не является тяжелым пороком развития, но осложнения его могут быть чрезвычайно опасными для жизни новорожденного. Так, заворот кишки вокруг протока может привести к быстрому и тяжелому нарушению кровообращения, а эвагинация кишки через проток – к ущемлению и некрозу кишки.
Лечение неполных свищей пупка у новорожденных и детей первых месяцев жизни должно начинаться с консервативных мероприятий в надежде на самоизлечение.
Консервативное лечение направлено на профилактику инфицирования и стимуляцию склерозирования свищевого хода. При этом назначаются ежедневные ванны со слабым раствором перманаганата калия или отваром антисептических трав, обработка свищевого хода 3% раствором перикиси водорода и йода.
В случае неэффективности упорной консервативной терапии показано хирургическое лечение, которое заключается в выделении на всем протяжении и отсечение свища у места его прикрепления без вскрытия брюшной полости.
Лечение полных свищей пупка исключительно хирургическое.
Операция заключается в полном иссечении свищевого хода на всем протяжении. Выполняется лапароскопия, при которой выделяется петля кишки, несущая свищ. Производится клиновидная резекция кишки со свищом, дефект ушивается поперечно непрерывным однорядным серозно-мышечным швом.
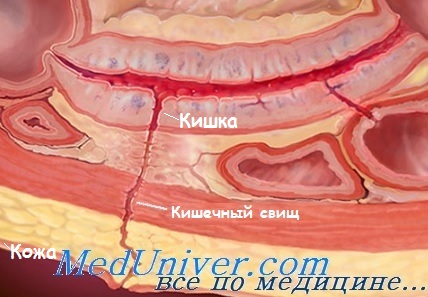
Наружный кишечный свищ - причины, признаки, лечение
Наиболее распространенные причины: интраоперационное повреждение стенки кишки (например, после рассечения спаек, пропущенное изначально или возникшее вторично после ушивания дефектов), несостоятельность анастомоза, эрозии, вызванные наличием инородных тел (например, сетки), эрозии опухолевого генеза (например, канцероматоз), ВЗК, дивертикулит.
Наружные кишечные свищи связаны со значительным (5-20%) уровнем осложнений и летальности в отдаленном периоде. Индивидуальная степень выраженности симптомов и объем отделяемого зависят от количества свищей, локализации внутреннего отверстия в кишечнике (в проксимальных отделах чаще, чем в дистальных), размера и диаметра свища.
Некоторые наружные кишечные свищи закрываются спонтанно, другие - остаются открытыми => при инородном теле, облучении, инфекции, эпителизации, опухоли, обструкции дистальнее свища.
а) Эпидемиология. Частота неизвестна: 85-90% случаев связано с предшествующей операцией, 10-15% свищей возникает спонтанно (ВЗК, дивертикулит).
б) Симптомы наружного кишечного свища
• Первичные симптомы:
- Продромальная стадия: дисфункция толстой кишки, парез, эритема раны, расхождение раны, сепсис.
- Сформировавшийся свищ: постоянное или периодическое отхождение кишечного содержимого, газов или гноя, разрешающийся или хронический сепсис.
• Вторичные симптомы: раздражение кожи с выраженной болью, потеря жидкости, дегидратация, истощение, потеря веса, пролежни и т.д.; необходимость в парентеральном питании с сопутствующими ТПП осложнениями (гепатопатия, сепсис, связанный с инфузионными системами); депрессия.
г) Патоморфология. Зависит от причины.

Контрастное исследование кишечного свища, сообщающегося с подвздошной кишкой
д) Обследование при наружном кишечном свище достаточно долгое в амбулаторных условиях нашей страны. Поэтому многие пациенты проходят обследование либо госпитализировавшись в стационар, либо в клиниках Европы. Обследование и диагностика в Европе платное, но зато пациент тратит порядка 1-2-х часов времени.
Необходимый минимальный стандарт:
• Анамнез: предшествующие вмешательства => анализ всей медицинской документации: протокол операции, патоморфологические данные, предшествующие инструментальные исследования => оценка длительности течения процесса, осложнений, состояния тканей, наличие имплантированных сеток (?) и т.д.
• Клиническое обследование: общее состояние, показатели жизнедеятельности, нутритивный статус, вздутие живота, локальная болезненность, индурация подлежащих тканей, состояние кожных покровов => фотографирование/документация.
• Оценка нутритивного статуса: потеря веса, альбумин, преальбумин, уровень лимфоцитов, трансферрин.
• КТ органов брюшной полости с пероральным и внутривенным контрастированием: наличие абсцессов, видимый выход контраста за пределы кишечной стенки, анатомические особенности.
Дополнительные исследования (необязательные):
• Подтверждение диагноза наружного кишечного свища: измерение уровня амилазы в отделяемом, тест с активированным углем => положительный при наличии частиц угля в свищевом отделяемом.
• Рентгеноконтрастные исследования: пассаж контраста по тонкой кишке, ирригоскопия (для выявления дистальной обструкции), фистулография; вышеперечисленные исследования не влияют на тактику лечения при остром свище и важны только при планировании хирургической коррекции.

Кишечный свищ передней брюшной стенки
е) Классификация наружного кишечного свища:
• Отделяемое в течение 24 часов: скудное (< 200 мл), умеренное (200-500 мл), обильное (>500 мл).
• Курабельный/инкурабельный.
• С/без вторичных патологических изменений.
• С/без инородного тела, облучения, инфекции, эпителизации, опухоли, обструкции дистальнее свища.
ж) Лечение без операции наружного кишечного свища:
• Консервативное лечение свища => выигрыш во времени, необходимый для восстановления тканей и нутритивного статуса:
• Питание: оптимизация нутритивных параметров - пероральное/энтеральное питание предпочтительнее, если переносимо (т.е. не приводит к нерегулируемому увеличению количества свищевого отделяемого). Возможно питание через свищ, парентеральное питание (тотальное или в дополнение к пероральному/ энтеральному питанию).
• Ведение ран: необходим креативный и индивидуальный подход; VAC (vacuum-assisted closure) - ведение раны под вакуумом, активное дренирование, защита кожи, установка катетера для сбора кишечного содержимого.
• Антибиотики и противогрибковые препараты: назначаются при активном внутреннем инфекционном процессе, а не для лечения свища как такового.
• Контроль отделяемого: какие-либо преимущества длительного использования НГЗ отсутствуют; преимущество назначения соматостатина или других препаратов не доказано, за исключением случаев болезни Крона: инфликсимаб уменьшает симптоматические проявления свища, несмотря на то, что его назначение редко приводит к стойкому закрытию свища; роль фибринового клея (?)
з) Операция при наружном кишечном свище
Показания:
• Острый наружный кишечный свищ, устойчивый к консервативному лечению.
• Хронический симптомный наружный кишечный свищ минимум через 6-12 недель (до 6 месяцев) консервативного ведения.
Многие пациенты из-за длительности лечения хронического наружного свища в отечественных условиях теряют надежду, либо обращаются в организации обеспечивающие медицинский туризм, такие как Grekomed по европейским клиникам.
Хирургический подход:
• Острый свищ: проксимальная стома.
• Хронический свищ: лапаротомия с чрезвычайно осторожным разделением спаек => выделение сегмента кишки с дефектом и удаление всех инородных материалов (например, сетки).
• Сегментарная резекция вовлеченной петли кишки с первичным анастомозом.
• Полное выключение сегмента кишки из пассажа кишечного содержимого => продолжающееся поступление слизи, но без кишечного содержимого.
• Не рекомендуется: простое ушивание свища (>40% рецидивов).
• Ушивание брюшной стенки без использования сетки => простое ушивание, если необходимо, закрытие с помощью лоскутов.
и) Результаты лечения наружного кишечного свища. Даже при благоприятных условиях отмечается до 10% неудач (в зависимости от происхождения свища). При заживлении свища => полное выздоровление.
к) Наблюдение и дальнейшее лечение. Наблюдение за функциональным состоянием и питанием больного до полной нормализации. Дополнительное наблюдение при наличии фонового заболевания (рак, болезнь Крона).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

