Общесоматическая симптоматика при флегмоне подвисочной области заключается
Обновлено: 18.04.2024
Флегмона подчелюстной области. Флегмона окологлоточного пространства
Через кожу, подкожную мышцу шеи и поверхностную фасцию шеи можно попасть в подчелюстной треугольник. Область ограничена краем нижней челюсти и двумя брюшками двубрюшной мышцы. Основанием же ее является челюстно-подъязычная мышца, прикрываемая средней фасцией шеи. Большая часть треугольника, т. е. подчелюстной впадины, заполнена челюстной железой и лимфатическими узлами. Важные образования этой области: лицевая артерия и передняя лицевая вена. В задней части области расположен челюстно-подъязычныи нерв. Основанием этого треугольника является подъязычная мышца, между волокнами которой находится язычная артерия. Над треугольником, вдоль заднего края челюстно-подъязычной мышцы в полость рта вступают: язычный и подъязычный нервы, отросток подчелюстной железы и подчелюстной (Вартонов) проток.
Процессы подчелюстной области могут начинаться от нижних больших коренных зубов, реже — от малых коренных зубов. Они могут развиваться в результате образования камней в подчелюстной железе, воспаления подчелюстных лимфатических узлов, а также — процессов подъязычной области. Вскрытие абсцесса производят вне ротовой полости, под краем нижней челюсти и параллельно ей.
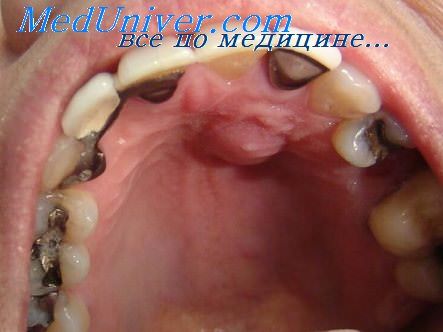
Флегмона окологлоточного пространства
Окологлоточное пространство — это область, заполненная рыхлой клетчаткой, которую медиально ограничивают мышцы стенки глотки, сбоку — внутренняя крыловидная мышца и ткань околоушной железы. В этой части клетчатки (пространство около стенки глотки) на высоте миндалины и околоушной железы находятся следующие образования: снаружи — глоточный отросток околоушной железы, медиально от него - - внутренняя яремная вена, далее медиально находится внутренняя сонная артерия. Последнюю окружают: язычно-глоточный нерв, блуждающий нерв, добавочный нерв, подъязычный нерв, а также симпатический ствол. Кзади от этих образований, рядом с внутренней крыловидной мышцей находится шиловидный отросток, от которого исходят три мышцы: шило-глоточная, шило-язычная и шило-подъязычная. Фасция, покрывающая три мышцы, существенно суживает это пространство.
Процессы в этой области могут быть одонтогенного или тонзиллярного происхождения; вскрытие области производят подчелюстным задним разрезом.
В случае флегмоны ее распространение может происходить в позадигло-точное пространство. Тогда речь идет о позадиглоточной флегмоне. Если процесс носит нисходящий характер, то может образоваться флегмона заднего средостения со смертельным исходом (задний медиастинит). Обычно ввиду анатомических данных процессы, прогрессирующие на внутренней поверхности нижней челюсти, носят более тяжелый характер, чем процессы, протекающие на ее наружной поверхности. В случае, если они распространяются вдоль больших сосудов шеи, в области грудинно-ключично-сосковой мышцы, может образоваться глубокая флегмона шеи. Этот процесс иногда приводит к флегмоне переднего средостения (передний медиастинит).
При тяжелых случаях, протекающих в подъязычной, подчелюстной, крыловидно-челюстной и окологлоточной областях, в целях предупреждения асфиксии, вызываемой сопутствующим отеком гортани, хирургическое вмешательство начинают с трахеотомии. Обширные внутриротовые и внеротовые вскрытия производят под общим обезболиванием. Хирургическое вмешательство сопровождается введением больших доз антибиотиков.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Флегмона шеи – это гнойно-воспалительное заболевание, которое характеризуется вовлечением в патологический процесс глубоких клетчаточных пространств шеи и органов средостения, представляет опасность для жизни пациента. Проявляется быстро увеличивающимся уплотнением, локальным повышением температуры, покраснением кожи, симптомами общей интоксикации. Боли значительно ограничивают подвижность головы, процесс глотания и дыхания. Поставить диагноз врачу помогают данные осмотра, результаты КТ и МРТ мягких тканей шеи. Лечение заключается в широком вскрытии пораженной области, промывании раны антисептическими растворами, установке дренажей, назначении антибиотиков.
МКБ-10

Общие сведения
Количество пациентов с гнойно-воспалительными заболеваниями области шеи в стоматологических стационарах и отделениях челюстно-лицевой хирургии достигает трети от общего числа больных. 42% заболевших составляют люди в возрасте от 20 до 40 лет, 24% – пациенты в возрасте 40-60 лет. У мужчин гнойный процесс развивается в 2 раза чаще, чем у женщин. 30% всех мужчин и 50% женщин, страдающих флегмонами, имеют сопутствующую патологию, что утяжеляет течение основного заболевания. Преобладают очаги воспаления, которые локализуются в поднижнечелюстной и подбородочной областях, являются следствием хронических стоматологических заболеваний.

Причины
В подавляющем большинстве случаев источником флегмоны становятся бессимптомные или малосимптомные длительно существующие очаги бактериальной инфекции, по поводу которых пациенты нередко не обращаются за медицинской помощью. Лишь небольшой процент приходится на осложнения хирургической патологии. К числу основных причин развития флегмоны шеи относятся:
- Одонтогенная инфекция.Кариозные зубы – это хронический микробный очаг, который длительно существует в организме и при любом сбое в работе иммунной системы приводит к распространению бактерий в окружающие ткани. Причинный зуб не обязательно болит или доставляет неприятные ощущения. При развитии пульпита нервы гибнут, затем воспалительный процесс в тканях зуба протекает абсолютно безболезненно.
- Тонзиллогенная инфекция. Небные миндалины выполняют функцию местной защиты от проникновения микробов, пока в результате хронического воспаления лимфоидная ткань не заменится соединительной. Затем миндалины сами становятся постоянным источником гноеродной инфекции. Вероятность формирования флегмоны повышает наличие пери- или паратонзиллярного абсцесса.
- Инородные тела гортаноглотки. Внутренняя поверхность полых органов шеи никогда не бывает полностью стерильной. Ее заселяют условно-патогенные микроорганизмы, которые на поверхности слизистых конкурентно подавляют размножение патогенных бактерий. Наличие раневого канала приводит к развитию разлитого очага воспаления глубоко в толще тканей.
- Осложнения хирургических вмешательств. Проникновению инфекции могут способствовать такие врачебные манипуляции как прямая ларингоскопия, аденотомия, удаление инородных тел трахеи, операции на пищеводе, поэтому после перечисленных вмешательств с профилактической целью часто назначаются антибактериальные средства.
Повышают вероятность развития флегмоны, способствуют ее более тяжелому течению сахарный диабет, ожирение, гормонально зависимая бронхиальная астма. Предрасполагающими факторами являются хронический алкоголизм, пристрастие к наркотикам. Осложняют лечение, увеличивают риск осложнений хроническая почечная недостаточность, гепатит и цирроз печени, ВИЧ-инфекция.
Патогенез
Проникновение гноеродных бактерий в ткани шеи вызывает развитие воспалительного процесса, который в течение короткого времени распространяется вширь и вглубь под влиянием постоянных колебательных волн, которые создают пищевод, кровеносные сосуды и органы дыхания. Активное вовлечение глубоких тканей препятствует оттоку гноя, который не может прорваться наружу. Быстрое распространение гноя в тканях шеи и клетчаточных пространствах средостения связано с особенностями анатомического строения указанных областей.
Расположенные в несколько уровней соединительнотканные прослойки разделяют мышцы, сосуды, нервы и внутренние органы на отдельные «отсеки», которые содержат большое количество рыхлой жировой клетчатки. Жировые тяжи спускаются с шеи в средостение, что создает условия для беспрепятственного перехода флегмоны с одной анатомической области на другую. Определенную роль в перемещении гноя в область средостения играет присасывающее действие грудной клетки, в которой создается отрицательное давление на вдохе.
Классификация
Разработано и применяется несколько классификаций флегмон шеи. Челюстно-лицевые хирурги разделяют воспалительные процессы на одонтогенные и неодонтогенные. По характеру микрофлоры выделяют анаэробные, гнилостные и другие флегмоны. Существует топографо-анатомическая классификация флегмон и абсцессов мягких тканей. Наибольший интерес исследователей и практикующих врачей вызывает систематизация, учитывающая тип поражения и определяющая наиболее эффективные методы хирургического лечения:
- Первый тип. Воспаление охватывает глубокие пространства шеи и спускается вниз до уровня яремной вырезки.
- Второй тип. Воспаление с области шеи распространяется на средостение.
- Третий тип. Гнойные очаги определяются в средостении независимо от степени поражения тканей шеи.
Симптомы флегмоны шеи
Заболевание развивается остро. В течение нескольких часов, иногда суток общее состояние больного ухудшается, температура тела повышается до 38 о C и более. В подбородочной области или по одной из сторон шеи постепенно нарастает припухлость, присоединяются боли и затруднение глотания. Усиление болей провоцирует попытка сместить пальцами органокомплекс шеи, пальпация проекции сосудисто-нервного пучка. При выраженном отеке выявляются нарушения дыхания, расширение подкожных вен шеи. В тяжелых случаях развивается функциональная кривошея, что является достоверным признаком флегмоны.
На пике активности процесса кожа над очагом воспаления гиперемированная, напряженная, горячая на ощупь. Прикосновение к шее в проекции гнойника резко болезненно. Пациент отмечает интенсивные боли в состоянии покоя, ограничение подвижности шеи. Нехарактерная клиническая картина заболевания может наблюдаться в случае формирования флегмоны в ретрофарингеальном и ретровисцеральном пространствах шеи, быстром переходе воспаления на заднее средостение.
В результате нарастающей интоксикации состояние пациента достаточно быстро может ухудшиться от среднетяжелого до агонального. Нарастает частота дыхания, учащается пульс, прогрессируют нарушения водно-электролитного обмена. О развитии вторичного медиастинита свидетельствует появление болей в области грудной клетки, их усиление при запрокидывании головы (симптом Герке), ригидность мышц спины (симптом Равич-Щербо).
Осложнения
В структуре причин развития вторичного медиастинита (поражения средостения) 62% случаев составляют флегмоны шеи одонтогенного происхождения. Смертность на фоне медиастинита наблюдается в 60% случаев, присоединившегося сепсиса – в 90%. По другим данным, порядка 95% тотальных некротических флегмон шейной зоны на ранних стадиях осложняется формированием вторичного нисходящего некротизирующего медиастинита с переходом воспаления на органы грудной клетки.
К числу неблагоприятных последствий флегмоны шеи также относят тромбоз глубоких вен нижних конечностей, поражение органов дыхательной системы (пневмонию, эмпиему плевры, пиопневмоторакс), перикардит. Особо стоит упомянуть синдром диссеминированного внутрисосудистого свертывания, который является одной из основных причин смертности пациентов с запущенным медиастинитом и флегмоной шеи в первые часы после поступления в стационар.
Диагностика
Особенностью диагностики флегмон шеи является недостаточная чувствительность инструментальных методов исследования на ранних этапах развития патологии. Диагноз устанавливается на основании комплексного обследования, проведенного стоматологом или челюстно-лицевым хирургом. Пациенту назначаются следующие диагностические процедуры:
- Лабораторные анализы крови. Изменения в общем анализе крови неспецифичны, характерны для воспалительных заболеваний любой локализации. Отмечается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. По показателям биохимического анализа можно судить о нарушении функций внутренних органов пациента, что может быть связано с развитием флегмоны, сопутствующими заболеваниями.
- Микробиологическое исследование. На анализ берется отделяемое из раны, экссудат, полученный по дренажам в ходе активной аспирации. Интерес для хирурга представляет состав микрофлоры, чувствительность микроорганизмов к антибиотикам. Исследование проводится многократно, так как микробный спектр в ходе лечения может меняться.
- Методы медицинской визуализации. Изменения на обзорной рентгенограмме шеи, снимках, полученных в ходе выполнения мульти-спиральной компьютерной или магнитно-резонансной томографии области шеи, грудной клетки и средостения подтверждают наличие воспаления, но отстают от реальной клинической картины заболевания. Интерпретация результатов может быть затруднена, что связано с условиями проведения исследования.
- Ультразвуковое исследование. УЗИ органов грудной клетки показано при подозрении на наличие свободной жидкости в плевральной полости, поражении органов средостения, в частности – при развитии перикардита. В диагностике флегмоны шеи метод имеет вспомогательное значение.
Лечение флегмоны шеи
Эффективное излечение больного возможно только при его своевременном обращении за специализированной медицинской помощью. Гнойно-воспалительный процесс быстро прогрессирует, что с каждым часом ухудшает прогноз, увеличивает вероятность развития осложнений и риск летального исхода. Врачебная тактика при флегмоне предполагает проведение экстренного хирургического вмешательства, назначение антибактериальных и противовоспалительных средств, проведение дезинтоксикационной терапии.
Консервативное лечение
Консервативная терапия проводится преимущественно в послеоперационном периоде с целью ускорения очищения и заживления ран, профилактики нарушений работы сердечно-сосудистой системы и внутренних органов. Назначение инфузионной терапии, энтеральное и парентеральное применение лекарственных препаратов целесообразно в следующих случаях:
- Коррекция гиповолемических расстройств. Тяжелое состояние больного, низкое артериальное давление требуют проведения инфузий на этапе подготовки к вскрытию флегмоны для снижения риска интра- и послеоперационных осложнений. Введение солевых растворов, раствора глюкозы в сочетании с диуретиками дополнительно способствует уменьшению уровня интоксикации.
- Послеоперационная лекарственная терапия. В стационаре назначаются антибиотики широкого спектра действия, после получения результатов бактериологического исследования в схему терапии вводят препараты с максимальной чувствительностью выделенной флоры. По показаниям применяются противовоспалительные, обезболивающие и другие лекарственные средства.
Хирургическое лечение
Единственный способ остановить распространение инфекции в тканях – создание оптимальных условий для оттока гноя путем широкого вскрытия фегмоны. Объем оперативного вмешательства определяется степенью распространения гнойно-воспалительного процесса, вовлечением средостения и включает следующие обязательные этапы:
Экспериментальное лечение
Состояние пациента при формировании флегмоны шеи во многом определяется высокой концентрацией продуктов распада некротизированных тканей, жизнедеятельности бактерий. Токсины выводятся через кровь и лимфу, соотношение вклада обоих путей дезинтоксикации составляет 1:6. В связи с этим разрабатываются и применяются методики коррекции функций лимфатической системы путем непрямой эндолимфатической инфузии лекарственных препаратов. Метод используется как вспомогательный по отношению к хирургическому лечению.
Прогноз и профилактика
Прогноз определяется своевременным поступлением в стационар. От 4 до 12% всех пациентов с выявленной флегмоной шеи и средостения погибает до операции. Еще до 21-30% больных умирает после операции от осложнений. Согласно статистике, на долю одонтогенных и тонзиллогенных флегмон зоны шеи приходится 87,8% всех случаев заболевания. Это означает, что полноценный гигиенический уход за полостью рта, своевременное лечение кариеса, удаление небных миндалин при наличии показаний являются эффективными мерами предотвращения развития патологии.
1. Оптимизация диагностики и лечения больных вторичным острым медиастинитом различной этиологии/ Чикинев Ю.В., Дробязгин В.А., Колесникова Т.С.// Сибирский научный медицинский журнал – 2015.
2. Новый подход в лечении пациентов с разлитыми флегмонами шеи, осложненными острым медиастинитом/ Ситникова В.М., Никитина Ю.П., Чесноков А.С., Попова Л.Д., Веселова Н.А.// Бюллетень ВСНЦ СО РАМН - 2005 - №3.
3. Новый способ дренирования заднего средостения при флегмонах шеи, осложненных медиастинитом/ Высоцкий А.Г., Вегнер Д.В., Тахтаулов В.В., Филахтов Д.П., Ковалева Е.С.// Вестник, украинской медицинской стоматологической академии - том 9, выпуск 1.
4. Особенности хирургического лечения анаэробных инфекций глубоких пространств шеи, осложненных медиастинитом/ Лишов Е.В., Харитонов А.А., Путинцев А.М.// ACTA Biomedica Scientifica – 2017 – Т. 2, №6.
Флегмона околочелюстная – гнойное расплавление подкожной клетчатки в челюстно-лицевой зоне. Чаще всего имеет одонтогенный характер, но может быть обусловлена проникновением инфекции из пораженных стоматитом участков или гнойничковых элементов на коже. Характеризуется резкой болезненностью в челюсти, ограниченным, затрудненным открыванием рта и глотанием, припухлостью лица и шеи, тяжелым общим состоянием, лихорадкой с высокой температурой тела. Показано хирургическое вскрытие флегмоны. Околочелюстная флегмона представляет грозную опасность в распространении инфекции на средостение (медиастинит) или мозговые оболочки (менингит), что нередко приводит к гибели больных.
Общие сведения
Околочелюстная флегмона – это воспаление подкожной, подслизистой или межфасциальной клетчатки челюстно-лицевой области. Воспаление носит характер гнойного расплавления тканей, при этом здоровая ткань не отграничена от пораженной.
Причины околочелюстных флегмон
Если инфекция проникает в мягкие ткани через дефекты твердых и мягких тканей зуба и краевого периодонта, то такие флегмоны являются одонтогенными. Остеогенные околочелюстные флегмоны возникают из-за одонтогенного остеомиелита, их называют остеофлегмонами, они значительно осложняют течение остеомиелита. В околочелюстную зону инфекция может попасть через повреждения кожных покровов лица; гнойничковые заболевания, такие как фурункулез, сиаладенит и язвенный стоматит тоже могут стать причиной флегмон.
Стрептококки, стафилококки, зубная спирохета и другие анаэробные микроорганизмы являются основной причиной околочелюстных флегмон. Особенности лифмотока и оттока венозной крови в околочелюстной зоне способствует попаданию инфекции в глубокие слои. Аллергическая предрасположенность и изменения неспецифической реактивности организма повышают вероятность возникновения околочелюстных флегмон в случае инфицирования. Классифицируют околочелюстные флегмоны в зависимости от места локализации в челюстно-лицевой зоне.
Клинические проявления околочелюстных флегмон
Заболевание начинается остро, с коротким продромальным в периодом, в котором пациенты отмечают общие симптомы воспалительных процессов: повышенная утомляемость, недомогание и слабость. Симптомы гнойно-резорбтивной лихорадки и местные проявления быстро нарастают. Так как при околочелюстных флегмонах очаг воспаления не отграничен от здоровой ткани, то продукты распада быстро становятся причиной аутоинтоксикации организма. Синдром интоксикации проявляется нарушениями сна, потерей аппетита, общей слабостью, головной болью и повышением температуры тела до субфебрильных и фебрильных значений.
Внешне околочелюстная флегмона выглядит как диффузный болезненный инфильтрат, кожа и слизистая над ним отечна, гиперемирована и воспалена. При отсутствии лечения инфильтрат увеличивается в размерах, становится более плотным. В центральных отделах воспаления, где гнойное расплавление тканей более выражено, отмечается зона флюктуации. Если же гнойное воспаление располагается в глубоких слоях, то местные симптомы проявляются не столь ярко.
Пациенты отмечают болезненность и повышенное слюноотделение во время жевания и во время разговора. У некоторых пациентов появляются проблемы с подвижностью челюсти. Из-за воспаления лицо становится асимметричным; в зависимости от локализации флегмоны может быть затруднено дыхание. В клиническом анализе крови присутствуют характерные для гнойного воспаления изменения: лейкоцитоз, нейтрофилез и резко увеличенная СОЭ. При исследовании сыворотки крови обнаруживается С-реактивный белок.
Наиболее опасными осложнениями околочелюстных флегмон являются асфиксия и тромбоз вен лица гнойными массами. При отсутствии лечения происходит диссеминации инфекции, что проявляется сепсисом, менингитом и медиастенитом.
Диагностика околочелюстных флегмон
Диагноз ставится стоматологом на основании клинических проявлений, субъективных жалоб пациента и тщательного опроса. Лабораторные исследования позволяют судить о тяжести процесса и о состоянии организма на текущий момент, также лабораторная диагностика позволяет оценивать эффективность проводимой терапии. Если околочелюстные флегмоны располагаются поверхностно, то диагностика не представляет трудностей, тогда как при глубоком расположении гнойников требуется проведение диагностической пункции.
Околочелюстные флегмоны и абсцессы необходимо дифференцировать с фурункулами и карбункулами лица в начальной стадии, с рожистым воспалением, с воспалениями околоушных и поднижнечелюстных слюнных желез. Клинические проявления флегмон так же схожи с нагноительными процессами кист шеи. Иногда опухолевидные образования и специфические хронические воспалительные процессы имеют похожую симптоматику, что и флегмоны.
Лечение околочелюстных флегмон
Флегмоны в околочелюстной области требуют комплексной терапии. И, если на этапе формирования очага гнойного расплавления возможно обойтись без хирургического вмешательства, то на этапе появления зоны флюктуации оперативное лечение является обязательным. В этом случае проводится хирургическая обработка воспалительного очага, очищение раны от гноя и устанавливается дренаж для оттока гноя. Параллельно проводят антибактериальную, дезинтоксикационную и десенсибилизирующую терапию. Показан прием иммунокоррегирующих и общеукрепляющих препаратов. Для скорейшей регенерации тканей после оттока гноя проводят физиолечение: токи УВЧ, УФО, магнитотерапию и микроволновую терапию.
При своевременно начатом лечении прогноз благоприятный, однако, если флегмоны имеют гнилостный характер и при присоединившихся осложнениях прогноз сомнительный.
Абсцесс мягких тканей — это расположенная в мышцах или подкожной жировой клетчатке, отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в зоне поражения. Сопровождается общесоматическими изменениями: головной болью, гипертермией, недомоганием, расстройством сна. Обследование включает осмотр, УЗИ, рентгенографию, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
МКБ-10
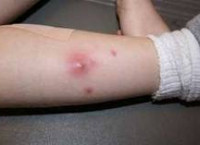


Общие сведения
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний наличием инфильтративной капсулы (пиогенной мембраны). Капсула ограничивает абсцесс от близлежащих анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву с выходом гнойного содержимого в окружающую клетчатку или межмышечные пространства и развитием разлитого гнойного воспаления — флегмоны.

Причины
Абсцесс мягких тканей обусловлен попаданием в ткани гноеродных микроорганизмов. Примерно в четверти случаев патология вызвана стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. патогенные микроорганизмы. Зачастую отмечается полимикробная этиология. При костном туберкулезе может наблюдаться «холодный» абсцесс, вызванный микобактериями. Основные причины заболевания:
- Травматические повреждения. Проникновение гноеродных микроорганизмов чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов.
- Отдаленные очаги инфекции. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов, например, фурункула, карбункула, пиодермии и пр.
- Врачебные манипуляции. Инфицирование может произойти ятрогенным путем при проведении инъекции инфицированной иглой.
- Разъедающие жидкости. В редких случаях наблюдается асептический абсцесс, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и др.).
Факторы риска
По наблюдениям специалистов в сфере гнойной хирургии, благоприятствующим фоном является:
- наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит);
- длительно протекающее заболевание желудочно-кишечного тракта (гастроэнтерит, энтерит, колит);
- расстройства периферического кровообращения (при атеросклерозе, варикозе, посттромбофлебитической болезни);
- обменные нарушения (ожирение, гипотиреоз, авитаминоз).
Особенно значимую роль в развитии и прогрессировании гнойного процесса играет сахарный диабет с выраженной ангиопатией.

КТ живота и таза. Ограниченное гиподенсное скопление жидкости в толще левой подвздошно-поясничной мышцы (псоас-абсцесс).
Симптомы
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. При поверхностном расположении местная симптоматика отчетливо выражена. Через несколько дней появляется симптом флюктуации, свидетельствующий о скоплении жидкого содержимого внутри воспалительного очага.
При глубоко расположенном абсцессе местные симптомы не так заметны, флюктуация отсутствует, на первый план выходят изменения в общем состоянии больного. Общесоматические признаки неспецифичны. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40° С и сопровождаться ознобом.
Осложнения
Возможно распространение гнойного процесса с развитием сепсиса, представляющего угрозу для жизни больного. Другими осложнениями абсцесса являются:
- флегмоны мягких тканей, распространяющиеся по межмышечным и клетчаточным пространствам;
- гнойное расплавление стенки близлежащего крупного сосуда с возникновением кровотечения;
- вовлечение в процесс нервного ствола с формированием неврита;
- распространение процесса на твердые структуры с развитием остеомиелита близлежащей кости.
Диагностика
В ходе консультации гнойный хирург обращает внимание на наличие в анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Для выявления фоновых заболеваний по показаниям привлекают терапевта и других специалистов. План обследования включает следующие диагностические процедуры:
- Объективный осмотр. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Определяется локальная резкая болезненность, отек, гиперемия и гипертермия, в ряде случаев выявляется флюктуация.
- Дополнительные исследования. Глубокие абсцессы требуют назначения УЗИ мягких тканей и диагностической пункции. Полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам. При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза.

Лечение абсцесса мягких тканей
Основной метод лечения – оперативный. Тактика определяется локализацией, объемом и стадией гнойного процесса, наличием или отсутствием осложнений. При небольших поверхностных абсцессах возможно амбулаторное наблюдение. Госпитализация необходима при рецидивировании, наличии осложнений и тяжелых фоновых заболеваний, выявлении анаэробной инфекции, высоком риске распространения гнойного воспаления при расположении абсцесса на лице, вблизи крупных сосудов и нервов.
Консервативная терапия
В начальной стадии рекомендованы консервативные мероприятия: противовоспалительные средства и УВЧ. В последующем медикаментозную терапию применяют в дополнение к хирургическому лечению. Назначают антибиотики широкого спектра действия, после получения результатов бакисследования схему корректируют с учетом чувствительности возбудителя. При генерализации инфекции необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Хирургическое лечение
Сформировавшийся абсцесс мягких тканей подлежит обязательному оперативному лечению. Вскрытие и дренирование обычно проводится хирургом в амбулаторной операционной. В хирургии в настоящее время применяется открытое и закрытое оперативное лечение абсцесса. Закрытое вмешательство производится через небольшой разрез, включает кюретаж стенок и аспирацию содержимого абсцесса, использование двупросветной трубки для дренирования, активную аспирацию и промывание полости после операции.
Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки. Швы не накладывают. После санации очага и формирования грануляций применяют мазевые повязки. Рана заживает вторичным натяжением.
Прогноз и профилактика
При своевременном адекватном лечении прогноз благоприятный. Позднее обращение за медицинской помощью может стать причиной развития опасных осложнений. Предупреждение образования абсцесса заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной тщательной первичной обработке ран при травматических повреждениях.
Абсцесс. Флегмона. Околочелюстные абсцессы и флегмоны.
Абсцесс — ограниченный очаг гнойного воспаления, приводящий к расплавлению участка клетчатки или другой ткани с образованием полости. Флегмона — острое разлитое гнойное воспаление подкожной, межмышечной и межфасциальной клетчатки. Источники инфекции при абсцессах и флегмонах челюстно-лицевой области могут быть одонтогенной и неодонтогенной природы. Чаще входными воротами инфекции являются дефекты твердых и мягких тканей зуба и краевого периодонта. Поэтому такие абсцессы и флегмоны называют одонтогенными. Если абсцессы и флегмоны сопутствуют одонтогенному остеомиелиту и осложняют его течение, то их называют остеогенными или остеофлегмонами. Абсцессы и флегмоны, возникающие в результате инфицирования поврежденных кожных покровов лица или слизистой полости рта, а также осложнения таких заболеваний, как фурункулез, сиаладенит, язвенный стоматит и другие, относятся к неодонтогенным. Принято различать: абсцесс и флегмону подглазничной области; абсцесс и флегмону скуловой области; абсцесс и флегмону глазницы; абсцесс и флегмону щечной области; абсцесс и флегмону подвисочной и крылонебной ямок; абсцесс и флегмону височной области; абсцесс и флегмону околоушно-жевательной области; абсцесс и флегмону позадичелюстной области; абсцесс и флегмону крылочелюстного пространства; абсцесс челюстно-язычного желобка; абсцесс и флегмону окологлоточного пространства; абсцесс и флегмону подбородочной области; абсцесс и флегмону поднижнечелюстной области; флегмону дна полости рта; гнилостно-некротическую флегмону дна полости рта (анаэробная инфекция); абсцесс и флегмону языка; абсцесс твердого неба.
Абсцессы и флегмоны челюстно-лицевой области проявляются рядом общих расстройств, симптомами гнойно-резорбтивной лихорадки, а также местными изменениями, во многом обусловленными локализацией очага гнойного воспаления. Заболевание чаще начинается внезапно. Явления воспаления быстро нарастают. В результате интоксикации организма появляется головная боль, нарушаются сон, аппетит, повышается температура тела. В тяжелых случаях возникает озноб, резко ухудшается общее состояние. В периферической крови определяются лейкоцитоз, нейтрофилез. В сыворотке крови выявляется С-реактивный белок. Развивающейся флегмоне свойствен диффузный болезненный инфильтрат, сверху покрытый гиперемированной кожей или слизистой оболочкой. По мере дальнейшего развития воспалительного процесса инфильтрат увеличивается, в центральных его отделах появляется расплавление ткани — флюктуация. При глубоко расположенных гнойниках эти местные признаки менее выражены.
Для большинства флегмон характерны боль, нарушение подвижности нижней челюсти, повышенная саливация, затруднение жевания, глотания, речи и дыхания. При вовлечении в процесс жевательных мышц возникает сведение — контрактура челюстей. Проявления заболевания зависят от локализации флегмоны в одном, двух, трех или более клетчаточных пространствах.
Диагностика основывается на данных анамнеза и объективного исследования. При поверхностном расположении гнойных очагов, определение последних трудностей не вызывает, тогда как распознавание глубоких гнойников нередко требует проведения диагностической пункции. Абсцессы и флегмоны челюстно-лицевой области необходимо дифференцировать с фурункулом и карбункулом лица в начальной стадии болезни; рожистым воспалением; острым воспалением околоушной и поднижнечелюстной слюнных желез; нагноившимися срединной и боковыми кистами шеи; специфическими хроническими воспалительными процессами; опухолевыми образованиями.
При абсцессах и флегмонах челюстно-лицевой области проводится комплексное лечение. Оно включает хирургическое вмешательство (хирургическая обработка инфекционно-воспалительного очага в целях обеспечения эвакуации гноя и очищения гнойной раны); антибактериальную, десенсибилизирующую, дезинтоксикационную, иммунокорригирующую, общеукрепляющую терапию; физиотерапию (токи УВЧ, СВЧ). После стихания острых воспалительных явлений и рассасывания инфильтратов назначают лечебную физкультуру.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

