Обливная кожа что это такое
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Закаливание – это комплекс мероприятий, направленных на укрепление защитных сил организма, а также на повышение адаптации к условиям внешней среды.
Важнейшее профилактическое значение закаливания в том, что оно не лечит, а предупреждает болезнь. Закаленный человек легко переносит неблагоприятные факторы внешней среды (жару, мороз, ветер), которые ослабляют защитные силы организма, что может привести к развитию различных заболеваний.
Как закаливать организм, какие методы и способы подойдут именно вам, определяются возрастом, состоянием здоровья и индивидуальными особенностями организма.
Основные принципы закаливания
Как начать закаляться, чтобы не навредить организму, а укрепить здоровье, повысить иммунитет, увеличить продолжительность жизни?
Обязательное условие правильного закаливания – это следование здоровому образу жизни, где нет места алкоголю и курению.
Адекватное закаливание не вызывает побочных эффектов, наоборот, после систематического выполнения процедур поднимается настроение, нормализуется сон, повышается работоспособность, улучшается физическое и психическое здоровье.
Правила закаливания
Регулярность
Процедуры по закаливанию должны проводиться ежедневно. Если допускать длительные перерывы, то все достигнутые результаты сойдут на нет.
Постепенность
Неподготовленный организм не должен подвергаться воздействию экстремальных факторов, например, обливанию ледяной водой или купанию в проруби. Главное условие правильного закаливания – это медленное и плавное понижение температуры воды или воздуха и постепенное увеличение продолжительности процедур.
Учет индивидуальных особенностей организма
При выборе методов закаливания следует учитывать возраст, состояние здоровья, сопутствующие заболевания.
Контроль за самочувствием (пульс, частота дыхания) до, во время и после процедуры позволит регулировать нагрузку в зависимости от состояния здоровья. Самоконтроль учитывает следующие показатели: общее самочувствие, уровень артериального давления, сон, аппетит, массу тела.
Разнообразие закаливающих средств необходимо для того, чтобы организм выработал устойчивость к разным раздражителям: вода, воздух, солнце.
Если после закаливающих процедур, появилась бессонница, вялость, повышение температуры, кашель, то тренировки временно следует прекратить и обратиться за помощью к специалисту.
Физиологические основы закаливания
В основе закаливания лежит тренировка периферических и центральных звеньев системы терморегуляции, которые контролируют процессы образования и отдачи тепла в организме.
Организм человека в процессе эволюции выработал способность приспосабливаться к изменениям погодных условий, выдерживая даже значительные перепады температур, сохраняет при этом тепловой баланс внутри тела.
При закаливании резко активизируется иммунная система, повышается физическая и умственная работоспособность, устойчивость к инфекционным, аллергическим, злокачественным заболеваниям, атеросклерозу, ожирению, диабету.
Естественные факторы внешней среды, которые используются при закаливании, – это солнце, воздух и вода.
Закаливание воздухом
Под воздействием воздушных ванн повышается тонус нервной и эндокринной систем, нормализуются функции пищеварения, улучшается работа сердечной и дыхательной систем, изменяется состав крови – увеличивается количество эритроцитов и уровень гемоглобина, следовательно усиливается насыщение клеток организма кислородом.
Чем больше разница температур тела и воздуха, тем сильнее раздражаются рецепторы кожи. Поэтому холодные воздушные ванны активизируют защитные компенсаторные терморегуляторные механизмы, тренируя скорость сосудистых реакций, которые предохраняют организм от резких перепадов внешних температур.
Теплый воздух не несет закаливающего эффекта, но зато положительно влияет на окислительно-восстановительные процессы в организме.
Закаливание солнцем
Солнечная радиация оказывает влияние на организм с помощью инфракрасного и ультрафиолетового излучения.
Под действием инфракрасных лучей в организме происходит образование добавочного тепла, в результате чего усиливается потоотделение, увеличивается испарение влаги с кожных покровов, расширяются сосуды, появляется покраснение кожи, возрастает кровоток.
Ультрафиолетовые лучи (УФ) производят мощный биологический эффект на организм: под их влиянием в коже синтезируется витамин Д, играющий важную роль в фосфорно-кальциевом обмене. УФ лучи характеризуются бактерицидным свойством, повышают сопротивляемость организма к инфекциям, оказывают тонизирующее влияние на все органы и системы.
Кожа людей, принадлежащих к различным расам, имеет разную чувствительность к солнечному облучению. Это связано с толщиной поверхностного рогового слоя и способностью кожи к синтезу меланина – пигмента, количество которого определяет различный цвет кожных покровов: от белого до черного.
Закаливание водой
Одним из показателей эффективности водных закаливающих процедур служит реакция кожи.
Выделяют три фазы реакции кожных покровов на действие холодной воды:
- I фаза – происходит спазм сосудов кожи, при сильном охлаждении изменения касаются и подкожно-жировой клетчатки.
- II фаза – идет процесс адаптации к низкой температуре воды: сосуды расширяются, кожа краснеет. Для этой фазы характерно улучшение самочувствия, прилив бодрости и энергии.
- III фаза –переохлаждение, когда заканчиваются приспособительные возможности организма, тело уже не может сохранить тепло. На этом фоне возникает сильный спазм подкожных сосудов, кожа бледнеет, обретает синюшный оттенок, появляется озноб.
При регулярном закаливании водой первая фаза становится короче, а вторая приходит быстрее. Самое главное, не допускать третьей фазы.
Программа закаливания для начинающих
Подготовительный этап: начало закаливания
Первый шаг к оздоровлению – сон с открытой форточкой в холодное время года, с открытым окном – в теплое.
Ежедневные прогулки на свежем воздухе в любое время года независимо от погоды. Продолжительность прогулок определяется самочувствием, уровнем тренированности, состоянием здоровья и возрастом.
Пребывание на воздухе хорошо совмещать с занятиями активными видами спорта: зимой – коньки, лыжи; летом – волейбол, бадминтон и другие подвижные игры.
Воздушные ванны подготавливают организм к закаливанию водой. Начинайте с температуры в +20 градусов по 10-15 минут, с постепенным понижением температуры на 1-2 градуса в неделю.
- Умывание холодной водой утром и вечером.
- Хождение босиком сначала дома, а летом по траве, песку, камешкам.
- Летом – плавание в открытых водоемах, зимой – регулярные занятия в бассейне.
Основной этап
Водное закаливание оказывает более мощное воздействие на организм, нежели воздух.
К начальной стадии водного закаливания – к обтиранию приступают с комфортной для тела температуры воды в +28…+30 градусов. Влажным полотенцем или губкой обтирайте руки, ноги, затем туловище. После процедуры следует растереть тело сухим полотенцем до появления чувства тепла. Каждую неделю снижают температуру воды на 2 градуса, доводя ее до +10 ℃.
Контрастный душ. Схема воздействия: на 20 секунд включается теплая вода, на 5 секунд холодная, затем цикл повторяется 3-4 раза. Раз в 2-3 недели увеличивайте время пребывания под холодной водой на 5 секунд, пока время действия горячей и холодной воды не сравняется. После душа тело растирается сухим полотенцем до покраснения кожи.
Обливание – следующая стадия закаливания водой. Начальная температура воды должна составлять 20 ℃. Обливаться лучше из ведра, чтобы вода плавно скользила по всему телу. Общая продолжительность процедуры не должна превышать 1-2 минут. После процедуры тело разогревается сухим полотенцем.
Еще более сильное воздействие оказывает обливание холодной водой после парной в бане.
Моржевание – погружение в холодную воду наиболее серьезный вид закаливания. Подходит только для здоровых тренированных людей без хронических заболеваний. Всем тем, кто решил начать закаливание с помощью моржевания, необходимо предварительно проконсультироваться с врачом.
Попадая в ледяную воду организм человека получает сильнейший стресс, в ответ на который рефлекторно из надпочечников выбрасывается адреналин. Этот гормон в экстремальных ситуациях помогает организму выжить: сердцебиение учащается, поднимается артериальное давление и уровень глюкозы в крови, то есть происходит мобилизация всех систем организма для защиты от опасности.
Подготовку к моржеванию надо начинать с лета, обливаясь холодной водой на улице, плавая в открытых водоемах, не переставая купаться и осенью. На этапе подготовки к зимнему купанию обтирайтесь снегом, совершайте пробежки босиком по снежным дорожкам, чтобы организм постепенно привыкал к низким температурам.
- Перед купанием тело необходимо разогреть с помощью пробежки или выполнения физических упражнений.
- Первый заход в ледяную воду не должен длиться более 5 секунд.
- Новичкам не желательно погружаться в воду с головой.
- Во время купания стараться дышать носом.
- Купаться надо регулярно, хотя бы раз в неделю.
- После выхода из воды тело энергично растирается полотенцем, надевается одежда и совершается небольшая пробежка, чтобы согреться.
Солнечные ванны
Самое полезное время для принятия солнечных ванн, чтобы избежать ожогов, тепловых и солнечных ударов, для средней полосы России утром с 9.00 до 12.00 часов и вечером с 16.00 до 18.00. Начальный период пребывания на солнце не должен превышать 5 минут, прибавляя ежедневно по 5 минут доводят время до часа. Голову защищают головным убором, а глаза – солнцезащитными очками.
Особенности закаливания детей
Обязательным условием начала закаливания у ребенка – это разрешение педиатра.
Воздушные процедуры можно начинать уже с рождения. Так, при гигиенических мероприятиях (смена подгузника, после подмывания) оставляют ребенка голеньким на 2–3 минуты, постепенно увеличивая время. В дальнейшем можно совмещать воздушные ванны с массажем и гимнастикой.
Грудные дети из-за высоких энергозатрат потребляют кислорода в 2,5 раза больше, чем взрослые. Поэтому летом окна в помещении, где находится малыш, должны быть открыты постоянно, а в холодное время года проветривание проводят 4-6 раз по 10-15 минут, при этом температура воздуха снижается на 1-2 градуса, что и является закаливающим фактором.
В зимнее время ежедневные прогулки продолжаются 3-4 часа, в летнее – желательно, чтобы малыш как можно дольше оставался на свежем воздухе. Во время прогулок тренируются механизмы терморегуляции организма, происходит их адаптация к перепадам температуры, влажности, движению воздуха.
Для ребенка такие гигиенические процедуры, как умывание, мытье рук (до, после еды, после туалета) прохладной водой – это также закаливающий элемент. Постепенно можно расширить режим водных процедур: ввести обтирание тела по утрам или обливание стоп прохладной водой перед сном.
В качестве местного закаливания слизистой ротоглотки применяется полоскание горла прохладной водой после еды с плавным снижением ее температуры с +36 ℃ до +15…+16 ℃ на один градус каждые 5 дней.
Общие обливания тела начинают только тогда, когда ребенок хорошо адаптировался и переносит предыдущие, способы закаливания. Начальная температура воды для обливания составляет +36 градусов, процедура длится 15 секунд. Каждую неделю температуру воды снижают на 1℃ доводя до +22…+25 градусов.
При обнаружении признаков пониженной адаптации ребенка к изменению температуры окружающего воздуха (бледность кожи, мраморный оттенок рук и ног) переходят на более щадящие методы закаливания: малыша раздевают лишь частично и сокращают время воздействия до 5 минут.
Купание в открытых водоемах (река, озеро, море) начинают при температуре воздуха +24-26 ℃, а воды +21 ℃.
Детям дошкольного возраста пребывание на палящем солнце запрещено, 15-30 минутные солнечные ванны допустимы только в тени деревьев или навесов.
Такие экстремальные виды закаливания, как хождение босиком по снегу или купание в ледяной воде противопоказано детям до 16 лет, так как это может спровоцировать сбой в работе сердечно-сосудистой и эндокринной систем.
Проводя закаливающие мероприятия у детей, не следует забывать об индивидуальных особенностях детского организма и внимательно следить за состоянием здоровья. После болезни первое время следует уменьшить холодовые нагрузки, а вернуться к первоначальным тренировкам допустимо только после полного восстановления здоровья.
Закаливающие процедуры у ребенка должны протекать в виде веселой увлекательной игры, доставлять ему удовольствие, а не превращаться в стресс.
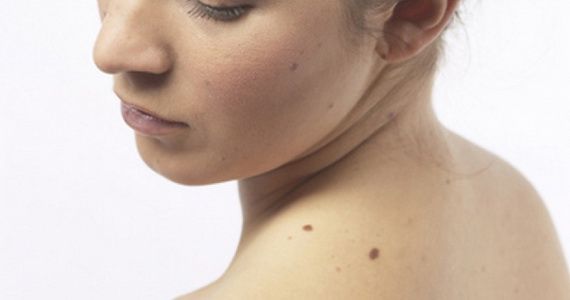
Новообразования (неоплазии) – это медицинское название опухолей, т. е. избыточного разрастания какой-либо ткани в организме. Опухоли – результат бесконтрольного размножения клеток, которые еще не достигли зрелости и потому утратили свою способность полноценно выполнять свои функции.
Опухоли могут возникать во внутренних органах и на поверхности кожи. Многие, не зная, какие бывают новообразования на коже, при появлении любого новообразования на коже ошибочно полагают, что это рак. На самом деле это не всегда так.
По основной классификации новообразования кожи делятся на доброкачественные и злокачественные. Еще существуют предраковые образования – пограничные между двумя основными видами. У каждого типа есть свои подвиды и особенности, а для постановки точного диагноза нужна правильная диагностика.
Доброкачественные новообразования кожи
У доброкачественных новообразований обычно не нарушается способность к дифференцировке клеток. Т. е. они сохраняют свои первоначальные функции и по структуре схожи с нормальными клетками. Еще такие клетки медленно растут, могут давить на соседние ткани, но никогда в них не проникают.
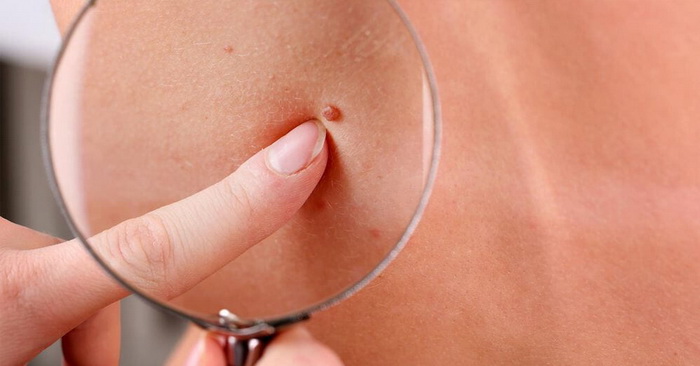
Виды доброкачественных новообразований кожи:
- Атерома – опухоль сальной железы, которая образуется из-за ее закупорки. Чаще всего встречается там, где больше всего сальных желез: на шее, спине, голове, в паховой области.
- Гемангиома – сосудистая опухоль, которая образуется из клеток кровеносных сосудов. Имеет цвет от красного до синюшно-черного.
- Папиллома и бородавки. Образование в виде небольшого узелка или сосочка. Причина – вирус папилломы человека (ВПЧ). Обычно возникают на фоне стрессов, снижения иммунитета, вегетативных расстройств. Часто появляются в области подмышек, паховой зоне. Еще папилломы – самые распространенные новообразования кожи век.
- Лимфангиома – опухоль из стенок лимфатических сосудов, которая формируется еще внутри утробы. Внешне это небольшие образования с бугристой поверхностью синюшной или красно-бурой окраски.
- Липома – опухоль жировой прослойки («жировик»). Располагается в подкожном слое, чаще всего в области верхней части спины, плечевого пояса, наружной поверхности бедер. Опухоль безболезненная, мягкая и подвижная.
- Фиброма – образование из соединительной ткани. Чаще встречается у женщин молодого и среднего возраста. Выглядят как новообразование на коже в виде шарика, выступающего над ее поверхностью.
- Нейрофиброма – опухоль из клеток оболочек нервов. Внешне выглядит как плотный бугорок размером 0,1-2,3 см.
В отдельную группу новообразований относят невусы (родинки). Это новообразования кожи разного цвета: коричневого, красного, черного, фиолетового и пр. В большинстве случаев невус – это врожденный порок развития кожи. Но родинки могут появляться и в течение жизни, чаще всего под действием солнечного света. Невусы не имеют склонности к злокачественному перерождению, но в отдельных случаях это может происходить вследствие повреждения или травмы кожи на родинке.
Несмотря на отсутствие прямой опасности, все доброкачественные виды новообразований на коже лица, рук, ног и других частей тела требуют постоянного контроля. Необходимо следить, чтобы опухоли не разрастались, не увеличивались в размерах, не меняли цвет. В противном случае нужно обратиться к врачу.
Предраковые новообразования (преканкрозы)
Предраковыми называют новообразования, которые под воздействием врожденных или текущих причин получили склонность к злокачественному перерождению. Как правило, это хронические состояния, которые наблюдаются у человека в течение длительного времени.
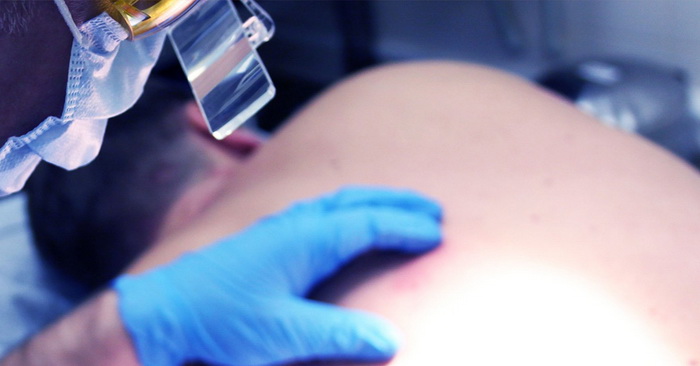
Таким образом, предраковые опухоли – опасные новообразования на коже, которые могут приводить к развитию онкологических процессов. К ним относятся:
- Старческая кератома – кератоз, при котором на коже у пожилых людей возникают сухие корки и чешуйки. При их отслаивании может возникать легкая кровоточивость.
- Пигментная ксеродерма – наследственная опухоль, развивающаяся из-за повышенной чувствительности кожи к ультрафиолету. Встречается редко, представляет собой пигментные пятна, которые становятся бородавчатыми разрастаниями.
- Кожный рог – конусообразная опухоль, внешне напоминающая рог. Имеет желтый или коричневый цвет. возникает на открытых участках тела, которые регулярно подвергаются трению или сдавливанию. Характерен для людей пожилого возраста
- Болезнь Боуэна – внутриэпидермальный рак. Без лечения может трансформироваться в инвазивный рак кожи. На ранней стадии болезнь Боуэна представляет собой небольшое красновато-коричневое пятно размером 2-50 мм. имеет шелушащуюся поверхность, приподнятые неровные края. После удаления чешуек остается мокнущая, но не кровоточащая поверхность.
Злокачественные новообразования кожи
Самые опасные виды новообразований на коже – злокачественные. От доброкачественных они отличаются тем, что быстро растут, проникают в окружающие ткани и дают метастазы в отдаленные от очага области. Организм не контролирует деление клеток в таких опухолях, а сами они теряют способность выполнять свои первоначальные функции.
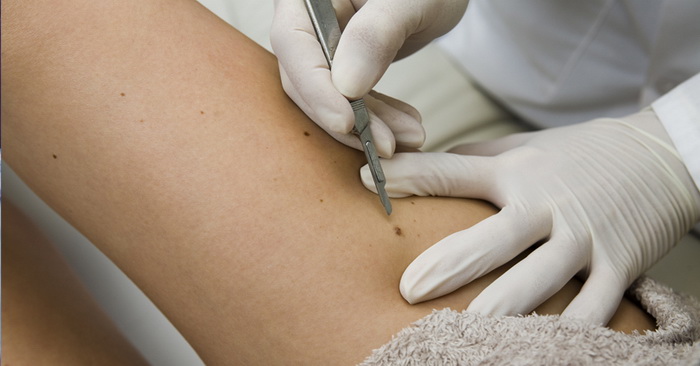
Признаки перерождения доброкачественной опухоли в один из видов злокачественных новообразований на коже:
- быстрое или резкое увеличение опухоли в размерах;
- появление язв, кровоточивость;
- распространение на соседние ткани;
- изменение цвета или степени насыщенности пигментации.
Основные виды злокачественных опухолей кожи:
- Меланома – наиболее распространенный вид. Чаще всего возникает из родинок из-за травмирования или избыточного воздействия ультрафиолета.
- Базалиома – плоскоклеточный рак кожи из атипичных клеток базального слоя эпидермиса. Внешне выглядит как белый узелок с сухой коркой на поверхности. По мере прогрессирование увеличивается в ширину и превращается в глубокую язву.
- Саркома Капоши. Представляет собой множественные опухоли пурпурного, фиолетового и лилового цвета. Они объединяются и превращаются в язвы.
- Липосаркома – злокачественная опухоль жировой ткани, возникающая на фоне липом и атером.
- Фибросаркома – новообразование из соединительной ткани, чаще всего нижних конечностей. Имеет темный сине-коричневый цвет, может заметно выступать над кожей.
Специалисты рекомендуют удалять как доброкачественные, так и злокачественные новообразования. Это оптимальный метод лечения, если к нему нет противопоказаний. В случае с доброкачественными новообразованиями и предраковыми состояниями при своевременном лечении прогноз благоприятный.
При злокачественных опухолях требуется больше усилий, и прогноз может быть не столь благоприятным, особенно если уже наблюдается метастазирование. Поэтому при подозрении на злокачественные процессы важно как можно раньше обратиться к врачу.

Сухие пятна на коже — распространенный дерматологический симптом, который может говорить как о временном сбое и нарушении барьерных функций эпидермиса, так и о кожном заболевании. Все зависит от размера пятен, четкости их границ, а также от длительности присутствия на коже.
Причины сухости можно разделить на две большие группы:
- неспецифические — аллергические реакции на бытовую химию, хозяйственное мыло, косметические продукты, обезвоживание из-за холода и ветра;
- специфические — тогда пятна становятся проявлением дерматологических заболеваний.
Иногда человек может сам заметить, что на его коже появляются сухие пятна после наступления определенного события, например, после стирки белья руками. Тогда причина очевидна и ее легко ликвидировать. Но если сухие пятна на коже не проходят, чешутся, шелушатся, следует обратиться к врачу.
Сухие пятна с чешуйками
Розовые приподнятые сухие пятна на теле и голове могут говорить о псориазе. При этой дерматологической патологии у человека на коже возникают приподнятые бляшки — псориатические папулы. Они выступают над поверхностью кожи, вызывают интенсивный зуд и шелушатся, имеют тенденцию к распространению и слиянию.
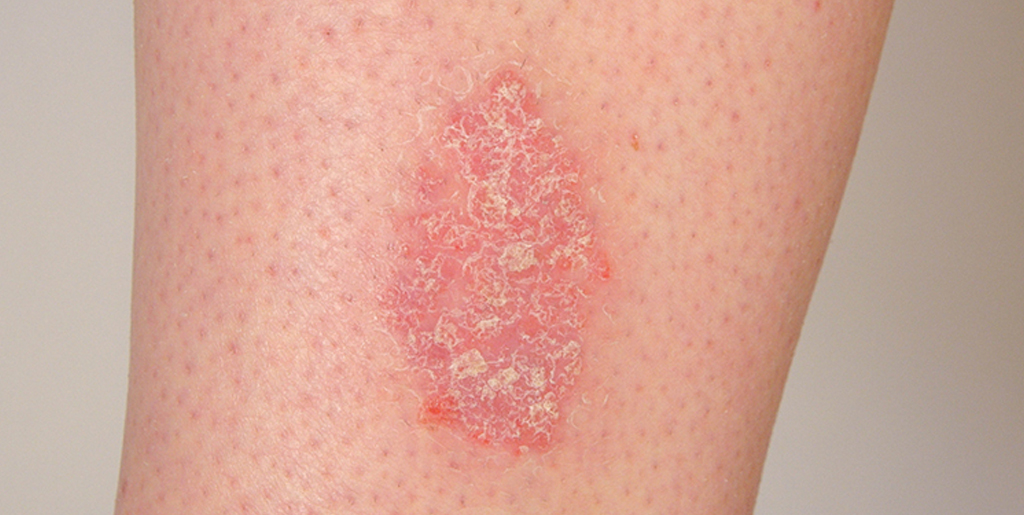
Псориаз — хроническое аутоиммунное заболевание, при котором высыпания чаще всего локализуются на локтях, голове, коленях и в паху. Сухие розовые пятна, покрытые белыми чешуйками, — очаги хронического воспаления. Под влиянием внутренних аутоиммунных процессов клетки эпидермиса делятся в несколько раз быстрее, чем нужно. В результате постоянно отделяются мелкие чешуйки из отмирающих клеток кожи.
Атопический дерматит и его отличия от псориаза
При атопическом дерматите также могут появляться сухие пятна на теле. И как и в случае с псориазом, они вызывают зуд. Из-за повышенной чувствительности кожи к факторам окружающей среды нарушаются механизмы ее саморегуляции, в том числе страдает барьерная функция. То есть триггером к атопическому дерматиту служит аллергия, но вот склонность к такой кожной реакции закладывается генетически.
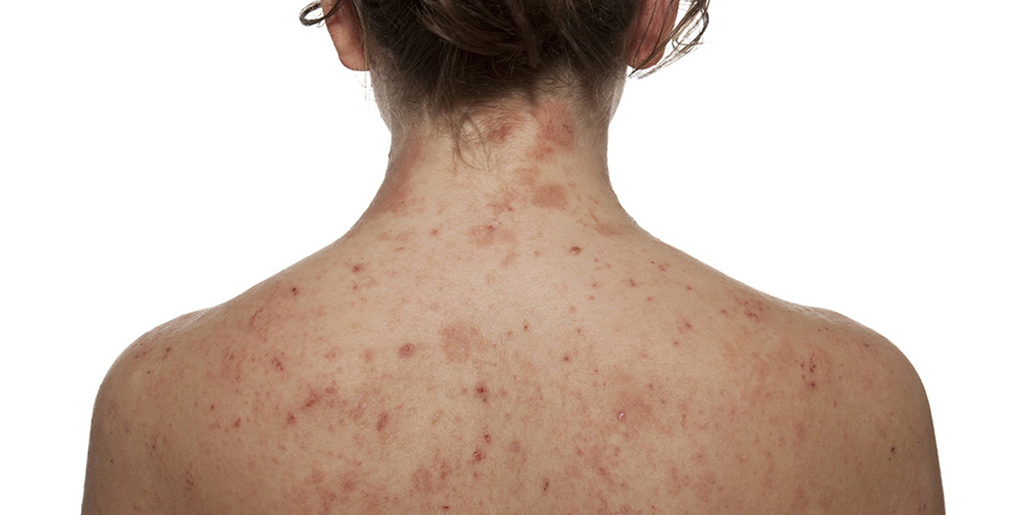
Чаще всего атопический дерматит возникает у детей. Болезнь имеет хроническое течение, когда обострения сменяются периодами ремиссии. Вот типичные признаки атопического дерматита:
- сухость кожи;
- шелушение и покраснение век;
- сухие бляшки телесного цвета на туловище и разгибательных участках тела;
- трещины.
Человеку, не имеющему медицинского образования, сложно отличить псориаз от атопического дерматита, но врач легко сможет провести дифференциальную диагностику. Есть несколько отличий, которые могут говорить в пользу той или иной патологии. Атопический дерматит чаще поражает детей, псориаз может дебютировать во взрослом возрасте. Псориатические бляшки приподняты над кожей, при этом можно разглядеть чешуйки. Сухие пятна при атопическом дерматите плоские. Также важно учитывать типичную локализацию.
Сухая экзема
Иногда белые сухие шелушащиеся пятна на коже ног могут говорить о сухой экземе. При этом заболевании сначала возникает сухость и стянутость кожи, затем присоединяется шелушение и нестерпимый зуд, могут возникать трещины. Кроме ног часто поражаются кисти рук, пространство между пальцами и даже лицо.
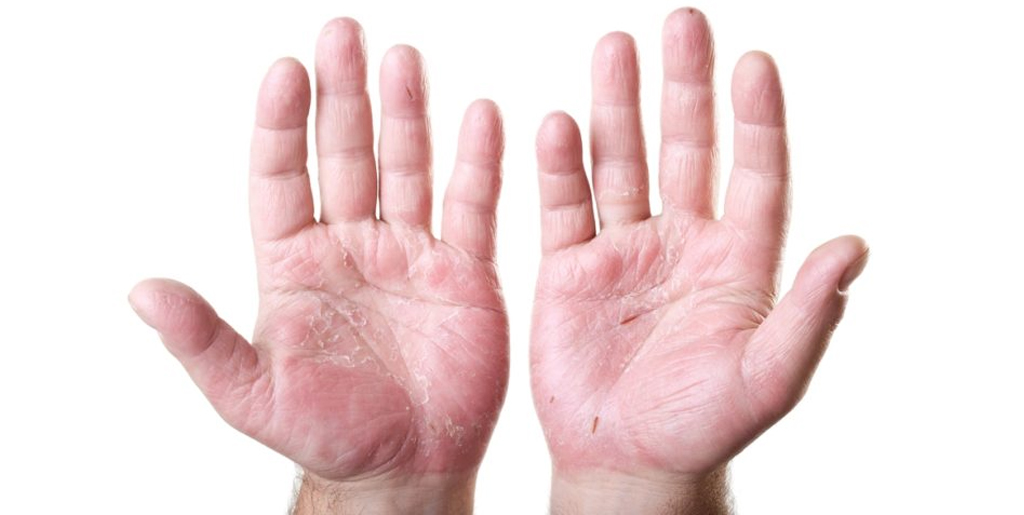
Причинами сухой экземы могут быть бактериальные и грибковые инфекции, аллергены, синтетическая одежда, несоблюдение гигиены и другие факторы.
Как вы видите, появление на коже сухих пятен может быть обусловлено самыми разными причинами. Большую роль играют особенности работы иммунитета и склонность к аллергическим реакциям. Но в любом случае при появлении сухих пятен важно обратиться к дерматологу и установить причину такого состояния кожи.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

