Облепиховое масло при свищах прямой кишки
Обновлено: 16.04.2024
Причины возникновения и механизмы развития анальных трещин разнообразны.
Причины возникновения и механизмы развития анальных трещин разнообразны. По мнению большинства исследователей наиболее частая причина возникновения трещин — механическая. При этом большое значение имеют не только консистенция каловых масс, но и анатомические особенности строения мужского и женского таза (в первом случае в основном возникают задние трещины, в то время как у женщин, которые по статистике болеют чаще мужчин, преобладают передние анальные трещины). На первом этапе возникает дефект слизистой оболочки анального канала, а затем последовательно происходит его инфицирование, очищение и заживление дефекта. Как показали научные исследования, основную роль в процессе регенерации играет местный иммунитет, а хронизация трещин является следствием нарушения функции последней. По-видимому, в ряде случаев первопричиной развития трещин могут быть и воспалительные процессы в анальном канале, связанные с нарушением местного иммунитета. У некоторых больных фактором риска развития заболевания являются сосудистые изменения. Действительно, анальные трещины часто сочетаются с геморроем. Ликвидация застоя крови и улучшение кровотока, то есть основных проявлений геморроя, способствуют заживлению трещин. Весьма существенной, хотя и наиболее неизученной остается роль нейроциркуляторных нарушений, ответственных за возникновение спазма сфинктеров. Возможность воздействия на это звено патогенеза с помощью нитропрепаратов подтвердило важность ликвидации спазма для заживления раны. Дальнейшее исследование механизмов возникновения трещин будет способствовать улучшению результатов лечения.
Распространенность
Примерно 10–15% больных, обращающихся за помощью к проктологу, страдают анальными трещинами. На протяжении многих лет это заболевание занимает третье место по обращаемости после синдрома раздраженной кишки и геморроя. Более 60% пациентов с анальной трещиной составляют женщины.
Классификация анальных трещин
Классификация анальных трещин отсутствует. По течению заболевания выделяют острые и хронические трещины. По локализации различают передние, расположенные на 12 часах по циферблату часов, и задние на 6 часах (копчиковая стенка анального канала), последние встречаются почти у 90% пациентов.
Клиническая картина заболевания
Наиболее частым проявлением анальной трещины является боль, связанная с дефекацией. Как правило, она возникает в момент опорожнения кишки и продолжается после завершения этого процесса около получаса. Такие клинические проявления чаще всего соответствуют острой анальной трещине. Иногда боли появляются при позыве на стул или носят постоянный характер. Продолжительный болевой синдром и малый эффект от анальгезирующей терапии, как правило, указывают на развитие спазма сфинктера. Последний сам способен усиливать боли при дефекации, что может привести к возникновению порочного круга, проявляющегося развитием стойкого спазма. Кровотечение чаще возникает в момент образования острой трещины и редко бывает обильным, хотя в первые сутки возможны даже выделения небольших сгустков крови. В дальнейшем выделение крови отмечаются на туалетной бумаге, реже кровь капает в унитаз. При хронических анальных трещинах кровотечения часто связаны исключительно с нарушениями стула и редко вызывают сильные боли и спазм. Как и при геморрое, теряемая кровь чаще имеет алый цвет. При опросе больных можно выявить факт нарушения стула, при этом следует помнить, что диарея приводит к возникновению трещин не реже, чем запор. Не менее опасен в плане возникновения трещины «тяжелый» грубый стул, спровоцированный приемом большого количества грубой клетчатки без достаточного количества жидкости. В современных условиях при сборе анамнеза следует уточнить возможность анального секса, что позволяет не только установить причину заболевания, но и предпринять меры для исключения специфического характера поражения. Прежде чем осмотреть больного, следует запомнить несколько неукоснительных правил. Следует строго соблюдать очередность проведения диагностических манипуляций, которые всегда начинаются с осмотра, проведение которого в положении стоя недопустимо. Пальцевое исследование анального канала следует проводить с использованием геля, содержащего лидокаин, начиная манипуляцию со стороны здоровой стенки. Отсутствие визуальных признаков заболевания не является поводом для отказа от пальцевого исследования и дальнейшего лечения больного с предположительным диагнозом. Обнаруженные изменения следует интерпретировать с учетом давности заболевания и проведенного лечения.
При осмотре ануса следует правильно установить больного. Осмотр в положении на боку требует большого навыка и является вынужденной мерой. Предпочтительнее проводить осмотр на гинекологическом кресле или в коленно-локтевом положении с хорошим прогибом спины внутрь. Последний прием позволяет хорошо раздвинуть ягодицы, кроме того, следует слегка растянуть кожу, и тогда на переходной слизистой может быть обнаружен дефект, иногда переходящий на кожу. Протяженность трещины обычно не превышает 1 см, хотя в ряде случаев дефект может достигать длины анального канала. При острой трещине дефект может быть овальной формы, поверхностный, с ровными краями, в некоторых случаях дном трещины может быть сфинктер. Атипичное боковое расположение трещин, особенно в сочетании с множественным характером поражения чаще соответствует неправильному сексуальному контакту. В случае хронической трещины могут быть обнаружены рубцы, иногда с проявлениями гиперкератоза, края трещины приподняты, дно ее ровное, иногда блестящее, покрытое «лаковыми грануляциями». Инфицированная трещина имеет тусклое дно и подрытые края. Исследование анального рефлекса, несмотря на простоту исполнения, затруднительно в части интерпретации полученных результатов. Результаты пальцевого исследования также во многом зависят от индивидуальных навыков, однако в любом случае форсированное введение пальца в анальный канал недопустимо. Минимально при острой трещине удается обнаружить болезненность стенки анального канала и проявление спазма в момент ее осмотра, особенно ярко выраженного при вовлечении в процесс зоны зубчатой линии (граница прямой кишки и анального канала). При достаточном опыте можно выявить дефект слизистой, в случае уплотнения краев трещины, и обнаружить сторожевой бугорок или гипертрофированный анальный сосочек. Дополнительное визуальное исследование анального канала с помощью зеркала или аноскопа проводится специалистами-проктологами.
Осложнения анальной трещины
К наиболее частым осложнениям анальной трещины относят развитие стойкого спазма сфинктера, как правило, сопровождающееся нарушением процесса дефекации, иногда приводящее к копростазу. Острый парапроктит встречается значительно реже, иногда трещина становится причиной возникновения неполного внутреннего свища прямой кишки. Массивные кишечные кровотечения возникают крайне редко, в основном в случае травматического характера развития трещины.
Дифференциальная диагностика
Клинические проявления анальной трещины не отличаются специфичностью симптомов. При острой трещине или ее осложнениях дифференциальный диагноз проводится с острым геморроем, парапроктитом, криптитом, выпадением прямой кишки. Следует помнить, что криптит и геморрой весьма часто сочетаются с анальной трещиной. Поэтому для проведения дифференциальной диагностики следует полагаться не только на тщательный сбор анамнеза и пальцевое исследование (требующее большого навыка), но и на проведение визуального осмотра с помощью аноскопа или ректального зеркала. В случае выявления глубокой трещины с подрытыми краями, похожей на язву, следует исключать поражение анального канала болезнью Крона, специфические половые инфекции или развитие опухоли анального канала. У больных, имевших половой анальный контакт, следует исключать травму сфинктера, прямой кишки или наличие инородного тела. В случае любого обращения больного с трещиной к терапевту или врачу общей практики, кроме назначения простого консервативного лечения, он должен получить направление на консультацию к специалисту-проктологу.
Консервативное лечение
Выбор способа лечения анальной трещины, как правило, определяется стадией заболевания или характером развившихся осложнений. Диета для больных с трещиной исключает употребление алкоголя, специй, жареных продуктов. Как правило, рекомендуется белково-растительная диета 3 (стол с высоким содержанием клетчатки и употреблением повышенного количества жидкости для достижения мягкой консистенции каловых масс). У больных с хроническими запорами или «овечьим калом» допустимо на период лечения, но не более трех недель рекомендовать прием вазелинового масла или жидких парафинов. У пациентов с сопутствующими заболеваниями толстой кишки, как то синдром раздраженной толстой кишки, дивертикулярная болезнь или неспецифические колиты, диета должна быть направлена на нормализацию стула.
Особое внимание больных следует обратить на выполнение гигиенических мероприятий. В острый период заболевания следует рекомендовать негорячий душ 2–3 раза в сутки и обязательно после стула, при этом необходимо промывать не только кожу промежности и анальное отверстие, но и сам анальный канал. В тех случаях, когда водные процедуры недоступны, следует рекомендовать применение специальных влажных гигиенических салфеток.
В случае сочетания трещины с геморроем для лечения последнего следует назначить препараты, содержащие биофлаваноиды (диосмин и гесперидин).
Местная терапия
Цель местного лечения: снятие воспаления, cтимуляция процессов репарации и аналгезия. Для решения первых двух поставленных задач можно рекомендовать мазь Постеризан форте (или свечи аналогичного названия). Препарат содержит в себе суспензию культуры кишечной палочки и гидрокортизон. Метаболиты кишечной палочки способны усиливать местные иммунные реакции, сопровождающиеся освобождением цитокинов, особенно интралейкина-1. Кроме того, суспензия культуры бактерий вызывает образование специфического иммуноглобулина А, который образует нежную пленку на слизистой кишечника, выполняющую роль местного защитного барьера. Гидрокортизон, являющийся вторым составляющим препарата, способствует скорейшему подавлению воспаления и ускоряет процессы регенерации тканей, индуцируемой суспензией культуры кишечной палочки. Мазь следует вводить с помощью специального аппликатора в положении лежа. Препарат назначается 2 раза в день, а в случае тяжелого воспалительного процесса, например у больных с неспецифическими колитами, кратность введения можно увеличить с учетом частоты стула. Максимальная продолжительность лечения, как правило, не превышает трех недель. При необходимости продолжать терапию возможно использование свечей или мази Постеризан, содержащих исключительно суспензию культуры бактерий.
Среди препаратов, обладающих аналгезирующим и репаративным эффектом, следует рекомендовать свечи Релиф Адванс. В состав входит 10,3% бензокаин, обладающий быстрым аналгизирующим эффектом, кроме того, масло печени акулы, содержащее жирорастворимые витамины, свободные жирные кислоты, сквален и алкилглицерол, являющиеся мощными репарантами, что позволяет рекомендовать их даже для применения в послеоперационном периоде у больных, перенесших вмешательство по поводу трещин, кратность введения 3–5 раз в сутки. У больных с затруднениями дефекации свечи можно назначать непосредственно перед стулом. При отсутствии или исчезновении болевого синдрома можно перейти на использование свечей или мази Релиф без обезболивающих добавок. Препарат обладает высокой эффективностью, хорошо переносим и редко дает побочные реакции, что позволяет его применять даже на всех сроках беременности. Консервативное лечение больных с выраженным болевым синдромом или спазмом сфинктера, а также в случаях рецидива заболевания или сочетания с неспецифическими колитами должно осуществляться проктологом, поскольку риск развития осложнений или хронизации трещины у этих пациентов крайне велик. Применение нитропрепаратов для лечения трещины, сопровождающейся спазмом сфиктера, сдерживается отсутствием официальных препаратов, допущенных для использования по новому назначению.
Хирургическое лечение трещины
Показания к хирургическому лечению анальной трещины возникают в случае хронизации процесса. При этом важно оценить адекватность проведенного консервативного лечения, а также характер местных изменений. Весьма часто больные отождествляют заживление анальной трещины с исчезновением ее клинических проявлений, что является весьма распространенным заблуждением. Поэтому исчезновение симптомов заболевания не является основанием для отказа от повторного осмотра пациента. Кроме того, в ряде случаев заживление может сопровождаться формированием весьма грубого рубца или «сторожевого» бугорка, то есть небольшого выбухания слизистой у основания трещины. Сохраняющийся спазм сфинктера также свидетельствует об отсутствии эффекта от консервативного лечения. Во всех подобных ситуациях пациент должен быть направлен к проктологу для решения о выборе дальнейшего метода лечения. К малоинвазивным манипуляциям в этом случае можно отнести проведение блокады с анестетиком и гормонами или инъекции Ботекса. Применение последнего является крайне дорогостоящим методом лечения. Операция при анальной трещине предполагает иссечение тканевого дефекта с последующим ведением раны открытым способом до полного заживления. В случаях, когда имеется выраженный спазм сфинктера, иссечение трещины дополняется дозированным рассечением сфинктера, так называемой боковой подслизистой сфинктеротомией. Длительность нетрудоспособности в послеоперационном периоде определяется темпами заживления послеоперационной раны и зависит от ее размеров и индивидуальных особенностей регенерации. Как правило, до момента полной эпителизации раны проходят 3–4 недели. Рецидивы после операции встречаются весьма редко.
Литература
Основы колопроктологии под редакциейакадемика РАМН,проф. Воробьева Г.И. Ростов-на-Дону:Издательство «Феникс». 2001. 416.
Мак-Нелли П. Р. Секреты гастрорентерологии пер. с англ. М.–С.-Пб: ЗАО «Издательство БИНОМ» «Невский диалект». 1998. 1023 с.
К. Е. Маят, кандидат медицинских наук Европейский медицинский центр, Москва

Приведенная научная информация является обобщающей и не может быть использована для принятия решения о возможности применения конкретного лекарственного препарата.
Владелец регистрационного удостоверения:
Лекарственная форма
Форма выпуска, упаковка и состав препарата Облепиховое масло
Суппозитории ректальные от оранжевого до темно-оранжевого цвета, торпедообразной формы, с характерным запахом; на срезе допускается наличие воздушного стержня или воронкообразного углубления.
| 1 супп. | |
| облепихового масла концентрат | 500 мг |
Вспомогательные вещества: жир твердый (Витепсол W35, Суппосир NAS 50 или Эстарам W35-PA-(MV)) - 1399.5 мг, глицерил моностеарат - 100 мг, бутилгидрокситолуол (дибунол) - 0.5 мг.
5 шт. - упаковки ячейковые контурные (1) - пачки картонные.
5 шт. - упаковки ячейковые контурные (2) - пачки картонные.
5 шт. - упаковки ячейковые контурные (3) - пачки картонные.
Фармакологическое действие
Средство растительного происхождения. Стимулирует репаративные процессы в коже и слизистых оболочках, ускоряет заживление поврежденных тканей. Оказывает общеукрепляющее действие, обладает антиоксидантным и цитопротекторным действием. Уменьшает интенсивность свободнорадикальных процессов и защищает от повреждения клеточные и субклеточные мембраны (благодаря наличию жирорастворимых биоантиоксидантов).
Показания активных веществ препарата Облепиховое масло
Для приема внутрь и местного применения: лучевые поражения кожи и слизистых оболочек; кольпит, эндоцервицит, эрозия шейки матки; язвенная болезнь желудка и двенадцатиперстной кишки, гиперацидный гастрит, период после операций на ЖКТ, атрофический фарингит, ларингит, хронический колит, неспецифический язвенный колит (в составе комбинированной терапии).
Для ректального применения: геморрой, трещины заднего прохода, язвы прямой кишки, проктит, эрозивно-язвенный сфинктерит и проктит, катаральный и атрофический проктит, лучевое поражение слизистой оболочки нижних отделов толстой кишки.
Для наружного применения: скальпированные, послеоперационные, поверхностные ожоговые раны II-IIIa ст. (особенно при подготовке их к дерматопластике), ссадины, трофические язвы.
Открыть список кодов МКБ-10| Код МКБ-10 | Показание |
| J31.2 | Хронический фарингит |
| J37.0 | Хронический ларингит |
| K25 | Язва желудка |
| K26 | Язва двенадцатиперстной кишки |
| K29.6 | Другие гастриты |
| K51 | Язвенный колит |
| K52.0 | Радиационный гастроэнтерит и колит |
| K52.8 | Другие уточненные неинфекционные гастроэнтериты и колиты |
| K60 | Трещина и свищ области заднего прохода и прямой кишки |
| K62.6 | Язва заднего прохода и прямой кишки |
| K62.7 | Радиационный проктит |
| K62.8 | Другие уточненные болезни заднего прохода и прямой кишки (в т.ч. проктит) |
| K64 | Геморрой и перианальный венозный тромбоз |
| L58 | Радиационный дерматит лучевой |
| L98.4 | Хроническая язва кожи, не классифицированная в других рубриках |
| N72 | Воспалительная болезнь шейки матки (в т.ч. цервицит, эндоцервицит, экзоцервицит) |
| N76 | Другие воспалительные болезни влагалища и вульвы |
| N86 | Эрозия и эктропион шейки матки |
| T14.0 | Поверхностная травма неуточненной области тела (в т.ч. ссадина, кровоподтек, ушиб, гематома, укус неядовитого насекомого) |
| T14.1 | Открытая рана неуточненной области тела |
| T30 | Термические и химические ожоги неуточненной локализации |
| Z54.0 | Состояние выздоровления после хирургического вмешательства |
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Побочное действие
Возможно: аллергические реакции; при приеме внутрь - горечь во рту, диарея; при наружном и ректальном применении - жжение.
Противопоказания к применению
Повышенная чувствительность к средству; для приема внутрь - холецистит, холангит, панкреатит, гепатит, холелитиаз, детский возраст до 12 лет; для ректального применения - диарея.
Применение при беременности и кормлении грудью
Применение при беременности и в период грудного вскармливания возможно только в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода или ребенка.
Форма выпуска, упаковка и состав препарата Облепиховое масло
| Масло для приема внутрь и местного применения | 1 фл. |
| масло облепиховое | 100 мл |
50 мл - флаконы оранжевого стекла (1) - пачки картонные.
100 мл - флаконы оранжевого стекла (1) - пачки картонные.
100 мл - флаконы темного стекла (1) - пачки картонные.
100 мл - флаконы полиэтилентерефталатные (1) коричневого цвета - пачки картонные.
Фармакологическое действие
Стимулирует репаративные процессы при поражениях кожи и слизистых оболочек различной этиологии (раневые, лучевые, ожоговые, язвенные). Оказывает общеукрепляющее действие, обладает антиоксидантным и цитопротекторным действием. Уменьшает интенсивность свободно-радикальных процессов и защищает от повреждения клеточные и субклеточные мембраны. Фармакологическое действие обусловлено наличием в препарате каротина (провитамина А), токоферолов (витамина Е) и других липофильных веществ.
Фармакокинетика
Показания препарата Облепиховое масло
В комплексной терапии в качестве ранозаживляющего средства при поражениях кожи и слизистых оболочек:
- язвенная болезнь желудка и двенадцатиперстной кишки;
- кольпит;
- эндоцервицит;
- эрозия шейки матки;
- послеоперационные раны с целью ускорения заживления;
- наружный геморрой;
- трещины прямой кишки;
- для стимуляции репаративных процессов при раневых повреждениях кожи, лучевых поражениях, ожогах.
| Код МКБ-10 | Показание |
| K25 | Язва желудка |
| K26 | Язва двенадцатиперстной кишки |
| K60 | Трещина и свищ области заднего прохода и прямой кишки |
| K64 | Геморрой и перианальный венозный тромбоз |
| L58 | Радиационный дерматит лучевой |
| N72 | Воспалительная болезнь шейки матки (в т.ч. цервицит, эндоцервицит, экзоцервицит) |
| N76 | Другие воспалительные болезни влагалища и вульвы |
| N86 | Эрозия и эктропион шейки матки |
| T14.0 | Поверхностная травма неуточненной области тела (в т.ч. ссадина, кровоподтек, ушиб, гематома, укус неядовитого насекомого) |
| T14.1 | Открытая рана неуточненной области тела |
| T30 | Термические и химические ожоги неуточненной локализации |
Режим дозирования
Внутрь, местно, наружно.
Внутрь: при язвенной болезни желудка и двенадцатиперстной кишки препарат принимают по 1 чайной ложке 2-3 раза в день. Курс лечения 3-4 недели.
Наружно: при поражениях кожи применяют в виде масляных повязок. На предварительно очищенный от некротических тканей участок кожи наносят облепиховое масло, а затем накладывают ватно-марлевую повязку, которую меняют через день. Лечение проводят до появления грануляций.
В оториноларингологии - при тимпанопластике, после обработки раны антибиотиками или гидрокортизоном, тампонами, обильно пропитанными облепиховым маслом, тампонируют раневую поверхность. Курс лечения -7-10 процедур.
Побочное действие
Возможны аллергические реакции; при приеме препарата внутрь - ощущение горечи во рту, диарея, желчная колика; при местном и наружном применении возможно ощущение жжения.
Если любые из указанных в инструкции побочных эффектов усугубляются, или Вы заметили любые другие побочные эффекты, не указанные в инструкции, сообщите об этом врачу.
Противопоказания к применению
- повышенная чувствительность к препарату;
- детский возраст до 12 лет;
при применении внутрь:
- холецистит;
- холангит;
- панкреатит;
- холелитиаз;
- гепатит;
при ректальном введении:
при наружном и местном применении:
- профузное кровотечение;
- обильное гнойное отделяемое из раны.
С осторожностью: при приеме внутрь - беременность, детский возраст старше 12 лет.
Применение при беременности и кормлении грудью
Применение препарата при беременности и в период грудного вскармливания возможно, если ожидаемая польза для матери превышает потенциальный риск для плода или ребенка. Необходимо проконсультироваться с врачом.
Применение у детей
Особые указания
Лечение проводится под наблюдением врача.
Влияние на способность к управлению транспортными средствами и механизмами
Применение препарата не влияет на выполнение потенциально опасных видов деятельности, требующих повышенной концентрации внимания и быстроты психомоторных реакций (управление транспортными средствами, работа с движущимися механизмами, работа диспетчера, оператора).
Приведенная научная информация является обобщающей и не может быть использована для принятия решения о возможности применения конкретного лекарственного препарата.
Владелец регистрационного удостоверения:
Произведено:
Лекарственная форма
Форма выпуска, упаковка и состав препарата Облепиховое масло
Суппозитории ректальные от оранжевого до темно-оранжевого цвета, торпедообразной формы, со специфическим запахом; на срезе допускается наличие воздушного стержня или воронкообразного углубления.
| 1 супп. | |
| облепихового масла концентрат* | 500 мг |
* с содержанием суммы каротиноидов 240 мг/% в пересчете на β-каротин.
Вспомогательные вещества: жир твердый (витепсол W35 или суппосир NAS 50) - 1399.5 мг, глицерил моностеарат - 100 мг, бутилгидрокситолуол (дибунол) - 0.5 мг.
5 шт. - упаковки ячейковые контурные (1) - пачки картонные.
5 шт. - упаковки ячейковые контурные (2) - пачки картонные.
5 шт. - упаковки ячейковые контурные (3) - пачки картонные.
Фармакологическое действие
Средство растительного происхождения. Стимулирует репаративные процессы в коже и слизистых оболочках, ускоряет заживление поврежденных тканей. Оказывает общеукрепляющее действие, обладает антиоксидантным и цитопротекторным действием. Уменьшает интенсивность свободнорадикальных процессов и защищает от повреждения клеточные и субклеточные мембраны (благодаря наличию жирорастворимых биоантиоксидантов).
Показания активных веществ препарата Облепиховое масло
Для приема внутрь и местного применения: лучевые поражения кожи и слизистых оболочек; кольпит, эндоцервицит, эрозия шейки матки; язвенная болезнь желудка и двенадцатиперстной кишки, гиперацидный гастрит, период после операций на ЖКТ, атрофический фарингит, ларингит, хронический колит, неспецифический язвенный колит (в составе комбинированной терапии).
Для ректального применения: геморрой, трещины заднего прохода, язвы прямой кишки, проктит, эрозивно-язвенный сфинктерит и проктит, катаральный и атрофический проктит, лучевое поражение слизистой оболочки нижних отделов толстой кишки.
Для наружного применения: скальпированные, послеоперационные, поверхностные ожоговые раны II-IIIa ст. (особенно при подготовке их к дерматопластике), ссадины, трофические язвы.
Открыть список кодов МКБ-10| Код МКБ-10 | Показание |
| J31.2 | Хронический фарингит |
| J37.0 | Хронический ларингит |
| K25 | Язва желудка |
| K26 | Язва двенадцатиперстной кишки |
| K29.6 | Другие гастриты |
| K51 | Язвенный колит |
| K52.0 | Радиационный гастроэнтерит и колит |
| K52.8 | Другие уточненные неинфекционные гастроэнтериты и колиты |
| K60 | Трещина и свищ области заднего прохода и прямой кишки |
| K62.6 | Язва заднего прохода и прямой кишки |
| K62.7 | Радиационный проктит |
| K62.8 | Другие уточненные болезни заднего прохода и прямой кишки (в т.ч. проктит) |
| K64 | Геморрой и перианальный венозный тромбоз |
| L58 | Радиационный дерматит лучевой |
| L98.4 | Хроническая язва кожи, не классифицированная в других рубриках |
| N72 | Воспалительная болезнь шейки матки (в т.ч. цервицит, эндоцервицит, экзоцервицит) |
| N76 | Другие воспалительные болезни влагалища и вульвы |
| N86 | Эрозия и эктропион шейки матки |
| T14.0 | Поверхностная травма неуточненной области тела (в т.ч. ссадина, кровоподтек, ушиб, гематома, укус неядовитого насекомого) |
| T14.1 | Открытая рана неуточненной области тела |
| T30 | Термические и химические ожоги неуточненной локализации |
| Z54.0 | Состояние выздоровления после хирургического вмешательства |
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Побочное действие
Возможно: аллергические реакции; при приеме внутрь - горечь во рту, диарея; при наружном и ректальном применении - жжение.
Противопоказания к применению
Повышенная чувствительность к средству; для приема внутрь - холецистит, холангит, панкреатит, гепатит, холелитиаз, детский возраст до 12 лет; для ректального применения - диарея.
Применение при беременности и кормлении грудью
Применение при беременности и в период грудного вскармливания возможно только в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода или ребенка.
Парапроктит считается одним из самых коварных заболеваний, а также одним из самых распространенных в проктологии после геморроя. При этом недуге возникает абсцесс, то есть гнойное образование. При отсутствии лечения такая патология может привести к серьезным и очень тяжелым последствиям.
Лечение парапроктита проводится врачом-проктологом. Очень важно вовремя обратиться к специалисту. Парапроктит всегда связан с инфекционным процессом, запускать который очень опасно. Также это заболевание сопровождается целым рядом неприятных симптомов, таких, как сильные боли, нарушения стула.
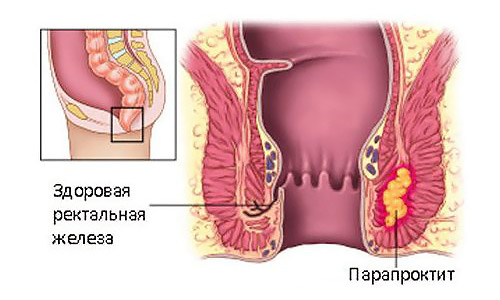
Парапроктит: что это такое?
Парапроктит – воспалительный процесс, при котором инфекция проникает в ткани околопрямокишечной области из просвета прямой кишки (устьев анальных желез, расположенных на дне заднепроходных крипт).
Первично происходит воспаление одной из наиболее глубоких крипт, возникает криптогландулярный абсцесс (нагноение), который достаточно часто самопроизвольно вскрывается наружу или в просвет прямой кишки. В других случаях (наиболее часто), такой абсцесс вскрывают хирургическим путем, при этом нередки случаи образования свищей или рецидива абсцесса.
Причины возникновения
Геморрой, анальные трещины, криптиты и пр. Первопричиной парапроктита в любом случае является воспаление крипт и анальных желез, поэтому простое вскрытие гнойников снаружи, без санации внутреннего воспаленного участка, не приводит к стойкому выздоровлению.
Острый парапроктит возникает при быстром проникновении инфекции в параректальное клеточное пространство – подкожное (наиболее часто), ишиоректальное, пельвиоректальное, ретроректальное (очень редко). В зависимости от пораженного пространства парапроктит различают по локализации – подкожный и т.д. Внутренне отверстие гнойника почти всегда одно, наружных гнойников может быть и два и более. Более чем у половины пациентов гнойник располагается на границе слизистой и кожи.
Как выявить заболевание?
В первую очередь о наличии заболевания говорят характерные признаки. Люди, страдающие парапроктитом, жалуются на сильные боли в области прямой кишки, которые усиливаются при дефекации, на боль в области ануса, гнойные выделения. Однако, чтобы точно поставить диагноз, требуется полноценное обследование.
Диагностика включает в себя осмотр пациента. В большинстве случаев врач сразу определяет наличие гнойника. Однако иногда абсцесс располагается глубоко и осмотр доставляет болезненные ощущения. В этом случае назначается фистулография (рентгеновское обследование) или УЗИ.
Виды парапроктита
Это заболевание может протекать по-разному. На данный момент выделяют 3 вида парапроктита:
- Подкожный. В области заднего прохода под кожей образуется гнойник, который хорошо заметен при осмотре.
- Подслизистый. Абсцесс располагается глубже, в слизистых оболочках и не всегда быстро диагностируется.
- Глубокий. Самая сложная форма парапроктита, при которой гнойник располагается глубоко в жировой ткани малого таза.
Лечение подкожного парапроктита, как правило, проходит быстрее, так как он относится к простым формам. Лечение глубокой разновидности может длиться долго.
Симптомы
В первую очередь это резкие боли нарастающие при ходьбе, кашле и т.д. Общее состояние ухудшается, особенно при глубоких (ишиоректальных, тазово-прямокишечных) гнойниках, при этом внешних признаков – покраснения кожи, флюктуации практически нет. При глубоком (высоком) ишиоректальном и др. остром парапроктите состояние пациента может быть тяжелым – высокая температура, признаки интоксикации, боли в глубине таза.
Диагностика острого парапроктита в Клинике Андрологии проводится при первом обращении пациента. Успешное лечение острого парапроктита во многом зависит от стадии заболевания, высоты внутреннего отверстия абсцесса, опыта врача. Выбор метода лечения проводится в зависимости от локализации абсцесса, стадии развития, индивидуальных показаний. Неправильное и несвоевременное лечение острого парапроктита приводит к значительным осложнениям – незарастающим гнойным свищам и воспалениям.
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита. Внутренне отверстие абсцесса в анальном канале не заживает и остается свищ. Заживление может произойти непрочным рубцом, который при незначительном травмировании – езда на велосипеде, запор, и пр. – вновь возникает абсцесс, воспаление не том же месте анального канала, при этом локализация абсцесса может быть в другом месте промежности. После неправильного вскрытия и лечения рана на промежности не зарастает – прямокишечный свищ остается, при этом происходит повторное заражение кишечной флорой через внутреннее отверстие свища. Тактика диагностики и лечения хронического парапроктита практически такая же, как и при первичном остром парапроктите. Выбор метода лечения проводится в зависимости от локализации, стадии развития, индивидуальных показаний. Неправильное и несвоевременное лечение хронического парапроктита приводит к значительным осложнениям – незарастающим гнойным свищам и воспалениям.
Обследование в Клинике Андрологии опытными проктологами позволяет точно определить локализацию внутреннего отверстия свища и выбрать правильную тактику лечения.
Когда можно избежать операции?
В большинстве случаев это заболевание требует хирургического вмешательства. Лечение парапроктита без операции возможно, но только на самой начальной стадии. При возникновении рецидива все равно понадобится операция.
Также хирургическое лечение не всегда возможно, если имеются другие воспалительные заболевания кишечника. Вероятность полного излечения без операции мала, поскольку болезнь часто возвращается. Консервативное лечение парапроктита эффективно при нетяжелых и незапущенных формах заболевания. Для получения хорошего результата нужно следовать рекомендациям врача.
Способы консервативного лечения парапроктита
Хирургическое вмешательство часто пугает пациентов. Они стараются найти методы лечения острого и хронического парапроктита без операции. Особенно важно подобрать щадящее лечения при парапроктите у детей до года, когда операция может вызвать осложнения.
Существуют следующие способы консервативного лечения:
- Антибиотиками. Гной говорит о наличии бактериальной инфекции, поэтому антибиотики назначают практически всегда. Конкретные препараты подбираются с учетом возраста и других особенностей.
- Местными препаратами. Используются различные противовоспалительные и заживляющие свечи, мази, позволяющие также снять болевой синдром.
- Диетой. Правильное питание играет важную роль. Нужно следить за регулярным стулом и избегать запоров, а также не перегружать кишечник.
- Физиотерапией. Нередко применяются микроволновая терапия, а также облучение инфракрасными лучами. Такие процедуры помогают остановить воспаление и ускоряют регенерацию тканей.
У взрослых это заболевание может протекать достаточно тяжело. Некоторые его формы не позволяют провести операцию. В этом случае больному приходится жить со свищами и тщательно следить за состоянием своего здоровья, правильно питаться.
Лечение народными средствами
Парапроктит является серьезным заболеванием. Вылечить его в домашних условиях не всегда возможно. Обычно народные средства являются дополнением к основной терапии. На форумах можно найти отзывы о том или ином рецепте, но стоит помнить, что реакция организма индивидуальна.
Самыми популярными средствами являются:
- теплые сидячие ванночки с содой и солью;
- употребление в пищу свеклы для нормализации стула;
- микроклизмы с мумие и медом (1 таблетка и 1 столовая ложка на полстакана воды);
- тампоны с барсучьим жиром на ночь;
- теплые компрессы с отварами трав (бадан, пастушья сумка, подорожник, тысячелистник);
- ванночки с каменным маслом;
Народные средства могут применяться и после операции при лечении парапроктита. Они ускорят заживление и устранят неприятные симптомы. Но перед использованием средства нужно обязательно проконсультироваться с врачом. Самолечение может быть опасным.
Свищ прямой кишки: операция и реабилитация
Процесс сложный и трудоемкий, требующий большого опыта от проктолога и терпения от пациента. Тактика лечения, методики иссечения восстановительная терапия подбираются индивидуально для каждого пациента в зависимости от показаний. В Клинике Андрологии лечение проводится с применением обезболивающих средств, пациент не испытывает неприятных ощущений. Парапроктит – очень коварное заболевание – не запускайте его и при возникновении подозрений и специфических симптомов – немедленно обращайтесь к врачу.
Последствия заболевания
Парапроктит может приводить к тяжелым последствиям, особенно при отсутствии лечения. Среди них:
- переход заболевания в хроническую форму;
- воспаление брюшины;
- прорыв абсцесса в брюшную полость;
- возникновение рубцов в области кишки и анального отверстия;
- распространение воспаление на мочевыделительные и половые органы.
Хроническая форма заболевания протекает тяжелее и часто приводит к еще более тяжелым осложнениям. Нужно своевременно обращаться к врачу и придерживаться рекомендаций. Основная опасность заболевания в том, со временем парапроктит переходит в свищевую форму.
Правила питания
При любых заболеваниях кишечника очень важно соблюдать диету. Нужно избегать запоров и есть меньше сладостей. Рекомендуется ввести в рацион отруби. Полезны при парапроктите каши, свежие овощи и фрукты, зелень, кисломолочные продукты без красителей и добавок.
Важно также соблюдать режим питья. Рекомендуется пить не меньше 1,5 л. чистой воды в день. Стоит помнить, что в этот объем не входят прочие жидкости: супы, чай, кофе. Как минимум раз в день нужно есть горячую пищу. Это могут быть легкие супы, бульоны, нежирные сорта мяса, тушеные овощи. Не стоит злоупотреблять острыми продуктами, а также крепким кофе и алкоголем.
Прогноз и профилактика
При своевременном и правильном лечении прогноз довольно благоприятный. Запущенные формы глубокого парапроктита имеют менее хороший прогноз, особенно, если уже образовались свищи.
Избежать этого заболевания проще, чем лечить его. Чтобы не столкнуться с парапроктитом, нужно соблюдать правила гигиены. Правильно и регулярно подмываться очень важно, особенно после стула. Если имеются проблемы со стулом или геморрой, анальные трещины, их необходимо лечить.
Эти заболевания впоследствии могут привести к парапроктиту. Также нужно следить за питанием и работой кишечника, посещать врача при появлении неприятных симптомов.
Читайте также:

