Облепиховое масло при раздражении половых губ
Обновлено: 28.04.2024
Действующее вещество — облепихового масла концентрат с содержанием суммы каротиноидов 300 мг % (в пересчёте на бетакаротен) — 60 г.
Вспомогательное вещество — масло подсолнечное - 40 г.
Описание
Маслянистая жидкость оранжево-красного. цвета с характерным запахом; допускается незначительный осадок, растворяющийся при нагревании до 40 °C.
Фармакотерапевтическая группа
Код АТХ
Фармакологические свойства
Стимулирует репаративные процессы в коже и слизистых оболочках, ускоряет заживление повреждённых тканей. Оказывает общеукрепляющее действие, обладает антиоксидантным и цитопротекторным действием. Уменьшает интенсивность свободнорадикальных процессов и защищает от повреждения клеточные и субклеточные мембраны. Фармакологическое действие обусловлено наличием в облепиховом масле каротина (провитамина A), токоферолов (витамина E) и глицеридов ненасыщенных кислот.
Показания
В качестве ранозаживляющего средства для стимуляции репаративных процессов в составе комбинированной терапии при поражениях кожи и слизистых оболочек:
- в гастроэнтерологии — при язвенной болезни желудка и двенадцатиперстной кишки;
- в гинекологии — при кольпите, эндоцервиците, эрозии шейки матки;
- в оториноларингологии — послеоперационные раны;
- в проктологии при наружном геморрое;
- при раневых повреждениях кожи, лучевых поражениях, ожогах.
В качестве общеукрепляющего средства.
Противопоказания
Гиперчувствительность. Для приёма внутрь — холецистит, холангит, панкреатит, гепатит, холелитиаз, детский возраст до 12 лет.
Применение при беременности и в период грудного вскармливания
Применение возможно, если ожидаемая польза для женщины превышает потенциальный риск для плода или ребёнка. Необходимо консультироваться с врачом.
Способ применения и дозы
Внутрь, местно и наружно.
В гастроэнтерологии препарат принимают внутрь по 5 мл (1 чайной ложке) 2–3 раза в день. Курс лечения 10–14 дней. По назначению врача курс лечения может быть продлен до 1–2 месяцев.
Облепиховое масло применяют местно:
- при эрозии шейки матки тампоны обильно пропитанные облепиховым маслом (5–10 мл на тампон) вводят, плотно прижимая к эрозивной поверхности, ежедневно, 1 раз в день на 20–30 мин. При кольпите и эндоцервиците смазывают стенки влагалища после предварительной очистки их ватными шариками. Курс лечения кольпита 10–15 процедур, эндоцервицита и эрозии 8–12 процедур.
- при наружном геморрое после гигиенической процедуры тампон обильно смоченный облепиховым маслом (5–10 мл на тампон) плотно прижимают к геморроидальным узлам 1–2 раз в день на 10–15 мин. Курс лечения 5–7 процедур.
- в оториноларингологии при тимпанопластике тампоны пропитанные облепиховым маслом (5–10 мл на тампон) вводят на 2–3 часа в наружный слуховой проход или тампонируют костную раневую поверхность при санирующей операции на среднем ухе. Процедуру проводят ежедневно после удаления послеоперационных тампонов, пропитанных раствором антибиотика или гидрокортизона. Курс лечения 7–10 процедур.
Наружно в качестве ранозаживляющего средства препарат наносят на предварительно очищенный от некротических тканей поражённый участок кожи и накладывают ватномарлевую повязку. Процедуру повторяют через день (до появления грануляций). Курс лечения 7–10 процедур.
В качестве общеукрепляющего средства препарат применяют внутрь по 2,5 мл (½ чайной ложки) один раз в день.
Побочное действие
Горечь во рту, жжение (при местном и наружном применении). Возможны аллергические реакции.
Передозировка
Случаи передозировки не описаны.
Взаимодействие с другими лекарственными средствами
Влияние на способность управлять транспортными средствами, механизмами
Препарат не влияет на способность управлять транспортными средствами и заниматься другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Форма выпуска
Масло, для приёма внутрь, местного и наружного применения.
Масло, для приёма внутрь, местного и наружного применения по 50 мл или 100 мл во флаконах оранжевого или коричневого стекла. Каждый флакон с инструкцией по применению помещают в пачку из картона.
Хранение
В защищённом от света месте, при температуре не выше 15 °C.
Хранить в недоступном для детей месте.
Срок годности
Не применять по истечении срока годности.
Условия отпуска из аптек
Производитель
Подробнее по теме
Ознакомьтесь с дополнительными сведениями о препарате Облепиховое масло:
Характеристики препарата
- Условия отпуска: Без рецепта
- МНН: Облепиховое масло
Есть противопоказания, посоветуйтесь с врачом.
Отзывы о препарате
Список аналогов
Вопросы о препарате
Портал о здоровье
Вульвит (Vulvitis) может проявиться у женщины любого возраста, начиная с первых лет жизни. При этом неприятные симптомы воспаления имеют сильно выраженный характер и доставляют серьезное беспокойство. При подозрении на воспаление половых губ стоит не откладывать визит к гинекологу, так как нелеченный воспалительный процесс в области наружных половых органов имеет свойство распространяться дальше и создавать множество проблем

Симптомы воспаления половых губ
Воспалительный процесс в области наружных половых органов (вульвы) женщины в гинекологии обозначается как «вульвит». Данное состояние имеет характерную симптоматику, такую как покраснение, зуд, отек половых губ, болезненные проявления при мочеиспускании, обильные естественные женские выделения. Также женщина может наблюдать ряд дополнительных симптомов:
- появление шероховатости малых половых губ, которое представляет собой узелки из увеличенных сальных желез;
- появление белесого налета, бляшек, напоминающих высыпания при псориазе;
- чувство общего недомогания и повышение температуры.
Как и любой другой воспалительный процесс, вагинит подразделяется на острый и хронический. Острая форма характеризуется ярко выраженной симптоматикой, в то время как хронический процесс протекает более вяло и незаметно.
Особенно внимательно стоит относиться к развитию вульвита у маленьких девочек, так как дети склонны замалчивать проблемы, связанные с дискомфортом в интимной зоне. По этой причине необходимо дать понять ребенку, что при любых неприятных ощущениях он должен сообщить об их возникновении старшим.

Прием гинеколога
Причины вульвита
Для того чтобы четко понять причины вульвита, стоит разделить это заболевание на 2 вида: первичный и вторичный. Первичный вульвит развивается в случае:
- Несоблюдения правил интимной гигиены (нерегулярное подмывание, редкая замена тампонов и прокладок во время менструации, редкая смена нижнего белья, ношение тесного и синтетического белья).
- Резкого переохлаждения или перегрева организма.
- Механических повреждений слизистой вульвы при сексуальных контактах, при постоянном использовании узкой одежды из грубых тканей, при удалении волосяного покрова, при расчесывании.
- Химического воздействия различными препаратами.
- Гормонального дисбаланса и нарушения обменных процессов (ожирение, сахарный диабет, недостаточная функция яичников, нехватка в организме витаминов и минеральных веществ);
- Аллергических реакций.
Вторичный вульвит, вульвовагинит (Vulvovaginitis) возникает вследствие инфицирования наружных половых органов патогенными микроорганизмами, содержащимися в выделениях из влагалища.

Вульвит - причины
Раздражение половых губ может вызвать молочница, кольпит (Vaginitis), эндометрит (Endometritis) и другие заболевания различных органов, необязательно имеющих прямое отношение к слизистым и кожным покровам гениталий. Стоит отметить, что длительный или частый прием антибиотиков может вызвать нарушение микрофлоры влагалища и последующий вульвит.

Воспаление половых губ ‒ вульвит
Как показывает медицинская статистика, у женщин репродуктивного возраста чаще всего встречается вторичный вульвит, в то время как первичное воспаление чаще диагностируется в детском возрасте. Этому способствует склонность детей к диатезу, гельминтозу (Helminthosis) (острицы при неправильной гигиене могут попадать в область половых губ, вызывая воспалительный процесс).
При этом вульвит у девочек может осложниться появлением синехий, которые представляют собой спайки, соединяющие малые половые губы.
Вульвит может возникнуть во время беременности, особенно если женщина не соблюдает правила интимной гигиены или носит неподходящее белье. Вульвит может возникнуть после родов. По мере прохождения плода травмируется влагалище и половые губы, что может вызвать последующее воспаление.
Диагностика вульвита
Для диагностики вульвита в большинстве случаев достаточно простого ручного осмотра врача, а также взятия мазка на бактериологическое, бактериоскопическое и цитологическое исследование. Полученные результаты позволяет не только констатировать наличие воспаления, но и исключить злокачественные образования и установить возбудителя инфекции. Дополнительно врач может назначить анализ кала для выявления гельминтоза.

Прием врача при лечении вульвита
Диагностическую ценность для врача также будет иметь подробное описание симптомов и начальной стадии заболевания. Это упростит постановку диагноза и даст возможность исключить какие-либо сопутствующие инфекции. Ведь зуд, который вызывает вульвит, приводит (особенно часто у девочек) к появлению расчесов в области наружных половых органов, что также может свидетельствовать о наличии таких заболеваний, как педикулез (Pediculosis), дерматит (Dermatitis) или лишай. Также причиной появления зуда в области половых губ может стать любое заболевание, передающееся через половой путь, что иногда может потребовать консультации дерматовенеролога или проведения дополнительной диагностики.
Лечение вульвита
При обнаружении тревожных симптомов следует незамедлительно обратиться к врачу. Только специалист может диагностировать причину и назначить правильное и быстрое лечение, включающее комплекс мероприятий: снятие воспаления, устранение факторов, являющихся катализаторами процесса.
Основа лечения вульвита – это устранение причин воспалительного процесса и лечение сопутствующих заболеваний, к которым может относиться сахарный диабет (Diabetes mellītus), гонорея (Gonorrhoea), дифтерия (Diphtheria), гельминтоз. После получения данных исследований мазка и проверки чувствительности возбудителя инфекции, врач может назначить медикаментозное лечение, чаще всего это антибактериальные препараты. Вульвит отлично поддается лечению местными средствами, к которым относятся всевозможные мази, гели и свечи.

Параллельно в курсе лечения вагинита могут назначаться витаминные комплексы, включающие витамин А для эффективной защиты эпителиального слоя, а также витамины Е и С, известные своими антиоксидантными свойствами.
Для борьбы с ярко выраженными симптомами могут назначаться другие препараты:
- Антигистаминные, помогающие устранить зуд.
- Гормональные, имеющие место при атрофическом вульвите в постменопаузном периоде.
- Анестетики, устраняющие болевой синдром.
Помимо назначенных врачом лекарственных препаратов, можно использовать Восстанавливающий гель Гинокомфорт. Это средство было создано специалистами фармацевтической компании ВЕРТЕКС и прошло клинические исследования на кафедре дерматовенерологии с клиникой ПСПбГМУ. В ходе апробации геля было доказано, что он является весьма эффективным дополнительным средством в составе комплексной терапии воспалительных процессов женских половых путей.
В качестве дополнительных лечебных мер, которые могут применяться в домашних условиях, стоит упомянуть теплые ванночки с настоем трав.
Ванночки помогут не только уменьшить воспаление, но и снять такие симптомы, как зуд, жжение и боль.

Профилактика воспаления половых губ
Для профилактики вульвита необходимо, прежде всего, соблюдать интимную гигиену. Рекомендуется использовать средства, предназначенные специально для ухода за интимными зонами. Для этой цели хорошо подходят Моющие гели для интимной гигиены Гинокомфорт, которые разработаны специалистами фармацевтической компании ВЕРТЕКС с учетом особенностей микрофлоры половых органов. Они не пересушивают слизистую оболочку и не нарушают кислотно-щелочной баланс. Данные средства имеют пакет необходимых документов и сертификатов качества.
Среди других мер профилактики воспалительных процессов в области половых губ можно отметить следующие:
- Правильное осушение половых органов после гигиенических процедур. Оно должно проводиться чистым полотенцем или салфеткой в направлении спереди назад или аккуратными промакивающими движениями.
- Тщательный подбор нижнего белья. Оптимально, если это будет белье из натурального и мягкого материала, которое не будет сдавливать или натирать промежность.
- Общее поддержание иммунитета, что позволит организму самостоятельно бороться с инфекцией и подавлять размножение болезнетворных микроорганизмов.
Воспаление половых губ у женщин, видео
Врач-гинеколог Гаряева Ирина Владимировна про вульвит у женщин. Источник - КВД - кожно-венерологический диспансер
- РОЛЬ ИНФЕКЦИЙ В ГЕНЕЗЕ ЗАБОЛЕВАНИЙ ВУЛЬВЫ. Реуцкая М.А., Кулинич С.И. // Сибирский медицинский журнал (Иркутск). – 2010. – №6. – С. 239-242.
- КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ХРОНИЧЕСКИХ ВУЛЬВИТОВ. Кулинич С.И., Реуцкая М.А., Покиньчереда Т.В., Ежова И.В. // Acta Biomedica Scientifica. – 2013. – №5 (93). – С.42-48.
Заболевания шейки матки, влагалища и вульвы: Клинические лекции. Под ред. В.Н. Прилепской. // М.: МЕДпресс. - 1999. — С. 432.
Дистрофические заболевания вульвы. Заболевания шейки матки, влагалища и вульвы. Под ред. В.Н. Прилепской. // М.: МЕДпресс. - 1999. — С. 326-336.
Популярные вопросы
У меня подозревают воспаление и есть кисты. Врач назначила в/в тиосульфат, в/м цефтриаксон, свечи дикловит. Только не пояснила это нужно одновременно все применять или как? Здравствуйте! Чаще всего такой комплекс лечения проводится одновременно, но лучше уточнить у лечащего врача.
Здравствуйте. У меня опухли половые губы и клитор, есть жжение и творожные выделения с чем-то, цвет непонятен. Что это может быть и как лечить? До этого у меня было воспаление и лечение, и вот после этого пошло все это.
Здравствуйте! Так проявляется вульвовагинит. Порекомендую Вам обратиться к акушеру- гинекологу и провести обследование для выяснения причины воспаления. Это позволит правильно назначить терапию. На данном этапе можно воспользоваться гелем Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день , что позволит ограничить распространение воспаления и улучшит самочувствие.
Здравствуйте! Сильный зуд на половых губах, раздражение. В самом влагалище ничего не беспокоит. Что это может быть? Здравствуйте! Так может проявляться аллергическая реакция или начинаться воспаление. Порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы, нанося его 1 раз в день на зону дискомфорта 7 дней. Если облегчения не отметите, обратитесь на консультацию ко врачу.
Доброе утро, у меня на малых половых губах появился вульвит, я не знаю что делать и как надо лечить. Здравствуйте! При появлении воспаления в области малых половых губ можно воспользоваться гелем Гинокомфорт с маслом чайного дерева. Гель наносится тонким слоем 1 раз в день на протяжении 1 недели. При сохраняющихся жалобах необходимо обратиться на прием к специалисту.
Зуд - это реакция кожи, вызывающая сильное желание почесать зудящее место. Зуд может появиться практически на любом участке тела или головы, однако наиболее неприятные ощущения вызывает зуд половых органов. Он возникает вместе с сигналом, который исходит от нервных окончаний периферических нервов, кожных покровов, центральной нервной системы. Как правило, в качестве раздражителя выступает гистамин. У женщин зуд половых губ может возникать по различным причинам и требует соответствующего лечения в каждом случае.

Почему возникает зуд во влагалище?
Причины появления зуда
В большинстве случаев зуд и жжение являются симптомами какого-либо заболевания или проблемы, а не самостоятельным недугом. Среди самых распространенных причин зуда:
- нарушение правил интимной гигиены, пренебрежение регулярным принятием душа и подмыванием, ношение синтетического белья, создающего эффект «парника», использование ароматизированных ежедневных прокладок, редкая смена тампонов во время менструации;
- внешние раздражители, такие как загрязнения, инфекции, перегрев и переохлаждения, сильные химические раздражители могут стать причиной сильного зуда женских половых органов. Такую реакцию могут вызвать также сильнодействующие медицинские препараты для наружного применения;
- внутренние раздражители, такие как проблемы с внутренними половыми органами: выделения с неприятным запахом, половые инфекции, в том числе скрытые, воспалительные процессы;
- болезни внутренних органов: гепатит, заболевания почек и мочевого пузыря, болезни крови (лейкемия, анемия, лимфогранулематоз);
- к зуду половых губ приводят нарушения в эндокринной системе: гипофункция половых желез, гиперпролактинемия, гипотиреоз, гипертиреоз), сахарный диабет, беременность, менструация, климакс;
- раковые заболевания, которые ослабляют защитные функции организма, особенно при проведении лечебной терапии;
- психогенные факторы: стрессы, сильные волнения, нервные расстройства, депрессии. Зуд может появиться у впечатлительных, эмоциональных и неуравновешенных женщин.
- одной из причин, требующих лечения зуда у женщин, может явиться дисбактериоз влагалища в той или иной форме. В последние годы он все чаще встречается у женщин и девушек от 16 до 55 лет.
Дисбиоз (второе название этого явления) - это нарушение микрофлоры влагалища, при котором болезнетворных бактерий в нем становится больше, чем полезных.
Причины зуда во влагалище, видео
Почему возникает зуд-влагалища? Источник - JIt Zdorovo
Что делать при зуде половых органов
Чтобы определить фактор, спровоцировавший зуд, и подобрать правильное лечение зуда у женщин, необходима диагностика, включающая в себя:
- осмотр у гинеколога, в том числе с применением зеркала;
- биохимический и общий анализ крови;
- анализ мазка, взятого из влагалища.
По результатам анализов врач назначает лечение и дополнительное обследование в ряде случаев. Также врач проводит местное лечение, которое снимает зуд или хотя бы облегчает состояние больной.
Если причиной возникновения зуда является какое-либо инфекционное заболевание, передающееся половым путем, необходимо, чтобы лечение прошла не только женщина, но и мужчина.

Методы лечения и профилактики зуда во влагалище
Как ослабить зуд?
- Соблюдайте правила гигиены, подмывайтесь теплой водой 1-2 раза в сутки. В воду можно добавить фурацилин или использовать раствор ромашки.
Туалетное мыло использовать не рекомендуется, оно может только усугубить ситуацию, так как подобные средства имеют щелочную среду.
Если вы решите бороться с вагинальным зудом при помощи советов народной медицины, помните о том, что подобные рецепты не могут выступать в качестве основного средства при наличии инфекционных заболеваний. Их можно использовать только в качестве дополнительной меры.
Методы лечения и профилактики зуда во влагалище
Чтобы защитить себя от раздражения, зуда во влагалище и других неприятных симптомов:
- не забывайте о регулярной гигиене,
- носите удобное белье из натуральных тканей,
- откажитесь от ежедневного использования прокладок,
- в холодное время года избегайте переохлаждения,
- принимайте витамины,
- посещайте гинеколога раз в полгода.
Острый вульвовагинальный кандидоз. Современный взгляд на проблему, инновации в лечении. Серова О.Ф., Зароченцева Н.В., Меньшикова Н.С., Злотникова Ю.П. // Рос. вестн. акуш-гин. - 2008. - 1. С. 68–71.
Варианты терапии острого и хронического рецидивирующего вульвовагинита. Тихомиров А.Л. // Гинекология. - 2005. - 3. С. 166–169.
Местная терапия кандидных вульвовагинитов. Сергеев Ю.В., Романовская Т.А., Сергеев А.Ю. // Венеролог. - 2004. - 7. С. 57–59.
Популярные вопросы
Здравствуйте, меня беспокоит зуд в области половых губ и клитор. Что делать и как лечить? У меня менопауза уже 3 года, выделений нет никаких. Была у гинеколога, сдала мазок, врач сказала, что все у меня хорошо, но зуд как был, так и беспокоит. Здравствуйте! При отсутствии инфекционного фактора зуд может возникать из-за атрофических явлений на фоне менопаузы. Порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы по 1 дозе 1 раз в день на протяжении 10 дней. Это позволит не только снять зуд , но и увлажнить слизистые. Также стоит проконсультироваться в лечащим врачом в отношении возможного использования крема «Орниона», содержащего эстриол, что позволит компенсировать дефицит влияния женских половых гормонов в этот период.
Зуд в интимном месте, но только ночью. Выделений раньше не было, а сейчас заметила выделения. Сахара нет. Здравствуйте! Порекомендую воспользоваться для ликвидации возникшей проблемы гелем Гинокомфорт с маслом чайного дерева.Средство применяется по 1 дозе 1 раз в день на протяжении 7 дней. Это позволит предотвратить развитие воспаления, оптимизирует баланс рН среды в половых путях. При сохраняющемся зуде Вам будет необходимо обратиться на консультацию ко врачу и провести обследование для выяснения причины зуда- воспаление, гельминтоз и т.д.
Здравствуйте. У меня внезапно появился зуд во влагалище. К гинекологу возможно записаться только в конце месяца. Подскажите, пожалуйста, как можно остановить зуд? Это происходит уже несколько дней, еще небольшие белые выделения. Здравствуйте! Порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева. Это средство содержит растительные ингредиенты и бисаболол, что обеспечивает неспецифический противовоспалительный эффект. Гель применяют по 1 дозе, которая отмеряется и доставляется в половые пути с помощью аппликатора, на протяжении 5-7 дней. Если улучшения Вы не отметите, то следует обратиться ко врачу на прием.
Здравствуйте! У меня появился зуд в области входа влагалища. Зуд не доставляет особого дискомфорта. На половых губах какие-то белые прыщики или что-то похожее на это. Появился зуд в последние дни менструации. В ближайшее время полового контакта не было. Очень прошу, помогите! Что это может быть? И что поможет от зуда? И что мне делать? Спасибо! Здравствуйте! Зуд может быть вызван аллергической реакцией на индивидуальные средства гигиены, используемые в период менструаций или быть следствием инфекционного процесса, например, кондиломатоза. Вам необходимо как можно скорее обратиться на прием к специалисту и уточнить природу изменений. На данном этапе порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы, что снимет отек и уменьшит зуд, а в дальнейшем поможет восстановить слизистую.

Как восстановить микрофлору влагалища?
Вагинальная микрофлора является особой экосистемой женского организма, обеспечивающей защиту детородных органов от инфекций, патогенных микроорганизмов и грибковых инфекций, которые способны вызвать развитие воспалительных процессов в матке, яичниках и самой вагине.
В нормальных условиях вагинальная флора находится в идеальном балансе, однако иногда это равновесие может нарушаться.
В таких случаях необходимо своевременно провести восстановление и нормализацию микрофлоры влагалища, чтобы не допустить развития ряда опасных заболеваний.
Ниже будет приведена информация о том, что представляет собой вагинальная флора, в чем ее важность для женского здоровья и последующего деторождения, какие причины влияют на нарушение ее баланса. Также мы рассмотрим, как восстановить и нормализовать микрофлору влагалища лекарственными препаратами и народными средствами.
Нормальная микрофлора влагалища
Вагинальная флора представлена совокупностью полезных и транзиторных микроорганизмов, находящихся в строгом равновесии: в нормальных условиях полезная флора значительно превышает условно-патогенную.
Именно лактобациллы (Lactobacillus), разрушая гликоген, вырабатывают молочную кислоту, обеспечивающую кислую среду в вагине и защищающую ее от инфицирования. Оставшиеся 2-5% флоры представлены грамположительными палочками, грамотрицательными кокками, грамположительными кокками, грамотрицательными облигатно анаэробными палочками и энтеробактериями.

Как восстановить микрофлору влагалища после приема антибиотиков
Все эти представители вагинальной флоры находятся в симбиозе с организмом человека, не причиняя здоровью вреда, а, напротив, защищая его от болезней. При нормальном функционировании микрофлоры, инфекция, попадая в вагину, нейтрализуется за счет кислой среды.
Микрофлора половых путей в разные периоды жизни женщины не одинакова и отражает влияние комплекса факторов как внешней , так и внутренней среды.
Дисбактериоз микрофлоры влагалища

Как улучшить микрофлору влагалища
Нарушение микрофлоры влагалища: причины дисбаланса
Существует ряд факторов, влияющих на степень вероятности нарушения баланса вагинальной флоры. Среди них можно отметить следующее:
- Гормональные всплески, наблюдающиеся во время беременности, кормления ребенка грудью, абортов, пременопаузы, климакса, переходного периода, нерегулярной половой жизни. Например, многие женщины интересуются у своих гинекологов о том, как восстановить микрофлору влагалища после родов, так как из-за гормональных сдвигов слизистая становится чрезмерно сухой и раздраженной.
Как только уровень эстрогенов в силу различных причин падает, наблюдается изменение влагалищного биоценоза: количество палочек Додерлейна сокращается, что создает благоприятные условия для развития условно-патогенной микрофлоры, а также для внедрения патогенных агентов. Это обусловлено влиянием эстрогенов на механизм образования гликогена и поддержания оптимальных условий для жизнедеятельности лактобацилл.
- Антибактериальная терапия. Одна из особенностей антибиотиков состоит в том, что они уничтожают не только вредные, но и полезные микроорганизмы. Поэтому после приема этих медикаментов важно восстановить нарушенную микрофлору влагалища. И помните: ни в коем случае нельзя принимать антибиотики бесконтрольно в течение длительного времени, не посоветовавшись с врачом, так как это может привести к печальным последствиям.
- Регулярные переохлаждения. Они влияют на уровень общего и местного иммунитетов, подрывая защитные силы организма.
- Недостаточная гигиена интимной зоны. Если регулярно не подмываться, вовремя не менять нательное белье, использованные прокладки или тампоны, велика вероятность развития вагинального дисбиоза. Особенное внимание нужно уделять своевременной смене тампонов во время месячных: делать это необходимо каждые 2-3 часа, потому что в противном случае создаются идеальные условия для нарушения микрофлоры влагалища. Также нужно правильно подмываться, направляя струю воды спереди, а не сзади, так как во втором случае возможно попадание кишечных бактерий в вагину.
- Использование неподходящих средств интимной гигиены. Для подмываний необходимо использовать специализированные гели и пенки для интимной гигиены. Они имеют нейтральный уровень pH и не вызывают симптомов нарушения микрофлоры влагалища. Также стоит отказаться от использования тампонов и прокладок, имеющих в составе красители и ароматизаторы.
- Использование внутриматочной спирали в течение долгого времени, прием некоторых оральных контрацептивов.
- Пребывание в непривычном климате. Часто смена климатических зон с прохладной на более теплую становится одной из причин нарушения баланса микрофлоры.
- Стрессовые ситуации и несбалансированное питание. Стресс подрывает защитные силы организма, делая его более восприимчивым к инфекционным процессам. Неправильное питание, богатое дрожжевыми продуктами, алкоголем и простыми углеводами также ведет к ослаблению местного вагинального иммунитета.
Признаки нарушения микрофлоры влагалища
Дисбаланс микрофлоры влагалища может протекать как бессимптомно, так и иметь определенные признаки. В числе симптомов можно выделить следующие клинические проявления:
- Нетипичные вагинальные выделения. Чаще всего они имеют серый или белый цвет и характерный рыбный запах. Также выделения могут быть пенистыми.
- Зуд и жжение.
- Болезненное мочеиспускание.
- Сухость слизистой и отек
- Боль во время полового акта.
Анализы для определения состояния микрофлоры влагалища

Проведение анализов микрофлоры влагалища
Так как заболевание часто носит бессимптомный характер, многие женщины узнают о нем только на приеме у гинеколога. Если у врача возникло подозрение о том, что его пациентка не здорова, он забирает урогенитальный мазок на определение микрофлоры влагалища для лабораторных исследований. Для получения результатов может использоваться в соответствии с европейскими рекомендациями исследование мазка при окраске по Граму в соответствии со шкалой «Хэй-Айсон» или с оценкой балов Nugent и российскими рекомендациями национального руководства по гинекологии – анализ фемофлор ( определение ДНК ассоциированных с бактериальным вагинозом микроорганизмов или оценка микроскопической характеристики биоценоза влагалища ( классификация Кира).
Исследование мазка подразумевает анализ плоского эпителия, грамположительных палочек (в том числе – палочек Дедерлейна), лейкоцитов и пр.

Профилактика дисбактериоза
В результате проведенных исследований специалист может определить состав и соотношение вагинальной микрофлоры, наличие/отсутствие/интенсивность воспаления, а также определить, по какой причине возник дисбиоз.
Сдача анализа для выявления соотношения полезной и патогенной микрофлоры влагалища требует определенной подготовки:
- Необходимо воздерживаться от половых контактов в течение суток.
- За три дня до забора мазка нужно исключить вагинальные спринцевания, использование тампонов, свечей и других местных средств, не проводить гигиену в день забора анализа.
- После согласования с лечащим врачом желательно воздержаться от приема антибактериальных препаратов хотя бы на несколько дней.
Результаты анализов обычно можно получить спустя 1-3 дня, после чего необходимо начинать соответствующее лечение, направленное на восстановление, улучшение и поддержание микрофлоры влагалища в нормальном, здоровом состоянии.
Препараты для восстановления микрофлоры влагалища

Препараты для восстановления микрофлоры влагалища
Подбором средств и препаратов для восстановления и нормализации микрофлоры влагалища должен заниматься исключительно специалист, так как самолечение способно привести к еще более запущенной форме дисбиоза.
Ниже мы рассмотрим основные категории препаратов, восстанавливающих вагинальную микрофлору.
Как восстановить микрофлору влагалища после антибиотиков и молочницы с помощью пробиотиков?
Для этой цели используются специальные пробиотики для микрофлоры влагалища. Они представляют собой медицинские препараты, в состав которых входят штаммы молочнокислых бактерий или же пробиотические лактобактерии, действие которых направлено на нормализацию и лечение нарушений микрофлоры влагалища после приема антибиотиков. Данные средства могут применяться как местно (в виде вагинальных капсул), так и орально.
Вагинальные свечи для восстановления, нормализации и улучшения микрофлоры влагалища
Вагинальные суппозитории представляют собой небольшие препараты продолговатой формы, внешне напоминающие шар, овал, цилиндр или конус, диаметром около 1-1,5 см и весом от 1,5 до 6 г. Они вводятся интравагинально (во влагалище) – при помощи аппликатора или без него. В качестве основы для изготовления вагинальных свечей используются растительные и животные жиры, глицерин или желатин. Под воздействием температуры тела суппозитории теряют твердую форму, за счет чего активное вещество получает возможность воздействовать на слизистую оболочку вагины.
Для восстановления микрофлоры влагалища используются свечи на основе таких действующих веществ, как ацидофильные лактобактерии, бифидобактерии бифидум, аскорбиновой кислоты, молочной кислоты и пр.
Таблетки для восстановления и улучшения микрофлоры влагалища
Для нормализации микрофлоры используются как оральные препараты (например, пробиотики), так и вагинальные таблетки и капсулы. Обычно они состоят из жировой оболочки, способствующей легкому введению средства в вагину, и сердцевины, заполненной гранулированным порошком.
Гели, кремы и спреи для восстановления микрофлоры влагалища

Восстановление микрофлоры влагалища
Кремы, гели и спреи относятся к категории местных гидрофильных средств. В отличие от более плотных, вязких и тяжелых мазей, имеющих жировую основу, эти средства намного легче наносить, они быстро впитываются, не оставляя ощущения жирной пленки.
Чем можно восстановить и наладить микрофлору влагалища из средств народной медицины?
- Ромашкой. Чтобы приготовить настой из цветков ромашки, насыпьте в термос 1 ст. л. сухого сырья, залейте 1,5 стакана кипятка и оставьте настаиваться. Затем процедите полученный настой, процедите его и делайте спринцевания и вводите в вагину ватные тампоны, смоченные в ромашковом настое.

Настой из цветков ромашки для восстановления микрофлоры влагалища
- Облепиховым маслом. Смочить ватный тампон в облепиховом масле и ввести его в вагину на ночь.
Если вы решите воспользоваться любым из средств народной медицины, обязательно сообщите об этом врачу. И помните: «бабушкины» рецепты могут выступать только в качестве дополнительной терапии.
Микрофлора влагалища в норме со средствами «Гинокомфорт»
Если вы задумались о том, как улучшить микрофлору влагалища, обязательно ознакомьтесь с ассортиментов продукции «Гинокомфорт».
Также вы можете использовать интимные моющие гели «Гинокомфорт» для ежедневной гигиены: они обеспечат эффективное очищение интимной зоны без ее пересушивания и без нарушения микрофлоры.
Все средства «Гинокомфорт» имеют необходимые документы и сертификаты качества.
Правила лечения нарушения микрофлоры влагалища, видео
Видео о нарушении микрофлоры влагалища. Источник - Макарова Мама
- ВИДОВОЕ РАЗНООБРАЗИЕ ВАГИНАЛЬНЫХ ЛАКТОБАЦИЛЛ В НОРМЕ И ПРИ ДИСБИОТИЧЕСКИХ СОСТОЯНИЯХ. Будиловская О.В., Шипицына Е.В., Герасимова Е.Н., Сафронова М.М., Савичева А.М. // Журнал акушерства и женских болезней. – 2017. – №2. – С. 24-31.
- ЭНДОГЕННАЯ МИКРОБИОТА ВЛАГАЛИЩА И ЕЁ РЕГУЛЯЦИЯ. Рищук С.В., Пунченко О.Е., Малышева А.А. // Бюллетень Оренбургского научного центра УрО РАН. – 2013. – №4. – С. 1-30.
Применение метода полимеразной цепной реакции в реальном времени для оценки микробиоценоза урогенитального тракта у женщин. Сухих Г.Т., Прилепская В.Н., Трофимов Д.Ю., Донников А.Е., Айламазян Э.К., Савичева А.М., Шипицына Е.В. // (Тест Фемофлор, инструкция медицинской технологии. Москва. - 2011. - С. 25.
Иммунология: атлас. Хаитов Р.М., Ярилин А.А., Пинегин Б.В. // М.: ГЭОТАР-Медиа. - 2011. - С. 624.
Бактериальный вагиноз - современные представления, комплексное лечение: методические рекомендации для врачей акушеров-гинекологов. Тихомиров А.Л., Олейник Ч.Г., Сарсания С.И. // Москва. - 2005. - С. 26.
Популярные вопросы
Если нарушена микрофлора у женщины, в таком случае надо партнеру пить таблетки и какие? При выявленном дисбактериозе у женщины лечение и обследование партнёра обязательно. Терапия определяется результатами обследования и назначается урологом.
Сдавала анализы на микрофлору и цитологию. После чего как обычно было немного больно ходить в туалет, около 1 дня. Потом прошло,на след. день был защищенный половой контакт, а через день началась менструация, появилось жжение и зуд. Больно ходить в туалет, выделений и крови нет. И так продолжается уже неделю. Результат анализов хороший. До сдачи этих анализов жалоб не было. Не отмечали ли Вы сухость при половом контакте или некоторое травмирование слизистых половых путей, что могло обостриться в период менструаций? Порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева, что позволит провести мягкую противовоспалительную терапию, заживить микротравмы слизистых и сбалансировать лактофлору в половых путях. Гель применяют по 1 дозе 1 раз в день на протяжении 7-10 дней.
Врач-гинеколог назначила свечи тамистол от дисбактериоза и обилии кокковой флоры. Появились сильные боли внизу живота, общее недомогание. Может ли это быть причиной такого состояния? Здравствуйте! В составе свечей антисептический препарат мирамистин, обладающий широким спектром противомикробного действия. Появление болей с их использованием не связано. Это, вероятнее всего, прогрессирование воспалительного процесса. Вам необходимо повторно обратиться на прием к специалисту.
Что такое синехии половых губ? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барковской Анны Юрьевны, гинеколога со стажем в 6 лет.
Над статьей доктора Барковской Анны Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Синехии вульвы — это соединительнотканная мембрана или перемычки, возникшие между малыми половыми губами, которые полностью или частично закрывают преддверие влагалища и уретру.
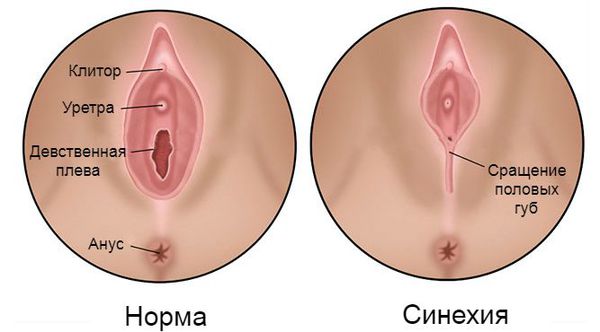
Проблемы лечения таких синехий имеют важное медицинское и социальное значение, поскольку осложнения данной патологии могут приводить к нарушению репродуктивной функции и формированию хронических заболеваний мочеполовой системы, таких как цистит , пиелонефрит , вагинит и др.
Это заболевание характерно для детей в возрасте от 3 месяцев до 6 лет. Пик заболеваемости приходится на период младенчества от 13 до 23 месяцев [2] [8] [9] . По данным различных исследований, частота встречаемости патологии среди девочек до 7 лет варьирует от 21 % до 39 % [2] [3] [10] .
Формирование синехий может занимать от нескольких дней до нескольких месяцев. Девочки подвержены этой патологии вплоть до адренархе — стадии раннего полового созревания (т. е. до 10-12 лет) . Но чем старше ребёнок, тем меньше риск возникновения синехий.
Одной из частых причин обращения к детскому гинекологу являются острые и хронические вульвовагиниты . Они составляют 35-93 % случаев [4] [6] . При этом более 60 % хронических вульвовагинитов сопровождаются синехиями малых половых губ. В таких случаях синехии являются исходом вагинита и чаще всего их течение абсолютно бессимптомно. Поэтому пациенты, обращающиеся к врачу по поводу признаков вульвовагинита, и не подозревают о наличии у них синехий.
За последние десятилетия распространённость данной патологии увеличилась. Многие авторы объясняют эту тенденцию активным введением средств гигиены в быт семьи: повсеместное использование подгузников, агрессивных мыльных средств. Также к причинам синехий относится слишком частое ежедневное подмывание наружных половых органов.
Факторы риска развития болезни :
- характерный семейный анамнез: наличие родственников с патологиями соединительной ткани и аутоиммунными заболеваниями (склероатрофическим или красным плоским лихеном);
- характерный аллергологический анамнез: наличие у пациентки атопического дерматита, диатеза, пищевой или лекарственной аллергии, паразитарных кишечных инфекций (например энтеробиоза);
- характерный анамнез заболевания: наличие у пациентки воспалительных заболеваний вульвы (вульвита, вульвовагинита) или инфекции, передаваемой половым путём, точнее — от матери к ребёнку во время родов (хламидиоза, уреаплазмоза, трихомониаза);
- анатомические особенности: неполное прикрытие малых половых губ большими. Такая особенность встречается у некоторых недоношенных детей (стоит помнить, что у ребёнка, рождённого в срок, тоже могут присутствовать признаки недоношенности — об этом матери сообщают в роддоме).
Особую роль в профилактике синехий половых губ играет длительность грудного вскармливания: чем оно дольше, тем меньше риск развития данной патологии. Как показали исследования, это связано с поступлением материнских эстрогенов в организм ребёнка вместе с молоком [9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синехий половых губ
Зачастую болезнь протекает бессимптомно: в 60 % случаев патология выявляется в ходе рутинного осмотра педиатром, в 10 % случаев её обнаруживают родители [5] .
Клиническая картина появляется тогда, когда сформировавшаяся мембрана нарушает нормальный пассаж мочи. Часто в анатомическом "кармане", образованном синехиями, скапливается моча. В таких случаях родители замечают, что уже после акта мочеиспускания у ребёнка мокнет белье. Также может измениться характер струи: она становится "бьющей" или несформированной.
При полном сращении вульвы возникает острая задержка мочи. Это состояние требует неотложной помощи, так как оно приносит ребёнку выраженные физические страдания.
Появление острых симптомов также может быть обусловлено возникновением инфекционных осложнений. При этом ребёнок становится беспокойным, наблюдается дискомфорт, зуд и жжение в зоне промежности, обильные выделения из половых путей с неприятным запахом, болезненность при мочеиспускании, нарушения сна [1] [2] . В норме у детей не должно быть выделений из половых путей, максимум в межгубных валиках может скапливаться смегма — белое вещество, сочетающее в себе секрет сальных желёз и отмершие клетки эпителия, которые скапливаются в течение дня.
Патогенез синехий половых губ
Для полного понимания патогенеза синехий малых половых губ необходимо обратиться к обсуждению нормальной анатомии вульвы у детей допубертатного возраста (примерно до 9-12 лет). В норме она представлена такими анатомическими элементами, как большие и малые половые губы, клитор, отверстие уретры, преддверие влагалища и девственная плева.
Большие половые губы с хорошо развитой подкожно-жировой клетчаткой, как правило, прикрывают малые половые губы и преддверие влагалища.
Малые половые губы, в отличие от больших, атрофичны. Они покрыты тонким слоем многослойного плоского эпителия, через который просвечивает богатая капиллярная сеть сосудов. Вот почему покровы этой области имеют ярко красный цвет, что иногда ошибочно трактуется как признак воспаления.
Зачастую малые половые губы плотно прилегают к большим половым губам, из-за чего межгубная борозда не прослеживается на всём протяжении или в некоторых участках. Эта особенность также часто ошибочно трактуется как патология, хотя данный вариант строения вульвы считается нормой [6] .
Под передней спайкой малых половых губ расположен атрофичный клитор. Под ним открывается отверстие уретры.
В целом слизистая вульвы у детей тонкая, атрофичная, легко подвержена травматизации . Это обусловлено тем, что в норме концентрация эстрогена в крови у девочек очень низкая. Однако при грудном вскармливании (особенно в период новорождённости) или на фоне гормональной терапии слизистая вульвы может становиться более сочной и розовой под воздействием эстрогена, поступающего с молоком матери.
Среда влагалища у детей, как правило, слабокислая, нейтральная или щелочная. Флора представлена условно-патогенными микроорганизмами, лактофлора и бифидобактерии практически не представлены [1] [2] [6] .
При возникновении неблагоприятных факторов (воспаления, аллергической реакции, механической травмы — например, расчёсов) слизистая малых половых губ повреждается. Если в процессе заживления эпителия (пролиферации соединительной ткани) малые половые губы плотно прилегают друг к другу, то между ними могут возникнуть спайки. Формирование синехий может занимать от несколько дней до нескольких месяцев.
Классификация и стадии развития синехий половых губ
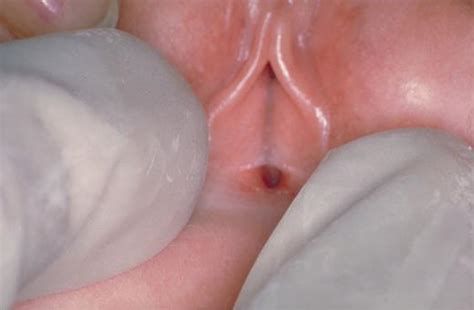
Различают полную или частичную форму синехий половых губ.
Частичную форму разделяют на два типа:
- сращение высотой 1 см и более;
- сращение высотой 0,5 см и менее [1] .
Как правило, в обоих случаях частичного сращения наблюдается бессимптомное течение.
Осложнения синехий половых губ
К осложнениям патологии относят инфекционно-воспалительные заболевания органов мочеполовой системы. Их появление связано с нарушением нормального пассажа мочи.
Воспаление уретры и мочевого пузыря. Из-за затруднения оттока мочи и присоединения условно- патогенной флоры у девочек развиваются такие острые воспалительные заболевания, как уретрит и цистит . Возникновению и прогрессированию восходящей инфекции способствуют:
- анатомически широкая и короткая уретра (мочеиспускательный канал);
- воронкообразный переход мочевого пузыря в уретру;
- широко развитая венозная сеть в подслизистом слое уретры.
Строение почек, характерное для детей (преобладание мозгового слоя над корковым, дольчатое строение ), также является фактором риска тяжёлых инфекционных осложнений с исходом в острый и хронический пиелонефрит [6] .
При тотальном или субтотальном сращении малых половых губ происходит острая задержка мочи. Она проявляется болями распирающего характера над лоном (из-за чего ребёнок плачет и кричит), сильными позывами к мочеиспусканию и невозможностью самостоятельно помочиться.
Воспаление вульвы и влагалища. Моча является агрессивной средой для слизистой вульвы и влагалища, поскольку её кислотно-щелочной баланс, как правило, ниже физиологического для данных органов. Такое воздействие приводит к травматизации эпителия и присоединению условно-патогенной флоры. Поэтому часто первым проявлением синехий малых половых губ являются обильные выделения из половых путей с неприятным запахом, дискомфортом в промежности и зудом, т. е. симптомы вульвовагинита [6] .
Диагностика синехий половых губ
Диагностика данного заболевания основывается на визуальном осмотре. Щипковым захватом большого и указательного пальца врач отводит большие половые губы в противоположные в стороны и осматривает половую щель. При наличии синехий визуализируется фиброзная ткань белёсого цвета, которая при полном сращении перекрывает половую щель на высоту малых половых губ. В случае частичного сращения обнаруживаются участки соединительнотканных перемычек между малыми половыми губами с образованием "шва". При этом клитор не гипертрофирован, т.е. не увеличен (в отличие от клитора при ложном гермафродитизме), большие половые губы имеют нормальное строение. Синехии, как правило, начинаются от задней спайки малых половых губ и со временем распространяются выше [1] [2] [3] .
В целом синехии половых губ видны невооружённым глазом. Дополнительные методы исследования необходимы для выявления осложнений и причины, а также дифференциальной диагностики с пороками развития.
Дифференциальная диагностика
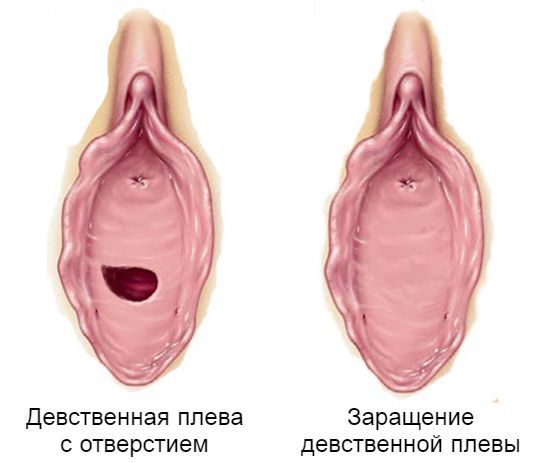
Дифференциальный диагноз должен проводиться с пороками развития мочеполовой системы, такими как атрезия девственной плевы, урогенитальный синус и женский псевдогермафродитизм. Чтобы понять, как возникают данные патологии, вспомним механизм формирования влагалища и мочеполового тракта в эмбриональный период развития.
Основой для формирования женской половой системы служат мюллеровы протоки. Они представляют собой две парные трубки, верхний конец которых остаётся свободным, а нижний впадает в урогенитальный синус. При отсутствии угнетающего действия тестостерона нижние концы мюллеровых протоков соединяются, в результате чего формируется матка, шейка матки и верхняя треть влагалища. Нижняя треть влагалища и девственная плева образуются из урогенитального синуса. Затем мочеполовой синус сливается с нижним концом мюллеровых протоков, формируя единый тракт. В дальнейшем, п о мере развития эмбриона, девственная плева спонтанно прорывается. Если под воздействием неблагоприятных факторов (осложнений беременности, соматических патологий матери, генетических нарушений у плода, физических, химических, биологических факторов) этот процесс нарушен, то у ребёнка формируется атрезия девственной плевы — отсутствие физиологического отверстия. В этом случае у рождённой девочки будет визуализироваться свободная уретра, но половая щель будет прикрыта плотной соединительнотканной перепонкой, которую можно ошибочно принять за полное сращение малых половых губ [6] . При атрезии, в отличие от синехии, прикрыт только вход во влагалище, для осмотра доступны уретра, малые и большие половые губы.
При приёме матерью андрогенов или необоснованном назначении высоких доз синтетического прогестерона во время беременности нормальной дифференцировки урогенитального синуса на влагалище и уретру не происходит. В этом случае при рождении уретра и влагалище девочки будут представлять собой единый тракт, что визуально похоже на полное сращение малых половых губ, что может затруднить дифференциальную диагностику. В данном случае необходима консультация детского уролога и проведение УЗИ органов малого таза через переднюю брюшную стенку и промежность. Иногда необходимо выполнение урографии [7] [8] . Данные исследования позволяют выявить отсутствие перегородки между влагалищем и уретрой, что будет свидетельствовать об урогенитальном синусе .

Женский псевдогермафродитизм — это состояние, которое сопровождает клиническое течение врождённой гиперплазии коры надпочечников (кариотип ребёнка 46 ХХ). При этой патологии у девочки визуализируется гипертрофированный клитор, напоминающий пенис, также часто обнаруживается гипоспадия (изменение расположения мочеиспускательного канала) и сращение малых половых губ. Иногда эта патология сопровождается наличием урогенитального синуса [6] .
Для диагностики осложнений синехий половых губ может быть назначен контроль общего анализа мочи, взят мазок и посев на флору с определением чувствительности к антибиотикам и выполнена ПЦР на скрытые инфекции, передаваемые половым путём.
Лечение синехий половых губ
Синехии малых половых губ, клиническое течение которых не сопровождаются яркой симптоматикой, зачастую не требуют лечения, так как они могут пройти самостоятельно [1] [2] .
Например, бессимптомные синехии высотой менее 5 мм подлежат динамическому наблюдению : родители следят за течением заболевания самостоятельно, частота посещений детского гинеколога определяется индивидуально [1] [2] . В случае выраженного увеличения высоты синехий и/или при появлении жалоб показана медикаментозная терапия .
"Золотым стандартом" консервативного лечения является назначение мазей с конъюгированным эстрогеном или эстриолом. Эти препараты являются первой линией терапии. Механизм их действия заключается в увеличении количества железистых клеток и клеток эпителия, усилении восстановления под воздействием экзогенного эстрогена.
Мазь назначается курсом, применяется местно 1 раз в сутки. Побочные эффекты могут проявиться в виде гиперпигментации вульвы, сыпи, нагрубания молочных желёз и кровянистых выделений из половых путей. Данные побочные эффекты требуют отмены препаратов.
Предпочтительнее использовать мази, содержащие эстриол. Они также могут вызвать гормонозависимые побочные эффекты, но риск их развития доказано ниже, чем при использовании препаратов с конъюгированными эстрогенами [1] [2] .
За рубежом активно используют мази, в состав которых входят топические стероиды (например бетаметазон). Данная группа препаратов также демонстрирует хороший клинический ответ у пациенток. Возможно комбинированное использование топических стероидов с эстрогенсодержащими препаратами [2] .
Доказана неэффективность травяных ванночек, антибактериальных мазей (за исключением вульвовагинита с выявленным возбудителем), аппликаций с животными жирами, ферментативных средств [2] .
Замечено, что чем раньше начата консервативная терапия синехий (т. е. в более младшем возрасте), тем выше частота выраженного терапевтического ответа, однако выше и частота рецидивов [2] .
Повторное образование синехий при консервативном лечении встречается в 41 % случаев [3] . Причина рецидива болезни — неустранённое хроническое воспаление, которое стало причиной образования синехий. Устранить его — не такая простая задача.
Хирургическим методом лечения является механическое или инструментальное разведение малых половых губ [2] . Показаниями к рассечению синехий являются:
- полное сращение малых половых губ;
- наличие выраженных признаков нарушения оттока мочи;
- наличие упорного рецидивирующего течения синехий;
- неэффективность консервативной терапии.
Операция производится в амбулаторных условиях. За 5-10 минут до манипуляции для обезболивания используют аппликационную анестезию с применением мази, содержащей лидокаин. Иногда хирургическому вмешательству предшествует назначение седативных препаратов, чтобы успокоить ребёнка. В ходе операции врач разводит большие половые губы в противоположные стороны и подсекает соединительную мембрану скальпелем или ножницами. В сформировавшееся отверстие вводится желобчатый зонд, по жёлобу которого скальпелем полностью рассекается соединительнотканная мембрана.
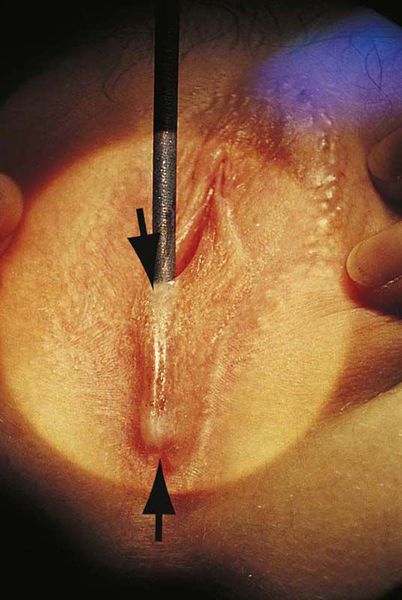
Некоторые авторы предлагают на раневую поверхность малых половых губ накладывать непрерывные обивные швы для профилактики рецидивирования [3] . Считается, что такой метод позволяет снизить частоту повторного возникновения синехий до 17 % [3] .
При наличии "свежих" тонких синехий зачастую достаточно механического разведения малых половых губ в противоположные стороны без использования режущих инструментов: под воздействием силы натяжения соединительнотканные перемычки разрываются без возникновения болезненных ощущений.
Родители могут самостоятельно устранить "свежие" синехии, не обращаясь к врачу. Для этого рекомендуется половые губы разводить при помощи ватных палочек с использованием эмолентов. Чаще всего такой способ эффективен.
Для снижения риска рецидива на раневую поверхность до заживления рекомендовано наносить мазь с конъюгированным эстрогеном или эстриолом. Как правило, после манипуляции дети не предъявляют жалоб на боль, но иногда могут ощущать дискомфорт во время мочеиспускания в течение первых двух суток.
Частота рецидивов при хирургическом рассечении синехий малых половых губ достигает 50 %, поэтому использовать хирургическую тактику лечения как первую линию терапии нецелесообразно [1] [2] [3] .
Высокая частота рецидивов при лечении синехий малых половых губ диктует необходимость в поиске альтернативных методов терапии. Сейчас активно исследуются возможности применения гелей с гиалуроновой кислотой, так как она участвует в заживлении тканей и улучает их трофику. Преимуществом таких гелей является низкий аллергологический потенциал, иммунная нейтральность и отсутствие системных побочных эффектов. Проведённые исследования демонстрируют хороший терапевтический ответ при использовании гелей с гиалуроновой кислотой в качестве монотерапии и в комбинации с хирургическим рассечением синехий [8] [9] [10] [11] . Изучение данной группы препаратов является перспективным направлением в разработке новых методов лечения синехии малых половых губ.
Прогноз. Профилактика
Прогноз для жизни и здоровья благоприятный, однако возможны рецидивы.
Методом первичной и вторичной профилактики синехий малых половых губ является соблюдение правил интимной гигиены :
Читайте также:

