Обезболивающие при операции на коже
Обновлено: 24.04.2024
Механизм местной анестезии и эффекты местных анестетиков
Местные анестетики (МА) обратимо ингибируют образование и распространение импульса в нервах. Такое воздействие на чувствительные (афферентные) нервы позволяет безболезненно выполнять хирургические или стоматологические операции.
а) Механизм действия местных анестетиков. Проведение импульса по аксону происходит в форме ПД. Изменение потенциала вызывает открытие (активацию) белковых Na + -каналов, через которые происходит быстрое поступление Na* внутрь клетки. Na + движется по градиенту концентрации, т.к. концентрация Na + снаружи клетки равна 150 ммоль/л, а внутри клетки — приблизительно 7 ммоль/л. МА ингибируют этот быстрый приток Na + , вследствие чего блокируется возникновение и распространение возбуждения.
Большинство МА представляет собой катионные амфифильные соединения. Это физико-химическое свойство способствует встраиванию молекул МА между полярными и неполярными доменами мембран. Они находятся в фосфолипидах мембран, а также в белковых ионных каналах. Имеются доказательства, что при присоединении МА к белкам каналов блокируются Na + -кaнaлы. МА действуют в цитозоле. Это означает, что препарат должен сначала проникнуть через клеточную мембрану.
Местноанестезирующими свойствами также обладают и незаряженные вещества. Это позволяет предположить, что такие молекулы связываются с неполярной областью белкового канала или гидрофобной областью липидов мембраны.
Побочные эффекты, обусловленные механизмом действия. Поскольку местные анестетики (МА) блокируют поступление Na + не только в чувствительные нервы, но и в другие возбудимые ткани, их вводят локально. Угнетение возбуждающих процессов в сердце, хотя оно и нежелательно во время местной анестезии, позволяет использовать местную анестезию (МА) при аритмиях сердца.
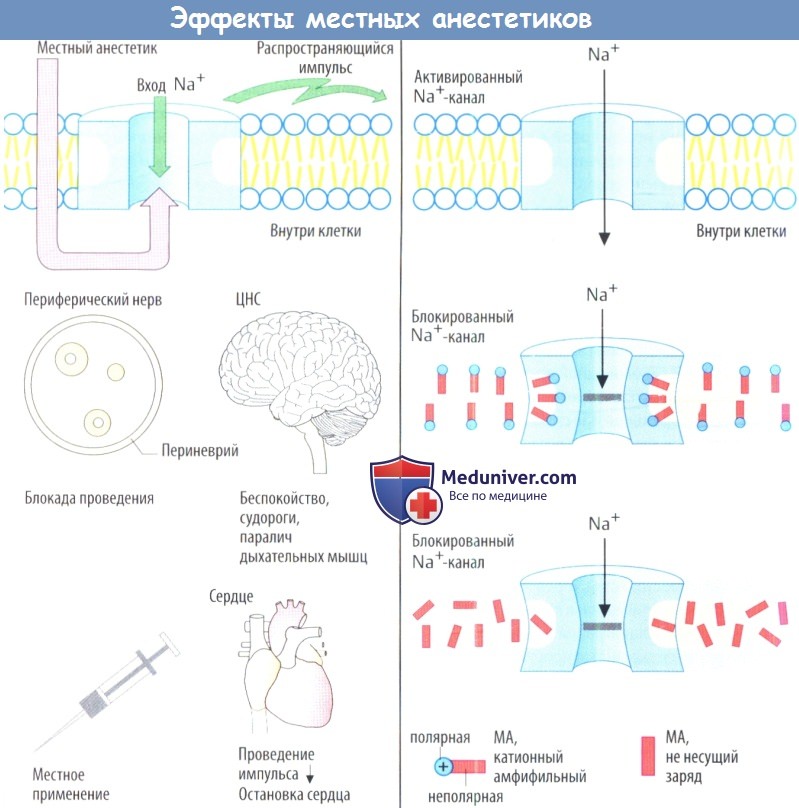
б) Виды местной анестезии. Местные анестетики (МА) применяют по-разному, в т. ч. путем пропитывания тканей (инфильтрационная анестезия) или инъекции раствора рядом с ветвью нерва, содержащей волокна, идущие от области, которую необходимо обезболить (проводниковая анестезия, спинальная анестезия сегментарных задних корешков), или аппликации на поверхность кожи либо слизистой оболочки (поверхностная анестезия). В каждом случае местный анестетик (МА) диффундирует к нервам из депо, образовавшегося в ткани или на коже.
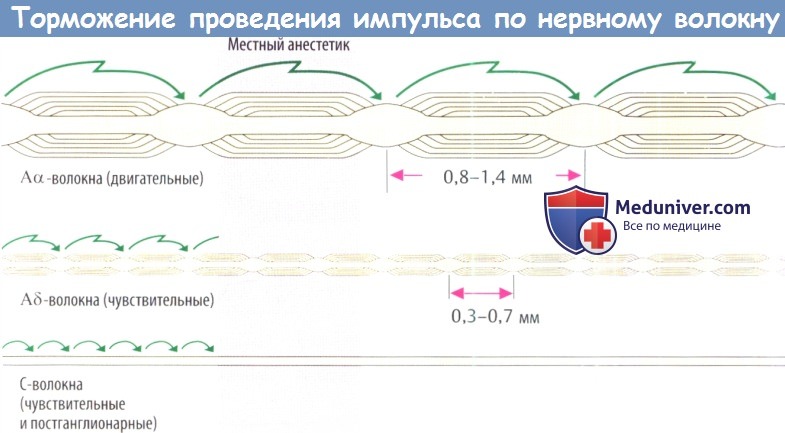
Высокая чувствительность сенсорных нервов низкая чувствительность двигательных нервов. Проведение импульса в сенсорных нервах ингибируется при концентрации ниже той, что необходима для достижения соответствующего эффекта в двигательных волокнах. Это различие может быть связано с более высокой частотой импульсов и более длительной продолжительностью ПД в ноцицептивных волокна по сравнению с двигательными волокнами. С другой стороны, это может быть связано с толщиной чувствительных и двигательных нервов, а также с расстоянием между перехватами Ранвье. При скачкообразном проведении импульса деполяризуется только мембрана в области перехвата Ранвье.
Поскольку деполяризация может происходить даже после блокады 3 или 4 колец узловых перехватов Ранвье концентрация препарата, необходимая для достижения блокады двигательных волокон, должна быть выше.
Это объясняет, почему сенсорные стимулы, которые проводятся с помощью миелинизированных А волокон, блокируются позже и в меньшей стелени чем сигналы, проводимые с помощью немиелинизированных С-волокон. Поскольку вегетативные постганглионарные волокна не имеют миелиновой оболочки, они блокируются местным анестетиком (МА). В результате в области анестезии расширяются кровеносные сосуды, т.к. снижается влияние симпатической нервной системы. Такое локальное расширение сосудов нежелательно.
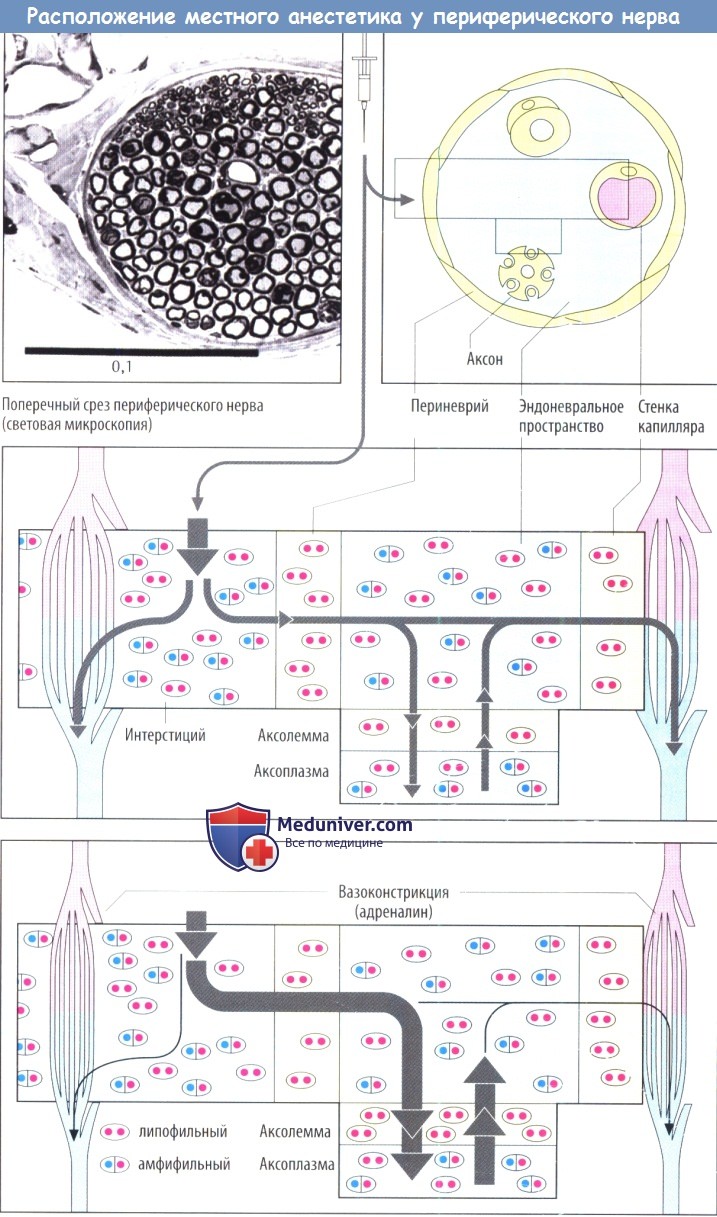
в) Диффузия и эффекты местного анестетика (МА). При диффузии из места инъекции (из интерстициального пространства соединительной ткани) к аксону чувствительного нерва местный анестетик (МА) должен пройти через периневрий. Многослойный периневрий образован клетками соединительной ткани, связанными между собой с помощью плотных контактов и, следовательно, образующими плотный липофильный барьер.
Большинство местных анестетиков (МА), используемых в клинической практике, — третичные амины. При pH интерстициальной жидкости они находятся частично в нейтральной жирорастворимой форме (символически изображается в виде частицы с двумя красными точками) и частичнов протонированной форме, т. е. как амфифильный катион (символически изображается в виде частиц с одной синей и одной красной точками). Незаряженная форма проникает в периневрий и поступает в эндоневральное пространство, где часть молекул препарата снова приобретает положительный заряд в соответствии с локальным значением pH.
Аналогичный процесс происходит, когда лекарственное средство проникает через мембрану аксона (аксолемму) в аксоплазму, где и оказывает свое действие на Na + -канал, и снова при диффузии из эндоневрального пространства через нефенестрированный эндотелий капилляров в кровь.
Таким образом, концентрация местного анестетика (МА) в зоне его действия определяется скоростью проникновения в эндоневрий и аксоплазму и скоростью диффузии в капиллярную кровь. Для быстрого увеличения концентрации препарата должен быть соответственно высокий градиент концентрации между депо препарата в соединительной ткани и эндоневральном пространстве. Введение растворов низкой концентрации не даст эффекта. Однако следует избегать и слишком высоких концентраций из-за опасности интоксикации вследствие слишком быстрого попадания в системный кровоток.
Для обеспечения достаточно длительного местного эффекта при минимально выраженном системном действии с местного анестетика (МА) вводят вазоконстриктор (адреналин, реже — норадреналин или производные вазопрессина), который ограничивает распространение препарата из места его введения. Это обусловлено уменьшением диффузии препарата из эндоневрального пространства в капиллярную кровь.
Кроме того, добавление вазоконстриктора помогает создать относительную ишемию в операционном поле. К возможным недостаткам сосудосуживающих препаратов катехоламинового типа относятся реактивная гиперемия после «вымывания» вазоконстриктора и стимуляция сердечно-сосудистой системы при попадании адреналина в системный кровоток. Вместо адреналина в качестве вазоконстриктора используется аналог вазопрессина — фелипрессин. Этот препарат в меньшей степени вызывает реактивную гиперемию, не обладает аритмогенным свойством, но создает опасность коронароспазма. Вазоконстрикторы не должны применяться для местной анестезии пальцев рук и ног.
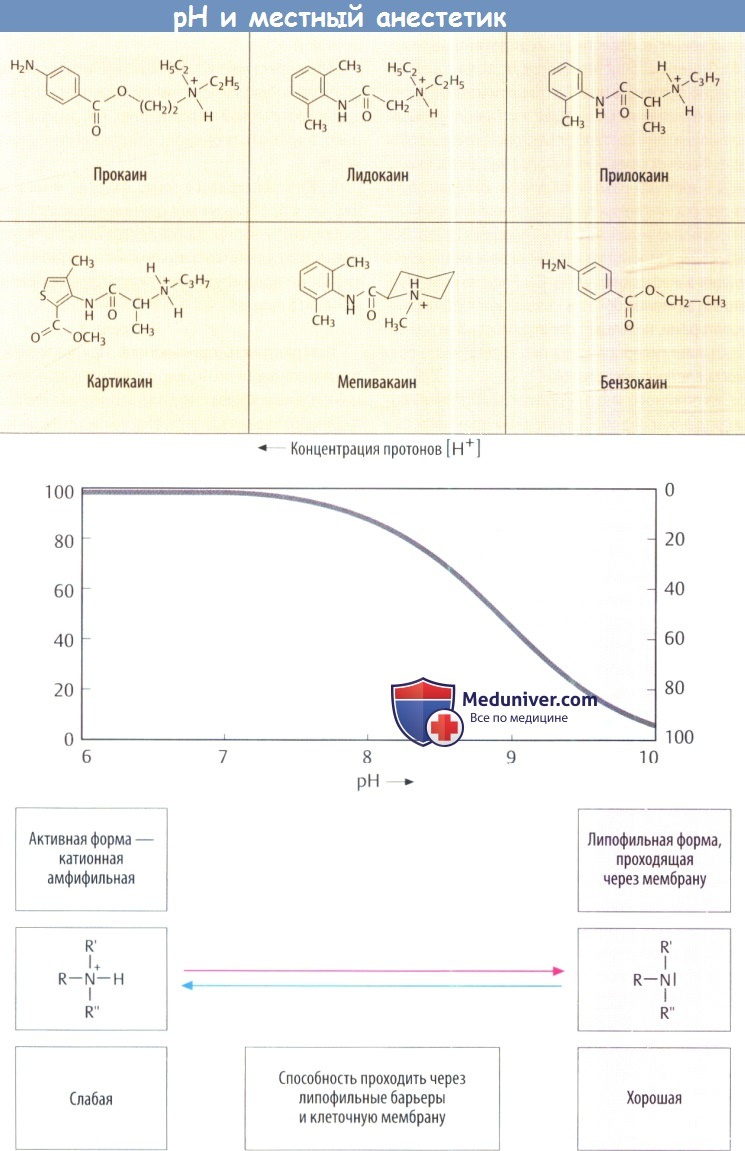
г) Химическая структура. Местные анестетики (МА) имеют сходную химическую структуру. Как правило, это вторичные или третичные амины. Азот связан через промежуточную углеродную цепь с липофильной группой, которая чаще всего представлена ароматическим кольцом.
Аминная функция означает, что местный анестетик (МА) в зависимости от рКa и фактического значения pH существуют в виде либо нейтрального амина, либо положительно заряженного катиона аммония, рКa типичных местных анестетиков (МА) составляет 7,5-9,0. В протонированной форме молекула содержит как полярный гидрофильный фрагмент (протонированный азот), так и неполярный липофильный фрагмент (ароматическое кольцо), т. е. обладает амфифильными свойствами.
В зависимости от значения рКa при физиологическом значении pH от 50 до 5% препарата присутствуют в незаряженной липофильной форме. Эта фракция имеет важное значение, т. к. представляет собой форму местного анестетика (МА), проходящую через липидный бислой мембраны. Для проявления эффекта незаряженные молекулы препарата должны превратиться в катионную амфифильную форму.
д) Местные анестетики (МА), используемые в клинике, — сложные эфиры или амиды. Местные анестетики (МА) эфирного типа инактивируются в тканях эстеразами. Это служит их преимуществом, т. к. снижает опасность системной интоксикации. С другой стороны, высокая скорость метаболизма сокращает продолжительность действия препарата.
Прокаин не используется для поверхностной анестезии, т. к. скорость его инактивации выше скорости проникновения в дерму или слизистую оболочку. В мепивакаине азот, который обычно расположен на конце боковой цепи, содержится в циклогексановом кольце.
Лидокаин разрушается в первую очередь в печени путем окислительного N-деалкилирования. Для эффективной местной анестезии используют 0,25— 1% растворы. Для местной анестезии применяют 5% мази. Лидокаин также используется в качестве ан-тиаритмического средства. Прилокаин и картикаин подвергаются окислительному N-деалкилированию лишь частично, т. к. в обеих молекулах имеется заместитель на углеродном атоме, прилегающем к группе азота. В молекуле картикаина имеется карбоксиметильная группа в тиофеновом кольце. В этом положении происходит расщепление сложного эфира с образованием полярной группы -СОО-, утратой амфифильности и образованием неактивного метаболита.
Бензокаин — представитель группы МА, не имеющих атома азота, который мог бы протонироваться при физиологическом значении pH. Он используется исключительно в качестве поверхностного анестезирующего средства.
Еще одно средство, используемое для поверхностной анестезии, — незаряженный полидоканол, который имеет формулу:
Н3С-(СН2)11—(О—СН2 —СН2)9-OH.
Он состоит из гидрофобных и гидрофильной частей. В высоких концентрациях полидоканол токсичен и используется для облитерации (варикозно-расширенных вен пищевода при циррозе печени).
е) Побочные эффекты местных анестетиков (МА). В клетке местный анестетик (МА) влияет на быстрые Na + -каналы, открытие которых иницирует образование ПД. Местные анестетики (МА) блокируют эти каналы. Быстрые Na + -каналытакже функционируют и в других возбудимых тканях, включая нервные клетки головного мозга и мышц, клетки специализированных проводящих тканей сердца. Поэтому действие местных анестетиков (МА) не ограничивается нервной тканью. Эти препараты не обладают органоспецифичностью.
Соответственно при быстром введении или попадании в циркуляцию слишком высоких концентраций местного анестетика (МА) развиваются серьезные побочные эффекты. В сердце нарушается проведение импульса, что приводит к АВ-блокадам или, в худшем случае к угнетению автоматизма желудочков. Нарушается функция различных отделов ЦНС, что вызывает потерю сознания и развитие судорог. Поскольку специфических антидотов для местных анестетиков (МА) не сущестует, следует немедленно начинать симптоматическое лечение. При наличии признаков торможения сердечной деятельности необходимо ввести в/в адреналин. При нарушении деятельности ЦНС следует ввести противосудорожные препараты, например, в/в диазепам.
Зиконотид — новый антиноцицептивный препарат для местного применения. Это синтетический аналог конотоксина, с помощью которого морские улитки с колпаковидной раковиной парализуют свою добычу. Этот эффект обусловлен блокадой нейрона Са 2+ -каналов N-типа. При сильной хронической боли зиконотид можно вводить через интратекальный тетер в спинной мозг, где он блокирует передачу импульсов в задний рог. Зиконотид плохо переносится и вызывает побочные эффекты со стороны ЦНС, поэтому его используют в крайнем случае.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Местная (инфильтрационная) анестезия – это способ обезболивания, при котором с помощью специальных препаратов нарушается проведение нервных импульсов от раны. Этот способ уменьшения неприятных ощущений применяется в хирургической практике и для проведения некоторых болезненных диагностических процедур.
Достоинства и недостатки
Для проведения несложных хирургических вмешательств местное обезболивание незаменимо, оно имеет преимущества перед другими видами подавления чувствительности. Препарат, который применяется, раствор анестетика, воздействует строго в месте введения, что помогает избежать тяжелых осложнений и побочных реакций.
Блокада болевой чувствительности развивается в среднем за 10-15 минут. Эффект сохраняется в течение часа и больше, поэтому местная анестезия позволяет уменьшить боль в области послеоперационной раны. От действия местного анестетика не страдает сознание пациента, поэтому после манипуляции он может покинуть клинику и не находиться в палате.
Но у местной анестезии есть свои недостатки. Еще несколько лет назад его широко использовали для операций на поверхностных тканях, конечностях, были разработаны методы внутривенного введения препаратов с одновременным наложением жгута. Широко применялась внутрикостная анестезия. Но из-за большого количества побочных реакций и осложнений эти методы стали использовать реже. А после получения качественных препаратов для наркоза, от опасных способов обезболивания практически отказались.
Недостаток местного способа в ограниченной сфере применения. Она эффективна для обезболивания слизистых оболочек, кожи и поверхностных тканей, но не применятся при операциях на органах брюшной полости и малого таза, области шеи и головы.
Инфильтрационный тип местной анестезии нельзя применять при оперировании злокачественных опухолей из-за возможности попадания опухолевых клеток за пределы раны в другие ткани. Это увеличивает риск развития метастазов.
Виды местной анестезии
В хирургической практике применяется несколько видов местной анестезии, но некоторые из них имеют уже историческое значение. Основными способами обезболивания являются следующие:
поверхностная анестезия – подавляется болевая чувствительность после соприкосновения анестетика с поверхностью тканей, чаще всего применяется для обезболивания слизистых оболочек. Раствор обезболивающего средства наносят путем смазывания или орошения, эффекта хватает на 10 минут;
инфильтрационная анестезия – обезболивание путем пропитывания, или инфильтрации слоев тканей местным анестетиком. Методика позволяет контролировать глубину и ширину введения препарата, в зависимости от предполагаемого разреза. Лекарство вводят осторожно сначала в подкожную область до появления эффекта лимонной корки, потом постепенно продвигают иглу внутрь и впрыскивают дополнительные доза препарата;
анестезия по Вишневскому – усовершенствованный вариант инфильтрационного метода. Слабый раствор анестетика вводится послойно под большим давлением. В тканях формируется тугой ползучий инфильтрат. Он распространяется по межфасциальным пространствам и нарушает проведение импульсов по проходящим в них нервам. После рассечения раны жидкость постепенно вытекает из раны, поэтому нет риска ее всасывания в системный кровоток и развития токсических реакций;
проводниковая анестезия – суть метода в обезболивании определенного участка тела, иннервируемого нервным стволом. Обезболивающий препарат вводят в ткани вокруг нерва, методика применяется при операциях на конечностях;
спинномозговая анестезия – обезболивающий эффект достигается при введении препарата анестетика под сосудистую оболочку спинного мозга, основное место введения лекарственного средства – поясничная область, при этом пропадает болевая чувствительность в органах малого таза и нижних конечностях. Но тактильная чувствительность не страдает;
эпидуральная анестезия – вид обезболивания, при котором местный анестетик вводят в пространство, поверх твердой оболочки спинного мозга, прокол также выполняют в области поясничного отдела. Чувствительность теряется через 15-20 минут, а хватает эффекта на 3-4 часа. Использование этого вида анестезии позволяет после операции рано возобновлять активность;
костная анестезия – тип обезболивания, когда раствор анестетика вводят в губчатую кость. В настоящее время практически не используется, ранее применяли при операциях на конечностях.
Препараты для местной анестезии
Местные анестетики – это лекарства из группы нейротропных средств, которые полностью или частично перекрыть поток сигналов по нервным волокнам от места болезненной манипуляции или операции в центральные отделы нервной системы.
Особенность действия препаратов связана с их спектром действия. Они подавляют передачу сигналов по миелинизированным нервным волокнам А типа, которые распространяют чувство боли, запахи, температуру. Тактильные ощущения проводятся по волокнам типа В, а на них анестетики не влияют. Поэтому при использовании местного обезболивания пациент не чувствует боли, но ощущает прикосновения врача и хирургического инструмента.
Препараты для местной анестезии делятся на 3 группы в зависимости от продолжительности действия:
короткого действия – эффект сохраняется 30-50 минут, к ним относится Новокаин;
средней продолжительности – до 90 минут, это препараты Лидокаин, Тримекаин, Ультракаин;
длительного действия – эффект больше 90 минут, характерен для Бупивакаина.
Препараты для местной анестезии влияют на электрохимические процессы обмена ионами в нервных окончаниях. Лекарственные средства эффективно работают в щелочной среде и тканях, богатых липидами, к которым и относятся нервы. Но обезболивающий эффект снижается при выраженном воспалении тканей, что связано с переходом рН в кислую сторону.
Усиливают эффект местных анестетиков препараты, влияющие на тонус сосудов. Поэтому их часто сочетают с адреналином, чтобы продлить действие. Это позволяет снизить дозу обезболивающего и избежать токсичных реакций.
Что оперируют под местной анестезией в маммологии
Молочные железы расположены поверхностно, в них нет мышц и крупных нервных стволов. Ткани груди расположены рыхло, у молодых женщин преобладает железистая, которая с возрастом заменяется жировой. Поэтому при многочисленных манипуляциях и операциях можно применять местную анестезию.
В маммологии обезболивание используют для выполнения инвазивной диагностики, к которой относится биопсия тканей груди. Для этого местный анестетик вводят тонкой иглой в область предполагаемой пункции. Через 10-15 минут врач может брать ткани молочной железы на исследование без страха причинить боль пациентке.
Местная инфильтрационная анестезия в маммологии применяется при небольших малоинвазивных операциях. Женщине можно провести пункцию кисты молочной железы после предварительной инфильтрационной анестезии. Аналогичный подход может использоваться при удалении небольших доброкачественных новообразований в груди.
У мужчин анестезия используется при проведении операции на гинекомастии 1 типа, когда размер железы еще небольшой. Инфильтрация тканей повышает в них гидростатическое давление, благодаря чему врач легко отделит патологические ткани от здоровых.
Больно ли делать местную инфильтрационную анестезию
При проведении обезболивания используется стандартный одноразовый шприц с тонкой иглой. Больно ли делать местную анестезию, зависит от общего порога болевой чувствительности. Пациент ощущает момент первого прокола кожи и небольшое чувство распирания при введении препарата. После начала действия лекарства чувствительность исчезает. Врач проверяет, насколько эффективен укол, постукивая по коже. В ответ появляется ощущение, что место инъекции стало дервенистым.
После окончания анестезии постепенно усиливается чувствительность, может появиться небольшое покалывание. Если обезболивание проводилось для хирургической операции, начинает беспокоить боль в области раны, которую можно уменьшить при помощи нестероидных противовоспалительных средств.
Противопоказания для местной анестезии
Местная инфильтрационная анестезия – относительно безопасный способ обезболивания. Но для уменьшения рисков во время операции и после нее, необходимо учитывать противопоказания к использованию метода. Основными из них являются следующие:
аллергия на анестетик – если ранее при лечении зубов под местной анестезией появилась аллергия на обезболивающее, то при операции на грудной железе эффект повторится, а может быть более выраженным, вплоть до анафилактического шока;
психомоторное возбуждение и психические заболевания, реакция на введение анестетика и само проведение хирургического вмешательства может вызвать непредсказуемое поведение пациента;
при операциях на злокачественных опухолях – когда инфильтрационная анестезия не позволяет соблюсти правило абластики;
при продолжительных операциях, которые требуют использования микрохирургической техники;
при вмешательствах на участках тела с выраженной кровеносной сетью, например, на шее.
Если местная анестезия противопоказана, предпочтение отдают общему обезболиванию.
Осложнения местной инфильтрационной анестезии
Использование обезболивания тканей в маммологии редко сопровождается осложнениями или негативными реакциями. Чаще это связано с недостаточной подготовкой пациентки к манипуляции.
После обезболивания может возникнуть аллергическая реакция, поэтому врач перед введением препарата обязательно интересуется, были ли реакции непереносимости ранее на Лидокаин, Ультракаин или аналогичные средства.
В редких случаях анестетик может проникнуть в сосудистое русло. Тогда появляются системные токсические эффекты. Наиболее опасным является угнетение сократительной способности миокарда, выражено это побочное действие у Лидокаина.
Препараты Новокаин и Тримекаин обладают фетотоксическим действием, поэтому запрещены для использования у беременных женщин. Если возникает необходимость операции на молочной железе или инвазивной диагностики, предпочтение отдают Артикаину.
После введения лекарственного препарата в месте инъекции может возникнуть гематома. Но обычно она не опасна и проходит самостоятельно через несколько дней.
В Клинике Маммологии при проведении пункции кист молочной железы, взятии тканей для биопсии применяется местная анестезия современными препаратами с минимальными побочными эффектами. Мастерство наших враче позволяет избежать нежелательных реакций и добиться быстрого восстановления после операций. Записывайтесь на прием по телефонам, указанным на сайте.
Препараты и метода местной анестезии в пластической хирургии лица
За последнее десятилетие резко возросла популярность косметических операций, причем операции из области пластической хирургии лица, такие как блефаропластика, ринопластика и подтяжка являются одними из наиболее распространенных. Хотя и пациенты, и СМИ часто склонны приуменьшать риск пластических операций, с точки зрения анестезиологии все они считаются «большими» операциями.
а) Частота местной анестезии в пластической хирургии лица. Традиционно, при проведении косметических операций пациентам проводилась местная анестезия, с седацией или без. Регионарная анестезия (блокада нервов) также может использоваться как отдельно, так и в сочетании с другими методами анестезии. Тем не менее, с учетом возрастающей сложности пластических операций лица и увеличением их продолжительности, все более популярным становится использование общей анестезии с использованием быстродействующих и безопасных наркозных препаратов.
б) Терминология. Для местной анестезии используется множество инъекционных препаратов, которые отличаются по скорости начала и продолжительности действия. Действие препаратов обусловлено местным прямом воздействием на периферические чувствительные нервные волокна.
в) Анатомия местной анестезии. В проведении местнорегионарной анестезии лица очень сильно помогает знание как общей анатомии лица, так и анатомии чувствительной иннервации лица.
При проведении различных косметических процедур в области лица часто используется блокада регионарных нервов. Надглазничный и надблоковый нервы являются ветвями глазничной ветви (V1) тройничного нерва. Надглазничный и надблоковый нервы выходят из надглазничного и надблокового отверстий, соответственно, и обеспечивают чувствительную иннервацию лобной области. Блокады этих нервов бывает достаточно для обеспечения анестезии верхней трети лица и проведения таких операций, как лифтинг бровей, выделение местнорегионарных лоскутов, коррекция рубцов.
Подглазничный нерв, ветвь верхнечелюстной (V2) ветви тройничного нерва, выходит из подглазничного отверстия и обеспечивают чувствительную иннервацию щеки и средней зоны лица. Блокада подглазичного нерва используется для анестезии средней зоны лица. Подбородочный нерв, конечная ветвь нижнего альвеолярного нерва (нижнечелюстной V3 ветви тройничного нерва), выходит из подбородочного отверстия, расположенного возле края нижней челюсти между первым и вторым премолярами.
Блокада подбородочного нерва обеспечивает анестезию подбородка и нижней губы, она используется изолированно, либо в комбинации с другими методами анестезии для проведения оперативных вмешательств в данной области (местные лоскуты, ушивание ран, установка подбородочных имплантов, введение кожных наполнителей, удаление образований и других). Дорсальный носовой нерв является ветвью переднего решетчатого нерва, которая проходит по внутренней поверхности носовых костей, выходит на расстоянии 5-8 мм от средней линии, ниже каудального края костей носа. Он иннервирует кончик носа и нижние отделы спинки носа.
Скуловисочный нерв иннервирует кожу латеральнее от глазничной дуги и скулы, является ветвью верхнечелюстной (V2) ветви тройничного нерва. Скулолицевой нерв также является ветвью верхнечелюстного нерва, он иннервирует четвертую часть кожи над скуловым бугором.
Ход отпрепарированного лицевого нерва.
Темпоральная часть: 1 - меатальный сегмент; 2 - лабиринтный сегмент; 3 - барабанный сегмент; 4 - сосцевидный сегмент.
Экстратемпоральная часть: 5 - височные ветви; 6 - скуловые ветви; 7 - височно-лицевая порция;
8 - щечные ветви; 9 - шейные ветви; 10 - краевая нижнечелюстная ветвь; 11 - шейная часть; 14 - экстратемпоральная часть.
Другие структуры: 12 - проток околоушной железы; 13 - околоушная железа.
г) Применение местных анестетиков. При использовании местных анестетиков обезболивание достигается за счет нарушения возбуждения окончаний нервных волокон, либо за счет нарушения проведения сигнала по ним. Этот процесс обеспечивается за счет обратимой инактивации натриевых каналов. Существует два основных класса местных анестетиков: амиды и эфиры, между которыми существует ряд отличий. Эфиры разрушаются псевдохолинэстеразой плазмы крови, а амиды метаболизируются в печени.
Эфиры нестабильны в растворимой форме, амиды — стабильны. Эфиры гораздо чаще, чем амиды, вызывают аллергические реакции гиперчувствительности. К наиболее распространенным амидам относятся лидокаин, мепивакаин, прилокаин, бупивакаин, этидо-каин, ропивокаин, левобупивокаин. К наиболее распространенным эфирам относятся кокаин, прокаин, тетракаин, хлоропрокаин и бензокаин. Простым правилом для запоминания того, к какой группе какой препарат относится, выступает правило «двух и (i)»: каждый препарат группы амидов содержит в своем названии хотя бы две буквы «и».
Физиологическая активность местных анестетиков является производной от их жирорастворимости, способности к диффузии, связываемости с белками, процента ионизации при физиологических pH, сосудорасширяющих свойств. Все местные анестетики, кроме кокаина, вызывают вазодилятацию, которая развивается вследствие расслабления гладкомышечных волокон периферических артериол. Чем выраженнее вазодилятация, тем быстрее всасывается анестетик, и тем короче время его действия. Для предотвращения вазодилятации к раствору анестетика часто добавляется адреналин.
Максимально допустимая доза лидокаина составляет 4,5 мг/кг, для пациента весом 70 кг, таким образом, она равняется 300 мг или 30 мл 1% раствора лидокаина. С добавлением адреналина скорость всасывания лидокаина снижается, соответственно, увеличивается максимально допустимая доза, которая для комбинации лидокаина с адреналином составляет 7 мг/кг. Максимальные допустимые дозы других анестетиков приведены в таблице ниже.
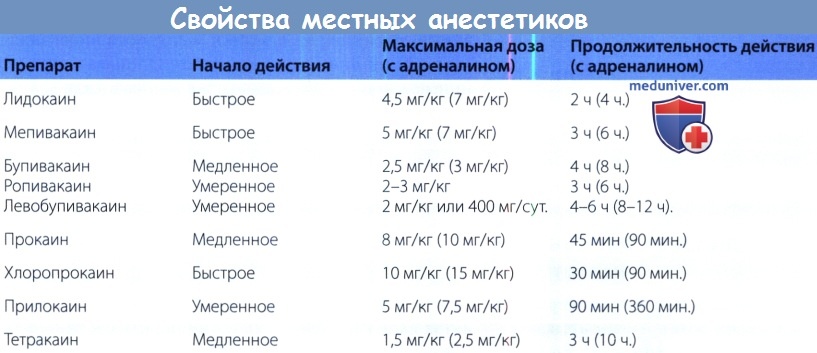
д) Возможные осложнения. Передозировка местных анестетиков может проявляться токсичностью со стороны центральной нервной системы и со стороны сердечно-сосудистой системы. Токсическое поражение ЦНС обычно предшествует поражению сердечно-сосудистой системы. К ранним признакам осложнений со стороны ЦНС относят умеренную седацию, ощущение металлического привкуса во рту, иногда тиннитус; затем могут развиться судороги. Симптомами поражения сердечно-сосудистой системы являются аритмии, блокада сердца, снижение сократительной способности миокарда.
На ранних этапах развития токсичности ЦНС необходима профилактика развития судорог путем введения препаратов, повышающих судорожный порог: бензодиазепинов (мидазолам, диазепам) или барбитуратов (тиопенал, другие). При тяжелом поражении сердечно-сосудистой системы может потребоваться проведение сердечно-легочной реанимации. Побочные эффекты адреналина (тревога, сердцебиения) обычно купируются бета-блокаторами.
е) Методика местной анестезии на лице:
1. Блокада надглазничного и надблокового нервов. Блокада надблокового нерва достигается введением 1-2 мл местного анестетика в область глазничной дуги над медиальным углом глаза. Затем игла продвигается вдоль глазничной дуги к середине глазного яблока, для блока надглазничного нерва в эту область также вводится 1-2 мл анестетика.
2. Блокада дорсального носового нерва. Осуществляется введением примерно 1 мл местного анестетика в область каудального края костей носа на расстоянии 5-8 мм латеральнее от средней линии.
3. Блокада подглазничного нерва. Блокада подглазничного нерва достигается путем введения местного анестетика чуть ниже подглазничной дуги на уровне медиального края роговицы. Вводить можно либо непосредственно через кожу, либо под верхней губой. Указательный палец неосновной руки нужно поставить на подглазничную дугу, чтобы игла случайно не повредила глазное яблоко.
4. Блокада подбородочного нерва. Анестетик вводится примерно на 1 см ниже первого и второго премоляров.
5. Ушно-височный нерв. Игла вводится возле латеральной части глазничной дуги примерно до уровня середины скуловой кости. Используется 1-2 мл анестетика.
6. Скулолицевой нерв. 1-2 мл анестетика вводятся в место пересечения двух линий, первая из которых соответствует скуловой кости, а вторая идет сверху вниз через латеральный край глазницы.
ж) Ключевые моменты:
• Механизм действия местных анестетиков основан на обратимом нарушении функции натриевых каналов нервных волокон, нарушая проведение по ним нервного импульса.
• Добавление к раствору анестетика адреналина вызывает местную вазоконстрикцию, ограничивает всасывание анестетика и увеличивает продолжительность его действия.
Операции под местной анестезией у детей. Детские местные анестетики
У детей во всех случаях, когда это возможно, местная анестезия должна дополнять общую.
• Виды местной анестезии:
- поверхностная;
- инфильтрационная;
- проводниковая;
- спинномозговая и эпидуральная.
• У каждой методики есть свои осложнения. Предполагая проведение местной анестезии, следует заранее обсудить с ребенком или с членами его семьи плюсы и минусы выбранной методики. Когда невозможно выполнить проводниковую, спинномозговую или эпидуральную анестезию, инфильтрационная анестезия операционного поля обеспечивает обезболивание на несколько часов после вмешательства.
• Противопоказания к местной анестезии:
- нарушения свертывания;
- местная или генерализованная инфекция;
- анатомические аномалии в месте пункции;
- неврологические нарушения в зоне действия предполагаемой местной анестезии;
- гиперчувствительность к местному анестетику;
- отказ больного.
Токсическое действие местных анестетиков напрямую зависит от их сывороточной концентрации. В руководствах по применению местных анестетиков указаны лишь ориентировочные максимальные дозы. На сывороточную концентрацию влияют:
• Доза.
• Методика анестезии. При эпидуральной инъекции в кровь всасывается больше анестетика, чем при инфильтрации подкожной клетчатки. Главная причина системной токсичности местных анестетиков — непреднамеренное внутрисосудистое введение препарата.
• Использование сосудосуживающих средств. Если адреналин добавляют к раствору местного анестетика (особенно это касается лидокаина), то его поступление в системный кровоток снижается.
• Всасывание, распределение и метаболизм местного анестетика.
У детей местную анестезию проводят уже после введения в общую анестезию, поэтому, в отличие от взрослых, ранние признаки токсического действия местных анестетиков выявить не удается. Во время вводной анестезии и инъекции местного анестетика должен быть налажен полноценный мониторинг. Очень важно внимательно отнестись к выполнению местной анестезии и подбору дозы анестетика. Следует предпринять все меры, чтобы предупредить непреднамеренное внутрисосудистое введение местного анестетика. Если во время проведения блокады в шприце появилась кровь, необходимо изменить положение иглы или катетера. В редких случаях развиваются аллергические реакции или побочное действие, которое проявляется аритмиями, артериальной гипотонией, судорожными припадками, остановкой кровообращения. Особенно тяжело поддаются лечению кардиотоксические эффекты бупивакаина. Более безопасным считается левобупивакаин.
Тетракаин в виде 4% геля:
• Не рекомендован для применения у новорожденных и недоношенных в связи с высоким риском токсического действия из-за быстрого всасывания в кровь.
• Часто вызывает сыпь.
• Наносится за 45 мин до манипуляции.
• Не должен оставаться на коже более 1 ч. Отмечались случаи ожога кожи, когда время аппликации превышало 1 ч.
• Продолжительность анестезии составляет 4—5 ч.
Лидокаин/прилокаин в виде крема:
• В 1 мл крема содержится 25 мг прилокаина и 25 мг лидокаина.
• Наносят за 1 ч до манипуляции.
• Кожные реакции отмечаются реже, чем при использовании тетра-каина.
• При нанесении большого количества крема возможна метгемогло-бинемия.
• Не рекомендован для детей до 1 года в связи с высоким риском токсического действия. Токсическое действие маловероятно, когда крем наносится только в области предполагаемой пункции вены.
Адреналин:
• Сосудосуживающий препарат.
• Замедляет всасывание в кровь, поэтому полезен при анестезии слизистых.
• Удлиняет действие местного анестетика. Это особенно заметно при использовании лидокаина и менее очевидно при использовании бупивакаина, левобупивакаина и ропивакаина.
• Развитие тахикардии при введении пробной дозы раствора местного анестетика с добавлением адреналина позволяет вовремя изменить положение иглы (катетера) и предотвратить токсические эффекты, вызванные непреднамеренным внутрисосудистым введением препарата.
Клонидин:
• Применяется при эпидуральной и сакральной анестезии.
• Увеличивает продолжительность обезболивания вдвое.
• Усиливает угнетение ЦНС.
• Может продлить пребывание в дневном стационаре.
• При сакральной анестезии клонидин в сочетании с бупивакаином может привести к артериальной гипотонии и поэтому редко применяется в дневном стационаре.
Кетамин:
• Применяется при эпидуральной и сакральной анестезии.
• Увеличивает продолжительность обезболивания в четыре раза.
• Может продлить пребывание в дневном стационаре.
Наркотические анальгетики:
• Применяются при эпидуральной и сакральной анестезии.
• Усиливают анальгетический эффект и увеличивают его продолжительность.
• Побочные эффекты: - зуд;
- тошнота и рвота;
- остановка дыхания;
- отсроченное угнетение дыхания;
- задержка мочи.
• Из-за риска отсроченного угнетения дыхания не применяются в дневном стационаре.

Косметическое средство или лекарственный препарат
Это важно учитывать, так как согласно закону, в парфюмерно-косметическую продукцию не разрешается добавлять тетракаин и лидокаин, а пренебрежение этим правилом может повлечь за собой штраф до 5 млн. руб. и уголовную ответственность с наказанием в виде лишения свободы до 12 лет 15 . К тому же никогда точно нельзя сказать, что входит в состав обезболивающих мазей, гелей, соответствует ли реальная концентрация активных веществ заявленной.

Инфильтрационная или топическая анестезия
Косметологам разрешается работать с двумя видами местной анестезии – аппликационной и инфильтрационной.
- К аппликационным анестетикам относятся обезболивающие мази, гели, кремы, спреи. Как уже упоминалось, в России лекарственными препаратами являются только анестетики в форме крема и спрея 61 .
- Инфильтрационная анестезия предполагает введение местного анестетика внутрикожно. Для этого используется шприц с тонкой иглой. По сравнению с топической анестезией инфильтрационная блокирует проведение нервных импульсов в более глубоких слоях кожи.
Косметологи предпочитают не прибегать к инъекционному методу обезболивания, особенно, если предполагается обработка большой площади. Инфильтрация приводит к быстрому наступлению отека, сдавливанию сосудов. Это меняет клиническую картину, нарушает визуализацию сосудов, что затрудняет проведение фото- и лазерной коагуляции, контурной пластики, прочих косметологических процедур. Кроме того, инъекционная анестезия обладает бОльшим риском возникновения токсической реакции 26 .

Присутствие в составе амидов или эфиров
У местных анестетиков похожее химическое строение. В их составе присутствует липофильная ароматическая группа, гидрофильная аминогруппа, а также промежуточная амидная или эфирная цепь.
Эфирные анестетики (прокаин, бензокаин, тетракаин, пр.) сравнительно нестабильны в растворах. В организме происходит их гидролиз эстеразами с образованием парааминобензойной кислоты, которая часто становится причиной аллергии.
Амиды (лидокаин, прилокаин, ропивакаин, пр.), напротив, стабильны в растворах, медленно расщепляются амидазами печени. Гиперчувствительность к амидным анестетикам проявляется очень редко 26 .
Что выбрать: спрей, мазь, крем, гель для местного обезболивания?
На рынке представлено множество форматов анестетиков. Спреи на основе лидокаина в большей степени подходят для слизистой. Они хуже обезболивают кожу по сравнению с 2-компонентными препаратами 62 . Что же до остальных форм топической анестезии, проведенные исследования показали, что крем на основе 2,5% лидокаина и 2,5% прилокаина обезболивает эффективнее, чем мазь на вазелиновой основе с теми же активными компонентами, но в концентрации до 20% 39 . 5% крем лидокаин + прилокаин оказался также эффективнее тетракаин-геля 40 .

Акриол Про – анестетик местного действия
Акриол Про – российский анестетик, который создан на основе 2,5% лидокаина и 2,5% прилокаина 7 . Оба активных вещества являются амидами, что существенно снижает риск возникновения аллергической реакции при использовании крема 26 . Производство препарата соответствует стандартам качества GMP 2 .
- АКРИОЛ ПРО / Статьи / Виды местного обезболивания: мазь, гель, крем, спрей
Приглашаем вас посетить наш стенд на выставке InterCHARM !
Номер стенда: 14 С28

«АКРИХИН» – одна из ведущих российских фармацевтических компаний, выпускающая высококачественные и доступные по цене лекарственные препараты наиболее востребованных российскими пациентами терапевтических групп.
- Компания по объему продаж входит в пятерку ведущих локальных фармацевтических производителей на российском рынке
- Производственная площадка «АКРИХИНа» – это современный комплекс на участке площадью 36 га в 20 км от Москвы, в городе Старая Купавна
- В 2015 году «АКРИХИН» получил заключение Минпромторга РФ о соответствии требованиям надлежащей производственной практики (GMP)
- «АКРИХИН» успешно прошел более 30 международных и российских аудитов качества
1 ГРЛС, р/у ЛП-004175 от 03.03.2017
2 Сертификат GMP-0036-000221/18
3 Greveling K, Prens EP, Ten Bosch N, van Doorn MB. Comparison of lidocaine/tetracaine cream and lidocaine/prilocaine cream for local anaesthesia during laser treatment of acne keloidalis nuchae and tattoo removal: results of two randomized controlled trials. Br J Dermatol. 2016 Jul 5. doi:10.1111/bjd.14848 Hernandez E.;
4 J.Cassuto, R.Sinclair, M.Bonderovic, Anti-inflammatory properties of local anesthetics and their present and potential clinical implications. Acta Anaesthesiol Scand 2006; 50; 265-282]
5 На основании отчета IQVIA март 2018 - сентябрь 2021 г.
6 Русский медицинский журнал. Жигульцова Т.И., Паркаева Л.В., Ильина Е.Э., Виссарионов В.А.: «Опыт применения 5% крема «Эмла» в практике дерматокосметологов»
7 Инструкция по применению лекарственного препарата для медицинского применения Акриол Про
8 Т.Н. Калви, Н.Е. Уильямс. Фармакология для анестезиологов. Издательство Бином, Москва, 2007, 119-128
9 На основании отчета «анестетики в инъекционной косметологии за 2016 г.» Аналитического центра Vademecum по объему продаж.
10 Т.И. Жигульцова, к.м.н. Л.В. Паркаева, Е.Э. Ильина, профессор В.А. Виссарионов: «Опыт применения 5% крема «Эмла в практике дерматокосметологов» Косметология и пластическая хирургия. Том 16, № 9, 2008
12 В качестве окклюзионной повязки может быть использована пищевая пленка
13 Drug Release Studies on an Oil-Water Emulsion Based on a Eutectic Mixture of Lidocaine and Prilocaine as the Dispersed Phase
15 ФЗ- 532, Технический регламент Таможенного союза о безопасности парфюмерно-косметической продукции, ФЗ 61, ФЗ 532, УК РФ, ст. 235, 238, 227
16 В.В. Осипова.ММА им. И.М.Сеченова. Психологические аспекты боли. Лекция. №1/2010
17 По данным GMP News. Анализ рынка местных анестетиков, применяемых при косметологических инъекциях в 2020 году.
18 Один из видов окклюзионной повязки, а именно: бинт, пищевая пленка, лейкопластырь или прорезиненная ткань
19 Комбинация лидокаин и прилокаин в концентрации выше 0,5-2% обладают бактерицидным и противовирусным свойствами. В Акриол Про концентрация равна 5 %.
20 А.А. Степанов, Г.В. Яцык, Л.С. Намазова Метод профилактикиболи у детей раннего возраста при вакцинации //В практику педиатров- 14.09.2006 –
21 Н.В.Клипинина, РМЖ, Некоторые особенности восприятия и переживания боли детьми: взгляд психолога, репринт. 2007 .1-7
23 Gonzalez S. Evaluation of Topical Anesthetics by Laser-Induced Sensation. Lasers in Surgery and Medicine 23:167–171(1998));
24 В.Г.Лебедюк с соавторами. Анестезия в дерматокосметологии. Экспериментальная и клиническая дерматокосметология, 2010 г. № 5
25 Meltem F. Söyleva Nilüfer Koçaka Bahar Kuvakia Seyhan B. Özkanb Erkin Ki˙rb; Anesthesia with Cream for Botulinum A Toxin Injection into Eyelids. Ophthalmologica 2002;216:355–358
26 Е.В. Матушевская и авторы. Топические местные анестетики в косметологии. Клиническая Дерматология и Венерология. 03.2017 стр. 89-96
27 Therapeutics and Clinical Risk Management 2006:2(1) 99 – 113
28 Ф. Майкл Ферранте, Тимоти Р. Вейд Бопкор Послеоперационная боль. Руководство. Пер. с англ./ Под ред.. М.: Медицина, 1998.- 640 с., стр. 243
30 Wetter DA et al. J American Acad Dermatol. 2010;63(5):789-98
32 ПРИКАЗ МИНЗДРАВА РОССИИ от 08.10.2015 № 707н
34 J. ALASTAIR CARRUTHERS, MD, JEAN D.A. CARRUTHERS, MD. Safety of Lidocaine 15% and Prilocaine 5% Topical Ointment Used as Local Anesthesia for Intense Pulsed Light Treatment. Dermatologic Surgery 2010;36:1130–1137
35 Ya-Xian et al. Количество клеток в роговом слое нормальной кожи в зависимости от анатомического расположения на теле, возраста, пола и физических параметров Archives Dermatol Res 1999; 291 :555–559.
36 Дж Морган, Мэгид С.Михаил. Клиническая анестезиология, Книга 1. Бином. Москва Санкт-Петербург, 2001 г.
37 Arendt-Nielsen L, Bjerring P, Nielsen J. Acta Derm Venereol 1990;70:314-318
38 Белорусский государственный медицинский университет. 2-я кафедра терапевтической стоматологии. Терапевтическая Стоматология. Часть 1. Под ред. А.Г.Третьяковича, Л.Г.Борисенко.
39 Dermatol Surg 1999;25:950-954
40 К. Greveling et al. Br J Dermatol 176 (1), 81-86. 2016 Dec 10
41 Juhlin and Evers Adv Dermatol 1990;5:75-92
42 Arendt-Nielsen L, Bjerring P, Nielsen J. Acta Derm Venereol 1990;70:314-318
43 Study Desensor 001. Wahlgren CF, Quiding H. J Am Acad Dermatol 2000;42:584-8.
45 Руководство по дерматокосметологии под редакцией Е.Р.Аравийской и Е.В.Соколовского. СПБ: ООО "Издательство Фолиант", 2008 - 632 с
51 Radman et al.2002, Yamashita., 2003
54 МАСМИ. Исследование пользователей анестетиков для кожи. Июнь 2018 г.
55 О.М.Бурылина, А.В.Карпова. Косметология. Клиническое руководство. ГЭОТАР-Медиа. Москва, 2018
57 Paul M. Friedman, MD, Jushua P.Fogelman, MD and others. Comperative Study of the Efficacy of Four Topical Anesthetics. Dermatolog Surg 1999; 25:950-954
63 Comparison of Topical Anesthetics for Radiofrequency Ablation of Achrocordons: Eutectic Mixture of Lignocaine/Prilocaine versus Lidocaine/Tetracaine Pratik Gahalaut,1 Nitin Mishra,1 Sandhya Chauhan,2 and Madhur Kant Rastogi11Department of Dermatology, Venereology and Leprosy, Shri Ram Murti Smarak Institute of Medical Sciences, Nainital Road, Bareilly 243001, India2Department of Pediatrics, Shri Ram Murti Smarak Institute of Medical Sciences, Nainital Road, Bareilly 243001, India
76 Моррисон А.В., Бочарова Ю.М., Моррисон В.В. Токсин ботулизма — лечебный эффект в косметологии (обзор). Саратовский научно-медицинский журнал 2016; 12 (3): 521–524.
77 А.В. Гара, В.Г. Золотарева, Особенности проведения ботулинотерапии по эстетическим показаниям пациенткамстарше 45 лет, Инъекционные методы в косметологии No 4-2011 – 54-60 с
78 Методическое пособие по мезотерапии для слушателей послевузовского и дополнительного профессионального образования. / Шамов Б. А., Дядькин В.Ю., Желонкина Т.И./ – Казань: КГМУ, 2011. – 60с.
98. Внутриочаговая интерферонотерапия рецидивирующих бородавок, Г. Э. Баграмова, Т.Г. Седова, А.Н. Хлебникова // Российский журнал кожных и венерологических заболеваний №1, 2013 – 23-26 с.
99. Королькова Т.Н., Гома С.Е. Изучение влияния мезотерапии пептидами эпифиза на влажность и эластичность кожи, Российский журнал кожных и венерических болезней. 2017; 20(5) – 305-310 с.
100. С.В. Ключарева, С.М. Никонова, И.В. Пономарев, Лечение лазерами доброкачественных пигментных новообразований кожи, экспериментальная и клиническая дерматокосметология №3, 2006 – 22-31 с.
101. Фотоомоложение в комплексной коррекции возрастных изменений кожи, Н.И. Цисанова, Журнал по прикладной эстетике №1, 2007г
119. Аралова М.В. Персонализированная технология регионального лечения больных с трофическими язвами нижних конечностей. Дис. на соискание ученой степени д.м.н. Воронеж, 2019
121. Hansson C et al. Acta Derm Venereol (Stockh) 1993;73:231-233.
122. Приказ Минздрава России от 13.10.2017 № 804н «Об утверждении номенклатуры медицинских услуг.
123. Приказ Министерства здравоохранения от 08.10.2018 № 707н «Об утверждении Квалификационных требований к медицинским и фармацевтическим работникам с высшим образованием по направлению подготовки «Здравоохранение и медицинские науки»
124. 124. Старостина Л.С. Помощь в контроле боли у детей: советы педиатра. Медицинский совет. 2021;(1):263–268. doi: 10.21518/2079-701X-2021-1-263-268
Читайте также:

