Новокаиновая блокада при гангрене
Обновлено: 26.04.2024
Техника внутрикожной блокады по Аствацатурову. Новокаиновая блокада кожных зон Захарьина — Геда
В толщу кожи иглу вводят под острым углом (30°). При этом кожу несколько ниже предполагаемого места введения иглы натягивают «на себя» II пальцем левой кисти, что мешает ее смещению, а также способствует точному направлению иглы в ее толщу, а не подкожно и не в эпидермис. «Лимонные корочки» можно располагать на большем или меньшем участке кожи в шахматном порядке в области локализации наиболее интенсивных болей или в виде желвачков, образующих непрерывную цепь по ходу пораженных мышц и нервов.
Последний способ предпочтительнее, поскольку введение каждой порции новокаина осуществляется введением кончика иглы в край предшествующего желвачка, чем уменьшается болезненность процедуры. Кроме того, линейное расположение сплошной цепи желвачков позволяет физиологически «отключать» наибольшую площадь кожных рецепторов в соответствующих патологическому процессу дерматомерах.
Так, при пояснично-крестцовых болях полосы анестезии выгодно размещать паравертебрально с двух сторон и «соединять» их в области крестца или же размещать их на голени соответственно проекции болей.
Количество вводимого раствора может варьировать. М.И.Аствацатуров рекомендовал на одну блокаду расходовать 15—20 мл 0,5% раствора новокаина. Имеющие очень большой опыт работы по местному обезболиванию В.Ф.Войно-Ясенецкий (1946) и Арнольд Ирасек, хотя и не наблюдали, по их словам, ни разу явлений интоксикации, однако считают целесообразным количества вводимого раствора ограничивать следующими дозами: 0,5% раствор новокаина следует вводить в количестве не более 160 мл, 1% раствор — не более 80 мл, а 2% раствор — не более 40 мл.
Мы в практической работе при внутрикожной блокаде всегда используем не более 120 мл 0,5% раствора новокаина, в среднем достаточно 50—60 мл 0,5% раствора.

Использование внутрикожных новокаиновых блокад по М.И.Аствацатурову может служить и косвенным диагностическим критерием грыжи межпозвоночного диска или так называемого блока в соответствующем позвоночно-двигатель-ном сегменте. Дело в том, что введенный внутрикожно раствор новокаина в месте предполагаемого «блока» распространяется паравертебрально, переходя симметрично на противоположную сторону в виде буквы «Н», по-видимому, за счет нарушений сегментарной иннервации.
Новокаиновая блокада кожных зон Захарьина — Геда
При заболеваниях внутренних органов, особенно острых (или при обострении хронических), нередко возникают боли, локализующиеся в определенных зонах кожи. В этих же зонах при объективном исследовании наблюдаются гиперестезия и гипералгезия.
Изменения кожной чувствительности в левой подключичной области и в левой руке при заболеваниях сердца были впервые детально изучены и описаны терапевтом Г.А.Захарьиным, а при других внутренних болезнях — английским невропатологом Гедом. В основе указанных болей лежит механизм висцерокутанного (висцеросенсорного) рефлекса. Полагают, что при заболеваниях внутренних органов раздражение симпатических афферентных волокон передается на клетки соматических нервов, расположенные в пределах одного и того же, общего для вегетативных и соматических нервов, сегмента спинного мозга, что и вызывает появление так называемых отраженных болей.
Подтверждением этому является тот факт, что во многих случаях боли совершенно не соответствуют локализации заболевшего органа (боли в паху и яичке при почечной колике, боли в левой руке при стенокардии) или при его смещении (различные положения червеобразного отростка при аппендиците) боли всегда имеют определенную локализацию. По мнению Л.А.Орбели (1934), отростки одного и того же аксона могут быть связаны с несколькими органами, например с миокардом, желудком и кожей, и возникновение болей определяется аксон-рефлекторной деятельностью.
Наряду с висцерокутанными рефлексами описаны кожновисцеральные: кожно-сердечный, кожно-респираторный, кожно-желудочный и т. д. Принцип воздействия на кожные рецепторы, учитывающий существование кожно-висцеральных рефлексов, широко используется в лечебной практике, в том числе и при проведении внутрикожных новокаиновых блокад.
Методика внутрикожного введения новокаина соответствует описанной выше. Используют 0,5% раствор новокаина, который вводят в количестве до 20—40 мл на одну блокаду. Инъекции производят в зависимости от сегментарного распределения болей: сердечная зона — С3—5—Th1—7, печени (капсула) — С3—4—Th7—8, желчного пузыря — Th8—9, почек — Th10—L1 и т. д. Введение раствора новокаина в указанные зоны кожи не только уменьшает интенсивность болей, но и способствует расслаблению гладкой мускулатуры внутренних органов и кровеносных сосудов в соответствии с их сегментарной спинномозговой иннервацией.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Новокаиновая блокада. Боль и болевые синдромы в практике врача
Новокаиновая блокада — это временное выключение одного из звеньев дуги болевого рефлекса.
В неврологической практике необходимость в проведении лечебной новокаиновой блокады часто возникает при радикулитах, миозитах, невритах, невралгиях тройничного нерва, затылочных нервов, трофоангионеврозах, симпаталгиях и других заболеваниях, сопровождающихся стойким болевым синдромом. При проведении лечебных новокаиновых блокад, кроме купирования боли, рассчитывают также в некоторых случаях получить отчетливую регионарную вазодилатацию, в других — улучшение нервно-трофической функции. Избирательная новокаиновая блокада может быть использована и для дифференциальной диагностики, например, при черепно-лицевых невралгиях (невралгиях ветвей тройничного и языкоглоточного нервов, носоресничного и крылонебного узлов).
Проведение блокады всегда должно сочетаться с умелым подходом к больному в соответствии с особенностями его личности. Правильные взаимоотношения врача и больного, доверие больного к личности врача и уверенность в успехе процедуры имеют огромное значение. Эмоциональные переживания больного могут как способствовать усилению положительного эффекта блокады, так и уменьшать его.
В реализации болевого ощущения принимают участие также и подкорково-стволовые образования (зрительный бугор, гипоталамус, ретикулярная формация). В эксперименте и в клинике показана возможность значительного уменьшения болей при фармакологическом воздействии на ретикулярную формацию (введение аминазина, триоксазина и других средств). На формирование болевого ощущения и его характер влияет состояние и вегетативно-вазомоторных приборов. Ирритация симпатических образований придает особый оттенок восприятию боли: жгучие боли с ярко выраженным чувством неприятного, с широким распространением, резко усиливающиеся под влиянием тепла.
Вазомоторные расстройства тесно связаны с болевой реакцией. Известно, что при наиболее интенсивных болях, как правило, возникают вазомоторные нарушения, в свою очередь, резкие изменения тонуса стенки сосуда сопровождаются болью.
Эндокринно-гуморальные изменения в организме — как физиологические, так и патологические — существенно изменяют порог болевой чувствительности. Так, например, при гипопаратиреозе, сопровождающемся гипокальциемией, чувствительность к боли повышается настолько, что у некоторых больных местная анестезия вообще не удается. Такая же зависимость наблюдается и при климаксе у женщин. Плохая переносимость боли и повышение чувствительности к ней отмечаются при гиперфункции щитовидной железы и мозгового слоя надпочечников. Обратная связь — реакция эндокринных органов на болевое раздражение — достаточно известна.
Поскольку боль является очень частым симптомом многих заболеваний, понятно, что прежде всего необходимо установить точный диагноз, затем важно выделить форму болевого синдрома.
Применительно к задачам практического врача, по нашему мнению, удобной является следующая классификация болевых синдромов, позволяющая оценить источник и клиническое своеобразие болевого ощущения и в соответствии с этим избрать наиболее действенный метод блокады и назначить дополнительные средства лечения.
Висцерогенный кожно-болевой синдром. Типичным примером являются отраженные боли в зонах Захарьина — Геда при болезнях внутренних органов. Наряду с применением внутрикожной новокаиновой блокады показан комплекс мероприятий, нормализующий деятельность органа — источника боли
Миалгический синдром. Часто сопровождает воспалительный процесс в мышцах (миозит, полимиозит), иногда достигая высокой степени интенсивности. Показано проведение инфильтрации раствором новокаина пораженных мышц. Дополнительно, в зависимости от этиологии, назначают другие средства (салицилаты, антибиотики и гормональные препараты при полимиозитах инфекционно-аллергического происхождения и т. д.).
Невралгический синдром. Наряду с такими формами этого синдрома, как невралгия тройничного нерва, он наблюдается при фуникулитах диско генного происхождения и радикулитах инфекционной природы. В зависимости оттопики патологического процесса применяют корешковые (фуникулярные) паравертебральные блокады или введение новокаина в костные каналы, например, при невралгии тройничного нерва; в эпидуральное или перидуральное пространство — при пояснично-крестцовых фуникулитах.
Невритический синдром. При наличии выраженных болей по ходу нерва показано проведение периневральных блокад в сочетании с обычно применяющимися при неврите средствами
Неврально-симпатический синдром. Ярким примером его является каузалгия, которая может возникнуть при частичном повреждении срединного или большеберцового нерва Новокаиновая блокада шейного пограничного симпатического ствола и перикаротидных сосудистых сплетений или блокада пояснично-крестцового отдела симпатической цепочки часто полностью снимает боли в конечности
Ганглионарно-симпатический синдром, или синдром ирритации узлов пограничного симпатического ствола. Наблюдается при различных инфекционных заболеваниях, особенно часто герпетической этиологии, а также при остеохондрозе. Наиболее целесообразно проведение избирательной блокады пораженного ганглия (ганглиев), а в случае герпетического поражения назначают еще и противовирусные препараты.
Вазомоторно-симпатический синдром. К этой группе относятся: задний шейный симпатический синдром («шейная мигрень», синдром «позвоночной артерии» или синдром Барре — Льеу), синдром гиперрефлексии каротидного синуса, эритромелалгия, синдром Рейно и различные формы мигрени. Эффективны периартериальные новокаиновые инфильтрации, а также блокады звездчатого узла, шейного или поясничного отделов пограничного симпатического ствола.
Кроме перечисленных болевых синдромов преимущественно периферической локализации и происхождения, приходится учитывать возможность и иных механизмов возникновения боли. Сюда можно отнести психогенные боли, таламические боли при органических поражениях зрительного бугра и оболочечно-болевой синдром при воспалении и раздражении мозговых оболочек. Естественно, что тактика врача при центрально обусловленных болевых синдромах зависит от нозологической формы, клинических особенностей и течения болезни.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Новокаиновая блокада – это один самых эффективных медикаментозных методов лечения боли в неврологии. Предполагает введение раствора новокаина в проблемную зону, имеет быстрый обезболивающий эффект.
Чаще всего процедуру используют при сильных болях, возникающих на фоне заболеваний опорно-двигательного аппарата или из-за межреберной невралгии. Но есть и другие показания к ее проведению. Рассмотрим, что такое процедура новокаиновой блокады при боли и где ее пройти.

Главная ее цель – уменьшить болевой синдром, который может быть как острым, так и хроническим. Процедуру используют в разных отраслях медицины, но чаще всего в неврологии, поскольку именно неврологические заболевания преимущественно становятся источником боли.







Казиева Аминат Зиявовна
Ростовский государственный медицинский университет
Стаж с 2012 года
Показания к проведению нервной блокады:
- остеохондроз шейного, грудного или поясничного отделов;
- протрузии, грыжи межпозвонковых дисков;
- невриты, межреберная невралгия;
- туннельный синдром;
- невралгия тройничного, затылочного нерва;
- болевой синдром травматического происхождения;
- спазм глубоких мышц;
- артрит, периартрит, артроз;
- радикулит;
- миозит.
Новокаин используют для обезболивания мягких тканей, блокада позвоночника и суставов, для спинномозговой анестезии.
Боль под лопаткой слева может появиться во время беременности из-за возросшей нагрузки на спину
В экстренных случаях новокаиновая блокада является частью противошоковых мероприятий.
Что такое процедура новокаиновой блокады при невралгии? Это наиболее эффективный метод лечения стойкого болевого синдрома в медицине, который возникает при поражении периферических нервов.
Как действует блокада новокаином
Действие блокады основано на остановке иннервации пораженного участка с помощью анестетика новокаина. Ее активное воздействие направлено преимущественно на нервную систему.
Механизм действия новокаина при блокадах следующий:
- После инъекционного введения препарата в очаг боли, анестетик обволакивает нервные окончания и блокирует передачу импульсов по нервным волокнам.
- Благодаря блокированию рецепторов отключается иннервация пораженной области, за счет чего исчезает боль.
Обезболивание происходит в 3 этапа. Сначала болевой синдром может усиливаться из-за раздражения нервных окончаний иглой. На втором этапе болезненность постепенно уменьшается и к третьему полностью исчезает.
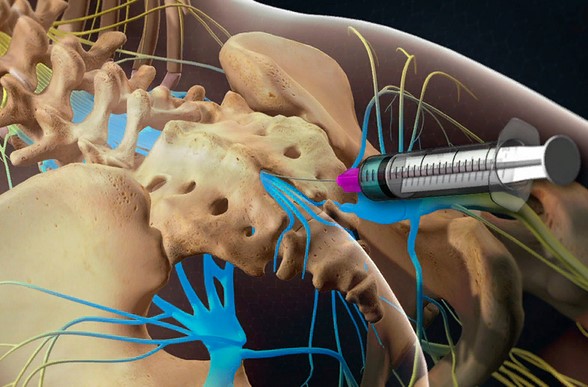
Новокаин накапливается в нервных тканях, не позволяет болевым импульсам распространяться по нервным волокнам
Новокаин накапливается в нервных тканях, не позволяет болевым импульсам распространяться по нервным волокнам
После новокаиновой блокады пациент ощущает существенное облегчение. Исчезает не только сильная болезненность, но также спазм в мышечных тканях.
Лечение боли с помощью блокады сопровождается широким терапевтическим воздействием:
- уменьшается воспаление и отек;
- улучшаются обменные процессы в нервных волокнах;
- снижается проницаемость стенок сосудов, повышается их тонус;
- уменьшается спазм гладких мышц.
Обезболивающее действие новокаиновой блокады наступает в течение 5-10 мин. После введения препарата длится на протяжении 40-60 мин. Затем болевые ощущения могут возвращаться, но уже не с такой силой. Для достижения максимального терапевтического эффекта лечебно-медикаментозные блокады проводят курсами. Требуется 2-15 инъекций, в зависимости от интенсивности болевого синдрома и болезни, вызвавшей его.
Блокаду новокаином при болях используют не только в качестве обезболивающего средства. Это эффективный метод купирования других неврологических симптомов: онемение, нарушение чувствительности, жжение, покалывание.
Процедура инвазивная и сложная в исполнении. Ее должен выполнять квалифицированный специалист в области медицины – вертебролог или невролог с дополнительной квалификацией в области локальной инъекционной терапии. Врачи из клиники «СмартМед» имеют богатый опыт проведения новокаиновых блокад, гарантируют достижение желаемого терапевтического результата и отсутствие побочных эффектов.
Как делают блокаду новокаином?
Не стоит путать данную процедуру с обычным уколом. Она имеет сложную технику проведения. Рассмотрим, как делается процедура новокаиновой блокады.
Ее проводит врач в процедурном кабинете с соблюдением стерильности. В домашних условиях инъекции не делают, поскольку нет соответствующих условий.
Новокаин, как и любой медикаментозный препарат, может вызвать аллергическую реакцию. Перед новокаиновой блокадой на болезненную область невролог из клиники «СмартМед» обязательно убедится в отсутствии аллергии на используемый анестетик. Для проверки чувствительности организма к введенному лекарственному средству врач сделает тестовое подкожное введение небольшой дозы новокаина. Отсутствие высыпаний, покраснения, отека свидетельствует о нормальной переносимости медикамента.

В месте введения новокаина пациент может ощущать онемение, распирание или тепло. Это нормальная реакция на медикамент, которая проходит в течение суток
В месте введения новокаина пациент может ощущать онемение, распирание или тепло. Это нормальная реакция на медикамент, которая проходит в течение суток
Блокаду анестетиками шейного, грудного или поясничного отделов позвоночника, суставов выполняют с соблюдением последовательности действий:
- Пациент принимает удобное положение – сидя на стуле или лежа на кушетке, в зависимости от области болезненности.
- Невролог обрабатывает зону укола антисептиком. Поскольку для нервной блокады используют длинную иглу, чтобы снизить болезненность процедуры, в область инъекции подкожно вводят небольшую концентрацию раствор новокаина. После такой манипуляции пациент не ощущает боль от укола, врач приступает к основному обезболиванию.
- Доктор вводит тонкую длинную иглу в болевой очаг. Достигнув нужной глубины, вводит раствор новокаина.
- После извлекает иглу. Место прокола нужно прижать на 5 мин. По истечении этого времени заклеить специальной наклейкой.
Что такое процедура новокаиновой блокады при боли? Это инъекционная манипуляция, купирующая болевые ощущения и воспалительный процесс, которую должен делать врач, владеющий знаниями в области хирургической анатомии, периферической иннервации тела.

При болях в спине раствор новокаина вводят в мягкие ткани около позвоночного столба, в полость фасеточных суставов, в спинномозговые корешки или крупные нервы, в эпидуральное пространство
Чтобы контролировать и корректировать продвижение иглы, ввести новокаиновый раствор именно в ткань, окружающую воспаленный нерв и болевой очаг, необходимо иметь опыт в проведении подобных процедур.
Несоблюдение техники медицинской блокады чревато как местными, так и системными осложнениями:
- отсутствие обезболивающего эффекта;
- гематомы, кровоподтеки;
- отеки;
- аневризмы;
- воспалительные процессы;
- нарушение чувствительности;
- некроз тканей;
- аллергические реакции.
Невролог из клиники «СмартМед» подбирает оптимальную концентрацию раствора и вид новокаиновой блокады с учетом показаний, состояния здоровья пациента, индивидуальных особенностей.
Разновидности новокаиновых блокад
Новокаиновая блокада бывает локальной и сегментарной. Первую делают в очаг поражения, вторую – в проекцию сегмента позвоночника.
Новокаин вводят внутрикожно, подкожно, внутримышечно и внутрикостно. По технике выполнения выделяют такие виды:
- Новокаиновая блокада нерва. Предполагает блокировку нервных импульсов. Бывает периневральной (раствор анестетика вводят в область периневральной оболочки нервного ствола) и параневральной (в ткани, окружающие нерв).
- Лечебная блокада позвоночника. Лекарственное средство вводят паравертебрально, эпидурально и артикулярно.
- Футлярная медикаментозная блокада по Вишневскому. Анестетик вводят в футляры мышц. Применяется при травматическом повреждении костной и мышечной ткани.
Применяют однокомпонентные и многокомпонентные растворы. Первые содержат только высокую концентрацию новокаина, вторые – вспомогательные лекарственные средства, которые помимо обезболивания производят другие лечебные эффекты.
Что используют вместе с новокаином при блокаде?
Поскольку новокаиновая блокада является частью лечения заболевания, вызвавшего болевой синдром, в раствор новокаина добавляют другие лекарственные препараты:
- Глюкокортикостероидные гормоны. Эффективны при хронических воспалительных процессах. Обладают противовоспалительным, иммунодепрессивным и противоаллергическим действием, уменьшают отеки.
- Антибактериальные средства. Если сильная боль возникла на фоне инфекционных процессов, в раствор добавляют антибиотик.
- Медицинский спирт. Спирт-новокаиновая блокада является эффективным методом лечения сильного болевого синдрома. Раствор вводят в ткани, окружающие нервные окончания, благодаря чему происходит иннервация пораженной зоны. Такой вид лечения применяют при невритах, сопровождающихся хронической болезненностью, при воспалении или защемлении нерва, при копчиковых болях, возникших на фоне дегенеративных изменений позвоночника.

Многокомпонентная блокада убирает не только боль, но и ее причину, поэтому производи лечебный эффект
Помимо блокады, при болезнях опорно-двигательного аппарата невролог может назначить массаж, физиотерапевтические процедуры, медикаментозную терапию, включающую хондропротекторы, витамины группы В, которые улучшают метаболизм в нервных волокнах. Индивидуальную схему лечения доктор из клиники «СмартМед» составляет после комплексного обследования, когда становится известна причина боли.
Плюсы и минусы новокаиновой блокады
Блокадные инъекции новокаина имеют следующие преимущества перед другими обезболивающими процедурами:
- быстро избавляют от боли;
- лекарство доставляют в очаг болезненности, минуя кровеносное русло и ЖКТ, поэтому негативное воздействие на организм минимальное;
- эффективны в тех случаях, когда другие медикаменты не дают должного эффекта;
- обладают низкой токсичностью;
- отсутствуют побочные эффекты и осложнения;
- обладают широким спектром воздействия, особенно многокомпонентные растворы: устраняют спазм мышечной ткани и сосудов, воспалительные процессы.
Хоть блокада новокаином является самой эффективной и безопасной процедурой для обезболивания, уменьшения воспаления, она имеет недостатки.
Манипуляция сложная, требует особых условий, опыта и квалификации врача. Неправильные действия могут привести к серьезным последствиям: повреждению кровеносных сосудов, нервов, спинного мозга, стенок внутренних органов, а также присоединению вторичной инфекции.
В случае превышения концентрации лекарства вероятно нервное перевозбуждение, которое проявляется судорогами, учащенным дыханием, сердцебиением. Нельзя исключать индивидуальную непереносимость новокаина и побочные эффекты.
Негативные реакции возникают редко, в 0,5% случаев. К ним относится:
- усталость;
- головокружение;
- головная боль;
- снижение или повышение артериального давления;
- тошнота, рвота.
Укол должен делать только специалист в области неврологии после обследования, тогда лечение будет безопасным и эффективным.

Лечебные блокады проводит лечащий врач
Чтобы записаться на консультацию к неврологу из клиники «СмартМед», необходимо позвонить по номеру @. Перед процедурой доктор проведет диагностику, выявит возможные противопоказания, оценит индивидуальную переносимость лекарственного средства.
Противопоказания к новокаиновой блокаде
Несмотря на низкую токсичность анестетика и безопасность процедуры, существуют такие противопоказания блокады:
- запущенные стадии заболевания, на которых процедура не эффективна;
- инфекционные и вирусные заболевания в остром периоде, протекающие с повышением температуры тела;
- гипертония или гипотония;
- повышенная кровоточивость или свертываемость крови;
- рассеянный склероз;
- последние стадии онкологических заболеваний, метастазы;
- психические заболевания;
- беременность, кормление грудью;
- детский возраст до 12 лет;
- индивидуальная непереносимость новокаина;
- флегмоны, абсцессы в области введения лекарства.
Острая или хроническая боль – самая частая причина обращения к врачу. Она может возникнуть на любом участке тела. Но независимо от характера и интенсивности болезненность нужно лечить, как и причину ее появления.
К сожалению, пациенты обращаются к врачам на запущенных стадиях, когда острая боль в шейном, грудном или поясничном отделе позвоночника становится хронической, а лечение усложняется. Облегчить состояние больного в тяжелых случаях можно лишь с помощью новокаиновой блокады, которую делают в медицинском центре «СмартМед».
Подходите к выбору клиники и врача осознанно. От профессионализма доктора зависит ваше здоровье!
В области носа находятся окончания обонятельного, тройничного, вегетативных нервов, а также густая сеть кровеносных сосудов. Воздействие на нейрорецепторы при помощи блокады позволяет снять симптомы различных патологий, связанных с ЛОР-органами.
Описание процедуры

Внутриносовая (эндоназальная) блокада представляет собой процедуру инъекционного введения лекарственных средств в подслизистые оболочки, проводимую оториноларингологом в амбулаторных условиях. Манипуляция не доставляет дискомфорта, поскольку врач предварительно обезболивает нужный участок при помощи аппликационного анестетика (мазь, спрей или гель). Инъекция производится тонкой иглой вглубь или в поверхностный слой слизистой оболочки стенок носовых раковин.
- новокаин;
- дексаметазон;
- гидрокортизон;
- дипроспан;
- дицинон.
Введенный раствор адсорбируется оболочками нервных клеток, вследствие чего их структура стабилизируется на молекулярном уровне. В результате нормализуется функционирование трофической нервной системы, запускаются противовоспалительные и противоаллергические процессы.
Проведение блокады занимает около 5 минут. После уколов возможно носовое кровотечение. По завершении процедуры пациент 10-15 минут находится под наблюдением врача для проверки реакции на введенный препарат. После первой блокады время ожидания составляет полчаса. За это время состояние полностью стабилизируется.
На следующий день пациенту рекомендуется пройти контрольный осмотр на наличие воспалений после инъекций. Если таковые присутствуют, то назначается курс промываний. Блокады возобновляются только после купирования патологического процесса.
Для достижения терапевтического эффекта проводится до 14 процедур, перерыв между которыми составляет 5-6 дней.
Назначение и получаемые результаты

К инъекциям прибегают в случаях, когда консервативная терапия оказалась не эффективной, а также при наличии противопоказаний к хирургическому лечению.
Процедуры внутриносовой блокады наиболее востребованы при вазомоторных ринитах. Уколы помогают преодолеть зависимость, развивающуюся вследствие частого использования сосудосуживающих препаратов. Инъекции гормональных средств (дексаметазон и гидрокортизон) надолго улучшают носовое дыхание и снимают заложенность за счет устранения отечности слизистых, а также избавляют от ощущения сухости и зуда.
Противопоказания и осложнения
К противопоказаниям к проведению внутриносовой блокады относятся инфекционные воспалительные процессы в области носоглотки, протекающие в острой фазе. Процедура отменяется при наличии у пациента аллергических реакций на вводимые препараты, а также при плохой свертываемости крови.
- аллергия;
- тошнота, рвота;
- головные боли;
- по причине индивидуальных особенностей кровоснабжения и анатомии носовых раковин возможно ухудшение зрения.
Врач внимательно наблюдает за состоянием пациента после процедуры. При признаках осложнений оказывается адекватная состоянию помощь.
Преимущества проведения внутриносовых блокад в МКЦ «Проксима»

Внутриносовая блокада представляет собой лечебную манипуляцию, в ходе которой медикаментозные препараты вводят в ткани носовых раковин – это позволяет устранить болезненные ощущения и отечность слизистых покровов органа обоняния. Преимуществами данной процедуры считаются быстрый терапевтический эффект и его сохранение в течение длительного времени. К ее применению прибегают при:
- Невозможности использования таблетированных и эндоназальных форм лекарственных препаратов.
- Неудовлетворительной эффективности проведенных неинвазивных мероприятий.
Необходимость инъекционного лечения определяется врачом-отоларингологом, который принимает во внимание данные анамнеза, диагноз и индивидуальную реакцию организма пациента на назначенное лечение. Показанием для проведения эндоназальной блокады является стойкое затруднение дыхания через нос на фоне аллергического, вазомоторного либо медикаментозного ринита, хронического рино-синусита. Инъекционное введение обезболивающих препаратов требуется пациентам с тяжелыми травмами лицевых костей черепа, после оперативного вмешательства в области носа и при некоторых неврологических патологиях. Процедура длится около четверти часа, лечебный курс составляет от 5-ти до 10-ти ежедневных манипуляций (их количество определяется врачом в зависимости от степени тяжести и характера течения патологического процесса). Не взирая на тот факт, что на сегодняшний день существуют и другие, более инновационные методики, в некоторых случаях внутриносовые блокады до сих пор считаются незаменимыми. Опытный специалист проведет процедуру быстро и практически безболезненно, пациент может ощущать лишь небольшой дискомфорт.
Эндоназальная блокада в клинике «Проксима» это:
- Высококвалифицированные специалисты – манипуляция выполняется опытным врачом-отоларингологом, который имеет многолетнюю практику и постоянно совершенствует свой профессионализм.
- Индивидуальный подход к каждому пациенту.
- Максимальная успешность лечения, основанная на тщательном анализе клинической ситуации, персональном подборе медикаментозного средства и его дозировки.
- Безопасность для пациента – при выборе лекарственных препаратов учитываются индивидуальные особенности организма. По окончании процедуры за состоянием пациента ведется тщательное наблюдение со стороны медицинского персонала – это позволяет предупредить возникновение нежелательных осложнений.

Манипуляция внутриносовой блокады осуществляется отоларингологом в рамках амбулаторного приема. Алгоритм действий врача разделяется на 3 этапа:
I – подготовительный, пациенту предлагают занять удобное положение на кушетке, специалист обрабатывает слизистую оболочку носовых раковин местным анестетиком (для снятия болевых ощущений при введении иглы);
II – непосредственная инъекция и введение необходимого количества лекарственного средства в слизистые и подслизистые покровы полости носа, что обеспечивает непосредственное его воздействие на нервные окончания (пациент может ощущать умеренный дискомфорт);
III – наблюдение за состоянием пациента в течение 10-15 минут, при отсутствии побочных реакций он может отправляться домой.
Результат эндоназальной блокады проявляется уже через несколько минут после процедуры – пациент отмечает исчезновение отека слизистых покровов, неприятных и болезненных ощущений. По завершению полного курса процедур эффект сохраняется до 6-ти месяцев.
Важно помнить, что назначать и выполнять данную манипуляцию должен только опытный врач-отоларинголог, в противном случае можно получить массу нежелательных осложнений – начиная от цефалгии и заканчивая снижением остроты зрения! Перед выполнением эндоназальной блокады врачу необходимо определить наличие противопоказаний, а успех лечения зависит от точного соблюдения технологии.
Клиника «Проксима» оснащена инновационным оборудованием экспертного класса, что позволяет проводить диагностирование и лечение заболеваний органа обоняния на новейшей современной аппаратуре по выгодным для пациента ценам. У нас работают высоко квалифицированные в своем направлении специалисты, имеющие большой практический опыт – это позволяет гарантировать постановку точного диагноза и проведение успешных лечебных мероприятий. В нашей клинике отсутствуют очереди! Мы гарантируем своим пациентам качественный сервис и высокий уровень комфорта! Для записи на консультацию врача-отоларинголога нужно позвонить по телефонам, указанным в разделе «Контакты» или оставить заявку на нашем сайте в онлайн-формате.

Параректальная блокада является широко распространённым методом обезболивания в проктологии при консервативном лечении геморроидального синдрома (в частности, при острой форме тромбоза, а также при воспалённом геморрое, сопровождающемся сильно выраженной болью, с вероятным присоединением сопутствующей инфекции, иных осложнений). Суть методики заключается в купировании нервных окончаний рабочего участка путём действия на него анестезирующего средства.
Инфильтрационная блокада в параректальной области проводится с помощью анестетиков. Принцип действия обезболивающих средств заключается в том, что они в течение короткого времени «блокируют» поступление по нервам импульсов и уменьшают раздражительность рецепторов.
Консервативное лечение, требующее обезболивания новокаином, проводится до устранения симптомов тромбоза и имеющегося воспалительного процесса с дальнейшим принятием решения о необходимости радикальной хирургической терапии.
Параректальное введение местных анестетиков даёт возможность снизить болевой порог, устранить непроизвольное сокращение анального сфинктера, нормализовать венозный отток и микроциркуляцию, устранить припухлость стенок кровеносных сосудов геморроидальных узлов, уменьшить резкость признаков тромбоза.
Метод параректальной блокады имеет ряд преимуществ, которые выгодно отличают её от аналогов. Среди преимуществ стоит выделить:

К недостаткам процедуры относят:
- вероятность поражения сосудов и нервных стволов;
- недостаточное обезболивание при быстром введении препарата;
- риск аллергических реакций;
- непреднамеренная поломка иглы;
- вероятность образования гематомы;
- передозировка анестезии при неправильной схеме лечения.
Большинство из вышеперечисленных недостатков могут вызывать осложнения.
По статистике, до 90 % населения планеты откладывают визит к проктологу из-за боязни возможной боли. Рассматриваемый метод анестезии является одним из лучших способов обеспечения должного обезболивания.
Что такое инфильтрационная анестезия?
Параректальное обезболивание – это пропитывание анестетиком тканей в момент инъекции, при котором анестезирующее вещество оказывает воздействие (замораживание) на окончания нервных сплетений, снабжающих данный участок.
Дифференцируют две разновидности инфильтрационной анестезии – прямую и диффузную (непрямую). Во время проведения прямого параректального обезболивания анестезирующий препарат вводится прямо в ткани, которые будут подвержены оперативному вмешательству. При непрямой анестезии анестетик вводится на определённом расстоянии от зоны, которую следует обезболить, а уже оттуда он за счёт диффузии распределяется к тканям, подлежащим обезболиванию.
Данный способ анестезии снижает болезненные ощущения при различных манипуляциях и простых хирургических вмешательствах.

Методика даёт возможность контролировать толщину проникновения иглы и ширину подачи препарата, исходя из предполагаемой области поля вмешательства. Ввод лекарства осуществляется осторожно сначала в зону под кожу до момента ощущения «лимонной корки», в дальнейшем игла медленно продвигается внутрь, впрыскивая дополнительное количество анестетика.
При выполнении несложных оперативных вмешательств без местной анестезии не обойтись. Она имеет ряд достоинств в сравнении с другими разновидностями «блокады» чувствительности. Применяемое лекарственное средство (раствор анестетика) оказывает воздействие непосредственно на зону введения, что позволяет предотвратить разного рода осложнения и побочные реакции.
Угасание болевого порога происходит быстро, в среднем за 10-15 минут. Результат сохраняется на протяжении 60 минут и дольше, потому местное обезболивание устраняет боль в районе проведения медицинских манипуляций. Применение местного обезболивающего средства не оказывает отрицательного влияния на сознание больного, поэтому после завершения необходимых манипуляций ему разрешено покидать стационар.
Показания к проведению параректальной блокады
Перед проведением инфильтрационной анестезии не требуется никаких специальных мер предосторожности. Однако предварительно всегда следует исключать аллергию на используемый анестетик.
Показаниями к применению инфильтрационной анестезии в проктологии являются:
- обострённое воспалительное течение геморроя;
- воспаление слизистой прямой кишки, параректальной клетчатки;
- трещины заднего прохода;
- злокачественные образования.
Параректальная блокада не проводится, когда у человека имеются аллергические проявления на анестезирующие средства. В таком случае врач назначает альтернативные методы обезболивания.
Как проводится инфильтрационная анестезия?

В момент осуществления процедуры врач делает обезболивающую инъекцию (как правило, содержимое укола состоит из раствора новокаина (0,25 %), в некоторых случаях препарат смешивается с антибиотиком).
Изначально инъекцию вводят подкожно в области рядом с анальным отверстием, используя длинную тонкую иглу (наподобие инсулиновой). Затем доктор оповещает пациента о неизбежных болевых ощущениях, которые наблюдаются в момент первых проколов кожи. Под воздействием обезболивающего препарата кожа теряет чувствительность к боли, отчего в зоне укола будет ощущаться лишь раздувание, вызывающее дискомфорт, однако приемлемое по терпимости к боли.
В дальнейшем врач, используя длинную иглу, осуществляет ввод анестезирующего препарата в область параректальной клетчатки, пальпационно отслеживая процесс из отверстия прямой кишки. В этот момент больной либо ничего не ощущает, либо ощущает незначительный дискомфорт.
ВАЖНО! Параректальную новокаиновую блокаду может делать лишь квалифицированный врач-проктолог.
Длительность воздействия обезболивания не превышает нескольких часов. По прошествии времени, отведённого на анестезию, общая восприимчивость боли восстанавливается, но интенсивность ощущения болевого порога под действием осуществляемой терапии значительно снижается в сопоставлении с той, которая была ранее.
Техника манипуляции
Процедура выполняется с применением безопасных растворов местных анестетиков.
Пациент укладывается на кресло в положении «на спине», максимально подгибает согнутые в коленях ноги к животу. Для закрепления ног и предотвращения рефлекса в ответ на проводимые манипуляции могут применяться фиксирующие подставки. В такой позе доктору максимально открыт доступ к заднему проходу для осуществления медицинских манипуляций.
Этапы проведения процедуры:
- обработка антисептиком (спиртовым раствором, йодонатом) кожи вокруг анального отверстия;
- обозначение по периметру четырёх точек для ввода анестетика;
- ввод обезболивающего средства с помощью инсулинового шприца (длинной тонкой иглы);
- дополнительное введение препарата при помощи более длинной иглы (методом введения пальца в орган, подверженный манипуляции, осуществляется контроль специалистом введения лекарства в одни и те же точки).
ВАЖНО! При необходимости лечения трещин ануса процедура дополняется расширением стенок анального отверстия (анусная дивульсия с применением медицинского зеркала), что способствует снижению тонуса и устранению спазма. Продолжительность процедуры составляет 5-6 мин.
Больных часто интересует вопрос конечного итога хирургических манипуляций с целью моральной подготовки к тому либо иному положению. В случае проведения терапии деликатных заболеваний очень остро стоит вопрос болезненности.
При введении первого укола параректальной (новокаиновой) блокады пациента могут беспокоить болезненные ощущения. Характер болевой чувствительности у каждого человека индивидуальный, время болезненности непродолжительное. Позже анестезирующее вещество продолжает выполнять функцию «замораживания» зоны манипуляции, и при дальнейших процедурах сохраняется лишь минимальный дискомфорт, связан с необычными ощущениями наподобие чувства «раздувания» тканей на участках введения лекарства.
Как работает обезболивание новокаином?

Новокаин является местноанестезирующим препаратом. Он блокирует чувствительные нервные волокна и окончания, оказывая обезболивающий эффект. Лекарство имеет широкий спектр терапевтического применения. Его введение и всасывание в кровоток оказывает на организм следующее действие:
- снижает возбудимость периферических холинергических систем;
- уменьшает образование ацетилхолина;
- устраняет спазмы гладкой мускулатуры;
- снижает возбудимость сердечной мышцы и двигательных зон коры головного мозга;
- в больших дозах вызывает возбуждение и паралич центральной нервной системы.
В целом новокаиновая блокада оказывает комплексное действие как на ЦНС, так и на периферическую нервную систему. Благодаря этому кора головного мозга освобождается от сильных болевых импульсов. Исчезает сильное раздражение, восстанавливается рефлекторно-трофическая функция нервной системы. В результате закупорки улучшается трофика тканей, и заболевание приобретает благоприятное течение.
Попадая в организм, новокаин быстро гидролизуется, образуя фармакологически активные вещества: диэтиламиноэтанол и парааминобензойную кислоту. Препарат обладает быстрым и в то же время кратковременным действием. Для уменьшения его всасывания и продления время действия при проведении местной анестезии готовый состав смешивают с 0,1 %-ным раствором гидрохлорида адреналина (соотношение: на 2-10 мл новокаина 1 капля раствора адреналина).
В случае, когда препарат рекомендуется для местной анестезии, его количество и концентрация напрямую зависят от характера вмешательства, специфики введения и массы тела больного.
Процедуру не проводят при аллергических реакциях на новокаин, перитоните, системных инфекциях, терминальных состояниях, при беременности и пациентам до 18 лет.
Что чувствует больной при проведении параректальной блокады?
Параректальная блокада проводится амбулаторно. Когда у пациента отсутствуют жалобы, ему разрешается покинуть медицинское учреждение сразу по окончании манипуляции, предварительно получив рекомендации доктора.
Некоторыми больными местная анестезия переносится очень трудно, из-за чего у них могут наблюдаться слабость, ухудшение общего состояния здоровья, головокружение, тошнота. В таком случае пациенту ещё какое-то время требуется наблюдение врача.
Продолжительность анестезии длится в среднем 60-90 минут с момента введения анестетика. В данный период больной может ощущать незначительные болезненные ощущения. Как правило, они имеют низкую интенсивность и быстро проходят.
Читайте также:

