Низ живота тянет как синяк
Обновлено: 25.04.2024
Боль внизу живота у женщин чаще всего встречается при менструации, физиологическом или патологическом течении беременности, аднекситах. Также болевой синдром развивается при эндометриозе и новообразованиях половых органов, заболеваниях мочевыделительной и пищеварительной систем. Для обнаружения причины болей назначают гинекологический осмотр, ультразвуковые, эндоскопические и рентгенологические методы диагностики. С терапевтической целью используются анальгетики, спазмолитики, антибиотики, гормоны, седативные средства. Некоторые состояния требуют проведения хирургического вмешательства.
Причины боли внизу живота у женщин
Физиологические изменения при беременности
При нормально протекающей гестации у женщин бывают кратковременные неинтенсивные боли внизу живота. Они обусловлены увеличением матки в размерах, перерастяжением поддерживающих ее связок. Во втором-третьем триместрах увеличенная матка сдавливает соседние органы, что также является причиной дискомфортных ощущений у будущей матери. Боли могут возникать при вздутии, что часто наблюдается у беременных.
Патологии беременности
В период гестации острые боли внизу живота свидетельствуют о развитии осложнений. При самопроизвольном прерывании беременности у женщин возникает резкая приступообразная боль в надлобковой и крестцовой зоне. Она появляется внезапно, может быть спровоцирована ударом в живот, поднятием тяжестей, стрессовой ситуацией. Болевому синдрому сопутствуют кровянистые выделения из половых путей, которые свидетельствуют об аборте в ходу.
Сильная приступообразная или ноющая тупая боль внизу живота, сочетающаяся с кровотечением, может свидетельствовать о преждевременной отслойке плаценты. Низ живота становится твердым и напряженным, при прощупывании этой зоны болезненность нарастает. Иногда болевой синдром настолько интенсивный, что часть женщин теряет сознание. Состояние в основном развивается после 20-й недели беременности.
Ноющие боли внизу живота справа или слева возникают у женщин с внематочной беременностью. Они могут сопровождаться нагрубанием молочных желез, изменением аппетита, задержкой менструаций. Прервавшаяся трубная беременность характеризуется резкими болями внизу брюшной полости, которые отдают в промежность, поясницу, бедро. Часто встречаются кровянистые или коричневые мажущие выделения из вагины.
Альгоменорея
Является самой распространенной причиной болей внизу живота у женщин репродуктивного возраста. Болезненность появляется за 12-24 часа до начала менструации. У большинства женщин боли носят тянущий или ноющий характер, имеют умеренную интенсивность, устраняются при помощи обычных анальгетиков или спазмолитиков. Наиболее интенсивные спазмы наблюдаются в первый день менструации, затем они уменьшаются. В течение 3-4 дней может ощущаться небольшой дискомфорт внизу живота.
При умеренно выраженной и тяжелой альгоменорее женщины испытывают сильные спазмы внизу живота с иррадиацией в поясничную область. Болезненность становится более сильной при поворотах и наклонах туловища, кашле и чихании, натуживании. Сильные боли влияют на трудоспособность и активность женщин. Помимо болевого синдрома отмечаются психоэмоциональная неустойчивость, слабость и головокружение, тошнота и расстройство стула.

Воспалительные заболевания репродуктивной системы
Боль над лобком и в боковых отделах живота характерна для эндометрита, аднексита. При острых воспалениях женщин беспокоят интенсивные постоянные или приступообразные боли, которые более выражены на стороне воспаления. Для острого эндометрита типична болезненность внизу живота без четкой локализации. На фоне болевого синдрома повышается температура тела, нарастает общая слабость, возможны различные выделения из влагалища.
При хронической форме аднексита наблюдается умеренная ноющая боль внизу живота, изредка возникают кратковременные спазмы. Болезненность усиливается после переохлаждения, под действием стресса, при сопутствующих вирусных или бактериальных процессах. При хроническом эндометрите ощущаются тянущие боли, сопровождаемые нарушениями менструального цикла. Патогномоничный признак — резкое усиление болевого синдрома во время полового акта.
Эндометриоз
В зависимости от локализации эндометриоза боль внизу живота имеет различные характеристики. Большинство женщин жалуются на неопределенные тянущие или ноющие ощущения в тазу, которые усиливаются перед менструацией. Болевой синдром достигает максимальной интенсивности в первые 2-3 дня менструации. Зачастую боли в лонной зоне усиливаются при интимных отношениях.
Новообразования
Самое частое опухолевое образование гениталий у женщин — миома матки. Для интерстициальной и субсерозной миомы характерны постоянные тупые боли в полости таза. При субмукозной миоме женщины внезапно ощущают сильные спазмы. Типично изменение интенсивности болевого синдрома в разные фазы месячного цикла. Боли сопровождаются меноррагиями, ациклическими маточными кровотечениями.
Для злокачественных опухолей матки специфична постоянная боль внизу живота, которая усугубляется по мере роста новообразования. Иногда боли иррадиируют в поясницу, крестец, прямую кишку. При раке тела матки возникают схваткообразные болезненные ощущения без видимой причины. После болевого приступа, как правило, появляются кровянистые или сукровичные вагинальные выделения.
Синдром хронической тазовой боли
При СХТБ женщины предъявляют жалобы на разнообразные по силе и характеру болезненные ощущения, которые беспокоят пациентку не менее 6 месяцев. Боли локализованы внизу живота, в промежностной и лобковой области. Возможна их иррадиация в тазобедренные суставы, ягодицы. Болевой синдром усиливается при физических нагрузках, переохлаждении. Боль внизу живота также появляется при половом акте, влагалищном исследовании.
Заболевания мочевыделительной системы
Частой причиной боли внизу живота у женщин является цистит. При остром воспалении пациентки постоянно испытывают болезненность надлобковой области, которая имеет различную интенсивность — от небольшого дискомфорта до нестерпимых резей. Отмечаются частые императивные позывы к мочеиспусканию, выделение мочи сопровождается усилением боли внизу живота. Иногда женщины замечают резкий неприятный запах и мутность мочи.
Тупые боли над лобком, усиливающиеся в конце мочеиспускания, типичны для мочепузырных полипов. При злокачественном процессе в мочевом пузыре наблюдается постоянная сильная болезненность над лобком. Иногда боли внизу живота возникают при пиелонефрите, уретерите. Для этих заболеваний более характерна боль в пояснице, однако при мочеиспускании женщина может ощущать дискомфорт и в надлонной области.
Кишечные инфекции
Приступообразная боль внизу живота типична для инфекций, которые протекают с синдромом колита. К ним относят эшерихиоз, шигеллез, иерсиниоз и кампилобактериоз. Женщин беспокоят сильные режущие боли, сопровождаемые болезненными позывами на дефекацию. После опорожнения кишечника болевой синдром ненадолго утихает. Развивается диарея 10 и более раз в сутки, каловые массы содержат большое количество слизи, иногда — прожилки крови.
Грыжи
Аппендицит
Для воспаления червеобразного отростка характерны боли справа в подвздошной области, но иногда болезненность ощущается над лобком. Локализация болевого синдрома зависит от расположения аппендикса в брюшной полости. При аппендиците беспокоят сильные постоянные боли, сопровождающиеся напряжением мышц в правой подвздошной области. После появления боли может быть одно-двукратная рвота, диарея или задержка стула.
Редкие причины
- Ограниченное гнойное воспаление: абсцесс дугласова пространства, тубоовариальный абсцесс.
- Воспалительное поражение кишечника: неспецифический язвенный колит (НЯК), болезнь Крона.
- Тупая травма живота.
- Выпадение матки и влагалища.
- Неотложные состояния в гинекологии: апоплексия яичника, перекрут ножки опухоли яичника.
- Патологии сосудов: варикозное расширение вен малого таза, синдром нижней полой вены.
Диагностика
Установление первопричины болей внизу живота у женщин представляет сложность даже для опытного врача, поскольку необходимо дифференцировать болезни половой, пищеварительной, мочевыделительной систем. Обследованием пациентки занимается акушер-гинеколог, гастроэнтеролог, при необходимости подключаются другие специалисты. План диагностики включает лабораторные и инструментальные методы:
- Осмотр на кресле. При классическом двуручном исследовании врач оценивает размеры и консистенцию матки, выявляет болезненность или увеличение ее придатков. Вагинальный осмотр с помощью зеркал нужен, чтобы обследовать слизистую влагалища, шейки матки, определить опущение внутренних репродуктивных органов у женщин.
- Ультразвуковое исследование. На УЗИ изучается состояние матки и придатков, обнаруживаются признаки беременности, объемных образований, воспалительного процесса. Сонография брюшной полости необходима, чтобы исключить аппендицит и патологию дистальных отделов кишечника. Проводится УЗИ мочевого пузыря после предварительной подготовки.
- Эндоскопические методы.Гистероскопия необходима для осмотра полости матки, нахождения доброкачественных и злокачественных новообразований, хронического воспаления. При возможной болезни Крона или НЯК гастроэнтеролог назначает колоноскопию, которая по показаниям дополняется биопсией.
- Рентгеновская диагностика.Гистеросальпингография — метод оценки проходимости маточных труб и выявления у женщин склеротических изменений, специфичных для хронического аднексита. Для подтверждения или исключения патологии мочевыделительных органов применяется экскреторная урография. Для визуализации слизистой кишечника используется ирригоскопия.
- Лабораторные методы. При предполагаемой альгоменорее необходимо определить уровни эстрогенов и прогестерона, для ранней диагностики беременности измеряют содержание хорионического гонадотропина. При признаках воспаления берут мазки из уретры и влагалища, в которых микробиологическим методом устанавливается возбудитель инфекции.

Лечение
Помощь до постановки диагноза
При болях в животе, связанных с месячными, достаточно немедикаментозных методов. Эффективны травяные чаи с ромашкой и мятой. На низ живота можно положить теплую (не горячую!) грелку и полежать с ней в «позе эмбриона», подтянув колени к туловищу. Для уменьшения менструальных спазмов желательно отказаться от крепкого чая и кофе, острой и копченой пищи. Очень важен психологический настрой женщины, умение успокаиваться и расслабляться.
При незначительной болезненности, возникающей у беременных женщин, врачи рекомендуют избегать физических нагрузок и поднятия тяжестей, побольше отдыхать. Нужно исключить из рациона продукты, повышающие газообразование, поскольку метеоризм — одна из основных причин болей в животе при гестации. При усилении болей, появлении защитного напряжения брюшных мышц и кровянистых выделений из влагалища следует как можно скорее обратиться за медицинской помощью.
Консервативная терапия
Лечение женщин, испытывающих боли внизу живота, должно быть этиопатогенетическим, поэтому препараты назначаются только после выявления первопричин болевого синдрома. Медикаментозную терапию дополняют щадящим режимом, при наличии показаний — постельным или полупостельным, витаминизированной диетой с адекватным количеством жидкости. Схемы лечения могут включать следующие группы медикаментов:
- Обезболивающие лекарства. Прием спазмолитиков и анальгетиков эффективен при всех видах воспалительных заболеваний мочеполовой системы и альгоменорее, сопровождающихся сильными болями. При воспалениях также используются нестероидные противовоспалительные средства.
- Антибактериальные препараты. Антибиотики показаны при аднексите, эндометрите, цистите, кишечных инфекциях и т.д. Чаще применяют препараты из группы цефалоспоринов, фторхинолонов, макролидов. При неосложненных инфекциях мочевыводящих путей целесообразны уросептики.
- Гормоны. Для терапии альгоменореи тяжелой степени рекомендованы комбинированные оральные контрацептивы либо натуральные прогестины. Подобная схема терапии подбирается для женщин, страдающих эндометриозом.
- Седативные препараты. Лекарства эффективны при хронических тазовых болях, альгоменорее, особенно если они сочетаются с выраженными нервно-психическими симптомами.
Хирургическое лечение
Ряд акушерских патологий требуют неотложного оперативного вмешательства. При внематочной беременности выполняется операция по удалению маточной трубы вместе с плодным яйцом (тубэктомия), а при неосложненном течении возможно проведение органосохраняющей операции — туботомии. Полная преждевременная отслойка плаценты служит показанием к кесареву сечению независимо от срока гестации.
Гинекологические болезни (апоплексия яичника и перекрут опухолевой ножки) лечатся хирургически путем оофорэктомии, аднексэктомии, клиновидной резекции яичника. При тяжелых формах эндометриоза иссекаются эндометриоидные очаги. Оперативное лечение требуется и при абдоминальной патологии: аппендиците (аппендэктомия), грыжах (герниопластика).
1. Неотложная помощь в акушерстве и гинекологии/ В. Н. Серов, И. И. Баранов, О. Г. Пекарев, А. В. Пырегов, В. Л. Тютюнник, Р. Г. Шмаков. – 2017.
2. Гинекология. Национальное руководство/ под ред. Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. – 2019.
3. Боли в животе у девочек, связанные с гинекологической патологией: ошибки диагностики и лечения/ Е.В. Сибирская, Л.В. Адамян, С.П. Яцык, С.Г. Гераськина// Педиатрическая фармакология. – 2014. - №4.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Тяжесть внизу живота - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Чувство тяжести, распирания, тянущая боль внизу живота относятся к субъективным ощущениям и требуют детальной диагностики. Живот – сосредоточение жизненно важных органов, которые расположены близко друг к другу, что мешает определить источник дискомфорта. Ситуация усугубляется тем, что человеку трудно описать испытываемые ощущения и указать точную локализацию боли.
Часто тяжесть внизу живота сопровождается болью, ощущением распирания, иногда выделениями из половых органов или прямой кишки.
Боль может быть острой, приступообразной, тянущей, иметь разную локализацию (справа, слева или по центру) и отдавать в поясницу, мошонку, прямую кишку или влагалище.
Тяжесть и тянущие ощущения внизу живота часто имеют физиологический характер и возникают при беременности. Дискомфортные ощущения развиваются из-за увеличения матки, которая давит на соседние органы – мочевой пузырь, кишечник. Кроме того, увеличивающаяся матка растягивает связочный аппарат и брюшные мышцы, вызывая слабую боль. Однако сочетание тяжести с сильной болью может быть симптомом внематочной беременности или ранней отслойки плаценты.
Также к распространенным причинам тяжести внизу живота относятся предменструальный синдром и дисменорея. Предменструальный синдром возникает более чем у половины женщин. Четкой клинической картины у этого состояния нет. Часто оно сопровождается тяжестью и болью внизу живота, перепадами настроения, плаксивостью, головной болью. Эти симптомы исчезают после наступления менструации.
При дисменорее болевой синдром выражен ярче, а причиной может быть нарушение кровообращения в области малого таза. Спазм сосудов и венозный застой приводят к раздражению нервных окончаний, что сопровождается тянущей болью. Аналогичные ощущения характерны для периода перименопаузы, который возникает с момента первых климактерических симптомов и длится один-два года после последней менструации. В этот период уровень эстрадиола в крови сильно колеблется, что может вызывать тяжесть внизу живота и боли в пояснице.
Гинекологические заболевания почти всегда сопровождаются болью и тяжестью внизу живота. Чаще всего это воспалительные процессы органов малого таза: аднексит, эндометрит, сальпингит, параметрит и др. Как правило, эти патологии развиваются вследствие восходящей инфекции. Основные возбудители – микроорганизмы, передаваемые половым путем, или микроорганизмы, обитающие в области наружных половых органов и заднего прохода. Развитию воспаления способствуют дополнительные факторы: частая смена половых партнеров, предшествующие инфекционные процессы, аборт, использование внутриматочных спиралей и т. д.
Воспалительные заболевания органов малого таза сопровождаются тянущей болью, отдающей в поясницу и нижние конечности, выделениями (иногда кровяными) из влагалища, повышением температуры. Симптомы эндометриоза, который часто вызывает тянущие болевые ощущения, усиливаются перед началом менструации. Тяжесть внизу живота иногда служит единственным проявлением кисты яичников и фибромиомы матки.
Распространенной проблемой стали тазовые боли, причиной которых могут быть урологические, гинекологические, проктологические и сосудистые нарушения.
Тянущие и ноющие боли могут появляться при синдроме раздраженного кишечника и сопровождаться диареей или запорами, вздутием живота и метеоризмом. В ночное время чувство дискомфорта проходит.
При заболеваниях мочеполовой системы тяжесть внизу живота развивается очень часто. При закупорке камнем мочеточника или мочеиспускательного канала отток мочи нарушается и возникают тянущие боли в паху. При полной обструкции боли могут приобретать резкий нестерпимый характер. Нарушение оттока мочи может также быть следствием других болезней: гиперплазии или рака предстательной железы, стриктур мочеиспускательного канала и т. д. В этих случаях появляются боли в промежности, в области крестца или внизу живота. Часто они отдают в пах и наружные половые органы.
Нередко чувство тяжести внизу живота может быть проявлением остеохондроза поясничного отдела позвоночника. Ноющая боль, как правило, возникает во время ходьбы или в сидячем положении. Ночью болевой синдром утихает.
Поскольку клинические проявления заболеваний не соответствуют их тяжести, промедление с лечением органов брюшной полости чревато серьезными последствиями.
После опроса и осмотра пациента врач дает направление на клинический анализ крови и общий анализ мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в паху: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Пах, или паховая область – это часть нижнего края брюшной области, примыкающая к бедру. В проекции паховой области находится паховый канал, через который проходит семенной канатик у мужчин, идущий в мошонку, и круглая связка матки у женщин.
При ослаблении стенок пахового канала через него могут выходить петли кишечника, образуя паховую грыжу.
Рядом расположены крупные сосуды – бедренная артерия и большая подкожная вена ноги, паховые лимфатические узлы, собирающие лимфу от органов малого таза.
Анатомическая близость паховой области с различными органами и системами обусловливает огромное множество состояний, при которых может возникнуть боль в паху.
Разновидности боли в паху
Боль в паху может быть односторонней или двусторонней. Она может развиваться быстро и интенсивно (острое течение) или медленно и постепенно (подострое течение). Быть кратковременной или хронической. Часто боль в паховой области является отраженной, то есть отдающей из какого-то органа.
Возможные причины боли в паху
Боль в паховой области может быть как тревожным симптомом, свидетельствующим о развитии заболевания, так и наблюдаться при некоторых физиологических состояниях.
К основным причинам, вызывающим боль в паху, врачи относят:
- болезненные менструации;
- желтое тело беременных (временная железа, которая вырабатывает прогестерон, необходимый для сохранения беременности, и эстроген - иногда желтое тело имеет увеличенные размеры, что может привести к появлению болевого синдрома);
- травмы паховой области;
- инфекционно-воспалительные заболевания органов малого таза, в том числе при инфекциях, передающихся половым путем;
- растяжение и ослабление мышц и связочного аппарата может возникать на поздних сроках беременности, при паховой грыже, проптозе живота, растяжении приводящей мышцы бедра у спортсменов;
- онкологические заболевания органов малого таза;
- увеличение паховых лимфатических узлов при воспалительных и онкологических заболеваниях органов малого таза, лимфомах.
1) половой системы:
- у женщин: воспаление яичников, маточных труб, киста яичника, разрыв кисты яичника, воспаление слизистой влагалища, бактериальный вагиноз, патологическое разрастание эндометрия (эндометриоз), воспаление эндометрия, внематочная беременность, опухоли матки, опухоли яичников и т.д.;
- у мужчин: перекрут яичка, перекрут гидатиды яичка, воспаление яичка и его придатка, расширение вен мошонки, водянка яичка, киста семенного канатика, воспаление простаты, онкологические заболевания яичка, онкологические заболевания простаты и т.д.;
3) кишечника: воспаление аномально расположенного аппендикса, воспаление прямой кишки, дивертикулит, колики, онкологические заболевания прямой кишки т.д.;
4) костно-мышечной системы: грыжи позвоночных дисков с компрессией корешков спинного мозга, артроз или артрит тазобедренного сустава, асептический некроз головки бедренной кости и др.
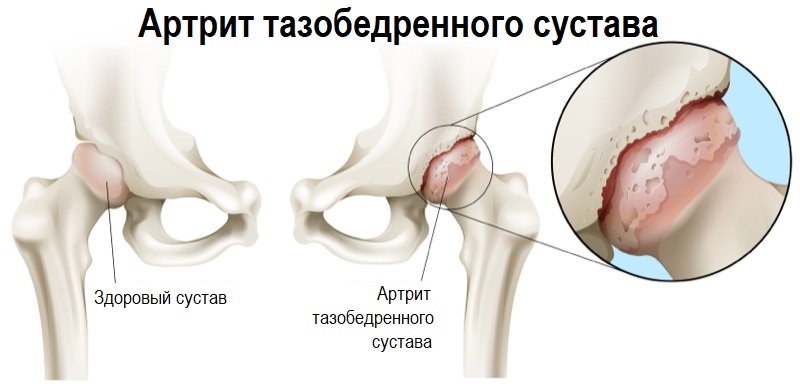
К каким врачам обращаться при боли в паху
Сначала можно обратиться к врачу общей практики, терапевту или педиатру. После установления предположительной причины боли пациента, если необходимо, направляют к узким специалистам: хирургу, гинекологу, нефрологу, урологу, неврологу, ортопеду, проктологу.
Диагностика и обследования при боли в паху
До выбора метода лечения врач должен выяснить характер, время и скорость нарастания боли, является ли боль одно- или двусторонней, уточнить, сопровождается ли боль повышением температуры, выделениями из влагалища, полового члена, расстройствами мочеиспускания (задержкой, болезненностью, неприятными ощущениями), есть ли кровь в моче, была ли тошнота и/или рвота. Врач обращает внимание на походку пациента и объем движений в тазобедренном суставе. Выясняет, болит ли где-то еще, например, в мошонке, животе, над лобком, в подвздошной области, в пояснице, бедре. Важно знать, предшествовала ли боли травма, усиленная физическая нагрузка, поднятие тяжести, сексуальный контакт. Специалист проводит осмотр паха, промежности, мошонки, проверяет, нет ли в мошонке патологических образований, оценивает состояние мышц передней брюшной стенки, наружного пахового кольца.
В целях дифференциальной диагностики пациентам рекомендуется проведение общего анализа крови, общего анализа мочи, ультразвукового исследования органов малого таза, органов мошонки, органов мочевыделительной системы, предстательной железы, паховых лимфатических узлов, необходимо исследовать посев мочи, мазок на флору из влагалища, осуществить поиск инфекций, передаваемых половым путем (прицельно, например, гонококка и хламидии или в составе комплексного исследования).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боли в пояснице - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боли в пояснице возникают почти у всех, особенно после 40 лет. Одной из причин является остеохондроз – дегенеративно-дистрофическое изменение позвоночника. Однако во многих случаях он не объясняет характера, остроты и длительности болей в спине.
Разновидности болей
Боль в спине может быть симптомом серьезного заболевания, но у подавляющего большинства боли носят доброкачественный характер. Один из основных моментов, который следует учитывать при диагностике болей в спине, и, в частности, в пояснице – это их длительность. В большинстве случаев боль мышечного характера может продолжаться до двух недель, а потом исчезать. Боли, вызванные органическими изменениями позвоночника (межпозвонковая грыжа, артроз), длятся гораздо дольше и могут отдавать в ногу, промежность, сопровождаться ощущением онемения, жжения, мурашек.
Боли, вызванные сердечно-сосудистыми заболеваниями, болезнями органов брюшной полости отличаются большей интенсивностью и длительностью.
Возможные причины
Боли, вызванные заболеванием или травмой позвоночника
В большинстве случаев боли в спине бывают вызваны нарушением функций межпозвонковых суставов.
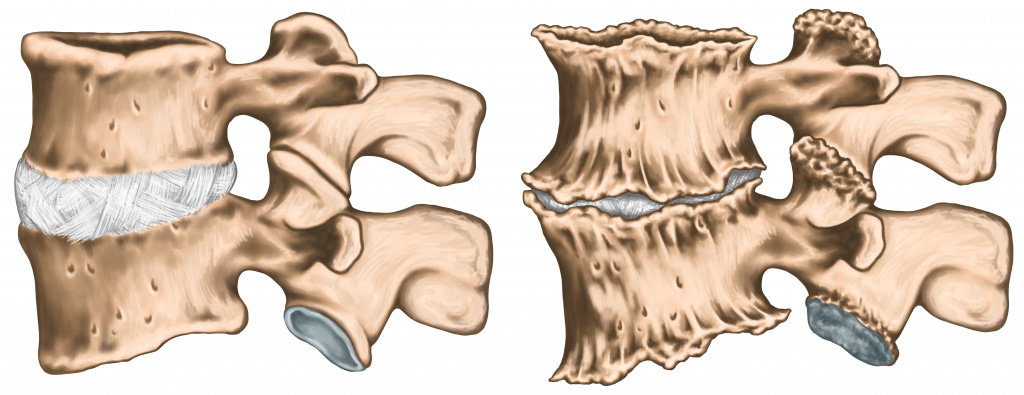
Уменьшение расстояния между позвонками из-за дегенеративных изменений в межпозвонковых дисках ведет к увеличению трения суставных поверхностей. Это может вызвать подвывих и блокирование сустава. Мышцы, окружающие пораженный сустав, длительное время находятся в состоянии перенапряжения, что усиливает суставную боль.
Чаще всего боль при заболеваниях позвоночника носит тупой характер, т. е. ее интенсивность нарастает постепенно, усиливаясь при движениях и ослабевая в покое. .
В случаях выраженного остеохондроза боль может быть вызвана сдавлением нервных окончаний (спинномозговых корешков) при формировании грыжи межпозвонкового диска. Острая стреляющая или пронизывающая боль со временем может стать постоянной и эпизодически отдавать в ногу при резких движениях, кашле, чихании. Болевой синдром обычно сопровождается онемением, покалыванием, жжением. Подобные симптомы сочетаются с потерей чувствительности в зоне пораженного нерва, утратой рефлексов, слабостью мышц.
Серьезные травмы позвоночника (перелом, переломовывих) сопровождаются сильными болями и требуют экстренного врачебного вмешательства.
Если перелом возникает в результате сжатия тела позвонка, то он носит название компрессионного.
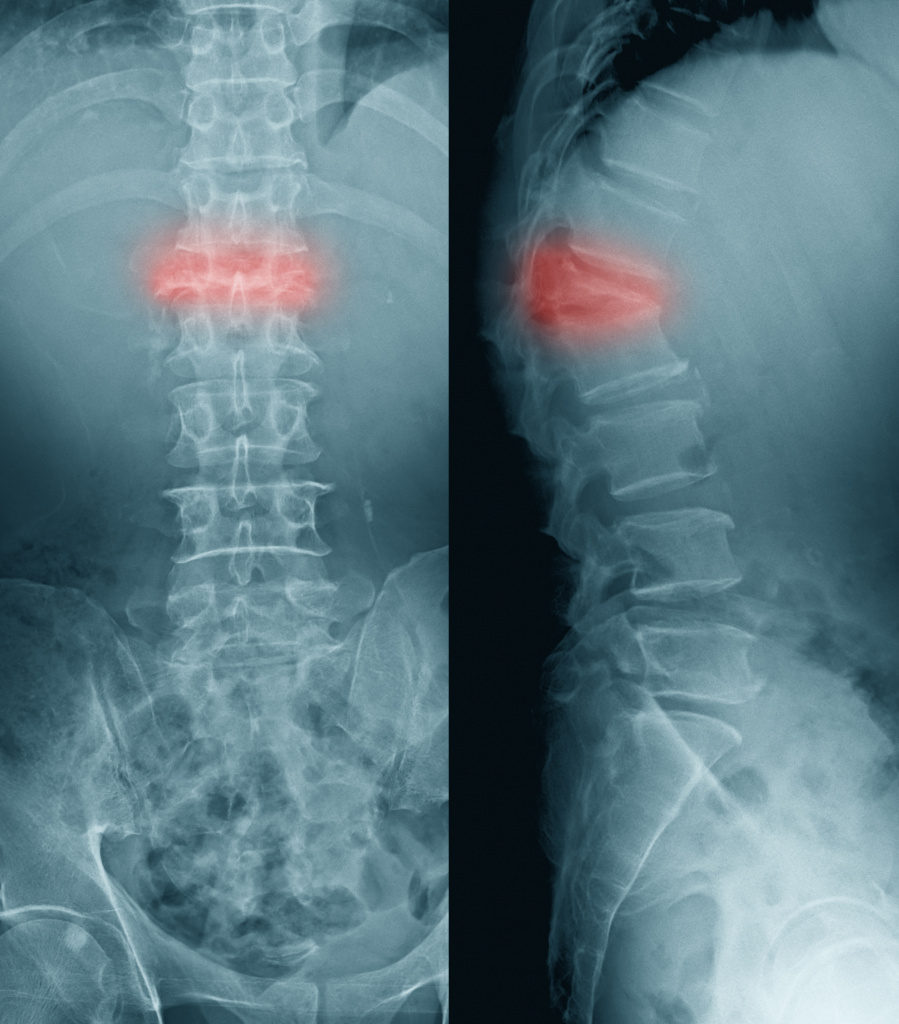
У лиц старшего возраста такой перелом возможен из-за остеопороза, который чаще встречается у женщин. К компрессионному перелому, иногда даже при минимальной внешней нагрузке, приводит поражение позвоночника при метастазировании злокачественных опухолей.
Диагностика и обследования
При диагностике врач учитывает ортопедические дефекты, наличие таких симптомов, как нарушение мочеиспускания или дефекации; распространение боли вниз по ноге; отсутствие облегчения после приема обезболивающих средств; слабость и онемение в ноге. Для подтверждения диагноза необходимо выполнить:
Исследование, позволяющее диагностировать патологии позвоночника и окружающих его тканей.
Диагностическое исследование, позволяющее определить патологии пояснично-крестцового отдела позвоночника и окружающих его тканей.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Что следует делать при появлении болей?
При наличии корешкового синдрома соблюдают постельный режим в течение двух недель. После острого периода следует постепенно возвращаться к активному образу жизни.
В первую очередь терапия должна быть направлена на снятие болевого синдрома. Врач может назначить блокаду очага воспаления инъекциями. Обезболивание при этом достигается на срок от шести недель до полугода. Другой вариант – назначение нестероидных противовоспалительных средств в комплексе с мышечными релаксантами. Лечение можно дополнить витаминотерапией (комплекс витаминов группы В), а также применением антидепрессантов и противосудорожных препаратов строго по назначению. После снятия острых болей по решению врача к лечению можно добавить тепловые и магнитные физиопроцедуры, мануальную и иглорефлексотерапию, массаж.
Если консервативное лечение в течение нескольких месяцев оказалось неэффективным, прибегают к нейрохирургическим операциям. В возрасте до 45 лет декомпрессия спинного мозга, удаление межпозвонковой грыжи, протезирование межпозвонковых дисков часто дают хороший результат. В иных случаях лучше применять эпидуральную блокаду и радиочастотную денервацию. Это позволяет не только быстро устранить болевые симптомы, но и свести к минимуму прием обезболивающих средств.
Мышечные боли
Мышечные, или миофасциальные, боли возникают чаще всего при перенапряжении, спазме или микротравме мышц.
В этих случаях под кожей прощупывается болезненный и твердый участок мышцы, нажатие на который сопровождается сильным болевым импульсом, а иногда и отдачей в другие области. Как правило, существует взаимосвязь между возникновением болей с длительным перенапряжением или неестественным положением (чаще связанными с профессиональной деятельностью), сдавлением и перерастяжением мышц из-за ношения тяжелых сумок или рюкзаков, переохлаждением, болезнями внутренних органов или суставов. В последнем случае болевой импульс с пораженного органа приводит к защитному напряжению окружающих мышц.
Диагностика и обследования
При постановке диагноза врач проводит внешний осмотр, выясняет историю развития боли, ее связь с перегрузкой или заболеванием внутренних органов. Для исключения поражения позвоночника (остеопороз, метастазы в позвоночник, туберкулезный спондилит) проводят:
Исследование, позволяющее диагностировать патологии позвоночника и окружающих его тканей.

Слабые, умеренные или сильные боли внизу живота у женщин, причины которых могут быть различными, очень распространенная жалоба, поступающая от многочисленных пациенток – как совсем юных, так и пожилых. В некоторых случаях это пусть и неприятные, но варианты нормы, не свидетельствующие о каких-либо патологиях. Но, часто они являются одним из симптомов большого перечня заболеваний. В первую очередь под подозрением – гинекологическое здоровье, хоть боли могут возникать и по причинам иного характера. В любом случае, нужна помощь специалистов, которые займутся выявлением источником болезненного состояния.

Виды болей нижней части живота
Характер болезненных ощущений может быть разным:
- тянущий;
- колющий;
- ноющий;
- схваткообразный;
- распирающий;
- тупой;
- режущий;
- опоясывающий;
- жгучий, словно обжигающий изнутри.
Неприятные ощущения могут начаться резко и интенсивно, нарастать постепенно, беспокоить справа, слева или посередине, иррадиировать в поясницу и другие области. Она может продолжаться в течение нескольких минут или дней, периодически прекращаться или тревожить постоянно.
Причины возникновения болей внизу живота у женщин можно разделить на несколько основных категорий:
В выборе конкретных методов исследования, постановке верного диагноза большое значение имеет уточнение характера, продолжительности, интенсивности болей. Изучая симптоматику, врачи могут предположить определенное заболевание и наметить необходимое направление в обследовании пациентки.
Боли внизу живота у женщин: причины физиологического характера
В этом случае болезненность связана с физиологическими изменениями, происходящими в организме. Они могут возникать на разных этапах менструального цикла, ранних сроках беременности, наблюдаться при гормональных перестройках (в том числе, в период менопаузы).
Вскоре после оплодотворения женщина может чувствовать тянущую боль. Это связано с внедрением яйцеклетки в эндометрий матки, целостность которой нарушается. По мере того, как растет плод, внутренние органы сдвигаются, что и провоцирует порой выраженный дискомфорт.
Многие девушки испытывают сильные боли при овуляции внизу живота, причины которых скрыты в изменении гормонального фона, возникающего из-за разрыва фолликула и выхода яйцеклетки. Нередко они сопровождаются и другой симптоматикой:
- повышенная чувствительность молочных желез;
- тошнота;
- слабость, сонливость;
- внезапные изменения эмоционального состояния;
- отечность;
- вздутие живота.
Перед месячными болевые ощущения также являются частым спутником многих женщин. Если пациентка обследована, у нее не выявлены какие-либо патологии и неприятные ощущения не мешают вести привычный образ жизни, то такие проявления вписываются в границы нормы. Когда боли интенсивные и провоцируют серьезное ухудшение общего состояния, обычно диагностируется дисменорея (альгоменорея).
Патологии репродуктивной системы
Существует множество причин болей, взаимосвязанных с гинекологическими проблемами. В числе наиболее распространенных:
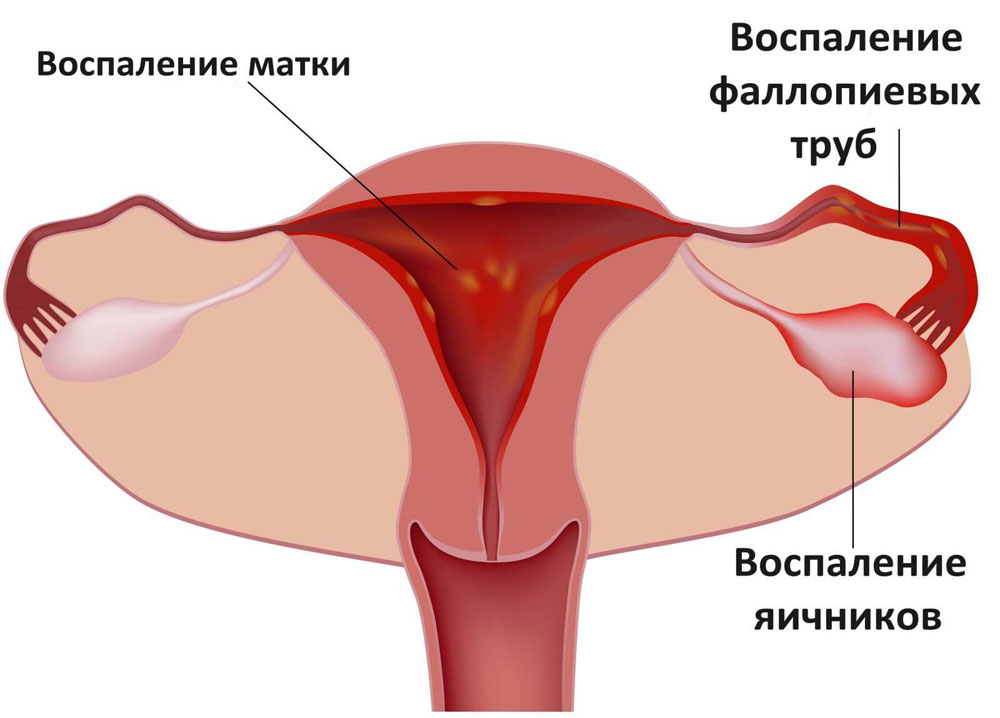
- Эндометрит. Характеризуется воспалением эндометрия, которое может протекать остро или в хронической форме. Часто сопровождается нарушением менструального цикла, кровянистыми выделениями, маточными кровотечениями, тянущими болями.
- Аднексит. Воспаление придатков матки является одним из наиболее встречаемых заболеваний в гинекологической практике. Помимо болезненных ощущений (могут быть в одном боку или распространяться на всю область низа живот), пациентки сталкиваются с признаками интоксикации и повышенной температурой. Вызывается болезнь бактериями, вирусами или грибками.
- Эндометриоз. При этом заболевании клетки матки разрастаются и оказываются за ее пределами. Сопровождается болезненностью во время мочеиспускания, актов дефекации, половых контактов и просто при резких движениях, обильными кровотечениями во время месячных. Независимо от цикла отмечаются коричневатые выделения.
- Миома матки, для которой обычной характерны тупые боли в области таза. Кисты, другие доброкачественные, а также злокачественные образования могут быть причиной дискомфорта различной интенсивности, спазмов.
- Спайки. Могут быть следствием воспалений в половых органах, варикозной и других болезней. Осложнения во время беременности. Сюда можно отнести самопроизвольный аборт, отслоение плаценты и прочие патологии. В таких случаях боли внезапные и резкие, сопровождаемые выделением крови из половых органов.
Отдельно стоит акцентировать внимание на половых инфекциях – микоплазмозе, гонорее, хламидиозе, трихомониазе и других заболеваниях. Они поражают репродуктивные органы, вызывая боли, обильные выделения из влагалища патогенного характера, жжение, зуд и чреваты осложнениями в случае отсутствия лечения.
Боли справа и слева
В некоторых случаях пациентки предъявляют жалобы на болезненные ощущения конкретной локализации. Может возникнуть боль внизу живота у женщины справа по причине правостороннего поражения придатков матки воспалительного характера (аднексит, сальпингоофорит), спазма подвздошной кишки, опухолевых образований. Также в этом месте находится слепая кишка, имеющая червеобразный отросток – аппендикс. В случае его воспаления развивается аппендицит и больной нуждается в неотложной помощи.
Наиболее распространенные причины болей слева внизу живота у женщин – вторичное воспаление придатков, спазм сигмовидной кишки, опухолевый процесс, неспецифический язвенный колит. Иногда проблема может быть связана с нарушениями в суставах позвоночника и их тканей, грыжей межпозвоночного диска, радикулитом.
Нарушения в функционировании органов мочевыделительной системы
Цистит – одна из наиболее распространенных причин ноющих болей у женщин. Воспалиться мочевой пузырь может после банального переохлаждения. Рези при мочеиспускании, ложные и частые позывы – характерная симптоматика этого заболевания. К другим, часто диагностируемым патологиям мочевыделительной системы относят пиелонефрит и уретрит, в случае с которыми беспокоят неприятные ощущения не только внизу живота, но и спине (в особенности, в поясничном отделе).
При болях, имеющих тупой характер и возникающих в области над лобком, можно предположить полипы мочевого пузыря.
Проблемы в работе органов пищеварения
Болеть внизу живота может и по причине проблем с кишечником, имеющихся заболеваний разных отделов пищеварительной системы:
- Отравление некачественной, зараженной бактериями пищей. Например, при шигеллезе, эширихиозе и прочих инфекциях боли имеют приступообразный и ярко выраженный характер.
- Грыжи паховые, спигелиевой и белой линий. При их ущемлении возникают острые болезненные ощущения в брюшной полости.
- Панкреатит. При воспалении поджелудочной болит левая сторона нижней части живота и груди, может отмечаться желтуха.
- Кишечная колика. Характеризуется спазмом толстой или тонкой кишки. Способна быть результатом глистной инвазии, пищевого отравления, сильного стресса.
- Холецистит. Когда нарушается отток желчи, высок риск развития воспаления желчного пузыря. В этом случае боли распространяются на правый бок, плечо или лопатку.
Если боли возникают в сопровождении диареи или запоров, изменения цвета кала, появления примесей крови или слизи в испражнениях, вздутия, тошноты, рвоты, частых позывов к опорожнению кишечника, ознобом или повышением температуры, причина таких симптомов может заключаться в расстройстве пищеварительной функции, болезней органов ЖКТ.
Другие причины болей
Существует и множество других проблем, способных вызвать болезненность нижней части живота. К ним можно отнести:
- травмы брюшной полости и половых органов;
- выпадение влагалища и матки;
- варикоз вен малого таза;
- перекрут ножки опухоли и пр.
Также женщины, склонные остро реагировать на стрессовые ситуации, часто волноваться и испытывать тревогу, гораздо чаще остальных страдают от болей психогенного характера.
Многопрофильный медицинский центр ЦКБ РАН располагает опытными и высококвалифицированными специалистами, регулярно проходящими обучение в ведущих мировых клиниках, современными лечебно-диагностическими ресурсами, оборудованием известных производителей. Все это дает возможность оказывать комплексную медицинскую помощь пациентам с проблемами различной степени сложности.
Читайте также:

