Нитка осталась в шве после операции вросла в кожу что будет
Обновлено: 24.04.2024
Здравствуйте! Моему сыну 14 ноября 2013 года была сделана операция по разделению 2 пальцев левой кисти. С рождения было неполное сращение. Операция, по словам хирурга-ортопеда, прошла хорошо. Пришлось делать небольшую пересадку кожи, чтоб сформировать межпальцевую перегородку. На 14 сутки ему сняли швы и лангет. Все перевязки всегда проходили без меня. Присутствие посторонних в перевязочной было запрещено. Руку перебинтовали и сказали, в течении недели через день делать ванночки с марганцовкой и мазать зеленкой. Назначения врача я выполняла. Теперь, когда засохшие корочки отпали (правда еще не все, но большая часть), я вижу, что ниточки остались на пальчиках. Их просто разрезали и все. Я попробовала ниточку вытащить, но она видимо проросла. Нормально ли это? Ниточки отпадут сами или стоит искать хорошего хирурга? Попасть к оперирующему хирургу никак не получиться, т. К. Клиника в другой области. Заранее спасибо!
Теги: после операции осталась нитка в шве, в послеоперационном шве осталась нитка, что делать если после операции остались нитки
Похожие и рекомендуемые вопросы
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса.
Также не забывайте благодарить врачей.
Варианты могут быть разные - может кусочек нити просто закапсулироваться и никогда не тревожить, может нагноится и через какое то время выйти вместе с гноем
Можно попытаться удалить остатки, если есть за что зацепиться, но специально повторно раскрывать послеоперационную рану для того, чтобы удалить нити, абсолютной необходимости нет
Спасибо за ответ! Ниточки я сама дома достала пинцетиком, пока ребёнок спал. Он и не почувствовал. Сейчас все замечательно!
Моему сыну в 2014 году сделали операцию когда пришло время снимать швы на перевязки нам сказали что швы сами рассосутся но уже прошло сколько времени по краям нитки торчат и цепляются за одежду.
Поиск по сайту
Что делать, если у меня похожий, но другой вопрос?

Kashinvladosik, здравствуйте !
Ничего страшного в этом нет ! Если они из быстро рассасывающегося материала , то отвалятся сами на днях.
Если даже не из рассасывающегося материала , то всё рано отвалятся ( прорежутся ) , только несколькими днями позже! Вам только нужно каждый день, 2 раза обрабатывать раствором Мирамистина.
Не волнуйтесь, всё у Вас будет хорошо !!
Удачи Вам !

Здравствуйте обычно шьют саморассасывающими нитками при обрезания, вам надо подождать они сами выпадут, а если необходимо было снимать врач который шил он сказал или в выписке указал дату снятия швов так что не волнуйтесь они должны сами выпасть, но все равно когда будет ваш уролог работать позваните спросите у него уточните

Здравствуйте
Нитки из специального рассасывающегося материала, ничего делать не нужно
Если б это был обычный шовный материал, который требует снятия швов, Вам бы назначили день, в который сняли бы швы


На фото рубец выглядит сухим. Было бы лучше если после обработки Мирамистином наложили бы небольшую мазевую повязку с мазью Левомеколь. Мазь так же ускорит отхождение швов.

Здравствуйте, судя по внешнему виду шовный материал использовался рассасывающийся, но такой материал в данном месте будет рассасываться дольше обычного, так как слой тканей, в котором находится нитка не очень большой, скорее всего эти швы прорежутся и отвалятся сами, с учетом того, что рана уже зажила, как показывает практика, лучше эти швы снять. До 12.05 вполне терпит, можно дождаться врача и если швы сами не отвалятся к этому времени, врач их снимет.

Ну врач по-хорошему не должен пропускать такие вещи!
Сейчас уже почти все и всегда стараются использовать новейшие методы и материалы, на кожу обычно накладывают все же рассасывающие материалы, особенно при малых операциях
Если до 12 числа все будет по прежнему, то сходите конечно к доктору, на всякий случай


Швы из рассасывающего материала,но у Вас рубец уже зажил,не вижу смысла ждать пока они прорежутся,вызывая тем самым дискомфорт.Швы снять.

Швы у вас рассасывающиеся. Вот только их полного рассасывания ждать придётся долго, вероятно на следующем приеме их снимут, чтобы не этого не дожидаться. Страшного в них ничего нет. Кроме гигиенических процедур ничего не нужно.

В зависимости от толщины. У вас, на внешний вид , похоже что это "викрил". До 1 месяца вполне может. Не вижу смысла их не снимать и ждать рассасывания

Однозначно, нет !
Если какое либо воспаление и может быть связано с ниткой, так это в непосредственной близости от неё ( в радиусе 0,5 см. ) . Это был ответ на Ваш вопрос. А теперь моя рекомендация. Эта нитка там уже как инородное тело, она уже свою функцию выполнила ! Сейчас нет необходимости гадать из рассасывающегося материала или нет! Нужно зайти в поликлинику и удалить её! Если по какой то причине нет возможности зайти в поликлинику , то это смело, не боясь можно сделать дома ! Обработайте спиртом эту область пинцет, небольшие ножнички, потяните за её торчащий кончик, возможно этого окажется достаточно, - она прорежется ! А если нет, - то также натянуто держа аккуратно прорезайте её с любой доступной стороны , чуть ниже узла ! Это почти не медицинская , а техническая процедура ! После удаления снова обработайте спиртом и Мирамистином .
Удачи Вам !
В большинстве случаев швы после хирургической операции необходимо снимать. Когда и как это делается, знает медицинский персонал. Пациент, в свою очередь, должен следовать всем указаниям врача, что застрахует от непредвиденных неприятностей и осложнений.
Что такое послеоперационный шов?
Любое хирургическое вмешательство сопровождается рассечением кожных покровов тела человека или слизистых оболочек, для создания доступа к органу или полости с целью диагностики или лечения. Заключительным этапом операции является соединение разрезанных тканей с помощью шовного материала — это и есть послеоперационный шов.
Для каждой операции хирург подбирает оптимальный шов и материалы, из которого его делает, что позволяет надёжно и аккуратно зашить разрез. На выбор врача влияет глубина и протяжённость раны, а также степень расхождения краёв. Хирургические швы отличаются друг от друга сроками наложения, использованием различных материалов, а также методиками нанесения стежков. Основная классификация и характеристики представлены в таблице.
Выезд оплачивается отдельно - от 550 рублей
Также швы могут быть однорядные или двухрядные, вворачивающиеся и выворачивающиеся, с разными узлами. Разобраться во всех тонкостях человеку без специальных знаний довольно непросто, поэтому снятие послеоперационных швов на дому возможно только с привлечением медицинских работников.
Когда необходимо снимать швы
В последнее время используются специальные рассасывающиеся нити, которые со временем самостоятельно выводятся из организма человека. На выбор шовного материала влияет время, в течение которого должен оставаться соединительный эффект. Если невозможно использовать рассасывающиеся нити, то применяются обычные, которые врач удаляет после заживления раны. Как правило, в медицине существуют определённые промежутки времени между наложением и снятием швов:
Точно заранее определить, когда и как проводить процедуру, невозможно, ведь способность тканей к регенерации — процесс индивидуальный, от которого во многом зависят сроки снятия швов. На длительность ношение швов также могут повлиять пожилой возраст, ослабленный организм, сопутствующие заболевания у пациента, нагноение или инфицирование раны.
В стоимость входит:
- Обработка антисептиком
- Удаление шовного материала (снятие швов)
- Вторичная обработка антисептиком
- Нанесение заживляющей мази
- Наложение повязки
- Необходимые материалы и препараты
Главный показатель того, что пора снимать швы — заживление раны. Определить это можно по нескольким признакам:
- плотно сросшиеся края раны;
- отсутствие воспаления, покраснения и боли в области шва.

Стоит иметь в виду, что слишком рано проведённая процедура приводит к расхождению швов, а если затянуть со снятием, есть риск нагноения раны и вросших в кожу ниток. В любом случае, проводит ли пациент снятие швов на дому или в больнице, необходима консультация хирурга. Только опытный специалист способен оценить заживление раны, тем самым свести к минимуму вероятные осложнения.
Можно ли снимать швы самостоятельно?
На первый взгляд может показаться, что ничего сложного в процедуре снятия швов нет. Но даже незначительная ошибка грозит серьёзными проблемами. Всеми необходимыми навыками и инструментом обладает только медицинский персонал, и самостоятельно заниматься снятием швов не рекомендуется.

В случае, когда обратиться за помощью невозможно, в крайней мере допускается самостоятельное снятие швов, но только на небольших ранах и при уверенности в полном заживлении. Важнейшим правилом является стерильность инструментов. Также стоит учитывать, что категорически запрещается трогать швы:
- после сложных полосных операций;
- после косметических операций;
- в случае, когда используются скобы или металлическая нить;
- при наличии воспаления или нагноения.
Если пациент желает провести снятие швов после операции на дому, целесообразней будет пригласить обученного специалиста, чем самостоятельно пытаться это сделать, и провести процедуру без риска для здоровья.
Как снимают швы врачи?
Снять швы после операции может врач или медицинская сестра. Предварительно проводится осмотр, и при некоторых обстоятельствах может продлиться срок ношения швов. Также бывают случаи, например, при большой протяжённости надреза, когда стежки на первом этапе снимаются не все, а через один. Так делают, чтобы снизить риск расхождения раны. Оставшиеся швы снимают через несколько дней.
Процедура проводится с использованием стерильных инструментов, во избежание воспаления и инфицирования раны. Предварительно шов обрабатывается антисептиками.
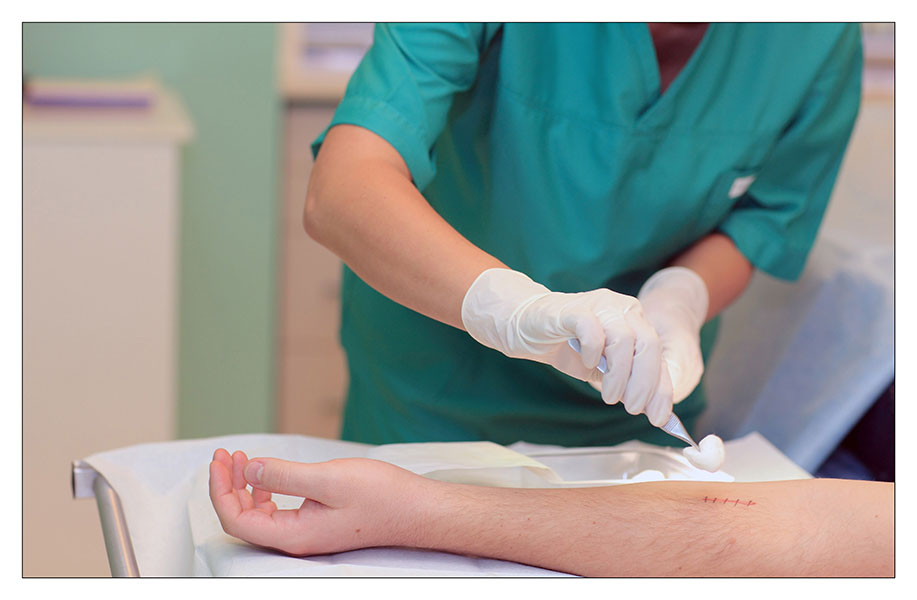
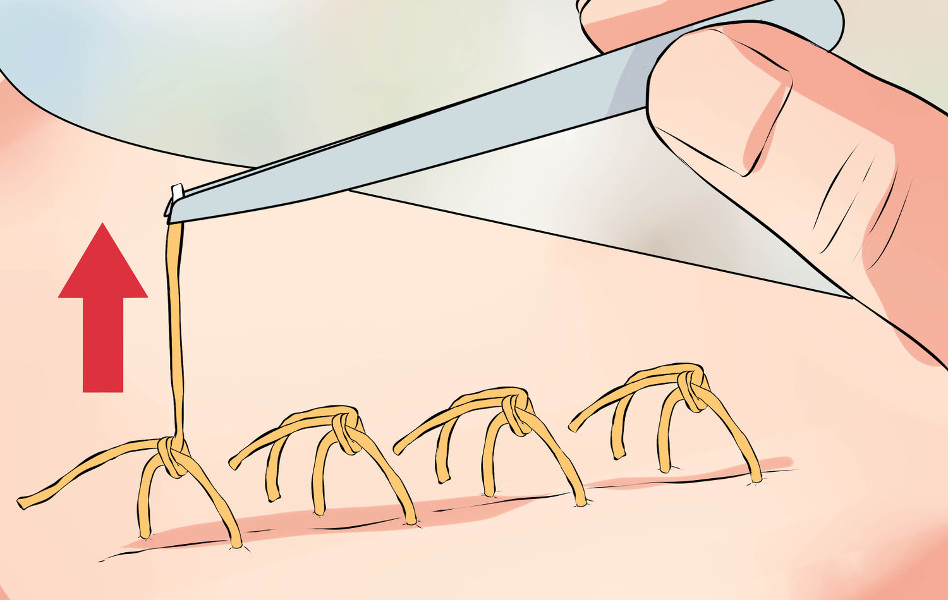
Снятие швов включает следующие этапы:
1. Врач или медицинская сестра с помощью анатомического пинцета захватывает и приподнимает узелок шва, и осторожно перерезает нить.
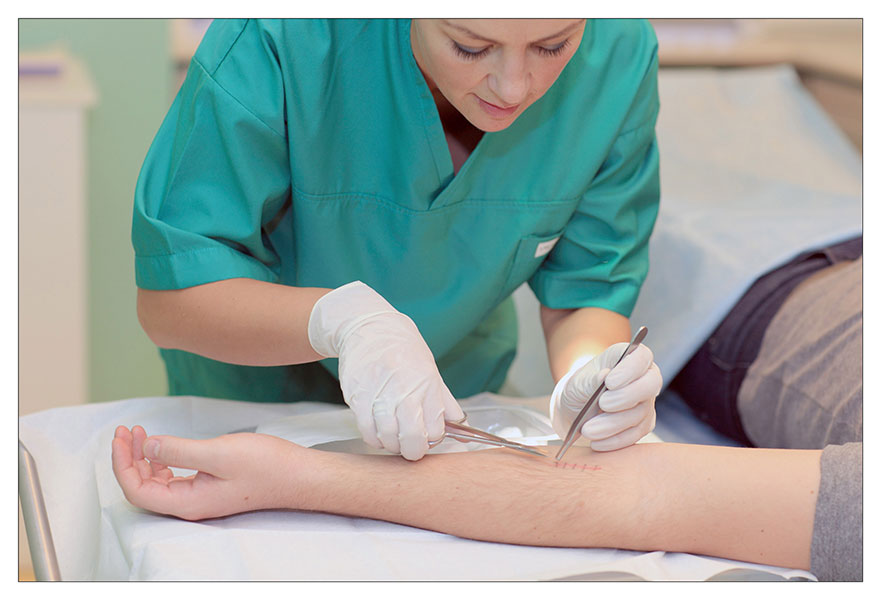
2. Далее аккуратно, не прилагая чрезмерного усилия, специалист вытягивает нить. На этом моменте есть несколько важных правил: нельзя протягивать узелок через кожу, и нить, находящаяся на поверхности, не должна при извлечении попасть под кожу.
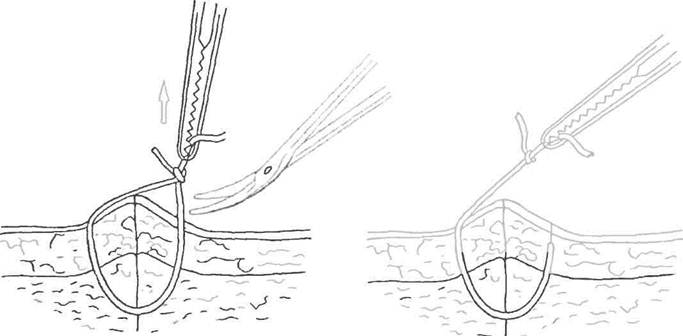
3. Врач выполняет вышеописанные действия по всем оставшимся узлам.
4. Если швы наложены в несколько рядов, снимают их поочерёдно.
5. В конце процедуры врач внимательно осматривает кожу на остаток шовного материала, потом повторно дезинфицирует место рассечения и накладывает повязку с антибактериальной мазью.
В послеоперационный период самая главная задача — соблюдать чистоту в оперированном месте. Обычно за ним ухаживают в мед.учреждении. Рана должна обрабатываться антисептическим средством — спиртом, зеленкой, хлоргексидином, йодинолом, промываться (при необходимости) перекисью водорода. Затем рана просушивается и, если нужно, сверху накладывается спиртовая повязка. Если период заживления раны протекает без осложнений, на 7-9 день снимаются швы. При большой ране швы снимаются через один, остальные — на следующий день. Кетгутовые швы (рассасывающиеся) отпадают сами через некоторое время.
Однако порой обычные хирургические нити по какой-либо причине остаются в ране после всех возможных сроков их извлечения. В интернете на медицинских форумах можно найти множество подобных вопросов. Люди пишут, что в послеоперационном шве осталась хирургическая нитка и что при этом нужно делать. Да, бывает, что по ошибке в положенный срок после операции недоснимают нити. Многие сообщают о том, что шов в месте нахождения хирургической нити воспалился, и на этом месте образовалось болезненное уплотнение. В таких случаях самый животрепещущий вопрос, возникающий у пациентов, — что же с этим делать, не будет ли хуже, чем надо мазать и можно ли самостоятельно вытащить нитку.
Разумеется, идеальным решением было бы обратиться к квалифицированному специалисту — хотя бы в местную поликлинику. Но если рана неглубокая, и проблем в процессе заживления не возникало, швы можно снять самостоятельно, главное — знать, когда это можно сделать. Раньше 4-6 дня швы можно снимать с кожных ран в местах хорошего кровоснабжения — шея, лицо; позже 9-12 дня — на стопах, голени.
Нити должны удаляться специальными стерильными инструментами
Если присутствие нити дольше этих сроков не вызывает воспаления, то беспокоиться особо не о чем — нитка выйдет сама. Иногда нить в тканях раны остается на долгие годы и не беспокоит никак. Известны случаи, когда нити выходили самостоятельно спустя 18 лет, спустя 26 лет.
На месте нахождения нити обычно образовывается бугорочек — капсула из соединительной ткани, что является обычной реакцией организма на внедрение инородного тела. Этот бугорочек в определенное время начинает чесаться, краснеть, а спустя еще какое-то время оттуда выходит оставшийся кусочек нити. То есть, если в ране было чисто, нитка никуда не прорастает и не мигрирует. Шелковая нитка через энное количество времени сама запросится наружу (хирургический шел инертен), останется только вытянуть ниточку.. Вглубь организма из кожи и мышц нитка не уйдет в любом случае. Саморассасывающиеся же нити соответственно рассосутся сами.
Другое дело, когда на месте нахождения нити начинается нагноение, воспаление. Это означает, что в свое время швы были наложены без соответствующего соблюдения всех правил, основное из которых — стерильность. Некоторые люди начинают мазать больное место мазями, что может уменьшить воспаление. Для этой цели подойдет лучше всего мазь Левомеколь. Гнойник, образовавшийся под кожей, может прорваться сам, а может и прогрессировать. Поэтому лучше извлечь нить, и это должен сделать специалист.
Лигатурный свищ – это окруженный воспалительным инфильтратом патологический ход в области нерассасывающейся шовной нити, которая использовалась для ушивания тканей в ходе различных оперативных вмешательств. Склонен к рецидивирующему течению. Проявляется наличием уплотнения, в центре которого расположено небольшое отверстие со скудным серозно-гнойным отделяемым. Кожа вокруг очага поражения имеет багрово-синюшную или темную окраску. Лигатурный свищ диагностируется с учетом симптоматики, наличия операции в анамнезе, данных фистулографии, УЗИ. Лечение – выскабливание грануляций и удаление лигатур или иссечение свища.
МКБ-10

Общие сведения
Лигатурный свищ – достаточно распространенное осложнение. Возникает у 5% пациентов, перенесших различные оперативные вмешательства. Достоверно чаще диагностируется после хирургических манипуляций на полых органах брюшной полости и малого таза (условно-асептические операции), что обусловлено повышенной вероятностью инфицирования окружающих тканей даже при строгом соблюдении правил асептики и антисептики. Распространенность данного осложнения после гинекологических вмешательств составляет 8,9%, пластики грыж – 9,5%, операций по поводу язвенной болезни желудка и ДПК – 7,8%. Лигатура может располагаться как поверхностно, так и на значительной глубине. Из-за склонности к рецидивированию патология нередко становится причиной длительной нетрудоспособности. Утяжеляет течение основного заболевания.

Причины
Причиной развития лигатурного свища является реакция отторжения инородного тела – нити, использованной для ушивания глубоких и поверхностных тканей в процессе оперативного вмешательства. Обычно патологические ходы возникают при отторжении нерассасывающихся нитей. Чаще в свищевом ходе обнаруживаются шелковые нити, несколько реже – лавсановые и капроновые. Несмотря на то, что кетгут является рассасывающейся нитью, в литературе есть упоминания о кетгутовых лигатурных свищах. Заболевание практически никогда не вызывается викриловыми или проленовыми нитями. К числу провоцирующих факторов относятся:
- Инфицирование. Патогенные микроорганизмы проникают в область шва в результате нагноения операционной раны, которое может быть обусловлено нестерильностью операционного поля и инструментария, нарушением врачебных рекомендаций, присоединением госпитальной инфекции, изменением реактивности или истощением организма и пр. При нарушении правил стерилизации шовного материала инфекционные агенты могут находиться на нити в момент ушивания тканей.
- Реакция иммунного отторжения. Возникает в ответ на внедрение инородного тела, вероятность появления зависит от индивидуальных иммунологических особенностей. Нить не покрывается капсулой, а становится мишенью для иммунных клеток, которые распознают ее как чужеродный антиген.
- Прошивание полого органа. Наблюдается при случайном захвате всей стенки органа и выходе нити в его просвет. При контакте с нестерильным содержимым органа нить инфицируется, болезнетворные микробы распространяются по всей ее длине и дают начало очагу воспаления.
Патогенез
Обычно со временем вокруг нерассасывающихся нитей образуется слой рубцовой соединительной ткани, нити оказываются заключенными в капсулу. При развитии гнойно-воспалительного процесса инкапсуляции не происходит, вокруг нити формируется абсцесс. В последующем полость гнойника вскрывается в зоне послеоперационного рубца, явления острого воспаления уменьшаются, благодаря постоянному оттоку содержимого. Нить может оставаться на месте или мигрировать по патологическому ходу.
При самостоятельном выходе нити наружу или ее хирургическом удалении причина воспаления исчезает, свищ закрывается. В противном случае воспаление приобретает рецидивирующий характер, может осложняться вторичной инфекцией. Свищи могут быть как одиночными, так и множественными, образовываться в зоне нитей, использованных для ушивания поверхностно расположенных тканей, или в глубине раны, например, в брюшной полости. В последнем случае существует вероятность вовлечения внутренних органов в гнойно-воспалительный процесс.
Симптомы лигатурного свища
Патология может возникать как в раннем, так и в позднем послеоперационном периоде. Иногда свищи образуются через несколько лет после вмешательства. В период формирования абсцесса выявляются локальные и общие признаки гнойного воспаления. Возникают боли, локализация которых определяется расположением инфицированной нити. Может отмечаться слабость, разбитость, повышение температуры. Затем в проекции послеоперационного рубца появляется болезненное уплотнение. Кожа над участком воспаления приобретает багровый или синюшный оттенок. Через несколько дней абсцесс самопроизвольно прорывается. Образуется небольшой свищ, из которого выделяется скудное серозно-гнойное отделяемое. Воспалительные явления уменьшаются, синдром интоксикации исчезает. В последующем свищ обычно периодически закрывается и открывается до момента удаления или самостоятельного отхождения нити.
Осложнения
Наиболее опасным осложнением лигатурного свища является вторичное инфицирование с распространением гнойного процесса. В зависимости от расположения лигатуры возможно образование поверхностных и глубоких абсцессов и затеков, поражение близлежащих органов. При гнойном расплавлении тканей иногда отмечается эвентрация внутренних органов. Вторичный инфекционный процесс, в свою очередь, может осложниться сепсисом. В тяжелых случаях существует риск летального исхода.
Из-за подтекания отделяемого в области наружного отверстия свища нередко развивается дерматит. Мягкие ткани вокруг свища становятся отечными, уплотняются, кожа приобретает багрово-синюшную окраску, со временем образуется участок гиперпигментации, в зоне рубца формируется косметический дефект. При неудачной попытке извлечения глубоко расположенной лигатуры в отдельных случаях наблюдается повреждение окружающих тканей и внутренних органов.
Диагностика
Диагностику и лечение осуществляют специалисты, выполнявшие операцию. Из-за повышенной вероятности образования лигатурных свищей после вмешательств с вскрытием полых органов патологию чаще всего выявляют гинекологи и абдоминальные хирурги, несколько реже – урологи, еще реже – торакальные хирурги, травматологи, нейрохирурги и другие специалисты. Постановка диагноза обычно не вызывает затруднений из-за типичного анамнеза (наличие хирургического вмешательства) и расположения свища в области послеоперационного рубца. Основной задачей становится определение глубины свища и конфигурации свищевого хода, выявление других факторов, влияющих на тактику лечения. Перечень диагностических мероприятий включает:
- Осмотр. Производится в условиях перевязочной. Врач оценивает количество и характер отделяемого, отмечает изменения окружающих тканей, исследует свищевой ход при помощи зажима. При незначительной извитости патологического хода и расположении лигатуры над апоневрозом данная методика обычно не представляет затруднений. Иногда нить удается извлечь во время диагностического исследования. При значительной извитости свищевого хода или его проникновении под апоневроз метод используют с осторожностью, стараясь не нарушить демаркационный вал и не повредить внутренние органы.
- Визуализационные методики. Классическим способом определения глубины и формы свищевого хода является фистулография. Контрастное вещество вводят в свищ, затем выполняют снимки в разных проекциях, на рентгенограммах полости и ходы отображаются в виде участков затемнения. В последние годы с этой же целью иногда назначают УЗИ. Свищевые ходы визуализируются как гипоэхогенные структуры с гиперэхогенным контуром, узлы – как округлые гиперэхогенные структуры.
Лечение лигатурных свищей
На начальном этапе обычно осуществляют перевязки, назначают физиотерапевтические мероприятия, но эффективность консервативных методик невелика, что вынуждает специалистов в области общей хирургии прибегать к инвазивным манипуляциям. Если лигатурная нить не отходит самостоятельно, ее пытаются извлечь с помощью зажима, однако эта методика имеет ряд недостатков, поскольку врачу приходится действовать вслепую, что увеличивает риск развития осложнений. Одномоментно выполняют выскабливание грануляций для лучшего заживления раны.
В специальной литературе встречаются упоминания об извлечении лигатур под контролем УЗИ, что позволяет предотвратить случайную перфорацию стенки патологического хода. При длительном существовании свищей, наличии затеков и свищевых ходов сложной формы, глубоком расположении лигатур производят иссечение свища. Недостатком метода является необходимость проведения масштабного хирургического вмешательства в области рубцово-измененных тканей.
Прогноз и профилактика
Прогноз при лигатурных свищах обычно благоприятный для жизни и условно благоприятный для выздоровления. В большинстве случаев наблюдается выздоровление, однако для устранения патологии нередко требуются повторные открытые манипуляции или оперативные вмешательства. Успешно извлечь лигатуру зажимом удается у 65% пациентов, при этом у 21% больных в последующем наблюдается рецидив. Распространенность гнойно-воспалительных осложнений после иссечения свищевых ходов достигает 30%, 17% пациентов требуются повторные операции.
Профилактика заключается в тщательном обеспечении стерильности при проведении операций, правильной обработке нитей, использовании шовного материала, дающего меньшее количество осложнений, проведении адекватной антибиотикотерапии в послеоперационном периоде. Больным необходимо точно соблюдать рекомендации врача: не снимать повязку, не мочить рану, принимать назначенные препараты и т. д.
1. Поздние гнойные послеоперационные осложнения/ Кузнецов В.Д., Бобовникова Н.В., Михайлов В.Ф., Антонов В.В.// Хирургия. – 1998.- №7.
2. Дифференциальная диагностика лигатурных и иных наружных свищей с использованием ультразвукового сканирования/ Зубов А.Д., Губанов Д.М., Осипов А.Г.// Вестник неотложной и восстановительной медицины. – 2011 – Т. 12, №3.
3. Постгоспитальные послеоперационные осложнения в абдоминальной хирургии/ Хромова В.Н.// Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2011.
4. Диагностика и лечение гнойных лигатурных осложнений/ Кадырбаев Р.В., Алимжанов А.К., Тимашова Е.В., Головня М.А.// Вестник КазНМУ. – 2012.
Читайте также:



