Невыделанная кожа что это такое
Обновлено: 02.05.2024
В современных условиях городской жизни достаточно сложно обойтись без специальных средств и процедур, разработанных для решения косметологических проблем. Слишком уж велико количество факторов, оказывающих негативное влияние, ухудшающих внешний вид и подчеркивающих изменения, возникающие в результате процессов старения. Характерными симптомами, свидетельствующими о том, что настало время более внимательно отнестись к вопросу регулярного ухода, становятся шелушение, потеря эффекта сияния, а также образование морщинок и участков с раздражением. Одним из оснований подобного состояния становится недостаточное содержание влаги. В таких случаях определенно стоит обратить внимание на советы косметологов о том, как восстановить сухую обезвоженную кожу лица, каковы причины дегидратации и что делать в домашних условиях, чтобы сохранить естественную привлекательность.
Общее представление
Обезвоживание эпидермиса относится к категории патологий, возникающих вне зависимости от типа кожного покрова. Подобная аномалия не характеризуется привязкой к возрастным и гендерным критериям и встречается у людей с жирной и комбинированной структурой. Избежать серьезных последствий позволяет своевременная диагностика — для патологии свойственен набор определенных симптомов, проявление которых является поводом для косметологической консультации.

Признаки обезвоженной кожи лица
Симптоматика включает в себя:
- Утрату эластичности и повышение чувствительности к раздражителям.
- Возникновение непреходящего ощущения стянутости, вызывающего дискомфорт.
- Появление мелких, но четко очерченных по контуру морщин.
- Шелушение, зуд и раздражение, усиливающиеся на фоне негативного воздействия.
- Тусклый внешний вид и образование темных кругов под глазами.
Один из простых способов диагностирования, доступный для применения в домашних условиях — щипковый тест, дающий наглядные результаты. Достаточно сжать небольшой участок на теле или лице на несколько секунд, а затем отпустить его, наблюдая за тем, с какой скоростью поверхность вернется в исходное состояние. При обезвоживании кожа становится менее упругой, поэтому на то, чтобы прийти в норму, ей требуется больше времени — как правило, до минуты. Тестирование на разных областях позволяет определить наиболее проблемные зоны, в первую очередь требующие дополнительного увлажнения.

В чем отличие между сухостью и обезвоженностью
Стоит отметить, что недостаточность влаги, обуславливаемая влиянием негативных факторов и сухим кожным покровом, связанным с ее естественным типом — изначально разные понятия. Несмотря на схожесть признаков, фактически это две различные проблемы, требующие дифференцированного подхода к выбору программы по уходу.
В первом случае речь идет о временном изменении, причиной которого становится нехватка воды в организме. При этом баланс масел и других микроэлементов может оставаться в норме, что определяет необходимость тщательного подбора средств для восстановления. Обезвоживание кожи лица, лечение которого требует использования специальных увлажняющих гелей, масок и эмульсий, возможно и в тех случаях, когда изначально наблюдается жирный тип эпидермиса, поэтому важно определить причины патологического состояния.

Что касается естественной сухости — она, как правило, передается по наследству и обуславливается генетическими изменениями, в результате которых железы не вырабатывают достаточное количество кожного сала. Содержание воды при этом остается практически неизменным, а основным проблемным фактором становится недостаточный липидный барьер, из-за которого влага теряется слишком быстро. Симптоматика в целом схожа и характеризуется утратой эластичных функций, повышенной чувствительностью, шелушением, а также риском образования более серьезных патологий. Полностью изменить тип, полученный от рождения, не представляется возможным, поэтому для поддержания привлекательности необходимо использование различных косметических средств, отличающихся повышенным содержанием в составе масел и витаминов.
Причины обезвоживания кожи
Перечень негативных факторов, способствующих возникновению аномального состояния, достаточно обширен. Рассмотрим основные источники появления проблемы.
Несбалансированный рацион питания
Свежие фрукты и овощи, а также блюда из продуктов, содержащих большое количество жирных кислот — в первую очередь из морских и речных обитателей — обязательная составляющая ежедневного меню, отсутствие которой заметно повышает риск развития патологии.

Стрессовый образ жизни
Человеческий организм весьма чувствителен к повышенным нагрузкам. Избыточное употребление кофе и никотина, регулярное недосыпание и стресс, испытываемый во время работы — все это факторы, способные спровоцировать обезвоженность кожи лица.
Неправильный выбор средств
Отдельная проблема — использование очищающей косметики с агрессивными свойствами, например, скрабов, в составе которых присутствуют крупные твердые фракции. Подобные элементы способны повредить эпидермис при чрезмерно интенсивной обработке. Кроме того, следует уделить внимание соответствию выбранного крема или геля биологическим показателям.

Возрастные изменения
Естественный цикл старения неизбежно приводит к снижению упругости, истончению и уязвимости. Если говорить о том, как понять, что кожа лица обезвожена и что делать в подобной ситуации, стоит особо отметить такой признак, как ощущение стянутости после умывания. Эффект, обуславливаемый снижением концентрации коллагеновых клеток, можно устранить с помощью специально подобранных косметологических препаратов и процедур, замедляющих необратимые процессы.
Окружающая среда
И еще один существенный фактор, особенно актуальный для тех, кто большую часть времени проводит на открытом солнце или в офисных помещениях. Влияние ультрафиолетовых лучей, недостаточная влажность кондиционируемого воздуха, загазованность и использование агрессивной бытовой химии — перечень потенциальных источников проблем достаточно разнообразен, поэтому следует с особым вниманием отнестись к советам о том, как ухаживать за обезвоженной кожей лица и помочь ей избежать состояния дегидратации в будущем.

Эффективные средства при обезвоживании
Выбор косметологических препаратов зависит от конкретного случая. Каждый организм индивидуален, что обуславливается разницей биологических параметров и показателей. Основное отличие продуктов космецевтики — проникновение активных компонентов в структуру дермы, обеспечивающее воздействие на негативные факторы. Благодаря этому, продолжительность достигнутого эффекта оказывается выше, а результат — более заметным.
При появлении первичной характерной симптоматики, свидетельствующей о патологических изменениях, стоит в первую очередь проконсультироваться со специалистом. Профессиональный косметолог подробно объяснит, как определить и увлажнить обезвоженную кожу лица изнутри, какие признаки и симптомы характеризуют дегидратированное состояние, и что значит своевременный уход для сохранения естественной внешней привлекательности. К числу универсальных средств, рекомендуемых для восстановления баланса влаги, можно отнести такие варианты, как:
-
эмульсия LNC Cosmetic, создающая эффект увлажнения SPF 50+ и предохраняющая клетки дермы от разрушения на фоне окислительных процессов. регенерирующая плацентарно-гиалуроновая с камелией PlaReceta, подходящая для всех типов, способствующая повторному обретению тонуса и упругости, а также улучшению цвета и избавлению от выраженных морщин. ночная для интенсивного увлажнения Bb Laboratories, разработанная на основе ферментированных лактобактерий и керамидов, дополненных натуральными компонентами, включая яблочный экстракт и сок груши.

Грамотный выбор средств по уходу за обезвоженной кожей лица позволяет быстро устранить негативные проявления и способствует улучшению не только физического, но и психологического состояния.
Что еще помогает при обезвоживании
Для поддержания оптимальных кондиций следует не только полагаться на космецевтику, но и внести определенные изменения в привычный образ жизни. Придерживаться следующих рекомендаций не так сложно, а их положительный эффект определенно стоит приложенных усилий.
Пить больше воды
Пожалуй, самый очевидный и логичный совет в тех случаях, когда мы говорим о причинах и методах лечения сухой обезвоженной кожи лица. Эта привычка хорошо сказывается не только на состоянии дермы, но и на функционировании всего организма.

Принимать прохладный душ
Чем выше температура при водных процедурах — тем приятнее ощущения, однако помимо расслабленности может возникнуть и побочный эффект сухости. Чтобы избежать подобных последствий, рекомендуется либо снизить температуру, либо сократить продолжительность пребывания в душевой.
Приобрести увлажнитель
Как показывают исследования, сухость воздуха в помещении, обуславливаемая работой отопительных приборов или кондиционеров, существенно сказывается внешнем виде. Что делать при появлении признаков обезвоживания кожи лица? Установить дополнительное оборудование, исключающее проблему раз и навсегда.
Скорректировать рацион питания
Ранее мы уже упоминали, что выбор продуктов, включаемых в ежедневное меню, во многом влияет на состояние дермы. Для сохранения упругости и достаточного уровня концентрации влаги требуются жирные кислоты, в том числе — омега-3. Поддержать баланс позволяет регулярное употребление рыбы, орехов, желтков, а также фруктов и овощей.
Отказаться от спиртного
Медицинский факт — злоупотребление алкоголем приводит к негативным изменениям, на фоне которых особо нуждается в уходе комбинированная обезвоженная кожа лица. Положительный результат можно заметить даже после замены крепких напитков или вина на более легкие коктейли, содержащие меньше вредных компонентов.
Сократить количество кофе
Сегодня сложно представить себе день, проведенный без чашки бодрящего эспрессо, ароматного латте или капучино. Однако кофеин также не благоприятствует состоянию дермы — для тех, кто сильно страдает от проблемы обезвоженности, лучшим решением станет выбор в пользу тонизирующих натуральных соков, либо обычной воды.

Пользоваться мягкими скрабами
Сама по себе методика отшелушивания — отличный способ косметического ухода, позволяющий вернуть естественный эффект «сияния». Специальные составы стимулируют обновление клеток, однако в ситуациях, когда стянутость кожи лица после умывания уже стала привычным симптомом, высока вероятность получить обратный результат в виде дополнительного раздражения и зуда. Снижение уровня жесткости помогает добиться желаемого и одновременно свести к минимуму вероятность негативных последствий.
Отказаться от косметики на основе спирта
Салициловая кислота, содержащаяся в тониках и косметических средствах, сушит структуру дермы, ухудшая ее состояние. Это касается и парфюмерии, так что при выборе духов стоит обратить внимание на рецептуры, основанные на масляной составляющей.
Почему обезвоженная кожа лица нуждается в уходе
Мягкое очищение
Для ежедневной очистки следует использовать теплую воду и косметологические составы, не содержащие агрессивных компонентов или ароматизаторов, способных повысить и без того обостренную чувствительность. Не стоит брать обычное мыло — есть вероятность, что оно еще больше нарушит натуральный баланс рН и ослабит барьер, удерживающий влагу.
Увлажнение
Наиболее эффективны с точки зрения скорости достижения желаемого результата гелевые маски, которые можно использовать на ежедневной основе. Оптимальный вариант — применение в вечернее время, чтобы активные ингредиенты выполняли свои функции в период сна и обеспечивали оптимальный внешний вид на следующее утро.

Ретинол
Составы, обогащенные витамином А, стимулируют клеточную регенерацию, способствуя возвращению к нормальному состоянию. Повышение упругости и эластичности становится заметным уже через несколько недель регулярного использования, однако перед тем, как выбрать косметологическое средство, следует уточнить его концентрацию — при избыточном содержании есть вероятность сильного шелушения.
Как увлажнять кожу в зависимости от ее типа
Перечень и специфика повседневных процедур во многом зависят от разновидности структуры кожного покрова. В соответствии с существующей классификацией различают три категории.
Рекомендуем




Сухая
Недостаточно хорошо удерживает влагу, что обуславливает необходимость формирования дополнительной защитной пленки. Применение густых и жирных кремов с увлажняющим эффектом позволяет насытить дерму питательными веществами и создать барьер, защищающий от внешнего воздействия. Рекомендуется обратить внимание на препараты с содержанием масел кокоса, ши или жожоба, тогда как составы на основе чайного дерева лучше на время исключить, поскольку они сильно сушат поверхность.
Нормальная
Проблемы с комбинированной кожей возникают на фоне активного воздействия сопутствующих факторов, так что здесь в первую очередь следует искать причину. Что касается устранения локальных последствий — стоит обратить внимание на увлажняющие средства, содержащие гиалуроновую кислоту, мед или алоэ вера.
Жирная
В разнообразных тематических журналах и статьях, посвященных тому, как выглядит обезвоженная кожа лица, встречаются и фото состояния, возникающего при изначально повышенной жирности. Помимо недостатка влаги, подобная симптоматика характеризуется чрезмерно активной секрецией сальных желез, что усугубляет изначальные проблемы. Оптимальное решение — увлажняющие средства на водной основе, которые сохраняют проходимость пор и в целом переносятся легче, не вызывая побочных негативных реакций.
Подведем итоги
Забота о собственной привлекательности и здоровье должна учитывать множество факторов, определяющих, какие именно процедуры и препараты космецевтики подходят в конкретной ситуации. Лечение обезвоживания кожи лица уже при первых признаках и симптомах позволяет избежать более серьезных последствий и способствует улучшению внешнего вида в кратчайшие сроки.
В чем разница кожи и кожзама? При покупке обуви из кожи всегда возникает вопрос как же отличить натуральную кожу от искусственной? Современные производители часто используются экокожу и другие синтетические материалы, которые по внешнему виду от натуральной кожи отличить очень трудно. Однако даже самый хороший искусственный материал от натуральной замши, нубука или кожи все же отличается. Это касается эксплуатационных качеств, долговечности и простоты чистки. Поэтому вопрос, как отличить кожу от кожзаменителя на обуви, является достаточно важным. Проверенные производители всегда указывают на коробке, подошве и стельке материал изготовления, но недобросовестным производителям такие ярлычки легко подделать, поэтому надо знать простые правила определения натуральной и искусственной кожи.

Как отличить натуральную обувь от искусственной - 7 признаков
Для того чтобы понять, какая обувь из натуральной кожи, обратите внимание на:
- запах кожи: искусственная кожа имеет легкий синтетический запах, натуральная кожа – характерный, выраженный запах, который может быть слабым, едва уловимым или сильным, но приятным;
- натуральная кожа быстро нагревает от тепла и руки, синтетическая – нет;
- у натуральной кожи есть неповторимый естественный рисунок, поры и рельеф будут хаотическими, у искусственной кожи рисунок повторяется (такое правило не касается принтованной кожи и материалов с тиснением);
- натуральная кожа упругая, мягкая, легко восстанавливающая форму при растяжении, ее обратная поверхность немного бархатистая;
- на срезе натуральной кожи видна структура, у кожзама срез гладкий;
- на ярлыках можно увидеть такие обозначения: обычный ромб (искусственный материал) и фигурный ромб в виде стилизованной шкуры (натуральная кожа);
- кожзаменитель при контакте с открытым пламенем загорается, натуральная кожа – нет (это не касается материалов, пропитанных анилином – они горят), однако способ проверки открытым пламенем вряд ли подойдет при выборе обуви в магазине.
Какие виды кожи используются при пошиве обуви и в чём их особенности
В некоторых случаях отличить настоящую кожу от искусственной бывает довольно трудно. Поэтому рекомендуется обратить внимание на ярлыки и маркировку, указываемую на подошве, коробке и обратной стороне ремешков. Таких обозначений обычно три – для подошвы, наружной стороны изделия и внутренней. Также производитель для натуральной кожи может дополнительно писать следующее:
- echtleder (для немецких производителей);
- cuir (указывается на обуви французских брендов);
- vera pelle (для обуви итальянского производства);
- genuine leather (для большей части производителей).
Что лучше выбрать: натуральную обувь или искусственную
Также при покупке надо учитывать тип натуральной кожи, способ ее выделки и качество. Самой дешевой считается свиная кожа, обычно ее применяют для изготовления внутренней части изделий и пошива бюджетных моделей. Бычья кожа жесткая и плотная, она применяется для ботинок, рабочей обуви, изготовления подошвы. Коровья кожа применяется для обуви среднего и высокого ценового сегмента, телячья – для пошива туфель и летних ботинок.
Для обуви премиум-сегмента применяются овечья и козья шкуры. Это мягкий, приятный на ощупь материал с хорошей плотностью и прекрасными эксплуатационными качества. Для изделий этого класса также могут использоваться страусиная, змеиная, крокодиловая кожа. А вот оленья кожа применяется крайне редко из-за своей дороговизны, но ее также можно встретить в магазинах качественной обуви.
Кроме вида кожи надо обратить внимание на ее выделку. Часто в продаже встречается кожа наппа – это мягкая, эластичная шкура крупного рогатого скота. Отличается невысокой стоимостью, хорошими эксплуатационными свойствами, приятным внешним видом.
Сафьян обладает красивым видом, насыщенным оттенком и слабопрожиренной обработкой. Шагрень от сафьяна отличается мелким, очень красивым рисунком поверхности. Велюр получают при помощи хромового дубления и шлифовки особого типа, позволяющей получить красивую поверхность с ворсом «под бархат». Замша имеет более густой ворс. Она плохо впитывает воду и отличается очень привлекательной поверхностью. Нубук – разновидность натурального материала с мелковорсистой поверхностью.
Искусственная кожа, в отличие от натуральной, изготавливается не из шкур, а на основе полимерных материалов. Многокомпонентный композит может имитировать любую поверхность, но его эксплуатационные свойства хуже, такая обувь плохо держит тепло и не выдерживает серьезных механических воздействий.
Меланома кожи, от древнегреческого «melas» (черный) и «oma» (опухоль), агрессивное злокачественное образование, развивающееся в результате необратимого генетического перерождения меланобластов и меланоцитов. Данные клетки продуцируют пигмент меланин и отвечают за цвет кожи, способность к загару и образование невусов (родинок). На протяжении последних десятилетий наблюдается неуклонный рост заболеваемости. Эту тенденцию чаще всего объясняют возросшим воздействием ультрафиолетовых лучей и модой на загар.
Меланома, что это такое?
Меланоциты синтезируют пигменты, отвечающие за окрашивание кожи, цвет глаз, волос. Пигментированные образования, переполненные меланином, называются родинками и могут проявляться в течение всей жизни. Определенные причинные факторы экзогенного (от греч. «exo» — внешнего) и эндогенного («endo» — внутреннего) характера способны вызвать озлокачествление невусов. Вследствие этого, риску развития меланомы подвергаются участки тела, где имеются врожденные или приобретенные невусы: кожа, реже слизистые оболочки и сетчатка глаза. Измененные клетки способны бесконтрольно размножаться и расти, формируя опухоль, метастазируя. Чаще всего, среди доброкачественных «собратьев», обнаруживают одиночное злокачественное новообразование.

Клиническая картина разнообразна. Размеры, очертание, поверхность, пигментация, плотность опухоли варьируются в широких пределах. Любые изменения, происходящие с родинкой, должны насторожить.
Характерные черты
Опухоль меланома, развивающаяся из невуса, отличается продолжительным нарастанием изменений (вплоть до нескольких лет) и последующей агрессивной трансформацией (1-2 месяца). Ранняя самодиагностика и своевременный осмотр у специалиста помогут выявить симптомы меланомы:
- Гладкая зеркальная поверхность, с исчезновением кожных борозд.
- Увеличение размеров, рост по поверхности.
- Неприятные ощущения в области родинки: зуд, покалывание, жжение.
- Сухость, шелушение.
- Изъязвление, кровотечение.
- Признаки воспалительного процесса в области родинки и окружающих ее тканей.
- Появление дочерних образований.
Внезапное появление подкожных уплотнений и узелков также может свидетельствовать о развивающемся заболевании.
Клиническая классификация. Виды меланомы
Меланома проявляется в различных формах, выделяют 3 основных типа:
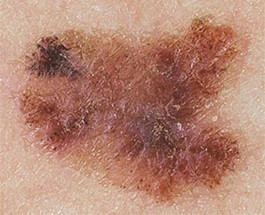
Опухоль меланоцитарного происхождения. Наиболее часто встречающееся заболевание (от 70 до 75% случаев) среди людей европеоидной расы, среднего возраста. Сравнительно небольшая, сложной формы с неровными краями. Окрас неравномерный, рыже-бурый или бурый, с мелкими вкраплениями синюшного оттенка. Новообразование имеет тенденцию к дефекту ткани, сопровождающемуся выделениями (чаще кровянистыми). Рост возможен как по поверхности, так и вглубь. Переход к фазе вертикального роста может занимать месяцы и даже годы.
Как выглядит меланома на фото?
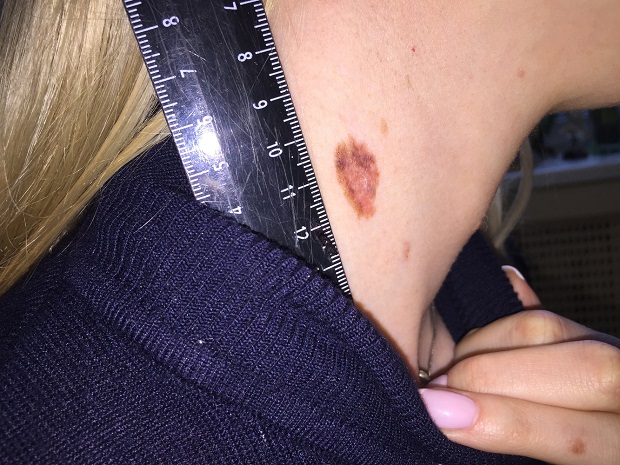
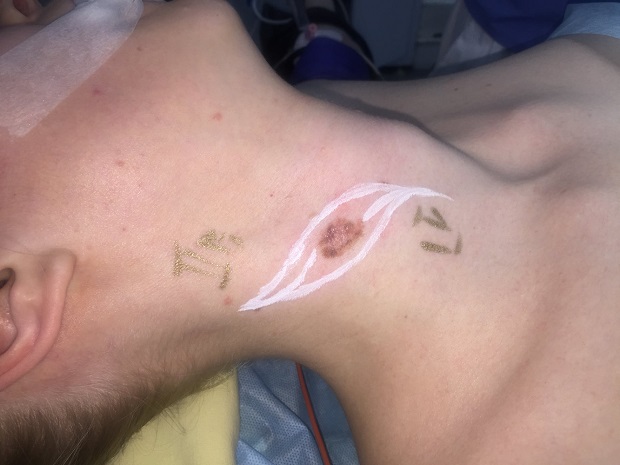
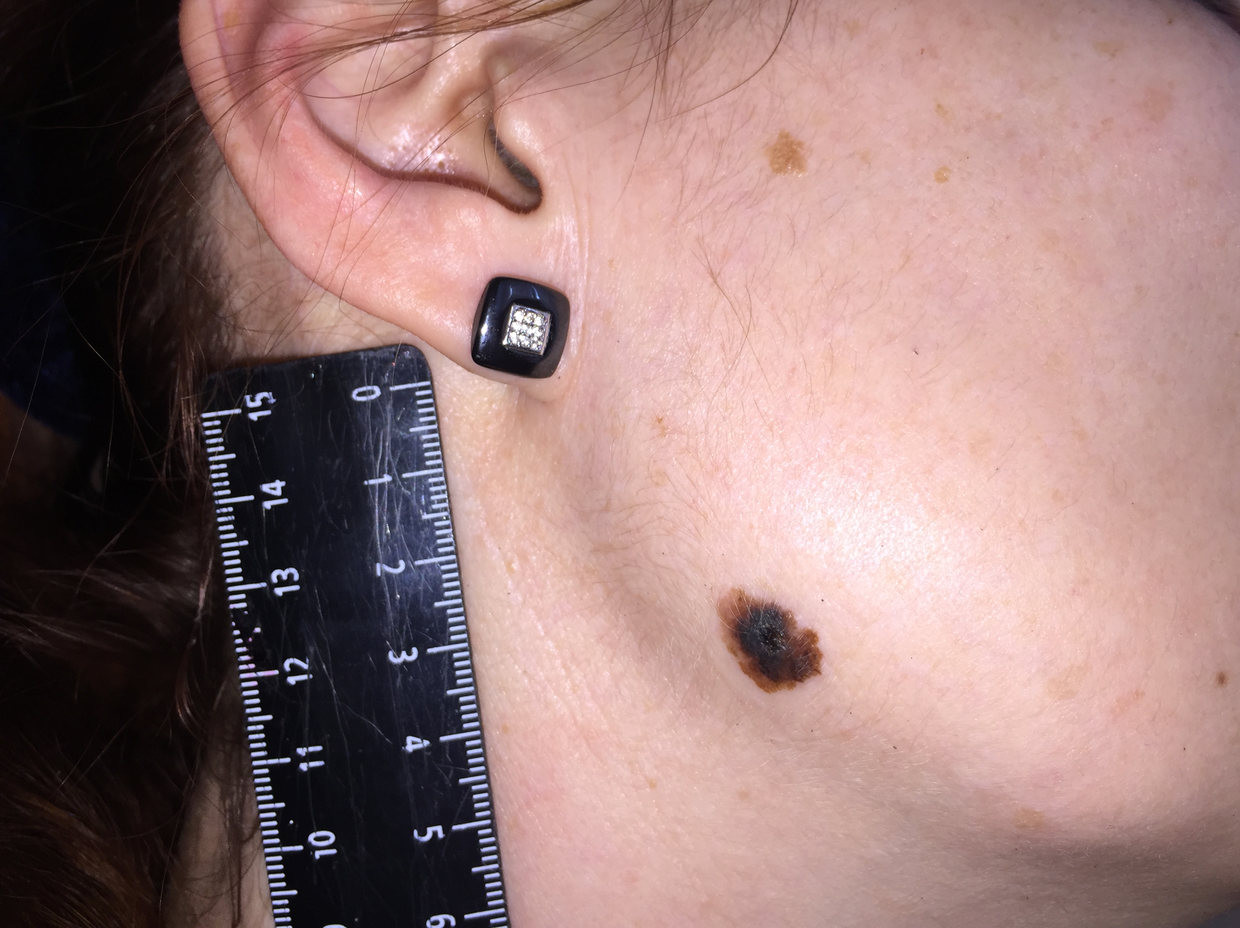
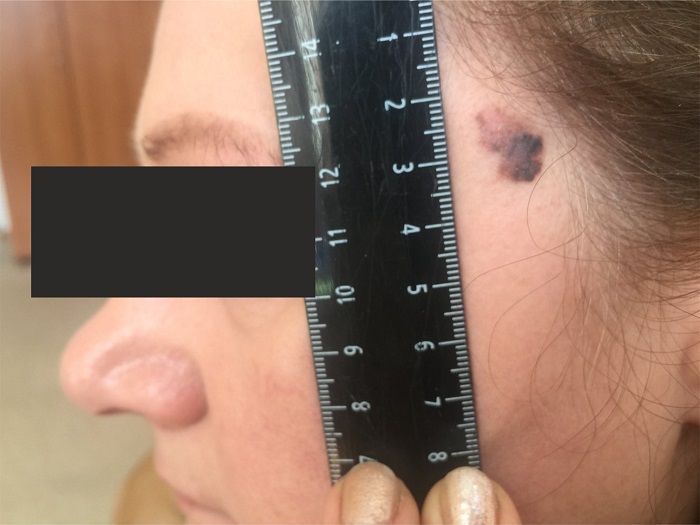
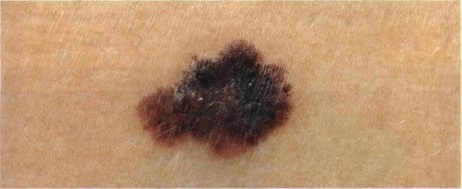
Нодулярное (уменьшительное от лат. «nodus» — узел) образование встречается реже (14-30%). Наиболее агрессивная форма. Рак меланома характеризуется быстрым ростом (от 4 месяцев до 2 лет). Развивается на объективно неизмененной коже без видимых повреждений или из пигментного невуса. Рост вертикальный. Окрас равномерный, темно-синий или черный. В редких случаях подобная опухоль, имеющая сходство с узелком или папулой может быть не пигментированной.
Заболеванию подвержены лица пожилого возраста (после 60 лет) и выявляется в 5-10% случаев. Открытые участки кожного покрова (лицо, шею, руки) захватывают узелки темно-синего, темно- или светло-коричневого цвета диаметром до 3мм. Медленный радиальный рост опухоли в верхних отделах кожи (20 лет и дольше до вертикальной инвазии в глубокие слои дермы) может захватывать волосяные фоликулы.
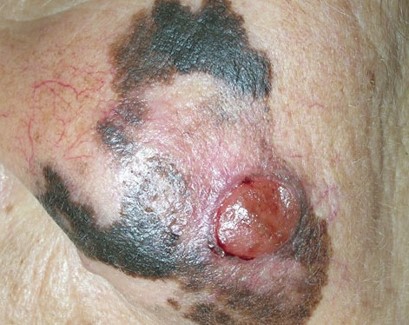
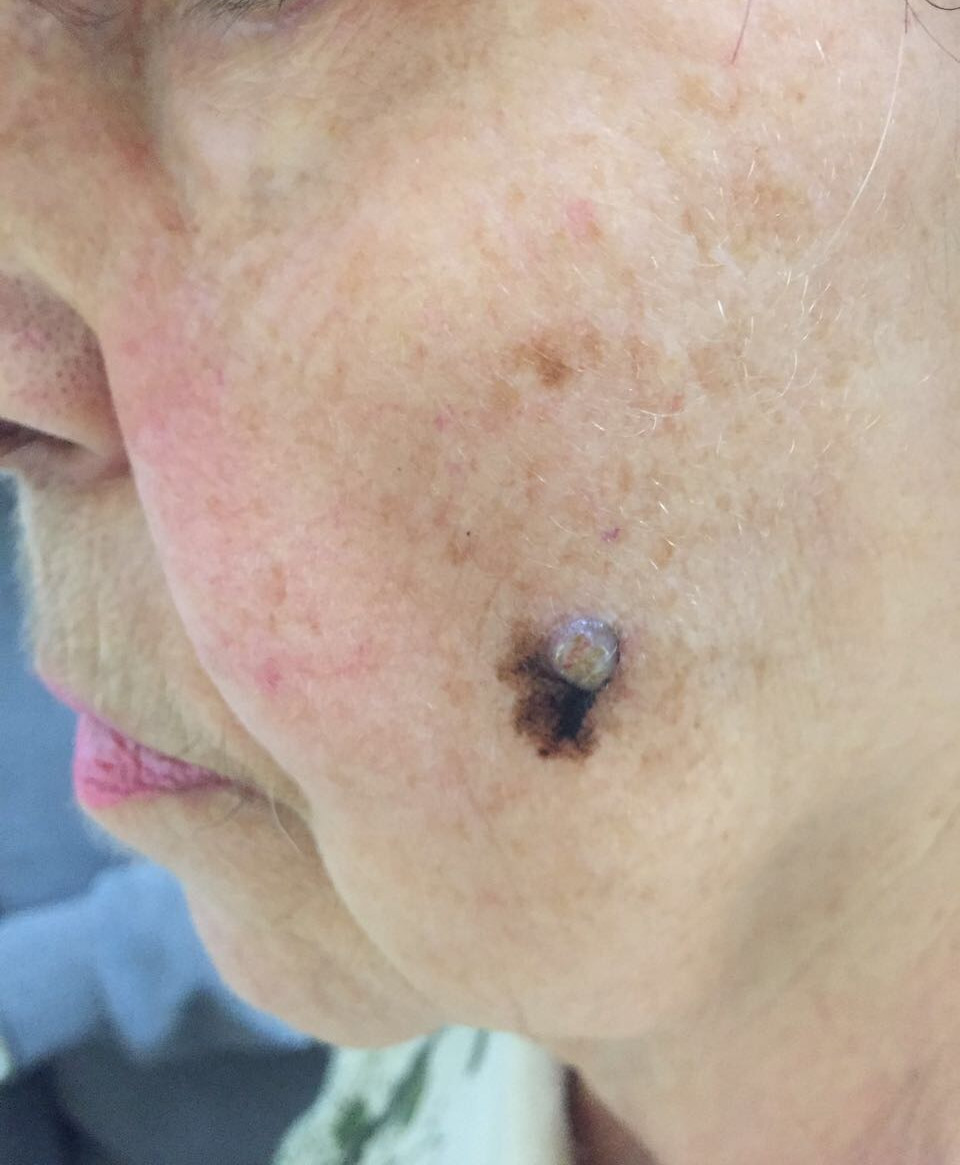
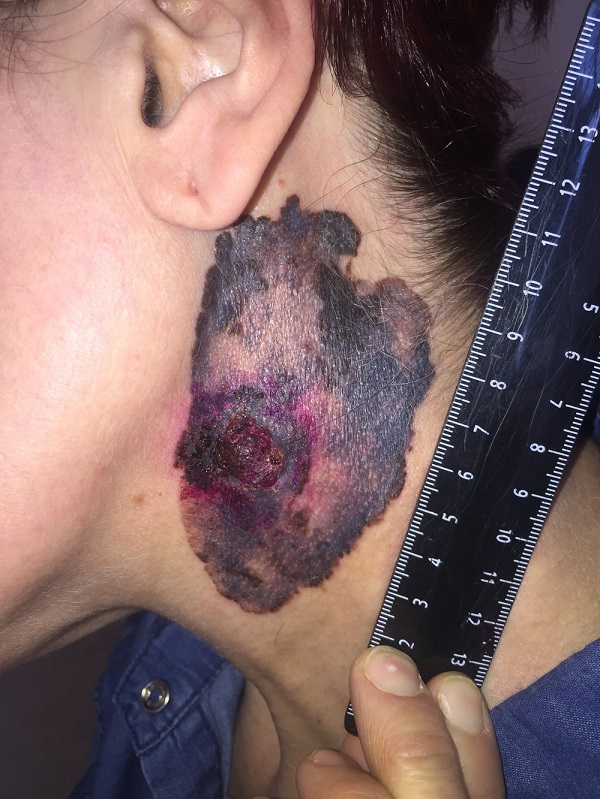
Первые признаки меланомы
Меланома – это приобретение клетками неблагоприятных признаков малигнизации (свойств озлокачествления), выраженное различными симптомами.
Для удобства запоминания признаков меланомы используют правило «ФИГАРО»:
Форма – вздутая над поверхностью;
Изменения – ускоренный рост;
Границы – ажурные, неправильные, изрезанные;
Асимметрия – отсутствие зеркальной схожести двух половинок образования;
Размер – критической величиной считается образование диаметром более, чем 6 мм;
Окраска – неравномерность цвета, включение беспорядочных пятен черного, синего, розового, красного цвета.
В широкой практике также популярен англоязычный вариант, суммирующий основные, наиболее типичные признаки – «правило ABCDE»:
Asymmetry – асимметричность, при которой, если провести воображаемую черту, делящую образование пополам, одна половина не будет похожа на другую.
Border irregularity – край неровный, фестончатый.
Color – цвет, отличный от других пигментных образований. Возможны вкрапления участков синего, белого, красного цветов.
Diameter – диаметр. Любое образование более 6 мм требует дополнительного наблюдения.
Evolution – изменчивость, развитие: плотности, структуры, размера.

Без специальных исследований сложно определить тип невуса, но вовремя замеченные изменения в характере пятна помогут обнаружить озлокачествление.
Диагностика
- Визуальный метод. Осмотр кожных покровов, с использованием «правила злокачественности».
- Физический метод. Пальпация доступных групп лимфоузлов.
- Дерматоскопия. Оптическое неинвазивное поверхностное исследование эпидермиса при помощи специальных приборов, дающих 10-40-кратное увеличение.
- Сиаскопия. Аппаратный спектрофотометрический анализ, заключающийся в интракутантном (глубинном) сканировании образования.





- Рентген.
- УЗИ внутренних органов и регионарных лимфоузлов.
- Биопсия. Возможен как забор образования целиком, так и его части (эксцизионная или инцизионная).
Стадии меланомы
Опухоль имеет несколько стадий развития.
- При нулевой и первой – клетки опухоли располагаются во внешнем слое дермы (локально);
- На второй и третьей – развитие изъязвлений в поражении, распространением на ближайшие лимфоузлы (локально-регионально);
- На четвертой – поражение лимфоузлов, органов, других участков кожи человека (отдаленное метастазирование).
Лечение
- Лечение локальных местных повреждений состоит в своевременном выявлении и хирургическом вмешательстве. Удаление чаще всего проводится под инфильтрационной анестезией. Для иссечения образований большого размера возможно применение общего обезболивания. Помимо злокачественных образований, существует ряд предмеланомных заболеваний, в которых показан хирургический метод.
- Локально-регионарные повреждения. Лечение включает в себя иссечение с увеличенным захватом площади и лимфодиссекцию пораженных лимфатических узлов. Разновидности нерезектабельных, транзиторно метастазирующих опухолей подвергают изолированной регионарной химиоперфузии. В определенных случаях отлично зарекомендовал себя комбинированный подход, с проведением дополнительной терапии, стимулирующей иммунитет.
- Лечение отдаленных метастазов выполняется монорежимной химиотерапией. Определенные виды мутаций подвергаются воздействию прицельных таргетных препаратов.
Меланома. Прогноз выживаемости
Толщина новообразования, глубина инвазии, локализация, наличие изъязвлений и радикальность вмешательства при лечении болезни имеет важное прогностическое значение.
Радикальное воздействие на поверхностные меланомы обеспечивает пятилетнюю выживаемость в 95 процентах заболеваемости. Опухоль с поражением лимфатических узлов снижает этот процент до 40.
Противопоказания
Принадлежность человека к светочувствительному фототипу, большое количество невусов, атипичные родинки, наличие наследственной предрасположенности, иммунных и эндокринных нарушений – дополнительные факторы в пользу внимательного отношения к кожным новообразованиям. Противопоказано:
- Травматизация
- Самодеятельное удаление родинок
- Длительное пребывание под УФ-излучением без средств защиты кожи
Лечение после операции
При локальных стадиях наблюдение проводится в течение 5 лет. 10 лет – при других формах. Этот срок считается достаточным для обнаружения появления рецидива заболевания. Пациент инструктируется о применении соответствующих средств защиты от УФ лучей, в условиях естественного и искусственного излучения.


Авторская публикация:
ГАФТОН ИВАН ГЕОРГИЕВИЧ
врач-онколог
НМИЦ онкологии им Н.Н. Петрова

Фотографии из личного архива:
РАДЖАБОВА ЗАМИРА АХМЕДОВНА
врач-онколог, заведующий хирургическим отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова

Витилиго – это заболевание, при котором на коже лица и тела появляются депигментированные участки белого цвета. Постепенно они становятся больше и сливаются друг с другом. Витилиго не доставляет никаких болезненных ощущений и представляет собой эстетическую проблему. На сегодняшний день не существует высокоэффективного метода лечения витилиго, позволяющего полностью избавиться от белых пятен.
Общие сведения о заболевании
Витилиго – это хроническое дерматологическое заболевание, при котором пигмент меланин на отдельных участках эпидермиса исчезает. Меланоциты – клетки, вырабатывающие меланин – перестают полноценно функционировать, вследствие чего кожа обесцвечивается. Витилиго страдает около 3% населения. Преимущественно поражаются кожные покровы, но также существует витилиго слизистых оболочек. Заразиться витилиго от другого человека невозможно.
Как правило, заболевание проявляется в молодом возрасте, до 40 лет. Патология манифестирует в 10–30 лет. Первоначально пятна имеют небольшой размер, но со временем увеличиваются. Темпы их роста неравномерны. Незначительная часть пятен исчезает в самопроизвольном порядке.
Лицам с витилиго рекомендуется избегать нахождения под открытым солнцем. Поскольку кожа не вырабатывает меланин, можно легко получить солнечный ожог, вплоть до появления волдырей, заполненных жидкостью.
Причины развития
Этиология витилиго остается досконально неизученной. Факторы, предрасполагающие к возникновению белых пятен:
Генетическая предрасположенность. Витилиго имеет сложный механизм наследования, за его развитие ответственны более 54 локуса генов. Прямая наследуемость отмечается примерно у 40% пациентов, но генетический фактор проявляет себя в 80% случаев. Нарушение пигментации, возникшее вследствие определенных сбоев в работе организма, закрепляется генетически и может проявить себя через несколько поколений.
Нейроэндокринные нарушения. Сюда входит сахарный диабет, нарушения работы щитовидной железы и гипофизарно-надпочечниковой системы, дисфункция яичников у женщин.
Занятость на вредном производстве. Если человек в ходе своей работы вынужден постоянно контактировать с агрессивными химическими веществами: фенолом, формальдегидом, детергентами, у него повышается риск профессионального витилиго.
Наличие этих патологий не подразумевает обязательное развитие витилиго, но их сочетание повышает такую вероятность.
Также необходимо принимать во внимание следующие факторы:
использование косметики с некачественным составом.
К появлению витилиго предрасположены люди с дефицитом витамина D и В12.
Как проявляется витилиго

Классический симптом витилиго – появление на коже пятна неравномерной формы с четкими краями, имеющего цвет слоновой кости. Его размер составляет от нескольких миллиметров до нескольких сантиметров. Появлению первого пятна нередко предшествует покраснение кожи и зуд. Цвет здоровой кожи может сохраняться точечно вокруг волосяных фолликулов. Постепенно обесцвечиваются волоски, растущие в зоне пятна витилиго, это явление называется полиоз.
В зависимости от локализации, формы и распространенности, выделяют несколько форм витилиго:
Распространенная (обычная). Самая часто встречаемая форма. Пятна множественные, расположены хаотично, беспорядочно по всему телу, затрагивают лицо.
Акрофациальная. Пятна локализованы на кистях, стопах и лице в зоне глаз, рта и носогубного треугольника. Эта форма практически не встречается у детей.
Универсальная. Пигмент теряет 80–90% всего кожного покрова. Здоровая кожа сохраняется на волосистой части кожи головы, в зоне подмышечных впадин, паховой зоне.
Фокальная (очаговая). Пятна единичные, либо имеют несколько локализованных очагов. Появляются на пальцах, в зоне иннервации тройничного нерва.
Сегментарная. Чаще встречается у детей, чем у взрослых. Витилиго поражает лицо в зоне иннервации тройничного нерва, область груди, шеи, поясницы и крестца.
Пунктирная. Пятна мелкого размера не более 1–2 мм, визуально напоминают конфетти. Располагаются беспорядочно.
Полихромная. Отличается наличием участков гиперпигментации между обесцвеченной и здоровой кожей.
Воспалительная. Встречается редко.Края пятен воспалены, шелушатся и чешутся.
Витилиго слизистых оболочек поражает внутреннюю поверхность полости рта, половой член, вульву у женщин.
Пятна практически никогда не поражают подошвы стоп. У 30 – 40% пациентов отмечается появление преждевременной седины.
Возможные осложнения
На первый взгляд заболевание не представляет опасности, но при неблагоприятном развитии возможны следующие осложнения:
Офтальмологические расстройства. Возможна депигментация радужной оболочки или ее воспаление.
Асептический менингит. При поражении меланоцитов мозговых оболочек может развиться воспаление мозговых оболочек.
Расстройства слуха. Меланоциты участвуют в передаче слуховых раздражителей, поэтому возможны слуховые нарушения.
В клинической практике эти осложнения выявляют редко.
Диагностика
Диагноз устанавливается легко, на основании клинических проявлений заболевания.
Необходимо дифференцировать витилиго от следующих заболеваний:
меланома (злокачественная опухоль кожи);
Если витилиго сложно дифференцировать от перечисленных заболеваний визуально, прибегают к биопсии с последующим гистологическим исследованием взятого материала.
Пациентам рекомендуется сдать общий и биохимический анализ крови, общий анализ мочи, анализ на антитела к тиреоглобулину и тиреоидной пероксидазе, тест на антинуклеарные антитела. Это позволит выявить эндокринные и аутоиммунные нарушения.
Лечение

На сегодняшний день эффективной схемы лечения витилиго не существует. Задача существующих методов терапии – предупреждение появления новых пятен и максимальное уменьшение уже существующих.
Используются следующие препараты:
Топические кортикостероидные средства (местно). Применяются для лечения кожной сыпи, дерматитов. Их используют непрерывно или с периодической отменой. Курс лечения может составлять 2–3 месяца, или 4–6 циклов двухнедельных курсов, перерыв между которыми составляет 2 недели.
Топические ингибиторы кальциневрина (местно). Это новая группа нестероидных средств с противовоспалительным и иммуносупрессивным действием.
Также необходим прием пероральных антиоксидантов, кортикостероидов, аминокислот.
Бороться с витилиго можно и физиотерапевтическими методами:
Узковолновая УФБ-фототерапия. Это фототерапия узкополосным ультрафиолетовым излучением с длиной волны 311 нм. УФ-излучение дает противовоспалительный, антипролиферативный и иммуносупрессивный эффект. Она избирательно действует на структуру кожи и минимизирует побочные эффекты. Противопоказания к процедуре: альбинизм, острые лихорадочные состояния, туберкулез, злокачественные и доброкачественные новообразования.
ПУВА-терапия. Это лечение ультрафиолетом с одновременным применением фотосенсибилизирующих препаратов. Они повышают восприимчивость кожи к ультрафиолету, и облегчают его проникновение в глубокие слои дермы. Именно медикаментозная составляющая – залог успеха ПУВА-терапии. Процедура не подходит пациентам с сердечной, почечной и печеночной недостаточностью.
Селективная фототерапия. Здесь используются средневолновые и длинноволновые лучи, прием сенсибилизаторов не требуется. Начальную дозу облучения определяют, ориентируясь на тип кожи, в дальнейшем ее увеличивают. Курс лечения составляет 20–30 процедур. Целесообразно провести несколько курсов с интервалом в 1–1,5 месяца.
Наиболее подходящий метод физиотерапии рекомендует дерматолог.
Менее распространены хирургические методы лечения:
трансплантация субэпидермального пузыря;
трансплантация кожи с разделенной толщиной;
трансплантация с помощью перфорации;
Для маскировки пятен используют тональные кремы, средства для автозагара. Если наличие витилиго представляет психологическую проблему для пациента, необходимы сеансы психотерапии.
Профилактика
Специальных мер профилактики заболевания не существует. Чтобы остановить распространение пятен и свести к минимуму риск их возникновения следует соблюдать такие рекомендации:
защищать кожу лица и тела от вредного воздействия ультрафиолета;
при нахождении под солнцем использовать солнцезащитный крем с SPF-фактором;
беречь кожу от воздействия травмирующих механических, химических, термических, факторов;
своевременно лечить эндокринные и аутоиммунные заболевания;
максимально исключить стрессовые факторы;
при дефиците полезных веществ в организме принимать минерально-витаминные комплексы.
В 10–15% случаев заболевание регрессирует самостоятельно, но гораздо чаще прогноз по полному избавлению от пятен остается неблагоприятным. При лечении в течение нескольких лет можно добиться уменьшения площади непигментированных участков.
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной Алевтины Алексеевны, педиатра со стажем в 6 лет.
Над статьей доктора Похлебкиной Алевтины Алексеевны работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.

Заболевание широко распространено и часто носит хронический, но доброкачественный характер. Эксфолиативный кератолиз чаще встречается у детей и подростков, реже у взрослых. Нередко его ошибочно принимают за псориаз, экзему или хронический контактный дерматит. У людей с повышенной потливостью рук состояние ухудшается в тёплую погоду и может быть связано с гипергидрозом — усиленным потоотделением [1] .
Ранее эксфолиативный кератолиз называли дисгидротической экземой , и считалось, что заболевание вызвано нарушением работы потовых желёз. Эта связь уже опровергнута, но термин "дисгидротическая экзема" всё ещё используется [2] .
Дисгидротическая экзема, также называемая помфоликсом, может предшествовать эксфолиативному кератолизу. При этом состоянии на пальцах рук, ног, ладонях и подошвах образуются волдыри, наполненные жидкостью, и возникает сильный зуд [2] . Причина дисгидротической экземы неизвестна, но, вероятно, на развитие заболевания влияет множество факторов. В большинстве случаев причину и предрасполагающий фактор выделить невозможно [17] .
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
- трение и контакт с водой[3][6];
- мыло, моющие средства и растворители: химические вещества, содержащиеся в них, могут привести к появлению трещин и пузырей на руках;
- аллергия: продукты питания, загрязнение воздуха и другие вещества могут спровоцировать появление аллергии на коже;
- стресс: может не только вызвать, но и усугубить течение болезни;
- жаркий климат: при тёплой погоде потоотделение усиливается, что может привести к шелушению кожи;
- воздействие солёной воды;
- сухость кожи.
Эксфолиативный кератолиз не связан с дефицитом какого-либо витамина . Встречаются семейные случаи заболевания, однако генетическая роль в развитии эксфолиативного кератолиза изучена недостаточно [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эксфолиативного кератолиза
Эксфолиативный кератолиз часто протекает без выраженных симптомов и проявляется незначительным поражением кожи ладонно-подошвенной области [5] . Отшелушиванию кожи предшествует появление наполненных воздухом пузырей, которые никогда не бывают заполнены жидкостью [3] . В некоторых случаях заболевание начинается только с очагового шелушения кожи, без образования пузырей.
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.

Участки слущенного эпителия теряют защитную функцию, становятся красными, сухими и покрываются трещинками. Шелушению может предшествовать небольшой зуд или жжение, в некоторых случаях область слущенного эпителия становится болезненной [3] .
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Также в эпидермисе содержатся корнеодесмосомы — белковые структуры, которые соединяют кератиноциты в сеть. В верхнем роговом слое кожи количество таких структур обычно уменьшается. Это нормальный физиологический процесс. Он называется десквамацией. Благодаря нему клетки кожи отшелушиваются, при этом поддерживается постоянная толщина рогового слоя [8] .

Исследование 24 пациентов с эксфолиативным кератолизом показало, что заболевание может возникать из-за дисбаланса активности ферментов, участвующих в процессе десквамации, особенно на коже ладоней [3] .
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к "другим эксфолиативным состояниям".
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые "медовые корочки". При этом может возникать зуд.

Диагностика эксфолиативного кератолиза
Диагноз "эксфолиативный кератолиз" ставится на основании данных клинического обследования и сбора анамнеза [15] . Некоторые пациенты отмечают, что состояние усугубляется после воздействия химических или физических раздражителей, таких как вода, мыло и моющие средства. Другие ассоциируют шелушение кожи с повышенным потоотделением.
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Патч-тесты , оценивающие потенциальную контактную аллергию , при эксфолиативном кератолизе отрицательны.
Дифференциальную диагностику проводят со следующими заболеваниями:
- различные формы дерматита рук, включая контактный дерматит, — для него характерен зуд, воздействие провоцирующих факторов в анамнезе, положительный ответ на гормональные мази;
- дисгидроз — сопровождается зудом, появлением трещин и везикул, наполненных жидкостью; — бляшки с чёткими границами бордово-красного цвета, выступающие над поверхностью кожи;
- дерматофития рук — изменение ногтей на руках и ногах, положительный ответ на противогрибковые препараты, не всегда симметричное поражение;
- простой буллёзный эпидермолиз — пузыри на разных участках кожи младенцев, возникающие после трения;
- ограниченный ладонный гипокератоз — редкое состояние, характеризуется центральной розовой областью с тонкой кожей на ладонях или подошвах стопы, по краям резкий переход к нормальной коже;
- пальмоплантарная кератодерма — возникает на коже стоп и кистей, характеризуется выраженным утолщением кожи [11] ;
- синдром акрального шелушения кожи — генетическое заболевание с пожизненным отслаиванием кожи.
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Активное увлажнение кожи — важный, безопасный и эффективный метод лечения [10] . Наиболее подходящим способом для большинства пациентов являются кератолитические кремы, содержащие мочевину, молочную кислоту, лактат аммония или салициловую кислоту. Кремы с мочевиной увлажняют кожу и предотвращают её сухость. Кремы могут содержать мочевину 20 % или 40 %, 12 % лактата аммония, 6 % салициловой кислоты и 12 % молочной кислоты. Любой из них применяют до двух раз в день.

Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
В некоторых исследованиях упоминается использование фотохимиотерапии с псораленом и ультрафиолетовым светом (PUVA), но только при тяжёлых случаях, так как риски этой терапии превышают пользу [9] .
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Возможные побочные эффекты PUVA-терапии: покраснение кожи вплоть образования пузырей, зуд; к редкими побочными эффектам относятся головная боль, головокружение, учащённое сердцебиение и слабость [4] .
Также в литературе встречаются данные о лечении эксфолиативного кератолиза ацитретином [7] [14] . Но для рутинного применения ацитретина в качестве лечения кератолиза информации пока недостаточно. Ацитретин — это производное витамина А, которым лечат псориаз.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Иногда кератолиз приобретает хронический характер и длится много лет подряд. В таком случае заболевание трудно поддаётся лечению. С возрастом эксфолиативный кератолиз возникает реже [2] .
Меры профилактики:
- избегать веществ, которые способствуют шелушению, например растворителей, антибактериального мыла и некоторых тканей;
- соблюдать гигиену рук и ног с частой стрижкой ногтей — это поможет избежать вторичного инфицирования;
- использовать перчатки при контакте с химическими веществами;
- наносить увлажняющие кремы для рук, особенно полезны кремы, содержащие мочевину, молочную кислоту или силикон.

Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.
Читайте также:

