Не рассасываются рубцы после операций паховой грыжи
Обновлено: 02.05.2024
Врач –интерн
хирургического отделения №1
Шкатуло М.К.
Грыжи передней брюшной стенки входят в число наиболее распространенных заболеваний человека. Они встречаются у 6-7% всех мужчин и у 2,5% женщин нашей планеты. Причем 70-80% всех грыж составляют паховые. За последние 40 лет предложено более 50 новых способов герниопластики, а общее число методов и модификаций устранения паховых грыж превысило 300 способов. Тем не менее, послеоперационные осложнения паховых грыж, первично оперированных в общехирургическом стационаре остаются нерешенной проблемой, влияющей на качество жизни пациента.
Все осложнения можно разделить на две большие группы:
ОБЩИЕ
МЕСТНЫЕ
- расстройства сердечной деятельности, дыхания, тромбозы крупных венозных стволов, ТЭЛА и др.
интраоперационные
послеоперационные
- кровотечение
- повреждение паренхиматозного или полого органа
- повреждение нерва (попадание нерва в шов или захват его скобкой при фиксации сетки)
ранние
( в течение 3-х суток после оперативного вмешательства)
поздние
- нагноения послеоперационной раны
- геморрагии
- гематомы
- серомы
- воспалительные инфильтраты
- отек яичка и мошонки
- орхиты
- острая невралгия
- парастезии
- атония мочевого пузыря
- парез кишечника
- гнойные и лигатурные свищи
- хроническая невралгия
- водянка яичка
- орхоэпидидимиты
- рецидив
Общие осложнения.
Общие осложнения регистрируются крайне редко — менее 1% от всех случаев. Как правило им подвержены люди пожилого возраста, у которых имеет место сопутствующая патология.
Поэтому при подготовке к плановой операции пациенту обязательно необходимо пройти осмотр у терапевта для того, чтобы скорректировать хроническую патологию.
Осложнения со стороны органов дыхания (пневмонии, бронхиты) можно объяснить ухудшением вентиляции легких при поверхностном дыхании, которое вызвано болью в брюшной стенке и высоким стоянием диафрагмы в результате послеоперационного метеоризма. Одним из важных способов профилактики данных заболеваний в послеоперационном периоде является адекватное обезболивание во время операции и в первые 3-5 дней после нее, хороший уход за пациентом, дыхательная гимнастика.
Тромбозы чаще возникают в венах нижних конечностей и нередко бывают источником эмболий, в частности эмболии легочной артерии. С целью профилактики данного осложнения в предоперационном периоде необходимо сдать коагулограмму — анализ крови, направленный на оценку состояния системы гемостаза (свертывания крови). При необходимости - пройти курс лечения антикоагулянтами. Раннее вставание, лечебная гимнастика, употребление достаточного количества жидкости (либо парентеральное введение) для борьбы с обезвоживанием также являются действенными профилактическими мероприятиями.
Интраоперационные осложнения.
К интраоперационным осложнениям относят непосредственное повреждение структур паховой области: пересечение сосудов, повреждение семявыносящего протока, нервов и их ветвей, кишки или мочевого пузыря.
Ранние послеоперационные осложнения.
Ранние послеоперационные осложнения в большинстве своем представлены осложнениями со стороны операционной раны: кровотечение, гематома, инфильтрат, нагноение раны, расхождение краев раны с выпадением внутренностей (эвентрация).
- Кровотечение. К данному осложнению предрасположены пациенты, которые имеют отклонения в работе системы свертывания крови (при таких болезнях как гемофилия, геморрагические диатезы и т.д.). Причиной кровотечений может стать соскальзывание лигатуры/скобки/клипсы с крупного сосуда, кровотечение из сосудов, которые не кровоточили во время операции в связи с шоком или анемией, кровотечение из кровеносного сосуда, разрушенного гнойно-септическим процессом.
- Гематома — скопление в тканях крови. Иногда помимо описанных выше факторов, причиной кровотечений могут стать слишком тугие сдавливающие повязки и злоупотребление холодными компрессами. Небольшие послеоперационные гематомы под влиянием тепла обычно вскоре рассасываются. При замедленном рассасывании или большой гематоме, вызывающей сдавление тканей, показано эвакуация крови путем пункции. В случае нагноения гематомы и неэффективности пункции с эвакуацией содержимого и введением антибиотиков показаны вскрытие, опорожнение и дренирование полости.
- Инфильтраты клинически проявляются образованием воспалительного уплотнения тканей с покраснением кожи и болезненностью при пальпации. Иногда отмечается локальное или общее повышение температуры. Причина развития патологии — инфицирование и травматизация тканей. Возникновению инфильтра так же способствует нарушение кровообращения в области вмешательства и сниженная сопротивляемость инфекциям в послеоперационном периоде. Инфильтрат опасен остановкой затягивания послеоперационной раны и ее нагноением, поэтому сразу при его обнаружении назначается антибиотикотерапия. Помимо нагноения, инфильтрат может рассасываться, склерозироваться или заживать с образованием рубца.
- Отек семенного канатика, мошонки и водянки яичка встречается у 3–22% пациентов. Причиной их является сдавление семенного канатика, в результате - нарушение кровообращения, что приводит к атрофии яичка и мужскому бесплодию у 1–5% и нарушениям половой функции у мужчин репродуктивного возраста.
- Болевой синдром. Остается одним из самых частых осложнений операций по поводу паховых грыж. Возникновение дискомфорта, болей различной интенсивности в области послеоперационной раны могут быть связаны с непосредственным повреждением нерва, натяжением тканей при аутопластиках, реакцией организма на инородный предмет, являться следствием врастания соединительной ткани в сетку. Немаловажными факторами, влияющими на развитие болевого синдрома в послеоперационном периоде является длительность операции, боязнь боли, наличие предоперационной боли. Профилактикой перехода острой невралгии в хронический болевой синдром является адекватное обезболивание в раннем послеоперационном периоде, своевременно и правильно начатая физическая нагрузка, ношение бандажа.
-Парез кишечника, атония мочевого пузыря, как правило, являются стрессовой реакцией организма на оперативное вмешательство и не требуют какого-либо специального лечения. Также нарушение тонуса кишечника и не способность помочиться могут быть связаны с тем, что пациент не привык физиологически отправляться лежа. Поэтому при отсутствии особых противопоказаний следует разрешить пациенту присаживаться или даже вставать. В случае невозможности самостоятельного мочеиспускания показана катетеризация мочевого пузыря. С целью улучшения функции кишечника пациенту дают стимулирующие препараты, опорожняют прямую кишку с помощью клизмы.
Поздние послеоперационные осложнения.
Лигатурный свищ – это окруженный воспалительным инфильтратом патологический ход в области не рассасывающейся шовной нити, которая использовалась для ушивания тканей. Наиболее частыми причинами возникновения являются инфицирование области шва либо реакция отторжения, которая возникает в ответ на внедрение инородного тела, вероятность появления которой зависит от индивидуальных иммунологических особенностей организма.
Наиболее грозное осложнение герниопластик - это рецидив паховой грыжи. Возникновение данного осложнения зависит от большого количества факторов: правильность выбора методики пластики, миграция сетки (при плохой фиксации и недостатке размера вследствие сокращения импланта в течение года на 20–30%), возраст пациента (с возрастом ткани подвергаются деструкции, становясь дряблыми, менее эластичными и структурными), физические нагрузки, выполняемые пациентов в послеоперационном периоде (слишком ранние, неадекватные), сопутствующая патология (сильный кашель, запоры, аденома простаты), опыт и квалификация хирурга, осложнения со стороны раны в раннем послеоперационном периоде.
Профилактика рецидива включает в себя:
1) Целесообразность и адекватность физических нагрузок. В первые 10-20 дней после операции нагрузки исключаются. Потом начинаются занятия лечебной физкультурой, но интенсивных занятий спортом следует избегать. Также запрещено поднимать тяжести (весом более 4-5 кг).
2) Отказ от вредных привычек.
3) Ношение лечебного бандажа, что позволяет снизить нагрузку на мышцы брюшного пресса и не допустить растяжения мышц. Бандаж равномерно распределяет нагрузку, уменьшает давление на проблемную зону, и рубцы заживают быстрее.
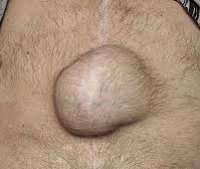
Послеоперационная грыжа характеризуется выходом внутренних органов (кишечника, большого сальника) через дефекты в области хирургического рубца за пределы брюшной стенки. Послеоперационная грыжа определяется в виде опухолевидного выпячивания в зоне послеоперационного рубца, сопровождается болью в животе, при ущемлении - тошнотой, рвотой, отсутствием стула и отхождения газов. Диагностика послеоперационной грыжи включает осмотр хирурга, выполнение рентгенографии желудка, ЭГДС, герниографии, УЗИ брюшной полости и грыжевого выпячивания, КТ органов брюшной полости. Выявление послеоперационной грыжи требует проведения герниопластики с использованием местных тканей или синтетических протезов.

Общие сведения
Послеоперационные грыжи (рубцовые грыжи, грыжи рубца, вентральные грыжи) развиваются в ранние или отдаленные сроки после операций. Частота образования послеоперационных грыж после вмешательств на брюшной полости в оперативной гастроэнтерологии составляет 6-10%. Среди других грыж брюшной полости на долю послеоперационных дефектов приходится до 20–22%.
Послеоперационные грыжи появляются в тех анатомических областях, где проводились типовые операционные разрезы, обеспечивающие доступ к органам брюшной полости: в области белой линии живота (после верхней или нижней срединной лапаротомии), правой подвздошной области (после операций на слепой кишке, аппендэктомии), области пупка, правом подреберье (после холецистэктомии, резекции печени), левом подреберье (после операций на селезенке), боковой поясничной области (после операций на почках и мочеточниках), надлобковой области (после гинекологических и урологических операций).

Причины
В большинстве случаев послеоперационной грыжей осложняются хирургические вмешательства, проводимые в экстренном порядке. Такие ситуации исключают возможность проведения адекватной предоперационной подготовки органов ЖКТ, что после операции приводит к нарушению моторики кишечника (метеоризму, замедлению пассажа кишечных масс), повышению внутрибрюшного давления, ухудшению дыхательной функции, кашлю и в итоге – к ухудшению условий для формирования послеоперационного рубца.
Определенную роль в образовании послеоперационной грыжи играют дефекты операционной техники и послеоперационные осложнения – использование некачественного шовного материала, чрезмерное натяжение местных тканей, воспаление, гематомы, нагноение, расхождение швов. Часто послеоперационные грыжи формируются после длительной тампонады или дренирования брюшной полости.
Послеоперационные грыжи нередко образуются при нарушениях режима самим пациентом: повышенной физической нагрузке после операции, несоблюдении рекомендуемой диеты, отказе от ношения бандажа и др. Появление послеоперационных грыж нередко связано с общей ослабленностью, рвотой, развитием пневмонии или бронхита в послеоперационном периоде, запорами, беременностью и родами, ожирением, сахарным диабетом, системными заболеваниями, сопровождающимися изменением структуры соединительной ткани.
Послеоперационными грыжами могут осложняться практически любые операции на брюшной полости. Наиболее часто послеоперационные грыжи образуются после операций по поводу прободной язвы желудка, калькулезного холецистита, аппендицита, кишечной непроходимости, перитонита, пупочной грыжи или грыжи белой линии живота, кисты яичника, миомы матки, проникающих ранений брюшной полости и др.
Классификация
По анатомотопографическому делению в хирургии различают медиальные послеоперационные грыжи (срединные, верхние срединные и нижние срединные) и латеральные (верхние боковые, нижние боковые – лево- и правосторонние). По величине послеоперационного дефекта грыжи могут быть малыми (не изменяющими конфигурацию живота), средними (занимающими часть отдельной области брюшной стенки), обширными (занимающими отдельную область брюшной стенки), гигантскими (занимающими 2-3 и более областей).
Также послеоперационные грыжи делятся на вправимые и невправимые, одно- и многокамерные. Отдельно рассматриваются рецидивные послеоперационные грыжи, в т. ч. и многократно рецидивирующие. Все обозначенные критерии учитываются при выборе способов устранения послеоперационных грыж.
Симптомы послеоперационной грыжи
Основным проявлением грыжи служит появление выпячивания по линии послеоперационного рубца и по его сторонам. На ранних стадиях послеоперационные грыжи являются вправимыми и не доставляют болевых ощущений. Болезненность и увеличение опухолевидного выпячивания появляется при резких движениях, натуживании, подъеме тяжестей. При этом в горизонтальном положении грыжа уменьшается или легко вправляется.
В дальнейшем боль в животе становится постоянной, иногда приобретает схваткообразный характер. Среди других симптомов послеоперационной грыжи отмечаются вздутие кишечника, запоры, отрыжка, тошнота, снижение активности. При грыжах, расположенных над лобком, могут отмечаться дизурические расстройства. В области грыжевого выпячивания на передней брюшной стенке развивается раздражение и воспалительные изменения кожи.
Послеоперационные грыжи могут осложняться копростазом, ущемлением, перфорацией, частичной или полной спаечной кишечной непроходимостью. При осложненном развитии послеоперационной грыжи отмечается быстрое нарастание боли в животе; появляются тошнота и рвота, кровь в испражнениях или задержка стула и газов. Грыжевое выпячивание становится невправимым в положении лежа на спине.
Диагностика послеоперационной грыжи
При осмотре грыжа определяется как несимметричное выбухание в области послеоперационного рубца. В вертикальном положении, при натуживании пациента или покашливании размеры опухолевидного выпячивания увеличиваются. Иногда через растянутый и истонченный рубец определяется перистальтика кишечных петель, шум плеска и урчание.
С помощью УЗИ брюшной полости и грыжевого выпячивания удается получить данные о форме и размерах грыжи, наличии или отсутствии спаечных процессов в брюшной полости, изменений в мышечно-апоневротических структурах брюшной стенки и др.
В процессе комплексного рентгенологического обследования (обзорная рентгенография брюшной полости, рентгенография желудка, рентгенография пассажа бария по кишечнику, ирригоскопия, герниография) уточняется функциональное состояние ЖКТ, отношение внутренних органов к послеоперационной грыже, наличие спаек. Для уточнения необходимых параметров послеоперационной грыжи и определения методов ее устранения может потребоваться проведение МСКТ или МРТ органов брюшной полости, эзофагогастродуоденоскопии, колоноскопии.

КТ органов брюшной полости. Постоперационная инцизионная грыжа передней брюшной стенки справа, содержащая часть толстой кишки
Лечение послеоперационной грыжи
Консервативная тактика при послеоперационных грыжах допустима только в случае наличия весомых противопоказаний к хирургическому вмешательству. В этих ситуациях рекомендуется соблюдение диеты, исключение физических нагрузок, борьба с запорами, ношение поддерживающего бандажа.
Радикальное избавление от послеоперационной грыжи может быть произведено только хирургическим способом – с помощью герниопластики. Метод герниопластики послеоперационной грыжи избирается, исходя из локализации и величины выпячивания, наличия спаечных процессов между органами брюшной полости и грыжевым мешком.
При небольших и неосложненных послеоперационных дефектах (менее 5 см) может быть выполнено простое ушивание апоневроза, т. е. пластика передней брюшной стенки местными тканями. Средние, обширные, гигантские, длительно существующие и осложненные послеоперационные грыжи требуют укрытия дефекта апоневроза с помощью синтетического протеза (герниопластика с установкой сетчатого протеза). При этом используются различные способы установки сетчатой системы по отношению к анатомическим структурам брюшной полости. В этих случаях нередко требуется разделение спаек, рассечение рубцов; при ущемлении послеоперационной грыжи - резекция кишки и сальника.
Прогноз и профилактика
Послеоперационные грыжи, даже при отсутствии осложнений, приводят к снижению физической и трудовой активности, косметическому дефекту, ухудшению качества жизни. Ущемление послеоперационной грыжи довольно часто (в 8,8% случаев) приводит к летальному исходу. После хирургического устранения послеоперационной грыжи (за исключением случаев многократного рецидивирования) прогноз удовлетворительный.
Профилактика послеоперационных грыж требует от хирурга выбора правильного физиологичного оперативного доступа при различных видах вмешательств, соблюдения тщательной асептики на всех этапах операции, использования качественного шовного материала, адекватной предоперационной подготовки и ведения больного после операции.
В постоперационном периоде от пациента требуется неукоснительное выполнение рекомендаций по питанию, ношению бандажа, физической активности, нормализации веса, ограничению физических нагрузок, регулярному опорожнению кишечника.
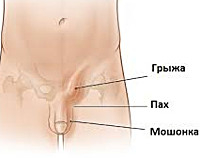
Рецидивная паховая грыжа — повторный выход органов брюшной полости через паховый канал после ранее выполненной герниопластики. Проявляется наличием выпячивания в области постгерниопластического рубца, тянущими болями в паху, дискомфортом при ходьбе, диспепсическими и дизурическими расстройствами. Диагностируется с помощью физикального осмотра, герниографии, сонографии пахового канала, МРТ области паха. Для лечения рекомендованы ненатяжные методы открытой и эндохирургической герниопластики. В редких случаях неблагоприятного течения заболевания у пожилых пациентов паховый канал ликвидируется.
МКБ-10
Общие сведения
Рецидивное грыжеобразование — одно из наиболее частых осложнений паховых герниопластических операций. При использовании натяжных методов грыжесечения рецидив болезни возникает у 15-30% пациентов, переход на протезирующие техники позволил уменьшить этот показатель до 1-5%. Заболеванию более подвержены мужчины, что связано с большей распространенностью первичных грыж паха у представителей мужского пола и анатомическими особенностями строения их пахового канала. В полость грыжевого мешка рецидивного выпячивания обычно попадает петля тонкого кишечника, большой сальник, реже — мочевой пузырь, слепая, сигмовидная, нисходящая ободочная кишка, мочеточник, почка, у женщин — яичник, матка. Актуальность своевременной диагностики заболевания обусловлена риском ущемления.

Причины рецидивной паховой грыжи
Повторному образованию грыжевого выпячивания в паху способствуют технические нюансы предыдущей герниопластики, течение послеоперационного периода, индивидуальные особенности пациента. Специалисты в сфере герниологии, общей хирургии, гастроэнтерологии связывают формирование рецидивной грыжи с наличием таких этиологических факторов, как:
- Врачебные ошибки. Рецидивное грыжеобразование чаще всего вызвано неправильным выбором метода грыжесечения без достаточного учета анатомических особенностей строения пахового канала, срока существования дефекта, преморбидных особенностей пациента. Причиной повторной грыжи также могут стать нарушения техники операции, приводящие к неверному сопоставлению или натяжению сшиваемых тканей.
- Особенности послеоперационного периода. Вероятность расхождения швов, возникновения других видов несостоятельности стенок пахового канала после выполненного грыжесечения возрастает при развитии гнойно-воспалительного раневого процесса. Нормальному течению восстановительного периода препятствуют ранние нагрузки — поднятие тяжелых грузов, интенсивные занятия спортом с напряжением брюшного пресса.
- Реакция на установленный аллотрансплантат. Рецидивные грыжи при протезирующих методах пахового грыжесечения диагностируются редко, однако возрастающая популярность метода привела к увеличению общего количества таких осложнений. Повторное грыжевое выпячивание образуется при хроническом воспалении в зоне фиксации синтетического протеза к тканям или возникновении аутоиммунной реакции на материал имплантата.
- Сохранение предпосылок к грыжевой болезни. При наличии причин, спровоцировавших развитие первичной паховой грыжи, вероятен поздний рецидив. В группу риска входят больные пожилого возраста, астенического телосложения, страдающие заболеваниями, при которых повышается абдоминальное давление (запорами, аденомой предстательной железы, стриктурами уретры, бронхолегочной патологией с упорным кашлем).
По данным наблюдений, важную роль в формировании рецидивной грыжи играет наличие у пациента врожденной системной дисплазии соединительной ткани. Среди больных с повторным грыжеобразованием у 45-47% выявляются двухсторонние паховые грыжи, грыжевые выпячивания другой локализации (пупочные, бедренные, пищеводного отверстия диафрагмы). 19-20% пациентов страдает варикозной болезнью нижних конечностей, 3,5-4% — пролапсом митрального клапана, до 5% — дивертикулами мочевого пузыря, дивертикулезом тонкого кишечника. У 7-8% больных обнаруживаются стрии на коже.
Патогенез
Механизм формирования рецидивной паховой грыжи зависит от использованного ранее способа грыжесечения. При натяжных методах герниопластики разрушению восстановленных тканей обычно способствует прорезывание лигатурами. Патогенез грыжевого рецидива после пластики пахового канала с помощью синтетического имплантата основан на смещении протеза или его отрыве от точек фиксации. Выбор техники для укрепления передней стенки канала при слабости задней, недостаточное ушивание поперечной фасции, использование для пластики разволокненного апоневроза абдоминальных мышц, оставление широкого пахового промежутка, другие тактические и технические ошибки при выполнении различных видов герниопластики способствуют повторному грыжеобразованию с формированием нового грыжевого мешка в наиболее ослабленной зоне канала.
Классификация
Рецидивные грыжевые выпячивания паха принадлежат к категории приобретенных, отнесены к типу IV современной систематизации паховых грыж. На основании особенностей анатомического прохождения через структуры пахового канала выделяют прямые (IVa), косые (IVb), бедренные (IVc), комбинированные (IVd) повторные грыжи. Как и другие грыжевые образования, они могут быть вправимыми и невправимыми, неосложненными и осложненными. С учетом механизма грыжеобразования различают следующие виды рецидивных грыж по их локализации внутри пахового канала:
- Латеральный рецидив. Грыжевой дефект расположен рядом с глубоким паховым кольцом. Рецидивное грыжеобразование обусловлено нарушением техники обшивания семенного канатика.
- Срединный рецидив. Грыжа выходит в паховый канал в его средней части. Рецидивирование связано с разволокнением апоневроза или расхождением швов между ним и пупартовой связкой.
- Медиальный рецидив. Выпячивание выходит под кожу из наружного пахового отверстия. Возникает при укреплении передней стенки вместо ослабленной задней. Выявляется у 50-51% пациентов.
- Тотальный рецидив. Развивается в результате полного разрушения задней стенки канала. Отличается большими размерами и расположением по всей длине послеоперационного рубца.
- Ложный рецидив. Проявляется прямой рецидивной грыжей у больных, много лет назад прооперированных по поводу косой грыжи. Обнаруживается в 20-22% случаев повторного грыжеобразования.
Симптомы рецидивной паховой грыжи
Повторное возникновение заболевания чаще всего наблюдается в течение первых 3 лет после герниопластики. Основной признак рецидивной грыжи – появление в зоне послеоперационного рубца выпячивания, которое на начальных этапах может самопроизвольно вправляться в брюшную полость. Отмечаются постоянные тянущие боли в области паха, дискомфорт при ходьбе. По мере увеличения грыжи прогрессируют диспепсические расстройства (тошнота, снижение аппетита, хронические запоры, чувство неполного опорожнения кишечника). При попадании в грыжевой мешок части мочевого пузыря развиваются дизурические явления, боли при мочеиспускании. Общее состояние больных с рецидивом паховой грыжи обычно не нарушено.
Осложнения
При условии постоянной травматизации рецидивной грыжи может возникать пластический воспалительный процесс с формированием спаек, сращение содержимого грыжевого мешка с его стенками. Длительное течение заболевания вызывает нарушение моторной функции кишечника, задержку каловых масс, что чревато развитием острой кишечной непроходимости с сильными болями в животе, отсутствием стула, метеоризмом, многократной рвотой. Наиболее серьезное осложнение — ущемление паховой грыжи, которое приводит к нарушению кровоснабжения в петле кишки, ее некрозу, при отсутствии своевременной помощи зачастую осложняется перитонитом.
Диагностика
Постановка диагноза не представляет затруднений при наличии типичного выпячивания в паховой области и анамнестических сведений о проведении герниопластики. Сложности могут возникать при развитии болевого синдрома неясного генеза, который не сопровождается формированием пальпируемого образования, что требует проведения дополнительных диагностических мероприятий. Для верификации диагноза рецидивной паховой грыжи наиболее информативными являются:
- Физикальный осмотр. При помощи пальпации врач может определить наличие опухолевидного образования в области послеоперационного рубца, увеличивающегося во время кашля или натуживания. Проводится пальцевое исследование пахового канала, выявляется положительный симптом «кашлевого толчка».
- Герниография. При введении в полость брюшины контрастного вещества с помощью специальной иглы с мандреном удается обнаружить грыжу любых размеров, в том числе при ее атипичной локализации. Для улучшения визуализации грыжевого мешка проводят пробу Вальсальвы – просят больного натужиться в момент выполнения рентгенограммы.
- УЗИ пахового канала. Во время ультразвукового исследования оценивают локализацию и размеры рецидивной грыжи, визуализируют органы, расположенные в грыжевом мешке. С помощью сонографии можно детально изучить особенности анатомических структур паховой области, чтобы выбрать наиболее рациональный метод герниопластики.
- МРТ паховой области. Магнитно-резонансная томография имеет высокую чувствительность и специфичность, в 94% случаев позволяет достоверно исключить другую мышечно-сухожильную, абдоминальную и андрологическую патологию. Метод используется при недостаточной информативности других инструментальных исследований.
Лабораторные анализы крови и мочи имеют низкую диагностическую ценность, изменения показателей наблюдаются только при развитии осложнений рецидивной грыжи. Для исключения патологии со стороны органов малого таза проводится ультразвуковое исследование. Выполнение ирригоскопии, рентгенографии, МСКТ брюшной полости позволяет оценить состояние пищеварительного тракта. Дифференциальная диагностика производится с бедренной грыжей, паховой лимфаденопатией, туберкулезными холодными абсцессами, у мужчин – с гидроцеле, варикоцеле, гематоцеле, липомой семенного канатика, у женщин — с кистой круглой связки матки. Кроме осмотра хирурга-герниолога пациенту рекомендованы консультации гастроэнтеролога и онколога.
Лечение рецидивной паховой грыжи
Устранение повторно образовавшегося грыжевого дефекта выполняется хирургическим путем. Особенностями оперативных вмешательств при рецидивной грыже являются большая травматичность, необходимость глубокого проникновения в паховую область для надежного укрепления или воссоздания конкретных структур канала, широкое использование аллопластических материалов. При выборе метода герниопластики учитывают причины рецидива, состояние стенок, глубокого и наружного паховых отверстий, возраст пациента. Рекомендованными видами вмешательств являются:
- Открытая внебрюшинная аллопластика. Показана мужчинам репродуктивного возраста с предыдущей пластикой передней стенки. Сетчатым аллотрансплантатом укрепляется задняя стенка канала. При этом семенной канатик испытывает минимальное повреждающее воздействие, что позволяет предотвратить атрофию яичка и сохранить фертильность. В качестве альтернативы применяется полная реконструктивная обтурационная паховая герниопластика.
- Частичная обтурационная герниопластика. Рекомендована пациентам с ранее проведенной пластикой задней стенки и небольшими грыжевыми воротами. Отличается низкой травматичностью, возможностью проведения под местной анестезией, коротким реабилитационным периодом. Предполагает выполнение обтурации (пломбировки) грыжевых ворот моделированной частью протеза и предотвращение за счет этого выхода абдоминальных органов в просвет канала.
- Операция Лихтенштейна. Метод выбора при неоднократно рецидивирующей паховой грыже, больших размерах дефекта брюшной стенки, комбинированных образованиях. Преимущества вмешательства — отсутствие натяжения тканей за счет установки сетчатого протеза подходящей площади, низкий риск повторного рецидива (до 1%). При значительном разрушении канала в качестве альтернативной операции рекомендована его ауто- или аллопластическая реконструкция.
- Ликвидация пахового канала. Назначается в исключительных случаях больным старческого возраста, которым многократно выполнялась герниопластика. Первым этапом операции является орхиэктомия и удаление семенного канатика на стороне рецидивной грыжи, после чего грыжевые ворота ушиваются по стандартам лечения послеоперационных грыж. Радикальный подход предотвращает проведение повторных герниопластических вмешательств.
Вне зависимости от ранее использованных способов пластики открытые методы при наличии показаний могут заменяться эндохирургическими техниками (TAPP, TEP). На этапе предоперационной подготовки пациенту рекомендуется носить специальный бандаж, исключить факторы, способные повысить внутрибрюшное давление, — отказаться от физических нагрузок, проводить профилактику запоров, кашля.
Прогноз и профилактика
Исход заболевания зависит от наличия у больного сопутствующей патологии и своевременности диагностических мероприятий. Прогноз относительно благоприятный при небольшой паховой грыже, протекающей без осложнений. Риск многократного рецидивирования составляет от 18% до 43% в зависимости от типа проведенной операции. Профилактика рецидивных грыж включает тщательный выбор метода грыжесечения с учетом анатомических особенностей и состояния тканей, предупреждение развития послеоперационных гнойно-септических осложнений, терапию болезней, сопровождающихся увеличением внутрибрюшного давления, ограничение физических нагрузок.
3. Патогенетические основы хирургического лечения паховых и бедренных грыж/ Коган А.С., Веронский Г.И., Таевский А.В. – 1991.
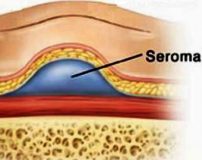
Послеоперационная серома – это скопление серозной жидкости в зоне шва, обусловленное травматизацией мягких тканей. Является осложнением хирургических вмешательств. Рассасывается самостоятельно либо принимает хроническое течение. Проявляется припухл остью в области шва, чувством распирания, неприятными ощущениями и эффектом переливания жидкости при перемене положения тела. При крупных серомах наблюдаются нарушение общего состояния, субфебрилитет. Патология может осложняться инфицированием, формированием некроза. Лечение – пункции или дренирование с активной аспирацией на фоне медикаментозной терапии. В отдельных случаях требуются повторные операции.
МКБ-10


Общие сведения
Послеоперационная серома (серома шва) – распространенное осложнение раннего послеоперационного периода. Чаще всего встречается в общей хирургии, маммологии, онкологии и пластической хирургии. По различным данным, частота образования клинически значимых сером после операций, сопровождающихся значительной отслойкой мягких тканей, колеблется от 0,8% до 80% и более. Осложнение может развиваться у пациентов любого возраста и пола, чаще встречается у женщин средней и старшей возрастной группы.

Причины
Серома является полиэтиологическим состоянием, рассматривается как осложнение обширных хирургических вмешательств. Некоторые специалисты придерживаются мнения, что скопление жидкости в проекции послеоперационной раны нельзя считать осложнением, поскольку оно представляет собой нормальный процесс заживления в фазе экссудации.
В подтверждение своей точки зрения ученые приводят данные ультразвуковых исследований, согласно которым послеоперационные серомы (в том числе – клинически незначимые) обнаруживаются у 100% пациентов. Основными провоцирующими факторами образования крупных сером, требующих проведения активных лечебных мероприятий, являются:
- значительная отслойка жировой клетчатки;
- большая раневая поверхность;
- грубые хирургические манипуляции с тканями (многочисленные разрезы, захват раздавливающим инструментом и пр.);
- чрезмерное использование коагуляции;
- большая толщина подкожной жировой клетчатки (более 5 см).
К числу предрасполагающих условий относят индивидуальные особенности организма, нарушения иммунитета, сахарный диабет и хронические соматические заболевания, негативно влияющие на процесс заживления раны. Чаще всего послеоперационные серомы образуются после абдоминопластики, герниопластики, маммопластики, мастэктомии, аппендэктомии, холецистэктомии. При использовании имплантатов имеет значение раздражение окружающих тканей и развитие асептического воспаления вследствие контакта с эндопротезом.
Патогенез
Существуют различные точки зрения на патогенез сером. Согласно наиболее популярной, обширные разрезы, отслойка мягкотканных структур, раздавливание или прижигание тканей и другие факторы вызывают значительные повреждения мелких лимфатических сосудов. Лимфатические сосуды тромбируются медленнее кровеносных, в результате лимфа долгое время изливается в ткани. На этапе экссудации жидкая часть крови выходит за пределы кровеносных сосудов, что увеличивает количество жидкости в тканях.
В полостях, возникших в области послеоперационной раны, скапливается соломенно-желтая жидкость, содержащая макрофаги, тучные клетки, лейкоциты и белковые фракции. В норме эта жидкость асептическая. При попадании микроорганизмов возможно нагноение с формированием абсцесса. Крупные скопления жидкости оказывают давление на окружающие ткани, нарушают кровоснабжение, вследствие чего могут образовываться участки некроза по краю швов.
Классификация
В клинической практике используют классификацию, в основе которой лежит необходимость и тактика лечения патологии. Согласно этой систематизации выделяют три группы послеоперационных сером:
- 1 группа. Асимптоматические образования, не требующие проведения лечебных мероприятий.
- 2 группа. Симптоматические серомы, для устранения которых достаточно пункций или активного дренирования.
- 3 группа. Симптоматические скопления жидкости, требующие проведения повторной операции.

Симптомы послеоперационной серомы
Маленькие образования не вызывают неприятных ощущений и нарушений общего состояния. Единственными признаками серомы являются припухлость и положительный симптом флюктуации в области послеоперационных швов. Иногда пациенты отмечают ощущение переливания жидкости во время изменения положения тела. Гиперемия кожи в зоне швов обычно отсутствует.
Больные с крупными серомами жалуются на неинтенсивную тянущую боль, чувство давления или распирания, которые усиливаются в положении стоя. В проекции швов выявляется валикообразная флюктуирующая припухлость. Длина припухлости обычно совпадает с длиной шва, ширина может варьироваться от 2-3 до 10 и более сантиметров. Возможны локальная гиперемия, слабость, утомляемость, повышение температуры тела до субфебрильных цифр.
Осложнения
Наиболее серьезным осложнением является нагноение серомы. При большом количестве жидкости формируются крупные абсцессы. Возможно расплавление подлежащих тканей с развитием перитонита. У некоторых больных развивается сепсис. Некрозы при серомах, как правило, протекают более благоприятно, захватывают небольшие участки тканей в области швов. Хронические серомы ухудшают качество жизни, существенно увеличивают период нетрудоспособности после операций.
Диагностика
Обычно серомы развиваются в период стационарного послеоперационного лечения, поэтому диагноз выставляется лечащим врачом. Диагностика базируется на данных объективного осмотра, при необходимости назначаются дополнительные исследования. Программа обследования может включать:
- Физикальный осмотр. В пользу серомы свидетельствует наличие ограниченного выбухания тканей в сочетании с положительным симптомом флюктуации. При отсутствии инфицирования гиперемия не выявляется или незначительная, пальпация малоболезненна. При инфицировании кожа багрово-синюшная, ощупывание резко болезненно, определяется плотный отек окружающих тканей.
- УЗИ мягких тканей. Показано для подтверждения диагноза при сомнительном симптоме флюктуации, для уточнения размеров крупных сером на этапе подготовки к хирургическому вмешательству. Свидетельствует о наличии полости, заполненной жидкостью.
- Лабораторные анализы. Для изучения характера содержимого серомы проводят цитологическое исследование. При подозрении на инфицирование выполняют бакпосев жидкости для определения возбудителя, назначают общий анализ крови для оценки выраженности воспаления.

Лечение послеоперационной серомы
Лечение осуществляется в стационарных условиях. При крупных образованиях, отсутствии признаков рассасывания показана комплексная терапия, включающая в себя консервативные и оперативные мероприятия.
Консервативная терапия
Целью консервативного лечения является снижение вероятности инфицирования, устранение асептического воспаления, уменьшение количества жидкости. Применяются медикаменты следующих групп.
- Антибиотики. При отсутствии нагноения пациентам для профилактики назначают препараты широкого спектра действия внутримышечно. При появлении признаков инфицирования план антибиотикотерапии корректируют с учетом чувствительности возбудителя.
- НВПС. Нестероидные противовоспалительные средства уменьшают проявления воспаления и количество жидкости, выделяющейся в просвет полости послеоперационной серомы. Возможно внутримышечное введение или пероральный прием.
- Глюкокортикоиды. Гормональные препараты устраняют асептическое воспаление, блокируют образование жидкости. Медикаменты вводят в полость серомы после удаления жидкости.
Хирургическое лечение
Тактика хирургического лечения определяется размерами серомы, эффективностью лечебных мероприятий на предыдущих стадиях. При неосложненных серомах возможны следующие варианты:
- Пункции. Наиболее простой способ удаления жидкости. Выполняется 1 раз в несколько дней, для полного излечения обычно требуется 3-7 пункций.
- Активная аспирация. При неэффективности пункций, значительном объеме серомы в полость образования устанавливают дренаж с устройством для активной аспирации.
- Реконструктивные операции. Показаны при упорном хроническом течении сером, отсутствии результата после лечения более щадящими способами.
При нагноившихся серомах производится вскрытие, дренирование гнойной полости. При образовании участков некроза проводят перевязки до отторжения струпа и полного заживления раны. Все хирургические методы применяют на фоне консервативной терапии.
Прогноз
Прогноз в большинстве случаев благоприятный. Небольшие серомы нередко рассасываются самостоятельно в течение 1-2 недель. Эффективность пункций при серомах на фоне плановых пластических и абдоминальных операций составляет около 90%. Реконструктивные вмешательства требуются редко. Процент нагноений незначительный, осложнение чаще развивается после экстренных операций, при наличии сопутствующей патологии, излишнем весе.
Профилактика
Профилактические мероприятия включают тщательную оценку риска хирургических вмешательств, детальное предоперационное обследование, соблюдение техники проведения операций. Хирургам необходимо воздерживаться от слишком широких разрезов, грубых манипуляций с тканями, чрезмерного использования коагулятора.
2. Клинический случай длительной лимфорреи, возникшей после радикальной мастэктомии/ Ивашков В.Ю., Соболевский В.А.// Поволжский онкологический вестник – 2015.
3. Проблемы профилактики раневых осложнений у больных с послеоперационными вентральными грыжами/ Постников Д.Г., Павленко В.В. и др.// Медицина и образование в Сибири - №3 – 2015.

Любое хирургическое вмешательство требует восстановления, реабилитация после удаления паховой грыжи не является исключением. Поскольку сама патология развивается из-за слабости мышц, то в послеоперационном периоде все процедуры направлены на их укрепление.
Длительность периода восстановления
Продолжительность периода восстановления после удаления паховой грыжи зависит от того, какой тип операции применялся и от ее сложности. После операции, которая проводилась под общим наркозом, пациент проводит в больнице еще несколько дней. В легких случаях его могут выписать в тот же день – при соблюдении всех рекомендаций в домашних условиях.
Если восстановление проходит нормальными темпами, то врач уже через две недели разрешит возвращаться к нормальной физической активности и даже назначит комплекс упражнений для укрепления мышц. Иногда этот период длится дольше и составляет до 25 дней. Возвращение к полноценной физической активности может занять от месяца до полугода.
Причины осложнений после операций
Полостная операция – стресс для организма. Реабилитация после удаления паховой грыжи не всегда проходит гладко. Могут возникать осложнения, связанные с:
- Появлением гноя в брюшной полости – это вызвано несоблюдением правил послеоперационного ухода;
- Образованием гематом – это объясняется травмированием во время хирургического вмешательства, но иногда причиной являются слишком тугие сдавливающие повязки и злоупотребление холодными компрессами;
- Повреждением сосудов или нервов из-за ошибки самого хирурга. Неврологические нарушения сопровождаются потерей чувствительности. В тяжелых случаях при неправильном удалении новообразования у мужчин может даже развиться атрофия яичка из-за повреждения сосудов. Лечение в таких случаях назначает врач;
- Тромбоз вен голеней – чаще всего с этим сталкиваются пожилые пациенты. Врач в таких случаях назначает антикоагулянты и другие препараты;
- Нарушение работы кишечника – со временем благодаря лечебной диете всё должно нормализоваться.
Иногда в послеоперационном периоде происходит рецидив – повторное образование грыжи. Оно может быть связано с индивидуальными особенностями развития мышечных тканей, с естественным старением мышц, но чаще всего его провоцируют повышенные нагрузки и отказ от диеты.
После операции может появляться отек тканей. Он вызывает болевые ощущения. Боли могут быть связаны с естественным процессом заживления тканей, но также и с расхождением шва. Поэтому в период восстановления после удаления паховой грыжи надо регулярно приходить к врачу на профилактический осмотр.
Физические нагрузки в послеоперационный период
Решение о целесообразности физических нагрузок принимает врач. В первые 10-20 дней после операции нагрузки исключаются. Потом начинаются занятия лечебной физкультурой, но интенсивных занятий спортом следует избегать, также запрещено поднимать тяжести (весом более 4-5 кг).
Чтобы ускорить реабилитацию после удаления паховой грыжи, назначают лечебный массаж. Его должен проводить медицинский работник. Процедура затрагивает область поясничного отдела, ног, живота. Это делается для улучшения кровообращения мышц и работы кишечника. Назначают массаж не раньше, чем через 7-9 дней после хирургического вмешательства. Такие процедуры делают в медицинских центрах, чья специализация – реабилитация для взрослых. Могут также назначать физиотерапевтические процедуры.
Реабилитация после операции по удалению паховой грыжи допускает упражнения на укрепление мышц:
- Классическое упражнение «Ножницы». Из положения лежа на полу с вытянутыми вдоль туловища руками поднимают ноги под углом примерно в 45 градусов и выполняют скрещивания. Начинают с 3-4 повторов для каждой ноги, постепенно нагрузку увеличивают;
- «Велосипед». Выполняют также лежа на полу, ногами имитируют кручение педалей. Для начала хватит и пяти повторов;
- Из исходного положения стоя на четвереньках и с упором на локти, медленно поднимают вверх ногу, согнутую в колене. Для каждой ноги – по 5 повторов;
- Неполные приседания. Начальное положение – стоя, ноги на ширине плеч. Глубина приседания определяется опытным путем, по самочувствию. Начинают с пяти повторов;
- Полные отжимания с упором лежа. Но в послеоперационном периоде можно опираться на колени, чтобы было проще.

Врач, который наблюдает пациента в процессе реабилитации после операции удаления паховой грыжи, может рекомендовать и другие упражнения. Если во время выполнения комплекса упражнений человек чувствует слабость, нужно прекратить занятие. Возможно, следует пересмотреть нагрузку. Увеличение продолжительности занятий и числа повторов должно быть плавным.
Бандаж для восстановления
Процесс восстановления после операции удаления паховой грыжи предполагает ношение лечебного бандажа. Это нужно для предотвращения рецидива. Ношение бандажа позволяет снизить нагрузку на мышцы брюшного пресса и не допустить растяжения мышц.
Бандаж равномерно распределяет нагрузку, уменьшает давление на проблемную зону, и рубцы заживают быстрее. Продолжительность ношения бандажа определяет врач.
В настоящее время во многих клиниках применяются новые методы оперирования, когда участки потенциального возникновения новообразования закрепляются с помощью специальных имплантатов. Благодаря этому бандаж можно и не носить. Но многие врачи рекомендуют в процессе реабилитации после удаления паховой грыжи носить бандаж хотя бы в начальном периоде после хирургического вмешательства, когда болевые ощущения наиболее сильны.
Диета после иссечения паховой грыжи
Процесс восстановления после удаления паховой грыжи включает соблюдение лечебной диеты. Рацион составляют так, чтобы наладить работу пищеварительной системы. Не должно быть ни запоров, ни диареи, ни метеоризма, поскольку они повышают внутрибрюшное давление и увеличивают нагрузку на мышцы.
Правила питания в послеоперационном периоде просты:
- Предпочтение отдают блюдам жидкой и полужидкой консистенции;
- В день должно быть четыре приема пищи, но порции при этом должны быть сравнительно небольшими;
- Особое внимание уделяется белковым продуктам. В рацион включают творог низкой жирности, яйца, мясо курицы или индейки (в первые дни после операции его дают в виде суфле, потом – паровых котлет). Цельное молоко лучше не употреблять, чтобы исключить метеоризм. Но его можно заменить кисломолочными продуктами;
- Нельзя употреблять бобовые, дрожжевую выпечку, фрукты, черный хлеб, поскольку они тоже провоцируют повышенное газообразование.

После того, как было проведено удаление паховой грыжи, процесс восстановления накладывает и другие ограничения. Нельзя употреблять сладкую газировку и алкоголь, от крепкого кофе тоже придется отказаться.
Реабилитация в домашних условиях
Когда пациента выписывают из больницы, реабилитация после удаления паховой грыжи проводится в домашних условиях. Но нужно соблюдать все рекомендации врача?
- Не поднимать тяжести в течение 20-25 дней;
- Отказаться от курения – оно провоцирует приступы кашля, и шов из-за этого может разойтись;
- Выполнять перечисленные упражнения;
- Регулярно менять повязки, приходить на плановый осмотр к врачу;
- Следить за пищеварением и не допускать задержки мочеиспускания.
Если врач прописывает физиотерапевтические процедуры, их нужно регулярно посещать.
Секс в послеоперационный период
Возвращение к привычному ритму жизни происходит не сразу, это касается и интимной сферы. Секс в первую неделю после удаления паховой грыжи может провоцировать ряд нежелательных последствий: появление сильной боли, отечность, образование гематом. Есть риск занесения инфекции и расхождения швов. Но, если послеоперационная реабилитация удаленной паховой грыжи будет проходить хорошо, то к интимным отношениям можно будет вернуться через две недели после хирургического вмешательства.
Это можно будет делать только при отсутствии отечности, боли, неприятных ощущений. И даже в этом случае нужно стараться избегать чрезмерной нагрузки и напряжения.
При соблюдении рекомендаций врача у большинства пациентов послеоперационный период проходит без осложнений.
Читайте также:

