Не приходит в сознание после удаления гематомы
Обновлено: 01.05.2024
Что такое гематома головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Яковлева Дмитрия Вячеславовича, нейрохирурга со стажем в 11 лет.
Над статьей доктора Яковлева Дмитрия Вячеславовича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Гематома головного мозга — это грозное патологическое состояние, при котором кровь изливается из повреждённого сосуда внутрь черепной коробки. Скапливаясь во внутричерепном пространстве или в веществе головного мозга, кровь сдавливает мозг и повреждает его. Стремительно появляются и прогрессируют неврологические симптомы, столь же быстро, а иногда и молниеносно, гематома приводит к угнетению сознания, вплоть до комы. Данное состояние является тяжёлым и зачастую угрожает жизни, поэтому требует своевременной диагностики и лечения [1] .
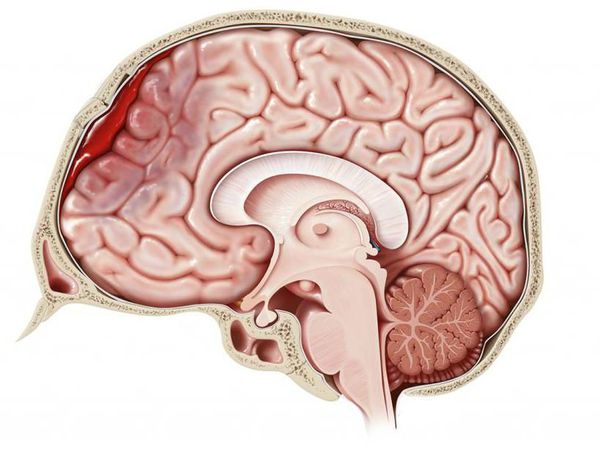
Согласно зарубежным источникам:
- ежегодно инсульт головного мозга с формированием гематомы случается у 2400 человек из 1 млн жителей западных развитых стран ;
- из них более 700 человек ежегодно погибает;
- менее половины из этих 2400 человек восстанавливаются и способны полноценно обслуживать себя [11] .
Причины развития гематомы головного мозга:
- Основная — артериальная гипертензия и атеросклеротическая болезнь[2] . Риск инсульта с формированием гематомы среди пациентов с артериальной гипертензией составляет 60 %;
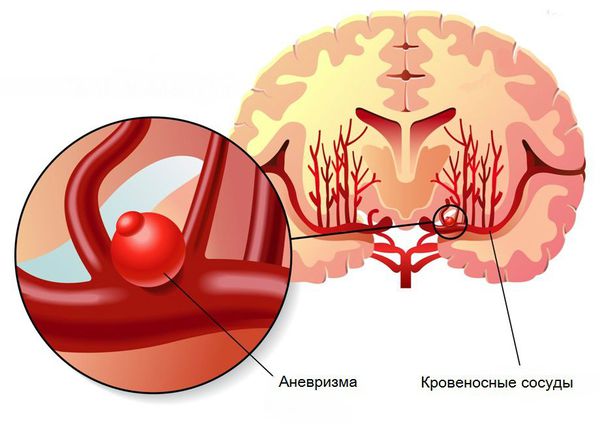
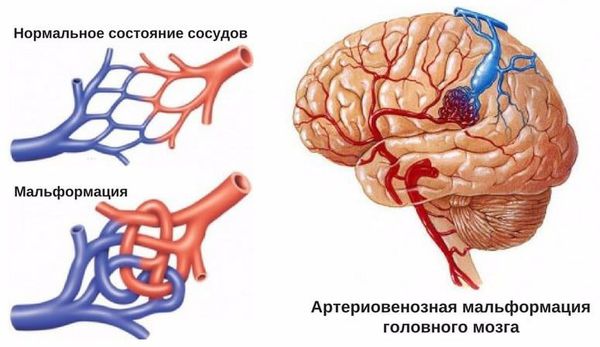
- Пороки развития сосудов головного мозга. К ним относят аневризму (выпячивание стенок мозговых артерий) и артериовенозную мальформацию (патологическое переплетение артерий и вен).
- Опухоли головного мозга, воспалительные заболевания сосудов, нарушения свёртывающей системы крови с повышением кровоточивости.
- Препараты, повышающие кровоточивость: антикоагулянты, антиагреганты и фибринолитики. Эти медикаменты назначают пациентам со склонностью к образованию тромбов и после тяжёлых шунтирующих операций. Приём лекарств необходим, но риск развития гематомы головного мозга при этом возрастает.
- Черепно-мозговые травмы. Гематомы возникают в 55 % всех случаев черепно-мозговых травм и являются причиной 2/3 смертей при данных повреждениях [12] . Травмы мозга — одна из самых частых причин смерти в развитых странах. По статистике они находятся на третьем месте после летальных исходов от сердечно-сосудистых заболеваний и онкологии [7] .
Причины развития гематом головного мозга зависят от возраста пациента:
- у детей — пороки развития сосудов головного мозга и болезни системы крови [3] ;
- у молодых взрослых — артериальная гипертензия, алкогольная и наркотическая интоксикации;
- у лиц среднего и пожилого возраста — артериальная гипертензия, опухоли головного мозга, артериовенозные мальформации и аневризмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гематомы головного мозга
Гематома головного мозга проявляется различными способами. Симптомы делятся на две группы:
1. Общемозговые — головная боль, головокружение, тошнота или рвота. Вызваны значительным повышением внутричерепного давления.
2. Очаговые — слабость в руке или ноге, нарушение зрения или движений глаз и др. Напрямую зависят от расположения гематомы.
Симптомы острой нетравматической гематомы:
- интенсивная головная боль, вызванная физической нагрузкой, эмоциональным перенапряжением, повышенным артериальным давлением [3] ;
- тошнота, рвота;
- нарушение речи;
- слабость в руке или ноге;
- асимметрия лица;
- крайне важные и тяжёлые признаки — судороги, кратковременная потеря или стойкое угнетение сознания, кома;
- пульсирующий шум в голове, нарушение координации или зрения, икота.
Патогенез гематомы головного мозга
К кровоизлиянию могут приводить травмы и различные заболевания. Однако при патологии всегда повреждается кровеносный сосуд и внутри или снаружи от вещества головного мозга скапливается кровь, для которой в норме нет места. Она сдавливает головной мозг и повреждает его отделы.
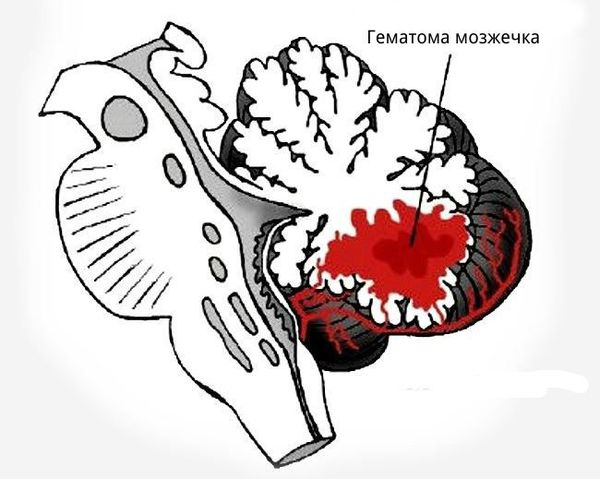
При внутримозговом кровоизлиянии гематома может формироваться в больших полушариях головного мозга и мозжечке. Расположение влияет на клиническую картину и косвенно указывает на причину кровоизлияния:
- гематомы, вызванные повышенным артериальным давлением, располагаются в глубоких отделах полушарий головного мозга вблизи таламуса или в мозжечке;
- более поверхностно локализованы гематомы, связанные с разрывом аневризм головного мозга, амилоидной ангиопатией (заболеванием мелких сосудов мозга), длительным приёмом препаратов, влияющих на свёртываемость крови, кавернозной ангиомой (сосудистой опухолью) или кровоизлиянием в опухоль;
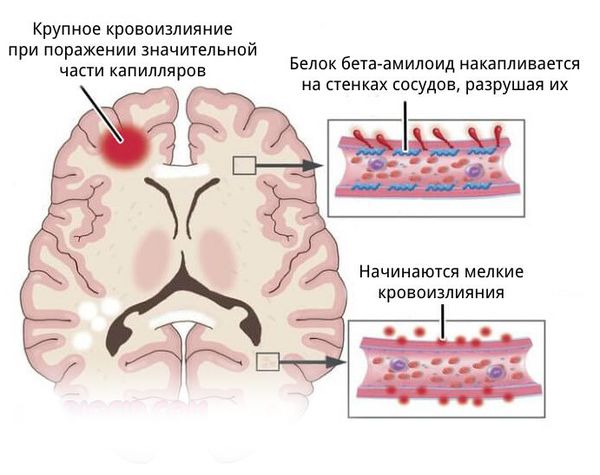
- для артериовенозных мальформаций характерно расположение гематомы под корой головного мозга, а также прорыв крови в полость между мозговыми оболочками.
Классификация и стадии развития гематомы головного мозга
Все гематомы головного мозга подразделяются на две группы:
- нетравматические, или спонтанные;
- травматические, возникшие при травме.
По локализации во внутричерепном пространстве выделяют:
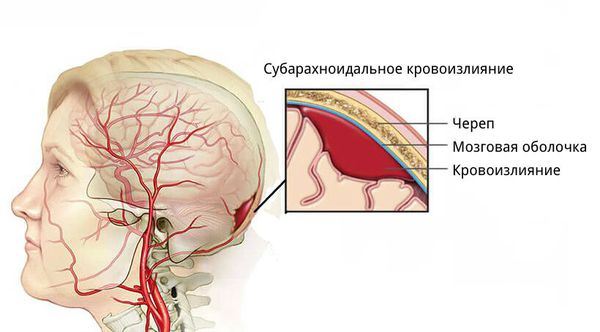
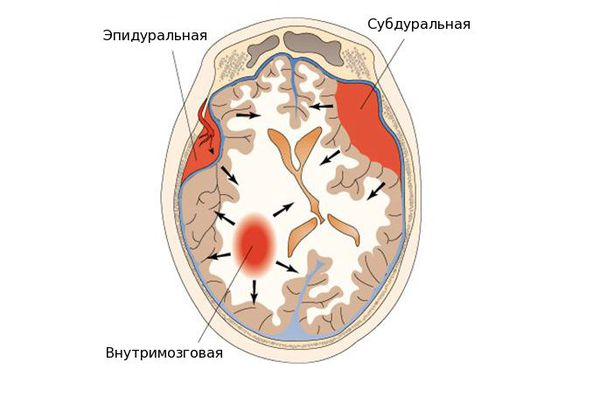
- эпидуральные гематомы — располагаются между внутренней поверхностью костей черепа и твёрдой мозговой оболочкой;
- субдуральные — локализованы между твёрдой мозговой оболочкой и веществом головного мозга;
- внутримозговые гематомы — залегают в веществе головного мозга.
По срокам давности гематомы головного мозга подразделяются на три типа:
- острые — обнаружены в течение трёх суток после возникновения;
- подострые — выявлены через 3-21 день после травмы;
- хронические — после травмы и появления гематомы прошло более 21 дня.
Врач может определить приблизительный возраст гематомы по снимкам компьютерной и магнитно-резонансной томографии (КТ и МРТ). От срока давности зависит выбор методов лечения.
По глубине расположения гематомы делятся на два вида:
- поверхностные (подкорковые);
- глубокие (в центральных отделах полушария).
Внутримозговые кровоизлияния, приводящие к гематомам, разделяют на две группы:
- первичные, вызванные артериальной гипертензией (70-90 % всех внутримозговых гематом) [9] ;
- вторичные, связанные с нарушениями свёртываемости крови, сосудистой патологией и кровоизлиянием в опухоль.
Существует два механизма развития кровоизлияния:
- излившаяся кровь расслаивает вещество головного мозга и формирует полость с жидкой средой и кровяными свёртками;
- кровь пропитывает вещество мозга, перемешиваясь с ним.
Осложнения гематомы головного мозга
Внутричерепная гематома как частое последствие черепно-мозговых травм вызывает ряд нарушений, связанных с работой мозга. Так как череп является замкнутой жёсткой костной структурой, он не способен растягиваться и увеличиваться в объёме. Поэтому образовавшееся внутри черепной коробки скопление крови давит на головной мозг, спинномозговую жидкость и сосуды головного мозга, вытесняя и занимая их место. Именно из-за этого состояние пациента осложняется ещё сильнее [4] [5] .
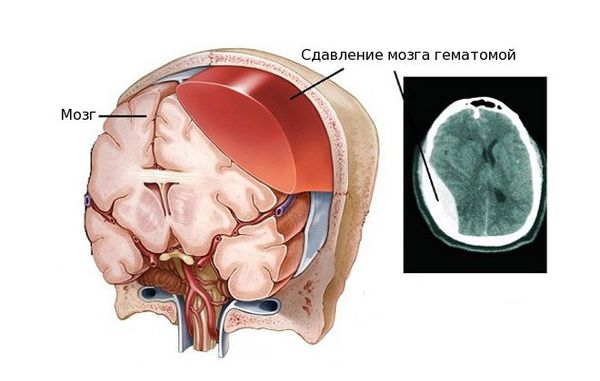
Вне зависимости от того, вызвана гематома травмой или заболеванием, проявление патологии схожее. Гематома вызывает следующие нарушения:
- Двигательные и чувствительные нарушения, например в ногах и руках. Возникают вследствие ограниченного проведения нервных импульсов.
- Гибель клеток мозга и отёк в результате сдавления сосудов головного мозга, ухудшения кровоснабжения и оттока крови.
- Смещение участков головного мозга.
- Повышение внутричерепного давления.
- Нарушение движения спинномозговой жидкости внутри черепа.
- Самое опасное последствие — вклинение ствола головного мозга в большое затылочное отверстие. Это приводит к остановке дыхания и сердечно-сосудистой деятельности.
Все вышеперечисленные процессы взаимосвязаны и влияют друг на друга. Последствия различаются в зависимости от объёма гематомы, расположения, наличия прорыва крови в желудочковую систему, нарушения циркуляции спинномозговой жидкости и других факторов. В самом худшем варианте — это смерть.
Часто после травмы головы с повреждением сосудов гематома развивается в течение трёх часов. Однако известны случаи отсроченных гематом, возникших через 72 часа. Невозможно точно указать время, когда гематома начнёт ухудшать состояние пациента, так как это зависит от её объёма. Малые гематомы, расположенные вне зон, регулирующих деятельность мышц и органов чувств, могут остаться незамеченными без проведения КТ и МРТ исследований.
Диагностика гематомы головного мозга
Как правило, пациенты или их родственники (если пациент находится в бессознательном состоянии) сперва сталкиваются не с неврологом или нейрохирургом, а с врачом скорой помощи, общей практики или терапевтом. Врач предполагает наличие внутричерепного кровоизлияния на основании состояния пациента, жалоб и сведений, полученных от него и сопровождающих лиц. В некоторых случаях определить гематому оказывается сложной задачей, и дальнейшую диагностику проводят врач-невролог или нейрохирург.
Для определения степени поражения головного мозга невролог и нейрохирург проводят оценку неврологического статуса (осмотр, проверка рефлексов). После этого подбирается тактика лечения.
Для подтверждения или опровержения гематомы, определения её расположения, сроков появления, размеров, степени сдавления головного мозга применяют методы нейровизуализации:
- Бесконтрастная компьютерная томография (КТ) — достоверный способ диагностики острых гематом головного мозга. КТ позволяет распознать гематому, её объём, воздействие на различные структуры головного мозга. На основании снимков КТ нейрохирург определяет тактику и объём оперативного вмешательства. Большинство стационаров, особенно оказывающих экстренную помощь, оснащены КТ аппаратами. Однако в хронической стадии и при пороках сосудов головного мозга без кровоизлияния КТ может не предоставить врачу нужной информации. В этих случаях применяют МРТ [8] .
- Магнитно-резонансная томография (МРТ) позволяет более подробно рассмотреть мягкотканные структуры. Поэтому в случае затруднений при диагностике, несмотря на проведённое КТ исследование, врач может назначить МРТ.
- Церебральная ангиография (золотой стандарт визуализации аневризм головного мозга [10] ), магнитно-резонансная ангиография (МРА) или КТ-ангиография дополняют МРТ исследования для определения патологии сосудов головного мозга. Преимущество КТ-ангиографии — возможность получить 3D-модель сосудов головного мозга и определить расположение относительно сосудистых или костных структур.
Ранее для диагностики широко применяли люмбальную пункцию. Однако этот метод имеет существенные недостатки и постепенно вытесняется вышеперечисленными, хотя в лечебных учреждениях, не оснащённых КТ и МРТ аппаратурой, применяется до сих пор.
Лечение гематомы головного мозга
Выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Методы консервативного (медикаментозного) лечения нормализуют жизненные функции организма:
- поддерживают артериальное давление на необходимом уровне: так, чтобы кровоснабжение головного мозга сохранялось, но объём гематомы при этом не увеличивался;
- воздействуют на свёртывающую систему крови;
- предотвращают и устраняют отёки;
- укрепляют сосудистую стенку.
Это крайне важный и ответственный этап лечения. Все мероприятия проводит врач, глубоко анализируя патогенетические процессы в организме человека. Многие методы основаны на лабораторных данных. Консервативную терапию ни в коей мере не могут контролировать или регулировать родственники либо сочувствующие лица из-за отсутствия у них этих знаний. Например снижение давления при гипотензивной терапии не должно быть резким. Его понижают до уровня, который не совпадает с показателями нормы для здорового человека. Давление поддерживают в определённых пределах: оно не должно быть слишком высоким, но и слишком низким. Это позволяет снизить риск продолжения кровоизлияния и сохранить адекватное кровенаполнение головного мозга для его защиты от вторичного повреждения из-за кислородного голодания.
Консервативные методы применяют для лечения в следующих случаях:
- гематомы небольших размеров и не оказывают значительного давления на мозг;
- гематомы не вызывают смещение структур головного мозга, грубого угнетения сознания, сопровождаются умеренными неврологическими нарушениями.
Хирургическое лечение
Хирургическое лечение заключается в механическом удалении гематомы. В результате прекращается давление гематомы на мозг.
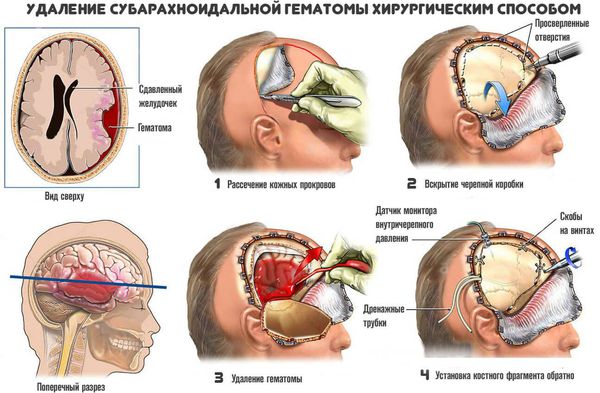
Применяют несколько методов хирургичекого удаления внутримозговых гематом:
- Пункционный метод — выкачивание жидкой части гематомы (аспирация) через отверстие. Однако удалить всю гематому таким способом невозможно, так как обычно она на 80 % состоит из кровяных сгустков, а жидкий компонент составляет 20 % и меньше. Метод применяют только при тяжёлой форме заболевания для спасения жизни. Если после операции состояние пациента не улучшается, то используют радикальные методы удаления.
- Открытый метод — традиционный способ удаления гематомы путем создания отверстия в костной ткани черепа (трепанации), рассечения участка мозга (энцефалотомии) и аспирации отсосом как жидкой крови, так и её сгустков. Метод позволяет полностью удалить гематому. Однако сопровождается дополнительной хирургической травмой мозга, что приводит к нарастанию отёка, усилению смещения и деформации структур мозга и нередко вызывает повторное кровоизлияние.
- Эндоскопический метод — перспективная технология удаления внутримозговых гематом. Совмещает низкую травматичность пункционного метода с возможностью полного удаления гематомы. Но метод можно применять только при условии прозрачности среды в зоне операции. Например, при кровотечении проведение операции затруднено, а часто и невозможно.
- Стереотаксический метод — проводят при помощи специальных инструментов, погружённых в головной мозг через отверстие диаметром 5–10 мм. Особенность метода — перенос координат гематомы с помощью компьютерной томографии или рентгенографии. Технология уменьшила летальность глубоких гематом на 22 % в сравнении с консервативными методами лечения. Однако в 10-16 % случаев возможны повторные кровоизлияния в первые несколько суток после операции.
- Нейронавигационный метод — применяют нейронавигационные системы: ОртiсаI Тracking System «Radionics Inc» Compass Cygnus PFS System, «Compass» Vectorvision ВrаinLАВ. Метод с высокой точностью определяет расположение гематомы. Технология особенно эффективна при очагах в функционально значимых зонах мозга. Её широкое применение пока невозможно из-за высокой стоимости оборудования и ограниченного опыта операций у врачей [13] .
Тактика оперативного вмешательства, его объём, меры для устранения сдавления головного мозга, сроки проведения операции и многое другое зависят от конкретной ситуации. Решение принимает врач-нейрохирург на основании состояния пациента, лабораторных данных и КТ/МРТ снимков.
Прогноз. Профилактика
Гематома головного мозга — это результат патологических изменений в организме, которые формируются постепенно под влияние различных причин. Поэтому прогноз в каждом конкретном случае будет различаться [3] .
Исход во многом зависит от объёма и расположения гематомы. Быстрое ухудшение состояния с угнетением сознания является негативным признаком. Согласно зарубежным источникам, гематомы головного мозга в 55 % случаев приводят к значительному ухудшению состояния пациента и смерти [6] . Поэтому очень важно незамедлительно доставить пациента в специализированный стационар и оказать медицинскую помощь.
После выздоровления могут остаться последствия повреждения мозговой ткани: слабость в руке или ноге, когнитивные расстройства (нарушение мышления, памяти, снижение критики к своему состоянию и поведению).
Профилактика заболевания заключается в здоровом образе жизни в любом возрасте и внимательном отношении к своему состоянию в случае уже имеющихся болезней. Нередко пациенты с артериальной гипертензией не посещают кардиолога и терапевта, не контролируют уровень давления и показатели крови. Пациенты с сахарным диабетом зачастую игнорируют рекомендации эндокринолога, способствуя ухудшению своего состояния. Конечно, длительный приём препаратов и соблюдение диеты могут быть психологическим испытанием для человека, но это важный шаг к сохранению своего здоровья.

Несмотря на достижения нейрохирургии и других областей медицины, кома после ЧМТ остается недостаточно изученным и непредсказуемым явлением. Хотя большинство травм головы проходят без таких тяжелых последствий, риск наступления коматоза все равно сохраняется, особенно это касается случаев, когда ЧМТ обусловлена попаданием в аварию и дополняется наличием других проблем со здоровьем.
Что такое кома: основные проявления и определение степени тяжести?
Кома – это не самостоятельно заболевание, это специфическое состояние человека между жизнью и смертью, вызванное нарушением кровообращения головного мозга или повреждением ЦНС.
При этом для состояния комы после ЧМТ характерны определенные признаки. В этот период:
- Сознание отсутствует;
- Исчезает разница между состоянием сна и бодрствования, на тяжелых стадиях человек впадает в состояние глубокого сна;
- Из двигательных функций сохраняются только рефлексы и постуральные реакции;
- Слуховая и зрительная функция отсутствуют, но при легкой степени сохраняется реакция зрачков на свет;
- Человек не может говорить или проявлять какие-либо эмоции, он не осознает себя как личность.
Коматоз классифицируют в зависимости от степени тяжести. Существует отдельно понятие прекомы – при ней сохраняются рефлексы, частично сохраняется сознание (но оно становится спутанным). Выделяют следующие степени:
- Кома 1-й степени. Глаза человека закрыты, он впадает в ступор, происходит торможение реакций на любые раздражители, даже на боль. Но пациент может сам глотать воду или жидкую пищу, у него сохраняется способность выполнять несложные движения;
- Кома 2-й степени означает, что контакт с пациентом не достигается. Человек впадает в глубокий неестественный сон. У него сохраняются глоточные рефлексы, но кожные отсутствуют. Дыхание может быть шумным;
- Кома 3-й степени (атоническая). Отсутствуют сознание, практически все рефлексы, человек не реагирует на боль. Снижается артериальное давление;
- Кома 4-й степени. Это – состояние запредельной или глубокой комы после черепно-мозговой травмы. Оно характеризуется полной арефлексией и атонией мышц, давление резко снижается, из-за нарушений функций продолговатого мозга возникают проблемы с дыханием. При этой стадии наиболее вероятный прогноз – это смерть пациента.
Глубина коматоза оценивается с помощью различных тестов (шкала Глазго), а также с применением инструментальной диагностики. Делаются КТ и МРТ, которые позволяют определить наличие гематом, сдавливающих участки мозга. Электрическая активность мозга оценивается с помощью ЭЭГ.

Сроки нахождения в состоянии комы
Родственники пациента хотят знать, как и когда происходит выход из состояния комы после ЧМТ. Но это событие все еще остается плохо предсказуемым. В коматозе человек может находиться от нескольких минут до десятилетий (последнее происходит редко, это единичные случаи, но они подробно описаны в медицинской литературе).
Считается, что в коматозе человек может находиться до четырех недель, а всё, что происходит после этого, описывается уже другими медицинскими терминами. Если организм начал восстанавливаться, то к человеку будут частично возвращаться рефлексы и функции. Одной из стадий восстановления является синдром «человека взаперти», когда тело не двигается, но сознание уже частично возвращается. Продолжительность любой из стадий сложно предсказать.
Как происходит выход из комы?
Еще один важный вопрос – как человек выходит из комы после ЧМТ и какие меры при этом могут быть приняты. Хорошие перспективы – при коматозе 1-й и 2-й степени. В этих случаях человек может относительно быстро восстановиться. При коматозе 3-й степени прогнозы будут менее благоприятными. Иногда для выхода из него пациенту необходимо хирургическое вмешательство, чтобы устранить причины сдавливания участков мозга. Но 4-я степень чаще всего становится летальной.
На всех этапах медики заботятся о поддержании функций организма. Пациенту дают препараты для нормализации функции почек и печени, для предотвращения тромбоза и мочеполовых инфекций. Одновременно назначается физиотерапия для поддержания тонуса мышц и нормального функционирования суставов.
Последствия коматоза
Черепно-мозговые травмы считаются наиболее опасными в силу своих последствий для нервной системы. Коматозное состояние только усугубляет ситуацию, поскольку часть клеток мозга отмирает, их функции должны взять на себя другие участки. Кроме того, последствия комы после черепно-мозговой травмы могут проявиться не сразу, а через некоторое время после выхода из этого состояния.
Все последствия можно разделить на несколько групп:
- Нарушение когнитивных функций. Оно происходит даже при легкой степени коматоза, когда через какое-то время после выхода из этого состояния периодически возникает спутанность сознания. Из-за того, что пострадало кровоснабжение мозга, ухудшаются умственные способности. При тяжелых степенях в восстановительном периоде возможно ухудшение слуха и зрения. У некоторых пациентов наблюдается амнезия. Человек быстро утомляется от любой умственной деятельности;
- Ухудшение речевых навыков. В тяжелых случаях речевая функция может быть утрачена полностью, иногда страдают даже навыки глотания. Но и при легких степенях речь может стать нечленораздельной;
- Ухудшение моторики и функции опорно-двигательного аппарата. Всё зависит от степени повреждения мозга при травме. Иногда проблемы ограничиваются нарушением координации движения, в более серьезных случаях пациент страдает от судорог конечностей, наблюдается потеря чувствительности. В самых тяжелых ситуациях наступает паралич;
- Появление болевого синдрома. Даже при легком повреждении мозга пациент может сталкиваться с хроническими головными болями;
- Ухудшается психологическое состояние пациента, поскольку человек тяжело переживает то, что с ним происходит – и головные боли, и частичную утрату прежних навыков. Он становится раздражительным и даже агрессивным, может впасть в депрессию.
Реабилитационный курс: основные особенности
Еще сравнительно недавно возможности реабилитации после такого состояния были ограничены. В последние годы были открыты центры, в которых пациенты проходят восстановление после ЧМТ. Это – целый комплекс мероприятий. В нем участвуют:
- неврологи, которые помогают восстановить функции ЦНС;
- физиотерапевты, проводящие процедуры для восстановления мышечного тонуса, подбирают лечение для устранения головных болей;
- психологи, которые помогают пациенту преодолеть апатию, адаптироваться к новому этапу жизни и вернуться в социум. Помощь психолога может понадобиться и родственникам пациента;
- нейрологопеды, восстанавливающие речевую функцию и т.д.
Программы реабилитации разрабатываются с учетом состояния пациента. Проводится восстановление в специализированных центрах, которые сотрудничают с врачами узкой специализации. Например, эрготерапевты помогают пациентам восстановить навыки самообслуживания, вплоть до вождения автомобиля. Эти врачи проводят занятия и по развитию моторики. Кинезитерапевты работают над восстановлением работы опорно-двигательного аппарата, нормализацией координации движений. Действиями всех врачей руководит реабилитолог.

Обязательно проводятся занятия лечебной физкультурой, в том числе и на разработанных для этого тренажерах. Важную роль играет дыхательная гимнастика, поскольку легкие в коматозе страдают так же сильно, как мозг. Для восстановления мышечного тонуса рекомендуется плавание в бассейне, различные водные процедуры.
Мы внимательно и учитывая все осложнения состояния пациента, подбираем уникальную терапию, поэтому показываем высокоэффективные результаты. Индивидуальный подход к каждому нашему пациенту — отличительная черта центра “Эвексия” и трудящегося в нем персонала.

19 августа 2014 года в Павловскую ЦРБ Нижегородской области госпитализирован пациент П. 1980 года рождения.
Жалобы
Анамнез
Обследование
Больной поступил в больницу с ясным сознанием и адекватным поведением. В неврологическом статусе: ⠀•⠀менингеальный синдром (симптомокомплекс, возникающий при раздражении мозговых оболочек); ⠀•⠀движения в конечностях одинаковы с обеих сторон; ⠀•⠀пошатывание в позе Ромберга (стоя со сдвинутыми вместе стопами, закрытыми глазами и вытянутыми прямо перед собой руками); ⠀•⠀умеренное нарушение координации.
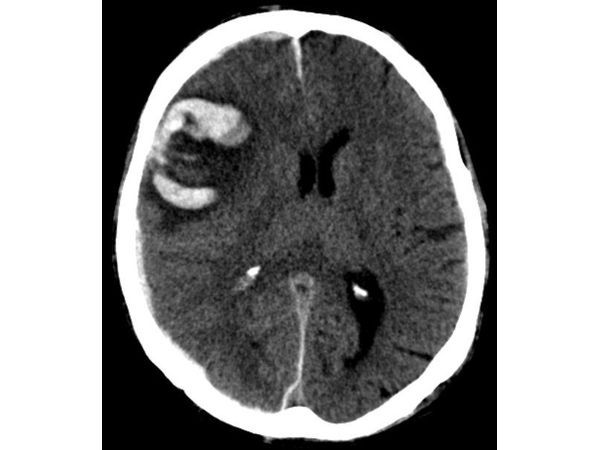
На КТ головного мозга виден субкортикальный очаг геморрагического ушиба в правой лобной и теменной долях головного мозга с перифокальным отёком и сателитной субдуральной гематомой малого объёма в правой лобно-теменной области (рис. 1).
Диагноз
Закрытая черепно-мозговая травма. Ушиб головного мозга средней степени с преимущественным поражением правой лобной и теменной долей головного мозга. Острая субдуральная гематома малого объёма в правой лобно-теменной области.

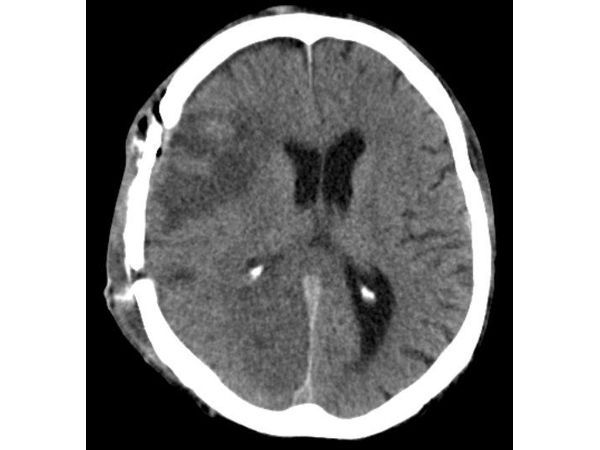
Лечение
С учётом компенсированного состояния пациента малым объёмом субдуральной гематомы решено вести больного консервативно. За время наблюдения отрицательной динамики не прослеживалось: сознание ясное, пациент адекватен, полностью себя обслуживает, неоднократно был замечен курящим на улице. 25 августа ситуация резко ухудшилось: диагностировано угнетение сознания до предкомового состояния, анизокария D>S (увеличение правого зрачка по сравнению с левым), левосторонний гемипарез (ограничение движения мышц тела).
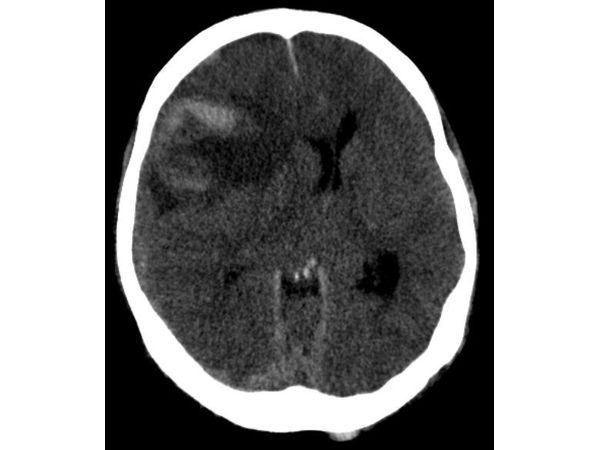
Проведена КТ головного мозга (рис. 2). На снимке видно, что очаг геморрагического ушиба находится в стадии частичной резорбции (рассасывания), в правой лобно-теменной области прослеживается субдуральная гематома малого объёма в изоденсной (подострой) стадии. Значительно увеличилась дислокация срединных структур влево. Пациент взят на операцию. В результате костно-пластической трепанации черепа в правой лобно-височно-теменной области была удалена субдуральная область общим объёмом не более 50 мл. Изначально предполагалось, что после удаления гематомы произойдёт отёк головного мозга и будет необходима декомпрессивная трепанация, но этого не потребовалось, так как мозг расправился, а признаков пролабирования (выпячивания) и отёка выявлено не было (рис. 3).
После операции наблюдалось улучшение состояния: у пациента постепенно восстановилась ясность сознания, исчезли анизокария и гемипарез. На контрольной КТ — значительный регресс дислокационного синдрома (рис. 4).
Заключение
Пластинчатая субдуральная гематома малого объёма в правой лобно-теменной области в гиперденсной стадии (с более высокой плотностью по сравнению с окружающими тканями) чётко видна на первом снимке. Если бы это было субарахноидальное кровоизлияние, то гемокомпонент прослеживался бы и в кортикальных бороздах. Субкортикальный очаг ушиба второго вида по классификации Корниенко вносит свою лепту, но в процессе лечения он претерпевает закономерную эволюцию и постепенно рассасывается (сравните снимок от 25 и 19 августа). Однако у пациента изначально имелась достаточно значимая (до 5 мм) дислокация срединных структур влево, что можно было рассматривать как признак последующего ухудшения, которое и случилось 25 августа. Так как регресс дислокационного синдрома произошёл только после удаления субдуральной гематомы, можно сделать вывод, что ведущую роль в данном случае играл субдуральный гемокомпонент. Именно продукты распада крови оказали токсичное воздействие на головной мозг, вызвав полушарный отёк и прогрессирование дислокационнго синдрома. В то же время хочется обратить внимание, что после удаления субдуральной гематомы не обнаружилось никаких признаков отёка головного мозга и субарахноидального кровоизлияния, хотя это предполагалось при таком значительном смещении срединных структур. Данный случай показывает, что внутричерепные гематомы малого объёма не всегда благополучно рассасываются, даже несмотря на размер и отсутствие увеличения объёма геморрагического субстрата. Самое действенное в таких ситуациях — оперативное вмешательство. Это, на мой взгляд, относится не только к травматическим внутричерепным гематомам, но и к инсульт-гематомам. Подтверждением служит исчезновение полушарного отёка и дислокации после операции.
Стадии гематомы мягких тканей проходят в 3 этапа. Порой легкая травма способна образовать синяк либо, иначе говоря, подкожное кровоизлияние. Это весьма неприятно, тем более в летнее время, когда нет желания носить одежду, скрывающую руки и ноги.
Поэтому многим интересно: за сколько дней проходит синяк? Сколько проходит синяк этапов? Как действовать, чтобы гематома смогла рассосаться побыстрее?
О чем речь
Подкожное кровоизлияние является геморрагическим процессом в травмированных тканевых структурах, пропитывающихся кровью. Такая геморрагия моментально проявляется на кожных покровах. Как долго образуется синяк?

Подкожная гематома способна сформироваться за считанные часы, при этом доставляя человеку болезненные ощущения. Зачастую геморрагии под кожей образуются в случае, если человек ударится или от воздействия длительного сдавления, а также иного травмирующего фактора. Если у человека ломкие сосудистые ткани, нарушена сворачиваемость крови, то гематомы образуются даже тогда, когда человек легко ушибся либо будет самопроизвольное образование синяков.
Как быстро способна рассасываться подкожная геморрагия? Здесь существует прямая зависимость от своевременно проведенных мероприятий, которые даже могут не допустить образование синяка. Накладывание горячего либо холодного компресса зависит от стадий синяка.
О стадиях подкожных гематом
Существуют 3 стадии формирования подкожных геморрагий:
- В начальной форме образования гематом протекающей из сосудистых тканей кровью заполняется область под кожным покровом, также кровь просачивается сквозь тканевые структуры. В периоды, когда распадаются эритроцитарные клетки крови, благодаря гемоглобину кожа приобретает синий цвет. При этой форме подкожный кровоподтек требуется обработать холодным компрессом, тогда гематома уменьшится. Надо приложить к больному месту немного льда, завернутого в натуральную ткань. Если льда нет, тогда подойдет иной предмет, излучающий холод. Воздействие холодом вызывает сужение сосудистых тканей, количество крови, вытекаемой из сосудов, уменьшено. Воздействие холодом требуется оказывать быстро, холодный компресс держат не более 9,5-10 минут, потом манипуляцию надо повторить каждые пару часов. Не следует в это время стоять под горячим душем или париться в бане.
- При следующей форме отеки уменьшаются. Геморрагия имеет синий цвет по центру и желтый окрас по периферии. Если геморрагия имеет большую площадь, то возможны проявления пятен желтого цветения. Как правило, эта форма наступит через второй или третий день образования синяка. В этой стадии эффективны компрессы, имеющие в своем составе гепариновый препарат. Благодаря таким компрессам рассасывание гематомы происходит быстрее. Благодаря тепловому воздействию компресса увеличивается прилив крови, сосудистые ткани расширяются, омертвевшие клеточные структуры лимфы и крови выводятся. Для такого компресса подойдет небольшой мешок из льна, в который насыпается немного подогретого песка либо соли. Прикладывают такой компресс не более 10 минут. Также используют грелку.
- На 3-5 сутки появляется третья стадия. Подкожная геморрагия чуть-чуть сойдет книзу. Цвет ее будет зеленым. На данной стадии, пока держится синяк, продолжают использовать тепловые компрессы. Через некоторый промежуток времени отечность и уплотненность рассасываются, цвет кожных покровов становится естественным.
После любого синяка под кожей возможны осложнения. Воспалительные процессы приведут к формированию нагноения. Об этом следует сообщить доктору, который грамотно проконсультирует, назначит лечение.
Через сколько проходит подкожная геморрагия, как долго сходит синяк? Если выполнять врачебные рекомендации, то рассасывается гематома на пятые либо шестые сутки. Именно столько времени должно пройти, чтобы после синяка не осталось никаких следов.
Лицевые гематомы
Когда человек падает и ударяется в лобную зону головы, то, как правило, подкожная геморрагия формируется под нижним веком глаза. Это происходит вследствие разрыва сосудистых тканей данной области и начинающейся геморрагии.
Так как тканевые структуры этой зоны рыхлые, то скопление крови происходит именно под нижним веком.
Решить проблему можно одним из способов:
- Если подкожное кровоизлияние находится в глазной зоне, то требуется холодный компресс. Не следует ждать отечных изменений. Компресс прикладывают не к глазному яблоку, а к щеке или под зону нижнего века.
- Если имеется повреждение верхней части носа, примыкающей ко лбу (переносица), у человека носовое кровотечение, то надо чтобы человек не сморкался, поскольку попадут воздушные потоки и кровоизлияние увеличится. В каждую ноздрю вставляют небольшой бинтовой тампон. Использование ваты для предотвращения геморрагии запрещено. Смачивают тампоны перекисью водорода и тампонируют каждую ноздрю.
- При ухудшении зрительной функции либо пульсирования в ушибленном участке человеку требуется врачебная помощь.
Долго ли проходят такие синяки, сколько они могут держаться? При своевременных лечебных мероприятиях для того, чтобы синяки прошли надо от 5 суток до недели. Если лечение отсутствует, то подкожные геморрагии будут держаться дольше, примерно 15-20 суток.
Чтобы синяк сошел как можно быстро и цвет кожи стал естественным, помогут мазевые гепариновые средства. Их применение зависит от скорости регенераторных процессов поврежденного участка тела. Показаны процедуры физиотерапии.
Какие препараты помогут
Перед использованием любого лекарства требуется врачебная консультация. Как правило, подкожные геморрагии лечат с помощью:
- Троксевазиновой мази. Благодаря ей синяк быстро рассосется. При нанесении ее на ушибленный участок сразу увеличение подкожной геморрагии прекратится. Рекомендовано использовать 2 раза в сутки.
- Лиотонового геля. Он восстанавливает ткани, хорошо рассасывает гематому, улучшает кровоток. Наносят его на протяжении 7 суток от двух до трех раз за сутки.
- Бадяги (лат. Spongilla). У этого средства раздражающее воздействие, вследствие этого улучшаются местные микроциркуляторные процессы. Средство действует как антисептик, также имеет регенераторное воздействие. За сутки наносят 4-5 раз не более 20 минут.
Народные способы
Чтобы рассосалась гематома, подойдут нетрадиционные способы лечения:
Что способствует рассасыванию геморрагии
Рассасывание подкожного кровоизлияния зависимо не только от лечения, но и от регенераторных процессов организма, протекающих у каждого человека индивидуально. Поэтому точное время для восстановления тканей определить трудно.
Среднее значение составляет примерно от 2 до 3 недель, но может быть и 30 суток.
Время исчезновения гематомы зависит от того, насколько была тяжела травма. Гематомные образования могут протекать:
- Легко. Геморрагия образуется на протяжении дня без вовлечения в процесс миоволокон. Травмированный участок слегка припухает.
- Иметь среднюю тяжесть. Геморрагия оказывает влияние на мышечные структуры, кровоподтек появится за срок от 3 до 5 часов.
- Тяжело. Миоволокна сильно повреждаются, становятся дисфункциональными. Поврежденный участок сильно припухает, гематома образуется в срок от 60 минут до двух часов.
Стоит помнить, что если последствия травмы долго не проходят, то лучше проконсультироваться и получить помощь у специалиста, который назначит соответствующие диагностические и лечебные мероприятия. Болезнь лучше предупредить, чем потом лечить.

Под субдуральной гематомой понимается кровоизлияние либо излитие кровянистой жидкости в пространство между твердой и субарахноидальной оболочками головного мозга.
На долю субдурального приходится примерно 40 % всех внутричерепных кровоизлияний. В этиологии заболевания преобладает травматический аспект, а его частота напрямую зависит от тяжести полученной пострадавшим черепно-мозговой травмы и в случае тяжелой ЧМТ составляет от 9 до 11%
Среди пациентов превалируют мужчины в возрасте после 40 лет, встречается данная патология также у новорожденных и пожилых.
Отличительные черты
Как и при других внутричерепных кровоизлияниях, при субдуральной гематоме (СГ) первостепенны признаки общего и локального сдавливания головного мозга. Клинически она схожа с эпидуральной (ЭГ), однако встречается чаще и имеет от последней ряд существенных отличий:

- При субдуральном типе кровь распространяется между субарахноидальной и твердой оболочками. Эпидуральная гематома локализована в просвете между твердой мозговой оболочкой и черепными костями.
- Субдуральное кровоизлияние происходит обычно в результате травматического разрыва впадающих в синусы твердой мозговой оболочки мостиковых вен. Источник кровотечения при ЭГ – артериальные сосуды (чаще средняя менингеальная артерия и ее ветви), реже синусы (сигмовидный, верхний сагиттальный).
- Постепенное нарастание симптоматики, характерное для СГ, объясняется венозным типом кровотечения и достаточной площадью для излития крови. В свою очередь, эпидуральное пространство ограничено. Клинически этот тип кровоизлияния характеризуется светлым промежутком и, как правило, более бурным течением.
- Для ЭГ присуща односторонняя локализация, для субдуральной нередко двусторонняя, как в месте удара, так и на противоположном полюсе.
- Различна КТ-картина: кровоизлияние между черепными костями и твердой мозговой оболочкой имеет вид двояковыпуклой линзы, между паутинной и твердой – серповидную форму.

Классификация образований
В зависимости от количества излившейся крови гематомы делят на:
- малые – до 30 мл;
- средние – от 30 до 90 мл;
- большие – более 90 мл.
По отношению к долям головного мозга:
- монолобарные;
- билобарные;
- полибилобарные.
Клинически обусловлено деление субдуральных гематом в зависимости от времени возникновения и темпа нарастания симптомов.
Острые проявления кровоизлияния
Тип субдуральной гематомы головного мозга, клинические признаки при котором проявляются в течение первых трех суток после воздействия провоцирующего фактора.
Возможные варианты течения:
- Классический – редкий, обычно сопутствует среднетяжелым повреждениям, характеризуется этапностью: потеря сознания в момент нанесения травмы; светлый промежуток, продолжительность которого вариабельна (от минут до нескольких суток), в этот период жалобы незначительны и очаговая симптоматика обычно отсутствует; выключение сознания повторно, с предшествующим этому разворачиванием клиники.
- Со слабо выраженным периодом относительного благополучия – сопровождает тяжелые ЧМТ. Первоначально тяжелое коматозное состояние, развернутая общемозговая и очаговая симптоматика объясняется повреждением вещества мозга в результате ушиба. После частичного восстановления сознания, сопровождаемого четкой клиникой, наступает повторная его утрата.
- Без присутствия светлого промежутка – этот тип наиболее распространен. Изначальная кома на фоне тяжелых травм не претерпевает изменений вплоть до операции либо смерти пациента.
Подострая гематома

Клиника разворачивается в период от 4 до 14 суток после получения травмы.
Первоначальная симптоматика нарастает медленно, нередко напоминает интоксикацию алкоголем, менингит, субарахноидальное кровоизлияние. В этой связи диагностика бывает затруднена.
Различают три варианта течения:
- Классический – также характеризуется трехфазностью (утрата сознания, период относительного благополучия, нарушение сознания повторно), однако в отличие от острой гематомы симптомы нарастают не так бурно, а светлый промежуток выражен четче.
- Без первоначальной утраты сознания.
- Со стертым периодом относительного благополучия.
Хроническая форма течения
Хроническая субдуральная гематома обнаруживается по истечении двух недель от момента травмы. Ее главной особенностью, помимо слабой выраженности клинических проявлений в сравнении с острой и подострой гематомами, является образование капсулы вокруг излившейся крови.
Наиболее прогностически благоприятный тип кровоизлияния.
О причинах образования гематом
В этиологии заболевания преобладает травма головы, полученная в ДТП, при падении либо направленном ударе. Возможны и более редкие причины нетравматического характера:

- Синдром детского сотрясения – патологическое состояние, возникающее при подбрасывании маленького ребенка и сотрясении нефиксированной головы. Разрыв мостиковых вен при данном синдроме связан с их значительной растянутостью вследствие большей ширины субдурального пространства у детей.
- Применение в родоразрешении приборов для извлечения ребенка щипцов, родовые травмы.
- Вероятность разрыва венозных сосудов повышена у страдающих алкоголизмом, а также у пожилых. У них расширение пространства между субарахноидальной и твердой мозговыми оболочками происходит вследствие атрофии мозга.
- С возрастом возрастает риск субдурального кровоизлияния на фоне артериальной гипертензии, атеросклеротических поражений сосудов и их повышенной хрупкости.
- Снижение давления ликвора (например, при спинномозговой пункции) в редких случаях также может привести к расширению субдурального пространства и разрыву мостиковых вен.
- Наличие кист субарахноидальной оболочки головного мозга.
- Прием ряда лекарственных препаратов, снижающих свертываемость крови (антикоагулянты, антиагреганты), заболевания, связанные с дефицитом витамина К.
Патомеханизм нарушения
Субдуральная гематома может развиться на фоне травмирования разной степени. При значительном повреждении, сопровождающимся переломом черепных костей, возникает картина острой гематомы, подострое и хроническое течение возможно при менее тяжелых травмах.
Как правило, под воздействием причинного фактора происходит разрыв впадающей в синус твердой мозговой оболочки мостиковой вены. Зияющий просвет сосуда становится местом излития крови. Накапливаясь, она провоцирует сдавливание и отек вещества мозга, дислокацию его структур.
При односторонней (гомолатеральной) гематоме травматического характера область приложения силы невелика, а голова в момент травмы неподвижна. Этим объясняется ограниченность повреждения сосудов и местный ушиб мозга.

Контрлатеральное повреждение мозговых структур связано с более серьезной травмой, полученной во время столкновения подвижной головы о твердый предмет (например, при падении с высоты). Смещение и ушиб мозга, разрыв сосудов на противоположной стороне возможны также при значительной площади приложения силы на неподвижную голову (к примеру, удар падающим деревом).
Кроме того, непрямое воздействие, как в случае резкой перемены направления либо скорости движения, также может быть причиной разрыва мостиковых вен и формирования гематомы.
Более редкий механизм нарушения – непосредственное ранение синусов и вторичные кровоизлияния на фоне дистрофии, некроза либо ангионевротических изменений сосудов.
Клиническая картина
Симптоматика заболевания имеет в каждом конкретном случае свои особенности и во многом зависима от локализации, объема и темпов нарастания гематомы. Значительно влияют на характер клинических проявлений сопутствующий ушиб и повреждение мозга, возраст пациента.
Доминируют в клинике:

- Полная потеря сознания вплоть до комы – в случае тяжелого течения острой гематомы. Оценка сознания производится в баллах (от 0 до 15) на основании шкалы ком Глазго.
- Симптомы вклинения ствола мозга (триада Кушинга) – брадикардия, гипертензия и утрата сознания.
- Стволовые симптомы – колебания артериального давления, расстройство дыхания, гипертермия, нарушение тонуса и рефлексов.
- Качественные нарушения сознания, психические расстройства – делириозные и онейроидные, утрата памяти, лобное поведение, эйфория, отсутствие критики к собственному состоянию.
- Психомоторное возбуждение, развитие генерализованных клонико-тонических судорог.
- Головная боль – носит обычно распирающий характер, иррадиирует в глазные яблоки, затылок, может сопровождаться многократной рвотой, светобоязнью, снижением зрения.
- Менингеальные знаки (ригидность мышц затылка, положительные симптомы Кернига, Брудзинского).
- расширение зрачка (мидриаз) на стороне кровоизлияния со снижением реакции на свет, нередко сопровождаемое птозом (опущением века) и нарушением подвижности глазного яблока;
- двигательные расстройства конечностей на противоположной кровоизлиянию стороне тела (парез, плегия);
- фокальные судороги;
- патологические рефлексы (Бабинского, рефлексы автоматизма);
- в зависимости от области поражения мозга – расстройства чувствительности, речи (моторная, сенсорная афазия), обоняния (гипоаносмия), выпадение полей зрения и т.д.
Диагностические методы
Диагноз заболевания основан на тщательном изучении анамнеза (характер и давность полученной травмы), жалоб пациента (время возникновения, прогрессирование симптомов). В случае бессознательного состояния пострадавшего проводится опрос очевидцев.

Обязателен общий осмотр, обнаруживающий следы травмы на черепе (ссадины, кровоподтеки, дефекты кости), отоликворею.
Неврологическое обследование позволяет диагностировать отклонения в неврологическом статусе, появление патологических рефлексов, классической очаговой симптоматики (мидриаз, гемиплегия и т. д.), кровянистый ликвор при спинномозговой пункции. Выявление при осмотре признаков дислокации и вклинения структур мозга становит противопоказание к выполнению процедуры.
Со стороны органа зрения может наблюдаться застой на глазном дне, отек диска зрительного нерва, его атрофия (зависимо от тяжести и давности травмы).
В диагностике кровоизлияний неотъемлемы инструментальные способы исследований:
- КТ головного мозга – наиболее достоверный метод в остром периоде заболевания, позволяет на ранних стадиях выявить в проекции мозга гиперэхогенный участок серповидной формы. В случае хронической гематомы позволяет диагностировать признаки повышения внутричерепного давления и смещения мозговых структур.
- МРТ – варианты с введением контраста применяются в сомнительных ситуациях и в дифдиагностике с кистами и гигромами.
- ЭЭГ – выявляет срединное смещение структур мозга.
- Рентгенография черепа – выполняется с целью выявления переломов основания и свода черепа.
Что предлагает медицина?
Тактика ведения пациентов зависит в первую очередь от объема гематомы и ее нарастания в динамике.
Консервативное лечение возможно при небольшом (до 25 мл) кровоизлиянии, при условии стабильного состояния пациента и возможности динамического контроля (нейровизуализация методом КТ, МРТ). Оно также проводится как элемент предоперационной подготовки. Основная цель в этом случае – снижение внутричерепной гипертензии, предупреждение вклинения.

Основные методы и способы:
- правильное положение пациента с приподнятым головным концом в пределах 30-45º, облегчающее отток венозной крови из полости черепа;
- противоотечная терапия — осмотические (Маннитол) и петлевые диуретики (Фуросемид), метаболические препараты;
- кислородотерапия;
- искусственная вентиляция легких при нарастании дыхательной недостаточности и угнетении сознания (по шкале ком Глазго менее 9 баллов);
- поддержание сердечно-сосудистой системы (систолическое давление в пределах 110-120 мм рт ст).
Хирургическое вмешательство показано в следующих ситуациях:
- отрая субдуральная гематома (объемом более 25 мл), провоцирующая смещение структур мозга;
- кровоизлияние меньшего размера в случае прогрессирующего ухудшения состояния пациента;
- подострая либо хроническая гематома значительного объема, провоцирующая клиническую симптоматику.

Суть операции заключена в наложении трепанационных фрезевых отверстий, дренировании излившейся крови через полученный дефект кости, а также проведении тщательного гемостаза. Вследствие наружного опорожнения гематомы происходит декомпрессия мозга и устранение внутричерепной гипертензии.
Острая субдуральная гематома головного мозга, безусловно, жизнеугрожающее состояние, которое характеризуется высокой вероятностью летального исхода, в том числе после своевременно проведенного оперативного лечения.
Прогноз отягощается такими осложнениями, как смещение мозга, его вторичная ишемия и отек. Профилактика заключена в предупреждении травматизма, как бытового, так и на рабочем месте.
Читайте также:

