Натрия хлорид при атопическом дерматите
Обновлено: 02.05.2024
Авторы: Сергеев А.Ю. 1 , Караулов А.В. 2 , Кудрявцева Е.В.
1 Новосибирский государственный университет, Новосибирск, Россия
2 ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), Москва
Для цитирования: Сергеев А.Ю., Караулов А.В., Кудрявцева Е.В. Новые подходы к профилактике атопического дерматита. РМЖ. 2003;1:42.
ММА имени И.М. Сеченова
П рофилактика атопического дерматита (АД) является важнейшим звеном в общем комплексе лечебно–профилактических мероприятий при этом заболевании. Хроническое течение заболевания требует разработки новых методов профилактики, сокращения потребления медикаментов пациентами и повышения качества их жизни. Современные принципы профилактики АД были сформулированы в 1986 г. Ю.В. Сергеевым. Они предусматривают выделение первичной и вторичной профилактики (рис. 1).
Рис. 1. Схема профилактики атопического дерматита
Первичная профилактика
Мероприятия по профилактике атопического дерматита необходимо проводить еще до рождения ребенка – в антенатальном периоде (антенатальная профилактика) и продолжить после рождения ребенка на первом году жизни (постнатальная профилактика).
Мероприятия по профилактике атопического дерматита необходимо проводить еще до рождения ребенка – в антенатальном периоде (антенатальная профилактика) и продолжить после рождения ребенка на первом году жизни (постнатальная профилактика).
Антенатальная профилактика
Существенно увеличивают риск формирования аллергического заболевания высокие антигенные нагрузки (токсикозы беременных, массивная медикаментозная терапия беременной, воздействие на нее профессиональных аллергенов, одностороннее углеводное питание, злоупотребление облигатными пищевыми аллергенами и др.). Исключение этих моментов является важным фактором профилактики атопического дерматита. Беременные женщины с отягощенной наследственностью по аллергии и особенно при ее наличии должны максимально исключить контакты с любыми (пищевыми, бытовыми, профессиональными) аллергенами.
Постнатальная профилактика
В раннем постнатальном периоде необходимо ограничить новорожденных от излишней медикаментозной терапии, раннего искусственного вскармливания, которые ведут к стимуляции синтеза иммуноглобулина Е (IgE). Строгая диета касается не только ребенка, но и кормящей грудью матери. У новорожденного с факторами риска по атопическому дерматиту необходимы правильный уход за кожей, нормализация деятельности желудочно–кишечного тракта, организация рационального питания с разъяснением необходимости грудного вскармливания, рационального введения прикорма, а также соблюдение рекомендаций по гипоаллергенному режиму.
Первичная профилактика атопического дерматита предполагает обязательную преемственность в работе дерматолога, аллерголога, гинеколога и педиатра.
Вторичная профилактика и реабилитация
Противорецидивная программа для атопического дерматита должна быть построена с учетом мероприятий, направленных на практическое осуществление всех аспектов реабилитации: медикаментозного, физического, психического, профессионального и социального. Программа профилактики составляется с учетом комплексной оценки состояния больного и преемственности с предшествующим лечением.
Предварительное обследование – основа профилактики АД
Одна из причин высокой частоты обострений АД – игнорирование мер профилактики, основанных на тщательном обследовании больного. Здесь решающими является сбор аллергоанамнеза, общее клиническое обследование и особенно – результаты аллергологического обследования, включающего определение общего и аллергенспецифичных IgE.
Результаты лабораторного обследования на аллергию у больных АД позволяют врачу сразу оценить весьма обширный спектр аллергенов различных групп: бытовых, эпидермальных, грибковых, бактериальных, паразитарных, пищевых, пыльцевых и др. Получаемая информация носит стратегический характер для принятия профилактических мер, порой меняющих жизненный уклад больного и его семьи. Эти данные неоценимы при разработке профилактического лечения, в том числе аллерген–специфической иммунотерапии (АСИТ) и необходимы при построении программ обучения пациентов. Общее клиническое обследование позволяет выявить очаги хронической инфекции или другие провоцирующие факторы и провести их коррекцию, что в целом ведет к предотвращению рецидивов АД.
Контроль окружения больного
Контроль окружающей среды и коррекция выявленных сопутствующих заболеваний, а также ведущих патогенетических механизмов является одним из важных мероприятий в противорецидивном лечении.
Связь развития АД с воздействием домашней пыли и содержащимися в ней клещами Dermatophagoides диктует необходимость проведения элиминационных мероприятий, уменьшающих контакт с данными аллергенами. Обязательным считается использование закрытых матрасов и подушек в плотных пластиковых конвертах на молнии. Желательно, чтобы молнию прикрывала полоска ткани. Рекомендуется приобрести специальное постельное белье (наволочки, пододеяльники и др.), защищающее от воздействия пылевых и клещевых аллергенов. Если больной пользуется обычным бельем, необходимо его регулярное (еженедельное) кипячение, покрытие подушки 2 наволочками; подушки должны быть набиты синтетическим материалом. Постельное белье необходимо менять не реже 2–х раз в неделю. В квартире не должно быть большого количества мягкой мебели и ковров, недопустим ковер в детской спальне, а также использование ковролинов с резким запахом синтетического материала. Обязательна регулярная уборка всей квартиры, особенно комнаты, где пациент проводит больше всего времени; чистка труднодоступных мест скопления пыли. Квартира, где живет больной АД, страдающий аллергией к домашней пыли, должна убираться в его отсутствие, предпочтительно с помощью особых пылесосов. Существенно улучшило ситуацию применение в современных моделях пылесосов (S–класса) «на выходе» высокоэффективных карбоновых и НЕРА фильтров, позволяющих отфильтровывать частицы до 0,3 мкм в диаметре, а также использование бытовых воздухоочистителей.
При гиперчувствительности к плесневым грибам после пользования ванной рекомендуется насухо вытирать все влажные поверхности. Производить уборку ванной комнаты с растворами, предупреждающими рост плесени не менее 1 раза в месяц. На кухне необходимо пользоваться вытяжкой над плитой (удаление пара). Сушить одежду необходимо только в проветриваемом помещении, вне жилой комнаты.
При эпидермальной аллергии не пользоваться одеждой из шерсти, меха животных, исключить посещение больным зоопарка, цирка, домов, где находятся животные. В квартире, где ранее находилось животное и где проживает больной, необходима неоднократная тщательная уборка помещения.
При аллергии к пыльце растений: в период пыления аллергенных растений следует герметизировать окна, ограничить прогулки в ветреную и солнечную погоду, особенно в зеленой зоне города или в сельской местности; с осторожностью использовать растительные косметические средства (мыла, шампуни, кремы и т.д.), не проводить лечение фитопрепаратами.
Элиминация неспецифических факторов
В лечении больных, страдающих АД, необходимо предусмотреть элиминацию не только причинно–значимых аллергенов, но и неспецифических (неаллергенных) факторов, которые могут провоцировать обострение заболевания или поддерживать его хроническое течение. К ним относятся: стресс, экстремальные значения температуры, влажности, интенсивная физическая нагрузка (одна из составляющих – воздействие пота), инфекционные заболевания.
Известен факт обострения АД у детей на фоне острых респираторных и/или кишечных инфекций. В эти периоды для профилактики обострения АД необходим более строгий контроль за проведением элиминационных мероприятий.
Уход за сухой и чрезмерно чувствительной кожей
Учитывая, что сухость кожи (ксеродермия) встречается у 1/3 больных АД, важным фактором в комплексном профилактическом лечении является уход за кожей. В патогенезе АД иммунные процессы в коже вызывают ее гиперреактивность не только когда аллергены запускают аллергический процесс – вообще любые раздражители кожи зачастую провоцируют псевдоаллергию и реакции аутоиммунного характера. Сухая кожа является одним из провоцирующих АД факторов за счет частого и постоянного повреждения клеток эпидермиса, запускающего цепь иммуномедиаторных реакций, активацию лимфоцитов и развитие типичной картины воспаления.
Поэтому своевременный и постоянный уход за сухой кожей атопического больного считается одним из залогов успешного предотвращения рецидивов АД.
Больным рекомендуется избегать частого мытья, в домашних условиях ранее рекомендовали солевые ванны, а также так называемые «ванны Клеопатры» самостоятельного приготовления (1 стакан молока эмульгируют с 1 столовой ложкой оливкового масла и вливают в ванну). В качестве смягчающих средств долгие годы использовали несложные кремы с добавлением 10% мочевины или хлористого натрия. Однако подобные экстемпоральные составы, использовавшиеся до появления новых средств, имели ряд недостатков, в том числе часто были недоступны для больного, требовали особых приготовлений и доставляли немало других неудобств, не говоря уже об эстетических аспектах. Отсутствие эффективных действующих компонентов, пригодных для обработки сухой кожи, наряду с дефицитом качественной основы–носителя для наружной терапии долгие годы осложняло профилактику АД в нашей стране.
Новые средства по уходу за кожей
В качестве средств профилактического ухода, особенно у лиц с сенсибилизацией к ланолину, мы рекомендуем новые поколения нестероидных средств для постоянного применения.
К таким средствам относятся, в частности, разные препараты на основе термальных вод, в том числе – французской термальной воды Авен (Avene). Термальные воды в последнее время используются в наружных препаратах и средствах по уходу за кожей нескольких дермато–косметологических линий, выпускаемых за рубежом. Как правило, в качестве эффекта термальной воды указывают на ее успокаивающее действие, снимающее раздражение кожи, а также на укрепление (за счет увлажнения и смягчения) эпидермальной барьерной функции, что повышает устойчивость ее к повреждению и проникновению микроорганизмов. Последний эффект важен при АД, поскольку триггерами воспаления зачастую являются микробные элементы – антигены и суперантигены бактерий и грибов с поверхности кожи.
В состав смягчающего крема «Трикзера» (на основе термальной воды Авен) входят не менее важные составляющие, которые обеспечивают эффективность крема в уходе за сухой кожей и при профилактике АД у детей и взрослых. В их числе – липиды растительного происхождения с высоким содержанием церамидов и ненасыщенных жирных кислот. Такой состав способствует быстрой регенерации эпидермиса после повреждения, препятствует процессам перекисного окисления, защищает клеточные мембраны эпидермоцитов. Смягчающее действие крема сочетается с увлажняющим. В отличие от традиционных средств по уходу за кожей крем «Трикзера» не содержит отдушек и удовлетворяет требованиям, предъявляемым к лечебно–косметическим средствам для атопической и склонной к раздражению кожи.
Наряду с кремом «Трикзера» в настоящее время выпускается смягчающая ванна «Трикзера» – сбалансированная эмульсия, содержащая те же принципиальные компоненты. Особенностью действия данной формы является образование на коже равномерно распределенной защитной пленки. Липидная пленка защищает кожу от пересыхания и раздражения обычной жесткой водопроводной водой, что является одной из наиболее распространенных проблем по уходу за склонной к раздражению и сухости кожей атопического больного. Эмульсия позволяет очищать кожу без детергентного действия. Компоненты смягчающей ванны «Трикзера» обеспечивают противозудное действие, что имеет значение не только в профилактике и уходе за кожей, но и в ежедневном контролируемом самолечении больного АД.
Липидные компоненты (комлекс жирных кислот «Омега 6») наряду с глицерином (5%) и витамином Е (0,5%) входят в состав другого лечебно–косметического и профилактического средства – крема «Экзомега» на основе экстракта овса «Реальба». Некомедогенный, гипоаллергенный, смягчающий и питательный крем «Экзомега» подходит для профилактики обострений АД и постоянного ухода за атопической и раздраженной кожей. Считается, что противовоспалительные и смягчающие свойства комплексного экстракта овса Реальба успокаивают раздражение, жирные кислоты комплекса «Омега 6» проникают внутрь мембранных фосфолипидов и межклеточного цемента рогового слоя, восстанавливают его однородность и герметичность, блокируют воспаление и подавляют синтез ряда медиаторов воспаления, простагландинов и лейкотриенов (LTB4).
Проведенное для оценки эффективности крема «Экзомега» двухмесячное исследование показало сокращение зуда (86%) и экскориаций, что позволило избежать вторичного инфицирования на местах расчесов. Отмечалось купирование бессонницы в течение первого месяца лечения, общее улучшение качества жизни пациентов и членов их семей. Ксероз (сухость кожи) средней и сильной выраженности сократился на 60% после одного месяца и на 73% после двух месяцев лечения.
Проведенный опрос показал положительную оценку пациентами применения крема «Экзомега». В частности, были оценены консистенция (удовлетворяла в 96% случаев), легкость нанесения крема и ощущения после нанесения. Врачи–дерматологи также положительно оценили эффективность (67%) и эстетическую приемлемость использования (82%) крема.
Таким образом, в настоящее время появились эффективные средства для постоянного ухода за атопической кожей и профилактики рецидивов АД без применения местных кортикостероидов. Несомненно, использование подобных лечебно–косметических средств может оказаться наиболее эффективным в комплексной программе профилактики АД (табл. 1). Новые местные препараты для регулярного ухода за сухой и склонной к раздражению кожей могут занять одно из ведущих мест в концепции «контролируемого самолечения» атопических больных, предусматривающей самостоятельную эффективную борьбу с рецидивами на стадии доклинических проявлений обострения, выявляемых непосредственно пациентом. Для реализации такого подхода требуется предварительное полноценное обследование и курс специального обучения, а также активное динамическое наблюдение и доступность консультации лечащего врача.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Форма выпуска, упаковка и состав препарата Натрия хлорид
Раствор для инфузий 0.9% прозрачный, бесцветный.
| 1 л | |
| натрия хлорид | 9 г |
Вспомогательные вещества: вода д/и - до 1 л.
100 мл - контейнеры Viaflo (50) - коробки картонные.
Раствор для инфузий 0.9% прозрачный, бесцветный.
| 1 л | |
| натрия хлорид | 9 г |
Вспомогательные вещества: вода д/и - до 1 л.
250 мл - контейнеры Viaflo (30) - коробки картонные.
500 мл - контейнеры Viaflo (20) - коробки картонные.
1 л - контейнеры Viaflo (10) - коробки картонные.
Раствор для инфузий 0.9% прозрачный, бесцветный.
| 1 л | |
| натрия хлорид | 9 г |
Вспомогательные вещества: вода д/и - до 1 л.
50 мл - контейнеры Viaflo (50) - коробки картонные.
Фармакологическое действие
Оказывает дезинтоксикационное и регидратирующее действие. Восполняет дефицит натрия при различных патологических состояниях организма и временно увеличивает объем жидкости, циркулирующей в сосудах.
Фармакодинамические свойства раствора обусловлены наличием ионов натрия и хлорид-ионов. Ряд ионов, в том числе ионы натрия, проникают через клеточную мембрану при помощи различных механизмов транспорта, среди которых большое значение имеет натрий-калиевый насос (Na-K- АТФаза). Натрий играет важную роль в передаче сигналов в нейронах, электрофизиологических процессах сердца, а также в метаболических процессах в почках.
Натрий выделяется преимущественно почками, однако, при этом большое количество натрия подвергается реабсорбции (почечная реабсорбция). Небольшое количество натрия выделяется с калом и при потоотделении.
Показания препарата Натрия хлорид
- изотоническая внеклеточная дегидратация;
- гипонатриемия;
- разведение и растворение вводимых парентерально лекарственных веществ (в качестве базового раствора).
Режим дозирования
Внутривенно (обычно капельно). Необходимая доза может рассчитываться в мЭкв или ммоль натрия, массе ионов натрия или массе хлорида натрия (1 г NaCl = 394 мг, 17.1 мЭкв или 17.1 ммоль Na и Сl).
Доза определяется в зависимости от состояния пациента, потери организмом жидкости, Na+ и Сl-, возраста, массы тела пациента. Следует тщательно контролировать сывороточные концентрации электролитов в плазме и моче.
Доза раствора натрия хлорида для взрослых составляет от 500 мл до 3 л в сутки.
Доза раствора натрия хлорида для детей составляет от 20 мл до 100 мл в сутки на кг массы тела (в зависимости от возраста и общей массы тела). Скорость введения зависит от состояния пациента.
Рекомендуемая доза при использовании для разведения и растворения вводимых парентерально лекарственных средств (в качестве базового раствора-растворителя) находится в диапазоне от 50 мл до 250 мл на одну дозу вводимого препарата. При этом доза и скорость введения раствора определяются рекомендациями по применению вводимого препарата.
Побочное действие
Ацидоз, гипергидратация, гипокалиемия.
При правильном применении нежелательные эффекты маловероятны.
При применении натрия хлорида раствора 0.9% в качестве базового раствора (растворителя) для других препаратов вероятность побочных эффектов определяется свойствами этих препаратов. В этом случае, при появлении побочных реакций следует приостановить введение раствора, оценить состояние пациента, принять адекватные меры и сохранить оставшийся раствор для анализа, если это необходимо.
Если любые из указанных в инструкции побочных эффектов усугубляются, или Вы заметили любые другие побочные эффекты, не указанные в инструкции, сообщите об этом врачу.
Противопоказания к применению
- гипернатриемия, ацидоз, гиперхлоремия, гипокалиемия, внеклеточная гипергидратация;
- циркуляторные нарушения, угрожающие отеком мозга и легких;
- отек мозга, отек легких, острая левожелудочковая недостаточность, сопутствующее назначение ГКС в больших дозах.
При добавлении в раствор других препаратов необходимо учитывать противопоказания к этим препаратам.
С осторожностью: декомпенсированнная хроническая сердечная недостаточность, артериальная гипертензия, периферические отеки, преэклампсия, хроническая почечная недостаточность (олиго-, анурия), альдостеронизм и другие состояния, связанные с задержкой натрия в организме.
Применение при беременности и кормлении грудью
Применение при нарушениях функции почек
С осторожностью: хроническая почечная недостаточность (олиго-, анурия).
Применение у детей
В организме детей из-за незрелости функции почек может замедляться экскреция натрия. Поэтому у таких пациентов повторные инфузии следует проводить только после определения концентрации натрия в плазме.
Особые указания
При проведении любой инфузии необходимо наблюдать за состоянием пациента, за клиническими и биологическими показателями, особенно важно оценивать электролиты плазмы. В организме детей из-за незрелости функции почек может замедляться экскреция натрия. Поэтому у таких пациентов повторные инфузии следует проводить только после определения концентрации натрия в плазме.
Применять только прозрачный раствор, без видимых включений, если упаковка не повреждена. Вводить непосредственно после подключения к инфузионной системе. Не применять последовательное соединение пластиковых контейнеров. Это может привести к воздушной эмболии вследствие засасывания воздуха, оставшегося в первом контейнере, которое может произойти до того, как поступит раствор из следующего контейнера. Раствор следует вводить с применением стерильного оборудования с соблюдение правил асептики и антисептики. Во избежание попадания воздуха в инфузионную систему ее следует заполнить раствором, выпустив остаточный воздух из контейнера полностью. Добавлять другие препараты в раствор можно до или во время инфузии путем инъекции в специально предназначешгую для этого область контейнера.
Как и для всех парентеральных растворов, совместимость добавляемых веществ с раствором должна определяться перед растворением.
Не должны применяться с раствором натрия хлорида 0.9% препараты, известные как несовместимые с ним. Определять совместимость добавляемых лекарственных веществ с раствором натрия хлорида 0.9% должен врач, проверив возможное изменение окраски и/или появления осадка, нерастворимых комплексов или кристаллов.
Перед добавлением необходимо определить, является ли добавляемое вещество растворимым и стабильным в воде при уровне рН, что и у раствора натрия хлорида 0.9%.
При добавлении препарата необходимо определить изотоничность полученного раствора до вливания. Перед добавлением в раствор препаратов их необходимо тщательно перемешать с соблюдением правил асептики. Приготовленный раствор следует ввести сразу после приготовления, не хранить!
Добавление других препаратов или нарушение техники введения может вызвать лихорадку вследствие возможного попадания в организм пирогенов. В случае развития нежелательных реакций, необходимо немедленно прекратить введение раствора. До начала применения раствора не следует извлекать контейнер из внешнего защитного полипропилен/полиамидного пакета, в который он помещен, так как он поддерживает стерильность препарата.
Инструкция по использованию контейнеров Viaflo (Виафло)
1. Вскрытие упаковки.
а. Извлеките контейнер Виафло из внешнего пакета непосредственно перед применением.
б. Плотно сжимая контейнер, необходимо проверить его на предмет его целостности. Если обнаружены механические повреждения, контейнер следует утилизировать, так как стерильность может быть нарушена.
в. Проверьте раствор на прозрачность и отсутствие включений. Контейнер следует утилизировать, если нарушена прозрачность или имеются включения.
2. Подготовка к применению.
Для подготовки и введения раствора используйте стерильные материалы, а. Подвесьте контейнер за петлю к штативу. Удалите пластиковый предохранитель с выходного порта, расположенного в нижней части контейнера:
- возьмитесь одной рукой за маленькое крылышко на горловине выходного порта,
- возьмитесь другой рукой за большое крылышко на крышке и перекрутите,
- крышка откроется.
в. При постановке инфузионной системы следует придерживаться правил антисептики.
г. Установите инфузионную систему в соответствии с указаниями по присоединению, заполнению системы и введению раствора, которые содержатся в инструкции к системе.
3. Добавление в раствор других препаратов.
Внимание: добавленные препараты могут оказаться несовместимыми с раствором.
Для добавления перед введением:
а. Продезинфицируйте область для инъекции препаратов на контейнере (порт для ввода препаратов).
б. Используя шприц с иглой 19-22 размера (1.10-0.70 мм), сделайте прокол в этой области и введите препарат.
в. Тщательно перемешайте препарат с раствором. Для препаратов с высокой плотностью, такого как калия хлорид, аккуратно введите препарат через шприц, удерживая контейнер таким образом, чтобы порт для ввода препаратов находился сверху (вверх дном),после чего перемешайте.
Внимание: не храните контейнеры, в которые добавлены препараты.
Для добавления препарата во время введения:
а. Переведите зажим системы, регулирующий подачу раствора в положение "Закрыто".
б. Продезинфицируйте область для инъекции препаратов на контейнере (порт для ввода препаратов).
в. Используя шприц с иглой 19-22 размера (1.10-0.70 мм), сделайте прокол в этой области и введите препарат.
г. Снимите контейнер со штатива и/или переверните его вверх дном.
д. Удалите воздух из обоих портов.
е. Тщательно перемешайте препарат с раствором.
ж. Верните контейнер в рабочее положение, переведите зажим системы в положение «Открыто» и продолжите введение.
Следует утилизировать емкости после однократного применения. Следует утилизировать каждую неиспользованную дозу.
Не соединять повторно частично использованные контейнеры (независимо от количества оставшегося в нем раствора).
Влияние на способность к управлению транспортными средствами и механизмами
Передозировка
Симптомы: тошнота, рвота, диарея, спастические боли в животе, жажда, пониженное слюно- и слезоотделение, потоотделение, лихорадка, тахикардия, повышение артериального давления, почечная недостаточность, периферические отеки, отек легких, остановка дыхания, головная боль, головокружение, беспокойство, раздражительность, слабость, мышечные судороги и ригидность, генерализованные судороги, кома и смерть. Избыточное введение раствора может вызывать гипернатриемию.
Избыточное поступление хлорида в организм может привести к гиперхлоримическому ацидозу.
При использовании в качестве базового раствора для разведения и растворения других препаратов, симптомы и жалобы при избыточном введении наиболее часто связаны со свойствами вводимых препаратов.
В случае непреднамеренного избыточного введения раствора лечение следует прекратить и оценить состояние пациента.
Лекарственное взаимодействие
При смешивании с другими лекарственными средствами необходимо визуально контролировать совместимость. Для этого следует наблюдать за полученным раствором на предмет изменения его цвета и/или выпадения осадка, появления кристаллов, нерастворимых комплексов. Также необходимо принимать во внимание инструкции по применению добавляемых препаратов.

Мы «чувствуем кожей». Прикосновение, дуновение, тепло, холод, боль, давление. Являясь по сути огромным рецептором, кожа первой реагирует на изменения внешней среды.
Что мы знаем о коже?
Самый большой орган, выполняет защитную функцию, участвует в терморегуляции и обменных процессах. Но наш защитник так же уязвим, как и мы.
Пожалуй, нет ни одного человека в мире, который не сталкивался бы с повреждением и воспалением кожи из-за солнечных ожогов, укусов насекомых, травм. И, конечно, всем нам знакомы кожные заболевания, спровоцированные неправильным питанием, стрессами, эндокринными, метаболическими и генетическими нарушениями, патологической иммунной реакцией организма.
Как чувствуют мир те, у кого кожа больна?
Для описания заболеваний кожи используют общий термин — дерматоз.
Дерматоз встречается в самых разных формах — атопический, влажный, контактный дерматит, нейродермит, экзема, псориаз, но главные симптомы почти всегда одинаковы: отеки, покраснения, зуд, сухость, язвы, корки и боль.
Когда характерные для дерматозов волдыри, мокнущие ранки или бляшки появляются на открытых участках кожи, к физиологическому дискомфорту присоединяется психологический. Часто недоступны очень простые и привычные нам вещи: пляж, бассейн, баня.
Особенно тяжело летом — изнуряющая жара, а одежду с короткими рукавами или шорты не наденешь. Стоит «открыться», и тут же приходится обороняться от чужих взглядов, стараться спокойно отвечать на непонимание, удивление окружающих, пытаться преодолеть скованность, вызванную реакцией посторонних людей. К эмоциональному дискомфорту присоединяется боль. При худшем сценарии она сопровождает 24 часа в сутки, мешает спать, хорошо выполнять любимую работу, заниматься спортом, значимо влияет на качество жизни в целом.
Как прогнать боль?
Лечение дерматозов требует комплексного подхода — постоянного контроля симптомов врачом и самим пациентом, регулярного ухода за кожей. Необходимо следить за питанием, соблюдать гигиену, принимать лекарства против зуда и боли, использовать препараты наружного действия (антибактериальные, противовоспалительные и заживляющие мази и кремы), проводить сеансы светотерапии.
В сложных случаях, когда консервативная терапия не дает ожидаемого результата, врач назначает иммунодепрессанты и гормональные препараты. Они очень эффективны, но могут быть небезопасны, кроме того, могут перестать действовать при длительном применении или спровоцировать ухудшение симптомов при отмене.
Но есть более гуманный и действенный выход из положения, который называется «Медицинское обертывание - Wet Wrap Therapy». Эта современная методика способна в относительно короткие сроки остановить обострение, снять зуд и перейти к более «спокойным» процедурам. Wet Wrap Therapy рекомендована ассоциациями дерматологов США, Японии, Евросоюза и Кореи. Подробнее об этом на английском читайте по ссылке.
Теперь влажное медицинское обертывание начали успешно применять в Рассвете. И если использования глюкокортикоидов не избежать - Wet Wrap Therapy позволит сделать это максимально непродолжительно и эффективно.
Wet Wrap Therapy - высокоэффективный способ остановить тяжелое обострение болезни, когда страдает большая площадь тела, покрывается болезненными элементами и сопровождается тяжело переносимым зудом.
Как это работает?
Процедуру выполняет медсестра под контролем дерматолога Рассвета.
На кожу накладываются повязки в два слоя: нижний — влажная хлопчатобумажная ткань (или бинт), пропитанная лекарством (кортикостероид) и увлажняющим и смягчающим веществом (эмолент), и верхний — сухая ткань.
Видимый и продолжительный эффект Wet Wrap Therapy связан с глубоким увлажнением пораженных участков кожи, максимальной доставкой активного вещества лекарства, защитой от расчесывания, а также уменьшением воспаления, зуда и боли.
Влажное обертывание можно проводить как под наблюдением врача, так и в домашних условиях - при использовании специальной одежды и после обучения в Рассвете.
Wet Wrap Therapy — безопасный и гуманный способ избавления от боли, который помогает почувствовать уверенность, повысить качество жизни и снизить риск госпитализации.
На начальном этапе лечения процедура обертывания проводится ежедневно, затем 1-2 раза в неделю.
Для эффективной терапии дерматоза важно не только сотрудничать с врачом и строго придерживаться схемы лечения, но и избегать триггеров, которые могут вызвать обострение заболевания. Контроль симптомов во многом зависит от пациента, поскольку именно ему в первую очередь известны и понятны причины, при которых проявление его заболевания усиливается. Чаще всего ухудшение состояния вызывают инфекции и лекарства, назначенные для их лечения, травмы кожи, стресс, некоторые продукты и алкоголь, чрезмерное пребывание на солнце и курение. Если удается определить причину обострения, можно постараться избежать влияния триггера в будущем. Это управляемые факторы риска, они почти всегда полностью находятся в руках пациента, и он может их контролировать.
Задача лечения – оборвать острую фазу страданий, восстановить приемлемое качество жизни и вернуть пациента к поддерживающей терапии.
Для цитирования: Ревякина В.А. Современные аспекты терапии атопического дерматита у детей. РМЖ. 1999;11:516.
Среди аллергических заболеваний кожи у детей атопический дерматит (АД) занимает одно из ведущих мест. Распространенность этого заболевания, по данным эпидемиологических исследований, колеблется от 17-25% [1, 4]. Проблема АД чрезвычайно важна для педиатрии. Начинаясь в раннем детском возрасте, АД приобретает упорное, непрерывно-рецидивирующее течение, и наблюдается практически во всех возрастных периодах. Отмечена тенденция к формированию тяжелых, резистентных к терапии форм заболевания, снижению социальной адаптации и развитию инвалидизации ребенка [4].
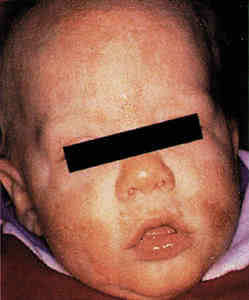
Дебют атопического дерматита.
Кожа является органом с многообразными функциями и сложными метаболическими процессами, обуславливающими связь внутренних органов с внешней средой, и выполняет важную роль в поддержании иммунного статуса организма. Согласно современным данным патогенетическую основу АД составляет аллергическое воспаление и гиперреактивность кожи, нарушающие естественную реакцию на воздействие различных внешних и внутренних факторов. Ключевую роль в механизмах развития АД играют IgE-опосредуемые реакции, обусловленные генетически детерминированной дисфункцией Т-лимфоцитов (хэлперов 2 типа) и рядом цитокинов, являющихся основными регуляторами синтеза иммуноглобулина Е [5, 6].
Развитие АД у детей тесно связано с воздействием различных аллергенов, причем у детей первых лет жизни ведущую роль играют пищевые аллергены (коровье молоко, яйцо, рыба, злаковые, овощи и фрукты оранжевой или красной окраски). С возрастом роль пищевой аллергии в развитии АД уменьшается и доминирующее значение приобретают такие ингаляционные аллергены, как домашняя пыль, пыльца растений, грибковые и эпидермальные аллергены.
Среди факторов, предрасполагающих к развитию АД у детей раннего возраста, следует отнести нарушение процессов пищеварения и всасывания из-за транзиторной ферментативной недостаточности, дискинезии билиарного и желудочно-кишечного тракта, перенесенного вирусного гепатита, нарушения микрофлоры кишечника, заражения гельминтами и простейшими (лямблиоз, энтеробиоз, описторхоз).
Современная терапия АД является патогенетической и включает проведение элиминационных мероприятий, медикаментозного лечения, наружной терапии, физиотерапии и санаторно-курортного лечения. Терапия должна быть строго индивидуальной, учитывать клиническую форму, стадию и период болезни, сопутствующие патологические состояния и осложнения.
Элиминационные мероприятия
Среди элиминационных мероприятий у детей раннего возраста ведущее место занимает исключение пищевых аллергенов с назначением специализированных диет, эффективность которых зависит от полноты выявления и исключения из рациона питания всех причинно-значимых продуктов [7]. Непременным условием является их замена равноценными по питательной ценности и калоражу пищевыми продуктами, обеспечивающими максимальное удовлетворение возрастных физиологических потребностей детей в основных пищевых веществах и энергии.
Специализированные диеты при АД обладают не только диагностическими и лечебными возможностями, но имеют определенную профилактическую направленность.
В начале обследования ребенка до получения результатов специфической диагностики используется эмпирическая диета. Она предусматривает исключение из питания подозреваемых (по данным анамнеза и клиническим проявлениям) пищевых аллергенов, а также продуктов, обладающих высокой аллергизирующей способностью (яйца, рыба, икра, морские продукты, грибы, орехи, мед, морковь, малина, клубника, черная и красная смородина, цитрусовые, шоколад, помидоры). Необходимым условием является также исключение мясных бульонов, острых и сильно соленых блюд, пряностей, маринадов, кофе, какао, консервированных продуктов. Затем устраняются из пищевого рациона вещества, выявленные в ходе специфического аллергологического обследования.
При развитии пищевой аллергии у ребенка, находящегося на естественном вскармливании, кормящей матери назначается специальная гипоаллергенная диета, предусматривающая исключение высокоаллергенных пищевых продуктов, а также продуктов, обладающих раздражающим действием на слизистую оболочку желудочно-кишечного тракта. Молочные продукты даются только в виде кисломолочных изделий, сметаны и неострого сыра. Гипоаллергенную диету кормящим матерям назначают на весь период кормления ребенка грудью [7]. Аналогичные диеты применяют у беременных женщин, страдающих аллергическими заболеваниями, особенно в течение последнего триместра беременности.
При аллергии к белкам коровьего молока назначают безмолочные диеты. У детей со слабо выраженной сенсибилизацией к этим белкам исключают цельное коровье молоко, пресные молочные смеси и творог. Таких детей переводят на такие адаптированные кисломолочные смеси, как (АГУ-1), (АГУ-2), ацидофильная смесь, (Бифилин) или гипоаллергенные смеси с частично гидролизованным белковым компонентом - (Хипп-ГА), (Хумана ГА), (Фрисопеп). У детей второго полугодия жизни можно назначать неадаптированные кисломолочные продукты - кефир, биокефир, (Биолакт), (Ацидолакт), а также продукты из сухого коровьего молока или молочных смесей, заквашенных специальными заквасками, содержащими бифидобактерии и ацидофильную палочку - (Наринэ), (Ацидофлора).
При выраженной аллергии к белкам коровьего молока (отсутствие положительной клинической динамики при использовании кисломолочных продуктов и выявленные высокие титры IgE или IgG антител к белкам коровьего молока) в качестве заменителя коровьего молока могут назначаться специализированные адаптированные смеси на основе изолята соевого белка, не содержащие молочного протеина и лактозы. К ним относятся - (Нутрилак-соя), (Хумана-СЛ), (Энфамил-соя), (Нутри-соя), (Бона-соя), (Фрисо-соя), (Хайнц-соевая смесь), (Туттели-соя).
Положительный эффект от применения соевых смесей наступает, как правило, через 3-4 нед от начала их использования и при обязательном исключении молочных, кисломолочных продуктов и творога.
При аллергии к белкам коровьего молока и сои, что наблюдается у 15-20% детей, назначают специализированные гипоаллергенные лечебные смеси, приготовленные на основе гидролизатов молочного белка с высокой степенью гидролиза - (Прегестимил), (Нутрамиген), (Алиментум, Пепти-Юниор), (Альфаре), (Пептиди-Туттели). Используют также гидролизаты белков молочной сыворотки с низкой степенью гидролиза белка - (Фрисо-пеп), (Хумна-ГА 1), (Хумана-ГА 2), (Хипп-ГА).
Элиминационные диеты не утрачивают своего значения и у детей старшего возраста. Успешное решение диетотерапии у детей старшего возраста во многом зависит от наличия специализированных продуктов, не уступающих элиминируемым [7]. Важным моментом при составлении диет у детей старшего возраста является исключение таких напитков, как газированные воды, жевательной резинки, которые нередко являются причиной обострения кожного процесса.
Среди других элиминационных мероприятий у детей с АД очень важное значение имеет уменьшение контакта с аллергенами жилищ, домашних животных, пыльцой растений.
Системная терапия
Полиорганность аллергических поражений при АД требует комплексного подхода к терапии этих детей, в связи с чем медикаментозное лечение предусматривает использование лекарственных средств, воздействующих на различные стороны патогенеза этого заболевания [8]. При назначении патогенетической и симптоматической терапии необходимо учитывать период заболевания: острый, подострый и ремиссию (см. схему).
Для купирования острых клинических проявлений АД назначают антигистаминные препараты. Они представлены группой медикаментозных средств, конкурирующих с гистамином на уровне Н1-рецепторов. Связываясь с Н1-рецепторами, эти препараты предупреждают или сводят к минимуму аллергические реакции, блокируя эффекты гистамина . К антигистаминным препаратам относятся средства первого (клемастин, хлоропирамин, ципрогептадин, диметинден, мебгидролин) и второго (терфенадин, астемизол, лоратадин, цетеризин, эбастин) поколения.
Эффективность антигистаминных препаратов первого поколения при лечении АД установлена давно. Их лечебное действие начинается быстро, в течение 15-20 мин, купируя острые проявления аллергии. Они обладают рядом побочных действий: седативным и холинергическим (сонливость, сухость слизистых оболочек, особенно в области глаз, задержка мочи, запоры, тахикардия).
Антигистаминные препараты второго поколения избирательно действуют на периферические Н1-рецепторы, обладают меньшей нейротоксичностью и седативным действием и в последние годы широко используются в терапии острого и подострого периодов АД.
В терапии АД применяются лекарственные средства, действие которых направлено на торможение секреции медиаторов аллергии - кетотифен и кромогликат натрия. Включение кетотифена в лечебный комплекс при АД уже с середины 2-й недели лечения приводит к улучшению общего состояния, аппетита, двигательной активности, уменьшению или исчезновению кожных высыпаний и ослаблению зуда. После 3-месячного применения положительный результат отмечается у большинства детей с экссудативным компонентом воспаления кожи. Длительное лечение кетотифеном - от 6 до 12 мес оправдано у детей с поливалентной аллергией и у больных с частыми обострениями болезни.
Кромогликат натрия - лекарственное средство, непосредственно и специфически воздействующее на слизистую оболочку желудочно-кишечного тракта, механизм действия которого направлен на стабилизацию мембран тучных клеток и предупреждение развития аллергических реакций на уровне слизистой оболочки пищеварительного тракта. Кромогликат натрия назначают прежде всего больным, имеющим гастроинтестинальные проявления пищевой аллергии, и тем, у которых не наблюдается положительного эффекта от проводимой диетотерапии и приема антигистаминных препаратов. Препарат используют, как правило, в подострый период заболевания и продолжают в фазе ремиссии болезни.
Интенсивный зуд, раздражительность, беспокойство, нарушение сна требуют применения препаратов, обладающих седативным эффектом. Некоторые антигистаминные (клемастин, хлоропирамин, диметинден, фенистил) и антисеротониновые (ципрогептадин) препараты обладают противозудным и седативным действием, в связи с чем они продолжают широко использоваться в терапии АД. В некоторых случаях показано применение транквилизаторов (оксазепам, диазепам) и нейролептиков (тиоридазин, хлорпромазин), антидепрессантов (имипрамин, амитриптилин), которые, снижая возбудимость и нормализуя сон, способствуют разрешению патологических изменений на коже. Однако их назначение требует строгих обоснований, учета прежде всего психического статуса больного.
Отчетливая связь между обострениями кожного процесса при АД и нарушениями функционального состояния органов пищеварения требует назначения препаратов, устраняющих гастроэнтерологические расстройства. С этой целью используют различные ферментные и желчегонные препараты, средства, нормализующие моторику желудочно-кишечного тракта. Дисбактериоз кишечника у детей первого года жизни является показанием для целенаправленного воздействия на микрофлору с селективным уничтожением патогенных бактерий и заселением кишечника недостающими представителями флоры (препаратами бифидумбактерий, лактобактерий, колибактерий). Весьма важно общее воздействие на микрофлору с целью создания таких условий в кишечнике, которые были бы неблагоприятны для нежелательных микроорганизмов и благоприятствовали заселению недостающими.
Оправдано использование в комплексной терапии АД витаминных препаратов (b-каротин, витамин А, Е, В6, аскорбиновая кислота), улучшающих межуточный обмен, способствующих повышению адаптационных возможностей организма. Однако применение комплексных поливитаминных препаратов может быть частой причиной обострений АД.
Одним из перспективных направлений терапии АД является фармакологическая коррекция нарушений иммунной системы с применением иммуномодулирующих препаратов, направленных на стимуляцию или угнетение функции клеток, участвующих в иммунном ответе.
Локальная терапия
Общую терапию АД следует проводить в сочетании с наружным лечением. Рациональное использование наружных лекарственных средств с учетом морфологии и стадии заболевания значительно повышает эффективность проводимого лечения и оказывает благоприятное влияние на регресс кожных проявлений аллергии. Используемые при этом лекарственные препараты оказывают не только местное, но и общее воздействие на организм через нервно-рецепторный аппарат, посредством всасывания их через кожу. Исчезновение или уменьшение с помощью местных лекарственных средств кожных проявлений аллергии, а также таких субъективных ощущений, как зуд, боль, жжение, положительно сказывается на общем и психоэмоциональном состоянии ребенка.
В острой стадии АД с явлениями гиперемии, отека, везикулезно-папулезных высыпаний, регионального лимфаденита следует назначать примочки из крепкого настоя чая, коры дуба, 1% раствора танина, 1-3% раствора резорцина, 1-2% водного раствора метиленовой сини, фукорцина (жидкости Кастеллани). Пиогенные высыпания целесообразно тушировать спиртовыми растворами анилиновых красок или с помощью аэрозолей с антибиотиками. На очаги поражения без явлений везикуляции и мокнутия используют кремы, пасты-мази, содержащие серу, деготь, нафталан, противозудные средства.
В настоящее время существует огромный арсенал кортикостероидных препаратов для наружной терапии АД [9, 10], различных по силе противовоспалительного действия. Среди них выделяют 4 класса препаратов (см. врезку). Несмотря на существующую (кортикофобию), местные кортикостероидные препараты продолжают занимать лидирующее положение в наружной терапии АД. В большинстве случаев их назначают тогда, когда традиционная наружная терапия не оказывает положительного эффекта.
Среди современных кортикостероидных препаратов наружного применения особого внимания заслуживают метилпреднизолона ацепонат и мометазон, обладающие выраженной активностью и высокой степенью безопасности. Данные препараты могут быть использованы у детей раннего возраста. Их применяют однократно в сутки, курс лечения составляет не более 14 дней. На современном этапе терапии АД местные кортикостероидные препараты назначают в острый период заболевания, длительностью 5-7 дней, как правило, 1 или 2 раза в сутки.
После купирования острых проявлений на коже применяют пасты или кремы на основе дегтя или нафталана. В ряде случаев для устранения кожного зуда используют мази или гели, содержащие антигистаминные средства (диметинден).
В период ремиссии заболевания применяют кремы, содержащие полиненасыщенные жирные кислоты, витамины, средства, блокирующие выделение медиаторов аллергии тучными клетками.
В комплексе лечебных мероприятий, направленных на оздоровление детей с АД, важное место принадлежит санаторно-курортному лечению. Для реабилитации детей с атопическим дерматитом показано пребывание как в санаториях местного климата, так и на морских курортах (Анапа, Сочи-Мацеста, Евпатория). У детей с хроническим течением АД, имеющих сопутствующую патологию со стороны органов пищеварения, показана реабилитация в санаториях гастроэнтерологического профиля (Пятигорск, Ессентуки, Минеральные Воды).
Залогом успешной терапии АД у детей является комплексное лечение, направленное на коррекцию различных звеньев этого заболевания, а также обеспечение систематического наблюдения у специалистов.
Литература
2. Dotterund L.K., Kvammen B., Boile R., Falk E.S. A survey of atopic diseases among school chidren in Sos-Varangar community: possible effects of subartic climate and industrial polution from Russia. Acta dermatol. Venerol. Scand. 1994; 74:124-8.
3.Neame R / Prevalence of atopic dermatitis in Leicester: a study of methodology and examination of possible ethnic variation. Br. J. of Dermatology 1995; 132: 772-7.
4. Балаболкин И.И. Современная концепция патогенеза и терапии атопического дерматита у детей. Сб. трудов Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии. М., 1998; 113-9.
5. Олисова О.Ю. Значение иммунного статуса в диагностике атопического дерматита. Тез. докл. 7-го Рос. съезда дерматол. и венерол. Казань. 1996; ч.1: 57.
6. Chan S.C., Brown M.A., Willcox T.M., et al., Abnormal IL-4 gene expresion by atopic dermatitis T-lymphocytes is reflected in altered nuclear protein interactions with Il-4 transcriptional regulatory element, J.Invest. Dermatol. 1996; 106 (5): 1131-6.
7.Боровик Т.Э. Медико-биологические основы диетотерапии при пищевой непереносимости у детей раннего возраста: Автореф. дис. д-ра мед.наук. М. 1994.
8. Современные технологии реабилитации детей с аллергодерматозами (Практ. рук-во для врачей) / Под общ.ред. Л.Ф.Казначеевой. Новосибирск. 1999; 112 с.
10. Шахтмейстер И.Я., Шварц Г.Я. Новые лекарственные препараты в дерматологии. М., 1995; 5-21.
Гипоаллергенная питательная смесь на основе соевого белка:
Гипоаллергенная питательная смесь на основе соевого белка:
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также:

