На зрачке как прыщ что это
Обновлено: 23.04.2024
Пингвекулой называют доброкачественное образование округлой формы, расположенное на конъюнктиве глаза. Пингвекула обычно имеет характерный вид: небольшой размер (не больше спичечной головки), желтоватый оттенок, слегка выступает над поверхностью конъюнктивы, чаще обнаруживается на носовой стороне, но может располагаться и кнаружи от роговицы. Заболевание может быть односторонним или двусторонним.
Причины появления
В большинстве случаев пингвекула появляется у людей в возрасте старше 40 лет, поэтому она считается признаком старения конъюнктивальной оболочки глаза. Согласно современным воззрениям, появлению пингвекулы способствует длительное пребывание в условиях повышенной инсоляции (под открытым небом) Среди других факторов риска называют систематическое механическое раздражение глаз ветром, песком, при ношении контактных линз.
Как проявляется пингвекула
Обычно образование никак не беспокоит пациента и зачастую является чисто косметическим дефектом. В некоторых случаях пингвекула может воспаляться и вызывать раздражение слизистой оболочки глаза. В этом случае пациент может предъявлять жалобы на чувство дискомфорта, ощущение инородного тела в глазу, сухость и покраснение глаз.
Стоимость лечения
Стоимость удаления пингвекулы (быстро и безболезненно!) в МГК составляет всего 5 000 рублей (на одном глазу).
Видео нашего врача о заболевании

Диагностика
Диагностика пингвекулы не представляет сложностей, диагноз может быть установлен в результате обычного осмотра глаз. Для более детального осмотра образования применяется щелевая лампа (процедура биомикроскопии).
Лечение
Пингвекула имеет длительное хроническое течение и благоприятный прогноз, не склонна к перерождению и в большинстве случаев не требует какого-либо лечения. В случае появления симптомов раздражения или сухости глаз необходимо записаться на прием к врачу для установления точной причины этих жалоб. По результатам осмотра при необходимости врач может назначить препараты для увлажнения глаз («искусственные слезы»), противовоспалительные глазные капли при наличии признаков воспалительной реакции.
При воспалении пингвекулы пациентам, использующим контактные линзы, следует временно отказаться от их ношения, чтобы не травмировать слизистую оболочку глаз.
Мы не рекомендуем пациентам применять народные методы лечения пингвекулы (черника, алоэ, мед и т.д.), т.к. они не эффективны и часто вызывают аллергические реакции, усугубляя состояние.
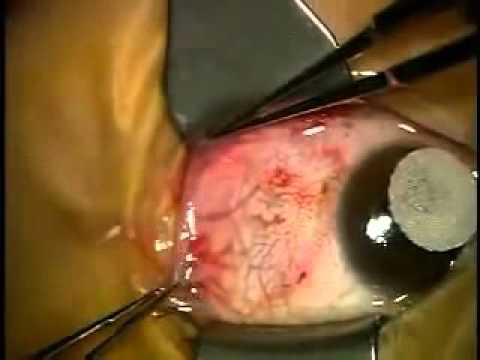
Если пингвекула причиняет пациенту физический или психологический дискомфорт, она может быть удалена хирургическим путем или при помощи лазера. Операция выполняется амбулаторно и не требует специальной подготовки.
Видео операции по удалению пингвекулы
Осложнения болезни
В развитой стадии пингвекула может перерасти в птеригиум, т.е. конъюнктива нарастает на роговицу. В этом случае необходимо хирургическое вмешательство, т.к. нарост может дойти до оптической зоны роговицы: существенно снизить зрение и дать деформацию изображения. Его устранение производится методом хирургической пластики с взятием аутотрансплантата.
Преимущества лечения в МГК
Все пациенты Московской Глазной Клиники гарантированно получают внимательное отношение медицинского персонала и выбор наиболее подходящих методов лечения.
Клиника оснащена самыми современными образцами медицинской техники, что обеспечивает высочайший уровень диагностики любых патологий глаз, даже на начальной стадии заболевания, и возможность постановки ошибочного диагноза исключена.
В Московской Глазной Клинике работают ведущие отечественные специалисты, имеющие достаточный опыт лечения глазных заболеваний. Наши специалисты любят свою работу и всегда стремятся добиваться лучших результатов лечения.
Удаление пингвекулы в клинике производится амбулаторно, в режиме «одного дня». Операция безболезненна, проводится под местной капельной анестезией, имеет короткий восстановительный период (несколько часов). После удаления образования наши специалисты дадут рекомендации для предупреждения повторного появления пингвекул.

Пингвекула — доброкачественное новообразование, которое в большинстве случаев появляется после 45 лет на белковой оболочке глаза. Для патологии характерно бессимптомное протекание (лишь иногда появляется воспалительный процесс), но со временем нарост увеличивается, доставляя больному эстетический дискомфорт и физические неудобства.
Что такое пингвекула глаза?
Пингвекула — это эластичное уплотненное образование желтоватого цвета, появляющееся в назальной части конъюнктивной оболочки глаза (в зоне контакта с роговицей). Ошибочно связывать эту патологию с разного рода опухолями, так как лишь в редких, особенно запущенных случаях подобное изменение конъюнктивальной оболочки может приобрести злокачественный характер.
Пингвекулу классифицируют как доброкачественное заболевание, как правило, поражающее оба глаза, но не влияющее на остроту зрения.
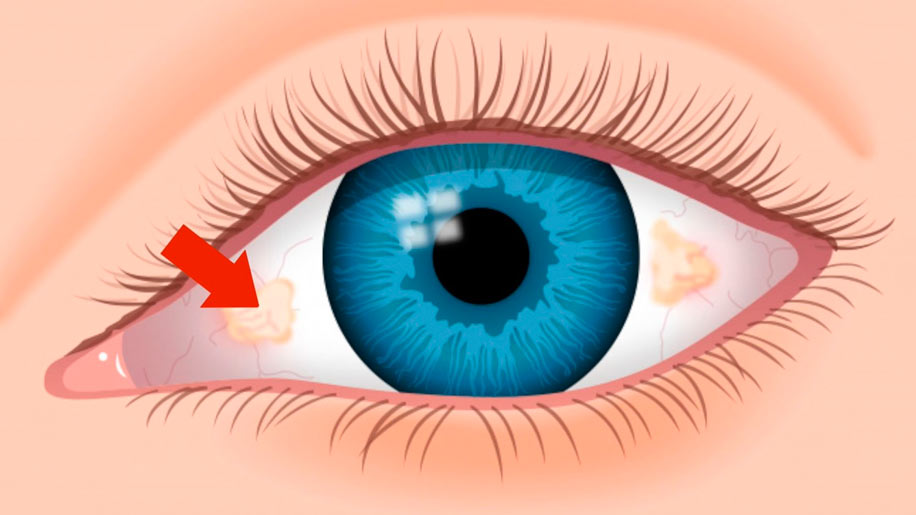
В мире распространенность данной глазной патологии крайне высока. Врачи отмечают, что при пингвекуле глаза причины и лечение могут разниться. Как правило, болезнь проявляется в виде нароста беловатого или желтоватого цвета. Если новообразование возникает на белковой оболочке, его называют пингвекулой, но когда оно локализуется на роговице, образуя крыловидную структуру, — птеригиумом.
Фактически пингвекула представляет лишь незначительное изменение тканей глаз вследствие повышенного содержания в организме жиров и белков, поэтому зачастую нарост не затрагивает роговицу, не приносит болевых ощущений — заболевание протекает бессимптомно. Но нельзя сказать, что патология всецело безобидна — она приносит эстетические неудобства, поскольку заметна окружающим, а также часто служит причиной возникновения хронического раздражения органов зрения.
В целом заболевание неопасно. Нечасто оно вызывает нарушения функций зрительного аппарата и еще реже перерастает в злокачественную опухоль, но иногда лечить пингвекулу необходимо. В статье рассмотрим, в каких случаях и какую терапию назначают врачи.
Впервые сведения об описываемой патологии появились в 1550 году еще до н.э. Интересно, что с тех давних пор сохранились записи египтян, которые описывали пингвекулу как «специфические жировые отложения в глазу». Современные медики считают, что болезнь может развиваться на почве генетической предрасположенности или протекать в изолированной форме. В равной степени патологию диагностируют у женщин и мужчин. В зоне особого риска — люди, проживающие в странах с жарким и сухим климатом.
Пингвекула: требуется ли лечение?
В зависимости от характерных симптомов, врач, проведя анамнез, будет понимать, насколько серьезна стадия, которой достигла пингвекула. Лечение назначается индивидуально. Частое отсутствие показаний к удалению нароста объясняется тем, что в подавляющем большинстве случаев пингвекула — это эластичное образование доброкачественного типа.
Часто течение болезни не сопровождается выраженной симптоматикой, помимо самого образования на конъюнктиве. Однако иногда из-за пингвекулы появляется воспаление. Оно диагностируется в случаях:
- Синдрома «сухого глаза»;
- Присутствия инородного предмета в пораженном глазу;
- Царапания и раздражения (в особенности при моргании);
- Покраснения в месте локализации повреждения.
Причины появления заболевания
Об этиологии пингвекулы говорить достаточно трудно, поскольку до конца она не исследована. Болезнь в большинстве случаев развивается на фоне прогрессирующих дистрофических либо возрастных изменений, происходящих в конъюнктиве. Поскольку процессы метаболизма в организме с возрастом замедляются, происходит снижение скорости обмена веществ, в том числе белков и жиров. В совокупности это приводит к нежелательным накоплениям этих компонентов, что способствует развитию пингвекулы.
Специалисты выделяют в патогенезе этого заболевания глаз дегенерацию коллагеновых волокон, расположенных в стромальной части конъюнктивы, и истончение эпителия, как следствие. На такого рода изменения могут влиять ультрафиолетовые излучения, которые, как известно, стимулируют выработку фибриллярного белка — эластина. Он синтезируется фибробластами и, в свою очередь, негативно влияет на строение конъюнктивы, приводя к дистрофическим изменениям.
Пингвекулой часто болеют люди, длительное время находящиеся под палящими лучами солнца.

Пингвекула может стать следствием рецидивирующего раздражения конъюнктивы выхлопными газами, дымом, обычным ветром, всевозможными токсическими выбросами (в частности производственными), а также химическими веществами. Некоторые офтальмологи считают, что длительное ношение контактных линз также провоцирует зарождение новообразований на глазу. Но на эту тему был проведен ряд исследований, заключения которых не подтвердили достоверность данной теории.
Кроме того, пингвекула образуется на фоне травм и рубцовых изменений в оболочке глаза, а также хронического воспаления (конъюнктивита). Примерно в 50% случаев болезнь в одинаковой форме развивается на обоих глазах, но она характеризуется относительно слабыми способностями к прогрессированию (т.е. нарост едва заметно увеличивается в диаметре), а также доброкачественной природой. При малом размере пингвекула никоим образом не влияет на жизнедеятельность больного.
На начальном этапе развития для этой патологии характерно латентное (бессимптомное) течение, тогда как клиническое проявление констатируется уже при увеличении объема новообразования. Пациенты также могут жаловаться на определенный дискомфорт, проявляющийся ощущением чрезмерной сухости в глазу. В случаях, когда нарост увеличивается и причиняет неудобства больному, офтальмолог может посоветовать удаление пингвекулы глаза хирургическим путем.

При периодическом раздражении нароста может появиться гиперемия конъюнктивы — человек жалуется на постоянное ощущение инородного предмета в глазу, что приводит к повышенному слезотечению. Редко эта патология провоцирует помутнение роговицы.
Как лечить пингвекулу на глазах?
Диагностируют заболевание, опираясь на анамнестические данные, результаты внешнего осмотра зрительного аппарата и фернинг-теста, а также данные, полученные в ходе проведения биомикроскопии, флуоресцентной ангиографии или ОКТ (оптической когерентной томографии). Проведя первичный наружный осмотр, врач обнаруживает образование округлой формы желтоватого оттенка. При биомикроскопии специалист может выявить полупрозрачное образование на ранней стадии, когда оно практически лишено трофики. ОКТ предполагает определение степени внедрения нароста во внутренние структуры пораженного глаза, а также форму, диаметр и размер образования. Фернинг-тест поможет врачу исследовать зрительную систему на предмет присутствия в слезной пленке нехарактерных, аномальных компонентов. Способ флуоресцентной ангиографии позволит визуально определить возможные нарушения процессов микроциркуляции в медиальном отделе конъюнктивы.
Существует несколько стадий этой патологии, различаемых по характеру и тяжести протекания.
В зависимости от причины появления, лечение этого заболевания может проводиться разными способами — консервативными или оперативными. Выбор в пользу того или другого метода определяется как лечащим врачом, так и исходя из особых пожеланий пациента.
Консервативная терапия помогает облегчить симптомы болезни (в основном она направлена на уменьшение выраженности раздражений глазного яблока). Для этого часто назначаются специальные глазные капли или гелеобразные субстанции — препараты искусственной слезы, которые обеспечивают увлажнение слизистой на должном уровне, снижая выраженность соответствующей симптоматики. Облегчить состояние могут гормональные препараты. Реже офтальмолог выписывает пациенту антибиотики или нестероидные противовоспалительные средства. Исключить ощущения дискомфорта поможет отказ от ношения средств контактной коррекции зрения в период течения болезни. При развитии патологии специалисты не рекомендуют использовать народные методы.
Если же больной желает полностью избавиться от новообразования в глазу, тогда лечение ему может быть предложено в виде оперативного хирургического вмешательства. Более безопасный и практически безболезненный метод терапии на фоне стандартной операции — лазерное удаление, при котором:
- Отсутствует кровотечение;
- Происходит быстрый период реабилитации;
- Нет рубцов.
Существует ли действенная профилактика пингвекулы?
Чтобы уменьшить риски образования пингвекулы, специалисты советуют не забывать носить качественные солнцезащитные очки в условиях открытого пространства и свободного воздействия УФ-лучей. Правильный рацион способствует нормализации обменных процессов в организме, что тоже уменьшит вероятность развития патологии.
Если человек проживает в жарких и засушливых климатических условиях, необходимо позаботиться о дополнительном увлажнении глаз при помощи специальных капель, мазей или же других препаратов.

Что касается прогнозов трудоспособности и жизнедеятельности при пингвекуле, то они весьма благоприятны — новообразование зачастую не оказывает воздействия на качество жизни и не провоцирует снижение остроты зрения.
На сайте Очков.Нет представлен широкий выбор контактных линз. Рекомендуем отдать предпочтение моделям с фильтром от ультрафиолетовых лучей, например, Acuvue Oasys with Hydraclear Plus или 1-Day Acuvue TruEye.

Внутренний ячмень — это острое инфекционное воспаление мейбомиевой железы (острый мейбомиит). Воспаление проявляется на заднем крае века. Мейбомиевые железы — это видоизмененные сальные железы, расположенные в толще века. Они выделяют секрет, который смазывает края век, а также входит в состав слезной пленки.
Причины заболевания
Причиной острого мейбомиита чаще всего является бактериальная инфекция. Патология может развиваться у пациентов в любом возрасте. По статистике, на 90–95% случаев приходится инфицирование золотистым стафилококком и стрептококком
Также Возбудителями данного заболевания могут быть условно болезнетворные ресничные клещи рода Демодекс.
Стафилококки, в норме присутствующие на коже и волосах человека, при сильном хорошем иммунитете никак не проявляют себя. При снижении защитных свойств организма начинается их активное размножение в наиболее ослабленных тканях. Снижению иммунитета могут способствовать: переохлаждение, тяжелые заболевания и гиповитаминоз. Реакцией организма на бактериальную инвазию становится воспаление и нагноение.
В группу риска по вероятности появления внутреннего ячменя входят:
- пациенты с патологией желудочно-кишечного тракта (например, хр. холециститы, панкреатиты, хр.гастриты и колиты )
- пациенты с эндокринной патологией
- пациенты с нарушенным обменом веществ и авитаминозом
- пациенты с сахарным диабетом
- пациенты ос сниженным иммунитетом из-за ряда заболеваний, например, из-за ВИЧ-инфекции.
Симптомы внутреннего ячменя
Воспаление при данном заболевании протекает в толще века или на его внутренней поверхности. Проявлениями внутреннего ячменя являются боль, покраснение и отечность века, больной испытывает дискомфорт и ощущение стянутости век. Гнойное содержимое внутреннего ячменя формируется на 2-3 день от начала процесса воспаления, локализуется оно ближе к конъюнктиве и может просвечиваться при вывороте века. Как правило, к 4-5 дню, внутренний ячмень вскрывается самопроизвольно и опорожняется в конъюнктивальный мешок глаза.
Осложнения заболевания
Осложнения внутреннего ячменя возникают очень редко. Однако болезнь может осложняться абсцессом. Это происходит в тех случаях, если у пациента сильно ослаблен иммунитет и организм не может в полной мере противостоять воспалению. Инфекция проникает в более глубокие слои века. Появляется выраженный отёк, веко становится гиперемированным, настолько болезненным, что до него невозможно дотронуться. При этом значительно повышается температура тела, присоединяются мучительные головные боли, увеличиваются лимфатические узлы.
Начавшийся абсцесс является поводом для срочного обращения за медицинской помощью.
При неблагоприятном стечении обстоятельств, абсцесс может привести еще к более серьезным осложнениям, таким как гнойное воспаление глазницы, тромбофлебит вен орбиты, тромбоз кавернозного синуса, воспаление мозговых оболочек и сепсис.
Лечение внутреннего ячменя
Консервативное лечение
В начальной стадии иногда применяют УВЧ – терапию
Кроме того, конъюнктиву внутренней поверхности век в месте воспаления смазывают 70% медицинским спиртом либо 1% раствором бриллиантовой зелени до 3 раз в сутки не менее недели.
Также рекомендуется закапывание антибактериальных и противовоспалительных глазных препаратов (ципролет, флоксал, левомицетин 0,25%, инстилляции кортикостероидов – дексаметазон 0,1%) и мазей (гидрокартизоновой, тетрациклиновой, флоксал, декса-гентамициновой), возможно лечение комбинированными средствами (капли тобрадекс). Применяются до 4-5 раз ежедневно
Перорально антибиотики применяют редко — только при риске генерализации инфекционного процесса. У некоторых пациентов возможна аллергическая реакция, которая усиливает отек. Таким больным назначают антигистаминные средства (супрастин, кларитин , цетрин)
Хирургическое лечение
Возможно и хирургическое лечение внутреннего ячменя со вскрытием. Созревший гнойник вскрывают небольшим разрезом конъюнктивы в месте ее наибольшего истончения и промывают полость раствором антисептика. Операция не относится к сложным.
Когда внутренние ячмени повторяются часто и протекают тяжело, рекомендуется проведение тщательного обследования пациента для выявления причин заболевания. Возможно, понадобится консультация терапевта, эндокринолога, иммунолога, гастроэнтеролога, а также проведение лабораторных исследований.
В этом случае должна быть назначена витаминотерапия для улучшения иммунитета, а также повышения сопротивляемости организма (витамины группы В, БАД «Пивные дрожжи»), аутогемотерапия. Рекомендуется диета, богатая витаминами и необходимыми элементами, нормализация стула. Особенно важным является лечение присутствующего блефарита, санирование в организме очагов инфекции.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.


Белые точки (прыщики, пятна, шишечки), возникающие на лице и в области глаз, получили название просянки из-за внешнего сходства с зернышками проса. Научное название этой проблемы кожи - милиумы.
Милиумы имеют вид небольших белых шариков под поверхностью кожи. Они безболезненны, имеют плотную консистенцию и довольно долго не изменяют свой размер.
Подобные образования не представляют опасности для организма, не являются признаком какого-либо заболевания и пр. Это всего лишь одна из разновидностей угрей, которая легко поддается лечению у косметолога.
Причины возникновения милиумов
Появление белых угрей, обусловлено повышенной активностью сальных желез и закупоркой волосяных фолликул. Поэтому риск образования милиумов, у обладателей жирного типа кожи, гораздо выше (и у женщин, и у мужчин). Как правило, такие прыщи возникают во время полового созревания, особенно, если имеет место несоблюдение правил гигиены.
Подобные «неприятности» могут образовываться не только в области глаз, но и на скулах, под нижней губой, на лбу и около носа - в особенно «жирных» местах нашего лица.
Некоторые косметологи, к причинам, вызывающим белые угри, склонны также причислять чрезмерное воздействие УФ-лучей и повреждение верхних кожных слоев.
Удаление белых угрей
Для удаления подобной проблемы кожи, специалист может предложить на выбор несколько чистящих процедур:
- Лазерную коагуляцию (безболезненное воздействие на проблемные участки с помощью лазера).
- Механическое удаление (нарушение целостности угря посредством стерильной иглы, с выдавливанием содержимого).
- Электрокоагуляция (воздействие переменным током на проблемные зоны посредством иглы электрокоагулятора).
Лечение подобной «проблемы» у косметолога гарантирует их быстрое исчезновение и отсутствие рецидивов в случае соблюдения правил гигиены.
Возможно ли самостоятельное избавление от милиумов?
Пытаться избавиться от подобных прыщей в домашних условиях, однозначно не стоит. Выдавливая их или прокалывая, трудно добиться существенных результатов. А вот занести инфекцию – очень просто. Кроме того, от неумелых проколов, на коже, зачастую остаются шрамы и рубцы. Поэтому, точно сопоставив расходы на косметолога и потенциально возможные траты на лекарства от воспаления и рубцов, лучше отдать предпочтение визиту к специалисту.
Все, что можно делать дома, это поддерживать чистоту кожи и научиться правильно подбирать косметику.
Профилактика милиумов
В качестве профилактики возникновения белых угрей на лице необходимо научиться следить за здоровьем кожи, правильно ее очищать, не допуская загрязнений и покупать подходящую косметику. К примеру, при жирном типе кожи, лучше воздержаться от применения жирных, плохо впитывающихся кремов. В этом случае, стоит воспользоваться гелями.
Для предотвращения появления милиумов, кроме того, необходимо делать пилинг кожи лица и области глаз. Наносить очищающие маски, например парафиновую, которая хорошо подойдет для кожи век.
И обязательно нужно скорректировать пищевой рацион, сведя к минимуму жирное, сладкое, мучное, жареное.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
На сервисе СпросиВрача доступна консультация офтальмолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. По фото однозначно не сказать. Это похоже на кисту конъюнктивы. Однозначных причин их появления нет. Какого-либо лечения не требуют, если нет воспаления и они не мешают смыканию век. Они могут самостоятельно проходить. Ещё может быть эписклерит (по фото не сказать, нужно смотреть за лампой). Это воспаление пространства между склерой (белой частью глаза) и конъюнктивой, которая ее покрывает. Тогда нужно капать капли от воспаления. Я бы советовала обратиться на очный осмотр. Чтобы правильно поставить диагноз и решить, нужно лечение или нет.
Кристина, спасибо за ответ, доктор! Сегодня глазик в том же состоянии, знакомый доктор заочно поставил эписклерит и посоветовал сигницеф до понедельника, пойдём на очный приём . Я начала капать. Что вы об этом думаете? Вообще долго будет проходить покраснение и этот пузырек? От чего бывает эписклерит? Эттингер опасно? А то я тут уже про герпес начиталась ?♀️

Если говорить об эписклерите. Как быстро это пройдёт, сложно сказать. Бывает за несколько дней, а у кого-то и через неделю только небольшое улучшение. Это не опасно (ни для зрения, ни для структур глаза). Насчёт капель: сигницеф - это антибиотик. Эписклерит обычно лечат противовоспалительными каплями (НПВС, глюкокортикостероиды).
Кристина, а понять есть ли бактериальная инфекция можно по каким признакам? Гнойное отделяемое? Я так понимаю, антибиотик назначили для подстраховки? Не Навредит ли он малышу за выходные, если у него в понедельник врач не найдёт бактериальной инфекции? На одном из сайтов мне советовали диклофенак или неванак, теперь ещё и гормоны, честно говоря голова кругом. Хочется и помочь поскорее и не навредить. Что бы вы посоветовали?
Кристина, здравствуйте! Мы посетили 2-х офтальмологов. Один врач поставил диагноз фликтенулезный конъюнктивит, меня это очень напугало, и прописал тобрадекс. Если не поможет в течении суток, то идти в тубдиспансер. Другой уверен, что это эписклерит и назначил комбинил. Причём оба после осмотра на аппарате спросили делали ли мы прививку бцж ( мы делали в роддоме) и сказали, что сын «познакомился» с бактерией. Скажите, пожалуйста, причём тут туберкулёз? Значит ли это, что мой сын, подцепив микобактерию, может заболеть туберкулезом. Насколько это разные диагнозы и лечения?

Эти диагнозы абсолютно разные. Лечение назначили похожее. Тобрадекс - тобрамицин (антибиотик группа аминогликозидов) + дексаметазон, комбинил - ципрофлоксацин (из группы фторхинолонов) + дексаметазон. При фликтенулезном конъюнктиве нередко назначают обследование на туберкулёз. Не факт, что он подтвердится. К сожалению, не могу Вам сказать, какой диагноз верный( без осмотра это не сделать (((
Кристина, мы начали капать комбинил, после первого закапывания, краснота почти прошла, спустя сутки глаз почти полностью излечился, только при пристальном разглядывании можно заметить уменьшенный прозрачный пузырек, не зная о нем, можно так и не увидеть его. Скажите, пожалуйста, если динамика положительная и все почти прошло, это значит все хорошо? Меня очень напугал туберкулёз? Я прочла, что при обоих диагнозах возбудителем может быть палочка коха, это чревато заболеванием? Пожалуйста, разьясните мне простым языком как обстоят наши дела? Опасно ли это? Если все симптомы прошли, нужно ли нам повторно после окончания курса лечения комбинилом ( нам прописали от 6 до 1 закапывания в день в общей сложности на 10 дней) идти к офтальмологу или тубологу для допобследования?
Читайте также:

