На веке красное пятно из сосудов что это
Обновлено: 26.04.2024
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
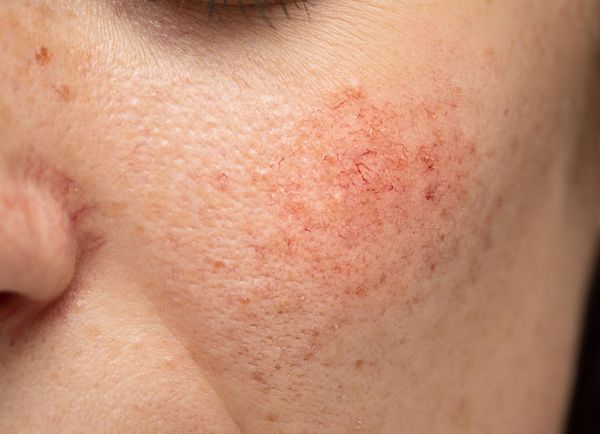
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
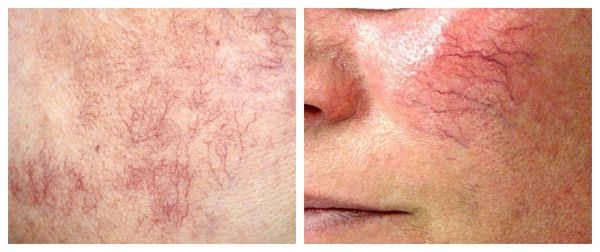
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
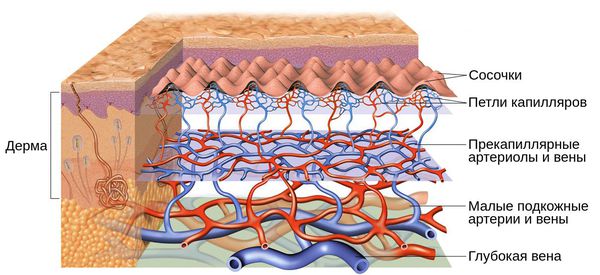
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
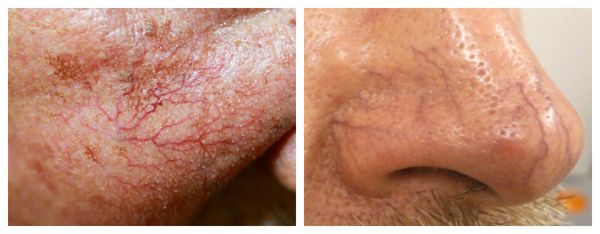
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
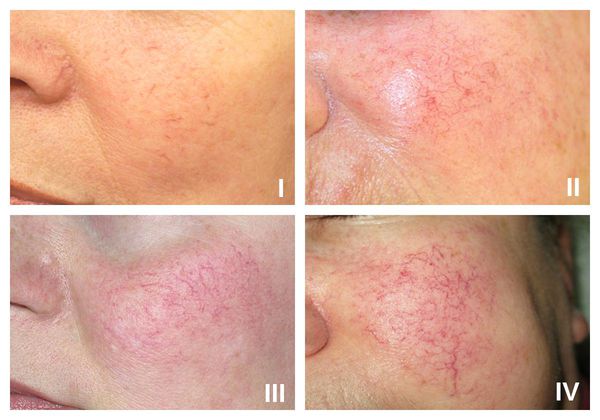
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
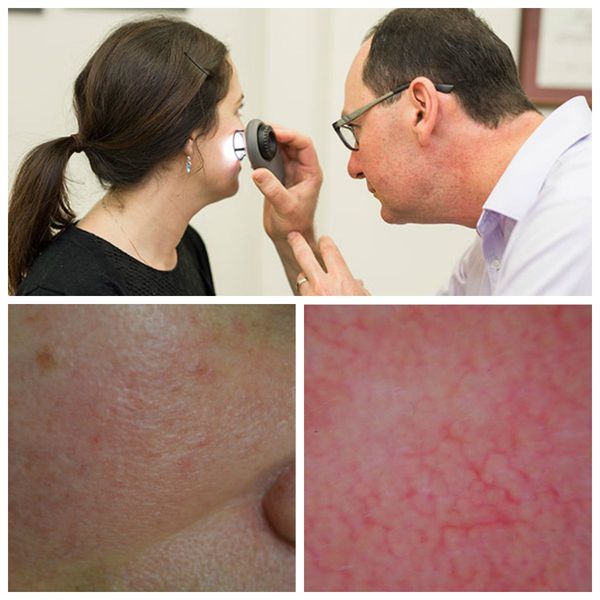
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
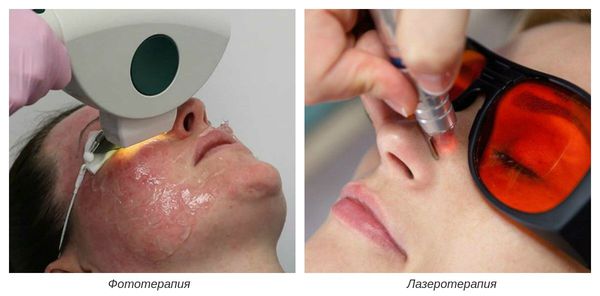
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .
Что такое капиллярная мальформация? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сафина Динара Адхамовича, сосудистого хирурга со стажем в 14 лет.
Над статьей доктора Сафина Динара Адхамовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Капиллярная мальформация — это врождённый порок развития капилляров кожи, который возникает из-за случайной мутации, не связанной с наследственностью. Данный генетический дефект приводит к появлению избыточного количества сосудов в коже, иногда нарушает связь поражённой области с нервной системой . Причём диаметр избыточных сосудов больше, чем у нормальных капилляров.
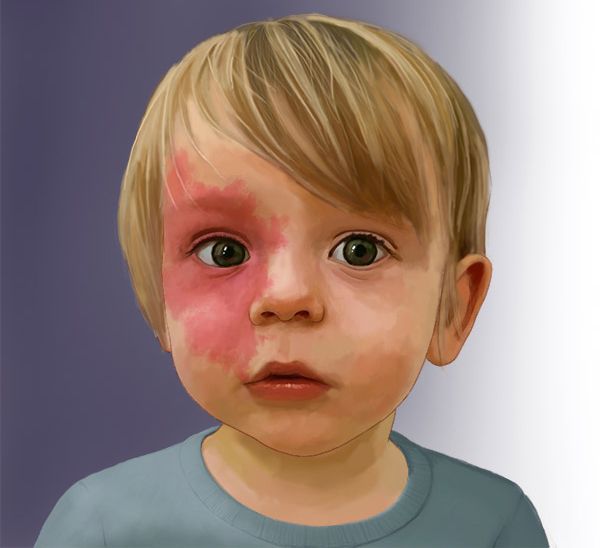
Капиллярная мальформация встречается у 0,3-0,5 % новорождённых, т. е. у 3-5 детей на 1000 новорождённых [2] [3] [4] . Одинаково часто возникает у мальчиков и девочек.
Понятие "капиллярная мальформация" включает в себя комплекс различных заболеваний и состояний. Всем им характерен порок развития капилляров кожи и их изменения. К таким заболеваниям относят "винное пятно" , капиллярную ангиодисплазию , невус Унна и др. [1] . По сути, данные изменения являются вариациями капиллярной мальформации.
По такому же принципу, из-за сходства с цветом красного вина, получило своё название и "винное пятно" — "portwine stain", или сокращённо PWS. Данный термин до сих пор используется в западной медицинской литературе, в том числе и в научной.
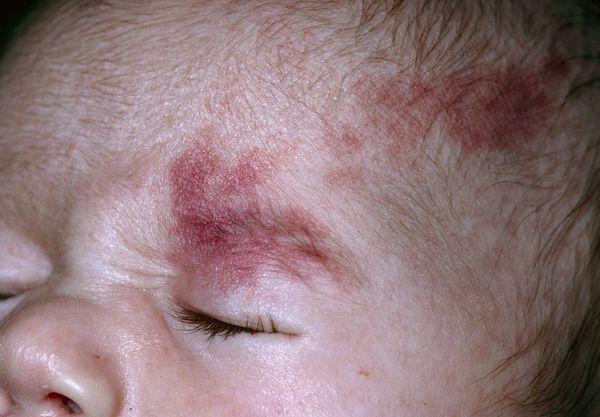
Термин "капиллярная ангиодисплазия" наиболее распространён в отечественной медицинской литературе. В переводе с древнегреческого языка он означает неправильное формирование сосудов. По сути, такой термин включает более широкий круг заболеваний, сопровождающихся различными патологиями капилляров.
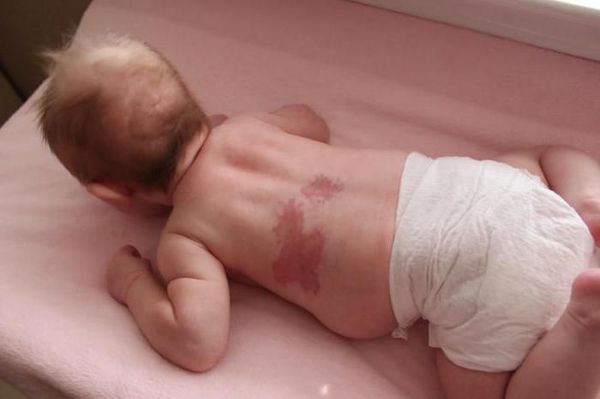
Невус Унна — это капиллярные пятна, возникающие на коже у новорождённых в области лба, между бровей, верхних век, носа, верхней губы и затылка. Данные пятна появляются из-за внутриутробного сдавления кожи между крестцом матери и костями черепа ребёнка. Капилляры за счёт длительного давления становятся более широкими и распластанными, но постепенно тонус капиллярной стенки нормализуется и цвет становится менее интенсивным.
Встречается невус Унна более чем у 50 % белокожих новорождённых детей [1] . Иначе его называют "поцелуем ангела", если пятна располагаются в области лба, век, носа, верхней губы, или "укусом аиста", если пятна располагаются в области затылка, а также лососевым и затухающим капиллярным пятном.
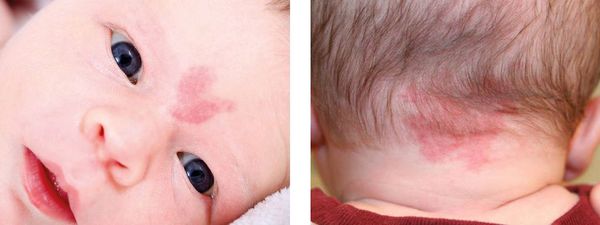
Пламенеющий невус — устаревшее название капиллярной мальформации. Данное название болезни появилось из-за ярко-красной окраски некоторых пятен, похожих на цвет пламени. Сейчас такой термин не используется.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы капиллярной мальформации
Для капиллярной мальформации характерно наличие пятна от бледно розового до фиолетового цвета. Располагается пятно на уровне кожи, иногда возвышается над ней в виде "булыжной мостовой".
Интенсивность цвета может меняться в течение дня, к примеру утром светлее, вечером темнее. Яркость пятна повышается при подъёме температуры тела или окружающей среды, во время физической нагрузки или кормления ребёнка. Но эти изменения носят обратимый характер: когда воздействие раздражающего фактора прекращается, пятно приобретает свой обычный цвет.
По размеру мальформация бывает разной: от небольшого пятнышка до обширного пятна, которое занимает половину лица, шеи, туловища, распространяется на руки и ноги. Причём это может быть как сплошное пятно, так и мозаичное, с участками здоровой непоражённой кожи.
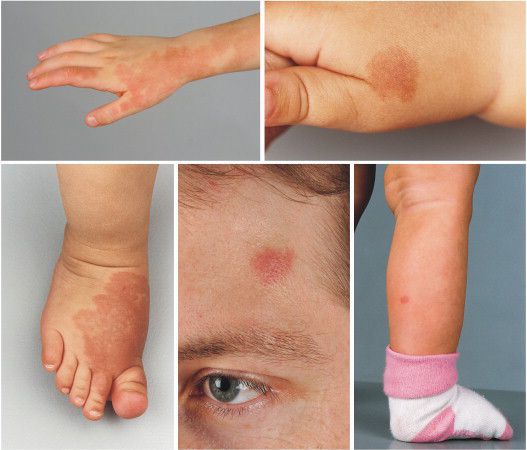
Наиболее частая локализация капиллярной мальформации — область лица и шеи [4] . Пятно может располагаться на любом участке лица и занимать различную площадь, переходя на волосистую часть головы, ушную раковину и слизистую оболочку рта.
Для пятна на лице характерен интенсивный цвет. Для пятна на лице характерен интенсивный цвет. При этом у 55-70 % пациентов отмечается разрастание мягких тканей (чаще вовлекаются губы), у 22-45 % — разрастание костной ткани (чаще верхней челюсти) и у 18 % — локализованные поражения кожи на пятне, например пиогенные гранулёмы — мясистые сосудистые узелки [5] .
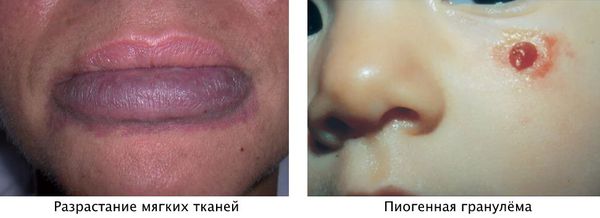
В ряде случаев при определённом расположении пятна на лице можно заподозрить синдром Штурге — Вебера. В этом случае помимо винного пятна могут наблюдаться неврологические расстройства, например судороги, очаговый неврологический дефицит и умственная отсталость [13] .

При расположении капиллярной мальформации на туловище или конечностях пятно, как правило, имеет бледно розовый цвет. С течением времени такая мальформация светлеет или наоборот темнеет до фиолетового цвета. Чаще такое происходит с пятнами на коже ног.
По мере взросления цвет и размер капиллярной мальформации медленно меняются. Как правило, с возрастом пятно темнеет, становится розовым или красным.
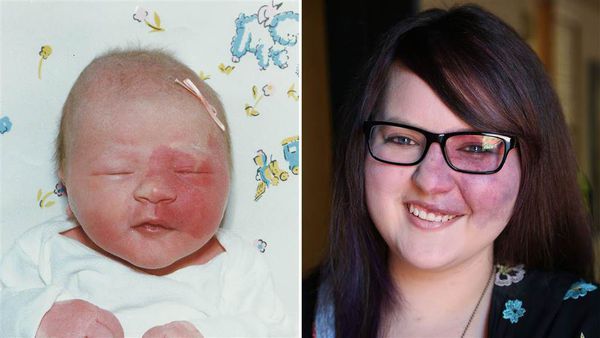
Поскольку капиллярная мальформация расположена в дерме и не имеет тенденцию к разрастанию, основной жалобой пациента будет стойкий косметический дефект, который может спровоцировать развитие депрессии и навязчивых состояний.
Патогенез капиллярной мальформации
Капиллярная мальформация — это врождённый порок развития сосудов. Появление данной патологии связано с возникновением случайной мутации в определённых генах [5] .
Такие генетические изменения не связаны с передачей по наследству. Эти мутации возникают на ранних этапах образования и развития эмбриона.
Некоторые причинные мутации уже выявлены [6] , но для ряда капиллярных мальформаций такие генетические изменения не определены. Например, у пациентов с невусом Унна специфические мутации не установлены. А для простых капиллярных мальформаций, в том числе и при синдроме Штурге — Вебера, выявлена случайная мутация в гене GNAQ, также возможны изменения в гене GNA11.
При сочетании капиллярной мальформации с другими патологиями наблюдаются изменения в других генах:
- при сочетании с артериовенозной мальформацией (АВМ) характерны изменения в гене RASA1 или EPHB4;
- при сочетании с микроцефалией — изменения в гене STAMBP;
- при сочетании с увеличением головного мозга и дефектом коры в виде мелких неглубоких извилин — изменения в гене PIC3CA.
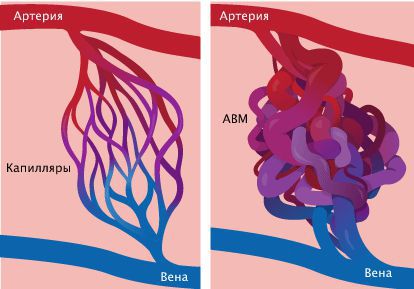
При врождённой геморрагической телеангиэктазии — синдроме множественных сосудистых мальформаций — в зависимости от типа определяются изменения в трёх генах:
- 1 тип — ENG;
- 2 тип — ACVRL1;
- 3 тип — SMAD4.
Нарушение закладки капилляров в дерме приводит к появлению расширенных сосудов. Выдвигались теории о том, что иннервация таких сосудов нарушается, особенно при расположении пятна на лице — в зоне иннервации тройничного нерва. Однако при расположении пятна на других участках тела признаки нарушения иннервации не наблюдаются.
Классификация и стадии развития капиллярной мальформации
Наиболее удобная классификация сосудистых аномалий создана Международным обществом по изучению сосудистых аномалий (ISSVA) [7] . Она постоянно дополняется новыми нозологиями и уточняется. Сейчас в этой классификации выделены следующие виды капиллярной мальформации:
- простая;
- сочетающаяся с другими видами сосудистых аномалий: капиллярно-венозная, капиллярно-лимфовенозная, капиллярно-артериовенозная;
- в составе синдромов, например синдрома Штурге — Вебера и синдрома Клиппеля — Треноне. Первый синдром сопровождается поражением кожи, глаз, нервной системы и внутренних органов. Характеризуется наличием капиллярной мальформации на коже лица, ангиомой сосудистой оболочки мозга и мягкой мозговой оболочки. Синдром Клиппеля — Треноне является редким врождённым заболеванием, при котором нарушается формирование кровеносных и лимфатических сосудов, кожи, мышц и костей. Сопровождается появлением винного пятна, пороками развития вен, разрастанием мягких тканей и костей.
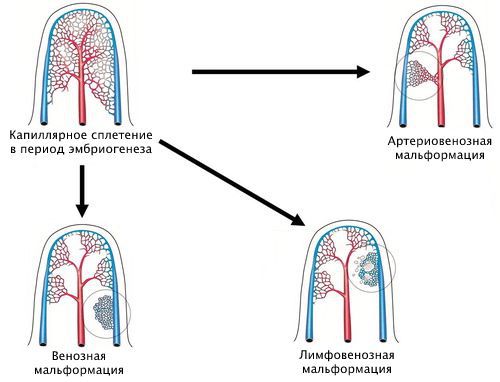
Хотя классификация ISSVA удобна в использовании, она не отображает всю полиморфность капиллярных мальформаций. Её следует дальше структурировать и дополнять.
Осложнения капиллярной мальформации
С возрастом цвет капиллярной мальформации может перейти к красным или бордово-фиолетовым тонам. Часто такое изменение совпадает с утолщением кожи в области пятна [4] [8] . Данный феномен можно объяснить постепенным увеличением диаметра капилляров, которое увеличивает застой крови в зоне пятна. Возникает патологический круг: увеличение диаметра и количества сосудов приводит к усилению кровотока, в свою очередь активный кровоток стимулирует появление новых капилляров. Постепенно участок поражённой кожи утолщается и деформируется.
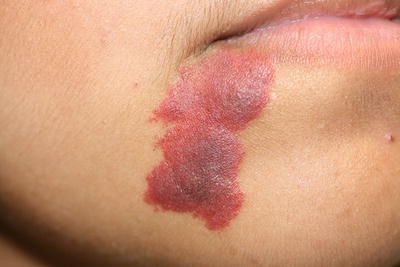
Активный кровоток в толще кожи приводит к появлению различных новообразований на поверхности капиллярной мальформации. Такие образования вынесены в отдельную группу — CEAN (cutaneous epithelioid angiomatous nodule), т. е. кожные эпителиоидные ангиоматозные узелки. Данная группа включает в себя редкие доброкачественные сосудистые новообразования, в состав которых входят гистиоциты — это эндотелиальные клетки, которые в основном находятся в дерме или под кожей. Такая группа опухолевидных образований впервые была описана итальяно-американским доктором J. Rosai в 1979 году [9] .
Кровотечение как осложнение не характерно для капиллярной мальформации из-за небольшого диаметра патологических сосудов. При порезе или другом повреждении кожи в области капиллярной мальформации не будет сильного кровотечения, оно остановится самостоятельно. Но следует помнить, что частое травмирование кожи, например при бритье, может спровоцировать появление кожных аденоматозных эпителиодных узелков на поверхности мальформации.
Диагностика капиллярной мальформации
Для постановки диагноза при простой капиллярной мальформации достаточно осмотра врача, который занимается лечением этой болезни. Проведения инструментальных или лабораторных исследований для такой формы патологии не требуется [5] . Но при сочетании мальформации с другими сосудистыми аномалиями или синдромами необходимо дополнительное обследование с участием команды врачей: педиатра, хирурга, ортопеда, генетика, онколога, специалиста лучевой диагностики, окулиста и дерматолога.
Одним из методов обследования, которые позволяют достоверно визуализировать капиллярную мальформацию, является дерматоскопия — визуальный осмотр кожи через прибор с большим увеличением.
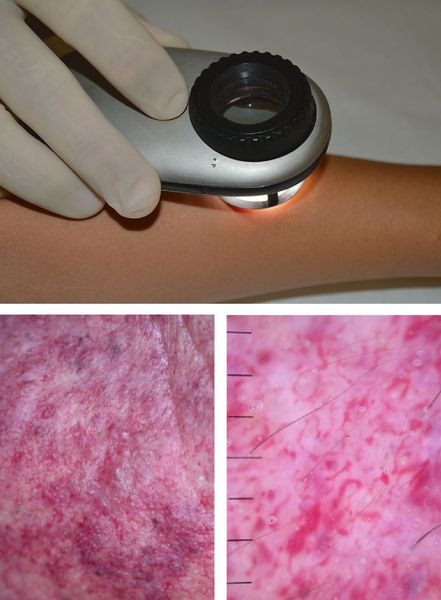
МРТ позволяет определить наличие сосудистого компонента в мягких тканях. В случае простой капиллярной мальформации такие изменения незначительны, поэтому информативность такого исследования минимальная. Учитывая, что у детей младшего возраста это исследование проводится под наркозом или седацией, рутинно выполнять МРТ детям не рекомендуется. Показаниями к МРТ служат: сочетанные формы сосудистых мальформаций и синдромальные формы заболевания, например синдром Штурге — Вебера.
Проведение КТ или МСКТ (мультиспиральной КТ) обязательно при подозрении на распространение патологических процессов на костные структуры, которые сопровождаются их утолщением или деформацией. При сочетанных сосудистых аномалиях и подозрении на проникновение патологических сосудов в костные структуры следует проводить МСКТ с контрастированием. Без введения контраста КТ не информативна.
Чем отличается младенческая гемангиома от капиллярной мальформации?
Гемангиома — это доброкачественная сосудистая опухоль, которая развивается после рождения ребёнка, способна расти и постепенно исчезать. Тогда как капиллярная мальформация — это врождённая сосудистая аномалия, которая появляется уже при рождении. Для неё не характерен пролиферативный рост, отмечается постепенное изменение в цвете.
Иногда гемангиомы возникают при рождении, например врождённые или младенческие гемангиомы. Чтобы отличить их от капиллярной мальформации, ребёнка с сосудистой патологией нужно показать профильному специалисту.
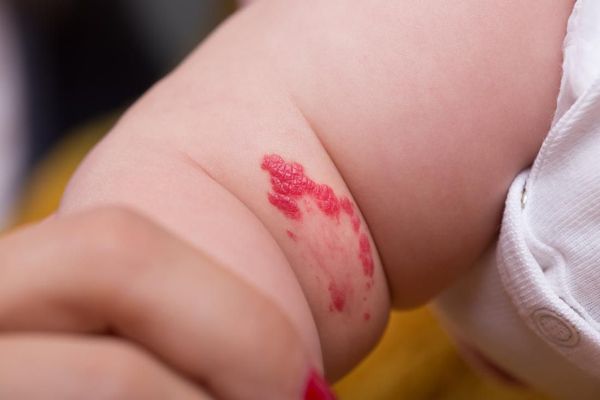
Лечение капиллярной мальформации
Лазерная терапия — основной метод лечения капиллярной мальформации. Она проводится только на селективных лазерах, так как их волны воздействуют исключительно на гемоглобин крови [2] [3] [4] [10] .
Лазерное излучение затрагивает верхние слой капилляров, при котором происходит резкий нагрев эритроцитов. В результате капилляр либо разрывается, либо резко сужается.
Лазерную терапию можно начинать в любом возрасте, но оптимальнее — с 1-го месяца жизни. Если лечение проводится под наркозом, лазерную обработку выполняют в среднем три раза в год, но не больше четырёх. Считается, что для успешной социализации в обществе нужно достичь максимального результата лечения до начала обучения в школе.
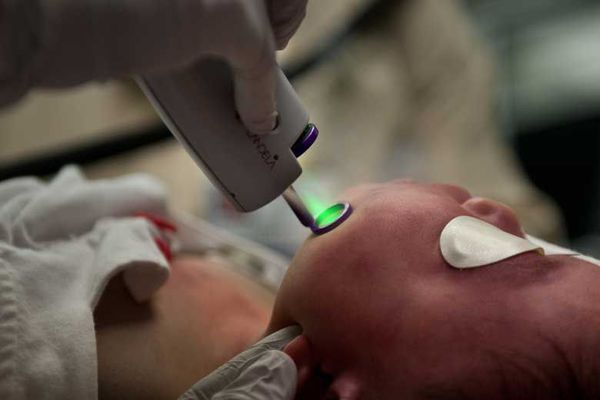
Лазерное лечение имеет свои осложнения : временные (обратимые) и постоянные (необратимые). Все они возникают из-за теплового воздействия лазерного излучения на ткани.
Отёк, покраснение и "синячки" относятся к временным осложнениям. Они свидетельствуют об эффективности проведённой процедуры и проходят, как правило, через 7-10 дней после лечения.
Необратимые изменения возникают при чрезмерном воздействии излучения на кожу. Полученный ожог может приводить к появлению рубца . Избежать этих осложнений можно при выборе грамотного специалиста и правильного лазера.
Другим аппаратным методом лечения является IPL — intensivepulselight, т. е. интенсивный импульсный свет. В отличие от лазера, IPL представляет широкополосный свет. По сути, это мощная лампа, для отсечения ненужных диапазонов которой используют специальные фильтры. Такая технология часто используется в косметологии для лечения кожных заболеваний, в том числе для лечения капиллярной мальформации.
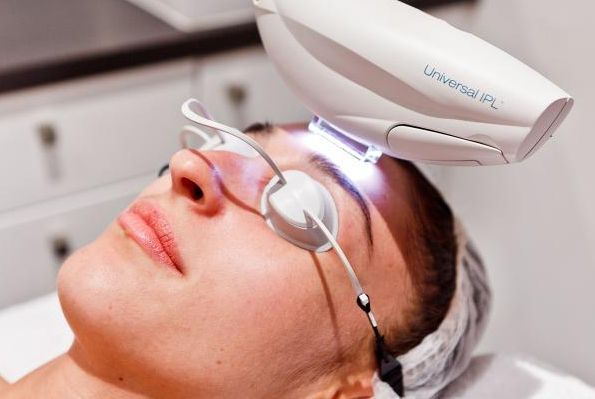
До появления лазерных технологий основным методом лечения винных пятен было хирургическое удаление изменённой кожи с пластической коррекцией образовавшегося дефекта. Проводились многочасовые травматичные операции, которые часто оставляли уродующие шрамы, причинявшие больший дискомфорт, чем само пятно.
Склерозирование — ведение лекарственного препарата (склерозанта) через укол — используется при лечении комбинированных мальформаций, например капиллярно-венозной. В лечении простых винных пятен этот метод не используется из-за отсутствия полости, в которую нужно ввести препарат.
Применение бета-адреноблокаторов в виде системной ( пропранолол , атенолол ) или местной терапии ( тимолол , арутимол ) в лечении капиллярной мальформации неэффективно, так как они не действуют на капиллярную ангиодисплазию.
Помимо прочего, сейчас проводятся экспериментальные работы по использованию препарата сиролимуса в качестве системной и местной терапии, но пока широкого применения этот метод не получил.
Прогноз. Профилактика
Как показывают исследования, лазер полностью осветляет только 10-15 % капиллярных мальформаций [11] . В остальных случаях или остаются заметные участки пятна, или лечение совсем не приносит результата. Причина кроется не только в особенностях капиллярной мальформации, но и в нюансах работы лазеров. Однако несмотря на такие цифры, проведённое лечение улучшает качество жизни пациентов [12] .
Специфической профилактики для предупреждения капиллярной мальформации нет. Это врождённый порок развития. У каждого такого пятна есть свои особенности: количество и распределение сосудов в толще кожи, диаметр просвета и преобладание одного типа сосудов над другим. Чтобы лечение было эффективным, врач должен учесть эти нюансы, так как вместе они создают особенности кровоснабжения внутри каждой мальформаций. Иногда доктору удаётся выявить "питающие" сосуды, которые стали причиной неэффективности лазерной коррекции.
Моноизлучение лазеров также имеет свои особенности — определённая длина волны лучше воздействует только на определённую цель. Оператор не может изменить длину волны, но может путём изменения мощности и ширины импульса обработать другие слои кожи. Как показывает опыт, сложнее устранить мелкие капилляры, расположенные у поверхности кожи.
Кровоизлияние вокруг глаз — расстройство органа зрительной системы с повреждением сосудов глаза и образованием полости, заполненной кровью. Кровотечения происходят в ткань сетчатки, стекловидное тело, переднюю камеру глаза, под конъюнктиву. Возникает из-за ранения, тупой травмы глазного яблока, удара головой, внедрения инородного тела. Может быть следствием широкого круга заболеваний глаз, кожи, сосудов, крови, нервной системы, эндокринной железы.

Причины кровоизлияния вокруг глаз
В 15-18% всех случаев кровоизлияние вокруг глаз связано с нарушением целостности сосудов зрительного органа вследствие механического повреждения, травмы глаза, контузии, ожога, попадания инородного тела, тяжелого удара в голову, тряски, особенно у новорожденных детей. В других случаях, гематома в глазу — информативный признак таких патологий, как:
- инсулиновая недостаточность;
- серповидно-клеточная анемия;
- артериальная гипертензия;
- повышенное внутричерепное давление;
- аутоиммунные расстройства;
- онкология;
- врожденные пороки развития сетчатки;
- неоваскуляризация — аномальное разрастание сосудов;
- почечная недостаточность;
- ВИЧ-инфекция;
- халязион — воспаление века вокруг мейбомиевой железы;
- ячмень;
- кожные заболевания;
- нарушение свертываемости крови.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы кровоизлияния вокруг глаз
Внешне определяют множество красных точек или сегментарное покраснение ярко-красного цвета. В зависимости от механизма возникновения, степени тяжести повреждения наблюдаются другие симптомы: помутнение, дискомфорт или болезненные ощущения, светобоязнь, “мушки” перед глазами, черные или красные появившиеся тени.
Классификацию кровоизлияния вокруг глаз проводят с учетом локализации разрыва сосуда на следующие типы:
- субконъюнктивальное кровотечение или гипосфагма — кровь просачивается в полость между склерой и конъюнктивой. В начале кровоизлияния имеют красный окрас, позже распространяются и становятся желтыми, синими, зелеными, выглядят, как синяк на глазу. Это безболезненное и безвредное состояние, чаще проходит без лечения в течение 10-14 дней;
- гифема — кровь определяется в передней камере глаза между роговицей и радужкой в результате травмы, разрыва сосудов, заболевания глаз. Характерно снижение остроты зрения, болезненная чувствительность к свету, появление “пелены”, “мушек” перед глазами, частичная или полная утрата зрения;
- кровоизлияние в стекловидное тела — наблюдается скопление крови и кровяных сгустков в областях вокруг и внутри стекловидного тела. Возникает, как осложнение сахарного диабета, из-за отслоения стекловидного тела, разрыва или надрыва сетчатки. Симптомы включают в себя появление в поле зрения летающих мушек, нечеткое зрение;
- интравитреальное кровоизлияние или гемофтальм — кровью заполняется полость стекловидного тела. Проявляется плавающим черным или красным помутнением перед глазами, туманом, снижением остроты зрения, болевым синдромом.
Методы диагностики
Распознавание кровоизлияния в глаз, степени тяжести повреждений, механизма возникновения производит врач-офтальмолог с учетом истории болезни, внешних признаков и жалоб пациента, дополнительных лабораторно-инструментальных методов исследования. При первичном обращении проводят осмотр структуры глаза с помощью биомикроскопии, офтальмоскопии, специального осветителя — диафаноскопа. Оценивают возможность глаза видеть на различные расстояния, измеряют внутричерепное давление.
С целью визуализировать воспалительные и дегенеративные изменения анатомических структур глаза, аномалии развития, последствия травм, опухоли по показаниям назначают:
- обзорную рентгенографию орбиты в двух проекциях;
- ангиографию сетчатки;
- ультразвуковую биометрию глаза;
- электрофизиологическое исследование зрительного анализатора;
- рентгенографию и компьютерную томографию черепа.
Дополнительно исследуют внутренние органы и системы, которые могла стать причиной кровоизлияния вокруг глаза. Может понадобиться консультация других узкопрофильных специалистов, как нейрохирурга, травматолога, эндокринолога, отоларинголога, невролога.
К какому врачу обратиться
Если не можете предположить возможную причину симптома, обратитесь к терапевту. Он осмотрит вас и соберет анамнез, изучит амбулаторную карту, направит на дополнительное обследование и поставит диагноз. Если не сможет поставить точный диагноз, направит к соответствующему узкому врачу: например, к травматологу, дерматологу, онкологу.
Лечение кровоизлияния вокруг глаз
Курс лечения в каждом конкретном случае определяется причиной возникновения кровоизлияния вокруг глаза. Легкие механические повреждения, заболевания глаз на ранней стадии, как правило, лечатся консервативным способом:
- назначают покой;
- применяют антисептические или антибактериальные препараты в виде капель или мазей;
- извлекают посторонний предмет;
- промывают конъюнктивальную полость;
- накладывают защитную бинокулярную повязку;
- применяют анальгетики при необходимости избавиться от боли, сосудоукрепляющие и кровоостанавливающие лекарства, кортикостероиды;
- назначают аутогемотерапию — внутримышечное введение собственной крови для стимуляции иммунитета;
- используют лекарственный электро- и фонофорез, магнитотерапию.
Хирургическое вмешательство, лазерную коррекцию осуществляют при невозможности вылечить заболевание методами консервативной терапии, отслоении сетчатки, явном помутнении стекловидного тела, на этапе осложнений.
Последствия
Самопроизвольное разрешение кровоизлияния вокруг глаза возможно исключительно в случае субконъюнктивального кровотечения. Другие типы при отказе от лечения угрожают здоровью и жизни пациента, и влекут за собой такие осложнения, как:
Венозные сеточки возникают, когда мелкие сосуды расширяются, наполняются кровью и становятся заметны под поверхностью кожи. Патология может локализоваться на любом участке тела — лице, животе, руках, но чаще всего поражает ноги в области икр и бедер. В большинстве случаев патология возникает у женщин.
Сосудистые сетки появляются, когда дренажная способность сосудов скоро ослабится или уже ослабела. Проблема возникает у женщин во время беременности, из-за стоячей работы, лишнего веса, на фоне генетической предрасположенности и гормональных колебаний. Если не лечить сеточки на ранних стадиях, у пациентки может развиться варикоз. Поэтому при обнаружении патологии вен нужно как можно раньше обратиться к флебологу, пройти назначенную диагностику и лечение.
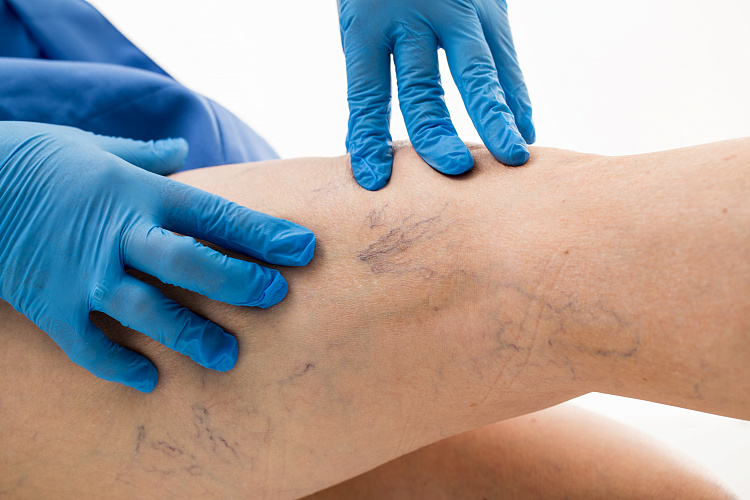
Причины венозных сеточек
Основная причина появления сосудистых сеточек — сильное расширение поверхностных вен, снижение эластичности и ломкость их мышечно-эластичных волокон. Проблема может развиться из-за:
- гормонального дисбаланса, в том числе вызванного беременностью и климаксом;
- стрессов и плохой экологии;
- избыточного веса, ожирения;
- нарушений в работе печени, которые приводят к повышению вязкости крови и жировому гепатозу с замедленным обменом веществ;
- патологии в поясничном отделе позвоночника, которая провоцирует сбой в регуляции обменных процессов;
- нарушений в работе икроножных мышц из-за стоячей работы, ношения неудобной обуви, тесных обтягивающих джинсов и даже носков с тугой резинкой.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы венозных сеточек
Врачи классифицируют венозные сетки по форме и месту, на котором они появляются:
По форме
По форме выделяют следующие виды расширенных сосудов:
- линейные — визуально проявляются как одна линия или несколько параллельных линий;
- паукообразные — состоят из четко очерченного центра и нескольких лучей, которые отходят от него;
- древовидные — разветвленные, по структуре напоминающие дерево с многочисленными ветками.
По месту локализации
Чаще всего у пациентов наблюдаются сосудистые сеточки на ногах, что связано со значительными нагрузками на нижние конечности и их повышенной чувствительностью к патологическим изменениям стенок. Во время беременности дефект может развиться на животе или груди. Редко сеточки наблюдаются на руках и лице.
Проявления венозных сеточек
Венозные сеточки проявляются визуально: на коже видны синевато-фиолетовые очертания сосудов. При дальнейшей деформации сосудов к внешним проявлениям присоединяется тяжесть в ногах или груди, дискомфорт, болезненные ощущения. В тяжелых случаях происходят судороги, наблюдаются трофические изменения.
Методы диагностики
Диагностикой причин сосудистых сеток занимается врач-флеболог. Он проводит осмотр, выявляет количество и локализацию дефектов, записывает жалобы пациента и изучает историю болезни. На следующем этапе специалист назначает ультразвуковое дуплексное сканирование, чтобы определить скорость и направление кровотока в поверхностных и глубоких венах. При необходимости назначает обследования печени, эндокринной системы и других органов.
Чтобы установить причину сосудистых сеток, выявить возможные заболевания сосудов и других органов, флеболог клиники ЦМРТ назначает пациенту следующие лабораторные анализы и инструментальные обследования:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили сосудистую сеточку на ногах, груди или лице, обратитесь к терапевту и пройдите назначенные обследования. Врач установит причину проблемы и привлечёт к лечению профильного специалиста — флеболога, кардиолога, эндокринолога или других докторов.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение венозных сеток
Курс лечение сосудистых звездочек направлен как на устранение косметического дефекта, так и на причину появления патологии. Например, при заболеваниях печени и сбоях в работе эндокринной системы специалист назначает медикаментозное и физиотерапевтическое лечение.
Сами сосудистые звездочки на ранних стадиях можно устранить при помощи мазей и гелей для стимуляции кровообращения и ношения компрессионного трикотажа. Терапию дополняют лекарствами с ангиопротекторным и венотонизирующим действием, антиагрегантами для профилактики тромбоза. Если проблему не удается вылечить консервативными методами, флеболог рекомендует пройти хирургическое вмешательство, например, удалить расширенные сосуды лазером.
В клинике ЦМРТ индивидуально оценивают состояние вен пациента и назначают терапию с медикаментозными препаратами, физиотерапией, ношением специальных бандажей и другими методами лечения:

При некоторых заболеваниях вокруг глаз у детей и взрослых могут образовываться красные точки.
Они называются петехиями, они свидетельствуют о точечных кровоизлияниях из капилляров под кожу.
Такой симптом может быть признаком серьезного заболевания, поэтому рекомендуется проконсультироваться с офтальмологом, терапевтом, педиатром, неврологом, кардиологом. Они проведут диагностические тесты, выявят причину патологии и назначат лечение.
Симптомы
Петехии могут иметь различный диаметр, который составляет от 1 до 4 мм . Они имеют четкие границы, не разливаются под кожей, как синяки. Такие образования могут развиваться по всему лицу, в области под глазами, а также в точечных отделах.
Других симптомов, кроме небольших кровоизлияний, может не быть. Но в других случаях, при развитии системных заболеваний, могут проявляться и другие признаки, по которым врач может предположить причину.

Причины красных точек около глаз
Если у пациента не обнаруживается какое-либо системное заболевание, красные точки вокруг глаз могут свидетельствовать только о лопнувших капиллярах . Человек может не заметить, как он ушибся или его укусило насекомое. Если такое явление образовалось единожды, быстро устранилось, беспокоиться не стоит. Необходимо обращаться к врачу при подозрении на заболевание или повторное кровоизлияние.
Петехии могут образовываться вследствие следующих причин:
- сильное протяжное чихание, кашель, из-за которых временно повышается артериальное давление;
- постоянное повышение артериального давления, гипертонические кризы;
- повышение внутричерепного давления;
- слабость сосудистых стенок;
- недостаточное поступление питательных веществ с пищей или лекарствами, которые приводят к развитию авитаминоза;
- патологии почечной системы;
- злокачественные новообразования крови, красного костного мозга;
- заболевания кожи (дерматит, экзема); ;
- недостаток поступления кислорода внутрь организма, что приводит к хронической гипоксии и повреждению капилляров;
- воздействие на человека временных неблагоприятных факторов окружающей среды (изменение давления, воздействие ярких солнечных лучей, резкие перепады температуры, сильный ветер);
- нервное перенапряжение, истощение, сильная депрессия.

Возможно также проявление петехий при неправильном употреблении лекарств. Например, во время использования антикоагулянтов разжижается кровь, которая может выходить за пределы сосудов.
Диагностика
Часто причину точечных кровоизлияний на лице выявить трудно. Поэтому врач назначает несколько диагностических тестов:
- Опрос больного или его близких родственников . Врач определяет системные заболевания, наличие или отсутствие стресса, патологии различных органов и систем.
- Общий осмотр . Часто по внешнему виду пациента можно предположить заболевание. Если человек является гипертоником, у него будет красное лицо и капиллярная сеть на глазах. При кожных патологиях можно выявить экзему или дерматит.
- Лабораторные анализы . К ним относятся общеклинический анализ крови и мочи, биохимия крови. Можно выявить количество витаминов и полезных веществ в крови. По результатам врач определит снижение количества тромбоцитов, наличие воспалительного процесса в почках и другие заболевания.
- Измерение внутричерепного и артериального давления.
- Посещение дерматолога.
После получения всех данных от исследований врач начинает лечение.
Лечение
Метод терапии зависит от причины, которая вызвала петехии:
- Если пациента укусило насекомое или у него имеется аллергическая реакция, назначают антигистаминные средства.
- Врач может посоветовать изменить рабочий график, обратиться к психологу, назначить антидепрессанты или успокоительные препараты при сильных стрессах, депрессиях.
- Препараты, способствующие рассасыванию крови . К таким средствам относится Траумель. Его наносят на области кровоизлияния или синяки.
- Нестероидные противовоспалительные средства при воспалительных реакциях и аллергиях. Можно применить Диклофенак, Индометациновую мазь.
- Гормональные противовоспалительные мази . Часто используется Адвантан, который устраняет действие иммунной системы в очаге воспаления. Он снижает зуд, жжение, сужает сосуды.
- Средства, которые нормализуют обмен веществ , способствуют поступлению витаминов в очаг поражения. Одним из таких средств является Радевит. В нем содержатся витамины A, E, D. Благодаря ему улучшается регенерация кожных покровов.
- Противокашлевые средства применяются при лечении респираторного тракта. Если сильный кашель вызывает образование точек от лопнувших сосудов на лице, его необходимо купировать.
- Если причиной стала гипоксия, врач посоветует продолжительные прогулки на свежем воздухе, а также посещение барокамеры.
- Мази с высоким уровнем защиты от ультрафиолетового излучения . Особенно они необходимы детям, так какая их кожа тонкая, быстро подвергается воздействию ультрафиолета.
- Препараты, снижающие артериальное и внутричерепное давление . Они должны приниматься постоянно, так как это состояние опасно для жизни и здоровья человека.
При наличии серьезных заболеваний, таких как почечная недостаточность, лейкоз, авитаминоз, необходимо комплексное лечение с помощью серьезных препаратов.
Профилактика
Чтобы поддерживать здоровье кожи, сосудов, не допускать кровоизлияний, рекомендуется придерживаться следующих профилактических правил:
- частые прогулки на свежем воздухе, когда кислород в достаточном объеме поступает к головному мозгу, другим органам и тканям;
- правильное питание с поступлением всех необходимых веществ в организм человека;
- отсутствие вредных привычек;
- своевременное лечение системных заболеваний;
- периодическое посещение врача со сдачей лабораторных анализов, проведением инструментальных тестов по необходимости;
- применение лекарственных средств в дозировке, прописанной врачом.
При появлении большого количества красных точек на лице, не стоит сильно беспокоиться. Только в некоторых случаях это может быть симптомом серьезного заболевания. Чтобы избежать серьезных осложнений, рекомендуется обратиться к лечащему врачу. Он проведет все необходимые диагностические тесты, назначит верное лечение, которому следует придерживаться.
Полезное видео
Читайте также:

