На веках шрамов не остается
Обновлено: 18.04.2024
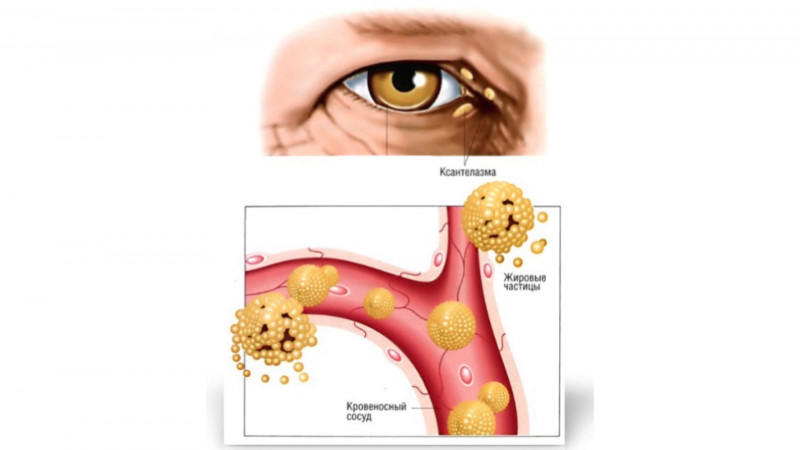
Ксантелазма - это доброкачественное образование, поражающее кожу века с внутренней/внешней стороны глаза.
Ксантелазмы также могут появляться на слизистой нёба и губах, на коже лица и шеи, а также на бедрах, ягодицах и сгибах конечностей. Ксантелазма век является разновидностью ксантом и наиболее частым проявлением ксантоматоза. Причиной появления новообразования является гиперлипидемия - нарушение жирового обмена.
Как выглядит ксантелазма
Это слегка возвышающееся на коже образование в виде плоской бляшки желтоватого или оранжевого цвета. Ксантелазмы могут быть единичными и множественными, мягкими и твердыми, ровными плоскими и узловыми. Множественные ксантелазмы могут образовывать одну сплошную линию, которая состоит из небольших долек и выступает над поверхностью кожи. При отсутствии лечения новообразования могут, некоторые ксантелазмы увеличиваются в размере до 5-и см – проблема перестает быть исключительно эстетической и приносит пациенту физический дискомфорт, препятствуя нормальному обзору.
Методы удаления ксантелазмы
Существует множество методов удаления образований, таких как химическое прижигание, криодеструкция, электрокоагуляция и т.д.. Однако, данные методы не гарантируют тотального устранения ксантелазмы и предотвращения рецидива, а лишь приостанавливают развитие данной болезни. Наиболее эффективными методиками являются:
- лазерное удаление - безопасный способ послойного снятия тканей новообразования при помощи лазерного луча, при котором удаляются исключительно пораженные ткани и не повреждаются здоровые участки кожи, что существенно сокращает длительность реабилитационного периода; после лазерного удаления не остается рубцов и шрамов, еще одно преимущество - одномоментное прижигание пораженных капилляров;
- хирургическое иссечение - удаление под местным наркозом при помощи скальпеля; данный метод подходит для устранения ксантелазм крупного размера и предполагает наложение косметических швов; длительность периода реабилитации определяется площадью пораженных тканей.
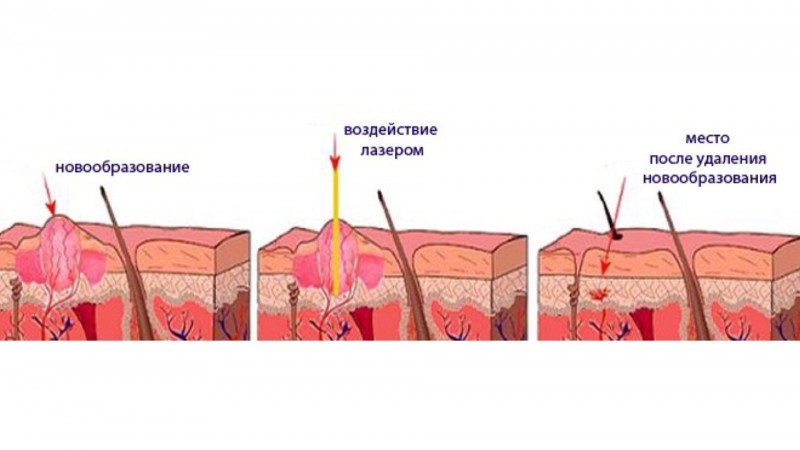
Как удаляют ксантелазмы
Показания к удалению ксантелазмы
- эстетическое желание пациента устранить дефект;
- увеличение, размножение, покраснение образований;
- воспалительные процессы вокруг образования;
- травмирование кожи вокруг новообразования, вызванное его размером/зоной расположения;
- физический дискомфорт (например, при моргании);
- повышенный уровень холестерина.
Реабилитационный период после удаления ксантелазмы
Период полного восстановления зависит от индивидуальных особенностей организма пациента и площади обработанного участка. Как правило, для заживления кожи и отпадания струпа (корочка, образующаяся на ране) достаточно 3-и – 7-и дней. Реабилитационный период после лазерного удаления ксантелазмы не предполагает сложных восстановительных мероприятий, но для достижения наилучшего результата необходимо соблюдать рекомендации врача. В частности, следует производить регулярную обработку места раны, избегать всех видов механического воздействия на обработанный участок, оградить его от воздействия прямых солнечных лучей. Необходимо отказаться от посещения бани, бассейна и солярия.
Противопоказания к удалению ксантелазмы
- беременность и период лактации;
- заболевания сердечно-сосудистой системы;
- плохая свертываемость крови;
- онкология;
- нарушения функций щитовидной железы;
- поражения кожи герпетического типа;
- расстройства неврологического характера;
- сахарный диабет;
- инфекционные заболевания.
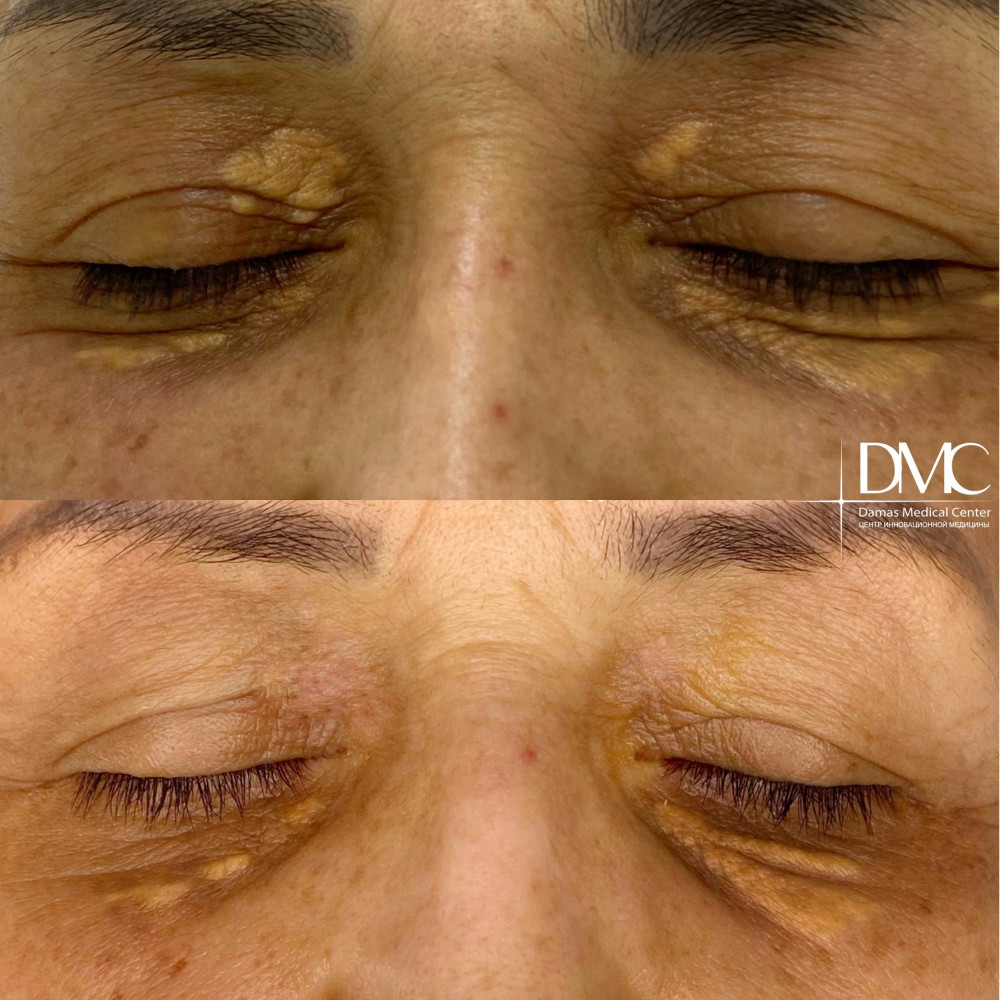
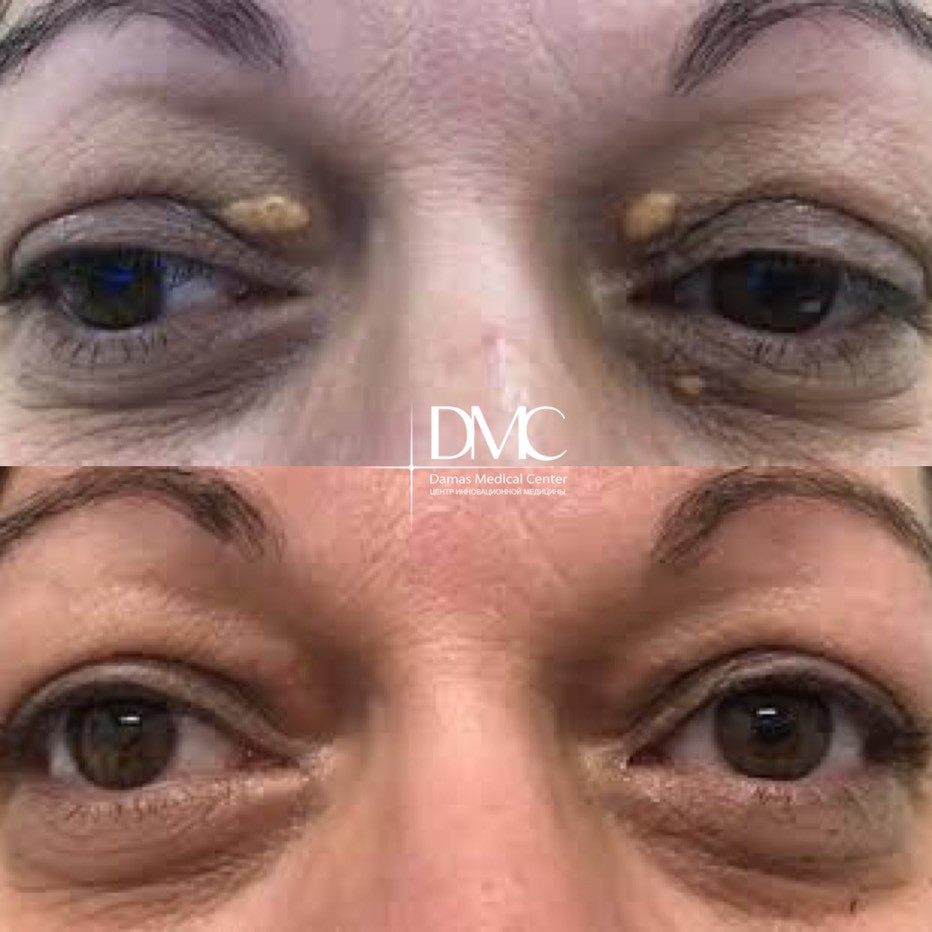
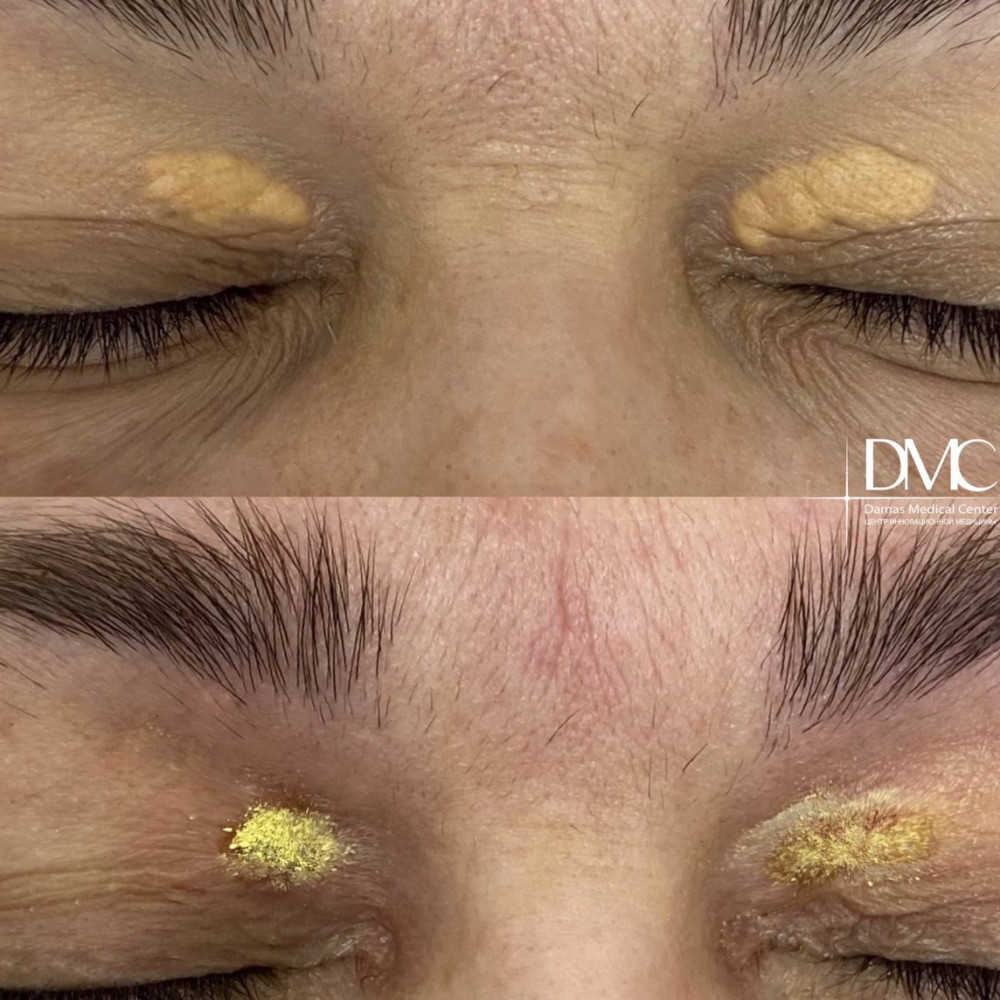
Эффект от удаления ксантелазмы
После лазерного удаления ксантелазмы на коже не остается заметных шрамов и рубцов. Всего один сеанс навсегда избавляет пациента от физического дискомфорта и косметической проблемы.
С возрастом у многих людей накапливается усталость и недосып, что неизбежно оставляет отпечаток на внешности. Увы, чтобы «омолодиться» уже недостаточно съездить в отпуск или просто отдохнуть дома: нависшие веки предательски указывают на груз прожитых лет.
Вот почему так популярна блефаропластика. «Уставшего» взгляда не будет за одну операцию! Но есть проблема — на нежной коже вокруг глаз появляются некрасивые рубцы и отеки. Чтобы раны зажили, требуется время, бывает и так, что шрам разрастается, увеличивается в размерах и превращается в келоидный. Это ощутимо вредит внешнему виду, и едва ли человек выглядит лучше, чем до операции. Неизбежно возникают вопросы: чем мазать рубцы после блефаропластики и как убрать швы?
Профилактика осложнений после блефаропластики
После иссечения века швы снимают на 3-5 день. За это время начинает формироваться рубец — специалисты предупреждают, что заживление ткани займет не меньше месяца, но волнение пациента вполне понятно: никому не хочется ходить с отеками и шрамами на лице.
Профилактика неприятных последствий важна и нужна, но торопиться с ней не стоит — средство против рубцов на незажившей ране разрушает начавший образовываться коллаген, из-за чего шрам приобретет атрофический характер. Лучше подождать две недели — за этот срок рана должна затянуться. Наносить противорубцовые средства на свежую рану строго запрещено.
Этапы рубцевания проходят так:
- Экссудативный период — первая неделя после операции. «Налицо» побочные эффекты: отеки, синяки, покраснение век. Важно следить, чтобы шов не разошелся и в рану не попала инфекция. Для этого травмированное место смазывают заживляющими кремами и обрабатывают антисептиками.
- Грануляция. Рана после снятого шва затягивается, нарастает новая соединительная ткань с заметной сеткой сосудов. Можно делать аппликации со специальными средствами для заживления швов после операции тонким слоем.
- Обесцвечивание. Через 2–3 месяца после блефаропластики шрам превращается в едва заметную белую линию. На этом этапе применяют мази для рассасывания рубцов после блефаропластики: аппликационно (просто мажут) либо с помощью физиопроцедур. Противорубцовый гель/мазь наносится тонким слоем на чистую сухую кожу 2-3 раза в день.
На каждом из этапов очень важно держать проблемную зону в чистоте — если попадет инфекция, осложнений не избежать.
Чтобы предупредить неприятные последствия, любой пластический хирург советует выполнять простые правила:
- не трогать рубец руками, не тереть и не растягивать кожу вокруг него;
- не допускать ультрафиолета на поврежденный участок — воздержитесь от походов в солярий и яркого летнего солнца пока шрам не заживет, пользуйтесь солнцезащитными средствами;
- не перегружайте организм физическими нагрузками и откажитесь от посещения бани и сауны — излишнее потоотделение может навредить;
- не стоит принимать горячую ванну и мочить швы;
- следует ограничить употребление соли в пищу — приправа задерживает влагу в организме, из-за чего возникают отеки;
- необходимо отказаться от вредных привычек, таких как курение и алкоголь.
Келоидные рубцы довольно редкое явление после блефаропластики, однако, они все-таки встречаются в хирургической практике.
Профилактика возникновения рубцов с гелем Ферменкол

Гель Ферменкол можно применять спустя 2-3 недели после операции, когда рана полностью затянется и корочка отпадет естественным путем. В его состав входят 9 ферментов коллагеназы — вещества, которое получают из поджелудочной камчатских крабов. Коллагеназа действует избирательно на патологический коллаген в дерме: избыточный коллаген разрушается до простейших молекул, благодаря чему шрам постепенно разглаживается и становится нормотрофическим. Так в тканях эпидермиса избыточный коллаген расщепляется на простейшие молекулы, шрам постепенно исчезает и нарождается здоровая ткань.
В качестве профилактики образования патологического рубца, а также для ускорения процесса регенерации кожи (обновления) рекомендуется наносить Ферменкол на затянувшуюся рану тонким слоем 2–3 раза в день в течение месяца. Перед применением геля шов обрабатывают мыльным раствором или антисептиком.

Первые результаты пациенты замечают уже через 2 недели регулярного применения: выравнивается рельеф и цвет кожи, восстанавливается здоровый каркас дермы.
Лечение рубцов после блефаропластики

Если во время заживления рубцов после блефаропластики не было никакой профилактики, или инфекция все-таки попала в рану, — начинает формироваться келоидный рубец. Чем старше он становится, тем сложнее его удалить, поэтому так важно заметить его образование вовремя:
- Через 14–21 день после того, как рана затянулась, на месте операции появляются уплотнения ткани. Вместе с ними приходят зуд, жжение и боль.
- Уплотнения превращаются в твердые выпуклые гранулы с гладкой поверхностью, шрам краснеет и начинает стягивать кожу, мешая нормальному функционированию глаза.
- На месте рубца появляются возвышающиеся наросты, а сам он значительно увеличивается в размере, существенно превышая размеры изначальной раны.
Если вы обнаружили у себя схожие симптомы, обратитесь к специалисту за бесплатной консультацией.
Способы лечения келоидных рубцов после блефаропластики
Вариантов, как избавиться от шрама, много: это и хирургия, и косметология, и накожные аппликации с противорубцовыми средствами, а также физиотерапия (электрофорез/фонофорез). Поподробнее о каждом способе:
- Иссечение шрама. Хирургия может как полностью избавить от рубца, так и заметно его увеличить — все зависит от мастерства хирурга и особенностей организма пациента. Возможен рецидив.
- Лазерная шлифовка. Не повреждает окружающую здоровую ткань, но и не уберет рубец полностью. Фактически это спиливание возвышающегося слоя кожи — после процедуры шрам просто станет менее заметным. Процедура очень болезненная и требует длительного периода реабилитации, а также комплексного подхода. Необходимо пройти несколько курсов лазерной шлифовки для видимого результата.
- Инъекции. Уколы в рубцовую ткань иммуномодуляторов или стероидов (гормональных средств). Считается, что этот способ один из самых эффективных — со временем рубец исчезает практически целиком. Однако эпидермис в месте шрама дополнительно травмируется иглой от шприца — это достаточно болезненная процедура.
- Криотерапия. Воздействие на келоид жидким азотом при низкой температуре. Рубец бледнеет и истончается. Данный метод эффективен в комплексной терапии, как монотерапия работает плохо.
- Мази, гели и крема. Самый безопасный и доступный способ — его используют как на начальных этапах формирования рубцовой ткани, так и на стадии зрелого сформировавшегося рубца.
При первых заметных признаках келоида рекомендуется различная физиотерапия в комплексе с мазями/гелями: фонофорез, электрофорез, микротоки и др.
Как ухаживать за шрамами с гелем Ферменкол

Чтобы убрать шрамы после блефаропластики, врачи назначают средство из линейки Ферменкол. Это могут быть как аппликации, так и физиотерапия, например, фонофорез.
При аппликациях у пациентов возникают вопросы — может ли гипертрофический рубец начать увеличиваться после применения геля в течение месяца?
Если рубец молодой, то он может расти на протяжении года. Увеличение рубца в начале терапии с Ферменколом – это отек, который возникает при активном распаде патологического коллагена, что свидетельствует о начале разрушения рубцовой ткани. Если к припухлости рубца добавляются сыпь и зуд, это уже аллергия. В таком случае Ферменкол стоит отменить.
Аллергия на Ферменкол встречается крайне редко, но перед началом применения данного средства специалисты все же рекомендуют сделать аллергопробу на здоровом участке кожи.
Можно делать электрофорез с гелем Ферменкол в домашних условиях, но сочетать его с другими видами физиотерапии, скажем, фонофорезом нельзя. Также эффективен фонофорез с гелем Ферменкол при помощи аппарата Ретон. Данный аппарат воздействует низкочастотным ультразвуком, таким образом стимулируя кровообращение и усиливая действие Ферменкол. В дерме происходит разрушение основных компонентов рубцовой ткани. Курс составляет 10 ежедневных процедур, интервал между курсами – 2 недели. За этот промежуток времени необходимо делать аппликации с гелем Ферменкол для поддержания терапии.
Приобрести Ферменкол можно в аптеке вашего города или на сайте. Доставка осуществляется во все города России, а также в страны СНГ.
Не откладывайте свою красоту на потом! Сделайте шаг навстречу красивой коже уже сегодня. Глаза — зеркало души, они выдают возраст, здоровье и характер. О чем тогда говорят шрамы после блефаропластики?
Каждого, кто решился на пластику век, волнует вопрос, могут ли остаться шрамы после блефаропластики. Данная операция не должна быть поводом для таких волнений. Послеоперационные рубчики от проведенной подтяжки век обычно заживают очень хорошо.
Сроки заживления рубцов: заблуждения и факты
Многие пациенты, зная, что операция легкая, ожидают, что рубцы после блефаропластики исчезнут полностью за 1-4 недели. И если это не происходит в соответствии с ожиданиями, некоторые начинают паниковать. Но пластические хирурги напоминают, что любой шрам или надрез требует времени для полного стягивания и сглаживания рубца на поверхности кожи.
И 4 недели – это еще слишком рано, чтобы начинать беспокоиться. После блефаропластики рубцы заживают в несколько этапов. До полного их разглаживания и «выравнивнивания» цвета с оттенком окружающей кожи должно пройти хотя бы 10-12 недель. Это не означает, что все 10 недель следы от операции будут слишком заметны. В этот период, их можно маскировать с помощью специальных косметических средств, а иногда и в этих действиях нет необходимости, так как рубчики быстро перестают бросаться в глаза.
Латеральные рубцы, расположенные недалеко от наружного угла глаза, обычно более заметны, чем прочие надрезы при блефаропластике. Но их вид тоже значительно улучшается уже спустя несколько недель.
Таким образом, до полного заживления следов после пластики век должно проходить не менее 2-3 месяцев.
Как заживают рубцы после блефаропластики?
В первые 4 недели после блефаропластики шрамы, хотя точнее называть их послеоперационные рубцы, проходят фазу грануляции, когда на месте надреза образуется новая, «молодая», соединительная ткань, богатая мелкими сосудами. В результате к концу первого месяца место надреза превращается в розовый рубчик. В следующие месяц-полтора происходит организация рубца с превращением его в белую тонкую линию, почти не выступающую над поверхностью кожи.
В тех редких случаях, когда рубцы сглаживаются слишком медленно, ваш доктор может порекомендовать провести ревизию послеоперационного рубца для устранения избыточного разрастания соединительной ткани.
Что делать, чтобы быстрее заживали шрамы после блефаропластики?
Особенности проведения разрезов при пластике век вдоль определенных линий кожи способствуют скорому стягиванию краев надреза и исчезновению рубца. Для того чтобы после блефаропластики не остались шрамы, или грубые рубцы, необходимо соблюдать все рекомендации хирурга.
В первую очередь нельзя тереть и растягивать место послеоперационного разреза. Следует также воздержаться от длительного пребывания под прямыми солнечными лучами и использовать солнцезащитные очки в первые 10 недель после пластики век. От солярия в это период тоже стоит отказаться. В первые недели после пластики не следует также допускать физическое перенапряжение и подъем тяжестей. Лучше избегать посещения бани и сауны.
Неумеренные воздействия механического трения, солнечного ультрафиолета и высоких температур могут повлиять на цвет рубца и вызвать избыточный рост соединительной ткани и увеличение рубца в размере, его усиленное уплотнение. Результатом этих изменений может стать шрам или келлоидный рубец.
Для ускорения осветления и разглаживания послеоперационных рубцов от блефаропластики можно использовать специальные гели на основе силикона.
Когда пройдет достаточное количество времени, необходимого на физиологические процессы заживления и восстановления тканей в месте надрезов при пластике век, рубцы станут полностью незаметны и никаких шрамов не останется.

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!

Формирование рубца — нормальная реакция кожных покровов на нарушение их целостности. После небольших повреждений остается только светлая полоска, но более масштабные травмы кожи образуют выраженные, хорошо заметные дефекты. Такие рубцы и шрамы требуют лечения.
Причины появления рубцов
Хирургические операции, порезы, ожоги, гнойничковые поражения кожи и любые другие травмы повреждают эпидермис, образуя рану. Эту рану организм стремится закрыть за счет заполнения дефекта соединительной тканью. Причем в этой ткани довольно мало клеточных элементов, она представляет собой смесь из хаотично расположенных молекул коллагена, эластина, других белков и биологических веществ.
Разумеется, такая ткань сильно отличается от нормальной кожи, имеющей клеточное строение. У рубца намного более плотная и грубая текстура, сниженная эластичность, белесый или, наоборот, синюшный, багровый оттенок. Кроме того, в нем отсутствуют нервные окончания, сальные железы и волосяные фолликулы.
Как избавиться от шрамов и рубцов без операции
При химической и механической обработке тон кожи выравнивается, а ороговевшие, отмершие элементы отшелушиваются. Пилинг действует на верхние слои кожи, поэтому будет эффективен только для борьбы с совсем незначительными рубцами, например, оставшимися после угревой болезни.
Мезотерапия
Это введение в проблемные зоны «коктейлей», включающих аминокислоты, гиалуроновую кислоту и витаминный комплекс. Они стимулируют появление новых кожных клеток, что со временем размягчает шрам и делает его менее заметным.
Биоревитализация
В этом случае в кожу вводят только гиалуроновую кислоту, которая эффективно ее увлажняет, активизирует восстановительные процессы в клетках и улучшает тканевую микроциркуляцию. Это делает кожные дефекты менее выраженными, и сама кожа становится более гладкой и упругой.
ДОТ-терапия
Это точечное повреждение кожи тонким лазерным лучом. В результате в зоне воздействия начинается бурный рост новых клеток, за счет чего рубцы и шрамы становятся менее заметными.
Карбон-диоксидный лазер
Первый вариант его использования для коррекции рубцов — шлифовка кожи. В ее ходе специалисты аккуратно удаляют плотные ткани на месте шрама. Кроме того, испарение поверхностного ороговевшего кожного слоя вызывает реакцию в виде активного роста новых клеток. Вторая лазерная методика — фракционный термолиз. Здесь действие светового излучения на кожу не сплошное, а точечное. Такие микроповреждения стимулируют структурную регенерацию всех слоев кожи, что приводит к частичному замещению грубой рубцовой ткани.
Фотоомоложение
В данном случае используются световые импульсы заданной интенсивности. Они усиливают обменные процессы в коже и активизируют клеточное деление, что постепенно делает рубец менее заметным.
Коллагенотерапия
Это подкожные инъекции коллагена. Его усиленное поступление стимулирует регенерацию окружающих шрам здоровых тканей. Эффективность данной методики довольно высока, но требуется время, чтобы она подействовала.
Перманентный макияж
Наконец, повреждения кожи можно скрыть и замаскировать при помощи перманентного макияжа. По сути, он представляет собой один из типов татуировок.
Как убрать шрамы и рубцы хирургическим путем
Операционное вмешательство — наиболее эффективный способ борьбы с соединительнотканными дефектами, возникшими на месте повреждений кожного покрова. С его помощью можно избавиться от самых грубых рубцов:
- атрофических, «втянутых» внутрь, лежащих ниже уровня кожи;
- гипертрофических, которые выглядят как ярко-розовое возвышение над кожной поверхностью и образованы чрезмерным разрастанием соединительной ткани;
- келоидных, имеющих особенно жесткую структуру и болезненных при прикосновении;
- ожоговых;
- проходящих через все слои кожи и даже глубже;
- имеющих звездообразную и неправильную форму.
Удаление рубца подразумевает хирургические разрезы по его сторонам и изъятие поврежденного участка ткани. Образовавшийся дефект стягивают аккуратным внутрикожным косметическим швом. После заживления на этом месте остается светлый шрам в тонкой прямой линии. При большой площади повреждения его закрывают трансплантированным кожным лоскутом.
Индивидуальная консультация
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Реабилитация после иссечения рубца
Для надежной фиксации прооперированной области ее закрывают компрессионной повязкой или компрессионным бельем. Восстановительный период обычно довольно короткий и составляет не более 10 суток. Первые 3 дня рану нельзя мочить, неделю — не использовать в этой зоне косметику, месяц — защищать от солнечных лучей, избегать тепловых воздействий и интенсивных физических нагрузок.
Эффект от процедуры
Конечный результат операции проявится через 3-4 месяца, когда полностью восстановится кожный покров. Рубец станет максимально малозаметным и неопределимым на ощупь.
Читайте также:

