На щеках периодически появляются красные пятна от чего это может быть
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- Временные раздражители. Среди них — перепады внешних температур и ветер, физическая и эмоциональная нагрузка, солнечный ожог или механические факторы (трение, давление). Спровоцировать покраснение кожи могут побочные действия лекарств, неправильно подобранная косметика и некоторые виды ухаживающих процедур: пилинг, шлифовка, микротоковая терапия.
- Физиологические состояния. Перестройка гормонального фона часто сопровождается системными реакциями, в том числе и кожными. Ситуации, когда на лице появляются красные пятна, доставляют психологический дискомфорт в периоды полового созревания, беременности, менопаузы и др.
- Аллергические и токсические агенты. Могут проникать в организм через желудочно-кишечный тракт, дыхательные пути, инъекционно и контактно (при непосредственном соприкосновении с кожей).
- Патологические состояния. Это большая группа острых и хронических заболеваний как сугубо дерматологического, так и общего характера, а именно:
- нарушение работы сердечно-сосудистой системы и механизма кроветворения;
- острые инфекционные заболевания и воспалительные процессы в организме;
- поражение желудочно-кишечного тракта;
- патология ЛОР-органов;
- эндокринные и аутоиммунные заболевания;
- расстройства центральной и периферической нервной системы;
- дерматозы различного генеза.
В таких ситуациях убрать красноту с лица можно только одновременным воздействием на первопричину и на симптом. Даже истинные дерматологические нарушения трудно скорректировать без оздоровления всего организма.
Диагностика гиперемий
Красная кожа лица может быть как защитной реакцией на раздражители, так и сигналом нарушений в теле человека. Своевременная диагностика и лечение помогают задержать развитие серьезных патологий. Изучение проблемы начинается со сбора жалоб и истории заболевания. Так, следует внимательно проанализировать эпизоды изменения цвета кожи.
В случаях систематических красных пятен на лице, причины которых неясны, помощь специалиста необходима. Поводом срочно обратиться к нему является одновременное сочетание покраснения на лице и шелушения, зуда, жжения, микротрещин, а также общей слабости, утомляемости и нарушений работы внутренних органов.
В таких случаях проводятся лабораторные анализы крови и мочи, доступные инструментальные исследования сердечно-сосудистой системы (измерение АД и пульса, выполнение ЭКГ и оценка состояния сосудов). С учетом предварительных данных врач может назначить дерматологические и аллергологические пробы, определение гормонального профиля, углубленные инструментальные процедуры (рентгенографию, УЗИ, МРТ, КТ).
Современное лабораторное и инструментальное оборудование даст возможность всестороннего общеклинического наблюдения, а совместная работа нескольких специалистов позволит точнее определить характер покраснения лица и его причины.
Самостоятельное решение проблемы
Временное, или преходящее, покраснение кожи лица не считается патологией. Оно исчезает самостоятельно и не доставляет особого дискомфорта, кроме психологического. Чтобы убрать своими силами эпизодические случаи гиперемий, следует выполнить несложные действия:
- Удалить раздражающий фактор. Сменить обстановку, смыть с поверхности кожи аллерген или токсическое вещество, постараться успокоиться.
- Восстановить естественный цвет кожи. В этом помогают народные средства и травяные сборы. Предварительно необходимо убедиться в отсутствии аллергии на компоненты.
- Позаботиться об укреплении защитного барьера. Для этого целесообразно проводить комплекс мероприятий, который направлен на оздоровление организма в целом и на поддержание функциональных свойств кожного покрова.
Следующие рекомендации также смогут помочь избавиться от красного лица, но потребуют длительного времени и корректировки образа жизни.
Бережный очищение и уход. Умываться стоит теплой водой, без контрастных температур, вытираться мягким полотенцем легкими промокательными движениями.
Профилактика инфекций. Важное правило — никогда без нужды не трогать лицо руками. Привычка самостоятельно удалять прыщи может привести к заражению не только местному, но и общему. Даже при мелких повреждениях и царапинах стоит немедленно обработать участок микротравмы асептическим веществом.
Образ жизни. Питание обязательно должно содержать продукты, богатые клетчаткой и витаминами. Стоит исключить употребление соленой пищи, копченостей, острых приправ и алкоголя. Убрать покраснение на лице помогают также полноценный сон и спокойный микроклимат.
Ухаживающая косметика. Индустрия красоты предоставляет большой ассортимент очищающих, липидовосстанавливающих и заживляющих средств. Самостоятельно разобраться в них бывает непросто, однако, дерматологи рекомендуют не увлекаться косметикой на основе спиртовых растворов и тщательно подходить к ее выбору.
Что касается красных пятен на лице, то, чаще всего, они появляются как реакция на внешние раздражители: температуру, механические повреждения, различные химические раздражители. Однако более серьезные процессы, происходящие внутри организма, заболевания органов и систем, также приводят к появлению воспаленных красных пятен.
Именно на лице кожа очень восприимчива и считается индикатором состояния организма. Поэтому даже небольшая сыпь может сигнализировать о нарушениях и сбоях в работе органов и систем. Этиология красных пятен широка. Чтобы выяснить, по какой причине появились пятна, необходимо ответить на несколько вопросов и, конечно, посетить дерматолога. Только квалифицированные дерматологи в Минске смогут разобрать в причине возникновения проблемы, подбирая эффективное лечение. При необходимости пациента направляют к другим специалистам, назначая совместную терапию. Часто требуется помощь эндокринолога.
Важно запомнить, когда появились пятна, не стало ли их проявление следствием химического воздействия (пилинги или чистки). Хорошо бы вспомнить, какие факторы поспособствовали появлению пятен и как долго высыпания на лице.
Причины появления красных пятен
Беременность и красные пятна на лице
Еще одной физиологической причиной появления красных пятен на лице является беременность. Перестройка организма изменением гормонального фона, прием различных медикаментозных препаратов и витаминов для нормального развития плода может вызвать появление кожных высыпаний, в том числе и на лице.
Возможно это проявление аллергической реакции или даже инфекционного заражения. Однако назвать другие симптомы, помимо красных пятен, тяжело. Если прибавился зуд, жжение и шелушение, то лучше обратиться к гинекологу и дерматологу для диагностики причин.
Возможно, причиной появления красных пятен, стала пятая болезнь или инфекционная эритема — болезнь красных щек. Это серьезная патология, приводящая к выкидышу в 11% случаев. Поэтому не медлите, а обратитесь к специалисту.
Красные пятна на лице у детей
Сразу после рождения у ребенка могут появиться так называемые родовые пятна:
Нередко пятна после рождения возникают вследствие механических повреждение участков кожи во время родов. В большинстве случаев красные пятна у новорожденных не требуют лечения. Достаточно просто наблюдать и покраснения проходят за первый год жизни.
В старшем возрасте красные пятна на лице ребенка указываю на возможные проблемы.
Дети более подвержены патологическим изменениям, поэтому обращение к врачу-дерматологу должно быть безотлагательным.
![Древовидные телеангиэктазии]()
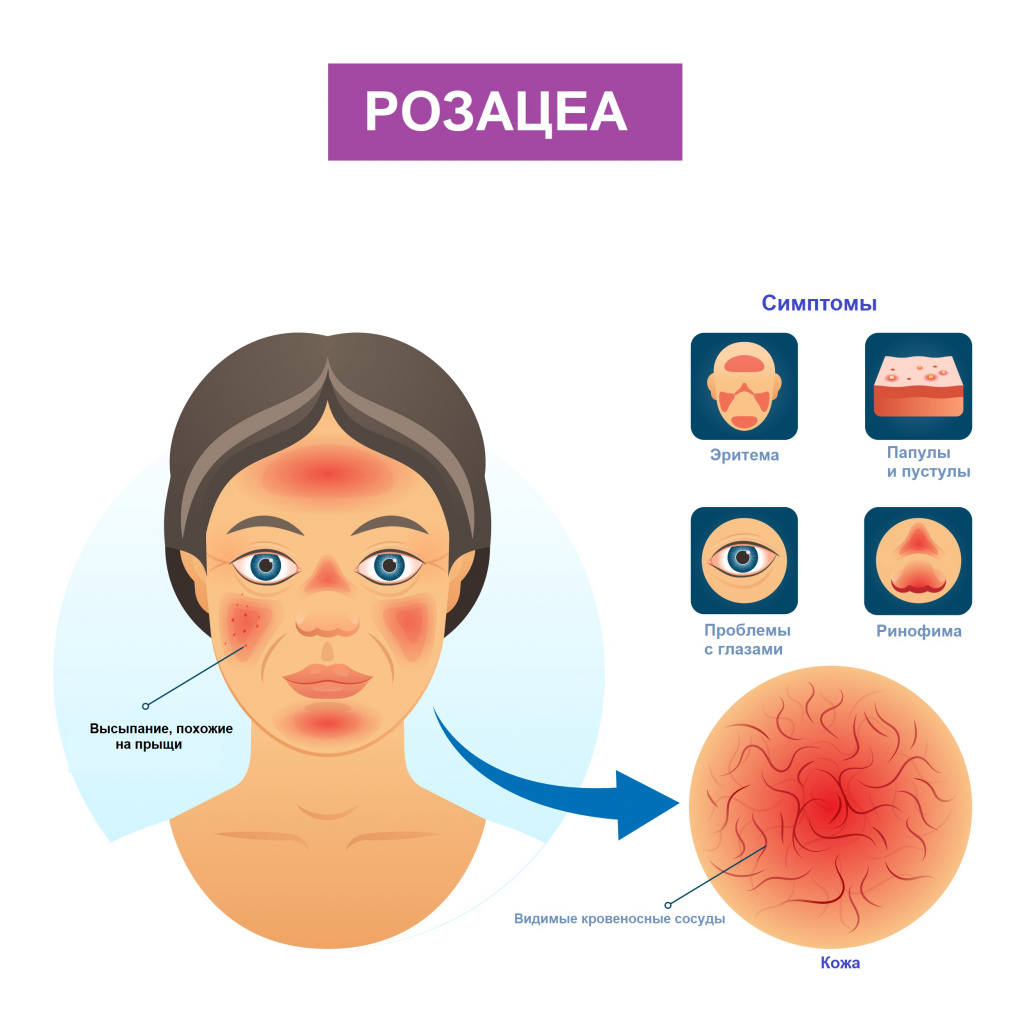
Розацеа – это хронический дерматоз, который проявляется сначала приступообразными покраснениями кожи лица с последующим возникновением стойкой эритемы, телеангиэктазий и папуло-пустулёзных высыпаний на лице, и может приводить в дальнейшем к неравномерному увеличению отдельных частей лица (главным образом – носа, реже – лба, подбородка, ушных раковин) вследствие разрастания соединительной ткани и сальных желёз.
Синонимы
acne rosacea, розовые угри, красные угри.
Эпидемиология
Возраст: заболевание чаще всего начинается в возрасте 17-50 лет (пик заболеваемости в 35-45 лет), хотя может развиться и у людей старше 50 лет.
Анамнез
Заболевание начинается постепенно с периодически возникающих эпизодов приступообразного покраснения кожи лица (носа, щек, средней части лба, иногда верхней части груди), провоцируемых различными триггерными факторами (теплой или холодной погодой, солнечным светом (УФО), холодным ветром, горячими напитками или горячей (острой) пищей, физическими упражнениями, алкоголем, сильными эмоциями, косметикой, медикаментами и др.). Приступы сопровождаются ощущениями жжения и/или покалывания кожи (эритемато-теленгиэктатический подтип розацеа). Впоследствии эритема становится стойкой и на ней появляются телеангиэктазии и папуло-пустулёзные высыпания (папуло-пустулёзный подтип розацеа). Спустя годы от начала заболевания у некоторых пациентов (как правило, у мужчин) может развиться неравномерное утолщение кожи носа, реже – лба, подбородка и/или ушных раковин, напоминающее апельсиновую кожуру (ринофима, метофима, гнатофима, отофима), которое сопровождается увеличением этих частей лица, приводя к выраженным косметическим дефектам (фиматозный подтип). У больных розацеа нередко встречается поражение глаз, причем у 20% пациентов оно возникает раньше, а у 50% - уже после возникновения высыпаний на лице, изредка глаза и кожа поражаются одновременно. Поражения глаз протекают достаточно легко и наиболее часто представлены блефаритом и конъюнктивитом, реже – иритом и кератитом, при этом характер проявлений глазных симптомов не соответствует тяжести кожного процесса. Конъюнктивит характеризуется гиперемией конъюнктивы глаз и век, фотофобией, жжением, зудом и ощущением наличия песка в глазах. Блефарит проявляется эритемой, шелушением и появлением корочек по краю век (окулярный подтип розацеа).
Классификация:
- эритемато-теленгиэктатический;
- папуло-пустулёзный;
- фиматозный;
- окулярный;
- люпоидная (гранулематозная) розацеа – когда на фоне нормальной или незначительно гиперемированной кожи лица появляются множественные мономорфные желтовато-бурые или коричневато-красные папулы, реже папуло-пустулы, которые дают при диаскопии симптом «яблочного желе». Элементы оставляют после себя атрофические рубчики;
- розацеа, вызванная грамотрицательными бактериями. Характерным симптомом заболевания является появление большого количества милиарных пустул желтоватого цвета на фоне типичных проявлений розацеа. Заболевание устойчиво к терапии системными антибиотиками и метронидазолом. Этиологически и клинически идентично грамнегативному фолликулиту при вульгарных угрях. Возбудителями являются: Klebsiella; Proteus; Escherichia colli; Pseudomonas; Acitenobacter и др.;
- конглобатная розацеа – редкий вариант розацеа, наблюдающийся в основном у женщин. Имеет выраженное сходство с конглобатными угрями. Характеризуется появлением на фоне застойной эритемы лица абсцедирующих узлов, вскрывающихся свищевыми отверстиями. Течение заболевания хроническое и нередко прогрессирующее. От конглобатных угрей отличается наличием других симптомов розацеа и локализацией патологического процесса только на лице;
- фульминантная (молниеносная) розацеа. Точное нозологическое место данной клинической формы заболевания не установлено, возможно, она представляет собой разновидность конглобатной розацеа. Впервые описана под названием пиодермия лица. Возможно, это особое заболевание кожи лица, отличающееся как от акне, так от пиодермии. Заболевание встречается только у молодых женщин, локализуется исключительно на лице (на лбу, щеках и подбородке). Процесс начинается внезапно, кожа лица становится диффузно красной, на этом фоне появляются множественные абсцедирующие узлы и сливные, дренирующие синусы. На поверхности созревших абцедирующих узлов формируются множественные пустулы. Себорея является постоянным симптомом заболевания;
- болезнь Морбигана (стойкий розацейный отёк) характеризуется тем, что на лбу, в области переносицы и на щеках одновременно с эритемой появляется выраженная отёчность кожи, которая впоследствии приобретает плотный характер – при надавливании ямка не остаётся. Отёк обусловлен лимфостазом и носит рефрактерный характер.
Течение
постепенное начало с последующим хроническим течением с периодическими обострениями и ремиссиями.
Этиология
точно не установлена.
Предрасполагающие факторы
- наследственность (такой же дерматоз имеется у родственников);
- приём внутрь (наружное применение) лекарственных препаратов (цефалоспоринов, рифампицина, ванкомицина, офлоксацина, ципрофлоксацина, метронидазола, фурадонина, блокаторов кальциевых каналов, ингибиторы АПФ, гидралазина, витаминов, глюкокортикоидных (стероидных) гормонов, циклоспорина, наружных косметических средств и др.);
- употребление горячей пищи и напитков;
- употребление острой (пряной) и консервированной пищи;
- злоупотребление алкоголем;
- стресс;
- воздействие холода (в т.ч. холодного ветра);
- воздействие тепла (в т.ч. работа в горячем цехе);
- воздействие солнечного света (УФО);
- занятия спортом (тяжелым физическим трудом), особенно в условиях жаркого влажного климата.
Жалобы
На изменение цвета (покраснение) кожи лица (носа, щёк, лба) сначала нестойкое, а впоследствии стойкое; жжение (зуд) и/или ощущение парестезий (чувства ползания мурашек) в месте эритемы, возникновение сетчатого или ветвистого фиолетово-красного сосудистого рисунка на коже в области покраснения. Появление угревидных высыпаний на лице, значительно позже – на изменения лица, сопровождающиеся увеличением отдельных его частей (носа, лба, подбородка, ушных раковин), кожа которых приобретает неровный бугристый вид. Больные отмечают повышенную чувствительность кожи лица к УФО и другим «триггерным» факторам. Некоторые пациенты могут предъявлять жалобы на светобоязнь и чувство песка в глазах, реже – на стойкий плотный отёк и покраснение всего лица (что наиболее характерно для редкого варианта розацеа – болезни Морбигана).
Дерматологический статус
процесс поражения кожи носит распространённый, симметричный характер, пятнистые высыпания на лице могут группироваться с образованием эритемы-бабочки.
Элементы сыпи на коже
- воспалительное пятно красного или синюшно-красного цвета более 2 см в диаметре (эритема), имеющее округлую форму или форму бабочки (что характерно для локализации на лице). Границы пятна размытые (нерезкие), при диаскопии (надавливании прозрачным стеклом) оно исчезает полностью. Эритема сначала нестойкая (проходит в течение нескольких десятков минут), а впоследствии становится стойкой и имеет тенденцию к периферическому росту (слиянию с другими пятнами).
- приобретённые телеангиэктатические пятна красного или синюшно-красного цвета, древовидной (сетчатой) или полосовидной формы от 0,5 см в длину и более, располагающиеся на фоне эритемы. При диаскопии пятна исчезают полностью или иногда пульсируют, для них характерен периферический рост без разрешения (слияние с другими пятнами) с образованием древовидного (сетчатого) рисунка на эритематозном фоне;
- полушаровидные округлые папулы красного или синюшно-красного цвета цвета от 0,2 до 0,5 см в диаметре, расположенные на фоне эритемы и телеангиэктазий. При диаскопии папулы полностью обесцвечиваются. Впоследствии на поверхности папул могут формироваться пустулы (гнойнички). Просуществовав несколько дней, элементы, как правило, бесследно разрешаются;
- нестерильные конические или полушаровидные пустулы, располагающиеся на поверхности полушаровидных папул или на фоне эритемы от 0,2 до 0,5 см в диаметре, подсыхающие с образованием гнойных или гнойно-геморрагических корок. Гнойнички в дальнейшем разрешаются бесследно, в редких случаях возможно формирование рубцов;
- корки бурого или желтовато-серого цвета, образующиеся в результате подсыхания пустул на поверхности эритемы или на поверхности полушаровидных папул;
- очень редко обнаруживаются атрофические рубчики красного или перламутрово-белого цвета на месте разрешившихся папул или папуло-пустул;
- при фиматозном подтипе розацеа (чаще всего на носу) могут обнаруживаться узлы, связанные с гипертрофией железистой и/или соединительной ткани, красного, синюшно-красного или телесного цвета. Размеры узлов колеблются от 1 до нескольких см в диаметре, они имеют мягко-эластическую консистенцию и чёткие контуры, полушаровидно возвышаясь над уровнем окружающих тканей. Кожа над узлами бугристая, неровная, напоминает апельсиновую кожуру, при пальпации узлы могут быть подвижными. В дальнейшем они могут увеличиваться в размерах и сливаться друг с другом.
Элементы сыпи на слизистых
воспалительные пятна ярко-красного цвета, имеющие неправильную форму и образующиеся на конъюнктиве глаз и век, размеры их, как правило, не превышают 2 см. В дальнейшем пятна могут увеличиваться или существовать в неизменном виде, разрешаясь впоследствии бесследно.
Придатки кожи
Локализация
лицо: щёки, нос, скуловые дуги, подбородок и область вокруг рта, лоб, брови, конъюнктива глаз и век, волосистая часть головы, ушные раковины, реже – область декольте, очень редко – эпигастральная область.
Дифференциальный диагноз
С вульгарными угрями, демодикозом, системной красной волчанкой, периоральным дерматитом, себорейным дерматитом, саркоидозом кожи (lupus pernio), хроническим фотодерматитом.
Сопутствующие заболевания
гастродуоденит, язвенная болезнь желудка и/или двенадцатиперстной кишки, холецистопанкреатит, холестаз, колит (неспецифический язвенный колит, болезнь Крона), халазион, конъюнктивит, кератит, себорейный дерматит.
Диагноз
Наличие характерных высыпаний (стойкой эритемы в течение 3 месяцев) в местах типичной локализации (в центральной части лица без поражения периокулярных участков). В сомнительных случаях для подтверждения диагноза проводят гистологическое исследование биоптата кожи из очага поражения.
Патогенез
Полностью заболевания полностью не изучен. Розацеа, с позиций отечественной дерматологической школы, представляет собой ангионевроз, преимущественно в зоне иннервации тройничного нерва, обусловленный различными причинами: наследственной ангиопатией, нейровегетативными и микроциркуляторными расстройствами, внешними температурными воздействиями, употреблением горячей пищи и напитков, медикаментов, злоупотреблением алкоголем, УФО, эмоциональными стрессами, нарушением гормонального статуса, возможно - фокальной инфекцией на коже лица (клещи Demodex folliculorum и выделенная из них бактерия Bacillus oleronius, Propionibacterium acne, а также эпидермальный стафилококк) и дисфункцией пищеварительного тракта, нередко связанной с Helicobacter pylori. У пациентов с розацеа отмечается повышенный уровень кателицидинов ‒ белков, обеспечивающих защиту кожи от инфекционных агентов.
В 60-80% случаев у больных розацеа выявляют поражения желудочно-кишечного тракта в форме хронического гастрита, хронического колита, хронического холецистопанкреатита.
Вес отдельных провоцирующих факторов остаётся малоизученным. В результате воздействия указанных выше тригерных факторов развивается функциональная недостаточность периферического кровообращения, приводящая к нарушению трофики эпидермиса и дермы, дистрофическим и гипертрофическим изменениям коллагеновых волокон и сально-волосяного аппарата с развитием ответной воспалительной реакцией.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Розацеа: причины появления, симптомы, диагностика и способы лечения.
Определение
Розацеа – хроническое заболевание кожи, характеризующееся эритемой (покраснением), наличием папулопустулезных элементов (узелков), фим (бугристости) и поражением глаз.Причины появления розацеа
Розацеа чаще развивается у женщин в возрасте 30-50 лет. Мужчины болеют реже, но тяжелее. Это заболевание свойственно людям с белой кожей и сочетает в себе генетическую предрасположенность и триггерные факторы.Причины розацеа до конца не изучены. Возникновение заболевания может быть обусловлено сосудистой патологией, иммунологическими расстройствами, болезнями желудочно-кишечного тракта, изменениями в эндокринной системе.
К триггерным факторам, запускающим этот процесс, относятся: сильный стресс, воспалительные заболевания или воздействие температур, включая резкие перепады от жары к холоду и наоборот.
Патологии желудочно-кишечного тракта, вероятнее всего, не являются ведущими в развитии заболевания. Однако у пациентов с розацеа часто встречаются сопутствующие патологии ЖКТ: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, хронические воспалительные заболевания кишечника, хронические гепатиты; нередко в желудке обнаруживается бактерия Helicobacter pylori.
Половые гормоны могут оказывать влияние на состояние микроциркуляции (движение крови по мелким сосудам) кожи и на развитие иммунного воспаления. Их дисбаланс - одна из возможных причин развития заболевания.
Клещи рода Demodex обычно присутствуют на коже здорового человека. Однако отмечается достоверное увеличение из количества у больных розацеа.
![Демодекоз.jpg]()
Классификация заболевания
В зависимости от характера кожных проявлений выделяют несколько подтипов розацеа.- эритематозно-телеангиэктатический;
- папулопустулезный;
- фиматозный, или гипертрофический;
- глазной, или офтальморозацеа;
- гранулематозный.
В зависимости от выраженности клинических симптомов подтипа выделяют степени тяжести: легкую, средне-тяжелую и тяжелую.
Симптомы розацеа
Заболевание имеет хроническое течение с периодами обострения и ремиссии.
При эритематозно-телеангиэктатическом подтипе розацеа пациент отмечает покраснение кожи лица, реже - шеи и груди. Вначале покраснение появляется только в ответ на провоцирующие факторы, но по мере развития заболевания приобретает стойкий характер. Пациента беспокоит ощущение жжения и покалывания в области эритемы, сухость, чувство стягивания кожи. Отмечается повышенная чувствительность кожи к наружным лекарственным препаратам, средствам для ухода за кожей, солнцезащитным средствам и ультрафиолетовому излучению.
При папулопустулезном подтипе на фоне стойкой эритемы в центральной части лица возникают беспорядочно расположенные ярко-розовые папулы - узелки или бугорки размером 3–5 мм. В дальнейшем формируются полостные элементы - пустулы со стерильным содержимым. Пациенты жалуются на жжение, покалывание в месте высыпаний. Шелушение обычно отсутствует.
При фиматозном, или гипертрофическом подтипе помимо стойкой эритемы, множественных телеангиэктазий, папул и пустул отмечается утолщение кожи, неравномерная бугристость и формирование шишковидных образований — фим. Поражается кожа носа, реже – лба, подбородка, ушных раковин, век.
При офтальморозацеа наблюдается покраснение, жжение и зуд глаз; ощущение инородного тела и пелены перед глазами; светочувствительность, вплоть до светобоязни. Офтальморозацеа часто диагностируется при наличии кожных симптомов, однако у некоторых больных глазные симптомы появляются раньше кожной симптоматики, что затрудняет диагностику.
При гранулематозной розацеа покраснение кожи лица выражено незначительно, но присутствуют желтые, коричневые или красные папулы, которые впоследствии могут приводить к формированию рубцов. Пациентов беспокоит сухость кожи лица и ощущение стянутости.
![Симптомы розацеа.jpg]()
Диагностика розацеа
Диагноз, как правило, устанавливается по результатам физикального осмотра и анализа жалоб пациента. Дополнительные лабораторные и инструментальные исследования обычно не требуются.В затруднительных ситуациях при постановке диагноза может быть проведена биопсия кожи для исключения других кожных заболеваний, таких как волчанка или саркоидоз.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Перед назначением лекарственной терапии ретиноидами и на протяжении всего курса лечения необходим ежемесячный контроль крови. Для этого назначают биохимическое исследование: общего билирубина, АЛТ, АСТ, триглицеридов, общего холестерина, глюкозы, креатинина, щелочной фосфатазы.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Липиды крови; нейтральные жиры; ТГ. Triglycerides; Trig; TG. Краткая характеристика определяемого вещества Триглицериды Триглицериды (ТГ) – источник получения энергии и основная форма ее сохранения в организме. Молекулы ТГ содержат трехатомный спирт глицерол и остатки жирных кис.
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
К каким врачам обращаться
Лечением пациентов с розацеа занимаются дерматологи. При подозрении на офтальморозацеа может потребоваться консультация офтальмолога, так как при тяжелом течении заболевания есть риск ухудшения зрения.В ряде случаев эффективное лечение гастроэнтерологических заболеваний терапевтом или гастроэнтерологом может способствовать уменьшению частоты обострений розацеа.
Лечение розацеа
Надо понимать, что розацеа – это хроническое заболевание, поэтому достичь его полного излечения нельзя. Задача терапии состоит в том, чтобы вывести пациента в ремиссию, убрать признаки розацеа. Тем не менее, они могут возникнуть снова в течение жизни.Перед началом любой терапии розацеа врач должен подробно рассказать пациенту о триггерных (провоцирующих) факторах и о необходимости их максимально возможного уменьшения. Триггерами обычно являются слишком горячая и холодная пища, резкие перепады температур, алкоголь, избыточная физическая нагрузка, стресс, многие косметические средства. Основными рекомендациями в лечении являются: бережное очищение кожи, использование увлажняющего крема и регулярное нанесение солнцезащитных средств с фактором защиты от 30 до 50.
Терапию розацеа следует выстраивать в соответствии с диагностированными подтипами болезни. Терапевтическое воздействие выбирают в зависимости от активности процесса.
Эритематозно-телеангиэктатическая розацеа
Эритема достаточно хорошо реагирует на применение топических адренергических агонистов, которые индуцируют сужение поверхностных сосудов и уменьшают эритему в течение нескольких часов. Однако они не действуют на телеангиэктазии - для их удаления применяют световые методы воздействия - лазеры и источники импульсного света (IPL). Хорошего эффекта можно добиться с помощью средств, содержащих бримонидин.
К препаратам второй линии относятся некоторые антигипертензивные средства, но, по мнению экспертов, они еще не имеют хорошей доказательной базы безопасного и эффективного применения.
Папулопустулезная розацеа
В лечении этого подтипа розацеа применяют системные препараты в виде низких доз доксициклина, а также моноциклина, азитромицина и изотретиноина. Для местной терапии назначают метронидазол, азелаиновую кислоту и ивермектин. Отек снимают при помощи дренажных препаратов с кофеином. Для лечения тяжелых проявлений папулопустулезного подтипа розацеа дополнительно применяют физиотерапевтические методы воздействия.Фиматозная розацеа
Фиматозный подтип является наиболее сложным для лечения и требует комбинации местных и системных противомикробных препаратов, а также лазерной и/или радиочастотной обработки гипертрофированной ткани.Однако ремоделирование кожи можно проводить только при отсутствии воспалительной реакции, поскольку измененные ткани очень чувствительны к различным раздражителям, что чревато обострением розацеа.
Офтальморозацеа
В зависимости от характера протекания патологического процесса назначаются противовоспалительные препараты и увлажняющие капли. При прогрессирующем течении заболевания и наличии угрозы для зрения требуется применение антибиотиков.Все лечебные средства важно наносить на кожу и принимать в строгом соответствии с назначением врача. Терапию розацеа необходимо начинать при появлении первых симптомов, поскольку сосуды имеют тенденцию необратимо расширяться.
Важно помнить, что розацеа требует динамического наблюдения, т.к. успех терапии определяется не только положительной динамикой, но и стабилизацией достигнутого результата.
Профилактика обострений розацеа
Для предупреждения усиления выраженности эритемы показан бережный уход за кожей с использованием специализированных средств для чувствительной кожи. Необходимо избегать провоцирующих факторов, защищать кожу от УФ-лучей и отказаться от посещения соляриев.Тщательно следить за рационом питания, уменьшив долю молочных продуктов, приправ и ароматизаторов. К рецидивам розацеа может приводить избыточное употребление томатов, шпината, гороха, авокадо, винограда, инжира, цитрусовых.
- Клинические рекомендации. Розацеа. Российское общество дерматовенерологов и косметологов. 2019 . 34 с.
- Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И., Валеева Э.М. Клинические варианты и терапия больных розацеа. Лечащий врач, журнал. № 6. 2019.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:
- нарушение работы сердечно-сосудистой системы и механизма кроветворения;
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.

Чистая и здоровая кожа лица играет важную роль для психологического комфорта человека. Увы, кожные покровы в этой зоне — особенно нежные и чувствительные, поэтому если лицо краснеет к вечеру, а щеки розовеют от малейшей «нагрузки» (ветра, жары), есть повод посоветоваться со специалистом. Важно понять причину красного лица, ведь за маской безобидного, на первый взгляд, явления может скрываться серьезная проблема.
Причины гиперемий
Покраснение на лице — яркий и распространенный признак гиперемии. Под влиянием внешних и внутренних факторов сосуды расширяются, что увеличивает приток крови к кожным покровам и приводит к изменению их цвета. Особенно это заметно у людей со светлой и чувствительной кожей.
Красные пятна на лице могут появиться от разных причин: