На руке появляется прыщ как от ожога
Обновлено: 19.04.2024
Крапивница — заболевание, характеризующееся высыпаниями в виде узлов и пузырей на коже, которые похожи на ожог крапивы. Могут происходить беспорядочно, постепенно высыпаясь и исчезая на разных участках тела. Бывает острой либо хронической формы, может возникать как аллергическая реакция. Чаще всего крапивница — это аллергическая реакция либо в редких случаях симптом заражения организма глистами.
Формы крапивницы
Острая форма. Проявляется резко, симптомы беспокоят 1-2 недели. В области сыпи появляется зуд, поверхность кожи горячая. Если крапивница появилась из-за аллергической реакции, то при избавлении от воздействующего аллергена симптомы быстро исчезают.
Хроническая форма. Сыпь распространяется медленнее, но держится дольше — больше 2 недель или месяц. Теряется аппетит, появляется головная боль, слабость, тошнота, а иногда происходят невротические расстройства. Особенно у детей, которые расчёсывают папулы, и в результате может развиться дерматит из-за попаданий бактерий на расчёсанные раны. На хроническое течение влияют внешние факторы (солнце, холод и т.д.).
Виды крапивницы
- Легкая. Внешние признаки почти незаметны, человек чувствует себя нормально.
- Средняя. Высыпания заметны, поднимается температура тела, появляется зуд, тошнота и головная боль. Возможно появление первых симптомов отеки Квинке.
- Тяжелая. Сыпь сильно зудит, развивается отек Квинке. При тяжелом состоянии требуется вмешательство врачей.
Симптомы крапивницы
- Выпуклые осыпания на кожи красного цвета
- Зуд в области сыпи
- Повышение температуры
- Слабость, суставная и головная боль
- Затруднительное дыхание
- Затруднённое глотание
- Нарушение стула
- Умеренный или мучительный зуд
При аллергической крапивнице возникают симптомы простуды: насморк, слезоточивость глаз и высокая температура. При осложнённой форме возникает отек Квинке, который может появиться на слизистой оболочке, губах, щёках, веках или в носоглотке.
Причина появления крапивницы
Крапивница может появиться не только по одной конкретной причине. В разном возрасте она может проявляться по разным причинам. Наиболее распространёнными являются:
- определённые пищевые продукты;
- химические добавки, сульфиды или салицилаты;
- пух, пыль, сигаретный дым, пыльца определённых растений, различные моющие и косметические средства и другие домашние аллергены;
- антибиотики и другие лекарственные препараты;
- реакция на прививки, укусы насекомых;
- донорская кровь или препараты, основанные на ней;
- физические нагрузки, озноб, контакт кожи с солнцем (солнечная крапивница), потливость или перегрев;
- инфекции;
- психогенная реакция, стресс;
- хроническая инфекция или гельминтоз;
- гормональные сбои при беременности, половом созревании, лактации и менопаузы.
У большинства случаев крапивницы неизвестная причина возникновения. Велика вероятность, что она может и резко пропасть. Но рассчитывать в полной мере на это не стоит.
Лечение крапивницы
Не рекомендуется заниматься самолечением. При первых симптомах следует обратиться к дерматологу. Специалист может точно сказать, что делать. Но общие рекомендации не помешают, и, возможно, даже помогут избавиться от крапивницы. Особенно, если говорить об остром симптоме.
- Внимательно просмотреть свою историю болезней, по которой можно определить аллерген или сдать аллергопробы, чтобы выявить аллерген. Если есть подозрения, что крапивница появилась из-за внешних факторов (холод, давление, тепло и т.д.), нужно провести физическую провокационную пробу и устранить аллерген;
- постараться исключить контакт с аллергеном или хотя бы минимизировать;
- заняться повышением иммунитета, начать вести здоровый образ жизни;
- при мытье использовать мягкую мочалку, чтобы не травмировать кожу;
- относиться к кожной гигиене с максимальной внимательностью, чтобы не получить гнойничковые заболевания.
Препараты для лечения крапивницы
При самостоятельном лечении (что крайне запрещается), необходимо учесть противопоказания и побочные эффекты от препаратов.
Ожоги и его степени. Крапивница и узловатая почесуха
Обычно различают три степени ожогов. Первая степень характеризуется эритемой и отеком, при второй степени развиваются пузырьки и пузыри. При ожоге третьей степени пораженная кожа может быть бледной вследствие ишемии, пурпурного или коричневого цвета вследствие развития экстравазатов или же черной вследствие обугливания кожи.
Гистопатология ожоги. При ожогах первой степени самые ранние изменения заключаются в вакуольной дегенерации ядер эпидермальных клеток со смещением хроматина к одной стороне ядерной мембраны. В тяжелых случаях наблюдается пикноз ядер во всем эпидермисе, а также разрушение протоплазмы базальных клеток. В дерме расширены поверхностные капилляры, единичные экстравазаты.
При ожогах второй степени гистологические изменения аналогичны описанным выше, но наряду с этим имеются подэпидермальные пузыри. Основная причина образования пузырей при ожогах — поражение подэпидермальной ретикулярной сети.
При ожогах третьей степени происходит коагуляция эпидермиса. Может наступить даже его обугливание. В дерме отмечается отечность и гомогенизация коллагена, а также гиперемия капилляров с экстравазациеи или закупорка капилляров вследствие отека их стенок, вызванного ишемией. В поздней стадии лейкоциты проникают в зону денатурированного коллагена.
Крапивница характеризуется появлением быстро исчезающих отечных пятен или волдырей, сопровождающихся значительным зудом.
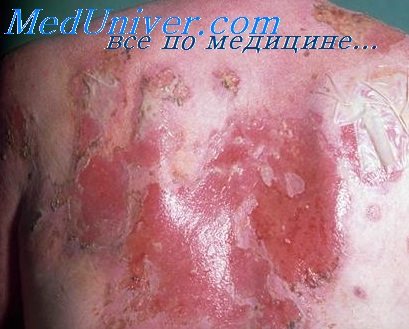
Гистопатология крапивницы. В волдыре находят отек, особенно в верхней части дермы. В связи с отеком пучки коллагеновых волокон и отдельные волокна отделены друг от друга. Коллагеневое вещество отечно и слабо окрашивается. Сосочки расширены, эпидермальные отростки уплощены. В эпидермисе — умеренный спонгиоз и внутриклеточный отек.
При ранней стадии волдыря (через несколько минут после его развития) воспалительная реакция отсутствует или обнаруживается небольшой лимфоцитарныи околососудистый инфильтрат. Более старые волдыри характеризуются умеренной или даже значительно выраженной лимфоцитарной инфильтрацией вокруг капилляров [Терек и Ленер (Torok, Lehner)].
При узловатой почесухе имеются не сливающиеся друг с другом, возвышающиеся, плотные гиперкератотические высыпания. Обычно они не больше 2—10 мм в диаметре, но иногда встречаются и более крупные. Высыпания локализуются преимущественно на конечностях и вызывают сильный зуд.
Гистопатология узловатой почесухи. Выраженный гиперкератоз и акантоз. Может наблюдаться глубокая инвагинация рогового слоя, что клинически проявляется папилломатозным характером элементов. Эпидермис иногда неравномерно пролиферирует книзу, подчас до степени псевдоэпителиоматозной гиперплазии. В дерме — неспецифический воспалительный инфильтрат с пролиферацией фибробластов.
Возможно, что это заболевание — разновидность ограниченного невродермита с резко выраженным акантозом и гиперкератозом [Шэффер и Бирман (Shaffer)].
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Дисгидроз кистей рук - симптомы и методы лечения
Кожные заболевания на сегодняшний день являются достаточно распространенными. Часто можно встретить людей, страдающих от дисгидроза кистей рук или стоп. Многие считают, что причиной возникновения такого заболевания является закупорка сальных желез, но это не так. Волдыри на ладонях и пальцах свидетельствуют о нарушениях внутри.
Возможно, у вас есть какие-либо проблемы с желудочно-кишечным трактом, также есть вероятность, что у вас аллергия, которая проявляется как раз таки в пузырьках на ладонях. Дерматологи утверждают, что причиной может быть обычный стресс и нервное перенапряжение. Вашему вниманию предлагается информация касательно того, как понять, что у вас дисгидроз кистей рук, и как можно решить данную проблему.
Симптомы дисгидроза кистей
- Зуд. Перед тем как у вас появятся высыпания на ладонях, кожа будет чесаться. Достаточно неприятное ощущение, бороться с которым очень сложно. Некоторые пациенты сильно расчесывают руки до крови, что категорически запрещено из-за опасности попадания инфекции.
- Образование пузырьков. Это небольшие бугорки с жидкостью, которые появляются достаточно быстро. Они могут появиться отдельными волдырями, а могут сливаться в единое пятно. Ни в коем случае нельзя их разрывать или давить, иначе может попасть инфекция. Внутри пузырьков находится прозрачная жидкость, поэтому визуально есть сходство с ожогами.
- Вскрытие пузырьков. Спустя какое-то время эти пузырьки начинают вскрываться, из них выделяется прозрачная жидкость, а кожа становится грубой. Появляются шелушения и трещинки, которые со временем проходят. Если попадает инфекция, то возможно появление покраснений, воспалений и нагноений.
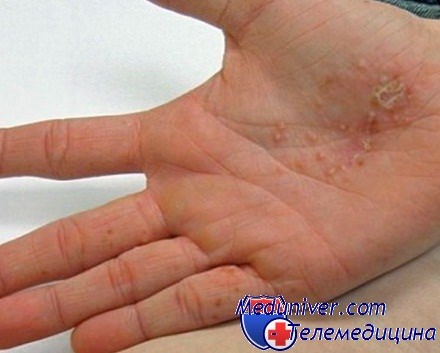
Если говорить о быстром процессе образования, то процесс выглядит так.
1. Появление зуда.
2. Появление пузырьков с жидкостью.
3. Небольшая отечность кистей рук.
4. Болевые ощущения в местах, где пузырьки лопнули.
5. Огрубение кожи, появление шелушений.
6. Процесс заживления и обновления клеток.
Достаточно сложный процесс для клеток, но занимает это несколько дней. Кожа может длительное время восстанавливаться, если вы не будете использовать различные мази. Для того чтоб четко прослеживать динамику заболевания необходимо регулярно проходить лечение у дерматолога, который вовремя выявит ваши проблемы и поможет грамотно подобрать оптимальные методы.
Как развивается дисгидроз рук у детей?
У детей дисгидроз появляется значительно реже, чем у взрослых, ведь они меньше контактируют с химией и иммунитет у них сильнее. На самом деле дисгидроз кистей рук и у взрослых и у детей проходит одинаково. Единственным недостатком является то, что дети чаще и сильнее расчесывают пузырьки с жидкостью и заносят инфекцию. Именно поэтому у них заболевание может прогрессировать сильнее, а процесс заживления может длиться до 1,5 недель. Позаботьтесь о том, чтоб ваш ребенок меньше трогал свои руки, обрабатывайте их мазью и не позволяйте ему их давить.
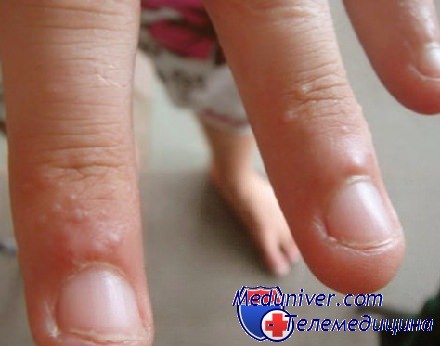
Методы лечения дисгидроза кистей рук
Многие считают, что избавиться от заболевания можно при помощи мази или таблеток, но стоит отметить, что в данном случае необходим комплексный подход. Это соблюдение диеты, режима дня, обработка пораженных участков кожи и медикаментозное лечение. Даже, если вы будете грамотно действовать и четко следовать инструкции дерматолога, могут быть обострения. Однако опускать руки не стоит, ведь чем раньше вы начнете бороться за чистую здоровую кожу, тем быстрее выздоровеете.
1. Диета. Этот метод уникальный тем, что помимо борьбы с дисгидрозом вы также оздоровите свой организм. В первую очередь стоит исключить из рациона продукты, которые у многих вызывают аллергию: все виды цитрусовых, шоколад, яйца, мед, жирное мясо и дрожжевую выпечку. Также ешьте меньше сладкого и забудьте о своих вредных привычках. Так вы очистите кожу не только на руках, но и на лице, что является плюсом. Перейдите на растительную пищу, употребляйте овощи и фрукты. Если сильно любите мясо и не можете от него отказаться, то в небольших количествах можете есть птицу и нежирную говядину. Благоприятно влияют кисломолочные продукты, поэтому больше ешьте творога, пейте кефир и домашние йогурты.
2. Режим дня. Если вы хотите быстрее выздороветь, то побеспокоиться нужно будет даже о режиме дня. Сон должен длиться не менее 8 часов в ночное время суток, важно, чтоб вам не мешал свет и посторонние звуки. Так вы сможете расслабиться и отдохнуть от дневной суеты. Исключите стрессы и конфликтные ситуации. Желательно, чтоб первые недели вашего лечения совпали с отпуском, так вы меньше будете волноваться. Людям, основная деятельность которых связана с физической активностью, необходимо дополнительно уделять отдыху пару часов в дневное время суток.
3. Общие методы лечения. Если дисгидроз развивается из-за нервного перенапряжения, то пациенту назначают успокаивающие. Ни в коем случае нельзя самостоятельно начинать медикаментозный курс без предварительной консультации врача. Если проблема в работе кишечника, то прописывают курс препаратов, которые выводят шлаки и токсины. Порой необходима дополнительная консультация эндокринолога и гастроэнтеролога для выявления возможных причин заболевания. Иногда для того, чтоб избавиться от дисгидроза кистей рук, необходимо полностью нормализовать обмен веществ.
4. Внешнее воздействие на заболевание. В первую очередь это мази, которые прописывает дерматолог. Необходимо четко следовать инструкции и систематизировать ваше лечение. Иногда это мази с антибиотиками, если есть вероятность того, что причиной заболевания стали бактерии. Дополнительно делайте ванночки с корой дуба, чередуя с ванночками с содой. Исключите моющие средства и стиральные порошки. Если вы используете крем для рук, обязательно проконсультируйтесь с дерматологом касательно состава продукта. Чистотел и цинковая мазь также отлично помогают избавиться от дисгидроза кистей рук за короткий промежуток времени.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
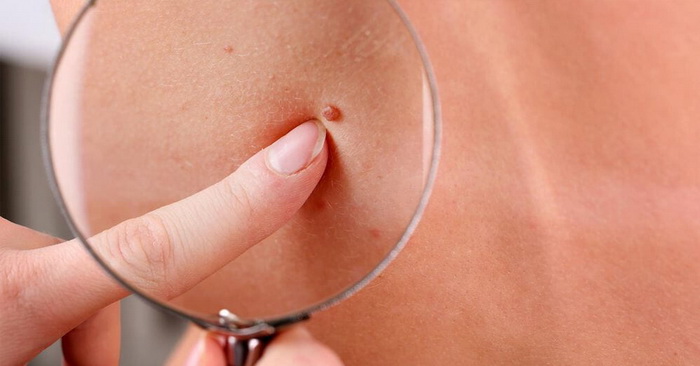
Новообразования (неоплазии) – это медицинское название опухолей, т. е. избыточного разрастания какой-либо ткани в организме. Опухоли – результат бесконтрольного размножения клеток, которые еще не достигли зрелости и потому утратили свою способность полноценно выполнять свои функции.
Опухоли могут возникать во внутренних органах и на поверхности кожи. Многие, не зная, какие бывают новообразования на коже, при появлении любого новообразования на коже ошибочно полагают, что это рак. На самом деле это не всегда так.
По основной классификации новообразования кожи делятся на доброкачественные и злокачественные. Еще существуют предраковые образования – пограничные между двумя основными видами. У каждого типа есть свои подвиды и особенности, а для постановки точного диагноза нужна правильная диагностика.
Доброкачественные новообразования кожи
У доброкачественных новообразований обычно не нарушается способность к дифференцировке клеток. Т. е. они сохраняют свои первоначальные функции и по структуре схожи с нормальными клетками. Еще такие клетки медленно растут, могут давить на соседние ткани, но никогда в них не проникают.
Виды доброкачественных новообразований кожи:
- Атерома – опухоль сальной железы, которая образуется из-за ее закупорки. Чаще всего встречается там, где больше всего сальных желез: на шее, спине, голове, в паховой области.
- Гемангиома – сосудистая опухоль, которая образуется из клеток кровеносных сосудов. Имеет цвет от красного до синюшно-черного.
- Папиллома и бородавки. Образование в виде небольшого узелка или сосочка. Причина – вирус папилломы человека (ВПЧ). Обычно возникают на фоне стрессов, снижения иммунитета, вегетативных расстройств. Часто появляются в области подмышек, паховой зоне. Еще папилломы – самые распространенные новообразования кожи век.
- Лимфангиома – опухоль из стенок лимфатических сосудов, которая формируется еще внутри утробы. Внешне это небольшие образования с бугристой поверхностью синюшной или красно-бурой окраски.
- Липома – опухоль жировой прослойки («жировик»). Располагается в подкожном слое, чаще всего в области верхней части спины, плечевого пояса, наружной поверхности бедер. Опухоль безболезненная, мягкая и подвижная.
- Фиброма – образование из соединительной ткани. Чаще встречается у женщин молодого и среднего возраста. Выглядят как новообразование на коже в виде шарика, выступающего над ее поверхностью.
- Нейрофиброма – опухоль из клеток оболочек нервов. Внешне выглядит как плотный бугорок размером 0,1-2,3 см.
В отдельную группу новообразований относят невусы (родинки). Это новообразования кожи разного цвета: коричневого, красного, черного, фиолетового и пр. В большинстве случаев невус – это врожденный порок развития кожи. Но родинки могут появляться и в течение жизни, чаще всего под действием солнечного света. Невусы не имеют склонности к злокачественному перерождению, но в отдельных случаях это может происходить вследствие повреждения или травмы кожи на родинке.
Несмотря на отсутствие прямой опасности, все доброкачественные виды новообразований на коже лица, рук, ног и других частей тела требуют постоянного контроля. Необходимо следить, чтобы опухоли не разрастались, не увеличивались в размерах, не меняли цвет. В противном случае нужно обратиться к врачу.
Предраковые новообразования (преканкрозы)
Предраковыми называют новообразования, которые под воздействием врожденных или текущих причин получили склонность к злокачественному перерождению. Как правило, это хронические состояния, которые наблюдаются у человека в течение длительного времени.
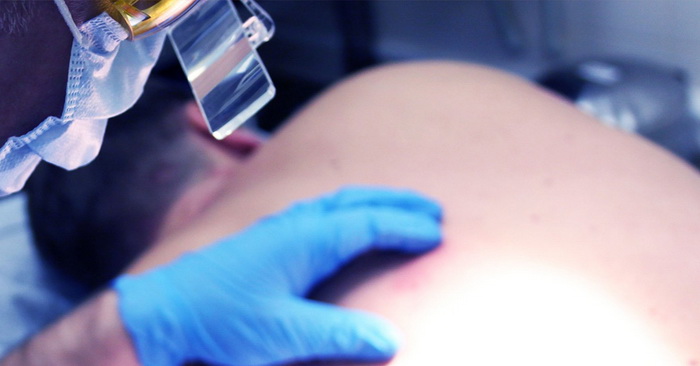
Таким образом, предраковые опухоли – опасные новообразования на коже, которые могут приводить к развитию онкологических процессов. К ним относятся:
- Старческая кератома – кератоз, при котором на коже у пожилых людей возникают сухие корки и чешуйки. При их отслаивании может возникать легкая кровоточивость.
- Пигментная ксеродерма – наследственная опухоль, развивающаяся из-за повышенной чувствительности кожи к ультрафиолету. Встречается редко, представляет собой пигментные пятна, которые становятся бородавчатыми разрастаниями.
- Кожный рог – конусообразная опухоль, внешне напоминающая рог. Имеет желтый или коричневый цвет. возникает на открытых участках тела, которые регулярно подвергаются трению или сдавливанию. Характерен для людей пожилого возраста
- Болезнь Боуэна – внутриэпидермальный рак. Без лечения может трансформироваться в инвазивный рак кожи. На ранней стадии болезнь Боуэна представляет собой небольшое красновато-коричневое пятно размером 2-50 мм. имеет шелушащуюся поверхность, приподнятые неровные края. После удаления чешуек остается мокнущая, но не кровоточащая поверхность.
Злокачественные новообразования кожи
Самые опасные виды новообразований на коже – злокачественные. От доброкачественных они отличаются тем, что быстро растут, проникают в окружающие ткани и дают метастазы в отдаленные от очага области. Организм не контролирует деление клеток в таких опухолях, а сами они теряют способность выполнять свои первоначальные функции.
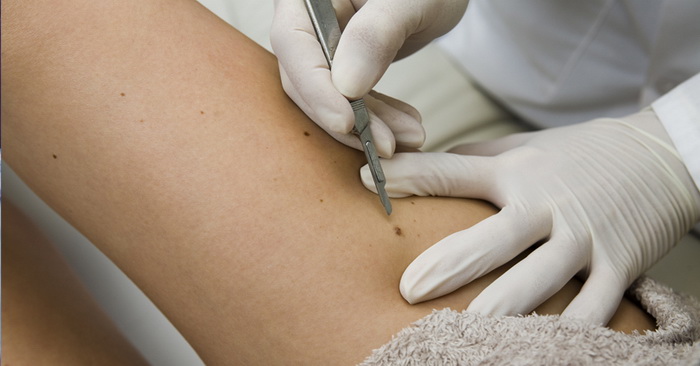
Признаки перерождения доброкачественной опухоли в один из видов злокачественных новообразований на коже:
- быстрое или резкое увеличение опухоли в размерах;
- появление язв, кровоточивость;
- распространение на соседние ткани;
- изменение цвета или степени насыщенности пигментации.
Основные виды злокачественных опухолей кожи:
- Меланома – наиболее распространенный вид. Чаще всего возникает из родинок из-за травмирования или избыточного воздействия ультрафиолета.
- Базалиома – плоскоклеточный рак кожи из атипичных клеток базального слоя эпидермиса. Внешне выглядит как белый узелок с сухой коркой на поверхности. По мере прогрессирование увеличивается в ширину и превращается в глубокую язву.
- Саркома Капоши. Представляет собой множественные опухоли пурпурного, фиолетового и лилового цвета. Они объединяются и превращаются в язвы.
- Липосаркома – злокачественная опухоль жировой ткани, возникающая на фоне липом и атером.
- Фибросаркома – новообразование из соединительной ткани, чаще всего нижних конечностей. Имеет темный сине-коричневый цвет, может заметно выступать над кожей.
Специалисты рекомендуют удалять как доброкачественные, так и злокачественные новообразования. Это оптимальный метод лечения, если к нему нет противопоказаний. В случае с доброкачественными новообразованиями и предраковыми состояниями при своевременном лечении прогноз благоприятный.
При злокачественных опухолях требуется больше усилий, и прогноз может быть не столь благоприятным, особенно если уже наблюдается метастазирование. Поэтому при подозрении на злокачественные процессы важно как можно раньше обратиться к врачу.

Сухие пятна на коже — распространенный дерматологический симптом, который может говорить как о временном сбое и нарушении барьерных функций эпидермиса, так и о кожном заболевании. Все зависит от размера пятен, четкости их границ, а также от длительности присутствия на коже.
Причины сухости можно разделить на две большие группы:
- неспецифические — аллергические реакции на бытовую химию, хозяйственное мыло, косметические продукты, обезвоживание из-за холода и ветра;
- специфические — тогда пятна становятся проявлением дерматологических заболеваний.
Иногда человек может сам заметить, что на его коже появляются сухие пятна после наступления определенного события, например, после стирки белья руками. Тогда причина очевидна и ее легко ликвидировать. Но если сухие пятна на коже не проходят, чешутся, шелушатся, следует обратиться к врачу.
Сухие пятна с чешуйками
Розовые приподнятые сухие пятна на теле и голове могут говорить о псориазе. При этой дерматологической патологии у человека на коже возникают приподнятые бляшки — псориатические папулы. Они выступают над поверхностью кожи, вызывают интенсивный зуд и шелушатся, имеют тенденцию к распространению и слиянию.
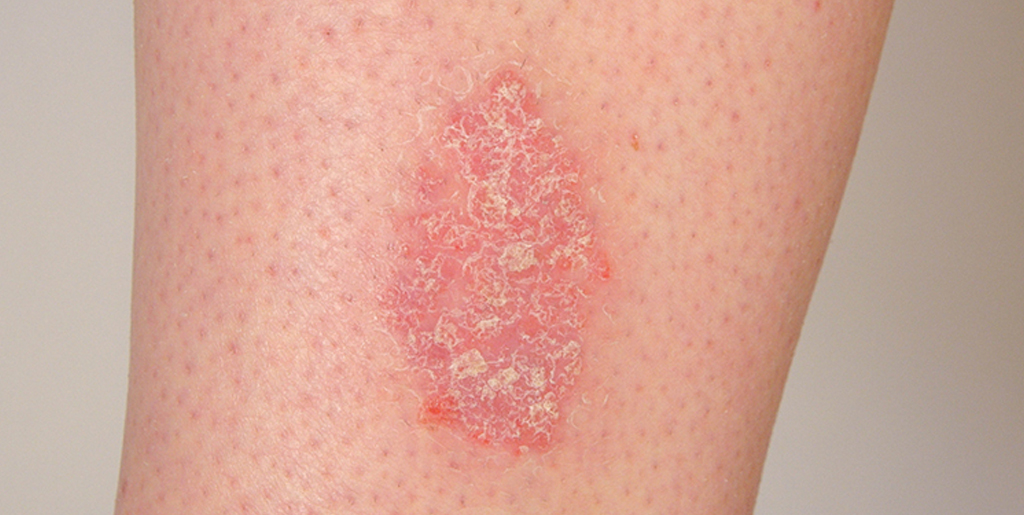
Псориаз — хроническое аутоиммунное заболевание, при котором высыпания чаще всего локализуются на локтях, голове, коленях и в паху. Сухие розовые пятна, покрытые белыми чешуйками, — очаги хронического воспаления. Под влиянием внутренних аутоиммунных процессов клетки эпидермиса делятся в несколько раз быстрее, чем нужно. В результате постоянно отделяются мелкие чешуйки из отмирающих клеток кожи.
Атопический дерматит и его отличия от псориаза
При атопическом дерматите также могут появляться сухие пятна на теле. И как и в случае с псориазом, они вызывают зуд. Из-за повышенной чувствительности кожи к факторам окружающей среды нарушаются механизмы ее саморегуляции, в том числе страдает барьерная функция. То есть триггером к атопическому дерматиту служит аллергия, но вот склонность к такой кожной реакции закладывается генетически.
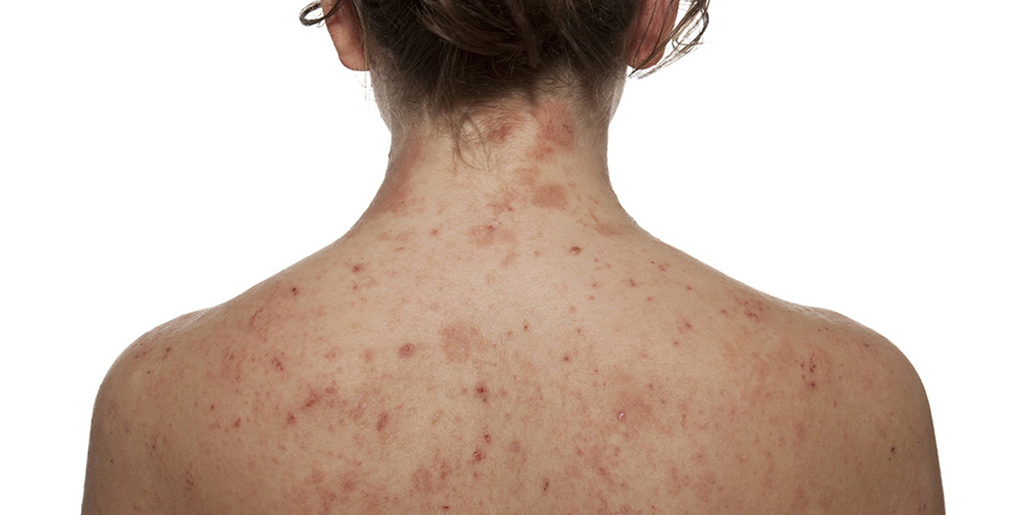
Чаще всего атопический дерматит возникает у детей. Болезнь имеет хроническое течение, когда обострения сменяются периодами ремиссии. Вот типичные признаки атопического дерматита:
- сухость кожи;
- шелушение и покраснение век;
- сухие бляшки телесного цвета на туловище и разгибательных участках тела;
- трещины.
Человеку, не имеющему медицинского образования, сложно отличить псориаз от атопического дерматита, но врач легко сможет провести дифференциальную диагностику. Есть несколько отличий, которые могут говорить в пользу той или иной патологии. Атопический дерматит чаще поражает детей, псориаз может дебютировать во взрослом возрасте. Псориатические бляшки приподняты над кожей, при этом можно разглядеть чешуйки. Сухие пятна при атопическом дерматите плоские. Также важно учитывать типичную локализацию.
Сухая экзема
Иногда белые сухие шелушащиеся пятна на коже ног могут говорить о сухой экземе. При этом заболевании сначала возникает сухость и стянутость кожи, затем присоединяется шелушение и нестерпимый зуд, могут возникать трещины. Кроме ног часто поражаются кисти рук, пространство между пальцами и даже лицо.
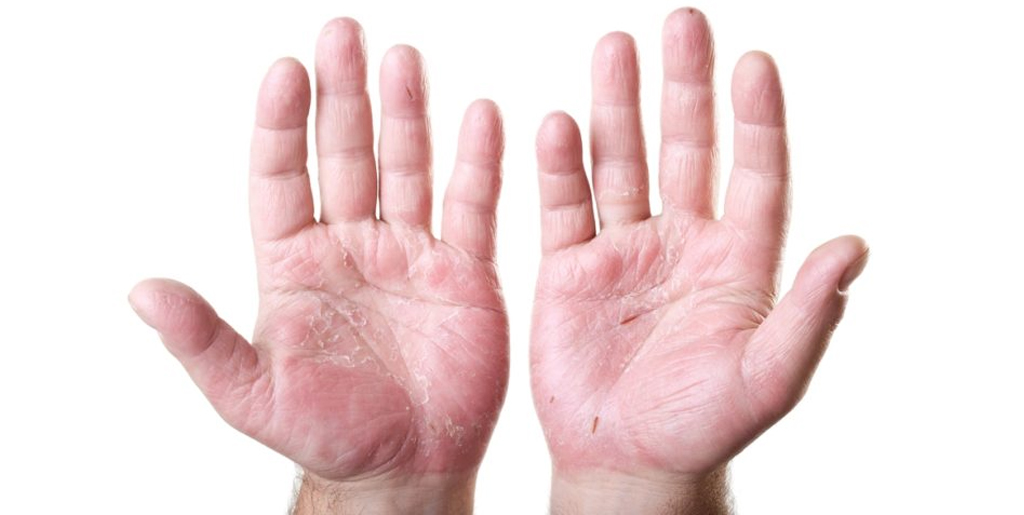
Причинами сухой экземы могут быть бактериальные и грибковые инфекции, аллергены, синтетическая одежда, несоблюдение гигиены и другие факторы.
Как вы видите, появление на коже сухих пятен может быть обусловлено самыми разными причинами. Большую роль играют особенности работы иммунитета и склонность к аллергическим реакциям. Но в любом случае при появлении сухих пятен важно обратиться к дерматологу и установить причину такого состояния кожи.
Читайте также:

