На ореоле появились прыщики что это
Обновлено: 25.04.2024
Не каждая женщина догадывается о том, что долгожданная беременность уже наступила. И действительно, первые признаки зарождения новой жизни легко принять за предвестники менструации. Как же определить беременность на ранних сроках и подготовиться к мысли о том, что у вас будет малыш? В этой статье мы дадим ответ на этот вопрос.
Общие сведения
Одни женщины довольно быстро догадываются, что им предстоит стать мамой, другие долго не замечают никаких изменений в своём состоянии. Но если вы прислушаетесь к себе, вам не составит труда распознать первые признаки беременности ещё до того, как тест покажет заветные две полоски. Это позволит как можно раньше обратиться к врачу, чтобы пройти необходимое обследование и обеспечить себе спокойствие на ближайшие девять месяцев.
Через сколько дней можно узнать о беременности
- самые первые дни после зачатия тело не даст вам никаких специфических сигналов. Признаки беременности на ранних сроках могут наблюдаться не ранее 8–10-го дня с момента оплодотворения яйцеклетки, когда эмбрион прикрепляется к стенке матки и в организм матери начинает вырабатываться гормон беременности — хорионический гонадотропин. Насколько заметно они проявляются, зависит от чувствительности организма к гормональным изменениям. На 20-й день развития эмбриона (совпадает с первыми днями задержки менструации) большинство женщин обычно догадываются о своём состоянии.
Важно! Стандартные экспресс-тесты определяют содержание в моче хорионического гонадотропина на 3–4-й неделе беременности, т. е. через 1–2 недели после оплодотворения1.
- этот период крайне важно, чтобы организм получал все необходимые витамины и минералы для развития малыша. Поэтому, как только вы начнёте подозревать, что ждёте ребёнка, начинайте принимать специальные витаминно-минеральные комплексы. Это важно потому, что формирование всех органов и систем эмбриона происходит с самых первых недель.
Первые признаки беременности
После оплодотворения яйцеклетки и её перехода из маточной трубы в полость матки в организме женщины происходит череда гормональных изменений, которые довольно быстро дают о себе знать в виде первых признаков беременности на ранних сроках1.
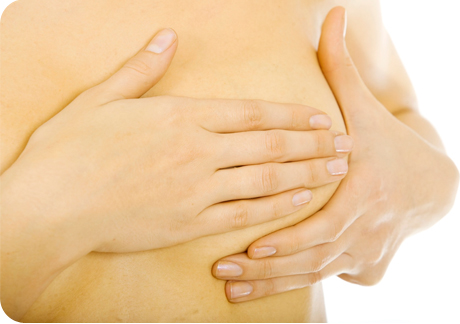
Увеличение и болезненность груди
Через несколько дней после предполагаемой даты менструации:
ареола соска расширяется и темнеет;
пупырышки на ареоле, так называемые бугорки Монтгомери, увеличиваются в размерах.
Если набухшая грудь вызывает дискомфорт и болезненные ощущения, попробуйте надевать мягкий бюстгальтер без косточек.
Важно! Молочные железы устроены таким образом, что в них отсутствует мускулатура, которая могла бы помешать коже растягиваться, поэтому во время беременности и лактации необходимо носить поддерживающий бюстгальтер и менять его в соответствии с ростом груди, чтобы избежать сдавливания.
Тошнота
Этот вероятный признак беременности нельзя назвать абсолютно достоверным, поскольку тошноту могут вызывать в том числе проблемы с пищеварением. Но в сочетании с другими симптомами тошнота достаточно часто сигнализирует о том, что у вас будет ребёнок. В первом триместре это абсолютно нормальное, хоть и неприятное проявление вашего нового состояния.
Тошнота чаще бывает лёгкой и наблюдается только по утрам, но если продолжается в течение всего дня и сопровождается рвотой, то необходимо обратиться к врачу. Несколько простых советов помогут вам легче пережить приступы, которые часто омрачают первые недели беременности.
- Если вам плохо по утрам, пейте больше жидкости. Прежде чем встать с постели, можно съесть нежирный йогурт — так вам будет легче. Не допускайте длительных перерывов между приёмами пищи, так как тошноту может вызвать даже повышенное слюноотделение, когда вы голодны. В качестве перекуса подойдут солёные крекеры и печенье.
- Исключите из рациона кофе с молоком, сладкое и жареное.
- Ешьте чаще, но небольшими порциями.
Помочь в уменьшении проявлений токсикоза могут витамины группы В и витамин D. Добавьте в свой рацион больше цельных злаков, хлеб грубого помола, говяжью печень, сыр, молочные продукты и орехи, капусту, яблоки. Кроме того, пополнить запасы этих компонентов могут витаминно-минеральные комплексы, специально предназначенные для приёма в 1-м триместре.
Частые позывы к мочеиспусканию
во время беременности у многих женщин наблюдается учащённое мочеиспускание. Это объясняется повышенной выработкой гормона ХГЧ. Особенно часто позывы в туалет беспокоят по ночам.
Тщательно следите за своим состоянием, пейте больше жидкости, чтобы восполнить её потери. В этот период полезны минеральная вода без газа, зелёный чай, морсы, компоты, соки, наполовину разбавленные водой. Они не только восполнят объем жидкости, но и помогут уменьшить выраженность тошноты.
Сверхчувствительность к запахам
Если вы испытываете тошноту от аромата утреннего кофе, духов или любого другого сильного запаха, не исключено, что вы ждёте ребёнка. Некоторые женщины отмечают повышенную чувствительность к запахам и резкую перемену вкусовых пристрастий как один из первых признаков беременности ещё до задержки месячных на ранних сроках. Не спешите избавляться от духов, аромат которых стал непереносим: после появления малыша на свет прежние ароматы и вкусы вновь станут вам приятны.
Чтобы уменьшить тошноту, провоцируемую запахами, чаще бывайте на свежем воздухе, больше гуляйте. Находясь дома, проветривайте помещение по 5–10 минут каждые два часа. Доступ свежего воздуха поможет уменьшить недомогание.
Cонливость и утомляемость
Снижение артериального давления в начале беременности и более интенсивные обменные процессы в организме нередко провоцируют сильнейшую усталость. Улучшить общее состояние помогут сбалансированное питание и прогулки на свежем воздухе.
Важно! Если на ранних сроках вас преследует головокружение, речь может идти об анемии, то есть недостатке железа, или об изменениях артериального давления. Необходимо проконсультироваться с врачом.
Для уменьшения риска развития анемии необходимо употреблять в пищу продукты, содержащие железо: красное мясо, субпродукты (говяжья печень, сердце). Чтобы железо лучше усваивалось из пищи, стоит добавить в рацион продукты, богатые витамином С: свежие овощи, цитрусовые, огородная зелень. Мясные блюда, дополненные овощным салатом, — отличный вариант. Пополнить запасы помогут специальные витаминно-минеральные комплексы для беременных с включением железа. В них содержится необходимая суточная доза этого минерала.
Задержка менструации
Один из самых достоверных признаков наступления беременности. После оплодотворения месячные прекращаются, поскольку эндометрий создаёт оптимальные условия для развития ребёнка. Однако нарушения цикла также могут быть связаны со стрессами, заболеваниями репродуктивных органов и гормональными сбоями.
Важно! Примерно через неделю после зачатия возможны небольшие кровянистые выделения, которыми сопровождается прикрепление оплодотворённой яйцеклетки в матке. Врачи называют это явление имплантационным кровотечением. Его также считают одним из ранних признаков беременности.
Важно! С самых первых дней, как вы узнаете о беременности, необходимо начать приём фолиевой кислоты. Активная форма этого вещества — метафолин. При поступлении в организм метафолин помогает правильному развитию сердца и мозга малыша.
Другие признаки беременности
Помимо прямых, существуют и косвенные признаки беременности, которые помогут подтвердить ваши догадки. Они также не должны вызывать у вас беспокойства.
Тяжесть внизу живота
Матка готовится принять своего нового обитателя, поэтому кровообращение в ней усиливается, что сопровождается характерными ощущениями в тазовой области.
Повышенный аппетит
- В начале беременности организм потребляет больше энергии — неудивительно, что вам постоянно хочется есть. Впрочем, приступы голода нападают и перед самым началом менструации, причиной также может стать стресс. В любом случае на фастфуд, сладкое и мучное налегать не стоит, особенно если беременность подтвердится.
Необходимо разнообразить свой рацион свежими фруктами и овощами, белковыми продуктами (рыба, курица). Отличным перекусом между приёмами пищи могут стать орехи, сухофрукты, молочные продукты (творог, йогурт). Они хорошо насыщают, не давая избытка калорий.
Бессонница
Случается, что в результате гормональной и психологической перестройки будущая мама с трудом засыпает и часто просыпается по ночам. Старайтесь компенсировать нехватку сна, отдыхая после обеда хотя бы по выходным, перед сном гуляйте на свежем воздухе и проветривайте спальню хотя бы 10–15 минут.
Важно! Ни в коем случае не принимайте снотворное без консультации с врачом. Есть много способов улучшения сна без лекарств. Помогает тёплый (не горячий) душ или ванна, чтение книги, расслабляющая музыка. Как минимум за час до сна необходимо отказаться от использования гаджетов и просмотра телевизора: они перегружают нервную систему. Тёплое молоко с ложкой мёда перед сном поможет засыпанию.
Запоры
Во время беременности усиленная выработка прогестерона расслабляет мускулатуру кишечника, что затрудняет работу пищеварения. Включите в меню в разумных количествах продукты с высоким содержанием клетчатки: цельно зерновой хлеб, фрукты, овощи.
- В регуляции работы кишечника помогает магний, также он участвует в передаче нервных импульсов и работе мышц. Магний содержится в злаках и орехах, тёмном шоколаде, бобовых, листовых овощах и молочных продуктах. Обеспечить организм суточной дозой магния поможет приём специализированного витаминно-минерального комплекса для беременных. Магний не только регулирует работу кишечника, но обладает седативным, антистрессовым действием и важен для профилактики повышенного тонуса матки.
Головная боль
Из-за тех же гормонов будущая мама на ранних сроках может испытывать головную боль. В таких случаях следует проконсультироваться с врачом, чтобы не пропустить перепады артериального давления.
Возьмите за правило с самого начала беременности регулярно измерять давление дважды в день: утром, только проснувшись, до завтрака и гигиенических процедур, и вечером, примерно в 19–20 часов, после 15-минутного отдыха.
Раздражительность
Многие беременные женщины жалуются на эмоциональную неустойчивость и перепады настроения на ранних сроках. Когда узнаете радостную новость о прибавлении в семействе, предупредите близких, что у ваших капризов была весьма уважительная причина.
Прыщи
Если вы забыли о высыпаниях на коже после того, как вышли из подросткового возраста, то во время беременности, вероятно, придётся вспомнить: прыщи снова могут появиться на лице и снова под влиянием гормонов. Наберитесь терпения, со временем состояние кожи придёт в норму.
Важно! в этот период обратить внимание на уход за лицом и телом. Иммунная система перестраивается, чтобы защищать не только вас, но и малыша, поэтому подбирайте гипоаллергенные средства для ухода. Они не содержат красителей и отдушек, которые могут раздражать кожу.
Пигментация на животе
Появление темной полоски, идущей от пупка к низу живота, также входит в список признаков беременности на ранних сроках.
Покалывания в поясничной области, внизу живота
Под действием гормона эстрогена связки становятся более эластичными, чтобы живот в дальнейшем мог беспрепятственно увеличиваться в объёме. Этот процесс может отозваться лёгким дискомфортом в области поясницы или внизу живота
Судороги в ногах
Если у вас сводит икроножные мышцы, это свидетельствует об изменении обмена веществ
- в сочетании с другими симптомами беременности сигнализирует о вашем состоянии. Проконсультируйтесь с врачом, он подберёт комплекс мер, которые избавят вас от судорог,
- расскажет о мерах профилактики варикозного расширения вен во время беременности. Носите обувь на невысоком каблуке, делайте ванны для ног с чередованием прохладной и тёплой воды, лёгкий массаж икроножных мышц и стоп.
Молочница
Увеличение количества вагинального секрета нормально во время беременности. Но если выделения стали творожистыми, обязательно проконсультируйтесь с врачом. В этих случаях повышается риск инфекционных осложнений, в том числе инфицирования плода.
Признаки беременности при кормлении грудью
Миф о том, что кормящая мать не может забеременеть, — один из самых устойчивых. Если рождение ещё одного ребёнка не входит в ваши планы, не забывайте использовать надёжные методы контрацепции. Выбрать контрацептив поможет врач. Если вы готовитесь подарить своему малышу брата или сестру, совсем не обязательно прекращать грудное вскармливание. Кормление грудью возможно и во время беременности, если это разрешит ваш врач. Важно, чтобы вы получали все необходимые минералы и витамины. Обратите внимание на достаточное поступление йода: он помогает в формировании мозга и щитовидной железы малыша.
Почему важна диагностика беременности
Чем раньше вы узнаете о том, что беременны, тем скорее встанете на учёт в женской консультации и встретитесь с врачами, которые исключат риск внематочной беременности, наследственные и генетические заболевания плода, а также дадут всю необходимую информацию о том, как себя вести во время беременности. Они подскажут вам правила питания и порекомендуют приём специальных витаминно-минеральных комплексов для правильного формирования органов и развития малыша, предупредят о том, какие изменения будут происходить с вами в этот период, и укажут сроки скрининговых обследований, которые позволяют оценить течение беременности и развитие плода.
Виды диагностики беременности
Тест на беременность
Уровень хорионического гонадотропина (ХГЧ) повышается постепенно, поэтому стандартный экспресс-тест на беременность выдаст достоверный результат только через две недели после зачатия.
Анализ крови
Лабораторный анализ крови на ХГЧ даст достоверную информацию, начиная с 7-го дня после оплодотворения яйцеклетки.
УЗИ
Ультразвуковое исследование подтвердит наличие беременности не ранее 3–4-й недели после оплодотворения.
Гинекологический осмотр
Изучив состояние матки, гинеколог также сможет диагностировать беременность после имплантации яйцеклетки.
Каким бы образом ни подтвердились ваши предположения, радостная весть наверняка заставит вас забыть о лёгких недомоганиях, которыми даёт о себе знать беременность. Всё это вполне можно пережить. Главное, не волноваться понапрасну, доверять доктору, с которым вы сможете проконсультироваться в случае сомнений, и вести себя осмотрительно. Ко второму триместру неприятные ощущения, характерные для первых трёх месяцев, проходят, и будущая мама чувствует себя замечательно.

Бугорки Монтгомери - это нормальные, прыщевидные поры на поверхности ареолы. Названные в честь ирландского акушера, который впервые описал их в медицинской литературе в 1837 году, эти бугорки на ареоле простираются от ареолярных желез (также известных как железы Монтгомери) и часто наиболее заметны во время беременности и грудного вскармливания.
Как тип сальной железы, эти части соска функционируют в основном для выработки секретов, которые увлажняют и защищают кожу. Наряду со случайным, небольшим количеством молока, бугорки Монтгомери выделяют прозрачное или мутное маслянистое вещество, которое помогает предотвратить инфекцию.
Что из себя представляют бугорки Монтгомери?
Бугорки Монтгомери располагаются на поверхности ареолы - круглой области кожи, окружающей сосок. Они могут быть телесного оттенка, розового, красного, белого или желтоватого цвета и обычно имеют диаметр от 1 до 2 миллиметров.
На одной груди может быть больше бугорков, чем на другой. Они могут быть незаметны или, напротив, быть ярко выражены в зависимости от определенных факторов - от температуры до гормональных колебаний.
У некоторых больше бугорков Монтгомери, чем у других. Как правило, у женщины может быть от четырех до 28 бугорков Монтгомери.
Почему бугорки Монтгомери могут увеличиваться?
Бугорки Монтгомери становятся заметными в некоторых условиях:
- Когда бугорки трогают: возбуждение или даже давление со стороны одежды может привести к тому, что крошечные бугорки набухают.
- При холоде: внезапное падение температуры может привести к тому, что ареолярные железы станут более заметными, как мурашки на коже.
- Во время полового созревания: бугорки Монтгомери могут появляться во время полового созревания и в определенные фазы менструального цикла, поскольку активность ареолярных желез возрастает с увеличением количества эстрогена в женском организме.
- Во время беременности: наряду с потемнением сосков и увеличением груди появление бугорков Монтгомери является ранним признаком беременности. Эти ареолы становятся заметными у 30-50% беременных.
Изменения груди во время беременности и кормления грудью
Бугорки Монтгомери служат главной цели при кормлении ребенка. Они выделяют больше масла после родов, что помогает сохранить соски увлажненными и эластичными для облегчения грудного вскармливания.
Эти выделения также содержат антибактериальные свойства, которые защищают грудь матери и самоего младенца от ряда инфекций.
Жидкость, которая поступает из бугорков Монтгомери, может даже способствовать кормлению. Исследования показывают, что младенцы с большим аппетитом едят из груди, если ареолярные железы выделяют больше жидкости. Предположительно, масла включают обонятельные (ароматические) соединения, которые помогают стимулировать ребенка питаться грудным молоком.
Иногда бугорки Монтгомери становятся настолько большими, что выглядят как прыщи, заполненные жидкостью. Может даже возникнуть желание попытаться их выдавить, но не стоит этого делать: это может привести к заражению.
Чтобы соски и ареолы были чистыми, влажными во время беременности и грудного вскармливания, попробуйте следующие придерживаться следующих советов:
- Вымойте грудь чистой водой и мягким моющим средством. Не используйте мыло и дезинфицирующие средства, которые могут высушить и раздражать кожу.
- Не используйте вяжущие средства для чистки сосков, так как это может помешать выработке масел из ареолярных желез.
- Если соски и ареолы потрескались и болят, используйте модифицированный ланолин в умеренных количествах. Это поможет заживлению.
- Вы можете сцеживать несколько капель молока после кормления грудью и втирать их в сосок и ареолу для дополнительного увлажнения.
- Грудные раковины также могут помочь защитить больные соски в промежутках между сеансами грудного вскармливания. Щитки для сосков, напротив, обеспечивают защиту во время грудного вскармливания.
Признаки инфекции
Несмотря на то, что они производят секреции, борющиеся с микробами, бугорки Монтгомери могут закупориться, и в них может развиться инфекция. Обычно это происходит, когда бактерии с рук, мазей или туалетных принадлежностей, одежды или даже рта ребенка попадают в небольшие разрывы кожи матери во время грудного вскармливания.
Железы могут воспалиться не обязательно при кормлении грудью. Диабет, курение или пирсинг сосков повышают риск развития субареолярных абсцессов - инфицированных опухолей в ареолярных железах.
Реже при закупорке желез могут возникать кисты Монтгомери. Обычно обнаруживаемые у подростков, кисты Монтгомери часто безвредны и исчезают сами по себе, но могут потребовать лечения в случае заражения.
Признаки того, что следует обратиться за лечением:
- Опухшая, нежная шишка под ареолой;
- Покраснение и зуд;
- Коричневые или мутные выделения из бугорков Монтгомери или соска;
- Лихорадка или общее ощущение недомогания.
Иногда другие сальные железы на ареоле могут увеличиваться в безвредном состоянии, называемом гиперплазией сальных желез. В то время как бугорки Монтгомери обычно появляются в виде бугорков одинакового размера по всей ареоле, гиперплазия сальных желез обычно проявляется в виде плоского беловатого пятна.
Бугорки Монтгомери располагаются на околососковом пространстве – ареоле, имеют вид небольших прыщиков. Это сальные железы, которые активно развиваются в период беременности и грудного вскармливания. Их выделения обладают увлажняющим и бактерицидным действием, что защищает грудь по время кормления от пересыхания и раздражения. Их активное появление связано именно с беременностью, в остальные периоды жизни женщины они обычно мало заметны.
Как выглядят бугорки Монтгомери?
Это небольшие образования в виде беловатых прыщиков, которые располагаются непосредственно по периферии соска. Их количество варьируется от 4 до 30 шт., но в среднем составляет не более десяти.

Бугорки Монтгомери есть у каждой женщины, даже если они и не видны
По сути бугорки являются видоизмененными сальными железами, которые располагаются под кожей в зоне ареолы. Их появление не связано с патологическими процессами, основные причины возникновения – физиологические. Бугорки начинают формироваться в момент беременности, ближе к началу грудного вскармливания. В норме их также можно заметить у обычных женщин.
Этиология происхождения бугорков Монтгомери
Истинное происхождение бугорков остается неизвестным. Существует несколько версий, но их достоверность или подлинность не доказана. Согласно одной из них, бугорки представляют собой молочные железы. Основные причины их роста – гормональные изменения, которые происходят в организме женщины после беременности. Поскольку данные рудиментарные образования являются молочными железами, то именно с наступлением беременности под действием гормонов начинается их рост. Эти изменения необходимы для полноценного грудного вскармливания.
Согласно другой теории, более популярной, бугорки Монтгомери все же считаются видоизмененными сальными железами. Их возникновение также связано с гормональной перестройкой организма во время беременности. Они необходимы для более легкого кормления малыша, поскольку выделяют секрет, содержащий липоидный фактор, который защищает сосок от пересыхания и трещин, облегчая процесс грудного вскармливания.
Наиболее частые причины возникновения бугорков – период вынашивания малыша и грудное вскармливание.
Не стоит беспокоиться, если после окончания лактации железы Монтгомери исчезнут или их количество значительно уменьшится. Это нормальное явление, которое обосновано физиологией.
Роль бугорков при беременности
Данные образования формируются вместе с молочными железами, но пик их развития – период вынашивания ребенка. Именно активное образование бугорков может стать первым признаком оплодотворения на ранних сроках, когда женщина еще не догадывается о своем положении. Ареола видоизменяется. У небеременных она более гладкая, но с наступлением беременности бугорки становятся заметными, происходит активизация их функций.

Чем больше бугорков Монтгомери, тем легче переносится начало кормления
Предугадать период появления бугорков невозможно. Чаще это происходит на ранних сроках, но бывают исключения, когда возникновение рудиментарных структур наблюдается под конец беременности или уже при начале грудного вскармливания. Конечно, позднее образование желез нежелательно. Это может привести к проблемам с грудным вскармливанием.
Согласно исследованиям ученых, качество лактации зависит от количества бугорков на груди.
Раннее их появление, чуть ли не с первых дней зачатия – хороший признак. Но если бугорков не было ни на ранних сроках, ни после начала грудного вскармливания, то рассматривать это как патологию не стоит. Их отсутствие также допускается.
Какая же роль бугорков при беременности? Основная функция – подготовка молочных желез к грудному вскармливанию и предупреждение лактационных осложнений в виде трещин.
Выделения из желез, которые не заметны невооруженным взглядом, содержат липоидный фактор. Он обладает увлажняющими и бактерицидными свойствами. Таким образом, ореола грудной железы защищена от пересыхания и раздражения, снижается риск бактериальных осложнений, в том числе и мастита.

Есть единичные случаи, когда из бугорков Монтгомери выделяется грудное молоко
Кроме этого, выделения содержат вещество, обладающее специфическим запахом. Оно активизирует аппетит малыша, стимулирует сосание груди. Поэтому считается, что чем больше бугорков, тем быстрее развивается малыш, поскольку он хорошо питается.
Также можно проследить взаимосвязь между их количеством и объемом грудного молока.
Для некоторых беременных характерно еще одно явление – повышенная пигментация на коже или хлоазма. Именно гормональная перестройка после оплодотворения является провоцирующим фактором. Как правило, после родов пигментные пятна на лице, животе или ареолах исчезают самостоятельно.
Реже у беременных встречается гирсутизм. Он вызван изменением соотношения гормонов – эстрогенов и андрогенов. Проявляется избыточным оволосением в области груди, живота, на лице и других частях тела.
Бугорки Монтгомери перед месячными
Бугорки есть у каждой женщины, вот только они могут быть не заметны или едва видны. Как уже говорилось, их рост начинается на раннем сроке вынашивания ребенка. Они зарождаются в процессе формирования молочных желез, в период полового созревания, и постепенно развиваются вместе с ними.
Размер или количество бугорков не зависят от фазы менструального цикла. Ни перед месячными, ни после их окончания изменений наблюдаться не должно, вплоть до наступления оплодотворения.
Хотя есть исключения, вызванные особенностью гормонального фона, когда рудиментарные образования все же видоизменяются в начале каждого менструального цикла.
Иная ситуация, когда существуют патологические процессы в молочных железах или эндокринные нарушения. Бугорки могут менять форму и размер, возникают сопутствующие дискомфортные ощущения, появляются пигментные пятна или очаги покраснения на груди. Самостоятельно предпринимать какие-либо действия в этом случае нельзя, нужна консультация гинеколога или маммолога.
Воспаление бугорков Монтгомери
Поскольку они являются железами, то могут воспаляться. Несмотря на то, что секрет бугорков обладает бактерицидным действием, их инфекционное поражение - не редкость. Под действием инфекций появляются патологические выделения, запускается воспалительный процесс, который может перейти непосредственно на молочную железу.
Причиной воспаления может быть также закупорка протока эпителиальными клетками вследствие гормонального дисбаланса. Признаки воспалительного процесса:
- покраснение бугорков и самой ареолы;
- болевые ощущения, которые возникают не только при пальпации, но и в состоянии покоя;
- выделение экссудата из воспалившихся образований;
- значительное увеличение бугорков.
При появлении таких симптомов, особенно при беременности, медлить с посещением врача нельзя. Воспалительный процесс может привести к мастопатии и невозможности грудного вскармливания в будущем, что негативно отразится на состоянии здоровья младенца.
Беременные находятся в группе риска воспаления бугорков, так как у них ослаблен иммунитет, а, соответственно, снижена сопротивляемость организма болезнетворным микроорганизмам. Изменение гормонального фона также влияет на чувствительность молочных желез к инфекционным возбудителям, делая их более уязвимыми.
Болезненность, пигментация ареолы и сосков, а также увеличение бугорков, могут свидетельствовать об успешном оплодотворении, поэтому только врач способен отличить норму от патологии.
Все, что может предпринять женщина до посещения специалиста, это воспользоваться местными антисептиками.
Как избавиться от бугорков Монтгомери?
Данные образования не должны вызывать беспокойство. После окончания лактации они исчезнут или хотя бы станут менее заметными. Конечно, их появление значительно меняет внешний вид ареолы, которая до этого была гладкой и выглядела более эстетично.

Бугорки Монтгомери нельзя выдавливать или травмировать
Беременным не стоит воспринимать эти образования на груди как косметический дефект и, тем более, прибегать к небезопасным методам по их устранению. После окончания грудного вскармливания, если бугорки доставляют дискомфорт, нужно пройти курс лечения. По назначению врача применяются медикаменты или физиотерапевтические процедуры.
Лечебные мероприятия будут эффективны лишь при патологических процессах, например, воспалении. Медикаментозно нельзя избавиться от бугорков.
Кроме медикаментозного лечения, при воспалении важна гигиена. Грудь необходимо мыть ежедневно теплой кипяченой водой. Также нужно подобрать бюстгальтер из натуральных тканей, который не будет сдавливать молочную железу или натирать сосок.
Если чрезмерное увеличение бугорков Монтгомери вызвано нарушением уровня гормонов, то врач назначит гормональные препараты.
К экстренным методам исправления внешнего вида ареолы прибегают в редких случаях, когда после окончания лактации образования слишком велики. На помощь придет пластическая хирургия – редукционная маммопластика или операция по уменьшению молочных желез. Вмешательство должно выполняться только по показаниям. Оно может применяться по отношению к данным образованиям, если это действительно необходимо, решение принимает врач после обследования. Операция по уменьшению молочных желез чревата осложнениями, например, расхождением швов, рубцами, нарушением питания соска, поэтому на необдуманный риск идти не стоит.
Перед оперативным вмешательством женщина должна обследоваться у гинеколога, маммолога, эндокринолога и непосредственно пластического хирурга.
В ходе операции удаляется жировой подкожный слой вместе с бугорками, их повторное появление уже исключено даже после наступления последующих беременностей. Эту особенность следует учесть тем, кто еще желает стать мамой, поскольку бугоркам отведена важная роль в грудном вскармливании.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Внимание женщины к строению своей груди нередко способно вызвать удивление и даже беспокойство. Небольшие пупырышки на ореолах сосков - это бугорки Монтгомери, рудиментарные железы, функция которых сегодня нивелирована. Тем не менее, эти образования могут существенно отражаться на внешнем виде груди, а порой и вовсе причинять беспокойство. Что же такое бугорки Монтгомери и какое их состояние должно быть поводом для обращения к специалисту?
Что такое бугорки Монтгомери?
Бугорки Монтгомери на медицинской терминологии называются железами Монтгомери или околососкового кружка. Это небольшие анатомические образования, локализирующиеся по периферии соска. Усредненное их количество - 10-12, однако оно может быть как 4, так и достигать 28 штук. Впервые эти образования описал ирландский акушер Уильям Монтгомери, на сегодняшний день они изучены достаточно, чтобы говорить об их максимальном развитии на момент беременности и лактации. В другие жизненные периоды женщины они выделяются в меньшей степени, хотя бывают и исключения.
Бугорки Монтгомери принято считать рудиментарными железами, вот только существует несколько точек зрения - то ли сальными, то ли молочными. Приверженцы первой точки зрения (что это сальные) утверждают, что эти железы способны выделять липоидный фактор, который незначительно предохраняет ареолу от высыхания и обладает слабыми бактерицидными свойствами. Их оппоненты основываются на том, что наибольшего развития бугорки Монтгомери достигают с наступлением беременности - могут увеличиваться как в первую неделю беременности, так и вовсе после родов - а спустя некоторое время возвращаются в прежнее состояние. Такое их развитие связывают с гормональной перестройкой организма и преобразованием груди к моменту деторождения.
В одном сходятся все ученые - железы Монтгомери на сегодняшний день рудиментарный элемент. В то же время, некоторые исследователи находят смысл этих образований для современного человека. В Национальном научно-исследовательском центре Дижона (Франция) было проведено исследование, доказавшее, что большее количество бугорков Монтгомери у кормящей женщины обеспечивает активное питание, а значит и ускоренные темпы развития для детей. Кроме того, существует точка зрения, что эти рудиментарные железы все-таки содержат некое улавливаемое рецепторами ребенка вещество, побуждающее его сосать материнское молоко. Перед исследователями стоит цель идентифицировать этот секрет и использовать его в будущем для приучения недоношенных детей к материнской груди.
Бугорки Монтгомери при менструации
Медицинской практике известны случаи, когда отчетливо проявляться бугорки Монтгомери начинают в период полового созревания у девочек-подростков. На ореоле соска образуются от 4 до 28 бугорков, обычно их количество достигает 10-12. Это свидетельствует о том, что наступил период активного полового созревания, формируется женский месячный цикл.
С наступлением и течением следующих менструаций не должны происходить какие-либо перемены во внешнем виде ореола соска, это свойственно лишь при наступлении беременности. В норме бугорки Монтгомери у половозрелой небеременной женщины слабозаметные или незаметны вовсе. Если бугорки выделяются или увеличиваются с наступлением очередной менструации, это может быть особенность гормонального развития организма, что нелишне обсудить со своим маммологом или гинекологом-эндокринологом. Что точно не рекомендуется делать, так это предпринимать какие-то самостоятельные меры по устранению бросающихся в глаза таких особенностей груди.
У половозрелой женщины бугорки Монтгомери выполняют ряд функций, хоть и заметны при этом они могут быть в разной степени. Итак, еле сохранившиеся на данном эволюционном уровне развития железы современной женщине нужны для следующего:
- выделяют натуральную смазку, защищающую сосок от пересыхания;
- выделяют секрет, обладающий бактерицидным действием, что особенно уместно в период кормления малыша грудью;
- выделяют особый запах, привлекающий новорожденного к материнской груди;
- крайне редко выделяют молоко или молозиво, что отражается на количестве вырабатываемого в период лактации молока.
Бугорки Монтгомери при беременности
Именно с наступлением беременности большинство женщин узнают о такой особенности строения своей груди как бугорки Монтгомери. Считается, что маломальское значение эти образования имеют именно в период беременности и лактации. Кроме того, что вырабатывающийся ими секрет оказывает слабое бактерицидное и увлажняющее ореолу действие, так исследования показали, что он способствует привыканию ребенка к груди.
Интересно, что набухать бугорки у некоторых женщин начинают едва ли не на первой неделе беременности, что может как раз сообщить будущей маме о ее интересном положении. В то же время нормальным считается увеличение бугорков ближе к завершению срока или вовсе в период лактации. У некоторых женщин на фоне беременности и кормления грудью бугорки Монтгомери совсем не выделяются.
Если будущая мама замечает у себя бугорки Монтгомери, это не является поводом для беспокойства, их увеличение – вариант нормы. Небольшим поводом для тревоги должны стать воспаленные бугорки, сопровождающиеся болью и покраснением.
Лечение воспаленных, патологически развивающихся бугорков Монтгомери у беременной женщины должно назначаться исключительно доктором, который из всех препаратов местного действия отдаст предпочтение самым безопасным, обычно это гомеопатия или фитопрепараты. Беспокойство в области сосков должно становится непременным поводом для обращения к врачу, откладывать решение проблемы в долгий ящик не рекомендуется.
Воспаление бугорков Монтгомери
Медицине известны случаи, когда бугорки Монтгомери воспаляются - развивается болезненность, гиперемия (покраснение), крайне редко из них может выделиться экссудат или тому подобные неестественные выделения.
Патологии во внешнем виде ореола соска должны стать для женщины поводом обратиться к врачу - маммологу или гинекологу. Категорически воспрещается предпринимать самостоятельные меры по устранению воспаленных бугорков Монтгомери.
Особенно неблагоприятно сказывается на здоровье воспаление бугорков в период беременности. Именно этот период обычно и знаменуется развитием такого нарушения. Организм беременной женщины в большей мере подвержен влиянию инфекции, ослабевает иммунитет. Кроме того, происходит перестройка гормонального фона и женщина испытывает некие преобразования в груди - повышается чувствительность, несколько видоизменяется ореол соска. На фоне этих ощущений крайне важно вовремя среагировать на неблагоприятные изменения:
- болезненные ощущения при прикосновении к бугоркам,
- покраснения в области молочных желез, на периферии сосков,
- чрезмерное увеличение бугорков.
Как отличить норму от патологии? Ответ прост - при любом тревожном ощущении, советуйтесь с врачом.
Ни в период беременности, ни при воспалении бугорков Монтгомери у небеременной женщины нельзя начинать процедуры выгревания, выдавливания, прижигания бугорков. Допустима обработка воспаленных участков антисептиком с дальнейшим обращением за профессиональной помощью.
Как избавиться от бугорков Монтгомери?
Если бугорки Монтгомери стали заметны в связи с развитием беременности, это считается нормой и никаких особых действий не требуется. Если у некоторых женщин они увеличиваются в первые недели беременности, а у других едва ли не с наступлением лактации, то в норме у всех они возвращаются к обычному виду с прекращением лактационного периода.
Когда же бугорки Монтгомери привлекают внимание не просто увеличившимся размером, а воспалением, зудом или болью, то избавление от них нужно доверить профессиональному медику.
Обычно назначаются местные бактерицидные и противовоспалительные препараты, а также разные методы фитотерапии и гомеопатии. Последние особенно актуальны, если воспаление развивается на фоне беременности. Для лечения воспаленных бугорков Монтгомери могут быть назначены и физиотерапевтические процедуры.
Современная медицина предлагает женщинам и такую услугу как удаление бугорков Монтгомери хирургическим путем. Показанием к этому служат эстетически неприглядные бугорки, оставшиеся после лактации или образовавшиеся в период полового созревания. По желанию женщины работу проведет пластический хирург, оставив практически незаметные человеческому взору шрамы. Однако сколько бы привлекательной эта перспектива ни была, стоит хорошо подумать - хоть железы и признаны рудиментарными, некое значение в период кормления ребенка они все же выполняют до сих пор.
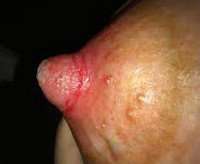
Воспаление соска – это инфекционный процесс бактериальной, грибковой или вирусной природы, возникающий в области сосково-ареолярного комплекса. Основные признаки: боль и уплотнение в соске, гиперемия кожи околососковой области, появлений жидких выделений (гнойных, сукровичных или кровянистых) из молочных желез. Диагноз устанавливается на основании жалоб, данных физикального осмотра, лабораторных и инструментальных методов (дуктография, УЗИ и рентгенография молочных желез). Лечение консервативное с назначением антибиотиков и обработкой очага воспаления противовоспалительными мазями.
Общие сведения
Воспаление соска (телит) редко протекает изолированно, обычно сочетается с ареолитом (воспалением ареолы) или маститом. Статистические данные о распространенности патологии неизвестны. Телит чаще наблюдается у женщин, кормящих грудью, однако не исключается его развитие у мужчин, новорожденных и нелактирующих женщин. Как правило, инфекция соска присоединяется вторично, на фоне другой патологии грудных желез, гормональных или иммунных нарушений. Возникновение воспалительного процесса возможно в одном или обоих сосках. Актуальность проблемы в маммологии связана с тем, что за телитом может скрываться онкологическое заболевание – рак Педжета.

Причины воспаления соска
Заболевание вызывает патогенная микрофлора, которая проникает в структуры соска через дефект эпителия или с током крови из хронических очагов инфекции в организме. Чаще сосок инфицируется золотистым стафилококком и стрептококком агалактия, реже - вирусом герпеса, грибами рода Кандида и другими возбудителями. К факторам, активизирующим размножение патогенных микроорганизмов, относятся:
- Лактостаз. Застой молока провоцирует размножение условно-патогенных бактерий, что вызывает воспаление в молочных ходах. Бактерии по протокам проникают в сосок и обуславливают развитие воспаления. Лактостазу способствуют плоские или втянутые соски, при наличии которых возникают трудности с кормлением грудью, и ее неполноценное опорожнение.
- Трещины соска. Часто диагностируются у женщин в послеродовом периоде и у пациентов с повышенной сухостью кожи. Изъязвление трещин приводит к присоединению вторичной инфекции и воспалению соска.
- Экзема соска, аллергический дерматит. Сопровождаются папулезной (при дерматите) или везикулезно-эритематозной (при экземе) сыпью и интенсивным зудом. Расчесывание высыпаний вызывает образование ссадин, мокнущих эрозий, которые инфицируются и воспаляются.
- Внутрипротоковая патология. При развитии внутрипротоковой папилломы или расширении молочных ходов из соска появляются выделения различного характера (со слизью или с прожилками крови). Выделения служат питательной средой для бактерий, что активизирует их размножение.
- Травма молочной железы. Травмирование груди сопровождается формированием гематомы и последующим ее нагноением с проникновением инфекции в ткани соска. Также воспалению соска способствуют его микротравмы (укусы насекомых, царапины).
У женщин к развитию болезни предрасполагают доброкачественные опухоли груди, гипотиреоз, наличие воспалительных очагов в организме, ослабленный иммунитет (перенесенные инфекционные заболевания, переохлаждение, стрессы). У мужчин телит и ареолит нередко сопровождают гинекомастию, появлению которой способствуют гормональные нарушения, прием анаболических препаратов, ожирение и сахарный диабет.
Патогенез
Внедрение патогенной микрофлоры в сосок может происходить двумя путями: через поврежденный эпителий – экзогенно и из очагов хронической инфекции – эндогенно. Микроорганизмы проникают в межклеточные щели, лимфатические сосуды и далее распространяются с током лимфы в глубжележащие ткани: гладкомышечные слои, млечные протоки, сальные и потовые железы. В ответ на распространение возбудителей организм реагирует местными и общими симптомами. Местная реакция заключается в изменении кровообращения в соске: сначала возникает артериальная гиперемия, позднее развивается венозный стаз, что ведет к образованию отека и тромбов, возникновению болей, местному повышению температуры, появлению сукровичных или гнойных выделений из соска. Образование секрета обусловлено экссудацией жидкости в межклеточное пространство эпителия млечных ходов за счет повышения проницаемости сосудистой стенки. Общая реакция организма проявляется симптомами интоксикации и зависит от вирулентности возбудителей, концентрации выделенных ими токсинов и продуктов распада тканей, выраженности иммунитета.
Симптомы воспаления соска
Интенсивность клинических проявлений заболевания может варьироваться в зависимости от этиологического фактора, порога болевой чувствительности и иммунитета. Пальпация молочной железы позволяет определить нагрубание соска или уплотнение в ареоле, болезненность сосково-ареолярной области, отечность железы. Кожа над очагом воспаления гиперемирована, из млечных протоков выделяется сукровичный, кровянистый или гнойный секрет. Боли при телите могут быть постоянными или возникать только при сдавливании соска. Секрет из соска также может выделяться непрерывно или только при его сжатии. Лактирующие женщины ощущают боль в процессе кормления ребенка, чрезмерную чувствительность и жжение соска. При герпетической природе заболевания, помимо перечисленных признаков, на ареоле возникают везикулы с прозрачным содержимым и интенсивный зуд.
Синдром интоксикации включает подъем температуры до фебрильных цифр, увеличение подмышечных, подключичных и шейных лимфоузлов, утомляемость, слабость и недомогание, потерю аппетита и другие признаки. При ареолите воспалительный процесс развивается в железах Монтгомери, что проявляется отечностью одного или нескольких бугорков, их болезненностью и выделением коричневатого или бесцветного секрета.
Осложнения
Несвоевременное обращение к врачу ведет к возникновению осложнений. Инфекционный процесс может распространиться вглубь молочной железы, что вызывает мастит, флегмону, в запущенных случаях - гангрену груди. При грибковой природе телита грудной ребенок может инфицироваться кандидами с развитием молочницы ротовой полости. При продолжительном выделении секрета из соска, постоянном раздражении кожи не исключено возникновение злокачественного процесса. Гнойное воспаление ареолярно-сосковой области заканчивается формированием грубых рубцов, деформацией соска и в некоторых случаях всей молочной железы.
Диагностика
Диагностика воспаления соска не представляет сложностей и включает сбор жалоб пациента, изучение анамнеза (связь с грудным вскармливанием, наличие эндокринной патологии, заболеваний и травм молочных желез в прошлом и в настоящее время), осмотр, пальпацию груди и регионарных лимфоузлов. Для уточнения диагноза проводятся лабораторные и инструментальные методы обследования:
- Анализы крови. В клиническом анализе крови определяются признаки воспаления (лейкоцитоз с нейтрофильным сдвигом, увеличение СОЭ). Биохимический анализ подтверждает имеющиеся нарушения обмена веществ и воспаление (повышение ферментов печени, снижение общего белка, повышение сахара, появление С-реактивного белка).
- Исследование гормонов и онкомаркеров. С целью выявления эндокринной патологии назначается анализ крови на гормоны щитовидной железы, надпочечников, половые гормоны, пролактин. В случае подозрения на рак молочной железы исследуется кровь на онкомаркеры (СА 15–3, СА 27–29).
- Исследование выделений из соска. При бакпосеве секрета на питательные среды идентифицируется возбудитель и определяется его чувствительность к антибиотикам. Изучение цитограммы позволяет исключить онкологический процесс.
- Дуктография. Предполагает исследование молочных ходов с помощью введения контраста в их просвет. Помогает выявить новообразование (внутрипротоковую папиллому) или расширение ходов (эктазию млечных протоков).
- УЗИ молочных желез, маммография. Позволяют оценить распространенность воспалительного процесса и диагностировать начинающийся мастит. Взаимодополняют друг друга при исключении доброкачественных и злокачественных образований молочных желез.
С целью выявления патологии, способствующей возникновению телита, приглашаются смежные специалисты: эндокринолог, дерматолог. Воспаление соска следует дифференцировать с карциномой Педжета.
Лечение воспаления соска
В неосложненных случаях заболевания проводится местная консервативная терапия. Сосок и ареола обрабатываются антибактериальными мазями, в случае кандидозной природы воспаления - противогрибковыми мазями, а при герпетической инфекции - противовирусными. Выраженные симптомы интоксикации и гнойный процесс свидетельствуют о присоединении бактериальной инфекции и требуют перорального приема антибиотиков широкого спектра действия (пенициллины, цефалоспорины, тетрациклины).
Лактирующим женщинам при формировании гнойных очагов в сосково-ареолярной зоне и появлении гноя в молоке кормление грудью запрещается, но необходимо регулярное сцеживание. Для облегчения боли допускается прикладывание к воспалительному очагу холодного компресса, который не только снимает болевые ощущения, но и уменьшает признаки воспаления (отек, гиперемию), и прием НПВС. При формировании абсцесса выполняется его вскрытие и дренирование. На этапе заживления назначаются мази, ускоряющие регенерацию тканей.
Прогноз и профилактика
При ликвидации этиологических факторов, вызывающих воспаление соска, прогноз благоприятный. Профилактика заболевания при грудном вскармливании заключается в соблюдении правил ухода за молочными железами, предупреждении трещин сосков, правильном прикладывании ребенка к груди. Общая профилактика включает регулярное обследование у маммолога и устранение заболеваний, протекающих со стертой клинической картиной (внутрипротоковая папиллома, эктазия млечных ходов), исключение контактов с аллергенами, коррекцию эндокринных расстройств, здоровое питание, отказ от вредных привычек и укрепление защитных сил организма.
Читайте также:

