На носу нарост заполненный жидкостью это может быть что
Обновлено: 29.04.2024
О полипах в носу человека слышал, скорее всего, далеко не каждый. Хотя этот диагноз встречается у четырёх процентов населения земного шара. Носовыми полипами называются доброкачественные образования, которые появляются из-за разрастания слизистой оболочки носа и придаточных пазух.
Возникновение полипов человек замечает не сразу: когда полип только появляется в носовой полости он никак не проявляет себя, поэтому причины обращаться к оториноларингологу человек не видит. Проблемы с назальной полостью появляются, когда новообразование увеличивается в размерах, и больной человек замечает типичные признаки образования полипа: постоянную заложенность и слизистые выделения из носа. Людям с заболеванием кажется, что они столкнулись с банальным насморком; но классическое применение лечения сосудосуживающими каплями для носа эффекта не приносит. А жить с признаками заложенности очень некомфортно. Именно этот неприятный симптом заставляет человека обратиться к ЛОР-врачу за лечением.
К сожалению, чаще всего это происходит не на начальной стадии возникновения заболевания, когда ещё можно провести консервативное лечение. В большинстве случаев больной появляется у оториноларинголога, когда возможно провести только хирургическое лечение.
С возникновением новообразования связано не только проявление неприятных симптомов: с появлением полипов в носовой полости и пазухах связывают возникновение определённых проблем со здоровьем.
Неудивительно, что у человека на приёме у ЛОР-врача появляется немало вопросов, связанных с возникновением полипов. Как выглядят полипы носа? Каковы причины возникновения новообразований и их типичные признаки? Что такое полипоз? От чего появляется полипоз? Причины, симптомы и лечение полипов в носу и пазухах человека — тема нашей новой статьи.
Как выглядят и какими бывают полипы носа и пазух?
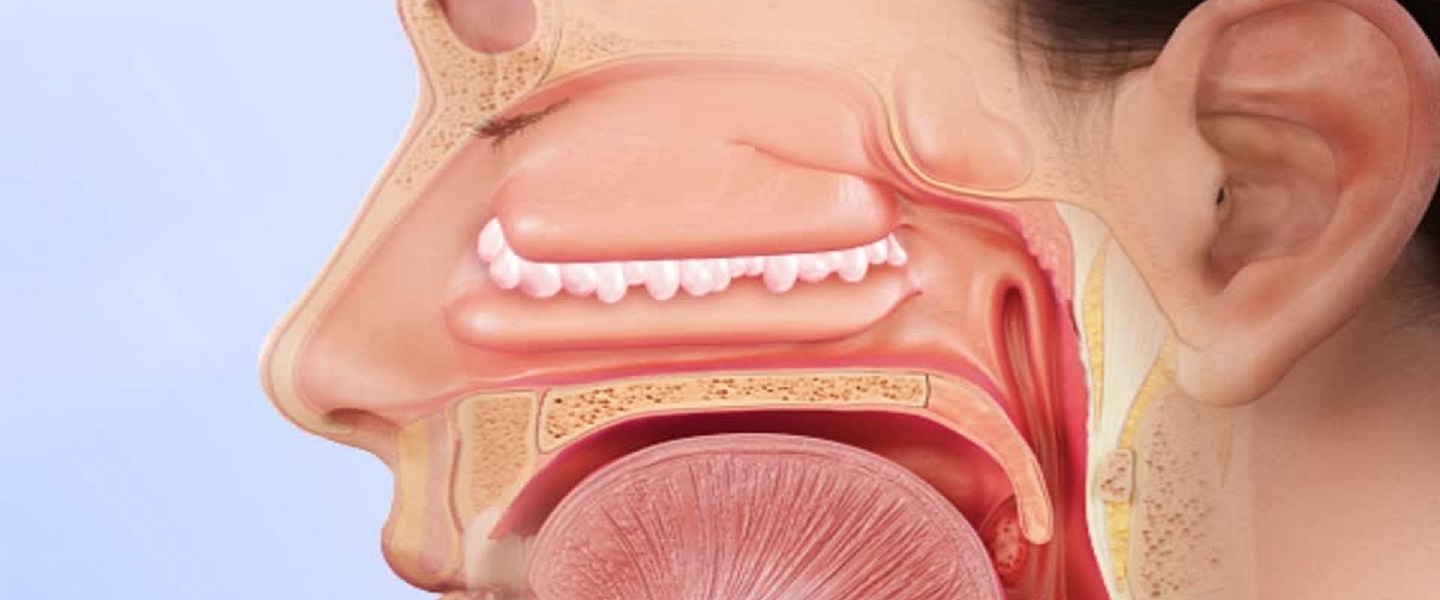
Носовая полость и носовые пазухи выстланы слизистой оболочкой. Пазухи — это полости в черепе, которые наполнены воздухом и участвуют в согревании и увлажнении вдыхаемого воздуха. Разновидностей носовых пазух четыре: гайморовы пазухи, лобные пазухи, клиновидные пазухи и решетчатые пазухи (клетки решетчатого лабиринта). Возникновение полипов у человека связывают с разрастанием слизистой оболочки носовой полости, гайморовых пазух и решетчатой пазухи носа. Исходя из того, в какой пазухе носа появляется полип, выделяют антрохоанальные и этмоидальные новообразования.
Возникновение первого типа новообразований связано с гайморовой пазухой. Этмоидальные полипы появляются из клеток решетчатого лабиринта.
Внешне одиночный полип выглядит как горошина. Размер этой «горошины» может достигать четырёх сантиметров. Когда новообразований в носовой полости несколько, они выглядят как гроздь винограда. Возникновение такого проявления болезни у человека называют полипозом.
Новообразования, которые появляются в носовой полости, могут выглядеть по-разному. У одних наростов заметна «ножка», которая соединяет новообразование со слизистой оболочкой носа. Другие имеют широкое основание и выглядят так, как будто «сидят» на слизистой оболочке носовой полости.
Пока полип в носу растёт, он проходит несколько стадий, в течение которых выглядит по-разному. Возникновение новообразования в носу на начальной стадии незаметно для человека, поскольку оно занимает незначительную часть носового хода. На второй стадии, когда нарост выглядит больше, он занимает больше половины просвета полости носа. На третьей стадии новообразования выглядят очень внушительно и занимают всё пространство полости носа.
Возникновение полипа в носу у человека и его переход от одной стадии к другой — процесс не такой быстрый, как это может выглядеть. Иногда от одной стадии до другой проходит несколько лет.
Причины возникновения
Причин, почему в носовой полости появляются полипы, на самом деле много. Подобные заболевания в медицине называются полиэтиологическими (от "поли" — «много» и "этиология" — «причина»). То есть это болезнь, возникновение которой может быть связано со многими причинами. Какая именно причина появления заболевания у человека повлияла в каждом конкретном случае, поможет установить только тщательное обследование.
К возможным причинам относятся:
- часто случающиеся риниты;
- частые простудные заболевания;
- сниженный иммунитет;
- наследственный фактор;
- попадание в полость носа инородного предмета;
- искривлённая носовая перегородка, узкие носовые ходы и другие особенности строения полости носа, которые являются причиной нарушений носового дыхания;
- хронические заболевания носовой полости и пазух (гайморит, фронтит);
- аллергический ринит.
Также считается, что на возникновение новообразований также могут влиять следующие причины (точнее, не прямые причины, а провоцирующие факторы): астма, неблагоприятная экологическая обстановка в месте проживания, генетические причины, наличие вредных привычек.
Вследствие воздействия какой-то из этих причин слизистая оболочка носа человека перестаёт адекватно функционировать, разрастается, и на ней появляются выросты — полипы.
Типичные признаки и симптомы заболевания
Сами по себе новообразования не причиняют человеку дискомфорт. При наличии полипов отсутствуют болезненность, кровоточивость, зуд и другие похожие признаки.
Больной человек страдает от следующих симптомов полипа в пазухах носа.
Верный признак заболевания — ощущение постоянной заложенности в носу. Этот симптом появляется из-за того, что новообразование разрослось и перекрыло просвет носового хода. Возникновение симптома заложенности заставляет больного постоянно дышать ртом.
Если ко всему прочему присоединяется инфекция, начинается повышенное слизетечение. Выделения из полости носа — ещё один признак болезни.
Новообразование, разрастаясь, раздражает реснички слизистой оболочки. Реснички воспринимают его как посторонний предмет и пытаются удалить его из носовой полости. Это провоцирует приступы чихания. Частое чихание — тоже симптом заболевания.
Другой симптом болезни — нарушение обоняния. Иногда больной попросту теряет способность различать запахи. Этот признак появляется из-за того, что полипозная ткань негативно воздействует на обонятельные рецепторы. Симптом возникает, как правило, на поздней стадии заболевания, когда новообразование выглядит уже достаточно внушительным. Наиболее крупные новообразования также могут сказываться на вкусовых ощущениях. Поэтому при появлении такого симптома нельзя исключать факт присутствия полипа в носу.
Симптомом болезни являются головные боли. Причин головной боли может быть несколько. Во-первых, полипозная ткань давит на нервные рецепторы, вызывая боль. Во-вторых, этот симптом обусловлен кислородным голоданием. Головной мозг из-за нарушенного носового дыхания полноценно не насыщается кислородом. А это верный признак гипоксии в будущем. Симптомами гипоксии являются не только головные боли. Недостаток кислорода сказывается на общем состоянии человека. Больной человек испытывает проблемы со сном, от этого выглядит уставшим, становится раздражительным, у него ухудшается память, внимание становится рассеянным.
Симптомами заболевания являются появление гнусавости и другие изменения в голосе. Эти признаки возникают вследствие отсутствия нормальной циркуляции воздуха в носовой полости, от чего приходится постоянно говорить в нос.
Стадии развития новообразований
Степень выраженности признаков и симптомов напрямую зависит от стадии заболевания. Когда новообразование небольшое, признаком его появления является чувство заложенности. Этот симптом выглядит как начало простуды, поэтому зачастую на этой стадии диагностикой и лечением наростов человек не занимается. Лечение сводится к использованию сосудосуживающих капель, которые в итоге не помогают. В этот период организм более уязвим к всякого рода инфекциям, и могут случиться отиты, ангины и прочие воспалительные заболевания ЛОР-органов.
На следующей стадии появляются такие симптомы, как потеря обоняния и появление гнусавости в голосе. Если новообразование перекрывает отверстие слуховой трубы, появляются признаки нарушения слуха.
На третьей стадии симптомы болезни проявляются интенсивнее всего. Выделения из носа, головные боли, постоянная заложенность, дыхание через рот — всё это признаки того, что полип достиг внушительных размеров.
Симптомы заболевания, на самом деле, не так безобидны, как выглядят. Чтобы от них избавиться необходимо обязательно обратиться к ЛОР-врачу за назначением грамотного лечения.
К сожалению, мало кто из пациентов приходит к оториноларингологу при первых признаках болезни, когда ещё возможно провести консервативное лечение. Большинство из них обращаются к ЛОР-врачу, когда реально помочь может только хирургическое лечение.
Способы лечения полипов
Если после проведённой диагностики и оценки степени разрастания полипов ЛОР-врач понимает, что пациенту можно помочь без операции, он назначает консервативное лечение, схема которого может выглядеть так:
- приём антигистаминных препаратов;
- лечение антибиотиками;
- приём противовоспалительных препаратов;
- промывания носовой полости растворами на основе морской соли;
- лечение гормональными препаратами;
- приём препаратов для укрепления иммунитета.
Если подобное лечение не приносит эффекта, встаёт вопрос о хирургическом удалении новообразований.
Хирургических способов лечения полипов несколько: классическая полипотомия с помощью петли, удаление радиоволновым методом, лазерная полипотомия и удаление риношейвером (микродебридером).
При классической полипотомии удаление проводится с помощью металлической петли, которая набрасывается на ножку полипа и отсекает его. Недостатками этого метода является высокий риск кровотечения и рецидива. То есть новообразование может появиться вновь через какое-то время.
Удаление с помощью радиоволновой петли — более эффективный метод удаления, чем классическая операция. Радиоволновое воздействие снижает к минимуму риск возникновения кровотечения, поскольку радиоволна сразу коагулирует кровеносные сосуды.
Ещё один современный метод — удаление при помощи лазера. Это безболезненный и достаточно быстрый метод. Под действием лазера полипозные ткани выпариваются. Операция легко переносится и проводится амбулаторно.
Операция с применением риношейвера позволяет полностью удалить полип, сведя к минимуму вероятность рецидива. Прибор сам измельчает новообразование и всасывает в себя его остатки.
В «Лор Клинике Доктора Зайцева» лечение полипов проводится качественно и разными методами — какой из них выбрать, зависит от состояния пациента, его возможностей и пожеланий.
Ринофима – это опухолевидное доброкачественное изменение кожи носа, которое проявляется гипертрофией всех элементов носа, что обезображивает лицо человека. Так как все элементы кожи увеличиваются, то размер и ширина протоков сальных желез тоже гипертрофированы. При ринофиме отмечается усиленное салоотделение, сало скапливается в протоках, разлагается, вследствие чего возникает неприятный запах. Для постановки диагноза "ринофима" обычно достаточно простого дерматологического осмотра. Уточнить диагноз позволяют результаты цитологического исследования отделяемого устьев гипертрофированных сальных желез.
МКБ-10



Общие сведения
Ринофима – это опухолевидное доброкачественное изменение кожи носа, которое проявляется гипертрофией всех элементов носа, что обезображивает лицо человека. Так как все элементы кожи увеличиваются, то размер и ширина протоков сальных желез тоже гипертрофированы. При ринофиме отмечается усиленное салоотделение, сало скапливается в протоках, разлагается, вследствие чего возникает неприятный запах.
Причины и механизм развития ринофимы
Ринофима является инфильтративно-продуктивным осложнением розацеа и чаще диагностируется у мужчин старше сорока лет. Если в анамнезе больного ринофимой нет розацеа или розовых угрей, то тогда она рассматривается, как отдельное заболевание. Этиология заболевания до конца не изучена, но у людей, которые подвержены частому перегреву и переохлаждению, колебаниям температур подобные патологии диагностируют чаще; повышенная влажность или чрезмерная сухость, а также запыленность воздуха тоже увеличивают риск возникновения ринофимы.
У больных ринофимой в анамнезе обычно присутствуют эндокринные заболевания, нарушения гормонального фона, заболевания желудочно-кишечного тракта. Гиповитаминоз, стрессовые ситуации и погрешности в диете сами по себе не являются основной причиной ринофимы, но в сочетании с вышеперечисленными факторами увеличивают вероятность ее возникновения.
Прямой связи между ринофимой и хроническим алкоголизмом нет, но учитывая то, что при алкоголизме присоединяются заболевания различных органов и систем, чрезмерное употребление спиртных напитков и ринофима тесно связаны между собой. Врожденные сосудистые изменения кожи лица и трансформация врожденного сосудистого невуса у большинства пациентов приводят к фимоподобным изменениям кожи лица.
Клинические проявления ринофимы

Внешне ринофима выглядит как нарост, это происходит за счет гипертрофии и гиперплазии кожи носа. Нарост может быть единичным или в форме узлов, тогда диагностируется узловатая ринофима. Из-за расширенных сосудов цвет гипертрофированных узлов может варьироваться от красных до темно-коричневых и лиловых оттенков.
Крупные сальные железы и фолликулы закупориваются кератином, область, пораженная ринофимой, представляет собой лимфатический интерфолликулярный воспалительный инфильтрат. Если ринофима прогрессирует, то наблюдаются гранулемы и зачастую гигантские сальные железы опорожняются в обычный синус. При ринофиме отчетливо видно что большая часть гипертрофированной ткани состоит из расширенных сосудов с тонкими стенками. Кожа, пораженная ринофимой более подвержена развитию новообразований.
Ринофима встречается нескольких разновидностей:
Грандулярные формы диагностируют чаще, разрастания кожи носа в этом случае внешне выглядят как грубые узлы. Консистенция узлов мягкая, а поверхность пораженного ринофимой участка глянцевая сальная с синюшным и реже лиловым оттенком.
Фиброзная форма ринофимы встречается реже, при такой форме кожные слои также гипертрофированны, но кожа плотная, что сохраняет конфигурацию носа. Поверхность гладкая, блестящая из расширенных пор возможно выделение кожного сала, которое при взаимодействии с воздухом приобретает неприятный запах. При пальпации ощущается выраженная гиперплазия сальных желез различной плотности.

Фиброангиоматозная ринофима клинически схожа с фиброзной формой ринофимы, но при пальпации узлы более эластичные и мягкие. За счет большого количества телеангиоэктазий поверхность носа имеет темно-красную окраску. Дифференцируют эту форму ринофимы от остальных по наличию большого количества поверхностных и глубоких пустул. Содержимое пустул кровянисто-гнойное, которое по мере эвакуации ссыхается в корочки. Пациенты помимо затрудненного дыхания предъявляют жалобы на зуд, болезненность и парастезии.
Актиническая форма ринофимы имеет более доброкачественное течение, слои дермы утолщаются равномерно и незначительно, нос приобретает синюшную окраску, телеангиоэктазии локализуются преимущественно на крыльях носа. При этой форме ринофимы пустулы отсутствуют, а устья сальных желез расширены незначительно, вследствие чего кожное сало отделяется умеренно без образования корочек на поверхности носа. Основным патогенетическим компонентом актинической ринофимы является актинический эластоз.
Течение ринофимы длительное, с чередой стадий затихания процесса и стадий активного роста. Как правило, активный рост ринофимы наблюдается в первые годы заболевания, через несколько лет рост может полностью прекратиться, но обратного развития ринофимы не наблюдается. Ринофима затрудняет носовое дыхание, а при огромных размерах и прием пищи, несмотря на то, что патологический процесс не поражает хрящей, давление от разросшейся ринофимы на них столь велико, что носовые хрящи деформируются или же подвергаются полной деструкции.
Диагностика
Диагноз «Ринофима» дерматолог обычно ставит на основании визуального осмотра, истории развития болезни и анамнеза жизни пациента. При нажатии из глубоко втянутых устьев выделяется белый пастообразный секрет. Результаты цитологического исследования отделяемого позволяют точно поставить диагноз, при микроскопии обнаруживаются эпителиальные клетки в большом количестве, кожное сало, сапрофитная микрофлора, патогенная микрофлора может присутствовать не всегда, наличие клещей типа демодекс тоже наблюдается далеко не всегда.
Несмотря на яркие и специфические клинические проявления ринофимы, ее нужно дифференцировать с демодекозом, так как ринофима может осложняться демодекозом, но последний не является основным патогенетическим механизмом; кожные Т-клеточные лимфомы, саркаидоз и лимфатические лейкемии тоже могут проявляться разрастаниями кожной ткани носа. Дополнительные обследования, такие как биопсия тканей, с последующим гистологическим анализом помогают исключить, или подтвердить диагноз «Ринофима».
Лечение ринофимы
Терапевтические методы ринофимы не приносят результатов, а потому используются различные методы хирургического лечения. Дермабразия пораженного ринофимой участка кожи дает хорошие результаты при незначительных разрастаниях тканей и в начальных периодах болезни. Подкожное иссечение разросшихся тканей и клиновидное иссечение пораженных ринофимой участков с наложением внутрикожных швов показаны при глубоких поражениях кожи носа и при невозможности применения других методик хирургического лечения ринофимы.
Лазерная терапия ринофимы в процессе лечения позволяет моделировать обезображенные формы носа, то есть достигается терапевтический и эстетический эффекты. Если ринофимой поражен незначительный участок, то показано удаление лазером разросшейся дермы. Процесс эпителизации наступает через 7-10 дней после процедуры. Радиоволновой метод в лечении ринофимы позволяет быстро и эффективно устранить все клинические проявления и восстановить форму носа. При таком лечении практически нет кровопотери, отсутствуют отеки, вероятность послеоперационных осложнений минимальна, а процесс реабилитации непродолжителен.
Иногда, при послойных иссечениях ринофимы пациентам требуется пластика носа, чтобы восстановить его форму и добиться эстетичного внешнего вида. Но основным моментом в терапии является частичное удаление внешне не измененных тканей, чтобы снизить вероятность рецидива ринофимы. При правильно проведенной операции рецидивы возникают лишь у нескольких процентов пациентов.
Профилактика
Специфической профилактики ринофимы нет, но своевременное лечение розовых угрей и розацеа снижают риск возникновения ринофимы. После хирургического лечения ринофимы пациентам следует избегать резких перепадов температур, пересмотреть режим питания и если требуется, то сменить место работы.
Новообразования (неоплазии) – это медицинское название опухолей, т. е. избыточного разрастания какой-либо ткани в организме. Опухоли – результат бесконтрольного размножения клеток, которые еще не достигли зрелости и потому утратили свою способность полноценно выполнять свои функции.
Опухоли могут возникать во внутренних органах и на поверхности кожи. Многие, не зная, какие бывают новообразования на коже, при появлении любого новообразования на коже ошибочно полагают, что это рак. На самом деле это не всегда так.
По основной классификации новообразования кожи делятся на доброкачественные и злокачественные. Еще существуют предраковые образования – пограничные между двумя основными видами. У каждого типа есть свои подвиды и особенности, а для постановки точного диагноза нужна правильная диагностика.
Доброкачественные новообразования кожи
У доброкачественных новообразований обычно не нарушается способность к дифференцировке клеток. Т. е. они сохраняют свои первоначальные функции и по структуре схожи с нормальными клетками. Еще такие клетки медленно растут, могут давить на соседние ткани, но никогда в них не проникают.
Виды доброкачественных новообразований кожи:
- Атерома – опухоль сальной железы, которая образуется из-за ее закупорки. Чаще всего встречается там, где больше всего сальных желез: на шее, спине, голове, в паховой области.
- Гемангиома – сосудистая опухоль, которая образуется из клеток кровеносных сосудов. Имеет цвет от красного до синюшно-черного.
- Папиллома и бородавки. Образование в виде небольшого узелка или сосочка. Причина – вирус папилломы человека (ВПЧ). Обычно возникают на фоне стрессов, снижения иммунитета, вегетативных расстройств. Часто появляются в области подмышек, паховой зоне. Еще папилломы – самые распространенные новообразования кожи век.
- Лимфангиома – опухоль из стенок лимфатических сосудов, которая формируется еще внутри утробы. Внешне это небольшие образования с бугристой поверхностью синюшной или красно-бурой окраски.
- Липома – опухоль жировой прослойки («жировик»). Располагается в подкожном слое, чаще всего в области верхней части спины, плечевого пояса, наружной поверхности бедер. Опухоль безболезненная, мягкая и подвижная.
- Фиброма – образование из соединительной ткани. Чаще встречается у женщин молодого и среднего возраста. Выглядят как новообразование на коже в виде шарика, выступающего над ее поверхностью.
- Нейрофиброма – опухоль из клеток оболочек нервов. Внешне выглядит как плотный бугорок размером 0,1-2,3 см.
В отдельную группу новообразований относят невусы (родинки). Это новообразования кожи разного цвета: коричневого, красного, черного, фиолетового и пр. В большинстве случаев невус – это врожденный порок развития кожи. Но родинки могут появляться и в течение жизни, чаще всего под действием солнечного света. Невусы не имеют склонности к злокачественному перерождению, но в отдельных случаях это может происходить вследствие повреждения или травмы кожи на родинке.
Несмотря на отсутствие прямой опасности, все доброкачественные виды новообразований на коже лица, рук, ног и других частей тела требуют постоянного контроля. Необходимо следить, чтобы опухоли не разрастались, не увеличивались в размерах, не меняли цвет. В противном случае нужно обратиться к врачу.
Предраковые новообразования (преканкрозы)
Предраковыми называют новообразования, которые под воздействием врожденных или текущих причин получили склонность к злокачественному перерождению. Как правило, это хронические состояния, которые наблюдаются у человека в течение длительного времени.
Таким образом, предраковые опухоли – опасные новообразования на коже, которые могут приводить к развитию онкологических процессов. К ним относятся:
- Старческая кератома – кератоз, при котором на коже у пожилых людей возникают сухие корки и чешуйки. При их отслаивании может возникать легкая кровоточивость.
- Пигментная ксеродерма – наследственная опухоль, развивающаяся из-за повышенной чувствительности кожи к ультрафиолету. Встречается редко, представляет собой пигментные пятна, которые становятся бородавчатыми разрастаниями.
- Кожный рог – конусообразная опухоль, внешне напоминающая рог. Имеет желтый или коричневый цвет. возникает на открытых участках тела, которые регулярно подвергаются трению или сдавливанию. Характерен для людей пожилого возраста
- Болезнь Боуэна – внутриэпидермальный рак. Без лечения может трансформироваться в инвазивный рак кожи. На ранней стадии болезнь Боуэна представляет собой небольшое красновато-коричневое пятно размером 2-50 мм. имеет шелушащуюся поверхность, приподнятые неровные края. После удаления чешуек остается мокнущая, но не кровоточащая поверхность.
Злокачественные новообразования кожи
Самые опасные виды новообразований на коже – злокачественные. От доброкачественных они отличаются тем, что быстро растут, проникают в окружающие ткани и дают метастазы в отдаленные от очага области. Организм не контролирует деление клеток в таких опухолях, а сами они теряют способность выполнять свои первоначальные функции.
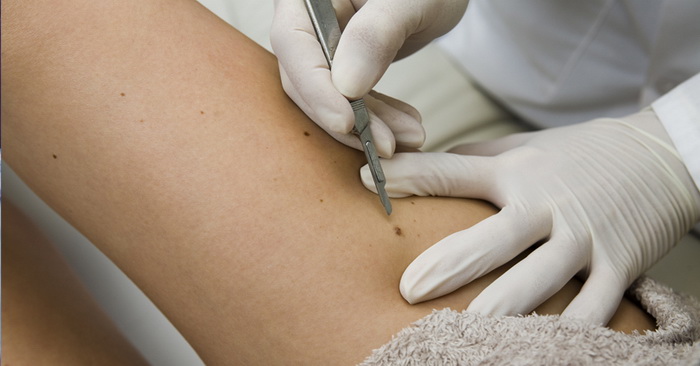
Признаки перерождения доброкачественной опухоли в один из видов злокачественных новообразований на коже:
- быстрое или резкое увеличение опухоли в размерах;
- появление язв, кровоточивость;
- распространение на соседние ткани;
- изменение цвета или степени насыщенности пигментации.
Основные виды злокачественных опухолей кожи:
- Меланома – наиболее распространенный вид. Чаще всего возникает из родинок из-за травмирования или избыточного воздействия ультрафиолета.
- Базалиома – плоскоклеточный рак кожи из атипичных клеток базального слоя эпидермиса. Внешне выглядит как белый узелок с сухой коркой на поверхности. По мере прогрессирование увеличивается в ширину и превращается в глубокую язву.
- Саркома Капоши. Представляет собой множественные опухоли пурпурного, фиолетового и лилового цвета. Они объединяются и превращаются в язвы.
- Липосаркома – злокачественная опухоль жировой ткани, возникающая на фоне липом и атером.
- Фибросаркома – новообразование из соединительной ткани, чаще всего нижних конечностей. Имеет темный сине-коричневый цвет, может заметно выступать над кожей.
Специалисты рекомендуют удалять как доброкачественные, так и злокачественные новообразования. Это оптимальный метод лечения, если к нему нет противопоказаний. В случае с доброкачественными новообразованиями и предраковыми состояниями при своевременном лечении прогноз благоприятный.
При злокачественных опухолях требуется больше усилий, и прогноз может быть не столь благоприятным, особенно если уже наблюдается метастазирование. Поэтому при подозрении на злокачественные процессы важно как можно раньше обратиться к врачу.
Нос – это важный орган человека, благодаря которому мы дышим и различаем запахи. Нос согревает вдыхаемый воздух до комфортной, безопасной температуры, прежде чем он попадёт дальше в нижние дыхательные пути. Он защищает организм от проникновения внутрь болезнетворных вирусов и бактерий. Задач, которые решает этот орган, действительно много. Поэтому для организма в целом очень важно, чтобы носовая полость была здоровой и могла полноценно функционировать.
Каждый взрослый человек периодически сталкивается с проблемой, когда образуются корки в носу. Казалось бы, а в чём сложности? Промыл нос, и корки в носу исчезли. Но что делать, если гигиенические процедуры лишь на время помогают избавиться от корок? Каких-то несколько часов, и корки в носу у взрослых появляются снова. Так ведь ещё «руки чешутся» взять и выковырять их. Но чем интенсивнее человек пытается от них избавиться, тем быстрее они образовываются в носу вновь.

В чём же причина образования корок в носу, и нужно ли лечить корки? Давайте разбираться!
Носовая полость выстлана слизистой оболочкой, которая в норме продуцирует определённое количество слизи, необходимое для того, чтобы задержать вдыхаемые с воздухом вирусы, бактерии и аллергены. Слизистые массы также увлажняют носовую полость, делают возможными естественный процесс обоняния и дыхания. Но если слизистая пересыхает, если появляется сухость в носу с образованием корок, значит в работе слизистой оболочки произошёл какой-то сбой. Такая слизистая не может полноценно согревать, увлажнять и очищать воздух, а значит напрямую негативно влияет на здоровье дыхательных путей.
Виды корочек
Понять, в чём причина сухости носа, поможет цвет и характер корочек. Бывают белые, жёлто-зелёные и кровяные корки.
Если образуются корки в носу белого цвета, это не повод для паники. Белый цвет говорит об отсутствии инфекции или воспалительного процесса. Они появляются у младенцев, у взрослых людей после операций на носовой перегородке, после ринопластики. Лечение корок белого цвета не требуется. Достаточно просто их удалить.
Вылечивать нос у лор-врача нужно обязательно, если вы обнаружили жёлто-зелёные корочки. Этот цвет говорит о присоединении инфекции. Мало вылечить корки в носу, нужно качественно пролечить основное заболевание.
Сухие корки с кровью у взрослых возникают из-за того, что слизистая оболочка пронизана сетью кровеносных сосудов. По какой-то причине они травмируются, и кровь засыхает на слизистой. Корки с кровью — это не вариант нормы. Нужно обязательно разбираться и искать причины корок с кровью. Сухую кровяную корку сковыривать нельзя, так как в рану можно занести инфекцию. После осмотра у лор-врача доктор назначит эффективную мазь от кровяных корок, позволяющую убирать их безопасно.
Симптомы
Процесс образования корок протекает не обособленно. Его также сопровождают другие симптомы:
- сухость слизистой носа;
- ощущение стянутости в носовой полости;
- заложенность;
- появление неприятного запаха в носовой полости;
- ощущение сухости в глотке;
- микротрещины на слизистой;
- нарушение обоняния.
Разумеется, одновременно проявляются не все симптомы. Всё зависит от причин, из-за которых появились корочки.
Причины появления
Предпосылок образования корочек достаточно много, поэтому самостоятельно, без помощи лор-врача определить истинную причину нельзя. Условно, все причины можно разделить на две большие категории: физиологические и патологические.

К первой категории относятся достаточно «безобидные» факторы, которые не связаны с заболеваниями и другими нарушениями в организме. Патологические причины связаны с инфекцией и воспалительными процессами в организме.
Запишитесь на услугу
лечение кровяных корок в носу
прямо сейчас!
Какие факторы провоцируют образование корочек в носу?
- Врождённые особенности строения носовой полости: некоторые лор-врачи считают, что слишком широкий нос и слишком широкая лицевая часть черепа наряду с недоразвитыми околоносовыми пазухами напрямую связаны с появлением неприятного симптома.
- Недостаточный уровень увлажнения в помещении. Проблема обостряется в разгар отопительного сезона. Лечить сухость в носу в этом случае не надо. Достаточно приобрести воздухоувлажнитель, который прекрасно справляется с поставленной задачей – поддержанием комфортного уровня влажности в квартире.
- Изменение гормонального фона. Менопаузы, определённые дни менструального цикла, беременность – всё это может стать катализатором появления сухости в носовой полости.
- Бесконтрольное использование сосудосуживающих капель и кортикостероидных препаратов для носа. Слишком частое использование капель приводит не только к нафтизиновой зависимости, когда человек не может нормально дышать без очередной порции лекарства, но и сильно «бьёт» по слизистой, иссушая её.
- Стрессовые состояние и нервное перенапряжение. Негативное воздействие стресса на организм человека доказано давно. Неслучайно появилось выражение «Все болезни от нервов». Депрессия, страх, проблемы на работе и в личной жизни – всё это может пагубно сказаться на состоянии слизистой носовой полости.
- Переохлаждение: низкие температуры могут привести к атрофии участков слизистой оболочки, что негативно влияет на её функции, и как следствие - появление неприятного симптома.
- Острый ринит. Это воспаление слизистой носовой полости, которое мы обычно называем насморком. Болезнь протекает с выделением слизи, которая, засыхая, образует корочки.
- Атрофический ринит. Это хроническое воспаление слизистой оболочки носовой полости, которое характеризуется её пересыханием и истончением. Одной из самых неприятных форм атрофического ринита является озена – зловонный насморк. При озене выделяется очень плохо пахнущий секрет, который превращается в корки. Лечить корки у взрослого при озене нужно исключительно под контролем оториноларинголога.
- Аллергический ринит. Появление сухости в носовой полости может быть следствием воздействия аллергена на слизистую оболочку. Помимо насморка аллергия сопровождается слезотечением, зудом в глазах, приступами чихания, отёчностью слизистой.
- Хронический сфеноидит (это хроническое воспаление слизистой клиновидной пазухи). Основные симптомы заболевания: боли в затылочной области и гнойные выделения из пазухи с неприятным запахом, которые выделяются в носоглотку.
- Гранулематоз Вегенера – это тяжёлое заболевание, поражающее верхние дыхательные пути, почки и лёгкие и относящееся к категории васкулитов (воспаление сосудов). Оно проявляется язвенно-некротическим ринитом с образованием кровянистых корочек.
- Склерома (хроническое инфекционное заболевание, протекающее с сильной сухостью в носовой полости и образованием корочек, имеющих неприятный запах).
- Механические травмы носа, вызвавшие повреждения сосудов.
- Привычка ковыряться в носу. Эта «плохая» привычка не только неэстетична со стороны, но может привести к повреждениям слизистой, через которые может попасть инфекция.
Может показаться, что корочки – не такая большая проблема. Они вызывают лишь навязчивое желание их сковырнуть и всё. Это не так. Отсутствие лечения может вызвать ряд осложнений: постоянную заложенность носа, отсутствие нормального носового дыхания, частые носовые кровотечения, проблемы с обонянием, истончение слизистой. Поэтому важно вовремя обратиться к лор-врачу за квалифицированной помощью.
Диагностика
Прежде чем решить, как убрать корки, нужно ли чем-то смазывать корки или использовать другие лекарственные препараты, необходимо обратиться к лор-врачу для диагностики, поскольку схема терапии напрямую зависит от заболевания или состояния, которое привело к неприятному симптому.
На первичном приёме оториноларинголог опрашивает пациента на предмет жалоб, когда и при каких обстоятельствах появились симптомы, какова их интенсивность, проводилось ли уже какое-то лечение и т.п.

Затем доктор переходит к непосредственному осмотру носовой полости – риноскопии, которая позволяет оценить состояние слизистой оболочки, носовых раковин, носовых ходов и носовой перегородки, а также определить, где именно образуются корочки.
Для более глубокого изучения носовой полости проводится эндоскопическое исследование, которое помогает выявить риниты, синуситы, новообразования в носу и другие патологии носоглотки.
При подозрении на инфекционную природу заболевания проводится лабораторный анализ выделяемого из носа.
Лечение и профилактика
Лечение досаждающего симптома проводится в двух направлениях: местное, включающее промывания носовой полости и применение средств, которые нужно мазать от корок, и общее воздействие на организм в зависимости от заболевания, которое привело к сухости слизистой.
В качестве общей терапии могут быть назначены:
- антибактериальные препараты;
- противовоспалительные средства;
- препараты, улучшающие трофику тканей;
- сосудосуживающие капли;
- иммуномодуляторы;
- кортикостероидные препараты;
- физиопроцедуры.
При необратимых атрофических процессах слизистой, проводится хирургическое лечение, например, конхотомия или лазерное воздействие.

Местная терапия включает промывания носовых ходов солевым раствором, антибактериальные мази от корок, мази без антибиотиков, бальзамы, масла (например, персиковое или абрикосовое), антисептические препараты.
Как предупредить появление сухости в носу? Ухаживайте за своей слизистой, периодически промывая носовые ходы солевым раствором. Своевременно пролечивайте и не давайте развиться заболеваниям носоглотки. Если вы аллергик, старайтесь оградить себя от контакта с аллергенами. Откажитесь от вредной привычки ковырять в носу. Проветривайте помещение, где находитесь, и используйте воздухоувлажнитель.

От появления корок не застрахован никто. Важно вовремя обратить внимание на проблему и обратиться к лор-врачу, чтобы не запустить болезнь.

Ринофима (древнегреч. досл. «нарост на носу», «нарыв на носу») – доброкачественное разрастание мягких тканей в сочетании с фиброзом (замещение нормальных, паренхиматозных тканей рубцовой соединительной тканью), что приводит к прогрессирующему увеличению носа в размерах, его деформации, уплотнению и покраснению. В итоге формируется обезображивающий косметический дефект, практически недоступный консервативному лечению.
Ринофима упоминается в древнейших археологических источниках; по всей видимости, это заболевание сопутствует человечеству на всем протяжении существования в современном эволюционном виде. В качестве исторической иллюстрации чаще всего используется фрагмент «Портрета старика со внуком» кисти Д.Гирландайо (конец ХV века), где знаменитый флорентийский мастер запечатлел ринофиму, как говорят сегодня, с фотореалистичной точностью. Известна масса синонимов и образных определений; большинство из них связывает ринофиму с алкоголем: «нос пьяницы», «бутылочный нос», «винный», «ромовый», «бурдючный» и т.п., однако в различных языках встречаются неалкогольные метафоры ринофимы, напр., «картофельный нос», «шишкообразный» или «индюшиный нос».
У мужчин фиматозное разрастание тканей носа встречается, по разным источникам, от 5 до 30 раз чаще, чем у женщин. У европеоидов – чаще, чем у представителей двух других рас. Возраст наиболее частой первичной диагностики ринофимы начинается примерно с 40-45 лет, хотя истинное начало гиперпластического процесса приходится, вероятно, на более ранние этапы жизни.
2. Причины
Вышеупомянутая ассоциация между алкоголизмом и ринофимой давно не рассматривается как прямая этиопатогенетическая связь. «Красный нос пьяницы» сатирически обыгрывается в бесчисленных шутках, баснях, анекдотах на эту тему, однако по отношению к ринофиме злоупотребление этанолом выступает лишь одним из факторов риска, – поскольку пьянство действительно провоцирует и утяжеляет практически все известные медицине заболевания, и ринофиму в том числе.
На самом деле механизмы запуска гипертрофических, гиперпластических и фиброзирующих процессов при ринофиме по сей день остаются не вполне ясными. Установлено, что в большинстве случаев ринофима развивается при длительном течении розовой угревой сыпи, – розацеа, – и некоторые источники на этом основании интерпретируют опухолевидное разрастание как закономерный поздний этап розацеа.
Однако это не объясняет те случаи, где ринофима развивается без клинически значимой угревой сыпи в анамнезе. Кроме того, розацеа значительно чаще поражает женщин, и тогда непонятным остается многократное преобладание мужчин среди заболевающих (попытки объяснить это, опять же, бо́льшей распространенностью мужского алкоголизма правомерны и логичны, но статистически все же недостаточны).
Главным этиопатогенетическим фактором сегодня считают аномально интенсивную васкуляризацию тканей носа (гипертрофированная капиллярная сеть) в сочетании с хроническим воспалением, – розацеа является частным случаем, но не единственным вариантом такого процесса. Волосяные фолликулы патологически расширяются, сальные железы и клетки других тканей увеличиваются в числе и/или размерах, что и приводит к характерному разрастанию. Иногда ринофима сочетается с аналогичными фиматозными процессами на веках, подбородке, ушах и т.д.
Изучается и обсуждается роль таких факторов, как отягощенная наследственность, экологические и профессиональные вредности, гастроэнтерологические заболевания, диетологические перекосы и излишества, активность вирусов, аутоиммунные расстройства и расстройства обмена веществ, гормональные дисбалансы, ангионеврозы, нарушения капиллярного кровообращения, демодекоз (клещевой дерматоз), себорея, длительное применение сосудорасширяющих капель, гиповитаминозы и др. Каждая из этих гипотез в определенной степени подтверждается, но лишь как более или менее значимый фактор риска. Стопроцентный триггер (механизм запуска) пока не найден и, возможно, не будет найден никогда: многие авторы аргументированно рассматривают ринофиму как полиэтиологическое заболевание, т.е. как болезнь, могущую развиваться под действием различных комбинаций причин и благоприятствующих условий.
3. Симптомы и диагностика
Встречаются ринофимы различного гистологического состава. Соответственно, варьирует внешний вид: разрастание может быть бугристым, дольчатым, шишкообразным; по консистенции – мягким или плотным, с тенденцией к ороговению; по цвету – от бледно- до ярко-красного, иногда с цианотичным или багровым оттенком. В большинстве случаев поверхность испещрена телеангиэктазиями (сосудистыми «звездочками», «паутинками», точками и т.п.). За счет резкого расширения сальных желез поверхность обычно становится крупнопористой. Ткани чаще всего разрастаются асимметрично, что усугубляет косметический дефект. Темпы роста в разных случаях могут различаться, однако типичным является сравнительно медленный рост (вплоть до гигантской степени, если не предпринимаются адекватные медицинские меры). При достижении ринофимой крупных размеров затрудняется или блокируется носовое дыхание.
Учитывая высокую специфичность клинической картины, никаких диагностических сложностей ринофима не создает и уверенно распознается специалистом уже на этапе первичного осмотра. Вместе с тем, большинство авторов настаивает на том, что во всех случаях необходима дифференциальная диагностика со злокачественными неоплазиями, поскольку ринофима обнаруживает определенную тенденцию к малигнизации; для исключения (или подтверждения) такого варианта отбирается биоптат, проводится цитологический и гистологический анализ образца. Кроме того, из-за грубых нарушений барьерной функции кожи к ринофиме в ряде случаев присоединяется интенсивный вторичный инфекционно-воспалительный процесс, требующий лабораторной идентификации возбудителя (патогенные бактерии, грибки, демодекс) и определения лекарственной чувствительности.
4. Лечение
Время от времени сообщается о попытках медикаментозного или физиотерапевтического лечения ринофимы с целью замедления или приостановки роста опухоли; однако эффективной консервативной терапии, по большому счету, на сегодняшний день не существует. Методом выбора является хирургическое удаление разросшихся тканей с обязательным захватом интактных участков (во избежание вероятного рецидива). Все чаще применяются высокотехнологичные устройства, – например, лазерные или радиочастотные скальпели, – однако реальных преимуществ перед традиционным скальпелем они пока не имеют. В зависимости от клинических особенностей конкретного случая, осуществляется восстановление нормальной анатомической формы носа методами пластической хирургии. Обязательно проводится лечение сопутствующих и фоновых заболеваний.
Совершенно очевидно, что объем и результат вмешательства критическим образом зависят от своевременности оказания помощи; в запущенных случаях устранить дефект значительно сложнее, а иногда полная реконструкция и вовсе невозможна. Поэтому при появлении первых признаков какого бы то ни было разрастания на коже (причем это касается не только кожи носа) обратиться к врачу следует как можно скорее.
Читайте также:

