На какой месяц лечат кожу
Обновлено: 06.05.2024
Базальноклеточная карцинома — это наиболее распространенная форма рака кожи среди жителей России. По различным статистическим сведениям на ее долю приходится до 75% всех эпителиальных немеланомных новообразований кожи.
Чаще всего базалиома кожи имеет наружную локализацию, в частности — область лица и волосистой части головы, что обусловлено рядом факторов, способствующих ее развитию.
На первом месте среди них выступает повреждающее действие инсоляции на открытые участки тела. В зоне риска оказываются любители позагорать в солярии.
При наличии генетической предрасположенности — светлой коже с многочисленными родинками — солнечное облучение является травмирующим фактором, который провоцирует клетки на самообновление. Частое повреждение клеток вызывает потерю контроля организма над процессами восстановления, что в свою очередь является начальным этапом онкопроцесса.
Кожные инфекции, хронические дерматозы, иммунодефицит различного происхождения также способствуют развитию базалиом.
Особенностью данного заболевания является редкая частота метастазирования, но при этом инвазивный рост с разрушением окружающих тканей определяет агрессивность течения.
Базалиома — начальная стадия
Для начальной стадии базалиомы характерна разнообразная клиническая картина. Различают следующие формы базально-клеточного рака кожи (виды):
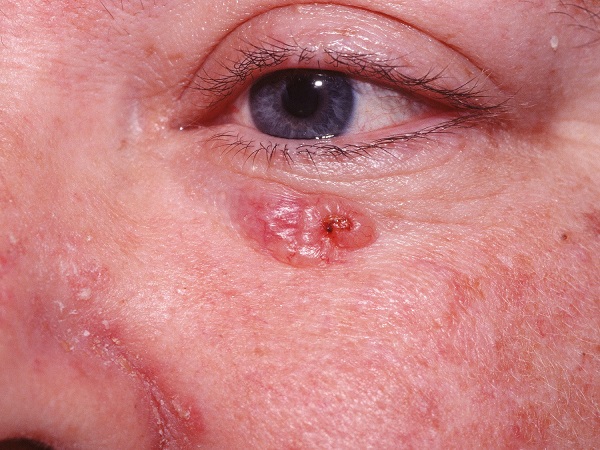
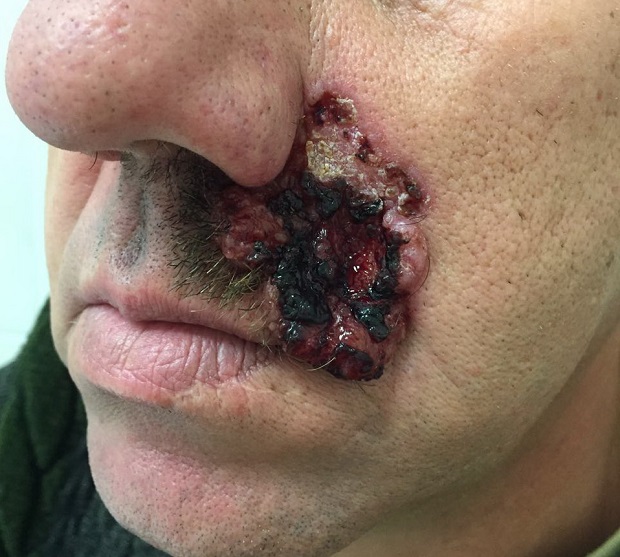
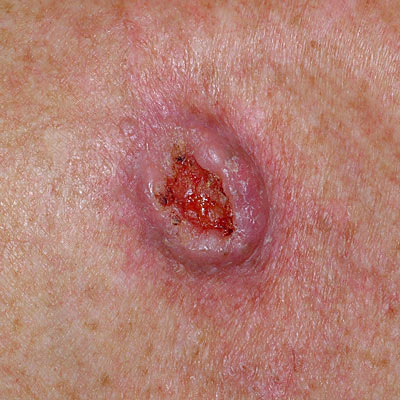
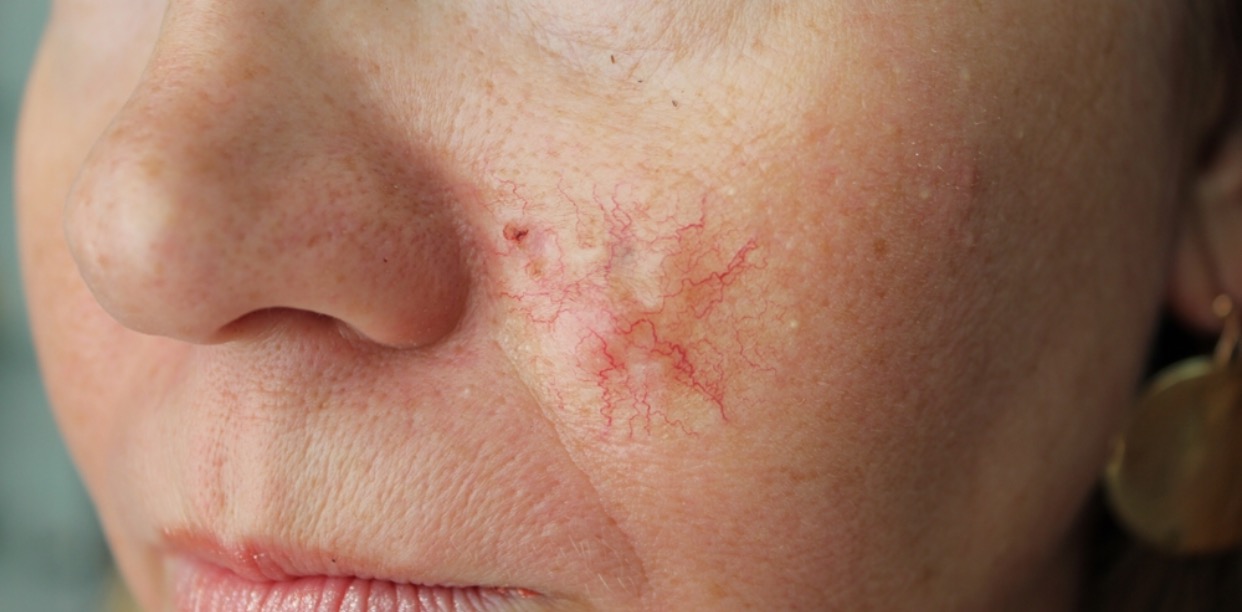
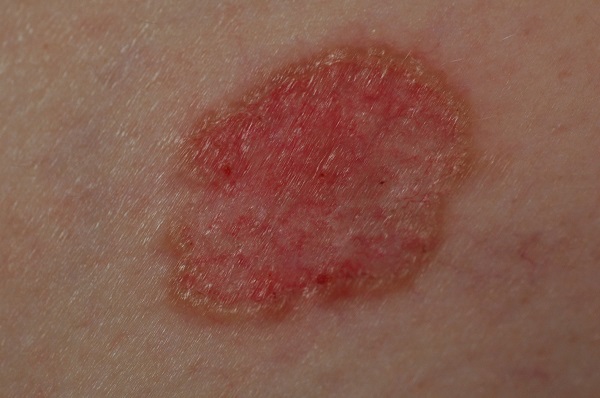
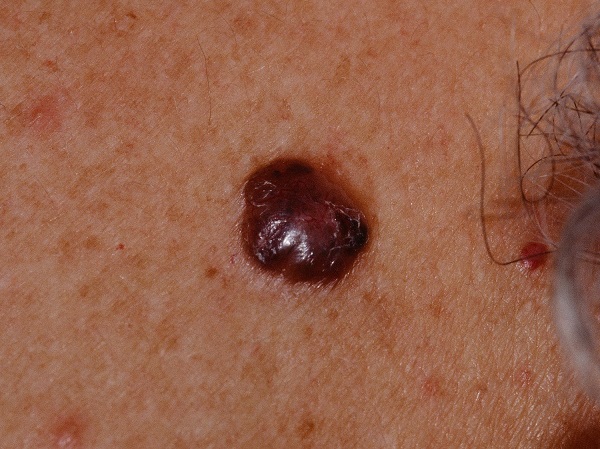
Несмотря на наличие кожного дефекта, пациенты с начальной стадией опухоли базалиомы из-за боязни услышать страшный диагноз «онкология» надолго откладывают свой визит к врачу. Именно от того, насколько своевременно начнется лечение заболевания рак кожи, зависит прогноз выживаемости и продолжительность жизни пациента с базалиомой.
Часто злокачественные опухоли кожи, в том числе базалиома, появляются на месте существующей на коже родинки, которая много лет никак не беспокоила человека. Если родинка была травмирована и изменилась, следует обраться к дерматологу. Бывает, что родинки начинают меняться без каких-то видимых причин: расти, терять волосяной покров, изменять цвет, зудеть и т.п.
К настораживающим симптомам также следует отнести язвы в области кожи и слизистой рта. Они могут привести к злокачественной опухоли в области рта или на слизистой оболочке губ.
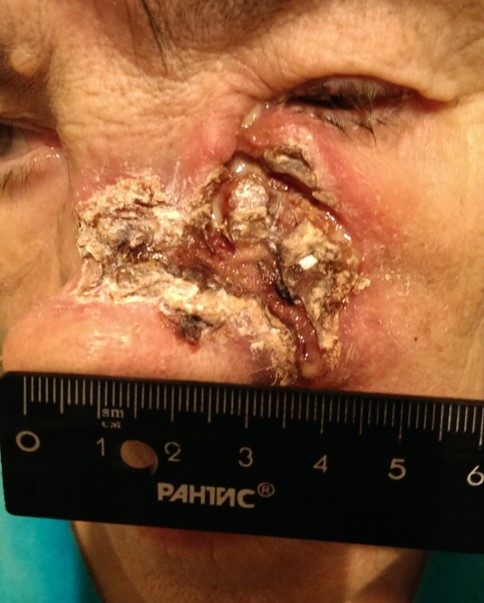
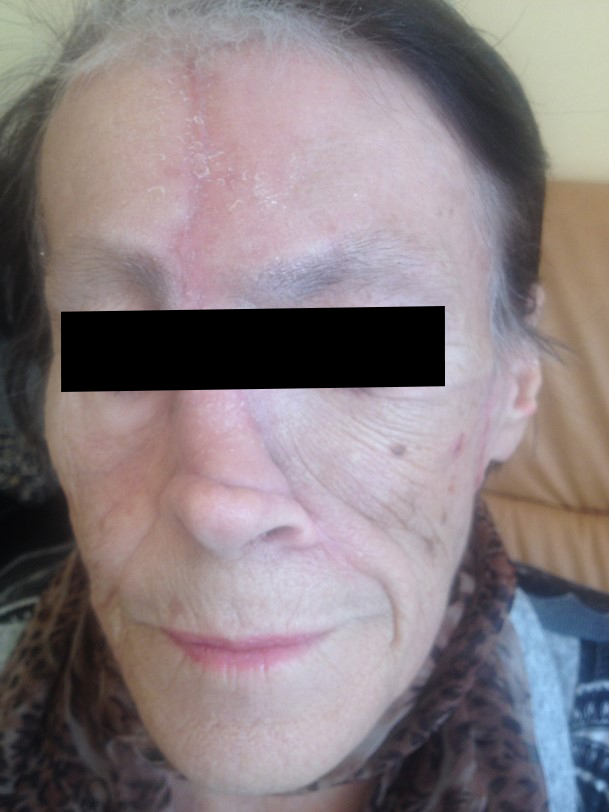
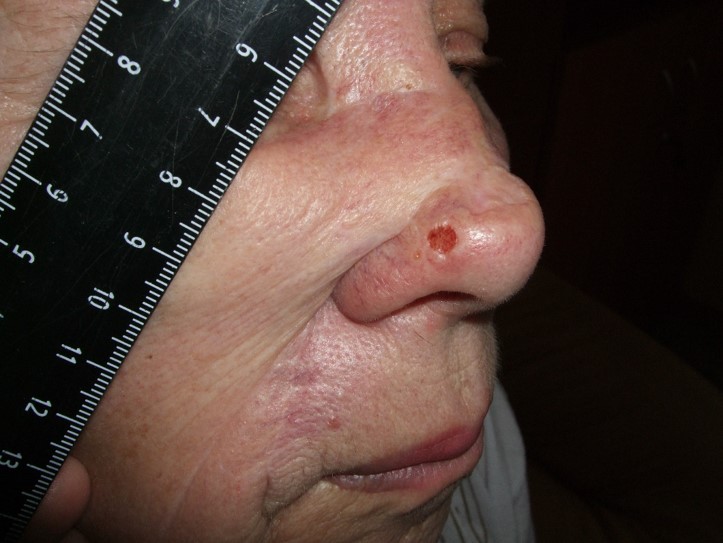
Как выглядит базалиома до и после лечения можно увидеть на фото:
До
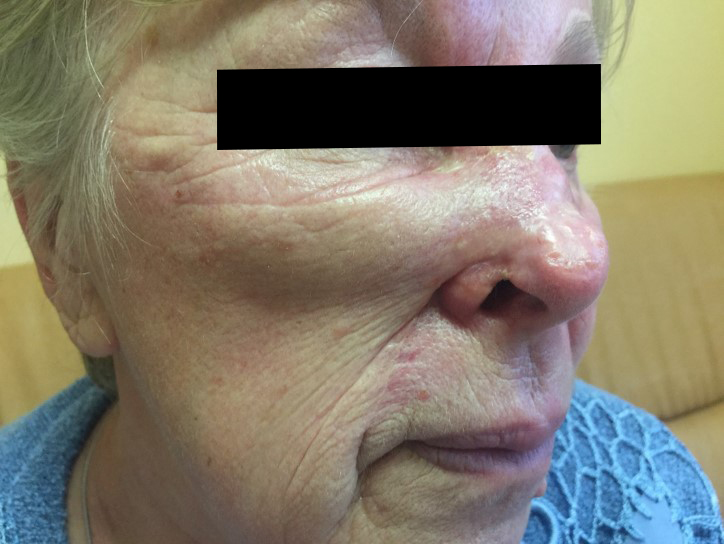
После
До
После
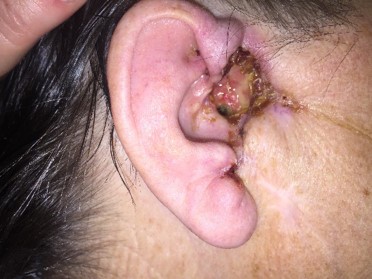
До
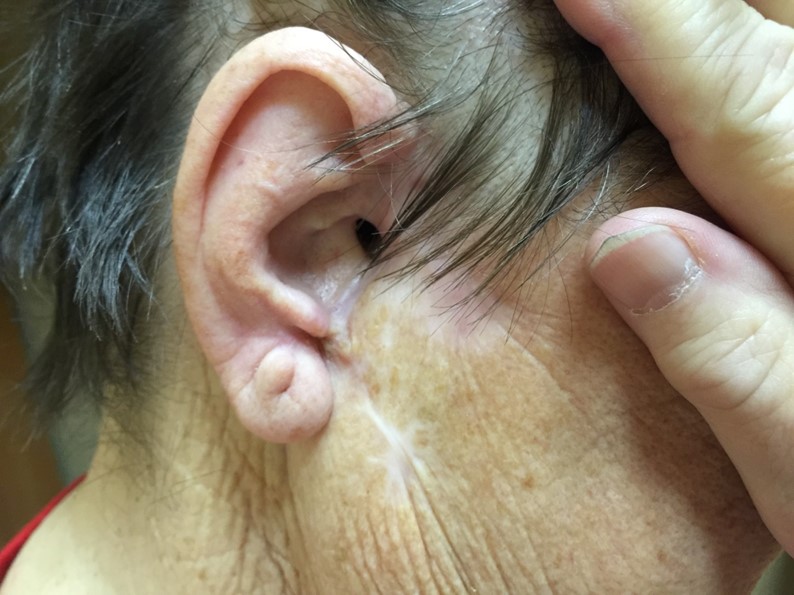
После
Базалиома – диагностика
После осмотра, проведенного врачом-дерматологом с помощью специального прибора — дерматоскопа, может быть заподозрена злокачественная природа опухоли.
Постановка диагноза — базальноклеточная карцинома — возможна только после морфологической верификации. На первом этапе это цитологическое исследование соскоба с поверхности новообразования на наличие атипичных клеток. Безусловным диагностическим мероприятием является биопсия, позволяющая сделать гистологическое заключение с учетом структуры ткани.
Методы лечения базалиомы кожи
Современная медицина владеет достаточно широким спектром лечебных пособий по борьбе с наиболее распространенной формой рака кожи. Тактика ведения пациента подразумевает грамотный выбор способа лечения. На сегодняшний день существуют следующие методики:
- хирургическое иссечение
- близкофокусная рентгенотерапия
- фотодинамическая терапия
- лазерная терапия
- криотерапия
- медикаментозная терапия.
В отделении опухолей головы и шеи НИИ онкологии им. Н.Н. Петрова пациентам с базалиомой кожи лица успешно делают реконструктивно-пластические операции. Выполняется и криодеструкцию базалиом под УЗ-контролем.
Криодеструкция актуальна для:
- поверхностных поражений;
- опухолей с локализацией в сложных анатомических зонах области лица;
- ослабленных пациентов с тяжелой сопутствующей патологией;
- соблюдения косметических требований.
Разные виды криодеструкции – струйная, аппликационная, пункционная – позволяют максимально индивидуализировать лечение. Накопленный опыт отделения позволяет судить об очень низком проценте рецидивов заболевания. Процедура криодеструкции заключается в местной анестезии, взятии биопсийного материала и троекратном холодовом воздействии сверхнизкой температуры с последующим оттаиванием.
Продолжительность каждого воздействия определяется распространенностью опухолевого процесса и глубиной инвазии. На месте зоны раневого дефекта формируется крионекроз, заживление происходит под струпом. Данная методика относится к хирургическим вмешательствам, поэтому подготовка к ней и послеоперационный период требуют контроля со стороны врача и ответственного выполнения всех предписаний пациентом. По окончанию периода заживления на месте криовоздействия остается эластичная рубцовая ткань удовлетворительных косметических свойств.
Продолжаются разработки новых методов лечения. Одним из достижений молекулярной онкологии является расшифровка мутаций генов Hedgehog-сигналинга, наблюдаемых в большинстве случаев базальноклеточной карциномы. Данное открытие дало толчок по внедрению в клиническую практику новых таргетных препаратов для системного лечения, что особенно актуально для пациентов с метастазами.
Таким образом, онконастороженность, профилактические меры, своевременное обращение пациентов за медицинской помощью, качественная диагностика и грамотный подход к лечению в совокупности могут обеспечить радикальный контроль над базальноклеточным раком кожи.


Авторская публикация:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Рожистое воспаление кожи, в народе просто «рожа» – острое воспалительное поражение кожных покровов инфекционного происхождения. Болезнь вызывается агрессивной разновидностью стрептококка: бета-гемолитическим стрептококком группы A.
Недугом страдают чаще взрослые люди, но вероятность заболеть есть даже у младенцев.
Еще столетие назад рожа считалась крайне опасной и часто приводила к летальному исходу. В настоящее время благодаря появлению антибактериальных препаратов, она стала относиться к излечимым болезням. Однако продолжает оставаться серьезной инфекцией, требующей своевременной эффективной терапии, и пристального внимания врачей.
Причины возникновения рожи
Стрептококк может долгое время находится в организме в «спящем» состоянии, когда его активное размножение подавляется иммунной системой. В этом случае заболевание развиваться не будет. Но одновременное воздействие нескольких неблагоприятных факторов может привести к болезни.
Для возникновения воспалительного процесса необходимо совпадение сразу нескольких обстоятельств:
- повреждение кожных покровов любого типа: аллергического, травматического или ожогового;
- понижение иммунитета в результате хронических заболеваний, грибковых инфекций, авитаминоза или истощения организма;
- инфицирование травмированных кожных участков бета-гемолитическим стрептококком.
Немаловажную роль играет гигиена тела – рожа возникает значительно чаще в регионах с плохими санитарно-гигиеническими условиями.
Имеются наблюдения, что заболевание более типично для людей белой расы.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
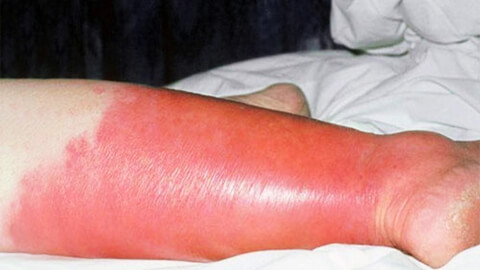
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
Характерным признаком рожи является очень яркая гиперемия (краснота) пораженного участка с четкими неровными границами, которые называют «языками пламени» или «географической картой». Края участка приподняты в виде инфильтрационного валика. Воспаленная область горячая на ощупь, отечная, уплотненная, лоснящаяся. При надавливании на нее возникает легкая болезненность, после надавливания краснота под этими участками пропадает на несколько секунд.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Классификация
Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
- Первичная–первый случай возникновения заболевания.
- Повторная–возникает обычно через какой-то период (год и более).
- Рецидивирующая–возникает периодически с неопределенными интервалами от нескольких недель до нескольких лет, с той же локализацией, что и предыдущая, и обычно связана с иммунодефицитными состояниями организма.
Классификация по распространению на теле:
- Локализованная – имеет четкий очаг локализации в пределах анатомической области тела (лица, ноги, спины).
- Распространенная – проявлена на нескольких близлежащих участках тела (например, одновременно на бедре и голени).
- Мигрирующая (ползучая) – после излечения на одном участке тела рецидив возникает на другом.
- Метастатическая – очаги локализации располагаются на удаленных друг от друга участках тела (например, лицо и голень).
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
- Эритематозная – наблюдается покраснение участка кожи, зуд, жжение и отечность.
- Эритематозно-буллезная – к предыдущим симптомам добавляется возникновение пузырьков с прозрачной жидкостью, которые потом растрескиваются, и заболевание переходит в следующую форму.
- Эритематозно-гемораргическая – на воспаленном участке появляются пятна подкожного кровоизлияния, которые причиняют больше дискомфорта и требуют больше времени на излечение.
- Эритематозно-буллезно-гемораргическая – самая тяжелая форма, при которой кожный участок поражается максимально глубоко.
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
- Легкую – температура повышается незначительно, напоминая обычную простуду, длится недолго (1-3 дня) при этом поражается незначительный участок кожи чаще всего без глубоких структурных изменений (эритематозное проявление).
- Средней тяжести – лихорадка длится более 3-х дней, температура повышается значительно, возможны головные боли, боли в суставах и другие симптомы, напоминающие грипп, поражаются большие участки кожи.
- Тяжелую – лихорадка проявлена очень высокими температурами, длится более 5 дней, поражаются обширные участки тела с геморрагическими и буллезными проявлениями.
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Какие части тела чаще всего поражает рожа
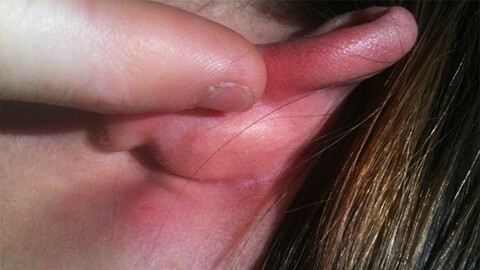
Рассмотрим на каких участках тела наиболее часто возникает воспалительный процесс:
- Ноги в районе голени. Из-за плохого кровообращения или недостаточного оттока лимфы в этой части тела возникают застойные явления, и происходит скопление инфекции. Поэтому рожистое воспаление ноги относится к наиболее распространенным его видам.
- Кожа лица и головы. Данной локализации способствуют застойные явления, вызванные ЛОР-заболеваниями.
- Туловище. Риск рожистого воспаления повышается в местах повышенной потливости и потертостей, а также на поверхности шрамов.
- Руки. Наиболее редко поражение, так как это самая подвижная часть человеческого тела, что препятствует возникновению застойных явлений.
Диагностика
Так как симптоматика рожистого воспалительного процесса ярко проявлена и специфична, врач может поставить даже при первичном осмотре, исходя из следующих симптомов:
- внезапное проявление болезни в виде лихорадочного состояния с признаками острой интоксикации организма;
- характерные кожные проявления;
- увеличение лимфоузлов;
- приглушенность сердечных тонов, учащенное сердцебиение;
- снижение давления.
Специальная лабораторная диагностика не нужна. Но для подтверждения диагноза следует обратить внимание на следующие параметры общего анализа крови:
- СОЭ, как при любом остром воспалительном процессе, более 20 мм/час;
- возросшее количество лейкоцитов;
- пониженное количество эритроцитов;
- пониженный гемоглобин, особенно при геморрагических проявлениях.
Также рекомендуется определить лабораторно штамм стрептококка, для подбора наиболее эффективной схемы лечения.
Рожистое воспаление кожи – лечение
Основной метод терапии этой болезни – медикаментозный.
Применяются такие препараты:
- Антибактериальные (антибиотики) – являются главным элементом терапии. Принимаются около 2-х недель.
- Противовоспалительные и жаропонижающие – необходимы для снижения лихорадки.
- Обезболивающие – используются, как местно, так и перорально.
- Противогистаминные – нужны для купирования аллергоподобных реакций в очаге воспаления.
- Нестероидные противовоспалительные препараты – для снижения интенсивности воспаления и обезболивания.
- Мази и кремы непосредственно в местах выраженных кожных повреждений.
- Антисептические повязки – необходимы при глубоком поражении кожи;
- Стероидные или иммуномодулирующие препараты – назначают при тяжелом течении болезни.
Чаще всего назначаются сразу несколько классов лекарств, так как для полного излечения необходим комплексный подход.

Для купирования острой фазы необходимо до 2-х недель. Но и после этого не следует прекращать лечение.
Кожа в местах, подвергавшихся воспалению, очень уязвима в ближайшие несколько недель, возможно ее шелушение. Ни в коем случае нельзя подвергать интенсивному воздействию солнечных лучей пострадавшие места минимум месяц после снятия острой фазы. Также необходимо дополнительное увлажнение специальными мазями и кремами для полного восстановления структуры кожи.
После прохождения острой фазы рекомендуется физиотерапия.
- ультрафиолетовое излучение – для угнетения роста стрептококков;
- электрофорез – для более эффективного введения препаратов;
- УВЧ – для улучшения лимфотока, кровообращения и местного иммунитета.
Изредка приходится прибегать к хирургическому методу лечения. Он становится необходим при глубоких поражениях кожных покровов.
Особое внимание следует уделить рецидивирующей роже. Лечение острой её фазы не отличается от лечения при первичном заболевании. После снятия острых симптомов необходим дополнительный курс для восстановления иммунитета и избавления от стрептококковой инфекции.
Лечение неосложненных форм заболевания проводится амбулаторно, под наблюдением лечащего врача. Тяжелое течение может потребовать госпитализации пациента.
Самолечение может быть смертельно опасным из-за вероятности тяжелых осложнений.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Профилактика осложнений и рецидивов
Заболевание имеет явно выраженную симптоматику. При обнаружении двух и более симптомов необходимо срочно обратиться к врачу и незамедлительно начать лечение. Строгое соблюдение рекомендаций и выполнение всех необходимых процедур позволит избежать осложнений.
Важно довести лечение до конца даже после устранения острых проявлений заболевания. Особенно важно не прекращать курс антибиотиков раньше установленного времени, так как это ведет к хронизации заболевания и выработке привыкания к данному виду антибактериальных препаратов – в следующий раз они могут оказаться для вас бесполезными.
Чтобы не случилось рецидива важно поддерживать хороший кровоток и лимфоток в местах воспаления, и следить за чистотой и сухостью кожных покровов.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Целлюлит — патологическое состояние кожи. Он представляет собой локальное увеличение жировых клеток, которое приводит к неизбежному нарушению микроциркуляции крови в подкожно-жировой клетчатке и развитию фиброза между жировыми клетками.
Содержание:
Почему появляется целлюлит
Основные причины появления целлюлита:
- Увеличение объема подкожно-жировой клетчатки.
- Нарушение кровоснабжения в конкретной зоне.
Пример первой причины. Девушка начинает неправильно питаться, в её организм поступает избыточное количество легкоусвояемых пищевых веществ, которые активно запасаются в жировых клетках. Когда поступление активных веществ превышает их расход, это приводит к тому, что эти вещества начинают накапливаться в жировых клетках. Это ведет к тому, что жировые клетки начинают увеличиваться в объеме — как следствие увеличивается подкожно-жировой слой. Увеличенные жировые клетки начинают сдавливать все, что вокруг них расположено — в первую очередь сосуды, которые питают эти самые клетки. Соответственно ухудшается кровоснабжение подкожно-жировой клетчатки, уменьшается приток кислорода и начинается развитие соединительной фиброзной ткани, которая и является основным клиническим признаком целлюлита.
![]()
Пример второй причины — сидячая работа. Девушка может быть худенькой, правильно питаться, но сидячая работа приводит к сдавливанию мягких тканей в области задней поверхности бедра, что влечет за собой нарушение кровоснабжения и, как следствие, поступления кислорода. Механика процесса идентична изложенной выше, отличается лишь причина. Именно поэтому «апельсиновая корка» нередко появляется и у абсолютно худеньких девушек.
Половая принадлежность имеет значение
Но почему это происходит у женщин, а не у мужчин? Причина этого заключается в том, что у дам отличительное строение коллагеновых волокон подкожной клетчатки. Они располагаются перпендикулярно коже и параллельно друг другу. Это приводит к частым застоям жидкости. Активирует процесс «ожирения» подкожных клеток женский гормон — эстроген.
Мужские же коллагеновые волокна перекрещиваются между собой, образуя прочную ячеистую структуру, которая гораздо сложнее поддается растяжению.
Сделаем небольшую ремарку: определить визуально мужской целлюлит невозможно. Но если представитель сильной половины человечества значительно прибавил в весе и имеет уже вторую и третью стадию ожирения, целлюлит у него все же может быть диагностирован. Все дело в том, что при развитии полноты по женскому типу у мужчин начинают накапливаться эстрогены в жировой ткани. Так что при избыточной массе тела целлюлит у мужчин бывает.
![]()
Особенности появления целлюлита у беременных
Женщины в «интересном положении» находятся в особой группе риска образования целлюлита. Причиной тому служат постоянные изменения в организме и застойные процессы в клетках подкожно-жировой сетчатки. Ведь известно, что во время беременности женщина начинает стремительно набирать вес. Многие системы организма не успевают справляться с усиленными нагрузками и «включают» свою защитную реакцию. К ним относятся и клетки, которые останавливают свою репродукцию и начинают накапливать жидкость, жиры и токсины. Это приводит к образованию «апельсиновой корки».
Основные причины появления целлюлита
Существует минимум 15 причин развития целлюлита. Все они имеют свои определенные особенности:
- Гормональный сбой в организме. Он может произойти по ряду факторов: от неправильного образа жизни и вредных привычек до продолжительного приема сильнодействующих препаратов и стресса.
- Нарушение работы поджелудочной железы и, как следствие, нарушение обмена веществ.
- Венозная недостаточность.
- Лимфатическая недостаточность.
- Варикоз.
- Воздействие на организм вредных веществ (выхлопные газы, токсичные испарения отходов и проч.).
- Неправильное и несбалансированное питание. Особенно пагубное воздействие наблюдается от употребления фаст-фуда и сладкой газировки.
- Стресс и депрессивные состояния.
- Малоподвижный образ жизни (в особой группе риска — офисные работники).
- Беременность.
- Колебание в весе (резкое его снижение и увеличение).
- Бесконтрольный и продолжительный прием всевозможных медикаментов, включая БАДы и иные препараты.
- Пристрастие к алкоголю.
- Курение.
- Наследственная предрасположенность.
Это минимальный перечень, который можно отнести к первопричине возникновения целлюлита.
![]()
Этапы развития целлюлита и их особенности
Всего существует 4 стадии развития заболевания локального типа подкожных жировых клеток.
- Первый этап не вызывает никаких подозрений, так как «апельсиновая корка» еще не заметна. Незначительные бугристые неровности можно увидеть лишь в том случае, если сжать определенный участок кожи. Но в обычном состоянии она по-прежнему остается ровной и гладкой. Масштаб пораженных участков зависит от степени нарушения кровообращения и лимфатического обращения. Из-за низкого уровня оттока внутритканевой жидкости и недостаточного кровеносного снабжения клетки лишаются кислорода, в результате чего при любой необходимости начинают поглощать все то, что встречается на их пути. На теле могут легко возникать гематомы и появляться мелкие капиллярные сосудистые звездочки.
- Вторая стадия — визуальное присутствие целлюлита. Изменяется рельеф кожи, а при напряжении мышц видны вмятины и бугорки. Клетки продолжают увеличиваться в размерах, что приводит к отечности тканей и сдавливанию стенок сосудов. Ухудшается локальное лимфатическое снабжение и кровоснабжение. Замедляется совокупность процессов усвоения веществ и клетки, находясь в состоянии кислородного голодания, активизируют процессы липогенеза. В тканях скапливаются шлаки и токсичные вещества. Все процессы липолиза тормозятся. На этой стадии развития структурных изменений в подкожном слое тканевые волокна разрастаются, увеличивается их плотность.
- На третьем этапе развития неровности кожи и бугорки заметны даже тогда, когда мышцы ног и бедер абсолютно расслаблены. Если проводить терапевтический осмотр, то можно выявить, что температура тела в пораженных целлюлитом локациях значительно ниже, чем на остальных участках. Повышается чувствительность кожи. При сдавливании появляются болевые ощущения. Это происходит потому, что рост клеток достиг нервных окончаний соединительных тканей. Причем сам тканевый обмен нарушается, а пораженные клетки продолжают накапливать отходы и продукты обмена веществ. У женщин с третьей стадией целлюлита наблюдается расширение вен. Значительно уплотняются и становятся более толстыми капиллярные стенки. В структурно-функциональных элементарных биологических единицах строения накапливаются кислотные соединения, триглицериды и различные токсины. Тканевые мембраны плотнеют. В пораженной клетке прекращаются обменные процессы.
- Четвертая — это последняя стадия развития заболевания локального типа, имеющая ярко-выраженные запущенные формы. На коже отчетливо видны бугорки и ямки, сама она становится толстой и грубой. При тактильном контакте можно ощутить сильную боль. При пальпации чувствуются многочисленные узлы, имеющие разнообразные размеры. Наблюдаются обширные микроварикозы.
Профилактика целлюлита на начальных стадиях
Наиболее действенными методами профилактики целлюлита на начальных стадиях являются:
- физическая активность;
- диета;
- антицеллюлитные кремы и гели;
- антицеллюлитные массажи.
Физическая активность
Если говорить про физическую активность, то лучшим вариантом для профилактики целлюлита является ходьба — ходить 4-5 км в день будет достаточно. Важно заметить, что положительно влияет только ходьба в спортивной обуви или хотя бы на низком каблуке, потому что высокие каблуки нарушают распределение массы тела затрудняют кровообращение. Для представителей «сидячих» и малоподвижных профессий важно каждые полчаса-час разгонять кровь — пройтись, сделать несколько десятков приседаний, выполнить простые упражнения на растяжку.
![]()
Не лишней будет целенаправленная ежедневная активность — зарядка, посещение спортзала. В спортзале главным снарядом является велотренажёр. Отличные результаты в профилактике целлюлита на ягодицах и бедрах позволяет достичь «Хождение на ягодицах», также эффективны махи ногой вверх в положении лежа на боку. Обычные упражнения для пресса позволят держать в тонусе область живота, упражнения со скручиваниями полезны для талии. Для профилактики целлюлита хорошо помогают прыжки на скакалке и бег — это простые способы активизации обмена веществ, кровообращения и укрепления мышц.
Правильное питание
Если хотите избежать развития целлюлита — придерживайтесь диеты. Старайтесь минимизировать или исключить из рациона жирную и соленую пищу, фастфуд, сладкую газировку. Особенно негативно влияют на организм животные жиры. Сладости и мучное тоже следует свести к минимуму. Здоровое питание без фанатизма поможет избежать развития целлюлита — овощи и зелень, фрукты, натуральные соки, растительные масла, кисломолочные продукты, цельнозерновые каши, отварное нежирное мясо. Истощать себя не надо, но следить за здоровым питанием — обязательно.
![]()
Антицеллюлитные массажи и средства
Антицеллюлитные массажи вы можете делать себе сами — для этого вам понадобятся жесткая щетка или мочалка для принятия душа, например. Предпочтительно выбирать изделия с натуральным ворсом. Они отлично массируют кожу, улучшают циркуляцию крови и способствуют обмену веществ на клеточном уровне. Для этих целей можно приобрести и специальную массажную щётку, которую обычно используют в паре с антицеллюлитными кремом или маслом.
На начальной стадии использования этих средств будет достаточно, на более поздних — они актуальны как вспомогательная профилактика для закрепления результатов.
Виды целлюлита
Специалисты выделяют три основных вида целлюлита:
- Вялый (адипозный, жировой). Кожа рыхлая и мягкая, видны мягкие бугорки, которые могут легко менять свое расположение. Причина — неправильное питание.
- Твердый (фиброзный). Визуально заметны очень плотные комки на коже. Причиной такого вида целлюлита могут быть гормональные изменения или запущенные формы адипозного целлюлита.
- Отечный (водянистый). Визуально такой целлюлит практически незаметен. Он появляется при надавливании. Причем важно, чтобы за 2-3 секунды появившаяся ямка исчезла. Только тогда можно смело заявить, что у вас отечный тип целлюлита. Может возникать из-за гормональных сбоев, неправильного питания, чрезмерная задержка жидкости в ткани.
Салонные методы лечения целлюлита
Многие девушки, обнаружившие у себя целлюлит, пытаются самостоятельно решить проблему. Но следует понимать, что терапия в домашних условиях может быть эффективна только на начальных стадиях. В более запущенных случаях верным решением станет обращение в специализированный центр.
Современные салоны красоты предлагают огромный ассортимент услуг, которые направлены на борьбу с целлюлитом. Но как выбрать наиболее подходящую процедуру?
Выделим «топ-9 салонных методов лечения целлюлита» в наших центрах:
-
— это запатентованный метод коррекции и моделирования фигуры с помощью французских аппаратов компании LPG Systems 9-го поколения — Cellu M6 Endermolab и Cellu M6 Integral. В результате воздействия происходит разминание плотной жировой ткани, выведение лишней жидкости из организма, сглаживание проявлений целлюлита и улучшение состояния кожи тела. — это развитие предыдущего метода, массаж с использованием аппарата LPG Systems 10-го поколения. В результате этой процедуры происходит не только уменьшение подкожного жира, улучшение качества кожи и уменьшение клинических проявлений целлюлита, но и ярко выраженное укрепление стенок сосудов, что отражается на уменьшении проявлений варикоза и сосудистой сетки на поверхности кожи. Эта процедура идеально подходит для пациентов, у которых наблюдаются сосудистые проблемы. Эффект потрясающий — оздоровление всего организма, замедление процессов старения и моделирование гармоничной фигуры за короткий срок. — разновидность лимфодренажа, суть которой в воздействии сжатым воздухом на лимфатическую систему, что происходит при помощи специальных корсетов и регулируется компьютером. С помощью процедуры улучшается кровоснабжение тканей, выводятся излишки жидкости и вредные вещества. Это способствует лечению тканей, пораженных целлюлитом. или радиочастотная терапия оказывает воздействие на уровне подкожно-жировой клетчатки, благодаря чему улучшается кровоснабжение, ускоряется процесс расщепления жиров, гипертрофированные жировые клетки перестают оказывать давление на кожу — в результате состояние кожи улучшается, целлюлит становится менее заметен. — воздействие ударно-звуковой низкочастотной волны, которая проникает на глубину до 5 см и преобразуется в тканях в механическую энергию, разрушая фиброзные перегородки, стимулируя кровообращение, отток лимфы и активизируя синтез коллагена. — аппаратная методика для гармонизации контуров тела, уменьшения целлюлита и укрепления кожи. Предусмотрены специальные антицеллюлитные программы. позволяет уменьшить внешние признаки целлюлита на любых стадиях, корректировать объемы тела и осуществить лифтинг кожи.
- Салонные обертывания (горячее, холодное, грязе-солевое, с использованием морских водорослей и проч.) — древние методики, в основе которых — нанесение биологически активных веществ, с последующим наложением бандажей.
- Ручной классический антицеллюлитный массаж — традиционная процедура, способствующая улучшению кровообращения и обменных процессов в тканях, улучшению общего тонуса кожи. Это не только полезно, но и очень приятно!
Процедуры LPG массажа
Это современные аппаратные методики расщепления жировых отложений, которые можно назвать одними из наиболее эффективных в профилактике и устранении целлюлита. Вакуумно-роликовый массаж проводится 1-3 раза в неделю. Результаты заметны уже после первых процедур. Массаж проводится в специальном эластичном костюме, что минимизирует риски повреждения кожных покровов.
Читайте также:







