На голове у ребенка появились красные пятна и шелушатся что это
Обновлено: 24.04.2024
Нерубцовая потеря волос (алопеция) у ребенка при дерматофитии
Большинство случаев алопеции у детей не сопровождаются воспалением. Клинически необходимо отличать нерубцовую алопецию, связанную с воспалением (эритема, шелушение, везикулы, пустулы) и теми заболеваниями, при которых кожа головы выглядит нормальной. Самой частой причиной воспалительной алопеции у детей является дерматофития. И, напротив, при телогеновом и анагеновом выпадении волос, гнездной алопеции и травматической потере волос кожа головы обычно выглядит нормальной.
Дерматофития волосистой части головы - самая частая причина потери волос у детей в возрасте от 2 до 10 лет. По неизвестным причинам эта форма дерматофитии является эндемической для чернокожих детей школьного возраста и лишь иногда обнаруживается у детей европеоидной расы.
Клинически дерматофития волосистой части головы проявляется по-разному. У некоторых детей в участках частичной алопеции наблюдаются легкая краснота и шелушение кожи головы, напоминающие себорею. В других случаях распространенная ломкость волос, вызванная эн-дотриксом, т.е. инвазией гриба в волосяной стержень, создает картину «черных точек», которые представляют собой короткие обломанные волоски, торчащие на поверхности кожи головы. Иногда очаги на волосистой части головы кольцевидные, как при дерматофитии гладкой кожи.
У некоторых детей сенсибилизация к инфекционному агенту приводит к возникновению эритемы, отека и образованию пустул. Когда пустулы вскрываются и участок мокнет, формируются толстые матовые желтые корки, имитирующие импетиго. Реже сильное воспаление вызывает образование керионов -выступающих, болезненных, рыхлых бляшек, усеянных пустулами. Воспалительная дерматофития сопровождается увеличением и иногда болезненностью лимфоузлов в затылочной, пери- и постаурикулярной области. При отсутствии быстрой и активной терапии системными противогрибковыми препаратами и, в тяжелых случаях, системными КСП керионы могут заживать с рубцеванием и перманентной потерей волос. Вскрытие и дренаж не показаны, поскольку полости кериона маленькие, а перегородки толстые.
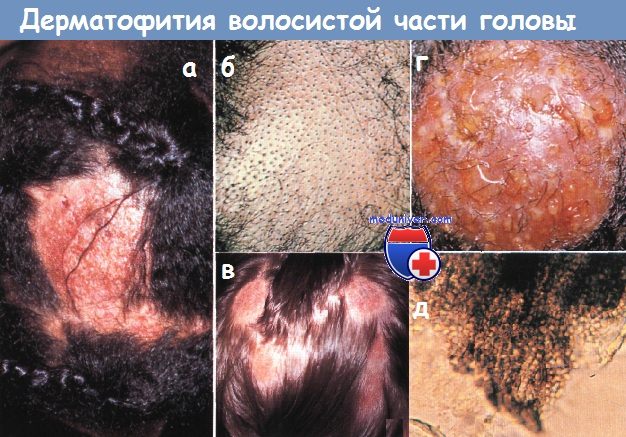
Дерматофития волосистой части головы:
а - микроскопия волосяных стержней, инфицированных грибковыми организмами.
Обратите внимание на плотное скопление грибковых артроспор, которые приводят к хрупкости и ломкости волосяного стержня (препарат с КОН в случае эндотриксной инфекции).
б - инфильтрация волосяных стержней привела к обширной ломкости волос, что проявляется картиной «соль с перцем» или микроспорией с «черными точками».
в - многочисленные, покрытые коркой пятнистые бляшки развились у этого ребенка с дер-матофитией, вызванной Microsporum canis.
г - рыхлая тестообразная масса сформировалась в результате интенсивного воспалительного процесса, известного как керион.
д - у 10-летней девочки развилась рубцовая алопеция после успешной терапии крупного кериона (2-недельный курс преднизолона и 4-месячный курс гризеофульвина).
Грибковая инфекция волосистой части головы легко подтверждается микроскопическим исследованием инфицированных волос в препарате с КОН. Лучше всего для исследования подходят волосы, обломанные у поверхности. Образцы для исследования берут, соскабливая чешуйки на предметное стекло скальпелем № 15 и помещая туда же обломанные волосы.
Зубную щетку можно использовать для сбора волосков и чешуек с больших участков прямо в среду для выращивания грибковой культуры. До 1970 г. большинство случаев дерматофитии волосистой части головы в США вызвалось видами рода Microsporum, которые под лампой Вуда светятся ярким сине-зеленым светом. Сегодня этот инструмент для скрининга утратил свое значение, поскольку эндотриксная инфекция, вызванная Trichophyton tonsurans, не флуоресцирует.
Эффективна терапия гризеофульвином в течение 2—4 мес. Хотя она обычно устраняет инфекцию, риск повторного инфицирования остается высоким. Рецидивирующая инфекция является указанием на необходимость тщательного осмотра и, возможно, культурального анализа других членов семьи в целях идентификации оставшихся без лечения случаев. Одновременное применение шампуня с сульфидом селена 2,5% помогает минимизировать риск рецидива и распространения инфекции на других детей в семье и на одноклассников.
Кетоконазол разрешен в США в качестве альтернативы для детей с дерматофитией волосистой части головы и аллергией на гризеофульвин в анамнезе. Однако клинические исследования показывают, что он менее эффективен и, в отличие от гризеофульвина, пациентам, принимающим кетоконазол, необходимо регулярно проводить общий и биохимический анализы крови. Новейшие системные противогрибковые препараты, в том числе флуконазол, тербинафин и итраконазол, являются эффективными и безопасными.
Более того, они сохраняются в волосах в течение длительного времени после прекращения приема лекарства, что позволяет сделать курсы терапии короткими. В жидкой лекарственной форме выпускается только флуконазол. Хотя у большинства детей пустулы на голове являются манифестацией дерматофитии, следует исключить также бактериальный фолликулит, особенно если пустулы маленькие, поверхностные, не связаны с потерей волос и появляются у основания волос.
Это заболевание называется импетиго Бокхарта и легко лечится, если применять специальный шампунь и не затягивать туго волосы в прическу. Иногда необходима системная антибиотикотерапия. В некоторых случаях дерматофитию трудно дифференцировать с себореей. Однако при себорее пятна шелушения обычно симметричные и сопровождаются легким зудом. Чернокожим детям школьного возраста с пятнами «себореи» на голове необходимо проводить исследование биологического материала с КОН и культуральный анализ для исключения дерматофитии.
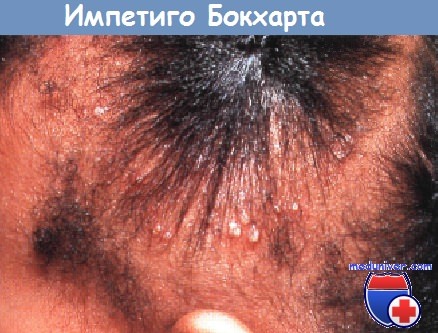
Импетиго Бокхарта.
У девочки с туго заплетенными косичками развились фолликулярные пустулы на участках максимального натяжения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Розовый лишай у ребенка — это кожное заболевание инфекционно-аллергической природы, которое принадлежит к группе папулезно-сквамозных дерматозов. Патология проявляется зудящими красными высыпаниями на туловище, лице и волосистой части головы, которые покрыты тонкими чешуйками и напоминают папиросную бумагу. Для диагностики заболевания проводится тщательный осмотр кожных покровов, назначаются лабораторные тесты (гемограмма и биохимический анализ крови, микроскопия чешуек, серологические исследования). Лечение включает рациональный уход за поврежденной кожей, местные средства с гормонами и антигистаминными препаратами для снятия зуда и дискомфорта.
МКБ-10
Общие сведения
Розовый лишай (болезнь Жибера, питириаз розовый, розеола шелушащаяся) по клинической классификации в дерматологии относят к папулосквамозным дерматозам, к той же группе, что и псориаз. Патология составляет до 3,5% среди всех случаев дерматозов детского возраста. Она встречается с одинаковой частотой у мальчиков и девочек, пик заболеваемости приходится на возраст 10-18 лет. Младших школьников и дошкольников розовый лишай поражает редко, а случаи болезни у малышей до 2 лет не зафиксированы.

Причины
Этиология заболевания до сих пор не установлена. Большинство ученых сходятся во мнении, что питириаз провоцируется у ребенка вирусами герпеса 6 и 7 типа, но убедительные научные доказательства этого факта отсутствуют. Другая теория причиной болезни называет аллергизацию организма, вызванную хроническими инфекционными очагами. Среди предрасполагающих факторов лишая у детей называют вирусные кишечные и респираторные инфекции, склонность к аллергическим реакциям.
Основной провоцирующий фактор развития заболевания — снижение иммунитета, что обуславливает высокую частоту встречаемости розового лишая весной и осенью, в периоды сезонных авитаминозов. Риск появления дерматоза увеличивается при острых травмах кожи (порезах, ссадинах, ушибах), при неправильном уходе за телом (несоблюдении гигиены, использовании слишком грубых мочалок и полотенец, косметики с аллергенами и вредными синтетическими компонентами).
Патогенез
Механизм развития болезни Жибера окончательно не изучен. Предположительно, розовый лишай имеет инфекционно-аллергическую природу. Типичные кожные изменения вызваны воспалительными изменениями в толще эпидермиса и дермы, образованием цитокинов, иммунных комплексов и иммуноглобулинов. Эти реакции приводят к нарушению процессов кератинизации, избыточному образованию ороговевших клеток.
Симптомы
Розовый лишай преимущественно дебютирует продромальными расстройствами, которые включают головные боли, ломоту в теле, недомогание и слабость. Они возникают за 1-3 дня до специфических кожных очагов. Большинство детей не замечает этих признаков или не акцентирует на них внимание, считая обычной усталостью, поэтому симптомы выявляются только при подробном опросе ребенка и родителей на приеме у врача.
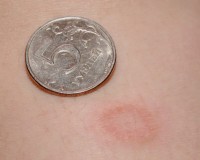
В 80% случаев дерматоз проявляется материнской бляшкой — большим красным пятном округлой или овальной формы, края которого слегка возвышаются над поверхностью кожи. Эпидермис в области поражения покрыт небольшими беловатыми чешуйками, которые внешне напоминают папирусную бумагу. Бляшка имеет типичную локализацию: спина, живот или грудь, иногда у ребенка поражается лицо и волосистая часть головы. На ногах розовый лишай не возникает.
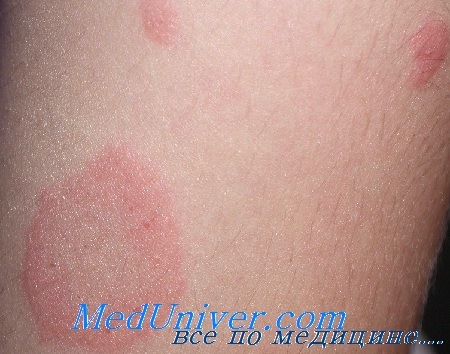
Постепенно происходит распространение кожных поражений от первичного очага в разные стороны. Вокруг большой бляшки появляются небольшие красные пятна и волдыри, внешне напоминающие крапивницу, которые имеют четкие границы и округлые очертания. По форме они похожи на «медальоны», располагаются по линиям Лангера. Высыпания покрываются такими же чешуйками, как и материнская бляшка. Иногда образуются крупные пузыри, наполненные прозрачным содержимым.
В детском возрасте розовый лишай Жибера характеризуется более активным воспалительным процессом и инфильтрацией, по сравнению со взрослыми, поэтому элементы сыпи сопровождаются интенсивным зудом и дискомфортом. Неприятные кожные и субъективные симптомы сохраняются у ребенка в течение 4-8 недель. В большинстве случаев питириаз возникает один раз в жизни, но бывают случаи рецидива дерматоза.
Осложнения
Если лечение не проводится, ребенок может расчесывать кожу до крови, что является входными воротами для бактериальной инфекции. При этом развивается пиодермия — множественные гнойничковые высыпания на коже, сопровождающиеся болезненностью, зудом, жжением. Еще одно возможное осложнение дерматоза — экзематизация, которая характеризуется появлением типичных для экземы поражений кожи на участках, где возник розовый лишай.
Диагностика
Для постановки предварительного диагноза достаточно клинического осмотра у детского дерматолога, который выявляет материнскую бляшку, «медальоны» и другие характерные проявления розового лишая. Диагностическую ценность имеет установление связи между началом сыпи и перенесенной вирусной инфекцией, переохлаждением, снижением иммунитета. Чтобы верифицировать диагноз и обосновать лечение, назначаются лабораторные методы:
- Анализы крови. В показателях гемограммы врач обращает внимание на уровень лейкоцитов и соотношение разных форм, что может указать на существующий вирусный или иммунный воспалительный процесс в организме ребенка. По показаниям рекомендуют биохимическое исследование крови, оценку острофазовых белков и расширенную иммунограмму.
- Микроскопия соскоба кожи. Некоторые элементы розового лишая напоминают микотическую инфекцию. Чтобы правильно подобрать лечение, врач исследует образец чешуек под микроскопом: если мицелий грибов при диагностике не обнаружен, подтверждается диагноз болезни Жибера.
- Серологические реакции. У детей из групп риска необходимо исключить сифилитическую розеолу, для чего применяют ряд лабораторных методов. Для скрининговой диагностики используется РИФ, а при сомнительных результатах исследование дополняют реакцией Вассермана (РСК) и реакцией иммобилизации бледных трепонем.
Лечение розового лишая у ребенка
Лечение начинается с адекватных гигиенических мер, модификации диеты и образа жизни. Чтобы не провоцировать новые высыпания, необходимо максимально ограничить травматизацию кожи. Поэтому врачи разрешают короткий гигиенический душ 1 раз в день с использованием гипоаллергенного мыла или геля. После купания нельзя растирать тело ребенка полотенцем. Одежда должна быть из натуральных тканей, не вызывающих потливость и раздражения.
Поскольку розовый лишай может быть связан с аллергизацией организма, лечение дополняют гипоаллергенной диетой. Из рациона исключают мед, цитрусовые, орехи и другим продукты, которые чаще всего приводят к сенсибилизации ребенка. Детям запрещают загорать и длительное время находится на солнце. Поскольку кремы с SPF могут вызвать дополнительное раздражение кожи, их не применяют; если лишай возник летом, то воздерживаются от длительных прогулок на открытом солнце.
Зачастую заболевание не требует медикаментозных мероприятий, самостоятельно разрешается спустя 1-1,5 месяца. Медикаментозное лечение требуется при интенсивных субъективных симптомах лишая или в случае обширного поражения кожного покрова. Для терапии болезни Жибера детям назначают препараты из нескольких фармакологических групп:
- Кортикостероиды. Лечение дискомфорта и зуда, связанных с дерматозом, проводится с помощью кремов и мазей с топическими противовоспалительными гормонами. Детям наносят невсасывающиеся составы с минимальной концентрацией глюкокортикоидов.
- Антигистаминные средства. Таблетированные лекарства рекомендованы при сильном отеке кожи и мучительном зуде, который не купируется местными средствами. Обычно используют современные медикаменты 2-3 поколения, которые хорошо переносятся ребенком и не вызывают сонливости.
- Гипосенсибилизирующие препараты. В детской дерматологии вводят тиосульфат натрия в виде перорального раствора или внутривенных инъекций. Он обладает высокой способностью к детоксикации, эффективен для купирования активного иммунного воспалительного процесса.
- Антибиотики. Противомикробное лечение назначается по строгим показаниям, если у ребенка диагностированы хронические очаги инфекции (тонзиллит, риносинусит, холецистит). Подбор терапии осуществляют эмпирическим путем, в основном применяют макролиды и пенициллины.
Прогноз и профилактика
У большинства детей выздоровление занимает 1-2 месяца, а своевременно начатое лечение ускоряет этот процесс. Осложнения при розовом лишае отмечаются редко, они не опасны для жизни, поэтому прогноз для всех вариантов течения розового лишая благоприятный. Учитывая неясные этиопатогенетические особенности питириаза, меры специфической профилактики не разработаны. Рекомендуются предупреждение вирусных болезней и санация хронических очагов инфекции.
1. Способ дифференциальной диагностики микроспории гладкой кожи и розового лишая Жибера у детей/ М.А. Уфимцева// РМЖ. — 2018.
2. Лишай розовый Жибера. Клинические рекомендации Российского общества дерматовенерологов и косметологов. — 2016.
3. Дифференциальная диагностика инфекционных экзантем у детей/ Д.Ю. Овсянников// Детские инфекции. — 2015.
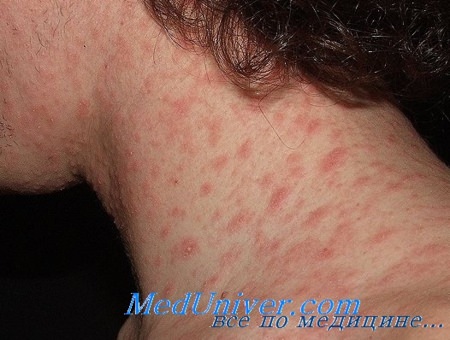
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Статьи по лечению волос
Проблема чрезмерной чувствительности кожи головы достаточно распространена. Дискомфорт, болевые ощущения люди испытывают во время расчесывания, вытирания головы после душа, а в некоторых случаях – даже после простых прикосновений.
Статистика показывает, что с подобной ситуацией сталкиваются разные пациенты, несмотря на пол, возраст или образ жизни. Жалобы от них звучат примерно одинаково. Часто такие симптомы списывают на неправильно выбранную расческу или переохлаждение, поэтому человек может игнорировать обращение к специалисту, перенося заболевание «на ногах». Однако возникновение шелушения, перхоти, жжения и зуда, сыпи могут указывать на более серьезные патологии, которые требуют соответствующего лечения.
Подробно расскажем, чем может быть вызвана такая проблема и как ее можно решить.
Почему болит кожа головы?
Почему может казаться, будто на голове болят волосы, ощущаться чесотка, ломота, шелушение? Эти вопросы не всегда могут быть корректными, ведь, например, сами волосы болеть не могут, однако их регулярно задают врачам-трихологам.
Итак, почему может болеть кожа головы:
- Некачественный шампунь или краска для волос. В таком случае проблема возникает одновременно из-за высокой чувствительности кожи головы и воздействия на нее агрессивных химических компонентов шампуней, красок для волос или любых других средств для ухода за волосами. Они как бы смывают защитный слой и нарушают нормальную микрофлору, что неизбежно влияет на кожу и сальные железы. Поэтому крайне важно подбирать качественные средства по уходу за волосами, обращая внимание на состав.
- Контактный дерматит – это реакция на различные компоненты и вещества, которые могут как входить в состав средств по уходу за волосами, так и находиться в окружающей среде. Возникновение воспалений, сыпи, гнойников и расчесов, а также небольших язвочек указывает на подобную проблему. Как правило, пациенты с контактным дерматитом страдают от того, что у них болит кожа головы, отмечается пересыхание и шелушение.
- Бактериальная инфекция – импетиго или фолликулит – может спровоцировать гнойные воспаления кожи и фолликулов волос, возникновение боли.
- Кожная грибковая инфекция — при такой проблеме появляются пятна, ощущаются боль, зуд и жжение, могут выпадать волосы. Может болеть лишь конкретный участок кожи головы при нажатии.
- Псориаз – патология, характерными признаками которой является специфическая сыпь, а также появление трещин и корочек на коже головы, пятен. Отмечается повреждение эпидермиса не только на волосистой части головы, но и локтях, ладонях и прочих частях тела.
- Гемотерапия может спровоцировать такой эффект в качестве побочной реакции организма на процедуры. Могут ощущаться стянутость кожи, заметное выпадение волос.
- Себорейный дерматит – вследствие развития такой патологии на коже головы может появиться шелушение, корочки, а следом и расчесы. Работа сальных желез сильно нарушена, часто появляется перхоть, и волосы начинают выпадать. Само по себе заболевание считается достаточно «болезненным» – особенно на начальном этапе, когда эпидермис только начинает воспаляться.
- Излишнее напряжение мышц, которые «поднимают» волос, может быть связано с продолжительными и сильными стрессами, головной болью разного характера, недостатком витаминов и микроэлементов в организме, а также переохлаждением. Как правило, пациенты испытывают боль во время расчесывания.
- Жирность кожи головы. Вследствие этого возможно развитие воспалительного процесса с возникновением прыщей и акне. Причиной болезненности при прикосновении может быть и слишком сухая кожа – чаще всего такая проблема возникает после того, как было проведено неудачное лечение для устранения ее жирности.
- Педикулез – заражение вшами. Из-за жизнедеятельности этих паразитов поверхность кожи раздражается и воспаляется, появляются гнойные ранки, начинает ощущаться зуд и болит кожа головы.
- Различные эмоционально-психологические причины – это перепады настроения, стрессовые состояния, которые беспокоят человека в течение долгого времени. Депрессии и прочие подобные проблемы провоцируют спазм сосудов.
- Переохлаждение существенно влияет на сосуды и волосяные фолликулы: оно может спровоцировать не только простуду, но и невралгии и другие более опасные заболевания.
- Естественной причиной ощущения боли в области кожи головы, у корней волос могут быть различные травмы. Если пациент испытывает боль на макушке, у виска или затылка, ему стоит вспомнить – возможно, он случайно ударялся этим местом. Сразу в момент травмы боль может быть незаметна, но даже небольшая гематома может провоцировать достаточно сильную боль, причем в течение долгого времени.
Еще одним ответом на вопрос, почему болит кожа головы у корней и выпадают волосы, может быть неправильно выполненная прическа – одна из тех, которые сегодня в моде. Так, волосы могут быть слишком затянуты. Возможно наращивание, из-за чего волосам и коже головы просто тяжело носить на себе дополнительный «груз». Систематическое ношение такой прически может провоцировать развитие механической формы алопеции. Она часто бывает профессиональной – например, у балерин, танцовщиц, гимнасток. Также спровоцировать дискомфорт могут неудобная шапка, резкие перепады температур и наследственность.
Методы диагностики
В большинстве случаев лечение боли в области кожи головы в домашних условиях провести сложно. Все дело в том, что подобный симптом может быть вызван абсолютно разными состояниями, поэтому важен индивидуальный подход. Что делать? Стоит обратиться к врачу, который проведет осмотр с помощью специального оборудования, исследует соскобы. Кроме этого, могут потребоваться общий и биохимический анализы крови. Полученные результаты помогают врачу подобрать максимально эффективную тактику лечения.
![]()
Лечение
На основании осмотра и результатов анализов врач назначит схему терапии. Она может предполагать использование таких средств:
- противогрибковые препараты;
- противовоспалительные средства;
- лекарства, применяемые при педикулезе;
- корректировка рациона – стоит отдавать предпочтение продуктам, в которых содержится большое количество витаминов, и минимизировать жирную, соленую пищу;
- отказаться от любых косметических средств, которые могут спровоцировать аллергию или раздражение у корней волос.
В клинике RTH есть все необходимое для точной, быстрой и комфортной диагностики, а также лечения любой причины боли кожи головы. Эффективность терапии напрямую зависит от того, какой диагноз был поставлен врачом, а также соблюдения пациентом рекомендаций специалиста. Опытные доктора подберут такой комплекс процедур и препаратов, которые помогут быстро забыть о дискомфорте.
Профилактика
В редких случаях боль в области кожи головы связана с наследственностью или хроническими патологиями, но в большинстве случаев проблема носит приобретенный характер. Предотвратить появление дискомфорта можно, если соблюдать рекомендации специалистов:
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной Алевтины Алексеевны, педиатра со стажем в 6 лет.
Над статьей доктора Похлебкиной Алевтины Алексеевны работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.

Заболевание широко распространено и часто носит хронический, но доброкачественный характер. Эксфолиативный кератолиз чаще встречается у детей и подростков, реже у взрослых. Нередко его ошибочно принимают за псориаз, экзему или хронический контактный дерматит. У людей с повышенной потливостью рук состояние ухудшается в тёплую погоду и может быть связано с гипергидрозом — усиленным потоотделением [1] .
Ранее эксфолиативный кератолиз называли дисгидротической экземой , и считалось, что заболевание вызвано нарушением работы потовых желёз. Эта связь уже опровергнута, но термин "дисгидротическая экзема" всё ещё используется [2] .
Дисгидротическая экзема, также называемая помфоликсом, может предшествовать эксфолиативному кератолизу. При этом состоянии на пальцах рук, ног, ладонях и подошвах образуются волдыри, наполненные жидкостью, и возникает сильный зуд [2] . Причина дисгидротической экземы неизвестна, но, вероятно, на развитие заболевания влияет множество факторов. В большинстве случаев причину и предрасполагающий фактор выделить невозможно [17] .
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
- трение и контакт с водой[3][6];
- мыло, моющие средства и растворители: химические вещества, содержащиеся в них, могут привести к появлению трещин и пузырей на руках;
- аллергия: продукты питания, загрязнение воздуха и другие вещества могут спровоцировать появление аллергии на коже;
- стресс: может не только вызвать, но и усугубить течение болезни;
- жаркий климат: при тёплой погоде потоотделение усиливается, что может привести к шелушению кожи;
- воздействие солёной воды;
- сухость кожи.
Эксфолиативный кератолиз не связан с дефицитом какого-либо витамина . Встречаются семейные случаи заболевания, однако генетическая роль в развитии эксфолиативного кератолиза изучена недостаточно [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эксфолиативного кератолиза
Эксфолиативный кератолиз часто протекает без выраженных симптомов и проявляется незначительным поражением кожи ладонно-подошвенной области [5] . Отшелушиванию кожи предшествует появление наполненных воздухом пузырей, которые никогда не бывают заполнены жидкостью [3] . В некоторых случаях заболевание начинается только с очагового шелушения кожи, без образования пузырей.
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.

Участки слущенного эпителия теряют защитную функцию, становятся красными, сухими и покрываются трещинками. Шелушению может предшествовать небольшой зуд или жжение, в некоторых случаях область слущенного эпителия становится болезненной [3] .
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Также в эпидермисе содержатся корнеодесмосомы — белковые структуры, которые соединяют кератиноциты в сеть. В верхнем роговом слое кожи количество таких структур обычно уменьшается. Это нормальный физиологический процесс. Он называется десквамацией. Благодаря нему клетки кожи отшелушиваются, при этом поддерживается постоянная толщина рогового слоя [8] .

Исследование 24 пациентов с эксфолиативным кератолизом показало, что заболевание может возникать из-за дисбаланса активности ферментов, участвующих в процессе десквамации, особенно на коже ладоней [3] .
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к "другим эксфолиативным состояниям".
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые "медовые корочки". При этом может возникать зуд.

Диагностика эксфолиативного кератолиза
Диагноз "эксфолиативный кератолиз" ставится на основании данных клинического обследования и сбора анамнеза [15] . Некоторые пациенты отмечают, что состояние усугубляется после воздействия химических или физических раздражителей, таких как вода, мыло и моющие средства. Другие ассоциируют шелушение кожи с повышенным потоотделением.
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Патч-тесты , оценивающие потенциальную контактную аллергию , при эксфолиативном кератолизе отрицательны.
Дифференциальную диагностику проводят со следующими заболеваниями:
- различные формы дерматита рук, включая контактный дерматит, — для него характерен зуд, воздействие провоцирующих факторов в анамнезе, положительный ответ на гормональные мази;
- дисгидроз — сопровождается зудом, появлением трещин и везикул, наполненных жидкостью; — бляшки с чёткими границами бордово-красного цвета, выступающие над поверхностью кожи;
- дерматофития рук — изменение ногтей на руках и ногах, положительный ответ на противогрибковые препараты, не всегда симметричное поражение;
- простой буллёзный эпидермолиз — пузыри на разных участках кожи младенцев, возникающие после трения;
- ограниченный ладонный гипокератоз — редкое состояние, характеризуется центральной розовой областью с тонкой кожей на ладонях или подошвах стопы, по краям резкий переход к нормальной коже;
- пальмоплантарная кератодерма — возникает на коже стоп и кистей, характеризуется выраженным утолщением кожи [11] ;
- синдром акрального шелушения кожи — генетическое заболевание с пожизненным отслаиванием кожи.
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Активное увлажнение кожи — важный, безопасный и эффективный метод лечения [10] . Наиболее подходящим способом для большинства пациентов являются кератолитические кремы, содержащие мочевину, молочную кислоту, лактат аммония или салициловую кислоту. Кремы с мочевиной увлажняют кожу и предотвращают её сухость. Кремы могут содержать мочевину 20 % или 40 %, 12 % лактата аммония, 6 % салициловой кислоты и 12 % молочной кислоты. Любой из них применяют до двух раз в день.

Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
В некоторых исследованиях упоминается использование фотохимиотерапии с псораленом и ультрафиолетовым светом (PUVA), но только при тяжёлых случаях, так как риски этой терапии превышают пользу [9] .
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Возможные побочные эффекты PUVA-терапии: покраснение кожи вплоть образования пузырей, зуд; к редкими побочными эффектам относятся головная боль, головокружение, учащённое сердцебиение и слабость [4] .
Также в литературе встречаются данные о лечении эксфолиативного кератолиза ацитретином [7] [14] . Но для рутинного применения ацитретина в качестве лечения кератолиза информации пока недостаточно. Ацитретин — это производное витамина А, которым лечат псориаз.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Иногда кератолиз приобретает хронический характер и длится много лет подряд. В таком случае заболевание трудно поддаётся лечению. С возрастом эксфолиативный кератолиз возникает реже [2] .
Меры профилактики:
- избегать веществ, которые способствуют шелушению, например растворителей, антибактериального мыла и некоторых тканей;
- соблюдать гигиену рук и ног с частой стрижкой ногтей — это поможет избежать вторичного инфицирования;
- использовать перчатки при контакте с химическими веществами;
- наносить увлажняющие кремы для рук, особенно полезны кремы, содержащие мочевину, молочную кислоту или силикон.

Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.
Читайте также:


