Мозоль стержневая при диабете
Обновлено: 18.04.2024
Стержневая мозоль - это один из подвидов сухой мозоли с подкожным стержнем. С этим недугом могут столкнутся как мужчины так и женщины. Мозоль растёт и развивается на участках кожи которые часто подвержены давлению и трению, как ороговевший слой защитной кожи. И это не просто косметологическая проблема, а то на что стоит обратить внимание, поскольку при появлении стержневой мозоли обувь становиться не такой комфортной и все тяжелее держать привычную походку без ноющей боли.
Первые признаки стержневой мозоли
Появление стержневой мозоли вызывает частое механическое воздействие на один и тот же участок кожи. Во время натирания клетки верхнего слоя кожи (эпидермиса) отмирают, а из за частого контакта они не успевают отшелушиваться и образуются в выпуклость над уровнем кожи аккуратной округлой формы не прерывая кожный рисунок. Размеры стержневой мозоли зависят от того как часто поддается натиранию обувью одно и то же место. При появлении стержня мозоль может уменьшить свои размеры, но это не значит, что всё пройдёт само собой, просто стержень начал прорастать вглубь поверхностных тканей, тем самым стягивая кожу вокруг. Стержень может достать как до нижних слоев кожи, так и прорасти при запущенной стадии до кости , в таком случае боль становиться невыносимой. Такой подвид мозолей не стоит пускать на самотёк, так как это чревато дальнейшими проблемами для стоп и организма в целом. Такие виды мозолей, чаще всего, появляются в межпальцевых промежутках и на стопах.
Узнать стержневую мозоль легко даже на первых стадиях проявления. Есть ряд признаков, которые вам помогут в этом, а именно:
- затвердение небольшого участка кожи;
- небольшой воспалившийся бугорок;
- изменения цвета эпидермиса на желтый или желтовато-серый.
Появления стержня в мозолевом отростке также легко заметить, по углублении на верхушке кожного образования и отчетливо видимой шляпки черноватого цвета. При небольшом нажатии на стержень будет ощущаться колющая боль, так как он будет впиваться в мягкие ткани нижних слоев кожи. Не нужно самостоятельно пытаться его достать, иначе вы рискуете лечить не только данный подвид мозоля, а еще и какую-то инфекционную болезнь.
Почему появляется стержневая мозоль
Есть ряд факторов которые способствуют развитию стержневых мозолей и способствуют прорастание его вглубь кожи :
- грибок ногтей ног и стоп;
- хронические заболевания которые повлияли на походку и стопу человека (ДЦП, диабет, а именно диабетическая стопа, Паркинсон);
- проблемы с лишним весом;
- частая ходьба босиком;
- артрит, артроз (болезни связаны с суставами);
- шпоры на пятках;
- грубые швы на носках или колготках;
- неудобная обувь с тонким носком, узкой подошвой и на шпильках.
Немало важный фактор появления стержня - это застарелые сухие мозоли, которые не были вылечены до конца. Сухой мозоль при некачественном лечении может способствовать появлению в нем стержня.
Мозоль стержневая - современные методы удаления
В зависимости от того на какой стадии стержневая мозоль и размера самого стержня применяют разные способы удаления. Не так давно такие процедуры проводили только с помощью хирургического вмешательства, что влекло за собой ряд негативных последствий, таких как: кровотечение, долгий срок затягивания раны и большой рубец. К счастью на сегодняшний день существуют более современные и безболезненные методы лечения, такие как :
- Аппаратный педикюр (безболезненное выпиливание алмазными и керамическими фрезами ороговевшей кожи );
- Способ лазерной терапии (точечное нагревание мозоля в следствии которого происходит процесс выжигания);
- Криодеструкция (удаление мозоли с помощью замораживания жидким азотом);
- Электрокоагуляция (удаление мозоли методом прижигания током);
- Радиоволновая терапия (принцип микроволновой печи для мозоля);
Все эти виды лечения имеют ряд противопоказаний, и не всем подойдут. Существует еще один метод на который хотелось бы обратить ваше внимание - препаратный, он абсолютно безболезненный и к нему отсутствуют какие-либо противопоказания, и что еще немаловажно он подходит под любой тип организма. Суть данной процедуры заключается в том, что на стержневой мозоль наносится препарат (кератолик), который воздействует на него так, что впоследствии тот становиться мягким и податливым. Далее с помощью специального инструмента врач подолог удаляет его без какого-то вреда для пациента.
Советы подолога
- Вовремя лечить новоявленные мокрые мозоли, чтобы те не успели засохнуть, а в последствии в них не появился стержень;
- Ношение удобной и подходящей по размеру обуви, но не с тонкой подошвой. Свести к минимуму ношение обуви с шпильками;
- .Ношение носков и колгот без грубых швов из натуральных тканей;
- Для тех у кого повышенная потливость ног, обязательно пользоваться антиперспирантом для ног;
- Личная гигиена;
- Воздержаться от использования чужой обуви;
- Следить за своим весом и пользоваться ортопедической стелькой.
Если задуматься, то чтобы избежать неприятных последствий стержневого мозоля требуется не так уж много. Поддержание правильной гигиены ног и удобная обувь, уменьшить время нахождения босиком, приобретая новую обувь не стоит сразу нагружать ногу, а постепенно дать ей привыкнуть к вашей обновке. Если следовать этим рекомендациям - ваши ноги всегда будут в порядке как визуально так и физически.
Не редкий случай, что мозоль стержневая имеет сходство с бородавкой, и при неправильном диагнозе лечение будет неверным. Для того чтобы не допустить такую ошибку существует ряд отличий, по которым можно отличить этот подвид мозоли от бородавки:
- Физическое прикосновение или пальпация, если нажать на мозоль сбоку, то никаких болей не будет, а при нажатии на бородавку чувствуется ноющая боль;
- Осмотр краев, бородавка выглядит более рвано и не менее аккуратной нежели стержневой мозоль;
- Рисунок верхнего слоя кожи (эпидермиса), если на выпуклости он продолжается, то это бородавка, а если огибает выпуклость на ноге, тогда это мозоль;
- Капилляры и сосуды, при появлении бородавки туда и прорастают кровеносные сосуды, которые при небольшой нагрузке могут лопнуть и кровоточить, стержневая мозоль не кровоточить при ее травмировании.
Если Вы приняли решение избавиться от мозолей, необходима обязательная предварительная консультация подолога для того, чтобы убедиться в том, что это именно мозоль, а не бородавка, которая, в отличие от мозолей, состоит из живой ткани, и любое повреждение ее крайне не желательно.
Записывайтесь на прием к нашим подологам, чтобы вернуть красоту и здоровье ног без боли и существенных затрат. Воспользуйтесь опцией «Обратный звонок» на сайте. Наши менеджеры свяжутся с Вами, чтобы обсудить время и дату визита в наш Центр или же за контактным номером телефона, что есть на сайте.
Почему диабетикам нужно внимательно относиться к мозолям?
Мозоль на подошве стопы, пальцах или в межпальцевых пространствах между ними представляет собой участок плотной, огрубевшей кожи, возникший в результате длительного трения или давления.
Образование мозоли является своего рода защитной реакцией для того, чтобы уберечь кожу от дальнейшего повреждения.
При диабете возникновение мозолей на стопе сопровождается повышенным риском образования диабетической (трофической) язвы. Этому способствует нарушение обмена веществ, сниженный иммунитет и долгое заживление любых повреждений.
У диабетиков мозоли часто инфицируются, а длительное незаживание раны вместе с нарушениями чувствительности вызывает дискомфорт и постоянную боль. Обращение к подологу еще на стадии формирования сухой мозоли при диабете просто необходимо для предотвращения осложнений, устранения проблемы и повышения качества жизни.
У пациентов с сахарным диабетом снижена чувствительность нижних конечностей. Из-за ношения неудобной обуви в местах наибольшего трения образуются сначала очаги гиперкератоза, далее процесс усугубляется. Диабетики боли не чувствуют из-за сниженной чувствительности и обращаются к специалистам, как правило, уже в запущенной стадии.
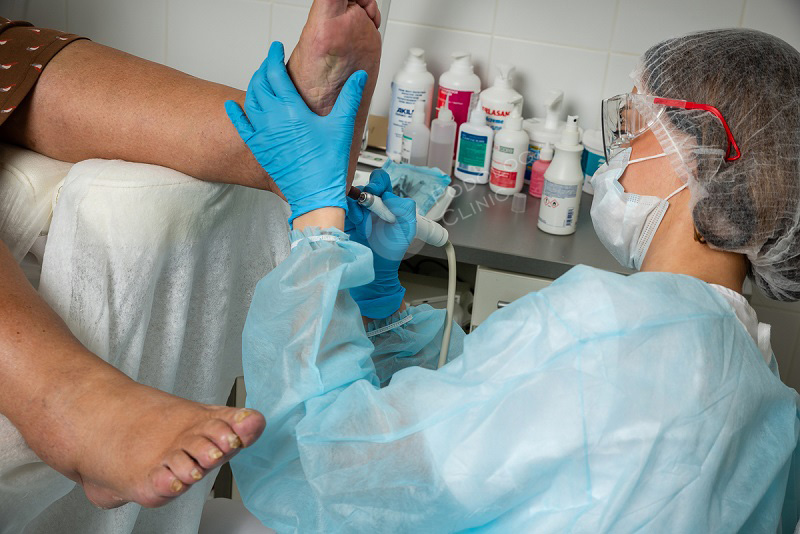
Лечение мозолей при диабете в Клинике Подологии
Самое главное с чего начинать лечение – это коррекция уровня глюкозы крови под контролем эндокринолога.
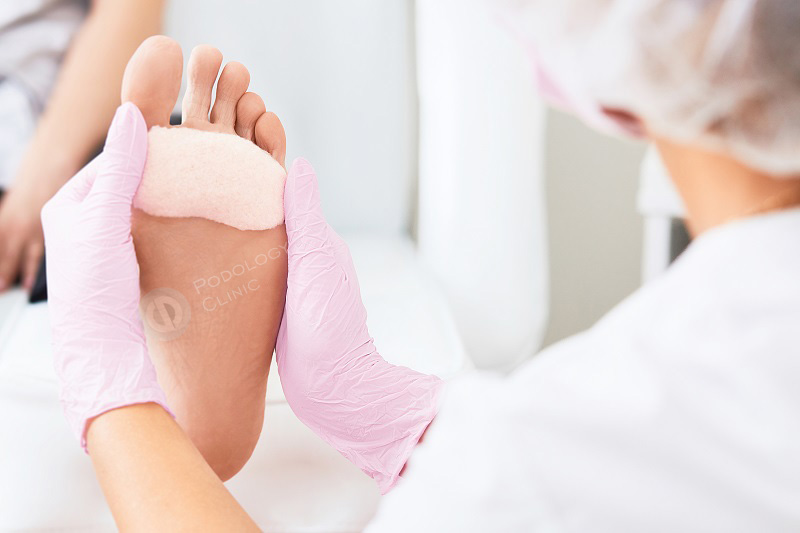
В клинике Подологии для лечения мозолей используют следующие методики:
- Консервативная терапия. В комплекс консервативного лечения входят кремы и мази, смягчающие кожу стопы, защитные пластыри, разгрузочные повязки.
- Обязательно проводится удаление мозоли – при сухом наросте это абсолютно безболезненная и бескровная процедура, так как эти ткани не имеют нервных окончаний и сосудов. Но для того, чтобы не повредить здоровые ткани и не допустить кровотечения, требуется определенный опыт и профессионализм. Поэтому распаривать и удалять мозоль в домашних условиях, особенно при сахарном диабете, категорически не рекомендуется. При несоблюдении правил асептики и антисептики можно своими руками создать входные ворота для инфекции.
В качестве завершающего пункта лечения специалист наносит на кожу подологические средства, обладающие противовоспалительным и антибактериальным эффектом. Пациент получает подробные рекомендации по уходу за кожей стопы, соблюдение которых предостерегает его от повторного появления сухих мозолей при сахарном диабете.
Рекомендуется приобрести ортопедические стельки и ортезы, изготовленные по индивидуальным параметрам. При этом учитываются все анатомические особенности стопы, обувь становится удобной и не вызывает какого-либо дискомфорта при ношении.
Также необходимо отказаться от тесной и узкой обуви, которая является главной причиной возникновения мозолей. При диабете важно держать под контролем уровень сахара крови, следить за своим питанием: это помогает сохранить иммунную защиту организма и избежать других грозных последствий данной патологии.
Фото до и после лечения
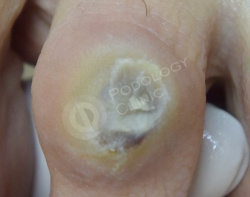
Пациентка 63 лет обратилась в клинику с жалобами на болезненное образование на коже 4-го пальца левой стопы в области дистальной фаланги. В анамнезе сахарный диабет II типа.

Врачами клиники выставлен диагноз - мягкая мозоль с выраженным воспалительным процессом и гнойным отделяемым.

Выполнена обработка раневой поверхности. Экссудат эвакуирован. Даны рекомендации на дом.

Через 3 недели после обработки раневой дефект купирован. Воспаление, болевой синдром отсутствуют. Лечение завершено.
Пациентка 72 лет. Обратилась в клинику с жалобами на омозоленность 3го пальца левой стопы, болезненность при ходьбе после самостоятельной обработки дома. У пациента диабет более 17 лет.

Наблюдается открытая раневая поверхность, воспалительный процесс с отеком, гиперемия, присутствует гнойное отделяемое.

После обработки раны пациентке даны рекомендации на дом по наружному лечению и назначена антибиотикотерапия.

Спустя 4 недели после первичного обращения. Отмечается выраженная положительная динамика. Раневой дефект эпителизировался на 90%.

Признаки воспаления, гиперемия, отек уменьшены, субъективные ощущения купированы полностью.
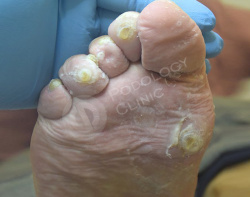
Пациент 86 лет обратился в клинику с жалобами на болезненные образования на коже стоп и пальцев. Беспокоят около 3 лет.
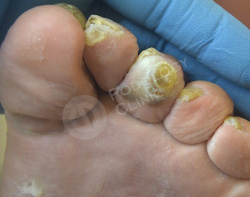
Известно, что пациент наблюдается у эндокринолога по поводу сахарного диабета. Врачами клиники выставлен диагноз - стержневые мозоли, натоптыши.
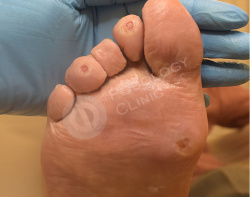
Выполнен аппаратный медицинский педикюр с акцентом на удаление гиперкератоза. Даны рекомендации на дом по профилактике образования мозолей.
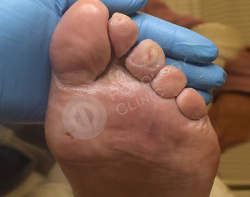
Кожный рисунок восстановлен, гиперкератоз в областях избыточного давления нормальной толщины.
Пациентка 55 лет. В анамнезе сахарный диабет 2 типа. Жалобы на острую боль в области второго межфалангового сустава, тыльная поверхность 3 пальца левой стопы.

Назначено удаление мозоли, изготовление индивидуального ортоза.

После обработки проводится антибактериальная фототерапия системой PACT.

Через 2 недели на повторном приеме наблюдается положительная динамика, раневой дефект купирован, боль отсутствует, отек отсутствует.

Изготовление индивидуального ортоза для защиты и выпрямления пальцев стоп во избежание рецидивов.
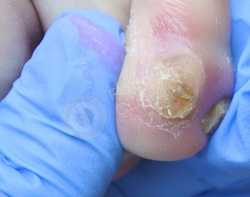
Болезненное образование на коже 4-го пальца левой стопы с медиальной стороны беспокоит 60-летнюю пациентку в течение 2 месяцев. Известно, что с детства пациентка страдает сахарным диабетом I-типа.
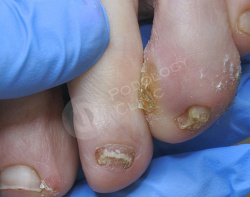
Самостоятельно прикладывала пластырь для мозолей (Салипод), от которого не было эффекта.
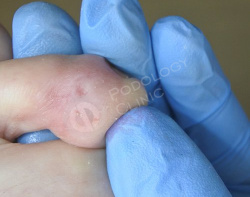
Подологом произведена обработка мозоли с удалением ее стержня. Рекомендовано ношение межпальцевого корректора.
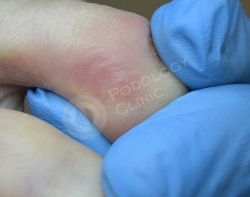
На контрольном осмотре через месяц мозоль регрессировала, формируется нежная здоровая кожа. Пациентка соблюдает все рекомендации.
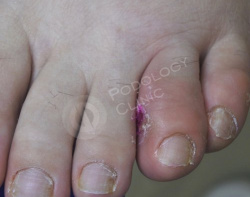
Пациентка 43 лет обратилась с жалобами на болезненную мозоль 4-го пальца левой стопы. Наблюдается гиперемия, отек, острая боль при пальпации.
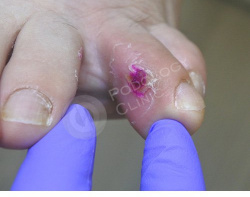
Образование беспокоит около 1,5 месяцев. У пациентки в анамнезе сахарный диабет.
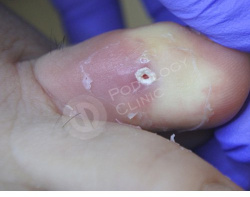
Врачами клиники проведена обработка мозоли, наложена антибактериальная подсушивающая мазь. Назначена антибиотикотерапия.
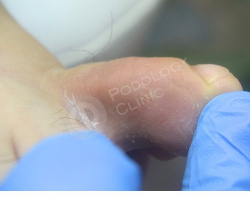
Через 1 месяц наблюдается положительная динамика, раневой дефект полностью купирован. Воспаление, гиперемия, отек и боль отсутсвуют.
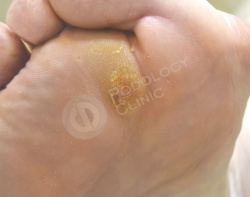
В результате поперечного плоскостопия и давления просевшей головки 2-ой плюсневой кости на коже стопы у пациентки 70 лет, страдающей сахарным диабетом, сформировалось болезненное плотное гиперкератическое образование.
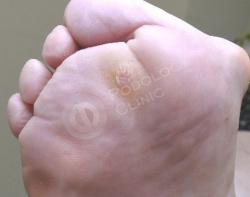
Врачами клиники была проведена дерматоскопия образования, выставлен диагноз - натоптыш. Выполнена обработка у подолога.
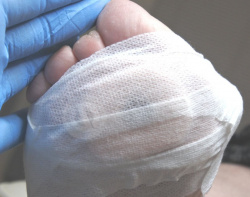
Для разгрузки участка кожи с избыточным давлением на плюсне была наложена разгрузочная повязка. Рекомендована консультация ортопеда, изготовление и ношение индивидуальных ортопедических стелек.
Пациент 50 лет. Диабет II типа с 2002 года. Обратился с жалобами на пульсирующую боль на внутренней поверхности 5-го пальца правой стопы более двух недель. Около 1,5 месяцев назад в этом месте образовался межпальцевой мозоль.

Наблюдается воспалительфный процесс с гноем и язвой. Проведено удаление мозоля и противомикробная фотодезинфекция системой ПАКТ. В дальнейшем рана будет подвергаться перевязке через 1 день.

Спустя 4 месяца после первичного приёма. На фото признаков мозоли нет, ткань сформировалась полностью. Пациенту даны рекомендации по профилактике образования мозолей.
Пациентка 75 лет, страдающая сахарным диабетом, обратилась в клинику с жалобами на болезненную мозоль с образованием гематомы в области 1-го межпальцевого пространства на 2-ом пальце правой стопы. Беспокоит длительно.

Врачами клиники проведена обработка мозоли. Наложена антибактериальная подсушивающая мазь. Назначена антибиотикотерапия.

Через 2 месяца на месте удаленной мозоли раненого дефекта нет. Сформировался участок гиперкератоза нормальной толщины в зоне избыточного давления без стрежневой мозоли. Пациентке даны рекомендации на дом, направленные на профилактику рецидива.
Диабетическая стопа - это трофическое заболевание встречается у людей с сахарным диабетом. Во время этого заболевания нарушается обмен веществ из-за чего страдают сосуды и нервные окончания. Первые страдают сосуды и нервные окончания ваших стоп. Изначально признаки диабетической стопы не сильно заметны, поэтому никто не спешит идти на консультацию к врачу. Если вдруг вы столкнулись с тем, что ваши стопы подверглись этому заболеванию, а ваш иммунитет это допустил, тогда стоит прочесть статью до конца и по итогу выбрать для себя самый удобный метод лечения. А также стоит помнить, что поход к врачу подологу не нужно откладывать на потом.
Симптомы и виды диабетических стоп
Если у вас обнаружен сахарный диабет, то стоит обращать внимание на следующие симптомы для того, чтобы обезопасить себя в будущем и знать, что с этим делать:
- покраснение и обтекаемость ног;
- судороги икроножных мышц;
- чувство усталости стоп;
- чувство ползания мурашек и легкое покалывание;
- высокая температура тела(сопровождается не глубокими язвами);
- зуд;
- врастание ногтя;
- появление натоптышей, мозолей.
Также существует 6 ступеней развития диабетической стопы (стадии Вагнера), и каждая имеет свои последствия, на которые стоит обращать внимание:
- Нулевая стадия: сухость кожи, начало деформации пальцев;
- Первая стадия сопровождается поверхностными язвами(поражение эпидермиса) и появлением дискомфорта и боли;
- При второй стадии язвы поражают более глубокие слои кожи, а сними нервы и суставы, небольшая отечность, повышенная температура,возможное появление гнойников, изменение цвета стопы;
- Третья стадия - это когда язвы добираются до костей;
- Четвертая стадия сопровождается некрозом(омертвением тканей и нервных окончаний);
- Пятая стадия, и самая нелицеприятная, как на вид, так и на последствия(гангрена).
Синдром развивается последствием заражения нервных окончаний и сосудов конечностей. Есть три вида диабетической стопы:
- Нейропатическая форма - поражает нервные окончания нижних конечностей, в связи с этим идёт трофическая деформация стоп. Признаки: сухость, шелушение кожи, снижение потоотделения, деформация костей, спонтанные переломы, плоскостопие, снижение чувствительности стопы;
- Ишемическая форма - поражение сосудов стоп, нарушается кровообращение. Признаки: выраженный стойкий отек стопы, появление волдырей, появление пигментации кожи, боли в ногах во время ходьбы, быстрая утомляемость ног;
- Смешанная форма - поражение как и сосудов так и нервных окончании. Признаки такой формы болезни могут быть все, что и в двух подвидах.
При наличии симптомов приведенных выше и сахарного диабета в сумме, стоит обращаться всегда на консультацию к врачам подологам. Запущенная стадия диабетической стопы проявляется повышенным отмиранием нервных окончаний и появлению язв и нередко гангрен, что само собой ведёт в ампутации и реже к летальному исходу.
Правила ухода за диабетической стопой
Люди с заболеванием сахарного диабета очень подвержены разного рода недугов, но самое большое количество в процентном соотношении инфекция сопровождающаяся с диабетом - это диабетическая стопа. Для того чтобы не усугублять и без того не приятный диагноз, нужно додерживаться правил ухода. На протяжении всего времени заболевания нужно:
- контроль уровня глюкозы, и своевременное обращение к своему врачу;
- не курить;
- контроль холестерина;
- контроль давления;
- отказаться от синтетики на ногах;
- немного свободная обувь;
- гимнастика стоп ;
- хождение минимум 1,5-2 часа в день.
Существуют также обязательные процедуры которые нужно проводить каждый вечер, после окончания тяжелого рабочего дня и небольшого отдыха со снятием груза с ног:
- ежевечерний осмотр стоп, желательно даже в труднодоступных местах, а именно между пальцами;
- ополаскивать ноги теплой водой(температура воды должна быть приятной на ощупь, не в коем случае не должна быть горячей);
- высушивание кожи с помощью личных средств(полотенце), не тереть , а вымакивать и особенно в межпальцевых промежутках;
- стопу каждый вечер смазывать смягчающим кремом;
- промежутки между пальцами обработать водкой;
- при потребности остричь ногти, аккуратно и не под самый корень.
Эти простые правила вам помогут оставаться на своих двоих. А вот , что не нужно не в коем случае делать так это парить ноги (высокие температуры способствуют развитию язв на ногах), ходить босиком, грелки, соляные ванночки и воздерживаться от нахождения ваших ног возле обогревателя и открытого огня.
При появлении на такой стопе мозолей , натоптышей и трещин, нужно идти к специалисту-подологу, а то ведь самолечение ни к чему хорошему не приведет, а только усугубит ситуацию. Синдрому диабетическая стопа подвержены все без исключения люди с болезнью сахарного диабета, но есть особенная группа риска среди таких людей:
- с болезнями кровеносных сосудов;
- с нарушением зрения;
- которые часто употребляют алкоголь;
- курящие;
- повышенным давлением;
- повышенным холестерином в крови;
- гипертонией(высокое артериальное давление);
- осложнениями сахарного диабета.
Таким людям с сахарным диабетом советуется относится к своим ногам с ответственностью и уделять им особое внимание.
Методы лечения
Несколько методов лечения этого недуга, о которых хотелось бы рассказать, а именно: консервативная , антибактериальная и оперативная терапии, подробнее о них:
- 1.Консервативная терапия включает в себя ряд процедур которые по большей мере вы можете проводить самостоятельно(после консультации врача): контроль давления, холестерина и глюкозы, уход за стопой и ее разгрузка, а также лечение язв на местном уровне антисептиками и антибактериальными препаратами, улучшением кровотока.
- 2.Антибактериальная терапия - это такой вид терапии при каком на разную степень зараженности назначают разные виды антибактериальных препаратов.
- 3.Оперативная терапия - это такой вид терапии, при котором методом хирургического вмешательства будут восстанавливать кровоток и ампутация.
Прогресс не стоит на месте и в этой отрасли медицины находятся новые методы по лечению и уходу за диабетической стопой. Виды терапий менее вредны и не так опасны для организма:
- Экстракорпоральная ударно-волновая терапии;
- Факторами роста;
- Лечение с помощью стволовых клеток;
- Метод плазменной струи;
- Био-механический метод;
Если вы вдруг поранили такую стопу, то не в коем случае не рекомендуется использовать такие препараты как йод, зеленка и марганцовка. В таких случаях помогает, только хлоргексидин и налаживание стерильного бинта.
А также специалисты по уходу за диабетической стопой в Украино-Израильском центре современной подологии Goltsberg. Наш центр подологии предлагает комплексный уход за диабетической стопой с использованием самого современного немецкого оборудования. Специальные зарубежные препараты, которые рекомендованы к применению для больных на сахарный диабет.

Современное оборудование
Аппараты экспертного класса

Быстрое восстановление
Здоровая кожа без боли

Получите бесплатную консультацию врача
Методы лечения стержневой мозоли

Лечение стержневой мозоли
После осмотра врач может рекомендовать консервативный метод лечения стержневой мозоли. Для этого используются различные мази, растворы с кератолитическим эффектом. Но такой способ терапии может занять несколько дней. Его можно применять при небольшой глубине стержня. Если образование на стопе удалить не полностью, есть вероятность, что оно возобновит свой рост.

Механическое удаление мозоли
Стержневую мозоль можно удалить механическим путем, использя спецциальную шлифовку. Это безопасный метод лечения, но иногда во время шлифования из-за локального разогрева тканей появляются неприятные ощущения. Поэтому лучше прибегать к более современным способам лечения.
Удаление мозоли лазером
Мы предалгаем удаление стержневой мозоли при помощи лазера. Это безопасный и безболезненный метод, который практически не имеет противопоказаний. ЛАзерный луч аккуратно воздействует тольок на патологические ткани, вызывая их коагуляцию и выпаривание. После удаления стержневой мозоли лазером пациент может покинуть клинику самостоятельно. Продолжительность процедуры 20-30 минут.
Онлайн консультация
Стержневая мозоль
Стержневая мозоль – это кожное образование, которое появляется в результате развития локального гиперкератоза. Чаще всего стрежневая мозоль формируется на подошвенной стороне стопы, реже – на пальцах ног или рук. Лечение мозоли можно провести в домашних условиях, но оно не гарантирует полного избавления от стержня и часто приводит к осложнениям.
Причины стержневой мозоли на ноге
Процессы ороговения могут усиливаться под влиянием различных типов инфекции. Для стоп характерны грибковые поражения или заражения дерматропными типами вируса папилломы человека.
Для формирования стрежневой мозоли необходимо влияние следующих факторов:
- неудобная обувь – слишком тесная колодка или большой размер, из-за чего стопа постоянно скользит, отсутствие дышащих материалов;
- обувь на каблуке – при постоянном использовании неправильно распределяется нагрузка на стопу, в области плюсны и пальцев появляется стержневая мозоль;
- обувь на плоской подошве – также создает неправильное положение стопы, нагрузка усиливается на пятку, что может привести к стрежневым мозолям в этой области;
- инородное тело – мелкая заноза которая проникла в поверхностный слой кожи отграничивается от остальных тканей за счет гиперкератоза, поэтому при хождении босиком риск развития стержневой мозоли возрастает.
Сухая мозоль также может перерасти в стрежневую, если отсутствует лечение. При постоянном механическом давлении ороговевшая кожа не слущивается, а начинает врастать внутрь, формируя жесткий стрежень.
Как распознать стержневую мозоль
Патологический гиперкератоз учащается с возрастом. У пожилых людей стрежневая мозоль возникает чаще. Факторами риска являются нарушения сосудистого тонуса, варикозное расширение вен, сахарный диабет, ожирение и лимфостаз. При сопутствующем грибковом поражении стоп стержневая мозоль встречается чаще.
У молодых людей и подростков стрежневую мозоль необходимо дифференцировать от подошвенной бородавки. Внешние симптомы приблизительно схожи. Для стержневой мозоли характерно появление утолщенного участка кожи. Чаще он располагается в области пятки, плюсны, может появляться стержневая мозоль на пальцах ног.
Омозолелость имеет четкие границы, ровные края, часто округлую или овальную форму. Она кратерообразно возвышается над остальной кожей. Текстура мозоли плотная, а в центре имеется стержень – точка более высокой плотности. При надавливании на давно существующую мозоль появляется боль, которая распространяется в глубину тканей. Болевой синдром связан с давлением на расположенные в толще кожи сосуды и нервные окончания.
Стержневая мозоль – это доброкачественное образование. Она не малигнизируется, не сопровождается кровотечением и очень редко нагнаивается. Но ее необходимо удалять как можно раньше, чтобы дискомфорт при ходьбе не вызвал нарушения походки и проблемы с суставами.
Лечение стержневой мозоли
Показание для лечения стержневой мозоли – дискомфорт при ходьбе и болезненные ощущения. Проводить лечебный мероприятия рекомендуется на ранней стадии, пока образование не достигло больших размеров. Специальная диагностика перед лечением не требуется. Достаточно осмотра врача, который по внешним признакам поставит диагноз.
Но если стержневой мозоли сопутствует грибковое поражение стоп, необходим микологический анализ, для которого берут образцы кожи и ногтей из очагов гиперкератоза. В этом случае при подтвержденном микозе стоп к удалению стержневой мозоли присоединяется последующее противогрибковое лечение.
Мази от стержневой мозоли
Любые лекарственные средства для лечения стержневой мозоли должен назначать врач. Аптечные препараты продаются без рецепта, но их используют осторожно, чтобы не навредить окружающим тканям. Мази при стержневой мозоли обладают кератолитическим действием, они размягчают ороговевшие клетки и помогают их безболезненно удалить.
В состав мазей или других наружных средств обычно входит салициловая кислота. ее наносят 1-2 раза в сутки под повязку на стержневую мозоль. Недостаток такого лечения в его продолжительности. Чтобы полностью убрать стержень требуется от 7 дней и больше. При этом болезненные ощущения при ходьбе сохраняются до заживления раны.
Мази не рекомендуются, если есть воспалительные изменения в окружающих тканях. Они обладают раздражающим действием и могут ухудшить состояние. Другой вариант местного лечения в домашних условиях – специальный пластырь от стержневых мозолей. Его приклеивают лечебной поверхностью к патологическому очагу и оставляют на весь день. Благодаря кератолитикам, мозоль размягчается и ее легко удалить.
Можно ли лечить стержневую мозоль народными методами
Использовать народные средства для борьбы со стрежневой мозолью не всегда разумно. Нетрадиционная медицина предлагает применять тепловые компрессы, ванночки с отварами трав, пасты из лекарственных растений, приготовленные самостоятельно, или сок чистотела. Эффективность таких методов минимальна, а продолжительность лечения трудно определить. В некоторых случаях для удаления стержневой мозоли требуется несколько недель.
Поэтому лучше не экспериментировать с неизвестными способами, а выбрать гарантированный метод лечения.
Лечение стержневой мозоли лазером
Быстро удалить стержневую мозоль можно при помощи лазерного излучателя. Луч воздействует строго на патологически измененную область и не затрагивает здоровые ткани. У процедуры есть ряд достоинств:
- безболезненная – во время воздействия лазером не появляются болевые ощущения;
- бескровная – стержневая мозоль расположена поверхностно, но ее стержень уходит в глубину. При лечении лазером сосуды одновременно коагулируются, поэтому кровотечение не возникает;
- нет риска инфекционных осложнений – лазерный луч обладает бактерицидным действием, контакта раны с хирургическими инструментами не происходит;
- быстрое восстановление – заживление раны происходит в течение 7-10 дней, риска развития гиперпластических рубцов нет;
- полное избавление от стерневой мозоли – лазерный луч полностью выпаривает стрежень и патологически измененную кожу.
Специальная подготовка к лазерному удалению стержневой мозоли не нужна. процедура практически не имеет противопоказаний, но не рекомендована при беременности, онкологическим больным и при наличии воспалительных процессов в области лечения. В остальных случаях вопрос о методах лечения решается совместно с врачом.
Удаление стержневой мозоли
При значительном размере новообразования, его можно удалить механическим или хирургическим путем. Механическая чистка проводится врачом-подологом при помощи специальной фрезы. Но процедура может быть болезненной из-за механического трения и локального разогрева тканей. Также создается давление на ткани мозоли и ее стержень.
Хирургическое удаление стержневой мозоли проводят под местной анестезией. После инъекции раствора анестетика возникает чувство онемения, после чего врач безболезненно удаляет патологический очаг. Но при использовании скальпеля выше риск развития кровотечения на месте мозоли. Поэтому к такому методу прибегают крайне редко.
При хирургическом удалении мозоли также специальная подготовка не нужна. Но после операции проводятся ежедневные перевязки и обработка раны.
Восстановление и профилактика стрежневой мозоли
После удаления очага гиперкератоза со стрежнем, необходимо поддерживать рану в чистоте. На нее в клинике накладывают стерильную повязку и закрепляют ее пластырем. После процедуры пациент может покинуть клинику.
У раны на стопе небольшой размер, поэтому швы не накладывают. Если проводить ежедневные перевязки и обрабатывать ее антисептиками, можно предотвратить развитие осложнений и ускорить регенерацию тканей. При появлении болезненности и покраснения, желтого гнойного налета, а также отсутствии признаков заживления, необходимо показаться врачу.
Для профилактики гиперкератоза рекомендуется соблюдать личную гигиену, носить обувь на среднем каблуке, тщательно подобранную по размеру. при появлении признаков грибковой инфекции, гипергидрозе, пройти курс лечения.
Где удалить стержневую мозоль
Чтобы избавиться от стержневой мозоли, нужно обратиться в Центр Хирургии. Наши врачи подберут оптимальный способ удаления гиперкератоза, дадут рекомендации по профилактике повторного возникновения патологии. Для записи на прием позвоните по номеру, указанному на сайте, или заполните форму обратной связи.

В некоторых случаях можно проводить лечение натоптышей консервативными методами, используя кератолитические препараты и шлифовку мест избыточного ороговения. Мы предлагаем такеи способы при отсутствии стержня у натоптышей и небольших измененных участках кожи. Процедура занимает 20-30 минут, но при лечении кератолитиками может потребоваться несколько сеансов.

Удаление лазером
Мы предлагаем удаление натоптышей лазером. Луч безболезненно воздействуте только на патологический очаг, не повреждает окружающие ткани. Для процедуры не нужна специальная длительная подготовка, а ее продолжительность около 20 минут. После удаления лазером пациент может покинуть клинику. Восстановление после лазерного лечения проходит без осложнений.
Онлайн консультация
Натоптыши
Натоптыши – это очаги гиперкератоза, которые возникают на подошвах ног из-за чрезмерного механического воздействия. Они появляются у взрослых людей и не беспокоят детей. На начальном этапе натоптыши являются косметическим дефектом, но при сохранении провоцирующего фактора способы вызывать беспокойства, дискомфорт и боль при ходьбе. Лечение натоптышей можно проводить консервативным и хирургическим путем.
Причины натоптышей на ступнях
Обновление кожных покровов происходит за счет кератинизации поверхностных слоев эпителия. Роговой слой уплотняется, клетки становятся более плотными, после чего слущиваются. В метах повышенного трения или давления процесс ороговения происходит активнее, чтобы защитить более нежные ткани от механического воздействия.
Натоптыши на ногах возникают на стопе в точках, подверженных большому давлению. Это может происходить на пятках, у основания пальцев или на их нижней поверхности. НО никогда процесс не затрагивает свод стопы.
Основными причинами натоптышей на ступнях являются следующие:
- неудобная обувь – неправильно подобранный размер или плохая форма подошвы приводит к неравномерному распределению нагрузки на стопу. У женщин натоптыш на пальцах или на носочной части стопы могут образовываться при регулярном ношении обуви на высоком каблуке;
- плоскостопие – при патологии связочного аппарата стопы неравномерно распределяется нагрузка, страдает пятка и другие отделы. Повышенное давление вызывает появление гиперкератоза;
- вальгусная деформация стопы – патология суставов приводит к отклонению положения пальцев на стопе, появлению избыточного трения даже при использовании привычной разношенной обуви;
- грибковая инфекция – поражение грибком кожи стопы усиливает деление клеток и развитие гиперкератоза. Заболевание может сопровождаться появлением трещин на пятках, шелушением межпальцевых промежутков, неприятным запахом и зудом;
- повышенная потливость – гипергидроз может быть как самостоятельным явлением, так и следствием ношения обуви из синтетических материалов, которые не позволяют дышать ногам. Постоянно увлаженная кожа хуже переносит нагрузки, а в некоторых случаях скользит по поверхности обуви, что способствует развитию натоптышей;
- избыточный вес – при повышенной массе тела возрастает давление на точки опоры. Стопы испытывают повышенную нагрузку, поэтому кожный покров может отреагировать образованием натоптышей.
Дополнительными факторами, которые способствуют появлению натоптышей, являются сахарный диабет, варикозная болезнь ног с признаками венозной недостаточности, травмы и воспалительные заболевания суставов ног. Стрессы и нервные расстройства способны косвенно повлиять на состояние кожи, если приводят к потливости, изменениям походки и другим нарушениям.
Натоптыши на ступнях могут образоваться во время беременности. Женщина испытывает повышенные нагрузки на опорно-двигательный аппарат, смещается центр тяжести, изменяется походка. Поэтому следствием становится гиперкератоз на отдельных участках подошвы.
Особенности натоптышей на ногах
По внешнему виду натоптыши напоминают сухую мозоль. Она располагается в местах повышенного давления на стопе. Чаще это пятка, участки кожи на плюсне, подушечки пальцев. То, как выглядят натоптыши, не зависит от возраста пациента или причин появления патологии.
На пятках натоптыши часто расположены в центре или окаймляют ее по краю. Обычно кожа сухая, наощупь шероховатая. Она отличается по цвету от окружающих тканей. Преобладают желтоватые оттенки, края натоптышей нечеткие, плавно переходят в здоровые ткани.
При выраженном гиперкератозе поверхность натоптыша начинает шелушиться. Он отслаивается в виде небольших чешуек или крупных пластов ороговевшей кожи. Отделение от стопы в области натоптыша происходит безболезненно.
Характерный симптом натоптышей – снижение кожной чувствительности в области гиперкератоза. Плохо проводятся ощущения от легких прикосновений, штрихового касания. Но надавливание на очаг, особенно в вертикальном положении вызывает боль в стопе. В некоторых случаях это приводит к нарушению походки.
Натоптыш со стержнем
Толщина пласта кожи в области гиперкератоза может сильно варьироваться у разных пациентов. Но иногда в центре очага появляется темная точка. Это натоптыш со стрежнем, или стержневая мозоль. Причины появления такой формы патологии точно неизвестны. Предположительно, формирование стержня связано с инфицированием некоторыми типами вируса папилломы человека.
Как выглядит натоптыш со стрежнем: это утолщенная кожа белого цвета с желтым оттенком. В центре расположена точка темно-коричневого цвета. При надавливании на центр натоптыша появляется резкая боль. Самостоятельно удалить такой тип натоптыша тяжело, это может привести к усилению боли и развитию инфекционных осложнений.
Натоптыши на пальцах
Признаки гиперкератоза на пальцах ног появляются реже, чем на пяточной части стопы или подушечках плюсны. Симптомы натоптышей на пальцах мало отличаются от таковых на других частях ног. Чаще они появляются на участках, испытывающих повышенные нагрузки. Это 1 и 5 пальцы, на остальных – реже.
Участки гиперкератоза могут иметь правильную округлую или овальную форму, но обычно их контур соответствует области повышенного воздействия. Натоптыши могут формироваться не только на подошвенной части, но и боковой поверхности, на пальцах могут быть и стержневые формы. Это наблюдается при неправильно подобранной обуви, которая постоянно натирает в этих участках.
Кожная чувствительность в области натоптышей значительно снижена. Но при надавливании на них с усилием или во время ходьбы появляется боль под очагом гиперкератоза. Это вынуждает подбирать другие модели обуви, изменять положение стопы при ходьбе, что негативно сказывается на походке.
Присоединение грибковой инфекции не всегда позволяет диагностировать натоптыши. У пациента появляется кожный зуд, шелушение между пальцами. Гиперкератоз может развиваться на подушечке пальца или его верхушке. В патологический процесс со временем вовлекаются ногти. Для грибковой инфекции характерны следующие дополнительные симптомы:
- утолщение ногтевой пластины;
- трещины, расслоение ногтя;
- изменение цвета, появление мутности или пожелтения на ногте;
- повышенная ломкость, продольные трещины.
При сочетанном поражении ногтевой пластины и стопы требуется лечение у дерматолога.
Лечение натоптышей
Медицинская помощь при натоптышах оказывается в плановом порядке. Это заболевание не угрожает жизни пациента. Лечение проводит хирург или дерматолог. Для улучшения состояния кожи в большинстве случаев достаточно консервативного лечения и устранения факторов, способствующих повышенному давлению или трению.
Особенно внимательными к лечению натоптышей нужно быть у пациентов с сахарным диабетом. Из-за периферической ангиопатии и нейропатии у них снижается кожная чувствительность на конечностях. Поэтому они не замечают, как очаг гиперкератоза от постоянного давления становится незаживающей язвой.
Убрать натоптыши в домашних условиях
Для лечения в домашних условиях используют методы народной медицины и различные вспомогательные средства, которые продаются в аптеках. Их эффективность не всегда достаточная, но при соблюдении рекомендаций врача, можно уменьшить размер или смягчить поверхность сухой мозоли, чтобы удалить ее механическим путем.
Для лечения натоптышей в домашних условиях делают ванночки с добавлением соды и соли. Теплая вода и щелочная среда помогает размягчить участки гиперкератоза. Также рекомендуется добавлять в воду отвары лекарственных растений с дезинфицирующими и противовоспалительными свойствами. К ним относятся:
- ромашка;
- календула;
- зверобой;
- кора дуба.
Также применяют свежий сок чистотела, которым натирают места повышенного ороговения. Он обладает кератолитическими свойствами и помогает избавиться от натоптышей. Но продолжительность такого лечения от 1 недели и больше, причем обрабатывать измененную кожу нужно ежедневно.
Мазь от натоптышей
Для лечения гиперкератоза можно применять местные лекарственные средства, которые обладают кератолитическим действием, способствуют регенерации кожи и нормализации обменных процессов. Мази от натоптышей изготавливают на основе салицилового спирта. Он обладает следующими свойствами:
- отшелушивает избыток ороговевшей кожи;
- уменьшает воспалительную реакцию;
- способствует регенерации тканей и улучшению клеточного деления.
Препараты выпускаются в различной дозировке, для лечения натоптышей подходит концентрация салицилового спирта 10%. В состав мази или крема могут входить органические кислоты, камфора и нашатырный спирт.
Пациентам с диагностированной грибковой инфекцией стоп назначают мази с антимикотиками. Если не применять противогрибковые средства, то не исчезнет причина натоптышей, лечение будет неэффективным.
Можно применять следующие противогрибковые мази:
- клотримазол;
- тербинафин;
- клиохинол.
При сочетании с грибковой инфекцией мазь наносят после ванночки и распаривания ног на всю стопу, захватывая поверхность ногтевой пластинки. Одновременно проводится обработка обуви.
Использование мази от натоптышей позволяет избавиться от болезни, но лечение нужно проводить ежедневно в течение нескольких дней. Если не устраняются провоцирующие факторы, через время проблема возвращается.
Пластырь от натоптышей
Для лечения натоптышей местными препаратами выпускают пластыри. Их особенность в том, что после наклеивания на кожу поверхность плотно прилегает к патологическому очагу, поэтому воздействие оказывается постоянно.
Для лечения используется пластырь от натоптышей Салипод. Его тканевая основа пропитана 30% салициловым спиртом. Поэтому при использовании нужно соблюдать осторожность, чтобы не вызвать химический ожог кожных покровов. Рекомендуется носить пластырь не более 48 часов. Но при возникновении неприятных ощущений, его удаляют еще раньше.
Удаление натоптышей лазером
В медицинском центре можно записаться на удаление натоптышей лазером. Это безопасный метод деструкции очага гиперкератоза, который практически не имеет противопоказаний.
Лазерный луч воздействует точечно на патологически измененные ткани, вызывает коагуляцию и испарение клеток с повышенным ороговением. Для удаления натоптыша достаточно одной процедуры. Период восстановления короткий, нет риска формирования рубцов или инфицирования раны.
Специальная подготовка к лазерному удалению не требуется. Манипуляция проводится в плановом порядке по желанию пациента.
Профилактика натоптышей на пятках
Предотвратить появление натоптышей на пятках можно, правильно подбирая обувь и отказавшись от неудобных моделей. Женщинам необходимо уменьшить продолжительность использования обуви на высоком каблуке. Помогает в профилактике натоптышей правильный педикюр.
В нашем Центре Хирургии проводят лечение натоптышей на ногах при помощи современных средств. Мы используем как консервативные методы, так и деструкцию при помощи лазера. Записывайтесь на прием по телефону, указанному на сайте.
Читайте также:

