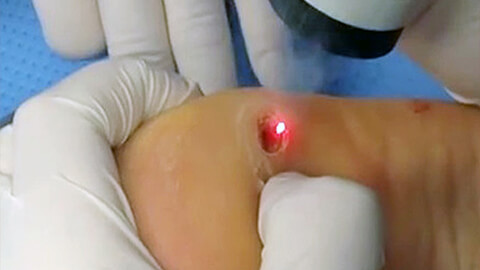
Можно смазывать папилломы витамином а
Обновлено: 24.04.2024
Недавно в инстаграме и ВК опубликовал интересные назначения от коллеги по поводу диагноза себорейный кератоз. Тема вызвала живой интерес, и в результате я решил написать статью об этом явлении. В ней мы подробно разберем причины появления себорейного кератоза (и, конечно же, мифы), его разновидности, возможные сложности для здоровья, методы лечения и профилактики.
Для облегчения понимания: себорейный кератоз и кератома в дальнейшем будут использоваться как синонимы.
Что такое себорейный кератоз
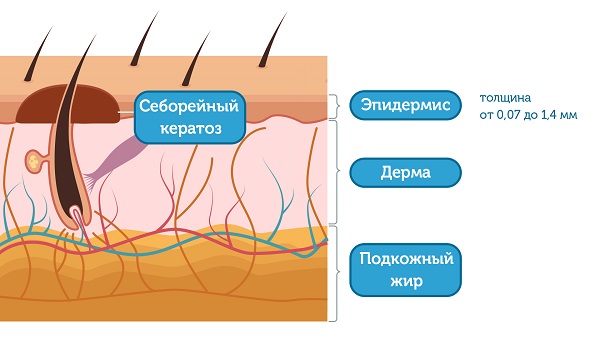
Одна из наиболее частых доброкачественных опухолей кожи человека. Она развивается обычно в пожилом возрасте вследствие разрастания эпидермиса с выраженным ороговением. [1]
Эпидермис – верхний слой кожи, который постоянно отшелушивается и полностью меняется примерно в течение двух недель. Его толщина составляет от 0,07 до 1,4 мм. Таким образом, становится понятно, что кератома – очень поверхностное образование. Несмотря на то, что очаги себорейного кератоза могут быть очень большими по площади, в глубину кожи они не проникают.
У кого чаще появляются кератомы
Отмечено, что наиболее часто эти образования появляются у людей старше 30 лет [2]. Не очень понимаю, почему во многих статьях (чаще без автора) утверждение о «себорейном кератозе строго после 30 лет» возведено в абсолют.
Из своей практики отмечу, что неоднократно видел эти образования и у людей более младшего, а иногда и детского возраста. По данным вот этого австралийского исследования [3], 12 % пациентов в возрасте от 15 до 25 лет имели в среднем 6 кератом на коже.
Где наиболее часто образуются кератомы
В порядке частоты убывания: туловище, шея, голова. Себорейный кератоз на коже конечностей встречается достаточно редко, но говорить о том, что его там не бывает, на мой взгляд, не стоит.
Факторы риска себорейного кератоза
- Солнечный свет. Как минимум одно исследование показывает связь между появлением кератом и воздействием ультрафиолета [3], хотя есть работы, подвергающие сомнению это утверждение. [2]
- Генетическая предрасположенность. Есть несколько описанных случаев семей с наследуемым большим количеством кератом, иногда в очень молодом возрасте [4].
- Вирус папилломы человека. Имеются указания, что на поверхности многих кератом методом ПЦР можно обнаружить ДНК вируса папилломы человека [4]. В то же время нельзя не отметить, что те же фрагменты ДНК ВПЧ обнаруживаются и на неизмененной коже. Роль ВПЧ в развитии кератом в настоящее время достаточно спорная.
- Нарушения иммунитета. Возникновение и прогрессирование очагов себорейного кератоза возможно у пациентов в состоянии иммуносупрессии [15]. К иммунодефициту может привести длительный прием глюкокортикостероидных гормонов.
Как выглядит кератома (себорейный кератоз)
Внешний вид кератомы во многом зависит от давности ее существования.
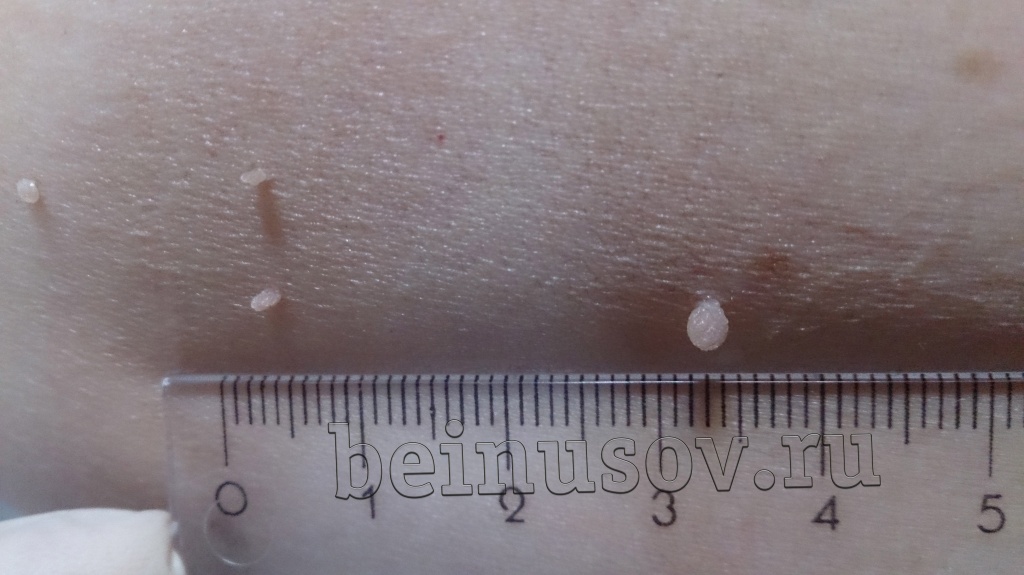
В начальной стадии это образование очень слабо выступает над уровнем кожи, незначительно отличается от нее по плотности и имеет цвет, очень близкий к телесному. Форма очагов круглая или овальная.
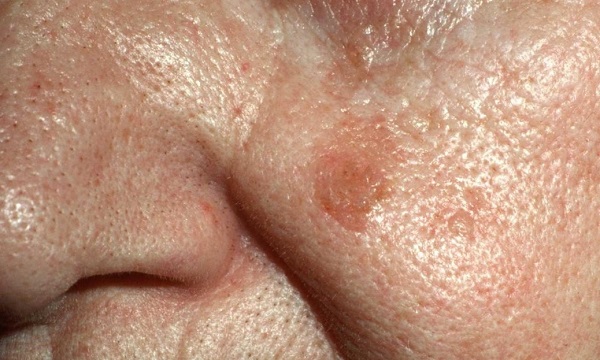
Затем, по мере увеличения количества клеток эпидермиса в образовании, кератома увеличивается в толщину и в высоту. Эти образования видны невооруженным глазом – милиаподобные кисты и комедоноподобные отверстия.


Одним из частых симптомов для кератомы, видимых невооруженным глазом, является поверхность, которая чем-то напоминает землю, потрескавшуюся после дождя. Такой рисунок образуют наслоения, состоящие из ороговевших клеток эпидермиса.
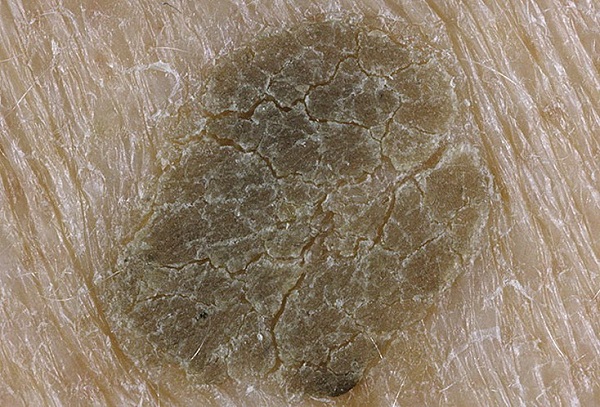
Кроме клинической формы – на широком основании – существует форма себорейного кератоза на ножке.

Вирус папилломы человека к этой форме кератом имеет очень отдаленное отношение. По моему опыту, только в единичных случаях при гистологическом исследовании таких образований были указания на признаки вирусного поражения.
Синдром Лезера-Трела
Об этом синдроме можно говорить, когда у человека внезапно появляется много кератом, особенно на туловище. В 35 % случаев это состояние ассоциировано с черным акантозом. Около 50 % пациентов отмечают выраженный зуд в области кератом. [4]
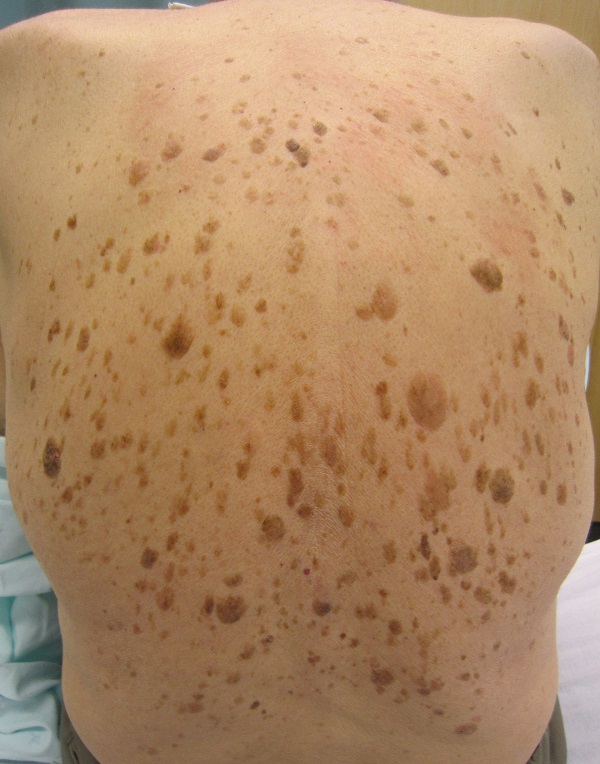
Это означает, что если множественные кератомы появлялись постепенно и присутствуют на туловище уже много лет – скорее всего, об этом синдроме речь не идет.
Некоторые исследователи подвергают сомнению существование синдрома. Это связано с тем, что указанные злокачественные опухоли чаще встречаются у пациентов старшего возраста, так же как и сам себорейный кератоз.
Лечение кератом
Подошли к самому интересному :)
Удаление
Принято считать, что лечить себорейный кератоз необязательно, т. к. природа этого заболевания доброкачественная. Тем не менее удаление очагов может быть показано для исключения озлокачествления в случаях, когда данные клинического осмотра неоднозначные. Регулярная травматизация, например одеждой, может привести к воспалению, кровоточивости и зуду и быть поводом для удаления.
Способы удаления кератом:
- лазер;
- радионож;
- электрокоагуляция;
- метод бритвенной эксцизии.
Я не буду подробно останавливаться на различных нюансах удаления. Скажу только, что, на мой взгляд, кератомы стоит удалять с гистологическим исследованием. Многие коллеги мне возразят, что в большинстве случаев диагностировать себорейный кератоз не сложно и гистологическое исследование – пустая трата денег.
В ответ приведу несколько исследований:
- В 1,4–4,4 % случаев на фоне себорейного кератоза обнаруживается плоскоклеточный рак in situ [5,6]. Аналогичный случай был в моей практике.
- Плоскоклеточный рак на фоне себорейного кератоза. [11]
- 43 случая базалиомы, 6 – плоскоклеточного рака, 2 меланомы на фоне себорейного кератоза. [9]
- 3 случая меланомы на фоне кератомы. [7,8,10]
Повторюсь, на мой взгляд, гистологическое исследование себорейного кератоза является обязательным.
Лекарственное лечение (осторожно, оно даже работает! Иногда)
Как НЕ нужно лечить кератомы:
- Принимать высокие дозы витамина С, а также:
- противовирусные препараты («Ацикловир»);
- ферментные препараты («Вобэнзим»);
- гепатопротекторы («Урсофальк»).
Лучше уменьшите количество стрессов, увеличьте количество овощей и время сна (последнее не всегда работает, но точно не вредит).
Профилактика возникновения себорейного кератоза
С учетом факторов риска развития кератом, перечисленных в первой части статьи, можно смело рекомендовать избегать чрезмерного воздействия солнечного света. На эту тему есть подробная статья.
К сожалению, других методов профилактики мне придумать не удалось, т. к. на свой возраст воздействовать мы, увы, не можем. Аналогичная ситуация и с наследственностью. Роль ВПЧ в развитии кератом не настолько убедительно доказана, чтобы назначать профилактическое лечение.
Резюме
Если вам поставили диагноз кератома – в этом нет ничего страшного. Вы можете смело удалять их, если они доставляют неудобство, но я рекомендую делать это с гистологическим исследованием.
Если кератомы не удалять – это не приведет к негативным последствиям и не повлияет на их дальнейшее появление.
Помимо ярко выраженного антибактериального эффекта витамин D также оказывает противовирусное действие. Увеличивая экспрессию интерферона альфа, кателицидина, дефенсина и противовирусных микроРНК, витамин D активирует различные механизмы врожденного противовирусного иммунитета. Результаты фундаментальных и клинических исследований показывают необходимость компенсации дефицита витамина D для успешной терапии вирусных гепатитов, респираторной и папилломавирусной инфекций. Противовирусные эффекты витамина D также важны для повышения эффективности профилактики и терапии опухолевых заболеваний шейки матки.
- КЛЮЧЕВЫЕ СЛОВА: рак шейки матки, вирус папилломы человека, инфекции, заболевания кишечника, артрит, дерматит, Аквадетрим
Помимо ярко выраженного антибактериального эффекта витамин D также оказывает противовирусное действие. Увеличивая экспрессию интерферона альфа, кателицидина, дефенсина и противовирусных микроРНК, витамин D активирует различные механизмы врожденного противовирусного иммунитета. Результаты фундаментальных и клинических исследований показывают необходимость компенсации дефицита витамина D для успешной терапии вирусных гепатитов, респираторной и папилломавирусной инфекций. Противовирусные эффекты витамина D также важны для повышения эффективности профилактики и терапии опухолевых заболеваний шейки матки.
Рис. 1. Экспрессия вирусной РНК Con1-1b и J6/JFH-1 в культурах гепатоцитов под воздействием 1,25(OH)2D. Клетки обрабатывали 1,25(OH)2D в концентрациях от 0 до 0,4 мкМ в течение 48 часов, после чего их собирали и экстрагировали РНК. Уровни вирусной РНК изм
Рис. 3. Гистопатология поражений кожи, вызванных ДМБА, у мышей с делецией VDR(-/-). Участки опухолей кожи, окрашенные гематоксилином/эозином, получены от мышей с делецией VDR(-/-) через шесть месяцев после воздействия ДМБА:
Рис. 4. Результат воздействия канцерогена ДМБА на пролиферативный маркер BrdU у мышей с делецией VDR(-/-).
Рис. 5. Количественная оценка толщины эпидермиса (А) и клеток с маркером BrdU (Б) у мышей VDR(+/+) и VDR(-/-), обработанных ДМБА
Витамин D – комплексный регулятор врожденного и приобретенного иммунитета, поэтому недостаточность этого витамина снижает антибактериальный и противовирусный иммунитет, стимулирует развитие патологий, ассоциированных с хроническим системным воспалением (атопического дерматита, ревматоидного артрита, воспалительных заболеваний кишечника, аутоиммунных заболеваний щитовидной железы и сепсиса). Результаты фундаментальных и клинических исследований показали, что возникающие на фоне недостаточности витамина D хроническое воспаление и нарушения врожденного иммунитета значительно снижают резистентность организма к туберкулезу, хроническому бронхиту, вирусным заболеваниям (вирусному гепатиту, острому респираторному заболеванию, папилломавирусной инфекции) [1, 2]. Таким образом, обеспеченность витамином D может существенно влиять на иммунитет, в том числе на противовирусную защиту организма.
Противодействие инфекционным заболеваниям играет важную роль в акушерско-гинекологической практике. В частности, вирусные и бактериальные заболевания на фоне недостаточного уровня витамина D повышают риск развития опухолей эндометрия, яичников и шейки матки [3]. Кроме того, иммуномодулирующее, антипролиферативное, проапоптотическое, антиангиогенное, противовоспалительное и противоопухолевое действие витамина D, обнаруженное в фундаментальных и клинических исследованиях, – еще один аргумент в пользу назначения витамина D для профилактики и терапии различных «гинекологических» опухолей, в том числе рака шейки матки [4].
В настоящей статье последовательно рассмотрены молекулярные основы противовирусного действия витамина D, результаты фундаментальных и клинических исследований, указывающие на действие витамина D против вирусов гепатита, Эпштейна – Барр, папилломы человека (ВПЧ), респираторно-синцитиального вируса и др. Показана целесообразность применения витамина D в профилактике и терапии опухолевых заболеваний шейки матки.
О молекулярных механизмах противовирусного действия витамина D
Витамин-D-индуцированные механизмы, связанные с противовирусной активностью, включают корректировку врожденного иммунного ответа (интерфероны), повышение уровней кателицидина (LL-37) и дефенсина, а также активацию специфических противовирусных микроРНК. Витамин D усиливает эффект интерферона, уменьшая синтез вирусных белков в зараженных вирусами клетках. Например, при инфицировании гепатоцитов в культуре вирусом гепатита С воздействие витамина D в форме 1,25(OH)2D активирует гены, связанные с аутофагией вирусных частиц (рецептор 37 G-белков (GPR37), фактор, индуцируемый гипоксией 1-альфа (HIF-1-альфа), хемокиновый лиганд 20 (CCL20)), и подавляет интенсивность репликации вируса (рис. 1) [5].
Одна из основ противовирусного действия витамина D – повышение экспрессии антимикробных пептидов кателицидина и бета-дефенсина 2 [6], которые проявляют не только микробицидную, но и противогрибковую и противовирусную активность [7].
Антимикробный пептид кателицидин – неотъемлемый компонент витамин-D-зависимого врожденного антимикробного иммунитета. Антимикробные пептиды встраиваются в цитоплазматическую мембрану бактерий и белковые оболочки вирусов и, приводя к образованию пор, нарушают целостность бактерий и вирусов. Кроме того, проникая внутрь бактерий и вирусов, положительно заряженные антимикробные пептиды связываются с отрицательно заряженными ДНК и РНК, что также стимулирует гибель бактерий и вирусов.
Обработка моноцитов в культуре посредством биологически активной формы витамина D (1,25(OH)2D) дозозависимо повышала экспрессию мРНК антимикробного пептида кателицидина в 48–140 раз, причем увеличение экспрессии гена кателицидина коррелировало с повышенной экспрессией белка кателицидина [8]. В клиническом исследовании установлена корреляция между уровнями 25(OH)D и кателицидина в плазме крови (фактор корреляции 0,45, р = 0,05) [9]. Более высокая концентрация кателицидина в плазме существенно (в 3,7 раза) снижала риск смерти от инфекции у пациентов с диализом [10].
Витамин D повышает экспрессию определенных микроРНК, которые проявляют противовирусные и онкопротективные свойства. Напомним, что микроРНК представляют собой короткие специфические фрагменты РНК, которые ассоциируются с матричной РНК для синтеза того или иного белка и осуществляют тонкую настройку экспрессии этого белка. Иначе говоря, посредством микроРНК синтезируется столько молекул белка, сколько нужно для потребностей клетки. Как недостаточный, так и избыточный синтез белков может приводить к развитию опухолей.
Витамин D и активированные им микроРНК (в частности, miR-155 и miR-146) тормозят экспрессию целевых специфических белков, ассоциированных с формированием избыточного воспаления: толл-подобных рецепторов 2 и 4, фактора некроза опухоли альфа, интерлейкинов 1-бета и 6, транскрипционного фактора NF-kB, киназного комплекса IkB (IKK), супрессора сигналинга цитокинов 1 (SOCS1) [11]. Активная форма витамина 1,25(OH)2D потенцирует ингибирующее действие miR-130а при репликации вируса гепатита C [5], повышающего риск опухолевых процессов в печени в десятки раз. Фундаментальные исследования показали, что воздействие витамина D на иммунитет также осуществляется посредством регуляции деления Т-хелперных лимфоцитов, дифференцирования В-клеток, секреции интерферона и других цитокинов, что способствует снижению избыточного воспаления [1].
Витамин D против вирусного гепатита
25(OH)D подавляет продукцию вируса гепатита С. Клетки HuH-7 в культуре были инфицированы вирусом гепатита С в присутствии или в отсутствие витамина D. 25(OH)D дозозависимо уменьшал вне- и внутриклеточный уровни основного антигена вируса гепатита С. Ингибирующее действие 25(OH)D осуществлялось на стадии сборки инфицирующего вирусного комплекса [12].
25(OH)D подавляет репликацию вируса гепатита С и способствует более быстрому вирусологическому ответу организма. Выживаемость клеток и нагрузка вирусом наблюдались в линиях клеток Con1-1b и J6/JFH-2a в культуре, обработанных различными дозами 25(OH)D. Вирусная нагрузка клеток Con1-1b дозозависимо снижалась на 69, 80 и 86% после обработки 1, 5 и 10 мкМ 25(OH)D соответственно (р 3+ - и CD 4+ -T-лимфоцитов и отношение CD 4+ /CD 8+ значительно увеличивались (p 30 нг/мл (ОР 1,57, 95% ДИ 1,12–2,2), особенно у пациентов, получавших витамин D (ОР 4,59, 95% ДИ 1,67–12,63). Важно отметить, что противовирусный эффект витамина D не зависел от генотипа вируса гепатита С [16].
Витамин D против других вирусов
Респираторно-синцитиальная вирусная инфекция ослабляет противовирусную и противоопухолевую защиту организма путем негативного воздействия на метаболизм витамина D. При заражении клеток респираторно-синцитиальные вирусы уменьшают экспрессию рецептора витамина D (Vitamin D Receptor – VDR) и увеличивают экспрессию фермента 1-бета-гидроксилазы, которая инактивирует витамин D [19].
Витамин D способствует усилению противовирусной защиты бронхиальных эпителиальных клеток при участии противовирусного и антибактериального пептида кателицидина и активации сигнальных путей интерферона [20]. Поддерживая противовирусный иммунитет, витамин D также снижает вызываемую респираторно-синцитиальным вирусом активацию провоспалительного фактора NF-kB и соответствующих цитокинов в эпителии дыхательных путей. Витамин D индуцирует белок IkBa, ингибитор фактора NF-kB, и снижает вызываемую респираторно-синцитиальным вирусом активацию провоспалительных генов, управляемых NF-kB (интерферон бета, CXCL10 и др.). Ингибирование NF-kB посредством аденовирусных частиц, содержащих IkBa, имитировало эффекты витамина D. Таким образом, витамин D уменьшал воспалительную реакцию в ответ на вирусные инфекции, не снижая при этом противовирусного действия [21].
Метаанализ 25 рандомизированных исследований (n = 10 933), проведенный с использованием данных об индивидуальных пациентах, показал, что дотации витамина D способствовали снижению риска инфицирования острым респираторным заболеванием в среднем на 12% (ОР 0,88, 95% ДИ 0,81–0,96, p 30 нг/мл) [28]. В среднем риск инфицирования ВПЧ увеличивался на 14% при снижении уровня в сыворотке 25(ОН)D на каждые 10 нг/мл (ОР 1,14, 95% ДИ 1,02–1,27) (рис. 2).
Был опубликован клинический случай, который продемонстрировал эффективность местного применения витамина D у пациентки с папилломой на правом указательном пальце [29]. Так, пациентка А., 41 год, с врожденным заболеванием почек перенесла трансплантацию почки от умершего донора и находилась на терапии иммунодепрессантами (такролимус, микофенолата мофетил). Через 19 месяцев после трансплантации у пациентки образовалась папиллома на правом указательном пальце, которая вырастала вновь и вновь, несмотря на многократную криотерапию и электрокоагуляцию. Местное лечение папилломы с использованием раствора 1,25(OH)2D (0,5 мкг/сут) привело к полному излечению через три месяца.
Витамин D как нутриентная основа профилактики и терапии опухолевых заболеваний шейки матки
1,25(OH)2D ингибирует пролиферацию опухолевых клеток шейки матки путем подавления экспрессии онкогена рака шейки матки (HCCR-1) и увеличения экспрессии проапоптотического белка р21. Опухолевые клетки шейки матки (линия HeLaS3) культивировали в средах с различными концентрациями 1,25(OH)2D, которые индуцировали остановку клеточного цикла на фазе G1. 1,25(OH)2D дозозависимо уменьшал экспрессию белка HCCR-1 посредством транскрипционной регуляции экспрессии гена HCCR-1 и повышенной экспрессии белка p21 и промоторной активности [30].
1,25(OH)2D увеличивает экспрессию онкопротективных микроРНК в клетках рака шейки матки (линия SiHa). МикроРНК влияют на экспрессию многочисленных белков деления клетки, поэтому поддержание функции микроРНК играет важную роль в торможении возникновения и развития опухолей. Показано, что 1,25(OH)2D регулирует экспрессию онкозащитных микроРНК miR-22, miR-296-3p и miR-498 [31].
Иммуногистохимический анализ показал, что уровни экспрессии VDR при цервикальной карциноме повышены по сравнению с нормальной тканью шейки матки. Окрашивание на VDR было однородным, без визуальных различий между отдельными опухолевыми клетками. Умеренно-сильное окрашивание на VDR было обнаружено в 16 из 21 биопсии рака шейки матки независимо от того, экспрессировали эти опухоли цитокератин 10 или трансглутаминазу К. Повышенная экспрессия VDR – один из аспектов иммунного ответа организма на ВПЧ [32].
Делеция рецептора витамина D в эксперименте сенсибилизирует эпителий к химически индуцированному опухолегенезу. Данный эффект вполне понятен, так как 1,25(OH)2D – мощный регулятор клеточной пролиферации, дифференцировки и апоптоза в различных типах клеток, включая кератиноциты. У мышей, гомозиготных по делеции рецептора витамина D (VDR(-/-)), пероральное введение канцерогена 7,12-диметилбензатрацена (ДМБА) вызывало развитие папиллом на всех участках тела со средней опухолевой нагрузкой в 5,3 папиллом/мышь. Никаких папиллом или каких-либо других поражений кожи не наблюдалось у мышей соответствующего возраста и пола без делеции рецептора витамина D (VDR (+/+)) [33].
У мышей линии VDR(-/-) начиная с семинедельного возраста отмечалась гиперпролиферация клеток кожи, которая резко усиливалась после воздействия ДМБА. Без воздействия канцерогена у мышей VDR(-/-) образования опухолей не наблюдалось, но имел место прогрессирующий фенотип кожи, характеризующийся утолщенной морщинистой кожей, дермоидными кистами и длинными вьющимися когтями. Усиленная чувствительность мышей VDR(-/-) к химически индуцированному канцерогенезу кожи убедительно доказывает, что нарушение сигнализации VDR предрасполагает к неоплазиям, вызываемым ВПЧ [33].
Согласно гистопатологическому анализу поражений кожи, у мышей VDR(-/-) обнаружены 94 опухоли на коже, которые были классифицированы по гистологическим подтипам (рис. 3). Большинство всех опухолей (40%) были сальными папилломами (рис. 3А) – доброкачественными поражениями, которые связаны с волосяными фолликулами, сальными железами и межфолликулярной дермой. Кроме того, встречались плоскоклеточные папилломы (25% поражений, рис. 3Б) и фолликулярные папилломы (15% поражений, рис. 3В). Такие виды поражений, как базально-клеточная карцинома (рис. 3Г) и гемангиома (рис. 3Д), выявлялись гораздо реже. Пигментированные поражения, классифицированные как меланотические очаги, которые обычно отсутствуют в мышиной коже, наблюдались у мышей с делецией VDR(-/-) (11% поражений). Меланотические очаги (рис. 3Е) состояли из агрегатов сильно пигментированных клеток с плохо выраженными цитоплазматическими признаками [33].
Витамин D оказывает антипролиферативное и продифференцирующее действие на кератиноциты, поэтому были исследованы биопсии кожи мышей VDR(-/-) посредством количественного определения пролиферативного маркера BrdU. Во всех опухолях мышей VDR(-/-) уровни BrdU были выше, чем рядом в здоровой коже (рис. 4 и 5). В большинстве опухолей пролиферация клеток ограничивалась одним слоем. В других случаях (особенно при плоских папилломах) BrdU-положительные клетки были сгруппированы в несколько слоев. Данные показывают, что расширение опухоли связано с дальнейшим усилением пролиферации эпидермальных клеток у мышей с делецией гена рецептора витамина D [33].
В клинико-эпидемиологическом исследовании более высокое потребление кальция и витамина D ассоциировалось с уменьшением риска развития неоплазии шейки матки (n = 2430, в том числе 405 случаев цервикальной неоплазии). По сравнению с самым низким квартилем потребления кальция риск заболевания дозозависимо понижался в двух верхних квартилях на 14% (ОШ 0,86, 95% ДИ 0,63–1,17) и 50% (ОШ 0,50, 95% ДИ 0,34–0,73) соответственно (p = 0,004). Более высокое потребление витамина D независимо снижало риск заболевания на 20% в третьем (ОР 0,80, 95% ДИ 0,56–1,15) и 36% в четвертом квартиле (ОР 0,64, 95% ДИ 0,43–0,94, p = 0,013) [34].
Таким образом, противовирусное и противоопухолевое действие витамина D позволяет предположить, что повышение обеспеченности этим витамином улучшит результаты терапии опухолевых заболеваний шейки матки. Действительно, в рандомизированном плацебоконтролируемом исследовании долгосрочное применение витамина D индуцировало регрессию цервикальной интраэпителиальной неоплазии [35].
Однажды ко мне на приём пришла взволнованная молодая девушка. Показав папиллому на шее (размерами 3х3мм), она спросила: "ЭТО выросло за месяц. Доктор, у меня РАК. "
Заказ погребальных венков пришлось отменить, после чего я рассказал ей то, что знал об этих образованиях.Опасность для здоровья: не представляют.
Что это такое?
Папилломы представляют собой разрастания поверхностного слоя кожи, похожие на сосочки.
![какое действие косметика оказывает на здоровье]()
Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Как выглядят?
Характерная особенность - наличие у папилломы "ножки". Это означает, что верхняя часть шире, чем основание. Они имеют мягкую консистенцию, безболезненны и легко смещаются. Чаще всего их можно заметить на коже лица, шеи, подмышечных областей, промежности и под молочными железами.
Почему появляются?
Как и бородавки, папилломы не опасны. Их появление связывают с вирусом папилломы человека (ВПЧ), который передаётся при контакте с носителем. Также возможна передача ВПЧ с поражённого участка кожи на здоровый у одного человека. Увеличивают восприимчивость к вирусным частицам высокая влажность и микротрещины кожи. В связи с этим всегда следует использовать индивидуальные предметы гигиены при посещении бассейнов, саун и душевых.
![Папилломы зачастую появляются на мягких участках кожи.]()
Важно: большое количество папиллом может говорить о проблемах с иммунитетом. Для женщин в таких случаях необходимо взятие мазка на ВПЧ, так как некоторые его виды могут вызывать рак шейки матки
Как лучше лечить?
Большое количество папиллом, безусловно, доставляет неудобство и выглядит не эстетично. Однако это не повод использовать для удаления нитку, плоскогубцы или паяльную лампу дедовские методы.
Для единичных небольших (1х1 мм) образований подходит сок чистотела - испытанное народное средство. Когда папиллом много или они крупные этот способ не подходит, так как может растянуться на месяцы и привести к выраженному воспалению.
Значительно более удобно и эффективно удаление методом радиоволновой хирургии. Операция не требует специальной подготовки, практически безболезненна, после неё можно управлять автомобилем.
Однажды мне довелось удалить сразу около 70 папиллом у одного пациента. Сложно передать всю радость избавившегося от них человека, которого они мучили несколько лет.
Гистологическое исследование при удалении
Результаты лечения
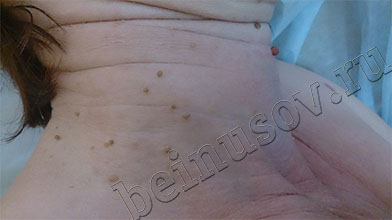
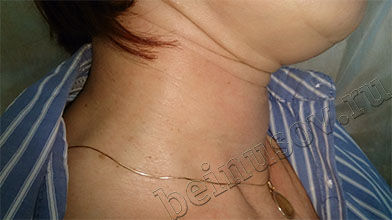
На фото ниже приведены результаты удаления папиллом шеи методом радиоволновой хирургии
![Часто папилломы появляются на шее и подмышках.]()
![Удаление папиллом должен производить только квалифицированный врач.]()
Редко возникают снова. Повторное появление папиллом возможно при высокой активности вируса в организме. В этой ситуации может потребоваться дополнительное лечение иммуномодуляторами или консультация иммунолога.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Здравствуйте.
Почему небольшие папилломы на теле есть (3 шт.), а анализ на ВПЧ онкогенных типов отрицательный. Везде пишут, что если есть папилломы, значит есть и вирус.Пост специально для Вас.
Вам стоит более критично подходить к чтению информации в интернете. Источники, у которых не указан автор НЕ заслуживают доверия. Совсем. На них не нужно тратить время.
Принято считать, что около 93% населения земного шара являются носителями вируса папилломы человека. Однако лишь у небольшой части людей заболевание проявляется появлением папиллом. Сегодня мы поговорим о том, как можно лечить папилломы и что можно сделать если они появились вновь после удаления.
Как на самом деле они выглядят?
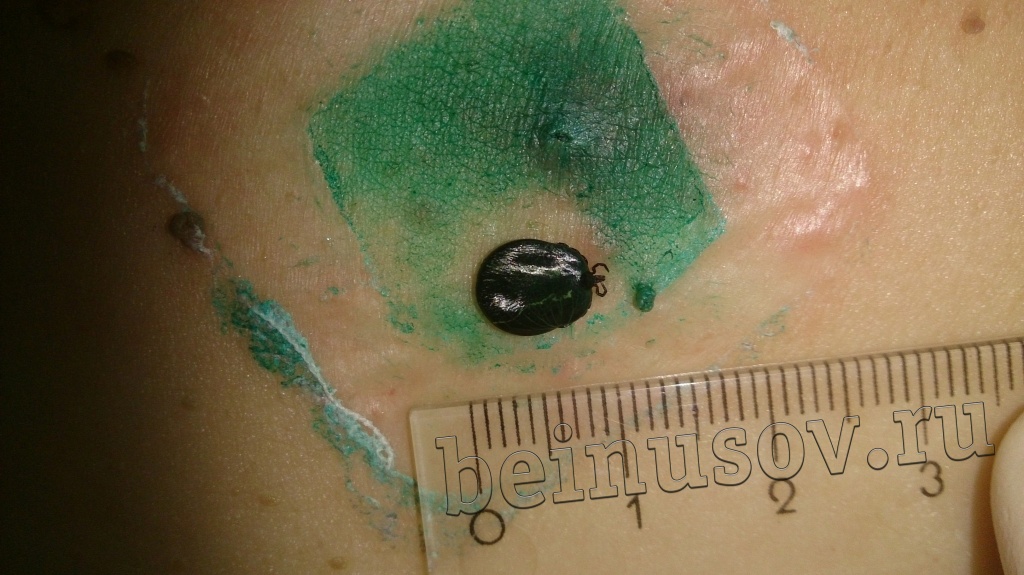
Очень часто пациенты, которые приходят ко мне на приём, просят удалить им папиллому или несколько и указывают на пигментный невус, фибропапиллому или бородавку. Один раз в качестве папилломы для удаления мне предложили клеща (не шучу):
![Клещ, которого пациент принял за папиллому.]()
Считаю необходимым чётко обозначить, что такое папиллома и чем она отличается от остальных кожных новообразований. Чаще всего это небольшое, размерами 1-3 мм кожное образование на тонкой ножке. Основных отличий папилломы от остальных образований кожи три. Первое - ножка всегда тоньше, чем верхняя часть. Второе - консистенция папилломы всегда мягче окружающей кожи. Третье - размер папилломы, как правило, небольшой - не более 5 мм. На фотографии ниже - типичная папиллома.
![Множество папиллом на коже человека.]()
Как избавиться от папиллом?
Существует всего два основных метода лечения папиллом
- Наиболее простым и эффективным методом лечения является удаление папиллом различными методами (лазер, радиоволновая хирургия, электрокоагуляция и т.п.). В большинстве случае однократного полного удаления папиллом со всего тела бывает достаточно. Более подробно о том, как папилломы удаляются методом радиоволновой хирургии в нашей клинике, я расскажу чуть ниже.
- Очень популярным методом в последнее время стало удаление папиллом в домашних условиях. Чаще всего, это происходит с помощью двух видов препаратов - растворы кислот с названием вроде "Супер чистотел" и смесь диметилового эфира и пропана (популярный препарат "Криофарма"). Ничего не могу сказать об эффективности этих двух способов, т.к. никогда не удалял папилломы таким образом.
ВАЖНО. Пожалуйста, не ставьте себе диагноз "папиллома" самостоятельно на основании изучения интернета. Перед применением указанных выше препаратов всегда стоит показаться онкологу и убедиться, что то, что Вы собираетесь удалить в домашних условиях - действительно папиллома. Если диагноз поставлен не верно и на пигментный невус будет нанесена любая из этих жидкостей - последствия могут быть крайне печальными .
Если папилломы появились вновь после удаления?
К сожалению, ни один из перечисленных выше методов не даёт 100% гарантии исчезновения папиллом. В очень редких случаях, даже при удалении у квалифицированного доктора они могут появиться снова. Если это произошло в течение короткого срока (полгода или несколько месяцев) нужно проверить состояние иммунитета - проконсультироваться с иммунологом. Как правило в таких ситуациях назначаются иммуномодуляторы, которые помогут организму бороться с вирусом папилломы человека.
Как проходит удаление папиллом?
В нашей клинике удаление папиллом производится методом радиоволновой хирургии.
Просто посмотрите это короткое видео и многие вопросы отпадут сами собой.Папиллома фиксируется специальным пинцетом, после чего инструментом в виде петли отсекается от кожи у основания. В момент соприкосновения с кожей на конце инструмента концентрируется радиоволна высокой частоты, которая испаряет клетки папилломы и одновременно "склеивает" кровеносные сосуды. Как правило обезболивание при такой процедуре не требуется - болезненные ощущения сравнимы с эпиляцией пинцетом. В редких случаях производится обезболивание кремом ЭМЛА.
Коротко о главном:
Если Вы решили избавиться от папиллом - есть 2 способа:
Первый - удалить папилломы в клинике, желательно у онколога. Плюсы этого метода очевидны - максимальная эффективность и безопасность.
Второй способ - удаление в домашних условиях с помощью препаратов, которые можно купить в аптеках. Преимуществом этого метода является невысокая стоимость, однако для безопасного удаления я рекомендую предварительно проконсультироваться с врачом-онкологом.
Если лечение папиллом ни одним из указанных способов не эффективно - стоит проверить иммунитет. Для этого лучше проконсультироваться у иммунолога.Решили расстаться с Вашими папилломами? Это можно сделать по адресам в Санкт-Петербурге (Асафьева 7/1)
Бородавки — это малоэстетичные доброкачественные новообразования, которые появляются на коже при заражении вирусом папилломы человека. Внедряясь в верхние слои эпидермиса, вирус провоцирует разрастание его клеток, в результате чего появляются бородавки разной формы, размера и цвета.
Папилломавирусом человека инфицировано около 80 % людей на планете, при этом далеко не каждый пациент знает о своем диагнозе, поскольку ВПЧ в большинстве случаев протекает бессимптомно.
![бородавка]()
Виды бородавок
Различают разные виды бородавок в зависимости от места расположения на теле, цвета, размера, формы и типа возбудителя.
Обычные или вульгарные бородавки
Наиболее распространены, их появление не зависит от возраста или пола больного. Располагаются на кистях рук, между пальцев, на тыльной стороне ладоней (реже на самих ладонях). Вульгарные бородавки имеют неправильную или округлую форму и благодаря телесно-розоватому цвету обычно не очень заметны на коже. Размер варьируется от 1 до 3 мм, при длительном заражении и отсутствии лечения на пораженном участке могут появляться группы новообразований.
Плоские бородавки
Новообразования этого вида чаще появляются детей и подростков, поэтому их второе название – юношеские бородавки. Представляют собой узелки телесного или светло-коричневого цвета овальной или круглой формы, с гладкой поверхностью, слегка возвышающиеся над кожными покровами. Преимущественно локализуются на коже лица, шеи, рук и верхней части туловища.
Подошвенные бородавки
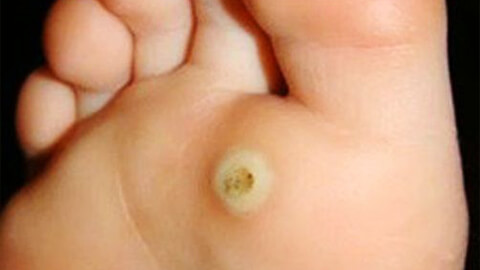
![бородавка]()
Этот вид бородавок появляется исключительно на коже стоп, благодаря чему и получил свое название. Представляет собой шероховатый нарост с ороговевшим слоем кожи или группу таких наростов. Кожа вокруг подошвенных бородавок теряет естественный цвет, становится серо-желтой. Поверхность бородавки становится жесткой и начинает давить на здоровые ткани вокруг нее, причиняя сильный дискомфорт.
Висячие бородавки
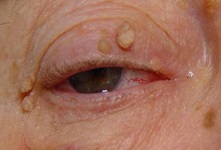
Особенностью этого вида является наличие узкого сочленения с поверхностью кожи, так называемой «ножки». Висячие бородавки могут быть продолговатой, круглой или неправильной формы, цвет розовый или красноватый. Локализуются такие бородавки на шее, лице, подмышечных впадинах, под грудью у женщин. Зачастую появление многочисленных висячих бородавок сигнализирует о резком снижении иммунного статуса организма.
Старческие бородавки
Бородавки такого типа чаще поражают кожу людей преклонного возраста. Их также называют себорейными бородавками или кератомами. Развиваются они по причине возрастных изменений и ухудшения обмена веществ из клеток эпидермиса, часто захватывая верхнюю часть волосяных фолликулов. Кератомы имеют круглую форму, четко очерченные границы, локализуются на волосистой части головы или на лице. Размер варьируется от нескольких миллиметров до 4-5 см.
Остроконечные бородавки
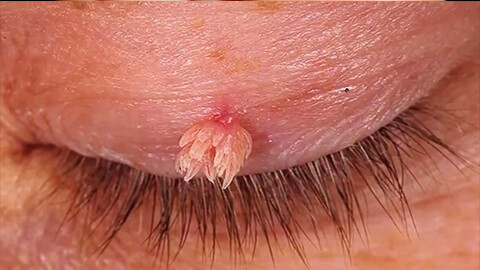
![бородавка]()
Остроконечные бородавки или кондиломы представляют собой наиболее неприятный и болезненный вид новообразований. Их возбудителем является папилломавирус человека 6 и 11 типов. Остроконечные кондиломы поражают кожу, граничащую со слизистыми оболочками: на губах и веках; в области гениталий, мочеиспускательного канала, ануса.
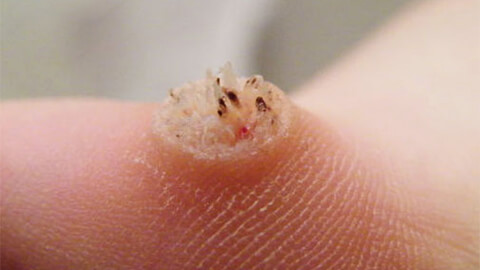
Остроконечные бородавки имеют структуру узелковых наростов, которую часто сравнивают с цветной капустой или петушиным гребнем. С поверхностью кожи кондиломы соединяются посредством тонкой «ножки». Из-за локализации на участках тела, которые подвержены механическому раздражению, высока степень травмирования кондилом и прилегающих к ним тканей, инфицирования и развития воспалительного процесса с образованием экссудативных или гнойных выделений.
Причины появления бородавок
Провоцирует появление бородавок повышенная активность папилломавируса человека в организме. Заражение происходит контактно-бытовым путем: через прикосновения, рукопожатия, предметы общего пользования и в общественных местах при несоблюдении правил личной гигиены. Остроконечные бородавки передаются половым путем.
В активную форму вирус переходит при наличии таких факторов, как:
- сильный или хронический стресс;
- перенесенные инфекционные заболевания;
- сниженный иммунитет;
- гормональные сбои, неправильный обмен веществ;
- повышенная потливость;
- травмы и микротравмы кожи;
- ношение одежды и обуви из ненатуральных материалов.
При бессимптомном протекании заболевания, диагностировать его можно только лабораторным путем.
Бородавки у взрослых
Появление папиллом или бородавок возможно в любом возрасте. Пол при этом не играет особой роли – ВПЧ подвержены и мужчины, и женщины. При этом риск развития бородавок у женщин выше, поскольку их иммунитет чаще бывает ослаблен из-за гормонального фона, беременностей, кормления детей. Из-за особенностей анатомического строения, женщины также более подвержены появлению бородавок на половых органах, в частности, кондилом, которые повышают риск развития рака шейки матки.
У мужчин бородавки появляются только в случае резкого снижения иммунитета, что с сильным полом случается не так часто. При этом мужчины крайне редко выступают носителями ВПЧ 16 и 18 типов, которые провоцируют развитие онкологических заболеваний.
Бородавки у детей
Бородавки – распространенное явление у детей и подростков, поскольку их иммунитет не сформирован до конца, вследствие чего они легко заражаются папилломавирусами. Немаловажную роль играет тот факт, что дети, посещающие детские сады и школы, как правило, пребывают в повышенных стрессовых условиях, что негативно сказывается на защитных способностях организма. Помимо контактно-бытового способа инфицирования. возможно также внутриутробное заражение от матери.
Чаще всего у детей развиваются вульгарные, юношеские или подошвенные бородавки, при этом юношеские исчезают сами к 14-18 годам.
Лечение бородавок
![бородавка]()
При лечении бородавок, следует понимать, что полностью устранить из организма возбудителя – папилломавирус человека – невозможно. Попав в организм, он остается в нем навсегда, но здоровый иммунитет способен держать его под контролем и сводить к минимуму проявления его жизнедеятельности.
Сам факт появления бородавок свидетельствует о снижении иммунного статуса организма, следовательно, в терапию ВПЧ необходимо включать мероприятия по укреплению иммунитета. При сниженной защитной реакции организма даже при успешном удалении бородавок, существует высокая вероятность возникновения рецидивов. При этом у людей с сильным иммунитетом бородавки могут проходить самостоятельно.
Терапию должен подбирать компетентный врач после тщательного обследования. Самолечение недопустимо, поскольку неспециалист не сможет отличить бородавку от злокачественного новообразования. Вопрос об удалении бородавки также решается специалистом – травмированное новообразование может переродиться из доброкачественного в злокачественное.
Существуют следующие способы избавления от бородавок.
- Криодеструкция (заморозка жидким азотом). Этот способ особенно эффективен в отношении обычных бородавок. На новообразование воздействуют жидким азотом в течение 10-30 секунд. Этот метод хорош своей низкой травмоопасностью, для полного удаления бородавки требуется от 1 до 5 сеансов.
- Лазерокоагуляция (удаление лазером). Новообразование удаляется под местной анестезией по частям. На месте бородавки остается след в виде углубления, который исчезает примерно через месяц.
- Электрокоагуляция (удаление током). Бородавку удаляют тонкой металлической петлей, воздействуя высокочастотным током. Этот способ характеризуется отсутствием кровотечения и дополнительным обеззараживанием тканей. Ткани новообразования остаются неповрежденными, поэтому могут быть отправлены на гистологическую экспертизу. Следы от манипуляции проходят в течение недели.
- Хирургическое иссечение. Таким способом пользуются лишь в крайних случаях, когда новообразования слишком крупные или сгруппированы в единую конгломерацию. Под местной анестезией осуществляется удаление бородавки скальпелем как при обычном хирургическом вмешательстве. Удаленный материал отправляется на гистологическое исследование. Наличие шрамов на месте проведения иссечения зависит от мастерства хирурга, накладывавшего швы.
- Метод химического воздействия при котором используются различные кислоты или щелочь. Этот способ является самым болезненным, травматичным и опасным, поскольку риск вторичного инфицирования тканей на месте воздействия крайне высок. При решении его применения, стоит помнить, что воздействовать можно лишь на саму бородавку, не затрагивая кожу возле нее.
Препараты для лечения бородавок
Для лечения бородавок используются местные средства, но их эффективность зависит от возраста новообразования – чем «свежее» бородавка, тем больше шансов ее удалить, и состояния иммунитета больного.
- Мазь Виферон. Противовирусное средство, повышающее местный иммунитет. Применять можно не более месяца от 1 до 4 раз в день.
- Оксолиновая мазь. Этот препарат также обладает противовирусным эффектом. Наносится на бородавку 1-3 раза в день. Срок лечения от недели до нескольких месяцев.
- Крем Имиквимод. Иммунномодулятор с противовирусным эффектом. Применяется на ночь 2-3 раза в неделю. Срок лечения до 3 месяцев.
- Салициловая кислота. Необходимо использовать концентрированный раствор. Применяется в виде примочки раз в сутки. При этом нужно принимать меры против возникновения химического ожога кожи.
- Коломак. Препарат в виде раствора на основе салициловой, молочной кислот и полидоканола. Наносится 1-2 раза в день, но не более 10 мг в сутки. Курс лечения – не более месяца.
- Веррукацид. Раствор эффективен в отношении многих видов бородавок. Помимо противовирусного воздействия осуществляет коагуляцию внутриклеточного белка наростов, препятствуя развитию рецидивов. Наносится разово, при наличии крупных новообразований возможно повторное нанесение через 1-2 недели.
Перед применением местных средств следует проконсультироваться с дерматологом и сдать анализы для установления характера новообразований, поскольку воздействие лекарственных препаратов может стать причиной перерождения клеток бородавки в злокачественные.
Нетрадиционные методы борьбы с бородавками
В рецептах народной медицины для борьбы с бородавками используют:
- чеснок;
- лук;
- чистотел;
- молочай;
- полынь;
- масло льна.
Методы народной медицины хороши в качестве дополнения к основной терапии после консультации с лечащим врачом.
Профилактика бородавок
Лучшей профилактикой возникновения бородавок является банальное соблюдение правил личной гигиены: своевременное мытье рук, использование личных маникюрных принадлежностей, полотенец, мочалок, обуви. Не следует ходить босиком в бассейне, общих душевых, банях и саунах. Также при остановке в гостиницах стоит захватить с собой антисептические средства для обработки санузлов. Параллельно необходимо укреплять иммунитет и заботиться об общем состоянии здоровья.
Читайте также: