Можно ребенку с витилиго на юг
Обновлено: 28.04.2024
Обычно дерматологи своим пациентам с витилиго дают следующие советы.
Вам необходимо защищать кожу от солнца, потому что:
- под воздействием солнца ее поверхностный слой очень легко теряет пигмент меланин;
- чрезмерный загар может еще больше усилить проявления витилиго;
- при светлой коже пятна витилиго едва заметны, а на фоне загара они «проявятся»;
- если вы выбрали для лечения витилиго метод депигментации, при котором кожа осветляется, почти теряя естественный цвет, УФ-излучение может спровоцировать появление «цветных» пятен на ней, и вам придется вновь делать депигментацию.
Чтобы защитить кожу от солнца, дерматологи рекомендуют:
1) использовать солнцезащитный крем;
Щедро наносите крем с УФ-фильтрами на кожу, не покрытую одеждой, каждый день и не позднее чем за 15 минут до выхода на улицу. Лучше для этого выбрать средство со следующими характеристиками:
надписью UVA/UVB (это говорит о широком спектре защиты);
SPF 30 и более;
водостойкостью.
Не забудьте повторно нанести солнцезащитный крем, если вы длительно находитесь на открытом воздухе: в пасмурные дни — каждые два часа, и каждый раз после того, как вы были в воде или пропотели.
2) носить одежду, которая защищает кожу от солнца;
Кожу, покрытую тканью, которая имеет высокий SPF (sun protection factor — солнцезащитный фактор), не нужно мазать солнцезащитным кремом. Однако не вся ткань защищает одинаково. Например, джинсовая рубашка с длинным рукавом имеет SPF около 1700, а белая футболка — только 7. Причем интересно, что у такой же зеленой футболки SPF возрастает до 10.
Повысить SPF одежды можно, добавляя специальные средства во время стирки. Но, к сожалению, этот процесс должен быть длительным — SPF заметно увеличивается приблизительно после 20 стирок.
3) стараться подольше находиться в тени;
Это особенно важно в часы, когда ваша тень короче, чем вы. Ближе к полудню солнечные лучи наиболее опасны и максимально способствуют образованию загара.
4) не пользоваться солярием.
Вопреки расхожему мнению, солярий вовсе не безопасная альтернатива солнцу. Специальные лампы, которые применяются в соляриях, тоже могут обжечь кожу, потерявшую пигмент.
Если же вы все-таки хотите добавить цвета вашей коже, то пользуйтесь для этого косметикой. Средства, с помощью которых можно придать коже желаемый цвет, можно разделить на три типа. Это различные кремы-автозагары, природные красители и собственно декоративная косметика.
Ниже приведены некоторые советы, которые дерматологи дают своим пациентам с витилиго перед применением декоративных средств для изменения цвета кожи.
Выбирайте только водостойкую продукцию.
Эффект от применения автозагаров и красителей дольше, чем от тональных косметических средств, к тому же красители лучше подходят для белых пятен.
Когда выбираете крем-автозагар, отдайте предпочтение тому, который содержит дигидроксиацетон.
При регулярном применении большинство пациентов могут добиться естественного вида кожи, используя маскирующие кремы или автозагары.
Не делайте татуировки, потому что их нанесение может вызвать кебнеризацию — появление пятен витилиго на месте татуажа спустя 10–14 дней.
В заключение всем людям с проявлениями витилиго можно посоветовать узнать как можно больше об этом заболевании. Ведь знание проблемы часто улучшает качество жизни человека — имея представление о вариантах лечения и его эффективности, он не впадет в депрессию, а будет действовать или спокойно жить, не обращая внимания на свою «изюминку». Можно лечить витилиго, маскировать пятна с помощью косметики или ничего не делать, оставив все как есть. Только вы можете выбрать, что подходит именно вам.
Если даже вы решили не лечить витилиго, на всякий случай покажитесь дерматологу для точной диагностики и проведения медицинского осмотра. Ведь витилиго является медицинским состоянием, беспокоящим не только как косметический дефект.
Очень важно также общаться с другими людьми, страдающими витилиго. Особенно это нужно детям, которых сверстники часто дразнят и задирают, а невоспитанные взрослые могут пристально рассматривать. Чтобы избежать эмоциональных проблем, имеет смысл чаще проводить время с людьми, которые также страдают витилиго. Они не будут воспринимать ваш внешний вид как что-то необычное, а сосредоточатся на ваших личностных качествах.
— Витилиго у меня с рождения. Лет до шести меня водили по врачам, мы перепробовали все народные средства и даже ездили к бабке снимать порчу. В итоге родные смирились, поняв, что это все бесполезно, и перестали меня мучить.
Мне, можно сказать, повезло: кисти рук, лицо витилиго не затронуло, но есть светлые пряди на голове — такая белая челка. На руках пятна идут от запястья до локтя, также они есть на животе и на ногах. В школе учителя возмущались, зачем мама покрасила мне челку в светлый, но она им все объяснила, и это закончилось. Какой-то реакции от одноклассников я не помню.
Конечно, в подростковом возрасте было неприятие внешности, были комплексы. Я старалась носить максимально закрытую одежду, чтобы не было видно пятен, пользовалась автозагаром. Витилиго еще отражается на образе жизни — лучше не загорать, потому что можно моментально получить ожоги. В детстве я вечно ходила обгоревшая.
В личной жизни, с друзьями проблем не было. Напрягали только незнакомые люди, которые могли рассматривать меня на улице. Но чем старше становишься, тем меньше волнует, что там подумают другие. Раньше я прятала пятна при взгляде посторонних, а сейчас, когда меня разглядывают, смотрю прямо в глаза — интерес ко мне моментально отпадает.
Теперь у меня другая проблема: я переживаю за дочку, как она будет справляться с теми же ситуациями, которые были у меня. Она родилась тоже с белой челочкой. Пока ей четыре года, и она не задает никаких вопросов, только говорит: «У мамы белая челочка — и у меня». Муж на все это реагирует спокойно: говорит, что ему две такие красотки достались.
«Механизм появления витилиго связан с тем, что меланоциты — клетки, которые производят меланин, — разрушаются организмом вследствие аутоиммунной реакции», — объясняет к.м.н. доцент кафедры кожных болезней и косметологии ФДПО РНИМУ им. Н.И. Пирогова, председатель общества по изучению витилиго Валентина Петунина. Сами причины возникновения заболевания до конца не изучены. Среди главных факторов, которые могут спровоцировать развитие витилиго, — генетическая предрасположенность. «Наука еще не выделила конкретные гены, конкретную мутацию, отвечающую за развитие витилиго, — рассказывает Петунина. — Тем не менее у многих наших пациентов — семейный анамнез заболевания. Необязательно витилиго будет передаваться от родителей к детям, оно может проявляться и через поколение. Одним из триггеров развития витилиго является стресс. Также триггером заболевания может послужить какая-то травма — опять же, если есть генетическая предрасположенность. Поэтому людям с витилиго не рекомендованы некоторые косметологические манипуляции, использование бытовой химии без перчаток, немедицинские татуировки».

Валентина Петунина, к.м.н. доцент кафедры кожных болезней и косметологии ФДПО РНИМУ им. Н.И. Пирогова, председатель общества по изучению витилиго
Также дерматологи крайне не рекомендуют людям с витилиго находиться на солнце. Петунина подчеркивает: «У пациента отсутствуют меланоциты в очагах витилиго, то есть эта область беззащитна перед солнечными лучами. Максимально вредное воздействие пациент получает именно в этих зонах».
«При нахождении на солнце белые пятна на коже начинают сгорать, происходит гиперемия. Даже с солнцезащитным кремом идти на солнышко и загорать все равно нежелательно. Просто на улицу ходить с солнцезащитным кремом можно, но лежать на солнце — противопоказано», — рассказывает врач-дерматолог МСЧ АО «Международный аэропорт “Внуково”» Виктория Горбачева. Еще один фактор развития витилиго может быть связан с щитовидной железой, а предвестником дебюта заболевания может быть необычная родинка, объясняет Горбачева: «В большой части случаев витилиго предшествуют заболевания эндокринной системы. Еще бывает, что при осмотре мы можем увидеть у пациентов специфическую родинку — вокруг обыкновенной коричневой родинки образуется белое пятно. Это называется „галоневус“. Чаще всего он проявляется перед витилиго».
Если заболевание проявилось у ребенка, Третьякова советует родителям быть рядом в моменты адаптации и напоминать о недопустимости нарушения границ: «Самое главное — говорить ребенку, что никто не имеет права осуждать его за внешность, напоминать, что он может не отвечать на неудобные вопросы окружающих, может говорить им, что не готов рассказывать свою историю. Дети могут быть жестоки и с причиной, и без нее. Важно, чтобы родители были рядом в сложные моменты адаптации, а также чтобы социальная система — сад и школа — брала курс на толерантность».
«Конечно, придется учиться жить с этим заново»
Дарья, 31 год
— Витилиго появилось у меня 14 лет назад. Мне было 17, я поступала на первый курс института. Было непонятно, из-за чего это началось — просто появились пятна на бедрах, которые начали разрастаться. Сейчас витилиго у меня даже на лице, вокруг глаз.
Врач сказал мне, что об этом заболевании очень мало информации. Я покупала какую-то мазь в аптеке и пробовала лечиться народными средствами, но потом перестала чем-либо пользоваться — ничего не помогало.
Конечно, появились комплексы. Я плакала, очень сильно переживала, пользовалась тональником, чтобы все это замазать. Некоторые невоспитанные однокурсники спрашивали меня: «Ты что, в очках загорала? Что у тебя за пятна?» Конечно, мне было неловко, хотелось отвернуться, спрятаться… Просто это такая ситуация: вот ты живешь 17 лет с одной внешностью, а потом раз — и она меняется совсем не по твоему желанию. Конечно, придется учиться жить с этим заново.
Принять себя мне помог мой парень. Когда я начала с ним общаться, он дал мне возможность поверить, что я особенная, что в моих пятнах нет ничего такого. Первое фото с витилиго в Instagram я выложила в 2018 году, когда мне кто-то написал в директ: «Что у вас с лицом?» И я решила выставить фотографию без фильтров, без всего, и подписать, что у меня витилиго и что это не заразно. Многие знакомые, увидев фото, писали мне, что даже не замечали моих пятен и не обращали на них внимания. В общем, все отреагировали адекватно.
Сейчас ко мне обращаются многие люди с такой же проблемой, как у меня, особенно те, у кого это недавно: «Вы такая жизнерадостная девушка, как вы справляетесь? Вот у меня депрессия из-за этого…» Мне приятно, что я делюсь опытом: может, это кому-то поможет. А если мне пишут что-то о том, что появилось какое-то новое лечение от витилиго, я сразу закрываю диалог. Я уже приняла этот факт и лишнюю надежду себе давать не хочу.
Только время поможет принять себя. «Смириться» здесь слово неподходящее, именно принять. Мне на это понадобилось пять лет.

Анастасия Третьякова, клинический психолог Медико-психологического центра индивидуальности
«Конечно, так, как, например, артериальная гипертония, витилиго не влияет на состояние здоровья. Но это серьезное нарушение качества жизни. Витилиго может являться также маркером каких-то других аутоиммунных заболеваний у пациентов. Если витилиго только появилось у человека, это повод пройти полноценное обследование и регулярно следить за своим здоровьем, — обращает внимание Валентина Петунина. — В последние пять лет проводятся исследования в области новых препаратов от витилиго. Это связано с тем, что в дерматологию приходит новый класс лекарств — применение ингибиторов янус-киназ (JAK). Сейчас опубликованы результаты международных исследований фазы IIB, их проводила компания Pfizer. Мы надеемся, что в следующей фазе испытаний примет участие и Россия». Как говорит Валентина Петунина, фармакологическое лечение витилиго может быть гораздо успешнее, чем существующие сейчас механические способы воздействия на участки кожи для уменьшения яркости пятен, так как лекарственные препараты могут влиять непосредственно на природу заболевания.
«Что касается народных средств при лечении кожных заболеваний — это больше как самовнушение, — указывает Горбачева. — Народная медицина при лечении витилиго, мне кажется, совершенно неэффективная история».

Виктория Горбачева, врач-дерматолог МЧС АО «Международный аэропорт “Внуково”»
Людям, которых беспокоят взгляды окружающих, клинический психолог Медико-психологического центра индивидуальности Анастасия Третьякова советует научиться отстаивать свои границы: «Необходимо научиться самому воспринимать свое тело как полноценное и уникальное. Самое важное — понять, что окружающих не должно волновать тело других». Построение самооценки — сложная внутренняя работа, говорит Третьякова: «Это связано не только с витилиго. Это связано с любыми отклонениями от стандарта. Сейчас есть большое количество направлений, в том числе и бодипозитив, которые говорят нам, что все наши пятнышки, все какие-то родинки — это все делает нас особенными. Надо постоянно говорить себе: „Несмотря на то, что мое тело неидеально, я чувствую себя хорошо, я чувствую себя счастливой“. Пациентам с витилиго я могу еще посоветовать посмотреть биографии известных людей с этой проблемой — что они говорили о своем заболевании. На самом деле, самый сложный навык — умение в любом состоянии чувствовать себя хорошо».

Елена Анюхина, клинический психолог ГБУ «Московская служба психологической помощи населению»
«Психотерапия в случае неприятия себя при витилиго направлена на поиск уникальности пациента, — рассказывает клинический психолог ГБУ “Московская служба психологической помощи населению” Елена Анюхина. — Вместе с человеком мы ищем, в чем уникален именно он, без сравнения с другими людьми. Возможно, у людей с подобным заболеванием возникают и социальные фобии, когда человек считает, что другие думают о нем как-то не так, что он какой-то не такой из-за своего заболевания. Мы начинаем эти мифы убирать. Проводим социальные эксперименты, предлагаем клиенту знакомиться с другими людьми, общаться с ними. Это как коучинговая работа. Через практику человек сталкивается с источником страха и понимает, что люди оценивают не только внешнее, но и внутреннее. И также мы занимаемся реализацией: где этот человек может себя проявить? Некоторые занимаются фотографией или идут в модели, потому что это что-то интересное, особенное. Либо этот человек может реализовать какой-то проект по поддержке — обычно, если есть какая-то проблема, то здорово транслировать истории преодоления: я смогла вот это принять и научу вас, как это делать».
«Когда я перестала замечать свои пятна, окружающие тоже как будто перестали их замечать»
Мария Внукова
— Витилиго проявилось у меня в восемь лет. Я тогда очень сильно переживала из-за развода родителей — на этом фоне и возникли пятна. Когда поставили диагноз, никто из родных не знал, что делать: это и сейчас малоизученная болезнь, а тогда тем более. В Украине и странах постсоветского пространства никакого лечения не было.
В подростковом возрасте пробовала лечиться сама, используя народные средства — их я находила в интернете. У меня были очень сильные комплексы по поводу внешности, я думала, что не смогу рассказать о витилиго кому-то постороннему. В школе у меня была единственная подруга, которая знала об этой проблеме, а если кто-то из непосвященных замечал мои пятна, мне хотелось просто провалиться сквозь землю.
В какой-то момент я начала работать над собой. Я поняла, что хочу быть счастливой. Не просто быть «как все», обычной, а именно счастливой. Я начала слушать лекции по психологии, углубляться в эту тему. Меня поддерживали мои друзья, знающие о проблеме, они говорили мне, что витилиго — это красиво. Потом я открыла для себя, что как мы к себе относимся, так к нам относятся и другие. Когда я перестала замечать пятна, все окружающие тоже как будто перестали их замечать. Для меня это было немного шоком: оказывается, всем все равно, у всех свои проблемы. Я поняла, что нужно жить полноценной жизнью — так, как хочется тебе.
Мария Внукова
Когда во взрослом возрасте я стала носить открытые вещи и перестала стесняться себя, не было ни одного случая, чтобы кто-то подошел и что-то спросил о моих пятнах. Новые знакомые могут поинтересоваться, что это, — тогда я в шутку отвечаю, что у меня ген пантеры, поэтому я в пятнах. Если продолжают расспрашивать, то, конечно, объясняю, что это витилиго.
С детства я мечтала быть моделью, но думала, что пятна станут преградой. Когда мне было 22 года, я решила записаться в модельную школу. Я просто поняла, что если я не сделаю это сейчас, то в 40 лет я точно пожалею. Так как была зима, поначалу мне удавалось скрывать пятна — я еще немного переживала из-за них. Все поменяла одна съемка: в Москве родители девочки с витилиго организовали фотосессию для нее и пригласили меня тоже поучаствовать. Это была моя первая открытая съемка с витилиго. И с того момента мне стало еще легче, еще свободнее.
Я все равно долго думала перед тем, как выложить фотографии с той съемки в Instagram. А когда я решилась, мир перевернулся — но в хорошем смысле слова. Я ожидала негатива от подписчиков, но было столько комментариев — и все хорошие, — что я была просто в шоке. Это было стимулом продолжать дальше любить себя и учиться жить.
Что такое очаговая алопеция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ерёминой Татьяны Александровны, дерматолога со стажем в 14 лет.
Над статьей доктора Ерёминой Татьяны Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Выпадение волос (алопеция) — это патология, которая характеризуется воспалением в волосяных фолликулах и иногда ногтевых пластинах, а также стойкой или временной нерубцовой потерей волос.
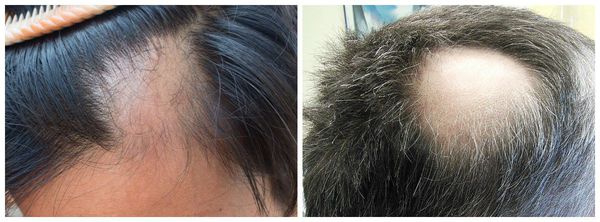
Алопеция по актуальности не уступает многим дерматологическим проблемам. Волосы — придаток кожи, они придают человеку определённый эстетический вид, из-за отсутствия волос возникает косметический дефект, который влечёт за собой снижение качества жизни пациента и проблемы с социальной адаптацией.
Выпадение волос бывает врождённым и приобретённым. Наиболее часто регистрируется приобретённая форма выпадения волос — очаговая, или гнёздная, алопеция (ГА). Гнёздная алопеция также известна как частичное или точечное облысение, волосы могут выпадать не только на голове, но и на теле, бровях и ресницах [1] . Как правило, она возникает спонтанно на фоне полного здоровья.

Алопеция развивается у обоих полов. Определённая роль в развитии патологии отводится факторам риска, к ним относятся:
- заболевания пищеварительного тракта: синдром нарушенного кишечного всасывания, хронический гастрит, ассоциированный с бактерией Helicobacter pylori ;
- инфекции: ОРВИ, грипп, кишечные инфекции и т. д.;
- приём медикаментов: антибиотиков, противовирусных препаратов, нестероидных противовоспалительных препаратов, витаминов группы В и т. д.);
- наследственность, хронические патологии (хронический синусит, тонзиллит, гайморит, хронический кариес и т. д.);
- вредные привычки, недостаток витаминов и микроэлементов (цинка, селена, меди, железа, молибдена и т. д);
- стрессы, депрессия, изменение в мочеполовой системе (воспалительные гинекологические заболевания, приводящие к изменению гормонального обмена): эндометриоз, поликистоз яичников, мультифолликулярные яичники;
- плохое питание, аутоиммунные заболевания (эутериоз, аутоиммунный токсический зоб, заболевания соединительной ткани) [2] .
Очаговая алопеция не заразна. Семейные случаи возможны, если у кого-то из первой линии родства было данное заболевание [6] . Убедительные доказательства взаимосвязи генетики и повышенного риска развития генёздной алопеции были найдены при изучении семей, где двое или более родственников страдали от выпадения волос. Это исследование выявило, по крайней мере, четыре области в геноме, которые, вероятно, содержат эти гены [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы очаговой алопеции
Клиническая картина специфична и имеет непосредственную связь с клиническими разновидностями форм очаговой алопеции. Типичными первыми симптомами являются небольшие залысины в виде одного или нескольких чётко очерченных очагов, которые чаще появляются в затылочной области. Количество очагов и их величина могут быть самыми различными (от одного небольшого очага до полной потери волос). На поредевших участках кожа не повреждена и внешне выглядит здоровой. Пятна могут быть различной формы, обычно они круглые или овальные [8] .
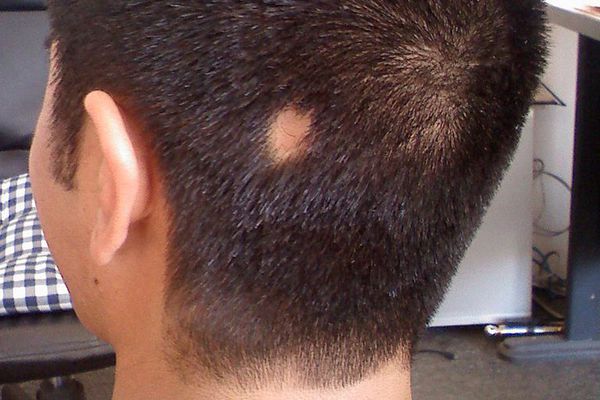
Следующие очаги возникают в отдалении от первого и нередко носят симметричный характер. Они имеют склонность к периферическому росту (увеличению очага по краям), очаги сливаются и образуют большие участки облысения. Выпадение чаще всего наблюдается на коже головы и бороды, но может возникать на любой части тела с волосами [9] .
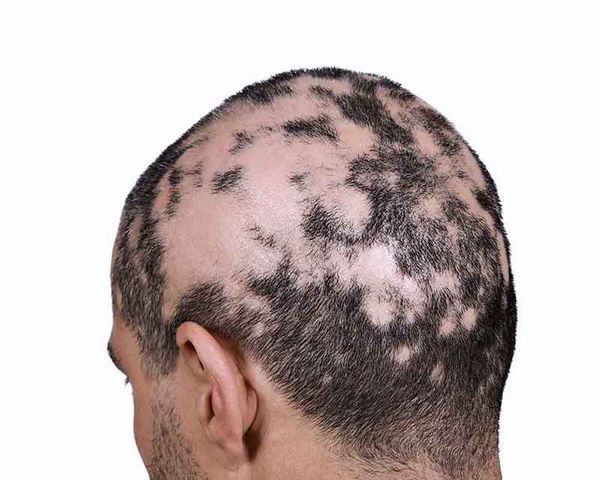
Область выпадения волос иногда сопровождается субъективными симптомами: покалыванием или болезненностью [10] . Волосы обычно выпадают в течение короткого периода времени, причём обычно с одной стороны выпадает больше волос, чем с другой. В очагах часто присутствуют так называемые "конические волоски" с более узким стержнем у корня, этот трихоскопический симптом еще называют "восклицательный знак" [9] . Такие волосы очень короткие (3-4 мм) и могут находиться вокруг проплешин [10] .
Болезнь может перейти в ремиссию на некоторое время или может быть постоянной. Патология имеет доброкачественное волнообразное течение (обратимый характер), волосы, как правило, отрастают на фоне лечения. Но при длительном существовании очагов без терапии волосяные фолликулы (луковицы) атрофируются и процесс приобретает злокачественную затяжную форму (необратимый характер). Зачастую выпадение волос появляется в тандеме с дистрофическими изменениями ногтевых пластин и носит название "трахионихия".
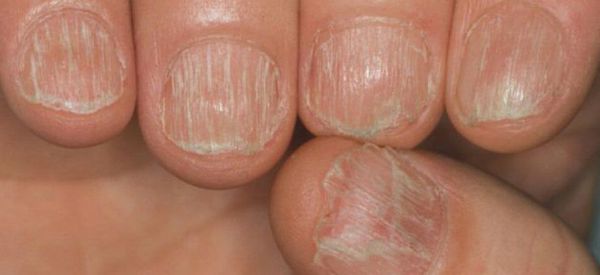
Патогенез очаговой алопеции
Основной механизм патогенеза очаговой алопеции включает разрушение луковиц волоса собственными иммунными клетками [2] . Организм ошибочно атакует собственные анагенные (находящиеся в фазе роста) волосяные фолликулы и подавляет или останавливает рост волос [9] . Например, Т-клеточные лимфоциты (клетки, отвечающие за защитную функцию организма) скапливаются вокруг поражённых фолликулов и в дерме, вызывая воспаление и последующее выпадение волос.
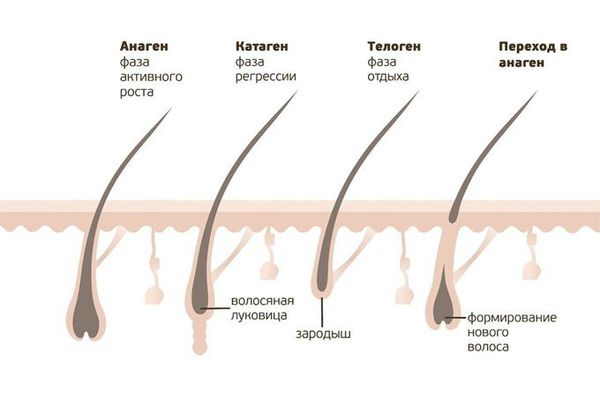
Запускается каскад цепных реакций: нарушение процессов кератинизации (шелушения), деструкция и гибель стержней волос, истощение репаративного (восстановительного) потенциала, затем при длительном течении алопеции (более двух лет) процесс репарации волосяного фолликула сопровождается его атрофией с развитием склеротических изменений (заменой нормальной ткани на соединительную) и склерозированием микрососудов. Было высказано предположение, что волосяные фолликулы в здоровом состоянии защищены от иммунной системы так называемой "иммунной привилегией" [4] [19] .
Развитие алопеции также связано с нарушением усвоения организмом серосодержащих соединений, которые изменяют процесс кератинизации волос и приводят к патологическим изменениям в их структуре [11] .
Классификация и стадии развития очаговой алопеции
Как правило, гнёздная потеря волос включает в себя следующие клинические разновидности:
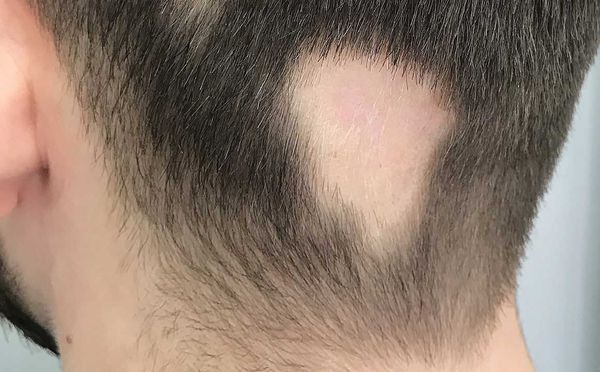
- Локальная (ограниченная) форма описывает облысение только в одном месте [9][12] . Это может произойти на любом участке волосистой части головы.
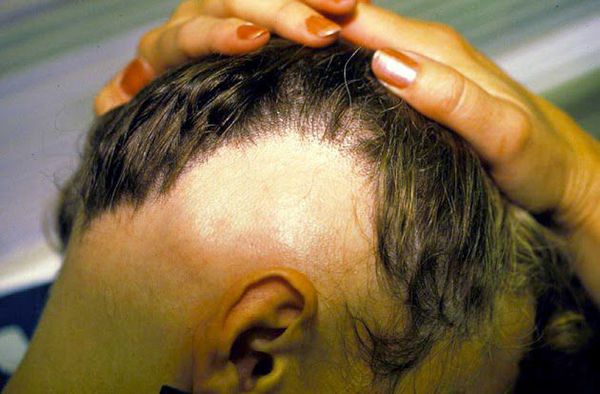
- Субтотальная форма — на голове отсутствует более 40 % волос. При офиазисе (отсутствии волос полностью по краевой зоне роста волос) очаги имеют лентовидную форму, затрагивают всю краевую зону роста волос в затылочных и височных областях по форме волны. При инверсном офиазисе очаги лентовидной формы распространяются на лобно-теменную и затылочные области.
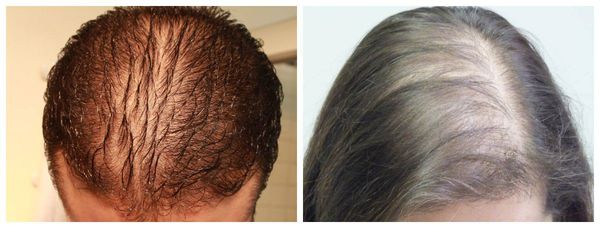
- Диффузная алопеция — волосы выпадают более рассеянно, рассредоточено по всей коже головы [9] .
- Alopecia areata barbae — форма заболевания, при которой выпадение волос ограничивается только бородой [9] .

- Тотальная алопеция (areata totalis, или облысение) — характеризуется полной потерей терминальных (тёмных, жёстких и длинных) волос на волосистой части головы [2] .

- Alopecia areata universalis (универсальная) — такой диагноз ставится, если выпадают все волосы на теле, включая лобковые волосы [2] .
Тотальная и универсальная формы встречаются редко [13] .
Заболевание имеет несколько стадий.
- Активная стадия (проградиентная, прогрессирующая). Во время активной стадии типичные очаги поредения представляют собой участки нерубцового облысения округлой или овальной формы с неизменённым цветом кожи. Для оценки состояния волос проводится тест на натяжение волос. Н еобходимо захватить небольшой пучок волос (50-60 волос) между большим и указательным пальцами и с некоторым усилием, но не очень резко, потянуть волосы. Если в руках остаётся больше 10 % волос (более 6 волос), тест свидетельствует о наличии патологического выпадения волос (положительный тест). Меньшее количество извлечённых волос (до 2 шт.) свидетельствует о физиологическом выпадении волос. Процедуру следует провести в 4 зонах: в теменной области слева и справа, в лобной и затылочной области. В активной фазе заболевания на границах поражений тест на натяжение волос может быть положительным — это зона "расшатанных волос" . На начальном этапе выпадение не затрагивает седые волосы.
- Стационарная стадия — просуществовав 4–6 месяцев, процесс слияния мелких очагов в крупные приостанавливается.
- Стадия регресса — в очагах облысения восстанавливается нормальный рост волос.
Осложнения очаговой алопеции
На сегодняшний день гнёздная алопеция имеет доброкачественное течение. Она не влечёт за собой потерю работоспособности, нарушения общего состояния, инвалидизацию, не требует длительного нахождения в стационарах, но значительно сказывается на качестве жизни и психоэмоциональном состоянии пациентов. Необходимо понимать, что процесс обратим, так как волосяные фолликулы остаются жизнеспособными [15] .
Чаще всего врач трихолог-дерматолог сталкивается с нозогенными реакциями (психогенными расстройствами) своих пациентов: людей с алопецией беспокоит изменение своего внешнего вида и потеря собственной привлекательности, жалость в глазах окружающих; пациенты часто страдают депрессивными, тревожными, социофобическими расстройствами и сенситивными (фобическими) идеями. Чаще всего депрессивные расстройства у пациентов с алопецией проявляются лёгкими формами. Кроме того, у больных могут наблюдаться тревожные расстройства с опасениями возможного прогрессирования облысения и суицидальными наклонностями [16] . Все эти состояния не зависят напрямую от степени выраженности облысения, однако они заслуживают внимания специалистов.
Диагностика очаговой алопеции
Очаговая алопеция обычно диагностируется на основании клинических признаков.
Трихоскопия (исследование волос при помощи трихоскопа, который многократно увеличивает волосы) является основным методом установления данного диагноза. Трихоскопия показывает регулярно распределённые "жёлтые точки" (гиперкератотические пробки), небольшие "восклицательные знаки" и "чёрные точки" (поражённые волоски в отверстии волосяного фолликула) [17] . Для клинической диагностики ГА часто достаточно клинических проявлений в виде очагов выпадения волос и наличия волос, обломанных по типу "восклицательных знаков". Иногда в области облысения может появиться покраснение кожи (эритема) [5] . При эффективном лечении и возобновлении роста волос появляются пушковые волосы.

В редких случаях для постановки диагноза и помощи в лечении облысения требуется биопсия. Она применяется в спорных ситуациях для дифференциальной диагностики с другими заболеваниями и когда лечение не приносит результата. Биопсия позволяет определиться с тактикой лечения и прогнозом заболевания.
Результаты гистологических исследований показывают наличие перибульбарного лимфоцитарного инфильтрата (скопления лимфоцитов) по типу "рой пчёл". Иногда в неактивных зонах облысения воспалительные инфильтраты не обнаруживаются. Ещё одним характерным признаком является недержание пигмента в луковице волоса и фолликулярных стелах (анатомической структуре волосяного фолликула), а также сдвиг в соотношении анаген-телоген в сторону телогена (стадии выпадения волос).
Определённая роль отводится клиническим лабораторным и инструментальным методам исследования. Клинический минимум должен содержать:
- Общий анализ мочи.
- Биохимический анализ крови (АЛТ, АСТ, ГГТ, щелочная фосфатаза, глюкоза, билирубин общий, билирубин прямой, общий белок, холестерин (ЛПВН, ЛПНП), триглецириды, мочевина, креатинин, мочевая кислота, коэфициент атерогенности, гликированный гемоглобин, С-реактивный белок, ревматоидный фактор, С-пептид).
- Определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека.
- Определение антигена HBsAg (позволяет выявить гепатит Б).
- Определение антител классов M, G к вирусу гепатита С.
- Проведение реакции Вассермана (анализ крови на сифилис).
- Анализ крови на волчаночный антикоагулянт (специфический маркер такого заболевания, как дискоидная красная волчанка).
- Определение антинуклеарных антител.
- Анализ крови на железо, ферритин, трансферрин, гомоцистеин, фолиевую кислоту, цинк, селен, медь, магний, витамин В12, витамин Д.
- Анализ крови на гормоны: инсулин, гормоны щитовидной железы (ТТГ, Т3 свободный, Т4 свободный, антитела к тиреопераксидазе, антитела к тиреоглобулину).
Такой большой список показателей нужен для того, чтобы разобраться, что именно вызывает потерю волос. Необходимо исследовать каждый обмен веществ: липидный, углеводный, гормональный, белковый и исключить все метаболические нарушения.
По показаниям проводятся:
- Трихологический генетический тест (делается соскоб эпителиальных клеток слизистой полости рта с области щеки в специальную пробирку, где анализируется геном).
- Спектральный анализ волоса на микроэлементы (производится забор волоса с области затылка и отправляется в лабораторию на исследование нехватки или переизбытка микроэлементов).
- Соскоб на грибы с кожи волосистой части головы.
- УЗИ щитовидной железы.
- УЗИ сосудов шеи.
- МРТ головного мозга.
По мере необходимости для исключения очагов хронической инфекции пациент направляется на консультации к смежным специалистам [14] .
Лечение очаговой алопеции
При отсутствии на голове более 25 % волос необходимо осматривать состояние волосяного покрова на туловище и конечностях. Если в данных областях тоже наблюдается выпадение, это необходимо учитывать при выборе метода лечения. Также выбор терапии формируется с учётом формы, стадии, длительности процесса и возраста больного.
Сложность патологии в том, что ни один из существующих терапевтических вариантов не является на 100 % эффективным [18] , но если назначена адекватная терапия, то волосы во многих случаях могут самопроизвольно отрасти.
В некоторых случаях выпадения волос успеха можно достичь при помощи стероидных препаратов (кортикостероидов) в виде крема, мази, лосьона клобетазол, мометазон фуроат и инъекций кортикостероидов. Применение только кортикостероидных кремов на коже в области выпадения не так эффективно и требует больше времени для получения результатов. Стероидные вещества топического (местного) применения обычно используются на небольших зонах выпадения волос. Раствор биматопроста 0,03 % применяется только для бровей и ресниц. Препарат хорошо переносятся, он безопасен и эффективен при выпадении бровей и ресниц [20] [21] .
У применения кортикостероидов есть и недостатки: они часто не могут проникнуть в кожу достаточно глубоко, чтобы повлиять на луковицы волоса [7] . Пероральные кортикостероиды могут уменьшить выпадение волос, но только на период, в течение которого они принимаются, кроме того, эти препараты могут вызвать серьёзные побочные эффекты [7] .
При выпадении волос применяют также миноксидил, различные раздражители (пентоксифиллин, раствор никотиовой кислоты, красный перец), пептидные комплексы, средства стимулирующие рост волос, но только не в прогрессирующую стадию. В более тяжёлых случаях и при отсутствии эффективности лечения топическими стероидами назначают иммунотерапию циклоспорином и/или метотрексатом, иногда их применяют в различных комбинациях.
Физиотерапевтические методы лечения имеют определённую роль в лечении гнёздной алопеции, их применяют для лучшего проникновения лекарственных препаратов к волосяному сосочку. С этой целью назначают электрофорез (лечение микротоками), лазерную терапию, узкополосную фототерапию (лечение узкополосным светом).
Необходимо отметить, что ни одно лечение не является эффективным во всех случаях, и иногда ответа на лечение вообще может не быть. С чем это связано неизвестно.
Прогноз. Профилактика
В большинстве случаев, когда болезнь начинается с небольшого количества участков выпадения волос, волосы отрастают через несколько месяцев, иногда в течение года [8] . Если поражения более обширные, волосы либо отрастают в ответ на лечение, либо продолжают выпадать, вплоть до тотальной или, в редких случаях, универсальной алопеции [8] .
Особенность патологии в том, что спустя какое-то время после успешного лечения, волосы снова могут выпадать. У 85 % больных отмечается более одного эпизода заболевания, периоды ремиссии различны. Эпизоды очаговой алопеции до наступления полового созревания предрасполагают к хроническому течению заболевания [7] . Алопеция иногда становится причиной психологического стресса. Поскольку выпадение волос может привести к значительным изменениям во внешности, люди могут испытывать социальную фобию, тревогу и депрессию. Пациенты с выпадением волос требуют немедленного назначения лечения.
Специфической профилактики алопеции не существует. Рекомендуется вести здоровый образ жизни, правильно питаться, своевременно лечить хронические заболевания. По показаниям следует принимать витаминно-минеральные комплексы. Важно подобрать качественные средства для ухода за волосами, также в качестве метода профилактики можно посоветовать отказаться от плетения тугих косичек.


Очаги белых пятен на теле, появляющиеся ниоткуда, но никуда не пропадающие, — так характеризуют витилиго, на долю которого приходится 3—4 % всех известных науке кожных заболеваний. Болезнь может начаться в любом возрасте, однако чаще всего первые изменения кожных покровов пациенты замечают в 10—30 лет, в то же время известны случаи дебюта витилиго у шестимесячных малышей и у людей старше 80 лет. Болеют в равной степени мужчины и женщины и представители всех рас. В настоящее время витилиго относят к аутоиммунным заболеваниям. Есть ли шанс навсегда избавиться от этого диагноза? Беседуем с кандидатом медицинских наук, доцентом кафедры кожных и венерических болезней БГМУ Мариной Качук.
— Марина Викторовна, из-за чего при витилиго происходит нарушение пигментации кожи?

— Это обусловлено разрушением меланоцитов в пораженном участке. В то же время установлены предрасполагающие и провоцирующие факторы. В развитии заболевания имеют значение нарушения функции нервной системы, желез внутренней секреции (часто щитовидной железы), иммунной системы. Свою роль играют стресс, хронические воспалительные заболевания внутренних органов, интоксикации, наследственная предрасположенность. Различного рода сопутствующие заболевания отмечаются почти у половины обследованных пациентов с витилиго. Была выявлена ассоциация между клиническим течением витилиго и функциональной активностью щитовидной железы. Среди пациентов с витилиго 20 % имеют тиреоидную дисфункцию (что в 8 раз больше, чем во всей популяции), чаще всего гипотиреоз. По данным некоторых авторов, в развитии витилиго могут также играть роль определенные генетические факторы — у 5—7 % пациентов прослеживается наследственный характер заболевания.
— Витилиго — это риск развития меланомы и рака кожи?
— Действительно, такие пациенты являются группой риска по развитию новообразований кожи, в частности, меланомы и плоскоклеточного рака. Чем больше меланина, тем смуглее кожа человека и тем выше степень защищенности от воздействия солнечных лучей. Поэтому люди со светлой кожей и светлыми волосами, то есть с малым содержанием меланина, больше всего подвержены разрушающему воздействию солнца. Это необходимо учитывать и стараться не подвергать себя чрезмерному воздействию ультрафиолета.
— Бытует мнение, что полностью вылечить эту болезнь нельзя, даже для частичного прогресса нужны годы сложной терапии.
— В течении витилиго принято выделять стадии прогрессирования процесса, которые являются своего рода предикторами эффективности терапии. Например, для доклинической стадии и начальных проявлений характерен благоприятный прогноз, тогда как прогноз стадии развернутой клинической картины считается неблагоприятным. В начальной стадии (возможно, обратимой) отмечается уменьшение количества меланина в меланоцитах. В поздней стадии (практически необратимой) меланоциты разрушаются.
Витилиго является сложной проблемой для дерматологов из-за отсутствия четкой схемы лечения, несмотря на появление за последние годы нескольких этиологически обоснованных подходов к терапии. На сегодня разработано много методов лечения витилиго. Целью большинства из них является стабилизация процесса (отсутствие прогрессирования заболевания) и по возможности восстановление пигмента в коже, а также улучшение качества жизни пациентов. У всех методик есть достоинства и недостатки, ни одна из них не является универсальной.
Чтобы определить тактику ведения пациентов с витилиго, нужно установить фототип кожи, длительность и время дебюта заболевания, наличие преждевременного поседения волос и высыпаний в области гениталий, способ и продолжительность предыдущего лечения, сопутствующую патологию, генетическую предрасположенность к витилиго и другим аутоиммунным болезням, а также оценить функции щитовидной железы и психологический статус пациента.
Лечение витилиго — далеко не простая задача и требует от пациента и врача хорошей мотивации, поскольку чаще всего это длительный процесс. Солнцезащитные средства предотвращают солнечный ожог и могут уменьшить фотоповреждение кожи, а также возможность развития феномена Кебнера (появление новых очагов), снижают риск возникновения рака кожи. Солнцезащитные средства препятствуют также загару неповрежденной кожи и, следовательно, уменьшают контраст здоровой кожи с очагами витилиго.
— Несколько десятилетий назад была популярна так называемая кубинская терапия витилиго с использованием мелагенина.
— «Кубинская» терапия была введена врачами-гинекологами, которые видели хороший эффект, но в наши дни энтузиазм по поводу этого вида лечения спал. По-прежнему много людей отправляется на Кубу в надежде избавиться от белых пятен на теле, но в научно-медицинском сообществе этот вид терапии не востребован.
Более актуальный метод — применение глюкокортикостероидов местно и внутрь с целью остановить воспаление, которое часто присутствует при витилиго, и оказать иммуносупрессивное действие на антитела. Местные кортикостероиды показаны для лечения ограниченных участков витилиго и часто являются терапией выбора у детей.
Мазь такролимуса 0,03—0,1 % концентрации может быть эффективна для репигментации витилиго, если ее применять два раза в день пациентам с локализованной формой заболевания, особенно на лице и шее.
Также сегодня для лечения витилиго применяется метод ПУВА-терапии, однако для него необходим тщательный подбор пациентов. ПУВА обозначает сочетание псорален плюс ультрафиолетовое излучение с длиной волны А. С конца 50-х годов прошлого века американские доктора стали использовать псоралены внутрь и местно, потенцируя их действие у пациента воздействием солнечного света в течение 15—20 минут после приема таблеток. Однако этот метод имеет опасные побочные эффекты: развитие катаракты, меланомы, немеланомного рака кожи.
Узкополосная фототерапия с длиной волны В (311 нм) — еще один вариант терапии при витилиго, который многие считают терапией первого выбора для большинства пациентов. Кальципотриол и другие производные витамина D у ряда пациентов дают хороший эффект, особенно при применении с узкополосной фототерапией.
Хирургическое лечение (панч-графтинг или миниграфтинг) дает хороший эффект при сегментарном витилиго или маленькой площади поражения кожи. Только при проведении пересадки опытным и квалифицированным пластическим хирургом можно рассчитывать на хороший результат.
Пересадка меланоцитов в очаг витилиго — хорошая идея, и в последнее время техника процедуры была усовершенствована до очень хороших результатов. Но эта манипуляция требует специальных инструментов и высококвалифицированного персонала, следовательно, она достаточно дорогостоящая и не всем доступна.
— Витилиго — не заразная болезнь, не влияет на продолжительность жизни, но эстетического комфорта не доставляет никому. Как обезопасить себя и своих детей от этого заболевания?
— Профилактика включает в первую очередь полноценное питание: регулярное потребление мяса, рыбы, яиц, овощей и фруктов обеспечивает организм достаточным количеством микроэлементов, необходимых для образования пигмента. Также крайне важно следить за здоровьем ЖКТ: нормальное пищеварение и выработка пищеварительных ферментов — гарантия того, что из кишечника всасываются все полезные для организма вещества. Советую также укреплять иммунитет. Частые инфекции и хронические очаги воспаления в организме приводят к неадекватной работе иммунной системы, в результате начинают вырабатываться антитела, атакующие меланоциты. Очень важен рациональный прием лекарственных средств, особенно иммуномодуляторов. Бесконтрольный прием стимулирующих иммунную систему лекарств может привести к тому, что иммунная система начинает атаковать собственные ткани и клетки. Кроме того, желательно развивать стрессоустойчивость и избегать любых повреждений кожи.
Многие известные люди болели витилиго. Например, легендарного певца Майкла Джексона при жизни обвиняли в многочисленных пластических операциях с целью высветлить кожу, и только после его смерти открылась правда: причиной стремительно «бледнеющего» артиста была эта болезнь. Среди других носителей диагноза — канадская топ-модель Винни Харлоу, американский телеведущий Ли Томас, российский миллиардер Роман Абрамович.
Поскольку типичной локализацией витилиго являются открытые участки тела (руки и лицо), у больного возникают проблемы с самооценкой, склонность к изоляции, а раздражительность нередко перерастает в невроз. Российская модель с витилиго Анастасия Оленич даже создала фотопроект, где можно увидеть фотографии людей, страдающих этим заболеванием, и прочитать рассказы об их жизни с ним.
Полная перепечатка текста и фотографий запрещена. Частичное цитирование разрешено при наличии гиперссылки.

Витилиго — это заболевание, не представляющее угрозы для здоровья ребенка. Однако оно все же оказывает неблагоприятное влияние на его жизнь, может создавать массу комплексов, тем самым препятствуя социальной адаптации среди сверстников, снижая качество жизни и настроение больного.
Что такое витилиго?
Витилиго представляет собой хроническое кожное заболевание, которое сопровождается внезапным исчезновением пигмента на различных участках кожи, называемых зонами депигментации. Такие участки обладают тенденцией к постепенному разрастанию. Кожные покровы на них имеют белый цвет.
Потеря пигмента связана с нарушением выработки меланоцитов или их гибелью. В свою очередь, меланоциты — это специальные клетки, которые производят пигмент меланин, отвечающий за цвет кожи и защищающий ее от ультрафиолетового излучения.
Витилиго может развиваться в любом возрасте и длиться неопределенно долгое количество времени. Его самопроизвольное исчезновение встречается крайне редко. По данным исследований, в большинстве случаев начало заболевания отмечается в возрасте 10—25 лет. Иногда витилиго наблюдается у детей более младшего возраста, в том числе и у новорожденных.
Причины развития витилиго
Точные причины формирования очагов депигментации до сих пор недостаточно изучены. Неизвестно, в результате каких именно нарушений может резко прекращаться выработка меланина. Однако установлено, что повреждающее воздействие на меланоциты бывает связано как с внутриклеточными, так и с внешними факторами, среди которых отмечают:
- хронические заболевания;
- инфекционное и токсическое воздействие;
- чрезмерное ультрафиолетовое облучение;
- стрессы и эмоциональные расстройства;
- генетическую предрасположенность;
- аутоиммунный тиреоидит.
Формы витилиго
Согласно наиболее распространенной классификации, выделяют несколько видов витилиго (несегментарный, сегментарный и смешанный), что обусловлено особенностями анатомического строения человеческого тела. При этом сегментом называют определенный кожный участок, связанный с какой-либо одной нервной ветвью из симметричной пары позвоночных нервов (правой или левой).
Несегментарный вид
При несегментарном виде витилиго зона поражения выходит за пределы одного сегмента и характеризуется симметричным двусторонним расположением, что встречается в 72—95% случаев. Развиться данная форма заболевания может в любом возрасте. Пятна могут возникать и увеличиваться на протяжении всей жизни. Отмечается их выраженная склонность к слиянию и росту.
Несегментарное витилиго также подразделяют на несколько типов.
- Фокальный тип. Единичные пятна, располагающиеся на одном участке кожного покрова. В некоторых случаях может переходить в генерализованную форму.
- Генерализованный тип. Множественные депигментированные пятна, появляющиеся на разных участках кожи: на лице, шее, туловище, локтях, коленях, пальцах рук и ног, ладонях и ступнях.
- Акрофациальный тип, характеризующийся поражением пальцев, области вокруг глаз и рта.
- Универсальныйтип — пигмент исчезает на участке, превышающем 80% от всей площади кожных покровов.
- Витилиго слизистых оболочек.
При несегментарной форме витилиго новые очаги депигментации, как правило, образуются на тех участках кожи, которые были подвержены травмированию, химическим и механическим воздействиям. То есть в местах чрезмерного давления одежды, ушибов, царапин, ожогов и т.п.
Данная форма иногда оказывается связанной с нарушениями функционирования иммунной системы, в частности, с аутоиммунным тиреоидитом. Однако чаще всего, в отличие от взрослых, дети, страдающие от витилиго, в остальном являются совершенно здоровыми.
Сегментарный вид
Встречается гораздо реже (в 5—28% случаев). При этой форме витилиго пораженная зона ограничивается одним сегментом. Депигментированные участки также располагаются на одной стороне. Наиболее часто поражаются лицо, туловище и конечности. Кроме того, отмечается вовлечение в процесс и волосяных фолликулов, вследствие чего на пораженных участках кожи наблюдается поседение волос (например, бровей, ресниц, волос на голове, лобке и подмышках).
Начало заболевания характеризуется ранним возрастом (от 10 до 30 лет). Отличительной чертой данного типа является быстрота развития на начальном этапе, после которой наступает стабилизация состояния в течение 1—2 лет без выраженной тенденции к последующему прогрессированию. При отсутствии лечения пятна могут оставаться неизменными на протяжении всей жизни.
Помимо перечисленных выделяют также и смешанный тип витилиго, который представляет собой сочетание не сегментарного и сегментарного видов.
Последствия витилиго
Витилиго считают серьезной проблемой большинство родителей, дети которых страдают от данного заболевания. В раннем возрасте косметические дефекты не оказывают негативного влияния на жизнь детей. Однако по мере взросления ребенок часто начинает стесняться белых пятен на коже, пытаться спрятать их или замаскировать, а также избегать занятий, при которых депигментированные участки кожи станут заметны окружающим.
В подростковом возрасте дети, больные витилиго, испытывают существенный психологический дискомфорт и давление со стороны сверстников в виде насмешек и издевательств, связанных с их косметическими дефектами. Они часто страдают от повышенной тревожности и депрессий. В этот жизненный период им особенно необходима поддержка родителей, а иногда и психолога, для укрепления уверенности в себе и развития устойчивой самооценки.
Лечение витилиго
Лечение витилиго у детей и подростков представляет особую проблему, поскольку причины данного заболевания еще недостаточно изучены. Во многих случаях его развитие происходит на фоне полного физического благополучия и при отсутствии каких-либо серьезных проблем со здоровьем.
Лечением витилиго у детей и подростков занимается врач-дерматолог. С этой целью обычно применяются:
Читайте также:


