Можно ли заразиться рожей в бане
Обновлено: 18.04.2024
На этом месте дерматовенеролог потребовал ставить точку, сказав, что лечить по интернету никого не будет. Если у кого-то что-то зудит, чешется или пятнами идет – добро пожаловать к нему в кабинет, дальше он сам все расскажет. Потому что тем, кто уже заболел, все равно как выглядит чесоточный клещ. А ему, доктору, важно, чтобы пациенты не занимались самолечением. Ибо не все, что чешется – чесотка. И не все, что не чешется – не чесотка.
Миф 1. Чесотка – постыдная болезнь нечистоплотной бедноты
В сознании обывателя чесоткой болеют бомжи и грязнули. В действительности же, чесоточный клещ (Sarcoptes scabiei) не страдает предрассудками – он готов квартировать на ком угодно: хоть на нищем, хоть на топ-модели. Конечно, личный транспорт снижает риск заболевания, и чем дальше от городского дна, тем меньше риск его подцепить. Однако заразиться чесоткой может каждый. И пренебрежение гигиеной тут не при чем. Регулярное использование «мыла душистого и полотенца пушистого», а также минимальная брезгливость в пользовании чужими вещами, уменьшают вероятность заражения. Уменьшают, но не исключают!
Поэтому не стоит обвинять заболевшего человека в каком-то неправильном поведении и считать чесотку постыдной болезнью. Иначе, следуя этой же логике, стыдно болеть ветрянкой и гриппом.
Миф 2. Я никак не мог заразиться чесоткой
Сколько раз доводилось слышать: «Доктор, да вы что! Я никак не мог заразиться – ни с кем не общался, дома у меня чистота!».
Увы, чесотка весьма заразна. И заразиться ею можно не только непосредственно от больного человека при контакте (половом или бытовом), возможен и опосредованный способ передачи возбудителя через предметы, к которым он прикасался. Симптомы чесотки могут появиться как спустя несколько дней после контакта (при заражении взрослой особью клеща), так и спустя месяц (при заражении яйцами).
Из-за того, что чесоточный клещ прекрасно себя чувствует во внешней среде, подцепить его можно самыми разными способами: подержавшись за поручень в автобусе, посидев на полке в поезде, пожав руку респектабельному визави, примерив в магазине костюм или спрятав в кошелек сдачу.
Если в семье есть дети, потенциальных опасностей становится еще больше: скамейки в парке, песочницы, качели и горки во дворе, игрушки в садике и т. д. Но это не значит, что ребенка нужно держать взаперти: если заражение случилось, значит, случилось. И вины родителей в этом нет – есть только болезнь, которую нужно лечить.
Миф 3. Чесотку ни с чем не перепутаешь
Наверняка распознать чесотку может только врач-дерматолог. Существуют атипичные формы заболевания, например, «чесотка без зуда» (вполне, кстати, официальный термин), малосимптомная чесотка у людей, которые часто моются (только клещ от этого не исчезает) и многие другие.
Чесотку, как и другие болезни, проще лечить, когда еще нет осложнений. А они обязательно появятся, если затягивать с визитом к врачу или мазаться чем попало «от всего на свете».
Миф 4. Если в анализах нет клеща, это не чесотка
Закономерность тут другая: если клеща искали и нашли – значит точно чесотка, а если искали и не нашли – то… это ничего не значит. Поверьте дерматовенерологу: такова специфика анализа и самого заболевания. Даже на полностью покрытом высыпаниями пациенте клещей не всегда тьма, при взятии соскоба они могут просто не попасть в исследуемый материал. Ситуацию хорошо характеризует такой пример: если вы искали что-то в темном чулане и не нашли, не исключено, что плохо искали.
Миф 5. Окружающим необязательно знать, что у меня чесотка
Теоретически – да, практически – нет. Во-первых, превентивное лечение бывает необходимо людям, проживающим на одной жилплощади. Во-вторых, у чесотки есть инкубационный период, когда заболевание уже есть, а его проявлений еще нет. Отсутствие зуда и высыпаний на коже у тех, кто общался с больным, не гарантирует, что они не заразились. В-третьих, если лечиться втихую, то можно заражаться снова и снова от тех, кому вы сами невольно «подарили» чесотку и «забыли» об этом сказать.
Миф 6. Чесотку вылечить легко, с этим справится любой доктор
Действительно, победить чесотку несложно. При правильном лечении она проходит за неделю. А назначать это лечение должен специалист по кожным болезням - врач-дерматолог. Только он поставит верный диагноз, пропишет лекарства с учетом всех показаний и противопоказаний, объяснит, какие принципы гигиены нужно соблюдать во время чесотки, как дезинфицировать жилье и предметы обихода.
Обращаясь за помощью к другому специалисту (педиатру, терапевту, аллергологу или даже фармацевту из аптеки), надо быть готовым к тому, что он просто не сумеет распознать болезнь и пропишет что-нибудь не то. Так и лечатся бедные чесоточные пациенты по полгода гормональными мазями «от аллергии» или «дерматита»…
Миф 7. Если лечение от чесотки назначено правильно, больному тут же становится легче
Некоторые средства от чесотки сами по себе способны вызывать раздражение на коже. Так что если во время лечения зуд усилился – не стоит сомневаться в компетенции доктора. Просто сообщите ему о побочных эффектах, и вам назначат препараты помогающие пережить этот неприятный но, кстати, очень недолгий период.
Иногда чесоточные высыпания на коже проходят не сразу после окончания курса лечения чесотки. Здесь тоже ничего криминального нет – коже нужно время, чтобы восстановиться. Грамотный врач еще 1,5-2 месяца должен наблюдать пациента, чтобы не пропустить повторное заражение.
Миф 8. Чесоткой дважды не болеют
Болеть чесоткой, как и как насморком, можно сколько угодно раз. Именно поэтому так важно помимо собственно лечения, соблюдать все рекомендации врача по гигиене и санобработке помещения. Возбудитель, оставшийся на предметах обихода – самая частая причина повторного заражения.
Миф 9. Чесотку невозможно вылечить
Чесотка, в отличие от многих заболеваний кожи, полностью вылечивается, и после окончания лечения (при условии обработки жилья) человек не опасен для окружающих. Так что не нужно шарахаться от любого переболевшего последующие десять лет.
Кстати, заодно, нужно бы развеять еще один миф: КВД (кожно-венерологический диспансер) - рассадник чесотки.
КВД, пожалуй, последнее место, где можно инфицироваться чесоткой. Потому что врачи обычно знают, у какого какая болезнь, и не забывают дать указание санитарке обработать все места, которых касался заразный пациент. Он-то придет и уйдет, а докторам здесь работать, а они не порхают по воздуху и по родному учреждению передвигаются не в скафандре и не короткими перебежками по специально отведенным периметрам. В общем, риск заразиться чесоткой, дотронувшись до ручки двери КВД, на порядок меньше, чем, дотронувшись в автобусе до поручня, который, кстати, антисептиками никто не протирает.
Рожа, рожистое воспаление — острое инфекционное заболевание, характеризующееся поражением верхних слоёв кожи, подкожной клетчатки и поверхностных лимфатических сосудов, вызываемое пиогенными стрептококками. Главным клиническим признаком болезни являются характерные очаги покраснения, что и дало название патологии, ἐρυσίπελας (греч.) - «красная кожа» с локальной гипертермией. Другим характерным симптомом является выраженная интоксикация (озноб, лихорадка до 39-40 градусов, слабость, тошнота, рвота).
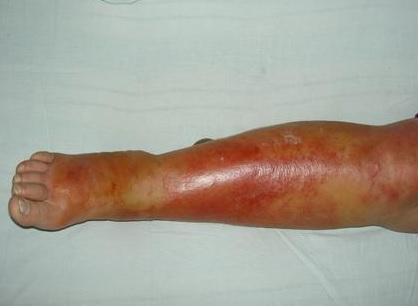
Характерная картина рожистого воспаления (рожи) на ноге
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
- Эритематозную — характеризуется покраснением и отёком, поражённый участок имеет чёткую линию демаркации от здоровой ткани.
- Эритематозно-буллёзную — на фоне эритемы появляются пузыри, наполненные прозрачным содержимым
- Эритематозно-геморрагическую — отличается от геморрагической наличием точечных кровоизлияний.
- Буллёзно-геморрагическую — характеризуется наличием пузырей и кровоизлияний.
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Часто задаваемые вопросы наших пациетов в интернете
Какой врач занимается лечение рожистого воспаления?
Рожа - это острое инфекционное заболевание, поэтому в первую очередь этой проблемой занимаются врачи инфекционисты. А вот после стихания воспаления, если у пациента имеется варикозное расширение вен нижних конечностей, им займутся флебологи, чтобы убрать варикоз и уменьшить риск рецидива рожистого воспаления.
Как вылечить рожу в домашних условиях самостоятельно?
Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем врача инфекциониста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Как передается рожа от человека к человеку?
Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Что делать при рожистом воспалении?
При рожистом воспалении необходимо обратиться к врачу инфекционисту за профессиональной помощью. Доктор подробно объяснит, что делать и как избежать осложнений.

Эта статья была написана, чтобы помочь Вам лучше понять рожистое воспаление (рожу). Она расскажет Вам, что это за состояния, чем они вызваны, что можно сделать, и где Вы можете узнать о них больше.
Что такое рожа?
Рожа является распространенной среди населения инфекцией кожи. Рожа – это инфекция, поражающая различные слои кожи.
Что вызывает рожу?
Бактерии (микробы), которые попадают через повреждения на коже. Это повреждение может быть очень маленьким, например, от царапин, укусов насекомых или инъекций или от других заболеваний кожи, таких как грибковая инфекция между пальцами ног, экзема или язва ноги. Иммунная система организма пытается остановить распространение бактерий. Если это не удается, инфекция будет развиваться.
Рожа обычно вызвана бактериями, называемыми стрептококками, но иногда многие другие бактерии могут быть вовлечены, например, стафилококки.
Кто подвержен роже?
Любой может быть подвержен роже, и если Вы переболели рожей, Вы, скорее всего, будете заражаться ею снова в той же части тела. Так бывает нередко.
Существуют также условия, способствующие развитию рожи:
- Грибковая инфекция кожи между пальцами ног
- Порезы на коже, язвы ног и пролежни
- Укусы насекомых
- Внутривенное употребление наркотиков
- Злоупотребление алкоголем
- Распухшие конечности из-за плохой работы вен или лимфатических сосудов (например, лимфедема)
- Болезни печени
- Тучность
- Плохо контролируемый диабет
- Нарушенная иммунная система, (например, у младенцев, из-за болезни, пожилого возраста или лекарств)
- Экзема
Является ли рожа наследственной?
Каковы симптомы рожи?
Вы можете чувствовать себя плохо, ощущать высокую температуру и озноб. Это может начаться через несколько часов или за день до того, как изменения кожи станут видимыми. Пораженная кожа станет болезненной, опухшей, твердой, горячей и красной, также могут образоваться пузыри. Ближайшие лимфатические узлы могут стать опухшими и чувствительными. Область пораженной кожи может постепенно увеличиваться. Эти признаки могут развиваться довольно быстро, от нескольких часов до нескольких дней.
Как выглядит рожа?
Рожа чаще всего встречается на нижних конечностях, на лице, но может затронуть любую область кожи.
Область покраснения развивается и расширяется, медленно или внезапно. Затем могут развиться припухлость и пузыри, которые могут быть заполнены прозрачной жидкостью или кровью. Когда пузырь сверху вскрывается, можно увидеть поврежденную область кожи. В тяжелых случаях участки кожи могут стать фиолетовыми или черными. Могут появиться красные полосы под кожей над пораженным участком.
Как диагностировать рожу?
Рожа диагностируются по типичному внешнему виду и симптоматике. Могут быть взяты пробы или анализы крови, чтобы в лаборатории попытаться идентифицировать бактерии; однако идентификация бактерий редко возможна.
Серьезна ли рожа?
Тяжесть может варьироваться от легкой до тяжелой. Это будет зависеть от того, насколько велика покрасневшая область, какая часть тела затронута (рожа лица более серьезна), и есть ли другие проблемы со здоровьем, такие как нарушение иммунной системы или плохо контролируемый диабет. Рожа также могут приводить к осложнениям:
- Септицемия, также известная как заражение крови или сепсис (бактерии распространяются через кровь, что приводит к серьезному заболеванию)
- Абсцесс (нагноение в пострадавшем участке)
- Инфекция распространяется на более глубокие ткани, такие как мышцы или кости
- Длительная опухлость пострадавшего участка из-за повреждения лимфатических узлов
- Повышенная вероятность рецидива рожи на том же участке
- Повреждение почек после стрептококковой инфекции
- Менингит после рожи лица.
Заразна ли рожа?
Нет, потому что она воздействуют на более глубокие слои кожи. Она отличаются от импетиго (стрептодермии), что является поверхностной инфекцией и легко передается другим людям.
Можно ли излечить рожу?
Да, и лечение антибиотиками на ранней стадии важно для предотвращения распространения инфекции и перечисленных выше осложнений.
Какая диагностика необходима для рожи?
Неосложненная рожа чаще всего не требует анализа крови. У некоторых людей должен быть произведен анализ крови и мазок с пораженного участка кожи.
Какое лечение рожи?
Пероральный антибиотик (принимается внутрь) следует давать как можно раньше и продолжать до тех пор, пока рекомендуемый курс не будет завершен. Выбор антибиотика, назначаемого Вам доктором, будет зависеть от многих факторов. Если состояние не улучшается, могут потребоваться более высокие дозы и более длинные курсы. Более тяжелая рожа, чаще всего, нуждается в инъекциях или инфузиях в условиях стационара.
Большинство людей лечат с помощью антибиотиков группы пенициллина, поэтому очень важно, чтобы Вы сообщили своему врачу, если у Вас аллергия на пенициллин.
Пока пострадавший участок покрасневший, опухший и горячий, он должен находиться в покое. При роже ноги, она должна фиксироваться выше тазобедренного сустава, чтобы уменьшить отек.
При отсутствии улучшения при надлежащем лечении Ваш врач может искать мнения иного специалиста (другой специальности), поскольку иногда рожа может маскировать иные болезни. Выполняйте все рекомендации врача!
Важно, чтобы любые повреждения на коже, например, из-за грибковой инфекции ступней или экземы, лечились, чтобы предотвратить повторные вспышки рожи. Ваш врач может назначить для этого местные лекарства (в креме). Любую остаточную припухлость/отечность после рожи следует лечить компрессионными чулками до полного исчезновения.
Если целлюлит или рожа повторяются, врач может предложить длительное профилактическое лечение антибиотиками.
Самостоятельный уход
Посетите своего врача как можно раньше, если Вы считаете, что столкнулись с очередным приступом рожи. Если рецидивы становятся частыми, Ваш врач может выписать Вам рецепт на антибиотик, чтобы иметь его дома и принимать, как только Вы заметили какие-либо симптомы инфекции.
Вы должны следовать советам по уходу за кожей, чтобы уменьшить повреждения в ней.
Поддерживающие чулки, положение ног на возвышении и потеря лишнего веса могут помочь избавиться от отечности ног, что очень важно при лечении рожи.
ПРЕДУПРЕЖДЕНИЕ . В этой статье упоминаются «смягчающие средства» (увлажнители). Когда парафиносодержащие смягчающие продукты контактируют с перевязочными материалами, одеждой, постельным бельем или волосами, существует опасность, что открытый огонь или курение сигарет могут легко вызвать воспламенение.
Для снижения риска возгорания пациентам, использующим средства для ухода за кожей или волосами, содержащие парафин, рекомендуется избегать открытого огня, включая курение сигарет, и нахождения рядом с людьми, которые курят или используют открытый огонь. Также рекомендуется регулярно стирать одежду и постельное белье, желательно ежедневно.
Эта статья была переведена из рекомендаций Британской ассоциации дерматологов «Обзорная информация для пациента» , адаптирована на русский язык профессором Святенко Т.В., г. Днепр, Украина.
Будьте здоровы и привлекательны!
Обращайтесь только к профессионалам.
Используйте при изучении информации о вашей проблеме только данные доказательной медицины, такие, как приведены в этой статье.
Гонорея может коснуться любого человека, ведущего активную сексуальную жизнь. От гонококковой инфекции не застрахованы люди всех социальных групп. Возбудитель легко приспосабливается к окружающей среде и устойчив к антибиотикам, поэтому болезнь может перейти в хроническую форму и стать причиной различных осложнений, в том числе бесплодия.
Что такое гонорея?
Гонорея — это инфекционное заболевание, которое передается половым путем. В народе его называют триппером или «гусарским насморком», у мужчин при гонорее часто наблюдают характерные выделения из полового члена.
Заболевание одолевает чаще мужчин, но встречается также у женщин и новорожденных. Основными признаками гонореи являются боль и жжение при мочеиспускании, необычные зелено-желтые гнойные выделения из половых путей, покраснение половых органов. Но болезнь может протекать и без симптомов.
Причины возникновения, возбудитель
Вызывает гонорею бактерия Neisseria gonorrhoeae (гонококк). Она поражает, в первую очередь, мочеиспускательный канал (при этом возникает уретрит) и шейку матки (вызывая цервицит), реже — прямую кишку, слизистую горла и глаз, вызывая воспаление.
Пути заражения
Гонорея относится к венерическим болезням, она передается от человека к человеку при незащищенном половом акте: при контакте с пораженными бактерией участками (половыми органами, анусом, ртом).
Важно! Бактерия находится не в семенной или влагалищной жидкостях, а непосредственно на поверхности половых органов. Прерванный половой акт не уменьшает и не исключает риск заражения гонореей.
Инфекция может проникнуть в прямую кишку при анальном половом акте, а в горло – при оральном. Через ротовую полость больного гонореей человека бактерия может передаться его здоровому партнеру.
У новорожденных гонорею обнаруживают, если бактерия находилась в организме матери во время родов. Заражение происходит при контакте ребенка с фаллопиевыми трубами и маткой. Причем бактерия чаще всего поражает глаза новорожденных, вызывая гонорейный конъюнктивит (бленнорею).
Так как бактерия не способна существовать вне тела человека (то есть вне клетки-хозяина), заразиться триппером в общественных местах, бассейнах и туалетах нельзя. Гонорея также не передается воздушно-капельным путем.
Передается ли гонорея через полотенца или посуду?
Очень редки случаи, когда бактерия передается через полотенце. Для этого зараженный человек должен использовать полотенце на слизистой, пораженной бактерией. Затем здоровый человек должен перенести выделения с полотенца на свою слизистую. С учетом того, что бактерия вне тела человека быстро погибает, проделать это нужно быстро. Получается, заразиться через полотенце можно, только если делать это нарочно. Поэтому врачи говорят, что заражение через полотенца, посуду и столовые приборы не происходит.
Кто в группе риска?
В группе риска заражения гонореей – люди, практикующие незащищенный секс (без использования презерватива):
- работники сферы интимных услуг и их клиенты;
- люди, практикующие однополые незащищенные половые контакты (мужчины, которые занимаются сексом с мужчинами, и женщины, которые вступают в половой акт с женщинами);
- люди, часто меняющие половых партнеров.
Заболеть гонореей можно повторно, если иметь контакты с больным человеком. Риск заражения увеличивается при наличии других заболеваний, передающихся половым путем (хламидиоза, сифилиса и т. д.).
Виды заболевания, классификация
Гонорея может затрагивать не только органы мочеполовой системы, хотя урогенитальная инфекция наиболее распространена. Различают:
- Урогенитальную инфекцию: у мужчин воспаление происходит в половом члене, мошонке, простате, у женщин – в шейке матки, влагалище и органах малого таза (рис. 1).
- Гонорею прямой кишки: попадание бактерии в организм происходит при анальном сексе. Симптомами являются зуд, кровотечение, нарушения дефекации (запор, понос).
- Гонококковые инфекции глотки (гонококковый фарингит): причина – оральный секс. Симптомы могут отсутствовать, но инфекция может привести к ангине.
- Диссеминированную гонорейную инфекцию (синдром артрита-дерматита): инфекция поражает кожу и суставы. На коже появляются красные пятна, суставы отекают. Одной из разновидностей инфекции является гонорейный септический артрит.
- Гонорейный конъюнктивит (бленнорея): случается при попадании зараженной бактерией жидкости в глаза. В результате – отек и покраснение.
- Синдром Фитца-Хью-Куртиса (венерический перигепатит): воспаление тазовой области и печени, сопровождается болью в правой верхней части живота с тошнотой, рвотой и температурой.
Симптомы гонореи
Течение болезни может быть абсолютно незаметным для зараженного человека.
Первые признаки заболевания
Первые симптомы гонореи могут проявить себя только через 2 недели или несколько месяцев после незащищенного полового акта с инфицированным партнером. Иногда признаки заболевания возникают раньше - на третий или пятый день после заражения. Обычно половые органы краснеют, ощущается жжение и дискомфорт, усиливающиеся при мочеиспускании.
Далее симптомы варьируются в зависимости от вида гонореи.
Симптомы у женщин
У женщин симптомы проявляются в течение 10–14 дней:
- жжение, боль при мочеиспускании;
- необычные выделения из влагалища: они могут иметь более плотную, чем обычно, структуру, быть гнойными или водянистыми, с зеленым или желтоватым оттенком;
- кровянистые выделения до или после менструации;
- более редко: боль в нижней части живота, кровь после секса, менструация может протекать в более тяжелой форме (более обильные выделения).
Следует помнить – у половины заболевших гонореей женщин болезнь протекает бессимптомно.
Симптомы у мужчин
У мужчин симптомы заявляют о себе на 2–14 день после незащищенного полового акта (рис. 2):
- нарушение мочеиспускания: боль, жжение, дискомфорт, недержание, частые позывы;
- необычные выделения из головки полового члена, чаще гнойные, зеленого или желтоватого оттенка;
- покраснение и припухлость головки полового члена;
- более редко: боль в мошонке, припухлость.
У каждого десятого заразившегося гонореей мужчины болезнь не проявляет никаких симптомов.
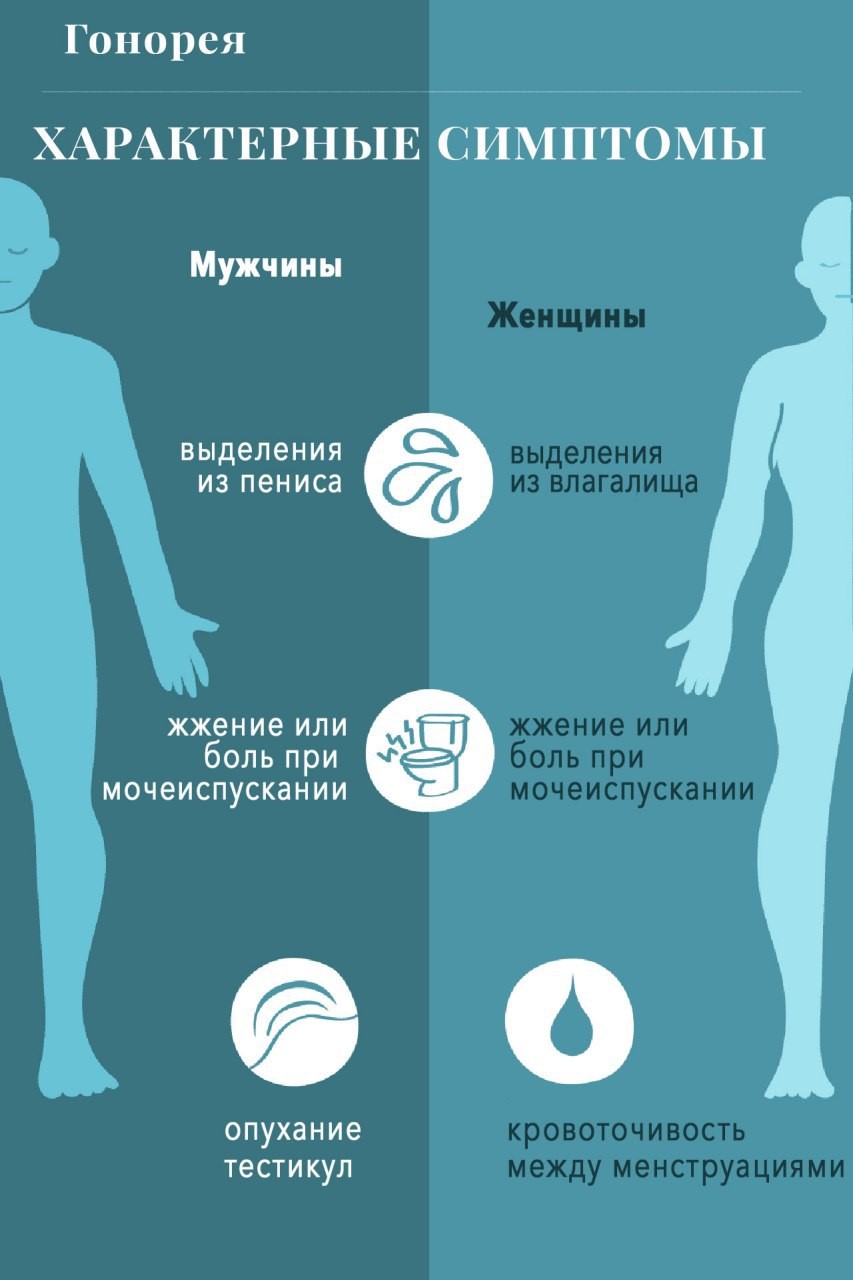
Рисунок 2. Распространенные симптомы урогенитальной инфекции при заражении гонореей у мужчин и женщин. Источник: Verywell
Симптомы при заражении кожи, глаз, прямой кишки
Гонорея на коже (синдром артрита-дерматита) проявляется в виде красных гнойных точек. Их сопровождает лихорадка, сильная боль в суставах. Суставы опухшие, кожа в районе лодыжек, запястий или коленей красная.
При гонорее прямой кишки к симптомам относят зуд, кровотечение, запор или понос.
Гонорея слизистой горла может никак себя не проявлять, но в дальнейшем может стать причиной гонорейной ангины.
Гонорейный конъюнктивит (бленнорея) выражается в покраснении и отеке глаз.
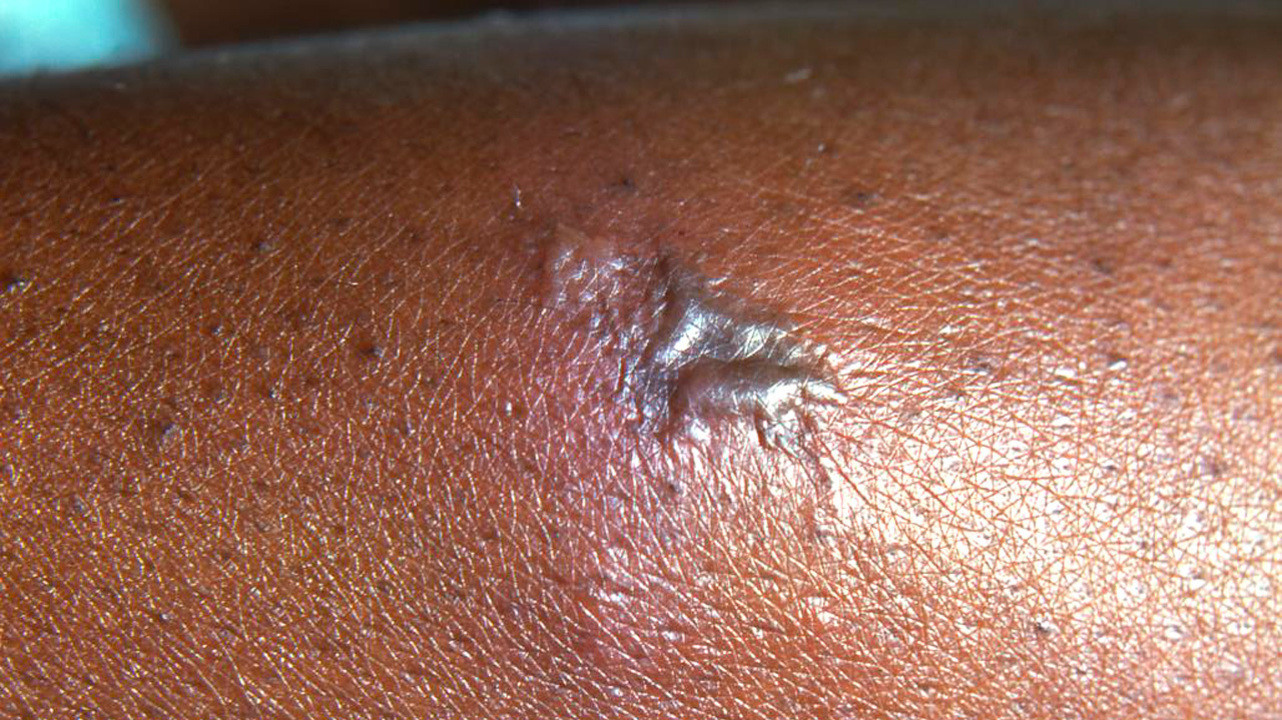
Гонорея на коже. Фото: PHIL CDC
Симптомы у новорожденных
При родах гонорея может передаться ребенку. У новорожденных признаками болезни являются красные и опухшие глаза с гнойными выделениями.
В качестве превентивной меры еще до рождения ребенка врач может прописать матери антибиотики. После рождения ребенку вводят антибиотик внутривенно и промывают глаза физиологическим раствором.
Диагностика гонореи
К диагностике и лечению гонореи следует относиться серьезно. Даже если гонорея никак себя не проявляет, человек все равно является переносчиком инфекции.
При появлении первых симптомов, а также при отсутствии уверенности в партнере или после незащищенного полового акта нужно немедленно посетить врача-венеролога (дерматовенеролога).
Какие анализы нужны?
Для определения гонореи врач берет мазок со слизистой пениса или мочеиспускательного канала мужчины и, соответственно, со слизистой шейки матки – у женщин.
Затем врач отправляет мазок на исследование. Для выявления возбудителя используют:
- метод ПЦР (полимеразная цепная реакция, в образце обнаруживают бактериальную ДНК);
- культуральный метод (бактериологический посев);
- метод окраски по Граму.
Так как гонорея способствует заражению другими венерическими инфекциями, врачи советуют сдать анализ также на микоплазму, трихомонады и хламидии.
Каждый метод диагностики гонореи имеет свои плюсы и минусы.
Метод ПЦР
Самый чувствительный и широко используемый подход – метод ПЦР. Используется для анализа мазка из половых органов, горла, прямой кишки, а также для исследования пробы мочи.
Помимо гонококков, методом ПЦР выявляют микоплазмы и хламидии. Результат можно получить уже на следующий день.
Метод окраски по Граму
Второй метод – окраска по Граму – довольно простой и быстрый. На взятый образец воздействуют красителями и затем результат изучают под микроскопом (рис. 3).
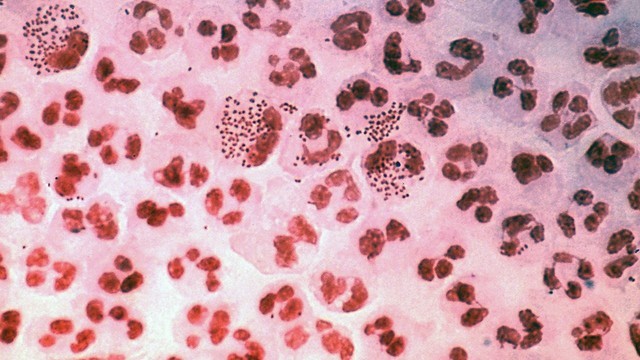
Рисунок 3. Диагностика гонореи, окраска по Граму. Препарат последовательно окрашивают красителями. В результате бактерии Neisseria gonorrhoeae приобретают оранжево-красный цвет на фоне фиолетового цвета клеточных элементов.
Этот метод используют для диагностики гонореи у мужчин при поражении уретры. Он не эффективен при заражении горла, шейки матки и прямой кишки, так как его результат в этом случае часто оказывается недостоверным.
Метод окраски по Граму также не выявляет наличие других возбудителей – микоплазмы и хламидий.
Культуральный метод
Культуральный метод состоит в том, что образец помещают в специальный сосуд и культивируют. Бактерии образуют колонии. Выделенную чистую колонию бактерий идентифицируют путем микроскопирования с использованием окраски по Граму.
Основной плюс этого метода – он позволяет определить бактерий к различным антибиотикам. Среди недостатков – длительность проведения исследования (около 3 дней) и строгое следование правилам взятия пробы и перевозки материала. При малейшем нарушении среды, в которую помещают бактерии, анализ может дать ложный результат.
Культуральный метод применяется для анализа проб из горла, прямой кишки и при синдроме артрита-дерматита, когда в лабораторию отправляют жидкость из суставов.
Важно! Для получения достоверного результата необходимо соблюдать правила подготовки к исследованию. За 2 недели прекращают прием любых антибиотиков, так как они могут повлиять на результат. Анализы не сдаются во время менструации (идеальное время – за 5 дней до или 5 дней после месячных).
Что такое провокационная проба?
После того, как пациент прошел лечение и повторные анализы дали отрицательный результат, врачи могут прибегнуть к провокационной пробе.
Такая проба заключается в раздражении бактерии, чтобы она снова проявила себя.
Ведь не до конца вылеченная гонорея может проникнуть вглубь организма, и выявить ее на слизистых с помощью мазка будет уже невозможно.
Для этого используют следующие методы:
- химический (используют раствор серебра для уретры или раствор Люголя для прямой кишки);
- термический (прогрев тканей с помощью электротерапии);
- алиментарный (когда пациент ест острую и соленую пищу для раздражения бактерии);
- физиологический (проверяют, не проявит ли себя бактерия при гормональном всплеске у женщин до и во время менструации);
- биологический (врач вводит гонококковую вакцину и пирогенал).
Лечение гонореи
Гонорея лечится только с помощью антибактериальных препаратов, которые назначаются строго врачом.
Лечение препаратами
Основные препараты для лечения гонореи: комбинация антибиотиков двух групп - цефалоспоринов и макролидов.
Если у пациента есть аллергия на макролиды, ему прописывают препарат из группы тетрациклинов (противопоказаны при беременности).
Беременным женщинам также назначают курс антибиотиков. Очень важно вылечить гонорею до рождения ребенка, чтобы снизить риск его заражения при родах.
Улучшение наступает уже после первого дня лечения, но терапию обязательно нужно пройти до конца. Если курс антибиотиков не был завершен, бактерии могут выработать устойчивость к используемым препаратам. В этом случае избавиться от инфекции будет очень трудно. Она может стать хронической и неизлечимой.
Через 7 дней после завершения курса лечения необходимо явиться к врачу для взятия контрольных проб.
Следует помнить, что во время терапии необходимо воздерживаться от половых контактов. Половой акт может спровоцировать новую инфекцию. Кроме того, вы можете заразить своего партнера. К половой жизни можно будет вернуться после получения отрицательных результатов контрольных проб.
Важно! Курс лечения от гонореи обязательно должны проходить оба партнера. Гонореей можно заболеть снова, если вы прошли лечение, а ваш партнер – нет.
Иммунотерапия
В качестве вспомогательного лечения гонореи врач может назначить противовоспалительные препараты и средства для укрепления иммунитета. Иммунотерапия не может являться основой терапии, так как она не обладает достаточной эффективностью.
Лечение других половых инфекций на фоне гонореи
Больные гонореей вследствие незащищенного полового акта и из-за ослабленного иммунитета могут быть заражены и другими инфекциями, которые передаются половым путем (хламидии, сифилис, ВИЧ).
Перед началом лечения врач проводит обследование пациента и на другие половые инфекции, на случай если потребуется комплексная терапия сразу против нескольких патогенных микроорганизмов.
Возможные осложнения гонореи
Гонококковая инфекция, как и любая другая невылеченная инфекция, может привести к осложнениям.
У женщин гонорея, если ее не лечить, может повлечь воспаление шейки матки (цервицит) и воспаление органов малого таза (ВЗОМТ). А те, в свою очередь, могут привести к бесплодию и внематочной беременности. Еще одно последствие вовремя невылеченной гонореи – хронические тазовые боли.
У мужчин гонококковая инфекция может проявляться в виде воспаления мочеиспускательного канала (уретрит) или воспаления придатка яичка (эпидидимит). Если гонорею оставить без лечения, инфекция поразит простату и семенные пузырьки, а это может привести к бесплодию и импотенции.
Среди редких последствий – воспаление эндокарда (внутренней стенки сердца) и воспаление головного или спинного мозга (менингит), а также гонорейный артрит, при котором инфекция распространяется на кожу и суставы. А запущенная бленнорея может привести к слепоте.
Гонорея ослабляет иммунитет и может способствовать заражению другими инфекциями, включая ВИЧ.
Профилактика
От венерических болезней 100-процентную защиту дает только сексуальное воздержание.
Чтобы снизить риск заражения гонореей, нужно:
- использовать презервативы. Для орального секса – презервативы или латексные салфетки;
- состоять в моногамных отношениях;
- проходить вместе с новым партнером обследование на гонорею и другие венерические заболевания до первого полового акта;
- воздерживаться от беспорядочных половых связей;
- не использовать вместе с другими людьми одни и те же секс-игрушки;
- ежегодно проходить обследование у гинеколога;
- проходить скрининг – тест мочи на нуклеиновые кислоты. Его регулярное прохождение рекомендуют женщинам моложе 25 лет, которые ведут активную половую жизнь, мужчинам, которые вступают в половые отношения с другими мужчинами, и людям, которые ведут беспорядочную половую жизнь.
Заключение
Заразиться гонореей взрослый человек может только через незащищенный половой акт с инфицированным партнером. Новорожденным инфекция передается от матери.
Самый распространенный вид гонореи – инфекция уретры у мужчин и шейки матки у женщин. Впрочем, бактерия приживается и на прямой кишке, а также в горле, на коже и глазах человека.
Симптоматика при гонорее может полностью отсутствовать, но болезнь имеет свои специфические признаки: зуд и жжение при мочеиспускании, гнойные выделения желто-зеленого цвета из гениталий, покраснение и припухлость половых органов.
Лечить гонорею можно только антибиотиками и только по назначению врача. Самолечение крайне опасно. Обязательно прохождение полного курса лечения. Проблема устойчивости бактерии к антибиотику – главная сложность выбора антибактериального препарата. А если болезнь не лечить, она может перейти в хроническую форму, затронуть другие важные органы: сердце, печень, органы малого таза, суставы, кожный покров, и даже привести к бесплодию.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рожа: причины появления, симптомы, диагностика и способы лечения.
Определение
Рожа – это инфекционное заболевание, возбудителем которого чаще всего становится β-гемолитический стрептококк группы А. Болезнь протекает с выраженными симптомами интоксикации и очаговым поражением кожи.
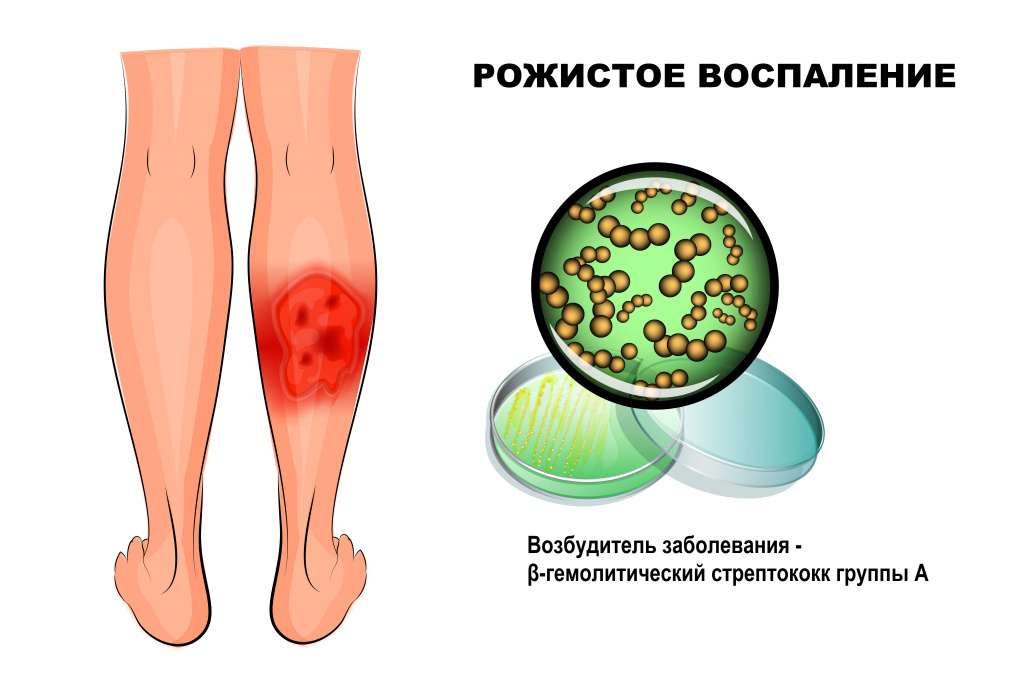
Причины появления рожистого воспаления
Стрептококк группы А (Streptococcus pyogenes) широко распространен в окружающем мире, может являться возбудителем инфекций мягких тканей (импетиго, рожи), верхних дыхательных путей (фарингита, тонзиллита), инфекционных заболеваний (скарлатины), ревматической болезни сердца, постстрептококкового гломерулонефрита и др.
Занос возбудителя на кожу происходит через руки из первичного источника инфекции (например, из носоглотки) при наличии любых (даже минимальных) нарушениях целостности кожного покрова. Инкубационный период составляет от 2 до 7 дней.
Из очагов стрептококковой инфекции процесс может распространяться лимфогенно (по лимфатическим путям) или гематогенно (с током крови). Наличие в крови бактерий и их токсинов приводит к интоксикации (повышению температуры тела, ознобу, слабости и др.).
Предрасполагающими факторами развития рожи могут быть:
- сопутствующие заболевания (микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность при варикозной болезни вен, хроническая недостаточность лимфатических сосудов (лимфостаз), экзема и др.);
- наличие очагов хронической стрептококковой инфекции (тонзиллита, отита, синусита, кариеса, пародонтоза, остеомиелита, тромбофлебита, трофических язв);
- профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
- хронические соматические заболевания со снижением иммунитета;
- пожилой возраст.
Классификация заболевания
По кратности течения выделяют следующие виды рожистого воспаления:
- первичное;
- повторное (через два года и более после первого случая заболевания или в более ранние сроки, но при иной локализации процесса);
- рецидивирующее (рецидивы возникают в период от нескольких дней до 2 лет при одной и той же локализации процесса).
- эритематозная рожа;
- эритематозно-буллезная рожа;
- эритематозно-геморрагическая рожа;
- буллезно-геморрагическая рожа.
- рожистое воспаление на лице;
- на волосистой части головы;
- на верхних конечностях;
- на нижних конечностях;
- на туловище;
- на половых органах.
- легкая рожа;
- средней тяжести рожа;
- тяжелая рожа.
- локализованное рожистое воспаление - местный процесс захватывает одну анатомическую область (например, голень или лицо);
- распространенное (мигрирующее) рожистое воспаление - местный процесс захватывает несколько смежных анатомических областей;
- метастатическое рожистое воспаление с возникновением отдаленных друг от друга очагов (например, голень и лицо и т.д.).
На участках кожи, где впоследствии возникают локальные поражения, некоторые пациенты ощущают расстройство чувствительности, распирание, жжение, болезненность.
Увеличиваются и становятся болезненными регионарные лимфатические узлы. Затем на коже появляется небольшое красное или розовое пятно, которое превращается в эритему – четко отграниченный участок покрасневшей кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы уплотнена, напряжена, горячая на ощупь, умеренно болезненная при пальпации, напоминает кожуру апельсина.
При эритематозно-буллезной и буллезно-геморрагической форме воспаления происходит отслойка эпидермиса с образованием пузырей. При буллезно-геморрагической роже пузыри (буллы) разных размеров заполнены геморрагическим (кровянистым) или фиброзно-геморрагическим содержимым, имеются обширные кровоизлияния в кожу.
Для эритематозно-геморрагической формы рожи характерны кровоизлияния различных размеров (от небольших до обширных сливных) в кожу на фоне рожистой эритемы.
По выраженности симптомов интоксикации, распространенности и характеру местного процесса определяют тяжесть течения рожи.
Легкая форма рожистого воспаления протекает с субфебрильной температурой тела (не выше 38°С), слабо выраженными симптомами интоксикации. Температура держится 1-2 дня. Чаще всего наблюдается эритематозный характер поражения кожи.
Для тяжелого течения характерно повышение температура тела до 40°С и выше более 4 дней, выраженные симптомы интоксикации, сходные с симптомами менингита (сильная головная боль, рвота, иногда бред, спутанность сознания, судороги). Местный процесс – выраженный и распространенный, часто с наличием обширных булл и геморрагий.
При своевременно начатом лечении и неосложненном течении заболевания продолжительность лихорадки составляет не более 5 суток.
Лихорадка, длительность которой превышает 7 суток, свидетельствует о генерализации процесса и неэффективности терапии.
Выздоровление начинается с нормализации температуры и исчезновения симптомов интоксикации. Острые местные проявления рожи сохраняются при эритематозной форме до 5-8 суток, а при геморрагических - до 12-18 суток и более.
До нескольких недель и даже месяцев после выздоровления могут сохраняться застойная гиперемия, пастозность и пигментация кожи в местах поражения рожей, плотные сухие корки на месте булл, отечный синдром.
Диагностика рожистого воспаления
Рожа подозревается при наличии у пациента следующих проявлений:
- острого начала заболевания с повышением температуры тела;
- выраженной интоксикации;
- локального чувства жжения и распирания в пораженной области;
- характерного поражения кожи (эритемы с четкими границами, краевым валиком и отеком);
- регионального лимфаденита.
-
Клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

