Можно ли загорать с келлоидными рубцами
Обновлено: 03.05.2024

В попытке избавиться от атрофических рубцов, в особенности от последствий акне, многие пробуют разные процедуры и средства. Лидирующее место занимает субцизия. Способ действительно эффективный, но очень болезненный и имеет ряд противопоказаний. В этой статье практикующий врач Светлана Огородникова подробнее расскажет о данном методе и познакомит с альтернативными действенными вариантами избавления от атрофических шрамов.
Субцизия подразумевает освобождение дна рубца, которое впоследствии поднимается до уровня поверхности кожи, тем самым выравнивая общий рельеф. Достигается это за счет подсечения плотных тяжей (пучков коллагеновых волокон), которые соединяют шрам и дерму.
Это очень кропотливая процедура, требующая высокого мастерства, терпения и аккуратности косметолога. К сожалению, субцизия рубцов не всегда хорошо переносится пациентами, так как она очень болезненная. Даже с местной анестезией вынести такие манипуляции с лицом и телом может не каждый.
Важно отметить, что субцизия подходит далеко не для всех атрофических рубцов. Выполнять ее можно только на закругленных и прямоугольных шрамах, которые находятся на расстоянии друг от друга. Если же кожа покрыта рытвинами менее чем в 1 мм друг от друга, то субцизия противопоказана — в этом случае подсеченным тяжам не на что будет опереться, и кожа превратится в сплошную оспину.
Как проходит процедура
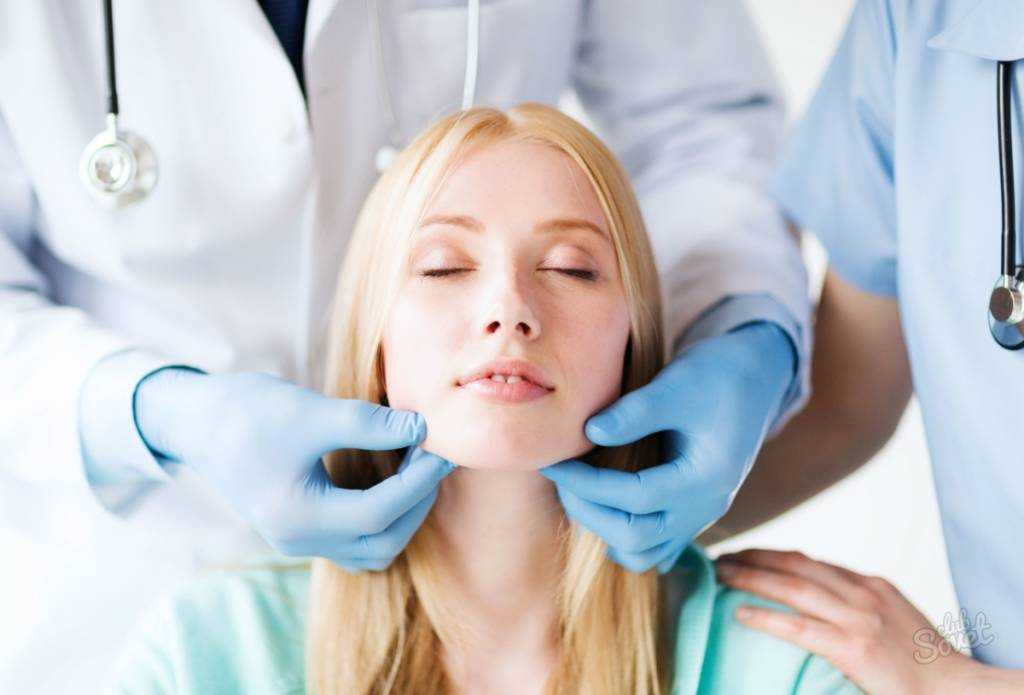
При субцизии рубцов постакне поврежденный участок кожи дезинфицируется, шрамы помечаются хирургическим маркером.
Пациент обязательно находится в вертикальном положении (стоя или сидя), поскольку в случае горизонтального размещения есть вероятность, что рубец разгладится и окажется незаметным для врача.
Вначале проводится местная анестезия, обычно применяется лидокаин. Для подсечения тканей используется игла от шприца, причем ее диаметр зависит от величины рубца. Кожа натягивается, и острие вводится в контур шрама. Далее врач производит возвратно-поступательные движения, обрабатывая таким образом всю площадь рубца. Затем он переходит к размашистым движениям (право-лево), чтобы разорвать спайки, которые тянут шрам к подлежащим тканям.
Игла должна идти параллельно кожному покрову, в завершении процедуры без сопротивления и с легкостью перемещаться внутри кожи. Иногда шрамы кровоточат, что затрудняет финальный осмотр.
После разобщения тканей на месте рассеченных волокон образуются пустоты. Их заполняют препаратами на основе коллагена, чтобы шрам не опустился со временем и не приобрел первоначальный вид.
Таким образом обрабатываются все атрофические рубцы. Чтобы окончательно выровнять кожу, зачастую требуется пройти от двух и более процедур. Субцизия отлично сочетается с другими методами коррекции рубцов, например, с лазерной шлифовкой.
Возможные последствия
Субцизию обязательно должен проводить профессионал, выбирайте только проверенную клинику! На лице присутствуют опасные зоны. В области ушных раковин и висков находятся ветви лицевого нерва, задев которые можно получить серьезные нарушения, вплоть до паралича. Также существует опасность травматизации крупных сосудов в области нижней челюсти.
Среди побочных эффектов после процедуры выделяют умеренный дискомфорт и временную эритему (покраснение) обработанной зоны. В принципе, субцизия не требует реабилитационного и подготовительного этапа, дает быстрый результат, который сохраняется на всю жизнь (при условии, что у человека нет проблем с естественной выработкой коллагена).
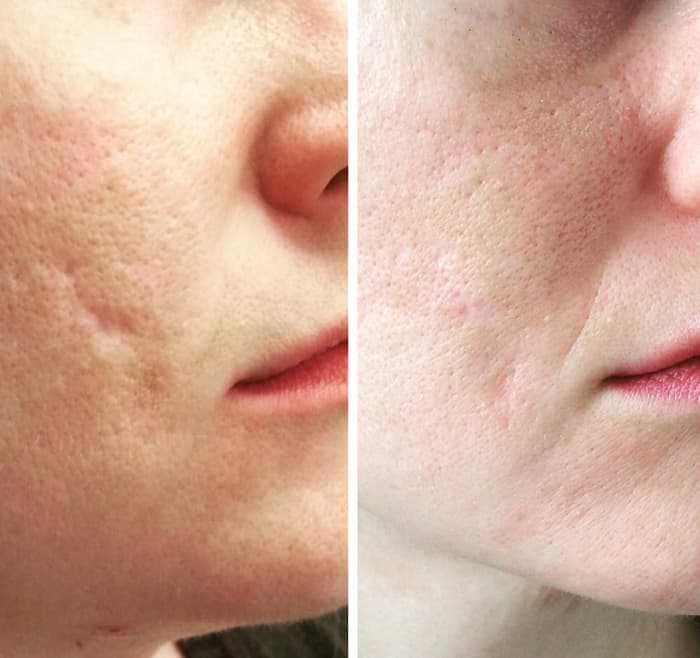
Существует ряд противопоказаний к проведению процедуры:
- склонность к образованию келоидных рубцов;
- кожные заболевания в острой стадии;
- нарушенная свертываемость крови;
- сахарный диабет;
- лихорадка;
- беременность.
Перед проведением субцизии обязательно проконсультируйтесь с лечащим врачом.
Как еще можно убрать атрофические рубцы?
Субцизия — действенный, но дорогостоящий и очень болезненный способ. Если у вас низкий болевой порог или имеются ограничения для проведения субцизии, присмотритесь к другим вариантам избавления от рубцов — менее травматичным, но не менее эффективным.

Косметологи ведущих клиник Москвы и Петербурга рекомендуют действенное противорубцовое средство для борьбы с атрофическими шрамами — набор Ферменкол Элактин. Он позволяет устранить даже очень старые рубцы. На фото пример до/после на последствиях акне, спустя 1 месяц применения Ферменкол.

Закрепить результат можно с помощью косметологических процедур, комплексная терапия рубцов всегда дает самый выраженный эффект.
Ферменкол Элактин можно применять в качестве монотерапии, а также использовать как дополнение к субцизии, лазерной шлифовке, микронидлингу и мезотерапии. О других способах удаления рубцов постакне вы можете прочитать в статье.

Набор Ферменкол Элактин состоит из двух гелей. Гель Ферменкол S расщепляет тяжи соединительной ткани, освобождая в дерме пространство для клеток строителей фибробластов.
Гель Элактин стимулирует синтез здорового коллагена, эластина и гиалуроновой кислоты, что особенно важно для атрофических шрамов (постакне, стрии, рубцы после ветряной оспы, укусов собак). Таким образом, поднимается дно рубца, кожа выравнивается — к аналогичному результату стремится субцизия, но с травмированием кожного покрова и болью.
Ферменкол не содержит гормональных компонентов, поэтому разрешен для беременных и кормящих женщин, а также детям с 0 лет.
Закажите Ферменкол сегодня и получите обновленную кожу уже через месяц!
Здесь можно ознакомиться с отзывами об использовании геля Ферменкол для лечения синехий у девочек. Закажите Ферменкол сейчас и будьте уверены, что ваша дочь уже через месяц сможет избавиться от синехий половых губ.

Когда приходит лето, от солнца не спрятаться. По дороге на работу, из окна офиса, в автобусе — ультрафиолет дотянется до вашей кожи. Будем честны, в летний сезон многим не хочется остаться без загара, и люди специально выезжают на пляж.
Однако появляется неожиданная проблема — как быть с рубцами, которые есть на теле почти у каждого? Из-за загара они становятся еще заметнее, а в некоторых случаях начинают активно расти. Почему так происходит и можно ли забыть о шрамах навсегда и наслаждаться летним солнцем? Отвечает ведущий врач Светлана Огородникова.
Почему шрамы не загорают
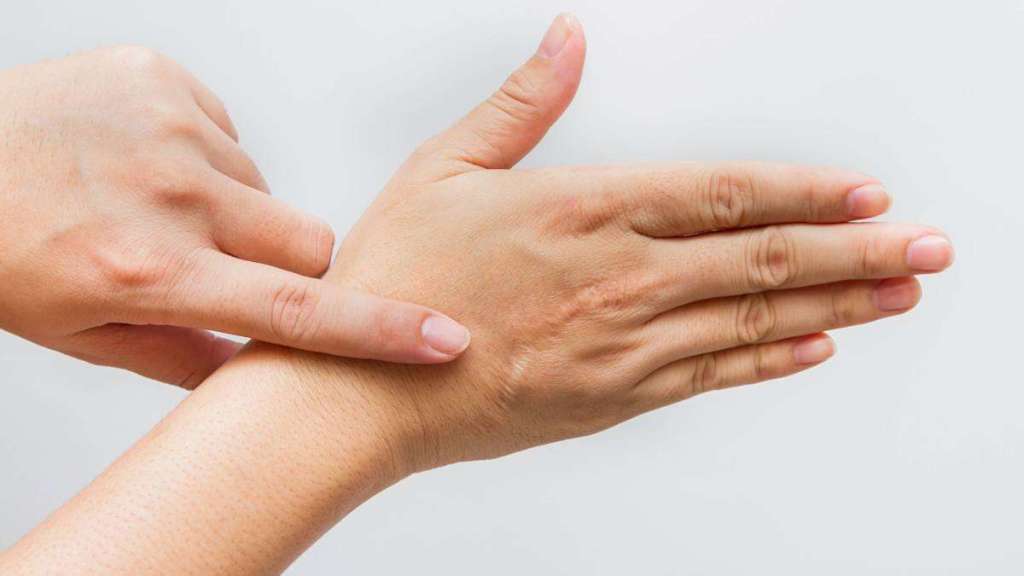
Любой рубец — травма эпидермиса, которая затягивается организмом в «аварийном» режиме, поэтому кожа в этом месте грубее, чем на здоровых участках. Кроме того, соединительные ткани шрама не имеют меланоцитов — клеток, стимулирующих выработку меланина. Он в сочетании с лучами ультрафиолета обеспечивает загар, однако если этого пигмента нет, то кожный покров останется бледным.
Другая причина, почему шрамы не загорают на солнце — это структурные изменения на клеточном уровне. Дело в том, что рубец состоит из патологического коллагена — белка, отвечающего за эластичность, а не за пигментацию кожи. В отличие от здоровой кожи слои эпидермиса в пораженном месте скреплены более жесткими волокнами коллагена, которые препятствуют нормальному функционированию меланоцитов и синтезу эластина с гиалуроновой кислотой.
Как влияют солнечные лучи на шрам

Ультрафиолет способен причинить немало вреда здоровой коже. Это шелушение, сухость, преждевременное старение, ожоги. Именно они негативно сказываются на рубцах. Под воздействием солнечных лучей нарушается естественный процесс заживления, а в некоторых случаях шрам может начать расти и из безобидного переродиться в гипертрофический или келоидный.

Чем опасно солнце для шрама:
- ультрафиолет стимулирует выработку коллагена, что приводит к разрастанию рубца, а также способствует образованию келоида (выпуклый шрам, который превышает размеры изначальной раны и разрастается со временем);
- солнечные лучи провоцируют выработку свободных радикалов в клетках кожи, из-за чего она становится суше и теряет эластичность;
- меланин не только придает коже цвет, но и защищает организм от агрессивного воздействия солнца — на месте шрама этот пигмент отсутствует, поэтому повышается вероятность получить ожог.
Конечно, полностью избежать солнечных лучей не получится, к тому же организм нуждается в витамине Д. Поэтому отказываться от прогулок солнечным днем не стоит, но важно соблюдать осторожность.
Можно ли загорать со шрамом?
Рубец хоть и небольшой, но найдется у каждого. И каждому хочется (или приходится) находиться на солнце, поэтому строгого запрета на загар нет. Однако надо помнить о следующих моментах:
- Белый шрам не меняет цвет, поскольку в нем нет меланина. Чем темнее будет ваша кожа, тем заметнее на ней будет шрам.
- Свежие рубцы необходимо прятать от солнца, поскольку ультрафиолет способен повлиять на процесс заживления.
- Если у вас гипертрофический или келоидный шрам — походы в солярий и солнечные ванны под строгим запретом. Это связано с тем, что ультрафиолет способен стимулировать выработку коллагена и тем самым увеличить рубец в размерах.
Как защитить рубец от солнца — несколько рекомендаций для правильного загара:
- Молодой шрам до года должен быть полностью закрыт одеждой.
- Обязательно пользуйтесь кремом с защитой SPF50 и выше, не забывайте обновлять крем после каждого купания.
- Загорайте в определенные часы: либо утром до 11.00, либо вечером после 17.00. В полуденные часы оставайтесь дома. Если УФ—индекс выше 6, воздержитесь от загара в этот день.
Кстати, как рассчитывается нужная степень защиты. Если вы сгораете за 10 минут, то умножаете это время на цифру защиты крема. Так при SPF50 одной аппликации без купания хватит на 500 минут.
Как избавиться от шрамов
Рубец и солнце — явления несовместимые, к тому же отметины на коже вовсе не украшают тело. Поэтому их стараются свести, спрятать, замаскировать. К сожалению, не все способы эффективны, а некоторые дают лишь временный результат. Рассмотрим самые популярные из них.
Средства, чтобы визуально скрыть рубец

Среди них можно выделить декоративную косметику и тату. Самое долгое по времени и эффективное решение — это, конечно, превращение рубца в татуировку. Но такой способ подходит не всем: кто-то боится процесса, а кому-то эстетически неприятно само явление.
Временно замаскировать шрам можно с помощью:
- бронзаторов;
- тонального крема;
- локальных косметических средств, например, карандаша.
Народная медицина тоже предлагает свои варианты:
- отвар луковой шелухи;
- хна;
- скорлупа орехов;
- морковный сок.
По заверениям приверженцев таких методов, снадобья скроют белую полосу не хуже косметики. Но на практике ситуация совершенно иная: даже после десятка компрессов из лука или морковного сока кожа на месте шрама не принимает здоровый вид, а в некоторых случаях можно добиться обратного эффекта и сделать рубец еще более заметным.
Косметология — чтобы убрать рубец

Если маскировка шрама кажется вам недостаточной, то стоит обратиться к услугам косметолога. Что предлагают салоны красоты:
- Лазерная шлифовка — фактически спиливание рогового слоя эпидермиса. Процедура болезненная и требует периода реабилитации, во время которого ни в коем случае нельзя загорать, посещать бассейн и сауну, так как кожа обновляется.
- Химический пилинг — то же уничтожение верхнего слоя кожи на месте шрама, но с помощью кислот. Также требует время на восстановление после сеанса, к тому же есть риск получить химический ожог. Данный метод эффективен в сочетании с другими противорубцовыми средствами.
- Криотерапия — воздействие низкими температурами на волокна шрама с целью их отмирания. Используется жидкий азот, который иногда вызывает ненужную пигментацию на травмированном участке и отмирание здоровых клеток кожи.
- Гормональная терапия — предполагает инъекции кортикостероидов в рубцовую ткань. Эффективный метод коррекции при свежих рубцах до года. Дает временный эффект, по прошествии времени шрам имеет свойство надуваться обратно. Противопоказано во время беременности и лактации.
- Физиотерапия — магнитотерапия, светотерапия, электрофорез и фонофорез.
- Хирургическое вмешательство — решиться на иссечение рубца страшнее всего, это серьезная операция. И даже полагаясь на профессионализм врача, нет уверенности, что новый шрам на месте иссеченного не появится вновь. Многое зависит от шовного материала, способа сшивания тканей, а также индивидуальных особенностей организма.
К услугам косметолога чаще всего прибегают при больших и средних застарелых рубцах. Многие процедуры болезненны и имеют множество противопоказаний, к тому же в период реабилитации пациент выглядит не лучшим образом.
Поэтому эксперты рекомендуют не затягивать с лечением шрама и приступать к противорубцовой терапии при помощи накожных аппликаций сразу после заживления раны. Так можно добиться выраженного результата достаточно быстро.
Как свести шрам с помощью мазей, гелей, кремов
Аппликации косметических средств эффективны на свежих розовых или небольших рубцах. При застарелом характере или значительной площади дефекта рекомендуется использовать мази и гели в комплексе с физиотерапией. Подробнее об этом читайте в отдельной статье.
Но даже при правильном использовании многие косметические средства не оправдывают ожиданий, поэтому при выборе подходящего способа борьбы с рубцами стоит прислушаться к советам опытных специалистов. Ведущие врачи клиник пластической хирургии Санкт-Петербурга и Москвы убедились в эффективности продукции Ферменкол.

Ферменкол выравнивает рельеф и цвет кожи. Он подходит как для молодых рубцов (устраняет зуд, жжение, чувство стянутости), так и для застарелых шрамов (устраняет патологические волокна коллагена и восстанавливает здоровый каркас кожи). Ферменкол удобно использовать в домашних условиях: аппликационно (просто наносить гель на проблемную зону) или при помощи физиотерапии (электро— и фонофорез).
Чтобы получить бесплатную консультацию по вашей проблеме, диагностировать характер рубца и подобрать оптимальный курс, просто заполните форму в разделе «Вопрос-Ответ». Ведущий врач Светлана Огородникова познакомится с конкретной ситуацией и ответит вам в ближайшее время.
Не откладывайте красоту на потом! Шрамы не исчезают самостоятельно, а значит и следующим летом придется отказаться от пляжа. Разрешите себе отпуск без ограничений!

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!

Келоидные рубцы специалисты характеризуют как рубцы, "которые не знают, когда им остановиться". Келоидные рубцы возвышаются над поверхностью кожи, они обычно гладкие, розового или фиолетового цвета. Такие рубцы имеют неправильную форму и постоянно продолжают увеличиваться. В отличие от шрамов, со временем келоид не ослабевает.
2. В чем разница между келоидом и гипертрофическим рубцом?
После повреждения кожи процесс заживления оставляет после себя плоский рубец. Иногда рубец может быть гипертрофическим, утолщенным, однако он находится в пределах раны. Гипертрофические рубцы становятся более красными и могут ослабевать сами по себе (это занимает год и более). Лечение, например, инъекциями кортизона, может ускорить этот процесс.
Келоидные же рубцы, наоборот, начинают появляться через некоторое время после повреждения и распространяются за пределы раны. Эта тенденция к распространению за пределы повреждения и отличает келоид от гипертрофического рубца. Келоидные рубцы обычно возникают после операций и травм, однако могут появляться спонтанно в результате небольшого воспаления, например прыщик на грудной клетке (даже если его совсем не трогали). Также келоид может образовываться после ожогов и пирсинга.
3. Каковы признаки келоида?
Келоидные рубцы возвышаются над кожей, выглядят блестящими и куполообразными. Цвет их варьирует от розового до красного. Иногда келоидные рубцы становятся очень большими и неприглядными. Кроме того, что келоид является косметической проблемой, эти огромные образования могут зудеть и болеть при прикосновении.
4. В чем причины возникновения келоидных рубцов?
Врачи точно не знают, почему келоид возникает у определенных людей в определенных ситуациях и не возникает у других. Процесс образования келоида может быть связан с изменениями клеточных сигналов, которые контролируют рост и пролиферацию, однако эти изменения ученые еще не охарактеризовали.
5. Кто наиболее предрасположен к келоиду?
Келоид одинаково часто встречается у мужчин и женщин, хотя раньше он чаще наблюдался у женщин в связи с большей распространенностью среди них пирсинга. Реже встречается келоид у детей и пожилых людей. У людей с темной кожей существует больше шансов образования келоида, хотя, в целом, келоидные рубцы могут возникать у людей с любым типом кожи. В некоторых случаях тенденция к образованию келоида является семейной.
6. Где келоид появляется чаще всего?
Чаще всего келоид появляется на груди, спине, плечах и мочках уха. Редко появляется на лице (за исключением линии подбородка).
7. Келоид и пирсинг дополняют друг друга?
Келоидные рубцы могут появляться и после небольших повреждений кожи после пирсинга. Так как врачи не знают точных причин образования келоида, невозможно предсказать, возникнет ли он после пирсинга. Несмотря на то, что наблюдаются люди с семейной предрасположенностью к образованию келоида, все равно невозможно определить, у кого он разовьется. У человека, например, келоид может появиться после пирсинга только в одном ухе. Для людей с уже сформированными келоидными рубцами имеет смысл избегать плановых операций и пирсинга, особенно в областях, склонных к образованию келоида.
8. Возможна ли профилактика образования рубцов?
9. Удалять ли келоидные рубцы?
Решение о начале лечения келоида зависит от симптомов, связанных с его развитием и анатомической области его локализации. Постоянный зуд и раздражение, келоид в косметически значимых областях, который приводит к обезображиванию, являются очевидными кандидатами для лечения. До сих пор неясно, имеет ли решающее значение раннее начало лечения. Установлено, что сложнее вылечить крупный келоид.
10. Каковы методы лечения келоидных рубцов?
На сегодняшний день для лечения келоида существуют следующие методы:
Келоидный рубец – это ограниченное доброкачественное разрастание соединительной ткани, чаще возникающее после травм, термических и химических ожогов кожи, акне. Клиническая картина характеризуется образованием плотного, красного рубцового валика, наличие которого иногда сопровождается зудом, жжением, локальным повышением температуры. Диагностика основывается на клинической картине, анамнезе заболевания и дифференциации с гипертрофическими рубцами. Лечение келоидов включает глюкокортикоиды в различных формах, крио- и лазеротерапию, массаж, компрессионные повязки, интерфероны, хирургическое иссечение.
МКБ-10
Общие сведения
Келоидный рубец – одна из разновидностей патологических рубцов, относится к группе псевдоопухолевых фиброматозов. Из всех видов рубцов келоид занимает второе место по распространённости (после гипертрофического рубца) среди европейцев и первое место среди населения южно-африканских стран. Точных статистических данных нет. Это связано с низким количеством обращений пациентов к врачу при отсутствии прогрессивного разрастания и выраженной клинической картины. К образованию келоидных рубцов более склонны мужчины, что связано с повышенной частотой получения травм, а также лица с гормональными нарушениями.

Причины
Этиологические факторы возникновения келоидов разнообразны. Основными причинами являются хирургические вмешательства, ожоги, однако триггером возникновения рубца у предрасположенных лиц может послужить даже микротравма. Развитию келоидов также способствуют некоторые кожные заболевания (прежде всего, акне), протекающие с воспалением глубоких слоев кожи и грубым рубцеванием. Нередко рубцовая ткань формируется в местах инъекций, татуировок, пирсинга, особенно в случае их осложнения нагноительным процессом. Среди предрасполагающих факторов наибольшее значение играют:
Патогенез
Механизм келоидного рубцевания достоверно не установлен, однако известно, что келоид является результатом нарушения процесса нормальной регенерации кожи. Для келоидного рубца характерно разрастание плотной соединительной ткани шире первоначальных границ раны. По всей видимости, это обусловлено избыточной выработкой фибробластами коллагена I типа и его чрезмерным сосредоточением в зоне рубца. При патоморфологическом исследовании в рубцовой ткани обнаруживаются широкие гиалинизированные пучки коллагена тускло-розового цвета. Существует ряд исследований, которые доказывают наличие взаимосвязи нервно–эндокринной нарушений и частоты возникновения келоидных рубцов. В норме по мере созревания рубцовой ткани происходит уменьшение ангиогенеза, но в келоидах идет постоянное образование неососудов, что обусловливает их гиперемию.
Классификация
Все рубцы разделяют на нормотрофические, гипертрофические, атрофические и келоидные. Для первых трёх типов характерно стадийное формирование, светлый цвет при окончательной трансформации (цвет нормальной кожи), положительный и хороший ответ на терапию. Келоидный рубец отличается от остальных патогенезом, быстрым и неконтролируемым ростом, трудностями в лечении. В клинической дерматологии келоиды делятся на:
- Истинные (спонтанные). Образуются без видимых причин, однако, считается, что им может предшествовать микротравма, разрешившиеся гнойничковые высыпания. Излюбленная локализация – лицо и грудь. Истинные келоиды часто имеют причудливую форму с ветвящимися отростками, отходящими от основного рубца.
- Ложные (рубцовые). Возникают на месте поврежденной кожи после операций, порезов, ожогов, фурункулов, акне. Не имеют определенной локализации. Форма ложных рубцов линейная, кожа над ними склонная к изъязвлению.
- Келоидный фолликулит (келоид акне). Встречается у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются в области затылка.
По стадии развития келоиды подразделяются на активные (растущие) и неактивные. Активный келоид находится в процессе роста и вызывает такие симптомы, как зуд, иногда переходящую в боль, онемение, гиперемию. Неактивный келоид не растёт и не беспокоит. По сроку давности рубцы классифицируют на молодые и старые. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы старше пяти лет, их окраска приближается к цвету кожи, а поверхность неровная.
Симптомы келоидных рубцов
В области предшествующей травмы или спонтанно возникает чётко ограниченное, плотное, бугристое разрастание келоидной ткани. Рубец синюшно-красного цвета, толстый, зудящий. Покрывающая келоид кожа атрофически истончена, не содержит потовых и сальных желёз, волосяных фолликулов и пигментных клеток, т. е. этот участок кожи никогда не загорает, на нем не растут волосы. Иногда наблюдаются телеангиэктатически расширенные сосуды.
Келоиды отличаются неудержимым ростом и распространением на здоровые участки кожи. Их рост начинается после 10–12 недели заживления, площадь распространения рубцовой ткани намного больше, чем полученная рана. Спонтанные келоиды особенно часто локализуются на лице шее, верхней части туловища, в частности, в области грудины. Наиболее типичные жалобы пациентов с келоидами ‒ неприятные ощущения в области рубца: боль при надавливании, повышенная чувствительность к различным раздражителям, назойливый зуд, иногда переходящий в невропатическую боль.
Осложнения
По мере увеличения глубины и размера рубца возрастает вероятность развития системных нарушений из-за гипертрофии соединительной ткани. На месте некоторых ран впоследствии образуются выраженные контрактуры, имеющие значительные функциональные и эстетические последствия. При наличии предрасположенности к патологическому рубцеванию на месте удаленного келоидного рубца может образовываться новый келоид, который быстро увеличивается в размерах и занимает ещё большую площадь.
Диагностика
Постановка диагноза не представляет особых трудностей и опирается на клинику и анамнез заболевания. Из базовых лабораторных данных исследуют гормональный статус и липидный профиль, которые могут быть изменены. Келоидные рубцы следует отличать от гипертрофических: последние обычно толстые, плотные, белые, с бугристой поверхностью, нередко с поперечными трещинами, возникаю при отсутствии генетической предрасположенности после травм или операций, в отличие от келоидных, не выходят за пределы первичного дефекта. Важным отличием гипертрофических рубцов является их отклик на лечение: хирургическая эксцизия даёт стойкий удовлетворительный косметический результат.
Лечение келоидных рубцов
Келоиды трудно поддаются терапии. Для того чтобы определить глубину, распространённость и способ лечения, необходима консультация хирурга и дерматолога. Грамотный план действий, включающий правильный выбор терапевтической тактики, учет предрасполагающих этиофакторов и эмоциональную поддержку, способствует оптимальным результатам. В отношении келоидов используются следующие виды лечения:
- Местная медикаментозная терапия. До образования корки на рубце можно использовать заживляющие мази и крема на основе пантенола. После формирования келоида в течение нескольких недель или месяцев наносится силиконовый крем или накладывается силиконовый пластырь. Силикон создаёт воздухопроницаемую мембрану, которая благоприятна для регенерации кожи. В случае свежих келоидов достигнуть ремиссии можно, применяя местно глюкокортикоиды либо в форме мазей под окклюзией, либо (что эффективнее) в форме внутриочаговых инъекций кристаллической суспензии.
- Физические методы. Широко используемым безопасным и безболезненным методом является лазерная шлифовка рубца. Лазерная терапия уменьшает размер рубца, снимает красноту и предотвращает повторный рост. При удобном анатомическом расположении келоида можно достичь некоторого регресса с помощью компрессионной повязки. Криотерапия используется только при лечении небольших рубцов на закрытых участках тела, поскольку достаточно болезненна и вызывает депигментацию кожи. Лечение жидким азотом проводится в несколько циклов (до 5 сеансов), чаще применяется в комбинации с другими методами.
- Массаж рубца. Ограниченные плотные келоидные тяжи можно размягчить регулярным массажем. Наиболее актуален данный вид лечения в районе суставов: как только рубец становится стабильным (через 3-4 недели), необходимо противодействовать укорачиванию рубцовой ткани массажем. Не используется в случае инфицирования и при прогрессивном росте рубца (более 1 см в неделю).
- Хирургическое лечение. От хирургических вмешательств рекомендуется воздержаться, после иссечения рубца чаще всего следует образование нового келоида, особенно, если во время операции затрагивают здоровую ткань. Поэтому следует проводить только частичные эксцизии, а затем инъекции глюкокортикоидов или криотерапию, иногда рентгеновское облучение.
- Особые методы лечения. В дерматологии лечение интерферонами и лучевой терапией используют в редких случаях из-за системного воздействия на организм. Несмотря на то, что при применении интерферона келоид уменьшается в размере, нет сведений о продолжительности эффекта. Лучевая терапия используется исключительно при крайней необходимости, т. к. увеличивает риск возникновения злокачественных новообразований.
Прогноз и профилактика
Прогноз зависит от объёма и местоположения рубца, состояния организма (наличия патологий со стороны эндокринной и нервной системы), предрасположенности к распространению, быстрой диагностики и грамотной комбинации различных видов терапии. Профилактика включает в себя предотвращение ожогов, грамотное и раннее лечение угревой болезни, щадящие хирургические разрезы, возможное ограничение инъекций и пирсинга. При наличии данной патологии у родственников стоит исключать вышеперечисленные факторы и защищать себя от всевозможных микротравм, которые могут послужить пусковыми механизмами в развитии рубцов келоидного типа.
1. Профилактика и лечение келоидных рубцов/ Левин И.И., Саркисян В.М.// Здоровье и образование в XXI веке. – 2007 - №12.
2. Федеральные клинические рекомендации по ведению больных с келоидными и гипертрофическими рубцами. – 2015.
3. Профилактика и лечение патологических рубцов в хирургической практике/ Черняков А.В. // Русский медицинский журнал. – 2017 - №28.
Читайте также:

