Можно ли вылечить гиперкератоз шейки матки
Обновлено: 24.04.2024
Гиперкератоз плоского эпителия или лейкоплакия – распространенная гинекологическая патология среди женщин детородного возраста. Болезнь часто обнаруживается при профилактическом гинекологическом осмотре. Визуально патологию определяют по наличию на слизистой нижнего сегмента матки белых выпуклых бляшек, разного размера и формы. Никаких симптомов женщина может не испытывать. Для постановки окончательного диагноза проводятся дополнительные анализы: соскоб шейки матки, кольпоскопия и биопсия. Выбор лечения зависит от разновидности гиперкератоза: от антибактериальных и гормональных препаратов до хирургических методов.
Что такое лейкоплакия шейки матки
Болезнь представляет собой разрастание, утолщение и ороговение эпителиального слоя слизистой влагалищного или нижнего отдела матки, реже – цервикального канала. Нарушение развивается из-за отложения в эпителиальной ткани кератина, жиров и постепенной перестройки клеток, в результате которой образуются плотные чешуйки. Опасность лейкоплакии заключается в высоком риске преобразования патологии в рак, поэтому в гинекологии этому нарушению уделяют повышенное внимание.

Признаки патологии
Болезнь чаще протекает бессимптомно. В редких случаях нарушение сопровождается обильными жидкими выделениями белого цвета с неприятным запахом. Иногда наблюдается выделение крови после полового контакта.
Чаще обнаруживается гиперкератоз во время гинекологического осмотра с помощью зеркал. Визуально патологию определяют по наличию на слизистой нижнего сегмента матки белых выпуклых бляшек, разного размера и формы.
Причины болезни
Развитие лейкоплакии часто связывают с инфицированием вирусом папилломы человека (ВПЧ). Этот патоген попадает в организм при незащищенном половом акте и обнаруживается у половины женщин репродуктивного возраста. Серьезную опасность представляют разновидности вируса с высоким онкогенным риском, ведь именно они часто обнаруживаются у пациенток с гиперкератозом. Попав в организм, ВПЧ часто не вызывает никаких симптомов. В отдельных случаях у инфицированных обнаруживаются кондиломы - характерные образования на слизистой половых органов.
Как правило, в течение 2 лет ВПЧ подавляется естественным иммунитетом и не представляет опасности, однако иногда вирус так и остается в организме, что повышает риск развития гиперкератоза плоского эпителия.
Помимо этого также выделяют ряд факторов, благоприятствующих возникновению болезни:
- гормональные нарушения, в том числе сбои в работе щитовидной железы и сахарный диабет;
- нарушение регуляции менструального цикла на уровне гипоталамуса и гипофиза;
- те или иные нарушения менструального цикла, в том числе и аменорея – отсутствие месячных в течение полугода;
- инфекции, передающиеся половым путем: трихомониаз, гонорея, хламидиоз, герпес, цитомегаловирусная инфекция и др.;
- эрозии и эктопии;
- снижение местного иммунитета;
- воспаления влагалища и цервикального канала;
- травмы слизистой, полученные в результате абортов, выскабливания и других агрессивных гинекологических вмешательств.
Также повышают риск развития лейкоплакии регулярные грубые половые акты и хаотичная интимная жизнь без применения барьерных средств контрацепции.

Виды лейкоплакии
Эпителий нижней зоны влагалищной части матки или эктоцервикса состоит из нескольких слоев: поверхностный, промежуточный, парабазальный и базальный. Исходя из того, какие слои оказались поражены, выделяют два типа гиперкератоза плоского эпителия:
- Простой. Характеризуется поражением клеток поверхностного слоя и отсутствием патологических изменений в остальных слоях. В этом случае нарушение считается фоновым, то есть повышающим риск развития онкологии при наличии других неблагоприятных факторов.
- Пролиферативный. При этой форме кератоза поражаются все слои эпителия эктоцервикса. Нарушается деление и дифференцировка клеток.
Пролиферативный гиперкератоз также называют дисплазией шейки и расценивают это состояние как предраковое. В этом случае требуется хирургическое вмешательство и тщательное наблюдение.
Диагностика
Первичный метод диагностики – визуальный гинекологический осмотр.
Для постановки окончательного диагноза назначаются следующие способы исследования:
- Анализ соскоба шейки матки на наличие атипичных клеток. При патологии в исследуемом материале определяются клетки с признаками ороговения, плотные чешуйки.
- Кольпоскопия – метод исследования нижнего сегмента матки с помощью специального прибора – кольпоскопа, позволяющего рассмотреть ткани под увеличением. В диагностике гиперкератоза применяется для определения характера и оценки размеров пораженной ткани.
- Шиллер–тест. Проводится в ходе кольпоскопии и заключается в нанесении на слизистую нижней части матки йодного раствора. Атипичные участки не окрашиваются йодом.
- Выскабливание цервикального канала – способ, подразумевающий удаление верхнего эпителиального слоя с цервикального канала для исследования удаленной ткани на наличие раковых клеток.
- Биопсия. Главный метод исследования при подозрении на гиперкератоз шейки матки, исключающий или подтверждающий онкологический процесс.
Также пациенткам назначается анализ отделяемого цервикального канала на ВПЧ, микроскопическое и бактериологическое исследование мазков, гормональные и иммунологические исследования.
Лечение
Выбор тактики терапии зависит от разновидности диагностированного гиперкератоза. В любом случае врачебная помощь будет направлена на лечение болезней, вызвавших нарушение, и устранение очагов лейкоплакии.

При наличии бактериальных инфекций назначаются антибиотики, при цитомегаловирусной инфекции или присутствии в организме ВПЧ проводится противовирусная терапия. Также пролечиваются воспалительные болезни женских половых органов и, по возможности, стабилизируется гормональный фон. Сами очаги гиперкератоза при необходимости устраняются с помощью следующих хирургических методов:
- криогенное воздействие – прижигание пораженных участков жидким азотом;
- радиоволновая деструкция – разрушение патологической ткани с помощью радиоволн;
- аргоноплазменная коагуляция – относительно новый метод разрушения пораженных тканей с помощью радиоволн и газа аргона;
- лазерная вапоризация – «выпаривание» патологических участков с помощью лазера;
- диатермокоагуляция – прижигание электрическим током;
- химическое прижигание;
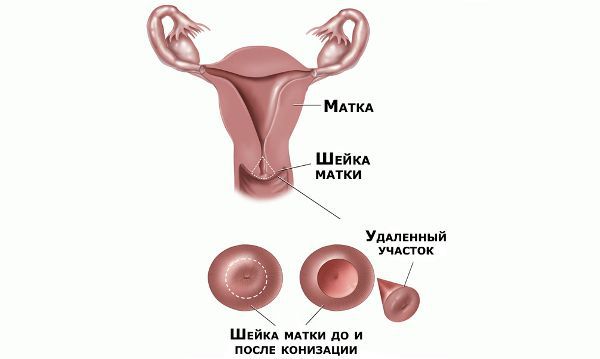
- конизация – удаление части шейки матки и цервикального канала с помощью радиоволн или хирургического скальпеля;
- ампутация шейки матки – удаление конусовидного сегмента нижней части матки вместе с пораженной слизистой цервикального канала, которая спустя время после операции самостоятельно заменяется здоровой.
Последние 2 варианта применяются в тяжелых случаях. После любого из хирургических вмешательств пациенткам назначается половой покой до 2 месяцев, в зависимости от масштаба поражения.
Перечисленные процедуры не лишают женщину возможности забеременеть и вести полноценную интимную жизнь в будущем.
Профилактика
Чтобы предотвратить гиперкератоз плоского эпителия, следует вовремя лечить инфекционные и воспалительные болезни женских половых органов. При этом не заниматься самолечением, которое может только усугубить ситуацию, а обращаться за помощью к врачу-гинекологу. Кроме того, для предупреждения болезни следует соблюдать следующие рекомендации:
- избегать случайных половых связей;
- пользоваться презервативами;
- избегать стрессов;
- не допускать переохлаждений;
- не применять гормональные контрацептивы без предварительной консультации врача.
После обнаружения и хирургического лечения гиперкератоза пациентке 2 раза в год назначают кольпоскопию, анализы на ВПЧ и на наличие онкологических клеток в отделяемом цервикального канала. При отсутствии осложнений в течение 2 лет женщину переводят на обычный режим наблюдения.
Раннее выявление лейкоплакии имеет большое значение в профилактике рака шейки матки, поэтому для женщин крайне важны регулярные гинекологические осмотры. Посещать врача нужно 1–2 раза в год.
При обнаружении гиперкератоза следует соблюдать указания доктора и вовремя проходить назначенные обследования. Вовремя диагностированное нарушение при грамотном лечении и устранении первопричины не представляет опасности для жизни пациентки, а также не лишает ее возможности забеременеть и родить здорового ребенка.
Видео

* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!

Врач гинеколог-эндокринолог. Стаж 19+ лет. Принимает в Университетской клинике в Санкт-Петербурге. Стоимость приема 1700 руб.
- Запись опубликована: 03.12.2019
- Reading time: 2 минут чтения
Паракератозом называются патологические изменения в слизистой шейки матки, сопровождающиеся появлением на ней плотных участков. Патология относится к дискератозам – нарушениям, при которых происходит уплотнение (ороговение) слизистой. Такие очаги опасны переходом в рак.
Механизм развития паракератоза шейки
Здоровая слизистая шейки покрыта многослойным плоским эпителием. Его клетки постоянно обновляются – старые отшелушиваются, а на их месте появляются новые.
При нарушении этого процесса отжившие свой срок клетки не отторгаются, а формируют плотные участки, которые называют частично ороговевшими – паракератическими. Это состояние опасно с точки зрения онкологии.
Причины паракератоза шейки
- Хроническое воспаление шейки матки – цервицит, ее слизистой – эктоцервицит, цервикального канала – эндоцервицит.
- Хронический воспалительный процесс слизистой влагалища – кольпит – и матки (эндометрит, метрит).
- Инфекции половой сферы. Изменения в тканях часто возникают на фоне хламидиоза, уреаплазмоза, микоплазмоза, трихомониаза, генитального герпеса.
- Инфицирование папилломавирусом. Возбудитель проникает в слизистую шейки, вызывая образование неправильно развитых (атипичных) клеток.
- Травмы шейки матки, вызванные абортами и родами.
- Неправильное лечение патологий шейки матки. Паракератоз обнаруживается у женщин, прижигавших эрозии электрическим током. Патология может возникнуть при применении сомнительных «народных методов» лечения эрозии – спринцеваний, использования тампонов, пропитанных маслами и отварами. Шейка матки от такого «лечения» воспаляется, что приводит к нарушению развития клеток и их частичному ороговению.
- Гормональные сбои. Заболевание возникает при дисбалансе женских половых гормонов – прогестерона и эстрогена. Поэтому паракератоз многослойного плоского эпителия шейки матки часто сочетается с нарушением менструальной функции.
Развитию заболевания способствуют снижение иммунитета, беспорядочные незащищенные половые контакты, частые спринцевания.
Симптомы паракератоза шейки
Заболевание может очень долго себя не проявлять, обнаруживаясь случайно при осмотре шейки матки. Иногда женщины жалуются на слизистые выделения из половых путей, контактные кровотечения, возникающие после интимной близости, нарушения менструальной функции.
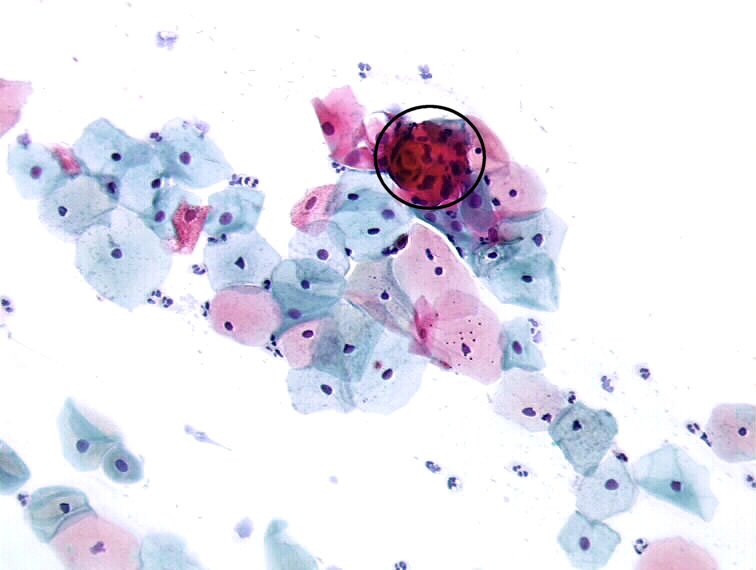
Паракератоз шейки матки
Диагностика паракератоза шейки
Патология выявляется при осмотре шейки матки на зеркалах. Признак паракератоза – наличие плотных бляшек, которые выглядят как светлые, белые и красноватые пятна на слизистой. Изменённые участки располагаются вокруг выхода из цервикального канала, соединяющего маточную полость и половые пути женщины. Иногда отдельные патологические участки наблюдаются на всей поверхности шейки.
Паракератоз может сочетаться с более тяжелыми поражениями слизистой, сопровождающимися образованием плотных ороговевших очагов – гиперкератозом и акантозом.
Заболевание протекает в нескольких формах:
- Очаговой, при которой обнаруживаются ярко выраженные очерченные очаги паракератоза. Эта форма распространяется вглубь тканей.
- Диффузной, при которой патологические очаги не имеют определенных границ.
- Поверхностной – этот тип патологии распространяется по поверхности шейки, долго не проникая внутрь. В рак перерождается редко.
Для уточнения формы патологии и размера ороговевших очагов проводится кольпоскопия. Во время процедуры поверхность шейки матки осматривают с помощью оптического прибора кольпоскопа, снабженного камерой и источником света. Изображение, получаемое с помощью оптики, передаётся на экран компьютера. Врач может детально рассмотреть исследуемую область и выбрать, как лечить паракератоз шейки матки в конкретном случае.
Выполняется расширенная кольпоскопия, позволяющая выявить все имеющиеся патологические очаги. Для этого проводятся пробы:
- Уксусная – с раствором уксуса, который растворяет слизь и делает ороговевшие участки более заметными. Очаги уплотненной слизистой окрашиваются в белый цвет. , при которой поверхность шейки смазывают йодным раствором. Йод взаимодействует с гликогеном – веществом, содержащимся в здоровых тканях шейки матки. Поэтому неизмененная слизистая окрашивается в коричневатый или желтоватый цвет. При гипер- и паракератозе клетки шейки матки полностью или частично теряют гликоген и во время проведения пробы остаются белыми или окрашиваются очень слабо.
У женщины берутся мазки:
-
– клеточный анализ на рак и предрак. В образцах биоматериала обнаруживаются клетки с разной степенью отклонения от нормы. Они не являются раковыми, но считаются признаком предраковой патологии. , выявляющие инфекционные поражения половых путей, которые часто провоцируют возникновение уплотнений слизистой.
При необходимости назначаются дополнительные исследования:
- Диагностическое выскабливание цервикального канала, которое проводится при подозрении на наличие патологических очагов внутри шейки матки.
- Биопсия шейки матки – взятие небольшого фрагмента с подозрительных участков для последующего клеточного анализа.
- Анализ на папилломавирус позволяет выявить заражение этим возбудителем. Исследование выявляет не только наличие инфекции, но и тип (штамм) вируса.
Лечение паракератоза шейки
Патологические очаги удаляют лазерным, радиоволновым или фотодинамическим (световым) методом. Такое лечение не оставляет следов на поверхности шейки и предотвращает рецидив заболевания.
При глубоких поражениях слизистой, расположении патологических очагов внутри канала шейки матки применяют конизацию. В этом случае удаляется конусообразный участок ткани, захватывающий цервикальный канал. Удаленные фрагменты исследуются в лаборатории на раковые и предраковые клетки.
Для лечения паракератоза плоского эпителия шейки матки, возникшего на фоне инфекции половых путей, назначают антибактериальные препараты внутрь и местно. Большое распространение получили вагинальные свечи, содержащие антибиотики, противогрибковые и противовоспалительные компоненты.
Профилактика
Профилактикой служат своевременное лечение половых инфекций, вакцинация от папилломавируса, защищенные половые контакты и прерывание беременности на ранних сроках без применения хирургического инструмента.
Чтобы не пропустить развитие паракератоза шейки, женщине нужно записаться на прием к врачу-гинекологу Университетской клиники. Специалист проведет осмотр, возьмет необходимые анализы и при обнаружении патологии осуществит её лечение с помощью современных методик.
Екатерина, да по результату цитологии - гиперкератоз, хроническое воспаление. Вам нужно сделать расширенную кольпоскопию, скорее всего у Вас лейкоплакия шейки матки. Из этого участка берут биопсию, чтобы подтвердить ее. Затем этот участок удаляют либо радиоволновым методом, либо лазерным, либо ножевая резекция. И затем наблюдение.
А то, что касается мажущих выделений в середине цикла, перед и после менструации, то вероятнее всего это проявление эндометриоза. Для этого нужно пройти УЗИ ОМТ на 5-7й день менструального цикла и по результатам проходить лечение.
Араксия, те цитология может и не показать онкологию? (((
А могла повлиять на анализ то, что сдавался перед месячными ?
И почему в заключение написано Норма ? (

Цитология обычно показывает атипичные клетки (онкологию), если таковые есть, но подтверждение всему - биопсия с гистологич. исследованием биоптата. Гиперкератоз - это не онкология, не переживайте. Гиперкератоз – это патологическое утолщение рогового слоя эпителия. Повлиять на анализ то, что сдавался перед месячными это не может.
А мазок на флору какой? Сдавали ли ПЦР на ВПЧ высокого онкогенного риска?
Араксия, на флору не сдавала, до этого сдавала ЗПП, окологлоточных года лечила уреаплазму , остальное было чисто, ВПЧ сдавала очень давно-было чисто, партнеров не меняла , муж

Мазок на флору нужно сдать и посмотреть, есть ли воспалительный процесс на шейке матке, во влагалище, т.е есть ли повышение лейкоцитов, какая флора. Если все нормально окажется, то след.этап - кольпоскопия и далее по схеме, которую я написала. Если воспалительный характер мазка на флору, то лечение, а затем контроль снова мазка на флору и цитологии. Но кольпоскопию сделать Вам нужно обязательно в любом случае!

Здравствуйте, Екатерина. Приложите, пожалуйста , результат цитологии. Мажущие кровянистые выделения из половых путей до и после менструации обычно бывают связаны с патологией эндометрия или с аденомиозом или миомой матки, которая выходит в полость матки. Чтобы исключить ту патологию вам необходимо сделать УЗИ малого таза на 5-8 день менструального цикла. Что касается гиперкератоза- такое бывет при лейкоплакии шейки матки ( это доброкачественный процесс), при каких-то воспалительных процессах. Для начала необходимо исключить вопспалительный процесс: сдаете фемофлор из влагалища, из шейки матки - ПЦР на ИППП ( микоплазма гениталиум, хламидия, трихомонада, гонококк), ВПЧ высокого онкогенного риска. Далее- есть что-то обнаруживаем, проводим противовоспалительную терапию После противовоспалительной терапии обязательно расширенную кольпоскопию и контрольную онкоцитологию, при наличии очагов, подозрительных при кольпоскопии , похожих на участки лейкоплакии шейки матки или дисплазию, обязательно берется биопсия с этих участков. Гиперкератоз означает утолщение эпителия . Если то связано с лейкоплакией и он доказан при биопсии, то, при отсутствии диспластических клеток, ничего страшного нет.: 1 раз в год контролируйте- кольпоскопия и онкоцитология.

Екатерина, что я и писала ранее- у вас описано наличие хронического воспалительного проуцесса в фазе обострения. Прводите дообследование ( мазки), санацию ( противовоспалительную терапию), и контроль онкоцитологии с расширенной кольпоскопией. Скорее всего все будет хорошо. Также мажущие выделения могут быть связаны с полипом шейки матки ( при кольпосокопии доктор может увидеть, на УЗИ полипы шейки видны не всегда), или наличием очагов эндометриоза на шейке матки
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Это нормальное состояние эпителия в менопаузе. В этом нет ничего патологического, требующего лечения

Нет, это естественная трансформация эпителия. Как кожа на пятках со временем огрубевает и отслаивается, так и во влагалище происходит обновление эпителия. А гиперкератоз - это ускоренное слущивание по причине недостатка гормонов так как вы в менопаузе. Ещё раз повторюсь, это абсолютно ожидаемая картина в вашей ситуации
Валерия, а как избежать ухудшения например сухости во влагалище или что еще в этом возрасте можно ждать?

Можно использовать метилурациловую мазь или свечи - это профилактирует атрофические изменения и свечи с лактофлорой - это профилактирует развитие воспалительных процессов и замедлит гиперкератоз

Здравствуйте, Ольга
Гиперкератоз - это ороговение.
То есть грубо говоря - слизистая во влагалище быстро ороговевает - в менопаузе это нормально, потому что меняется флора, нет эстрогенов, которые поддерживали бы флору влагалища, мало лактобактерий - поэтому это может проявляться сухостью и гиперкератозом.
Это не онкология, и не перерождается в онкологию. Лечить не нужно
Адэль, а мне мой гинеколог сказала что нужно лечить, это по звонку было, а пойду на прием не знаю пока что назначит и еще по молочной железе согласно мамографии какой то скриниг нужно сделать. А что это?

С молочными железами у Вас все хорошо и по УЗИ и по маммографии.
Скрининговое обследование - имеется в виду - ежегодное обследование в динамике
Это не значит, что сейчас дальше нужно обследоваться.
Грубо говоря заключение - у Вас все хорошо, приходите через 1-2 года.
Если есть сухость - Вы можете использовать метилурациловые свечи по 1 свече на ночь во влагалище.
Ничего страшного по анализам у Вас нет

Здравствуйте, у Вас хорошие результаты обследования и наличие гиперкератоза в зрелом возрасте -вариант нормы, физиологические изменения. Ничего с этим делать не надо, опасности Вам это не несет, не переживайте!
Что такое дисплазия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Татьяны Алексеевны, гинеколога со стажем в 14 лет.
Над статьей доктора Игнатенко Татьяны Алексеевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
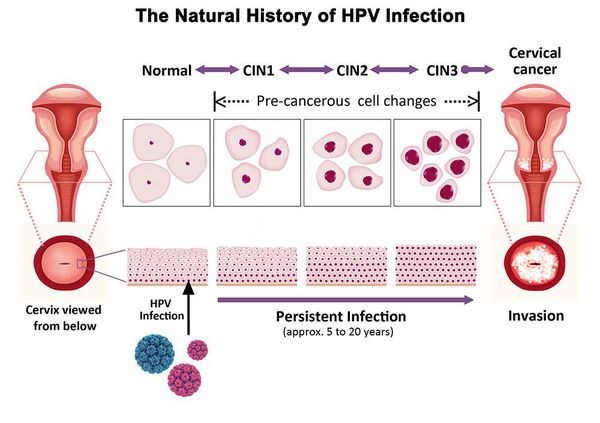
Дисплазия шейки матки, или цервикальная интраэпителиальная неоплазия (ЦИН), или Cervical Intraepithelial neoplasia (CIN) — это патологический процесс, при котором в толще клеток, покрывающих шейку матки, появляются клетки с различной степенью атипии (неправильного строения, размера, формы).
Причины дисплазии шейки матки
Папилломавирусная инфекция (ВПЧ) — основная причина дисплазии и рака шейки матки. К болезни приводит длительное персистирование именно ВПЧ высокого канцерогенного риска. У женщин с риском развития цервикальной неоплазии распространенность онкогенных типов ВПЧ чрезвычайно велика. ВПЧ становится причиной CIN 2-3 и рака шейки матки в 91,8% и 94,5% случаев соответственно. [1]
К факторам риска дисплазии шейки матки относится длительный приём контрацептивов и курение. Выявлена связь между пассивным курением среди некурящих и повышенным риском возникновения CIN 1. [3]
Другие факторы риска — раннее начало половой жизни, большое число и частая смена половых партнеров, употребление алкоголя, сопутствующие половые инфекции, много беременностей и родов. Риск цервикальной CIN 2 особенно высок у женщин, которые до этого имели опыт пересадки органов, у них выявлена ВИЧ-инфекция или они принимают иммунодепрессанты. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дисплазии шейки матки
Дисплазия шейки матки, как правило, имеет бессимптомное течение, поэтому пациентки не предъявляют никаких специфических жалоб.
Патогенез дисплазии шейки матки
Критический фактор развития цервикальной интраэпителиальной неоплазии — инфицирование вирусом папилломы человека. Во многих случаях цервикальная интраэпителиальная неоплазия легкой степени отражает временную реакцию организма на папиломавирусную инфекцию и без лечения исчезает в течение полугода-года наблюдения. При цервикальной интраэпителиальной неоплазии умеренной и тяжелой степени высока вероятность встраивания вируса папилломы человека в клеточный геном. Инфицированные клетки начинают продуцировать вирусные белки E6 и Е7, которые продлевают жизнь клетки, сохраняя ее способность к неограниченному делению. Неизбежно формирующиеся на этом фоне мутации клеток ведут к формированию предрака (дисплазии) и рака шейки матки, влагалища и вульвы.
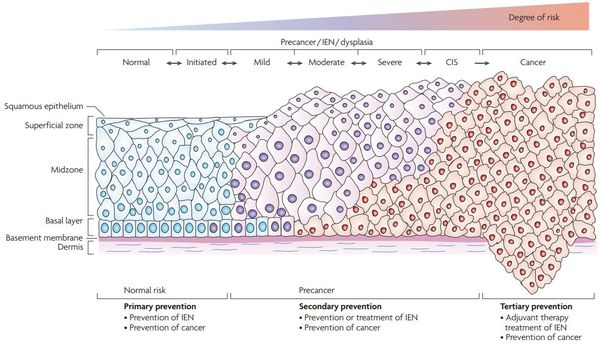
Онкогенные белки ВПЧ (Е6, Е7) взаимодействуют с регуляторными белками клеток шейки матки, приводя к повышению активности онкомаркера p16INK4A, что свидетельствует о неконтролируемом размножении клеток шейки матки. Таким образом, сверхэкспрессия p16INK4A, определяемая в материале шейки матки, который получают при биопсии, является биомаркером интеграции вируса папилломы человека высокого риска в геном и трансформации эпителиальных клеток под действием вируса, что делает эту информацию полезной при оценке прогноза развития предраковых и злокачественных поражений, связанных с инфицированием генитального тракта вирусом папилломы человека. [5]
Классификация и стадии развития дисплазии шейки матки
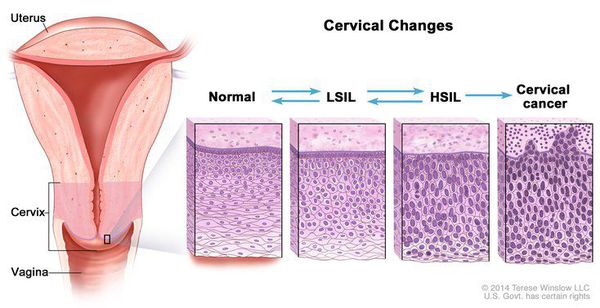
Для постановки цитологического диагноза (по результатам цитологического исследования соскобов шейки матки и цервикального канала с окрашиванием по Папаниколау (Рар-тест) или жидкостной цитологии) используется классификация Бетесда (The Bethesda System, 2014), основанная на термине SIL (Squamous Intraepithelial Lesion) – плоскоклеточное интраэпителиальное поражение. [10]
Выделяют три вида результатов соскобов с поверхности шейки матки (экзоцервикса):
- нормальные мазки, без изменений клеток шейки матки (NILM, Negative for intraepithelial lesion or malignancy);
- «непонятные» мазки без определенного значения, по которым нельзя определить характер поражения, однако они при этом не являются нормой (ASC-US, Atypical Squamous Cells of Undetermined Significance) или, что хуже, ASC-H, Atypical squamous cells cannot exclude HSIL, обнаружение атипичных клеток плоского эпителия, не исключающее SIL высокой степени);
- предраки низкой (LSIL, Low Grade Squamous Intraepithelial Lesion) и высокой (HSIL, High Grade Squamous Intraepithelial Lesion) степени.
Классификация Папаниколау
- 1-й класс — нормальная цитологическая картина (отрицательный результат);
- 2-й класс — изменение морфологии клеток, которое обусловлено воспалением во влагалище и (или) шейке матки;
- 3-й класс — единичные клетки с аномалией ядер и цитоплазмы (подозрение на злокачественное новообразование);
- 4-й класс — отдельные клетки с явными признаками озлокачествления;
- 5-й класс — много типично раковых клеток (злокачественное новообразование).
Существуют также гистологические классификации для оценки материала, полученного при биопсии.
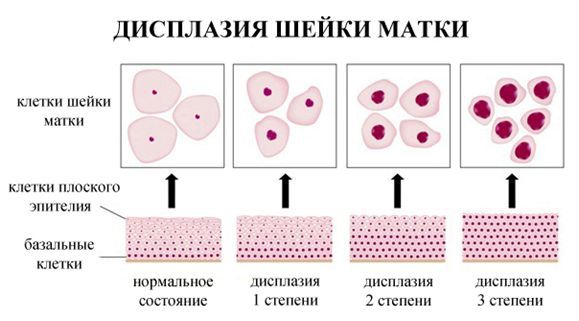
По классификации R. M. Richart (1968) в зависимости от глубины поражения поверхностного клеточного слоя выделяют три степени дисплазии шейки матки:
- ЦИН 1 (дисплазия слабой степени) — признаки папилломавирусной инфекции (койлоцитоз и дискератоз). Поражение до 1/3 толщины клеточного пласта;
- ЦИН 2 (дисплазия средней степени) — поражена 1/2 толщины клеточного слоя;
- ЦИН 3 (дисплазия тяжелой степени) — поражение более 2/3 клеточного слоя. [8]
В приведенной ниже таблице даны соотношения классификаций предраковых поражений шейки матки. [9]
| Система Папаниколау | Описательная система ВОЗ | CIN | Терминологи- ческая система Бетесда (ТСБ) |
|---|---|---|---|
| Класс 1 (норма) | Отсутствие злокачественных клеток | Отсутствие неопластических изменений | Норма |
| Класс 2 (метаплазия эпителия, воспалительный тип) | Атипия, связанная с воспалением | Реактивные изменения клеток ASC: ASC - US, ASC - H | |
| Класс 3 ("дискариоз") | Слабая дисплазия | CIN 1 койлоцитоз | LSIL |
| Умеренная дисплазия | CIN 2 | HSIL | |
| Тяжелая дисплазия | CIN 3 | ||
| Класс 4 (клетки, подозрительные на рак или карцинома in situ | Карцинома in situ | ||
| Класс 5 (рак) | Инвазивная карцинома | Карцинома | Карцинома |
Осложнения дисплазии шейки матки
Последствия дисплазии шейки матки
Основное и самое опасное осложнение цервикальной интраэпителиальной неоплазии заключается в развитии рака шейки матки, любой случай развития которого — результат упущенных возможностей диагностики и лечения дисплазии шейки матки. [7]
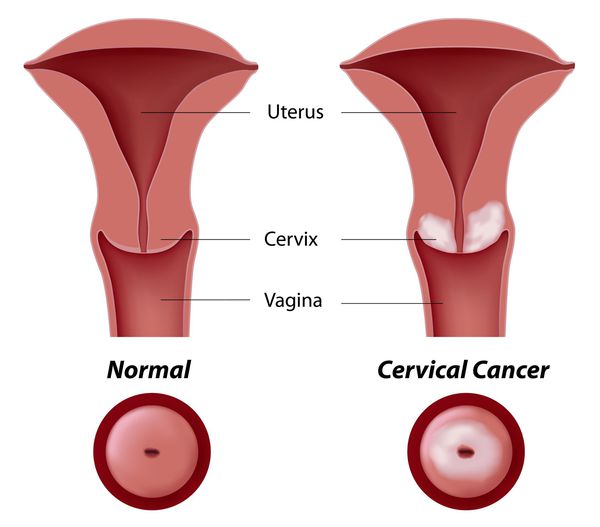
Проводились длительные, систематические исследования риска рака шейки матки у женщин с диагнозом цервикальной интраэпителиальной неоплазии 3 степени (CIN3) по сравнению с женщинами, у которых были нормальные цитологические результаты. Согласно полученным данным, долгосрочный относительный риск развития рака шейки матки зависит от различных гистологических типов CIN3 и выше всего он для аденокарциномы in situ. Даже через 25 и более лет после конизации (хирургического иссечения патологических тканей шейки матки) риск злокачественного перерождения клеток был значительным. [4]
Диагностика дисплазии шейки матки
Для ранней диагностики предраковых поражений шейки матки во многих странах мира существует система цервикального скрининга.
Методы диагностики дисплазии шейки матки
В России система цервикального скрининга включает последовательность действий:
- Цитологическое исследование: РАР-тест;
- ВПЧ-тестирование: в США и странах Евросоюза ВПЧ-тест применяется для первичного скрининга рака шейки матки (РШМ). В России его использование вариативно: при первичном скрининге в сочетании с РАР-тестом, в качестве самостоятельного теста, при ведении пациенток с неясными результатами РАР-теста (ASCUS) и для наблюдения паценток после лечения HSIL;
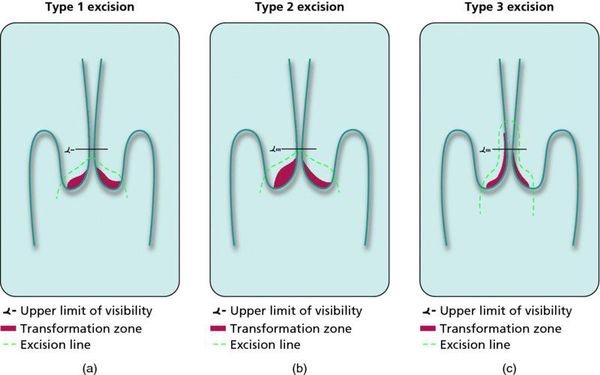
- Кольпоскопия: показаниями к исследованию являются положительные результаты РАР-теста (класс 2-5). Метод основан на осмотре шейки матки при помощи увеличивающих оптических систем и проведения диагностических проб с растворами уксусной кислоты и йода (Люголя). С помощью кольпоскопии определяют локализацию поражения, его размер, выбирают участок для проведения биопсии, определяют тактику лечения.
При кольпоскопии должна быть тщательно оценена зона трансформации (переходная зона стыка двух видов покровного эпителия шейки матки).
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
- Зона трансформации 1 типа — переходная зона видна полностью. Это самый оптимальный и прогностически «благоприятный» вариант кольпоскопического заключения.
- Зона трансформации 2 типа — переходная зона частично скрыта в канале шейки матки. Адекватно оценить такую картину сложно, так как наиболее измененные участки могут быть не видны и пропущены.
- Зона трансформации 3 типа — переходная зона находится глубоко в канале шейки матки и оценить её кольпоскопически невозможно. Кольпоскопия в этом случае считается неинформативной, поскольку глубина залегания патологического очага остается неизвестной.
- Биопсия: прицельная или расширенная биопсия (конизация) всегда должна выполняться под контролем кольпоскопии. Выбор метода биопсии зависит от типа поражения, возраста пациентки и зоны трансформации. Важной информацией, которую дает биопсия, является возможность иммуногистохимического определения маркера ранней диагностики дисплазии с высокой степенью риска озлокачествления: p16INK4a.
Лечение дисплазии шейки матки
Динамическому наблюдению подлежат молодые пациентки (до 35 лет) с LSIL (ВПЧ, ЦИН 1, ЦИН 2, если при биопсии не обнаружен белок р16, являющийся признаком проникновения ВПЧ высокого риска в геном и трансформации опухолевых клеток под действием вируса). Наблюдать возможно пациенток только с 1 и 2 кольпоскопическим типом зоны трансформации.
Контрольные осмотры, цитологическое и ВПЧ-тестирование показаны через 6 и 12 месяцев после первичного обнаружения патологии.
Хирургическое лечение дисплазии
При выявлении HSIL (ЦИН 2 c обнаружением белка р16 при биопсии, ЦИН 3) неизбежно хирургическое лечение в виде абляции («прижигания») или эксцизии (удаления) поврежденной ткани. Для абляции используют электро-/радио-, крио- и лазерные воздействия. Эксцизия возможна электро-/радиоволновая или ножевая.
Немаловажно, что при выявлении по кольпоскопии 3 типа зоны трансформации на фоне положительного РАР-теста гинеколог обязан провести выскабливание слизистой канала шейки матки и/или широкую эксцизионную биопсию (конизацию шейки матки) для исключения опухолевого процесса, потенциально располагающегося вне зоны кольпоскопического обзора. Немаловажно наблюдение после операции через 6 и 12 месяцев с выполнением цитологического соскоба и ВПЧ-теста.
Следует отметить, что процедура хирургического иссечения патологических тканей на шейке матки увеличивает риск преждевременных родов. А сама по себе цервикальная интраэпителиальная неоплазия первой степени на течении беременности и родов никак не отражается и зачастую опасности не представляет. [12]
Средний возраст женщин, когда может потребоваться хирургическая коррекция цервикальной внутриэпителиальной неоплазии — около 30 лет. Хирургическое лечение нередко ассоциировано с неблагоприятным течением последующей беременности. Частота и тяжесть неблагоприятных осложнений возрастают с увеличением глубины иссекаемых тканей. [13]
Реабилитация после хирургического лечения
В течение месяца после операции следует воздержаться от спринцеваний, половых контактов и не пользоваться тампонами. На 2–3 недели исключают тяжёлые физические нагрузки и тепловые процедуры. Незначительные сукровичные выделения, усиливающиеся иногда до менструальноподобных, в течение 10–20 дней после операции — это нормальное явление.
При реабилитации после хирургического лечения шейки матки эффективны препараты, содержащие антисептик и стимулятор регенерации эпителия.
После лечения возможен рецидив, поэтому необходимо пожизненное наблюдение: цитологический мазок через 6 и 12 месяцев после операции, затем раз в год в течение 10 лет, далее раз в 3 года.
Планировать беременность после операции на шейке матки можно не ранее, чем через 3–6 месяцев. Эти сроки будут зависеть от глубины эксцизии или конизации и длины шейки матки [9] .
Лечение дисплазии при беременности
В большинстве случаев лечение должно быть отложено на послеродовый период. При беременности на фоне дисплазии шейки матки каждые три месяца проводится кольпоскопический и цитологический контроль. При выявлении рака шейки матки пациентку консультирует онкогинеколог. Доктор подбирает тактику лечения, может потребоваться прервать беременность по онкологическим показаниям [9] .
Прогноз. Профилактика
Дополнительными факторами риска прогрессирования ПВИ с формированием предраковой патологии являются:
- курение;
- длительное использование гормональных контрацептивов;
- многократные травматичные роды;
- ВИЧ-инфекция.
- У пациенток с ЦИН часто обнаруживают вирус простого герпеса 2 типа, цитомегаловирусную инфекцию, хламидийную урогенитальную инфекцию, бактериальный вагиноз, ассоциированный с резким снижением или отсутствием вагинальной лактофлоры, повышенным ростом во влагалище Gardnerella vaginalis и Atopobium vaginae, повышение концентрации в бакпосеве грибов рода Candida, Mycoplasma hominis.
Устранение и профилактика данных факторов способны снизить вероятность развития предраковой патологии шейки матки.
Рак шейки матки поражает преимущественно женщин репродуктивного возраста. Скрининг является важной стратегией вторичной профилактики. Длительный процесс канцерогенной трансформации от появления в организме вируса папилломы человека (ВПЧ) до инвазивного рака дает широкие возможности для выявления заболевания на стадии, когда лечение высокоэффективно. Подходящими скрининговыми тестами в мире признаны цитологическое исследование, визуальный осмотр после применения уксусной кислоты и тесты на выявление ВПЧ. Всемирная организация здравоохранения рекомендует проводить скрининг женщин по крайней мере один раз в жизни в возрасте от 30 до 49 лет. [14]
Согласно приказу Министерства здравоохранения РФ от 03.02.2015. N36ан "Об утверждении порядка проведения диспансеризации определенных групп взрослого населения", осмотр со взятием мазка (соскоба) с поверхности шейки матки и цервикального канала на цитологическое исследование производится 1 раза в 3 года для женщин в возрасте от 21 года до 69 лет включительно.
Читайте также:

