Можно ли увидеть на микрофотографии многослойный эпителий
Обновлено: 24.04.2024
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
- при профилактических осмотрах цитологические мазки следует брать у женщин независимо от жалоб, наличия или отсутствия изменений слизистой оболочки. Цитологическое исследование следует повторять не реже, чем раз в три года;
- желательно получать мазки не ранее, чем на 5-е сутки менструального цикла и не позднее, чем за 5 суток до предполагаемого начала менструации;
- нельзя брать материал в течение 48 ч после полового контакта, использования любрикантов, раствора уксуса или Люголя, тампонов или спермицидов, спринцевания, введения во влагалище медикаментов, свечей, кремов, в т. ч. кремов для выполнения ультразвукового исследования;
- беременность – не лучшее время для скрининга, так как возможны неправильные результаты, но, если нет уверенности, что женщина придет на обследование после родов, лучше мазки взять;
- при симптомах острой инфекции желательно получать мазки с целью обследования и выявления патологических изменений эпителия, этиологического агента; также необходим цитологический контроль после лечения, но не ранее, чем через 2 мес. после окончания курса.
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
Опухолеподобные поражения шейки матки. Классификация опухолей шейки матки.
В шейке матки возникают разнообразные процессы, захватывающие как ее влагалищную часть, так и слизистую оболочку цервикального канала (канала шейки матки).
При морфологической диагностике следует учитывать функциональный характер изменений эпителия и стромы, возникающих в связи со сменой фаз менструального цикла. В пролиферативной фазе менструального цикла многослойный плоский эпителий эктоцервикса достигает наибольшей толщины, клетки промежуточного и функционального слоев богаты гликогеном. Призматический эпителий эндоцервикса высокий, с базальным расположением ядер, в цитоплазме определяют слизь. Резервные клетки единичны, находятся в состоянии покоя.
В секреторной фазе менструального цикла начинается отторжение поверхностных клеток функционального слоя многослойного плоского эпителия, особенно над высокими соединительнотканными сосочками подэпителиальной ткани. В базальном слое отмечают повышенную митотическую активность. В эпителии эндоцервикса обнаруживают большое количество пролиферирующих резервных клеток с образованием 2— 3-рядных и многослойных пластов, внутриэиителиальных железистых структур. Со стороны призматического эпителия отмечают миграцию ядер в центр клеток и повышение слизеобразования.
В строме слизистой оболочки экто- и эндоцервикса имеются скопления лимфоидных клеток, гистиоцитов, встречаются «тучные» клетки. В десквамативной и регенераторной фазах менструального цикла наблюдают слущивание большей части клеток функционального и промежуточного слоев многослойного плоского эпителия; разрыхление базальной мембраны; инфильтрацию межуточной ткани лимфоидными и гистиоцитарными элементами. В призматическом эпителии эндоцервикса снижается количество слизи, клетки уменьшаются в размерах, ядра расположены базально. Гиперплазия резервных клеток отсутствует.
Граница многослойного плоского эпителия влагалищной части и призматического эпителия эндоцервикса чаще всего находится у наружного маточного зева, однако она может быть сдвшгута как в сторону влагалищной части, так и эндоцервикса. Судят о границе но так называемой последней цервикальной железе [Burghardt, 1984], которая является как бы ее маркером. Обнаруживающийся в области эктопий и эндоцервикозов многослойный плоский эпителий, по данным Burghardt, всегда метапластический.
Камбиальными элементами многослойного плоского эпителия эктоцервикса, за счет которых происходит его регенерация, являются базальные клетки призматического эпителия — резервные клетки. Резервные клетки плюрипотентны и могут в процессе пролиферации образовывать как железистые структуры, так и метаплазированный многослойный плоский эпителий. Последний на ультраструктурном уровне по характеру межклеточных контактов и цитоскелету отличается от истинного многослойного плоского эпителия. Резерв ные клетки в призматическом эпителии эндоцервикса обнаруживают непостоянно, их много в шейке матки новорожденных и грудных детей.
У женщин пубертатного периода они появляются в значительном количестве в секреторной фазе менструального цикла, в первой половине беременности и при различных дисгормональных нарушениях. Все это необходимо учитывать при интерпретации того или иного патологического процесса.
В классификации отсутствует четкое подразделение на фоновые, пред-опухолевые и опухолевые процессы. Выделенная рубрика «Опухолеподобные изменения» по существу включает фоновые процессы. Причем в ней представлены как нозологические формы» так и фрагменты патологических изменений, встречающиеся при различных фоновых заболеваниях и в норме. Например, метаплазия в многослойный плоский эпителий может наблюдаться в области эндоцервикозов, полипов, и она же возникает в канале шейки матки в период беременности, при гормональных нарушениях и гормонотерапии. Таким образом, самостоятельного значения этот процесс не имеет, он всегда связан с чем-то, являясь выражением либо нормы, либо частью патологического процесса.
Возникающие в шейке матки поражения неоднозначны в отношении перехода в злокачественные новообразования, поэтому их следует подразделять на фоновые процессы, предопухолевые изменения и опухоли.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Эпителии целомического типа. Эпителии нейроглиального типа.
Целомический тип эпителия мезодермалъного происхождения, как правило, однослойный плоский или призматический, выполняет разграничительную, барьерную, секреторную и другие функции. Целомические эпителии развиваются из материала внутренней выстилки сплахнотома, формирующего целом (вторичную полость тела). Наиболее характерным эпителием среди тканей данного типа является мезотелий. Он покрывает серозные оболочки — листки брюшины и плевры, эпикард и перикард.
Мезотелий — однослойный плоский эпителий, состоящий из плоских эпителиоцитов (мезотелиоцитов). При световой микроскопии плоскостных препаратов видны клеточные границы. Последние хорошо выявляются при импрегнации солями серебра. На первый взгляд клетки мезотелиального пласта мало чем отличаются друг от друга. Однако методами гисторадиоавтографии показано, что в составе дифферона плоских эпителиоцитов имеются различно дифференцированные клетки, что определяется термином гетероморфия. Есть эпителиоциты, делящиеся митозом (камбиальные), дву-ядерные и многоядерные клетки, есть и гибнущие клетки. Между мезотелиоцита-ми имеются контакты типа десмосом. За счет этого мезотелиоциты интегрированы в единую клеточную систему, имеющую вид пласта. Вместе с тем мезотелий — в связи с его положением в своеобразной внутренней изофизиологической среде — утратил некоторые свойства пограничных тканей.
Главные функции мезотелия — покровная, разграничительная, секреторная. Благодаря последней мезотелиальная выстилка создает необходимые условия для скольжения соприкасающихся органов (например, органов брюшной полости) друг относительно друга. Наличие мезотелия на поверхности внутренних органов препятствует образованию спаек, которые ограничивали бы движения органов брюшной полости, легких и сердца.

Физиологическая регенерация мезотелия протекает довольно интенсивно за счет диффузно расположенных в пласте камбиальных эпителиоциов. Для мезотелия характерно слущивание клеток. На их место наползают новые, возникающие в результате деления камбиальных клеток.
К целомическим эпителиям, кроме мезотелия, относятся эпителии органов половой системы — выстилающие извитые семенные канальцы, фолликулярный, эпителий семявыносящих путей, эпителии матки и маточных труб, а также эпителий коры надпочечников. Каждая из этих тканевых разновидностей характеризуется специфическими особенностями детерминации, пролиферации, дифференци-ровки и взаимодействия клеток.
Эпителии нейроглиального типа
Нейроглиальный тип эпителия развивается из нейроэктодермы, выстилает полости мозга и некоторых органов чувств. По строению он однослойный, плоский, кубический или цилиндрический, выполняет вспомогательную для нервных тканей функцию. Иногда этот тип эпи-телиев называют эпендимоглиаль-ным, так как одной из его разновидностей является эпендима, или эпендимный эпителий, образующий выстилку центрального канала спинного мозга и желудочков головного мозга. Эпендимный эпителий — однослойный призматический эпителий. Некоторые авторы рассматривают эпендиму как вспомогательную ткань нервной системы и не относят ее к эпителиям. Кроме эпендимного эпителия среди эпителиев нейроглиального типа различают: эпителий мозговых оболочек, периневральный эпителий, эпителий передней камеры глаза, хрусталиковый эпителий, пигментный эпителий сетчатки глаза, эпителий органа слуха, обонятельный эпителий, вкусовой эпителий, хромаффинный эпителий мозгового вещества надпочечников и адреналовых органов (параганглиев).
Пигментный эпителий сетчатки глаза представляет собой однослойный эпителий, состоящий из клеток полигональной формы. В процессе дифференцировки клетки этой ткани накапливают пигментные включения, необходимые для выполнения эпителием его функции — поглощения световых лучей и изоляции световоспринимающих клеток друг от друга.
Периневральный эпителий — однослойный плоский эпителий, окружающий нервные стволы и выстилающий так называемые периневральные пространства (щели).
Морфофункциональная и гистогенетическая характеристика нейроглиальных эпителиев затруднена недостаточными сведениями в отношении степени их детерминации, особенностей пролиферации и дифференцировки клеток, а также реактивности этих тканей.
Продолжается дискуссия о природе и системной принадлежности сосудистого эндотелия. Н.Г. Хлопин относил эндотелий к эпителиям, выстилающим в виде однослойного пласта внутреннюю поверхность кровеносных, лимфатических сосудов и сердца (эпителий ангиодермального типа). Н.А. Шевченко вьщелил эндотелий в особый тип тканей. СИ. Щелкунов на основе поведения эндотелия в культуре рассматривает сосудистый эндотелий как разновидность тканей внутренней среды. Участие эндотелия гемокапилляров в трансмембранном переносе веществ функционально роднит его с тканями внутренней среды с трофической функцией и поэтому строение эндотелия рассматривается в другом разделе.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
21.03.2018 В 2017 году ГБУ РО « Онкодиспансер» г. Таганрога приобрел цифровой кольпоскоп. Наша задача улучшить качество оказываемой медицинской помощи женщинам, которые обращаются со своими проблемами в наше учреждение. Статья посвящена ранней диагностике патологии шейки матки.

1. фоновые заболевания шейки матки – это псевдоэрозия и истинная эрозия, полипы, простая лейкоплакия, эндометриоз, эктропион, папилломы, цервициты . Для фоновых патологий характерна нормоплазия эпителиальных клеток – их правильное деление, созревание, дифференцировка, отторжение;
2. предраковые заболевание шейки матки – диспластические процессы в области влагалищной части шейки матки с высоким риском малигнизации. . В большинстве случаев предраковые процессы развиваются в области фоновых заболеваний и нередко маскируются ими, что затрудняет своевременную диагностику. Средний возраст пациенток с предраком шейки матки составляет 30-35 лет.
3. Рак шейки матки - это заболевание онкологического характера, которое является одним из самых распространенных. Этот недуг занимает 4 место по смертности среди онкозаболеваний. Ежегодно по всему миру это онкологическое заболевание обнаруживают у более полумиллиона пациенток. Самые высокие шансы заболеть этим недугом имеют женщины возрастом от 40 до 60 лет, но как показывают последние данные – сейчас возрастной порог значительно снизился. За последние годы смертность от данного недуга среди женщин возрастом от 20 до 24 лет увеличилась на 70%, а среди женщин от 30 до 34 лет уровень смертности вырос на 30%. При этом в пятой части всех диагностированных случаев данная онкология обнаруживается уже на поздних стадиях.
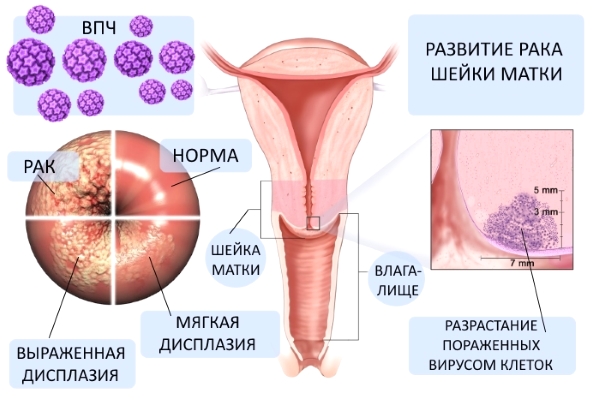
В настоящее время ключевой концепцией этиопатогенеза предраковых заболеваний шейки матки признана вирусная теория. Эпидемиологические исследования убедительно доказывают, что в развитии дисплазии ведущую роль играет папилломавирусная инфекция. В популяции женщин с тяжелой формой дисплазии шейки матки 85–95% являются ВПЧ-позитивными; у них, главным образом, обнаруживаются высокоонкогенные типы вируса — 16, 18 и 31. Возникновению предрака шейки матки способствует «содружество» ВПЧ и вируса простого герпеса II типа, хламидийной и цитомегаловирусной инфекций. Сочетание ВИЧ-инфекции и ВПЧ в разы повышает риск малигнизации.
В меньшей степени, чем вирусные агенты, на риск развития фоновой и предраковой патологии шейки матки могут влиять и другие факторы риска: курение( доказано, что женщины, выкуривающие более 20 сигарет в день в течение 20 лет, имеют пятикратное повышение риска плоскоклеточной дисплазии), длительный прием эстроген-гестагенных оральных контрацептивов, особенно с повышенным гестагенным компонентом, ранние роды, цервициты, травмы шейки матки при абортах и родах, нарушения гормональныго и иммунного гомеостаза, раннее (ранее 16 лет) начало половой жизни, частая смена половых партнеров, профессиональные вредности, отягощенный семейный анамнез.
Предраковые заболевания шейки матки, по данным кольпоцервикоскопического и гистологического исследования, делятся на несколько групп:
• Дисплазия (цервикальная интраэпителиальная неоплазия) - пролиферация атипического цервикального эпителия без изменения структуры стромального слоя и поверхностного эпителия. Включает в себя такие формы, как простая лейкоплакия, поля дисплазии, папиллярная и предопухолевая зона трансформации, предраковые полипы и кондиломы. Частота перерождения предрака шейки матки в рак колеблется в диапазоне 40-60%, зависит от вида патологии, ее локализации и длительности течения.
Различают легкую (CIN-I), умеренную (CIN-II) и тяжелую (CIN-III) дисплазию.
При дисплазии легкой степени поражаются клетки глубоких - базального и парабазального – слоев (менее 1/3 толщины многослойного эпителия); атипичные клетки отсутствуют. Дисплазию умеренной степени характеризуют изменения 1/3-2/3 толщины эпителиального пласта; атипии не наблюдается. При тяжелой дисплазии на долю гиперплазированных клеток приходится более 2/3 толщи эпителиального слоя, встречаются клетки атипичной структуры.
• Лейкоплакия с атипией – морфологически характеризуется ороговением поверхностного эпителия, пролиферацией клеток базального слоя с явлениями атипизма, лимфоидной инфильтрацией подэпителиальной соединительной ткани. В 75% случаев дает начало инвазивному раку шейки матки.
• Эритроплакия – предраковое заболевание шейки матки, протекающее с атрофией поверхностного и промежуточного слоем многослойного плоского эпителия; гиперплазией базального и парабазального слоев с наличием атипических клеток.
• Аденоматоз - атипическая гиперплазия желез эндоцервикса, напоминающая гиперплазию эндометрия. На фоне аденоматоза могут развиваться железистые формы рака.
Особенностью протекания предраковых заболеваний шейки матки является их бессимптомность или неспецифичность клинических проявлений.
Дисплазия шейки матки не имеет самостоятельных симптомов. Лишь при присоединении вторичной инфекции может развиваться клиника вагинита или цервицита (бели, жжение, контактные кровянистые выделения). При изменениях, обусловленных гормональным дисбалансом, возможны нарушения менструльного цикла по типу мено- и метроррагий. Болевые ощущения отсутствуют.
Большинство женщин с лейкоплакией шейки матки считают себя практически здоровыми, лишь незначительная часть отмечает наличие обильных белей и контактных кровянистых выделений.
Кондиломы шейки матки и аденоматозные полипы обнаруживаются, главным образом, при кольпоскопическом исследовании. При наличии в них вторичных изменений, вызванных изъязвлением, травматизацией и пр., возможно появление сукровичных выделений.
Алгоритм диагностики предраковых заболеваний шейки матки разработан детально и включает в себя серию инструментальных и лабораторных исследований, позволяющих не только установить вид предрака, но и степень дисплазии.
При визуальном осмотре влагалищной порции шейки матки с помощью зеркал гинеколог оценивает форму наружного зева, окраску слизистой, характер секрета, видимые патологические процессы. В рамках гинекологического осмотра производится забор мазков с поверхности шейки матки для онкоцитологического исследования (ПАП-тест). При выявлении подозрительных участков шейки матки следующим этапом выполняется Кольпоскопия – метод гинекологического исследования шейки матки с помощью оптического прибора – кольпоскопа. Это устройство напоминает бинокулярный микроскоп, оснащенный источником света. По необходимости врач может выбрать необходимое увеличение, как правило, от 2-х до 40-ка раз. Использование цветных фильтров при кольпоскопии позволяет оценить состояние поверхностных капилляров и сосудов.
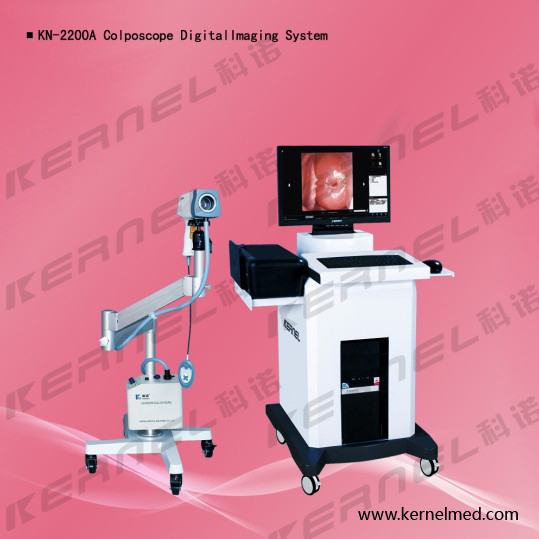
Прибор произведен на заводе мирового уровня - "Kernel Medical", прибор очень надежен. Видеокольпоскоп KN-2200А позволяет эффективно и своевременно диагностировать заболевания наружных женских половых органов, влагалища, шейки матки. Видеокольпоскоп выводит изображение исследуемого участка на монитор компьютера, что позволяет проводить удобную диагностику, возможность сохранения результатов обследования, кроме того, это позволяет проводить обследование двумя врачами одновременно.
Во время исследования видеокольпоскоп способен увеличивать изображение исследуемой области в 10 раз, а совместно с цифровой обработкой увеличение может достигать до 264 крат. Благодаря наличию автоматической фокусировки, видеокамера самостоятельно находит положение наиболее четкого изображения при заданном увеличении, кроме того врач может вручную изменять фокусировку.
• выявление участков патологического эпителия, которые могут указывать на дисплазию или рак шейки матки;
• определение размера и локализации пораженных участков слизистой шейки матки и влагалища;
• определение целесообразности биопсии;
• выбор метода лечения выявленных заболеваний – прижигание лекарственными препаратами, электрическим током, лазером, хирургическим инструментом;
• контроль за обнаруженными очагами каждые 3-6 месяцев;
• оценка результативности лечения.
Кольпоскоп позволяет детально рассмотреть малейшие изменения слизистой оболочки влагалищной части шейки матки. В ходе процедуры гинеколог оценивает:
• цвет слизистой оболочки без окрашивания и после обработки растворами уксусной кислоты и йода;
• поверхность и рельеф слизистой оболочки (бляшки, возвышения, углубления, эрозии);
• сосудистый рисунок (наличие измененных сосудов, сосудистых петель);
• наличие и размер участков измененного эпителия;
• границы выявленных очагов (могут быть размытые или четкие);
• наличие и состояние желез (открытые, закрытые).
Процедуру можно проводить в любой день цикла, но не в период менструального кровотечения. Оптимальными считаются первые 5 дней после прекращения менструации. Далее шейка матки продуцирует большое количество слизи, которая затрудняет диагностику.
• простая или обзорная – осмотр шейки матки с помощью кольпоскопа без применения химических реактивов;
• расширенная – во время осмотра используются различные тесты с химическими веществами (уксусной кислотой и раствором йода). Позволяет обнаружить мелкие очаги атипичного эпителия невидимые при простой кольпоскопии;
• кольпомикроскопия – исследование слизистой оболочки при большом увеличении. Позволяет оценить соотношение ядра к цитоплазме и другие особенности строения клеток.
Результаты кольпоскопии выдаются сразу по окончании осмотра. Они могут быть в виде:
• схематического рисунка по типу циферблата часов – врач схематически указывает расположение и размер выявленных патологических участков;
• словесного описания выявленных изменений;
Основанием для назначения кольпоскопии могут быть:
• Результаты цитологического анализа, указывающие на дисплазию шейки матки.
• Подозрительные участки измененного эпителия на шейке матки, обнаруженные при обычном гинекологическом исследовании. В этом случае цель кольпоскопии – выявить мелкие очаги изменений, недоступные невооруженному глазу.
• Для уточнения диагноза при подозрении на некоторые заболевания шейки матки:
o цервицит; o эндометриоз; o полипы шейки матки; o кондиломы шейки матки; o подозрение на рак шейки матки.
• Диспансерное наблюдение женщин с патологиями шейки матки.
• Контроль после лечения заболеваний шейки матки.
Противопоказаниями к проведению кольпоскопии являются:
• Первые 4 недели после родов и операций на шейке матки;
• Непереносимость препаратов йода и уксусной кислоты при проведении
Кольпоскопию проводят в гинекологическом кабинете. Женщина размещается на гинекологическом кресле. Врач расширяет влагалище зеркалом, чтобы получить доступ к шейке матки. Стенки влагалища и шейку матки очищают от выделений тампоном, смоченным в физиологическом растворе.
Кольпоскоп устанавливают на расстоянии нескольких сантиметров от входа во влагалище.
Первый этап. Гинеколог осматривает шейку матки при разном увеличении для обнаружения патологических участков эпителия. На этом этапе обычная кольпоскопия заканчивается. Если есть необходимость в более тщательном исследовании слизистой, то проводят расширенную кольпоскопию, этапы которой описаны ниже.
Второй этап. Обработка 3% раствором уксусной кислоты. Тампон, смоченный раствором кислоты, оставляют во влагалище на 30-40 секунд. Затем его извлекают и продолжают исследовать слизистую под разным увеличением. Под действием уксусной кислоты измененные участки эпителия окрашиваются в белый цвет – ацетобелый эпителий. Его наличие может указывать на заражение вирусом папилломы человека либо на дисплазию. Для уточнения диагноза, возможно, потребуется провести биопсию. Образец ткани врач может взять тут же.
Третий этап. Проба Шиллера или обработка водным раствором йода. Тампоном, смоченным в растворе йода, смазывают поверхность шейки матки. Здоровая слизистая равномерно окрашивается в темно-коричневый цвет. Измененный эпителий выглядит более светлым. Не окрашиваются участки с эктопией – очагами цилиндрического эпителия. Это так называемые йод-негативные зоны. Если в ходе кольпоскопии обнаруживаются участки подозрительного эпителия, с каждого из них берется образец ткани для биопсии.расширенной кольпоскопии.
Процедура кольпоскопии не требует особой подготовки. Однако желательно избегать воздействий, которые могут привести к травмированию слизистой шейки матки.
За два дня до намеченной процедуры необходимо воздержаться:
• от половых контактов;
• использования тампонов;
• спринцеваний;
• введения вагинальных кремов или сечей без назначения врача.
Перед посещением гинеколога необходимо принять душ и провести обычный туалет наружных половых органов.
Кольпоскопия бесконтактная процедура, во время которой слизистая оболочка половых органов не травмируется. Поэтому после кольпоскопии никаких ограничений нет. В тот же день можно вернуться к обычной жизни. Разрешены физические нагрузки и половые контакты. Нет необходимости применять какие-либо медикаменты.
После расширенной кольпоскопии возможны коричневые выделения из влагалища на протяжении 1-3 дней. Это не кровь, а остатки йода. Чтобы защитить белье от загрязнения можно воспользоваться прокладкой. Если во время кольпоскопии проводили биопсию, удаляли полипы и кондиломы, то будут кровянистые выделения и небольшая боль в области влагалища и нижней части живота. В том случае на протяжении 1-3 недель придется ограничить физическую и сексуальную активность и выполнять другие предписания гинеколога.
Подход к лечению предраковых заболеваний шейки матки – дифференцированный и поэтапный. Целью терапии служит радикальное удаление патологически измененных тканей, устранение провоцирующих и сопутствующих факторов (лечение ВПЧ, иммунного и гормонального дисбаланса, воспалительных процессов). В соответствии с выявленными нарушениями назначается этиотропная противовоспалительная терапия (противовирусные, антибактериальные, иммуномодулирующие, интерферонстимулирующие, ферментные препараты). Проводится коррекция биоценоза влагалища, витаминотерапия, при необходимости – гормонотерапия.
Выбор способа хирургического лечения предраковых заболеваний шейки матки зависит от степени клеточной дисплазии. При CIN I-II, особенно у нерожавших пациенток, возможно щадящее физическое воздействие на патологические очаги: диатермокоагуляция, радиохирургическое лечение, лазерная вапоризация, криодеструкция. При CIN II-III показано радикальное хирургическое вмешательство в объеме эксцизии или конизации шейки матки, конусовидной ампутации или гистерэктомии. При полипах цервикального канала производится их удаление с раздельным выскабливанием полости матки.
После излечения предраковых заболеваний шейки матки контрольную кольпоскопию и онкоцитологию повторяют каждые 3 месяца на протяжении первого года и дважды в год в течение второго. Рецидивы редки, однако известно, что их процент выше у ВПЧ-инфицированных женщин. Профилактика предраковых заболеваний шейки матки предполагает широкий охват женского населения скрининговыми программами, вакцинацией против РШМ. Важную роль играет поведение самой женщины: использовании барьерной контрацепции при случайных контактах, отказ от курения, своевременное лечение фоновых заболеваний.
К нормальным картинам кольпоскопии относятся следующие визуализации:
1. Оригинальный (подлинный) сквамозный эпителий. Иначе называется многослойный плоский эпителий. При кольпоскопии данный тип эпителия визуализируется в виде гладкой и блестящей поверхности, выстилающей влагалищную часть шейки матки и стенки влагалища. Имеет розовую окраску. Во время беременности и непосредственно перед менструацией цвет эпителия меняется до фиолетового в результате усиления кровотока в сосудах. При обработке раствором уксусной кислоты многослойный плоский эпителий бледнеет незначительно, равномерно. При окраске раствором Люголя в норме равномерно и густо окрашивается в темно-коричневый цвет.
2. Цилиндрический эпителий, представляет собой однорядный слой клеток, продуцирующих цервикальную слизь. Располагается на поверхности цервикального канала — канала шейки матки, соединяющего полость матки и влагалище. При кольпоскопии цилиндрический эпителий определяется в виде мелкобугристой поверхности, уровень которой несколько ниже уровня многослойного плоского эпителия. При наличии эктопии цилиндрический эпителий выглядит в виде образований в виде гроздьев, различных форм и размеров. Участки эктопии обычно хорошо видны после обработки уксусной кислотой. Цилиндрический эпителий слабо реагирует на раствор Люголя. При проведении кольпоскопии невозможно дифференцировать врожденную эктопию от приобретенной.
3. Зона трансформации. Также называется зона превращения. Нормальная зона трансформации возникает в результате перекрытия цилиндрического эпителия многослойный плоским. Иными словами, зона трансформации располагается между соединением двух типов эпителия шейки матки. Границей считают линию, на которой располагается самая дальняя железа от наружного зева. Зона превращения представлена метапластическим эпителием, железами шейки матки (как открытыми, так и закрытыми). Но зона трансформации не во всех случаях соответствует гистологическому месту перехода. Часто она имеет меньший размер. Зона трансформации может располагаться в цервикальном канале, а также и на поверхности экзоцервикса (влагалищная часть шейки матки). Случаи, когда зона трансформации сочетается с эктопией, часто в клинической практике называются псевдоэрозией.
Проба с 3% уксусной кислотой (или 0,5% раствором салициловой кислоты). При проведении данной пробы под действием уксуса происходит кратковременный отек эпителия, набухание клеток, сокращение сосудов, находящихся под эпителием, нарушение кровообращения тканей, что при кольпоскопии проявляется в виде изменения цвета эпителия. Также для этих целей может быть использован адреналин, молочная кислота. Раствор не втирают, а осторожно промокают ватным шариком. Необходимо помнить, что процесс побеления эпителия занимает примерно 1-2 минуты, а через 2 минуты картина нормализуется. Проба с 3% уксусной кислотой является самым важным, решающим этапом расширенной кольпоскопии, так как с ее помощью гинеколог может получить максимальное количество информации.
1. Проба с 3% уксусной кислотой позволяет отчетливо отдифференцировать многослойный плоский и цилидрический эпителий. Цилидрический эпителий контурируется и выглядит как гроздья винограда.
2. Изменения плоского эпителия проявляются в виде побеления различной интенсивности и длительности.
Белым может стать, например, атрофический или метапластический эпителий, при этом контуры участков будут расплывчатыми, а эффект побеления — невыраженным и непродолжительным. Нормальные сосуды при обработке уксусом, обычно, исчезают на короткое время, атипичные сосуды, как правило, не изменяются.
Проба Шиллера — обработка 3% -м раствором Люголя (некоторые гинекологи считают, что необходим 6% раствор). Зрелые клетки поверхностного эпителия, богатые гликогеном, густо окрашиваются в темно-коричневый цвет. Измененные ткани окрашиваются по-разному, в зависимости от типа повреждения, зрелости и степени ороговения тканей.
Часто только с помощью пробы Шиллера можно выявить патологически измененный эпителий в виде немых, не окрашиваемых йодом, йоднегативных участков эпителия. Четко очерченные зоны йоднегативного эпителия подозрительны на атипию. Женщине требуется дальнейшее обследование или наблюдение.
После проведения пробы Шиллера возможна повторная аппликация уксусной кислоты. Уксусная кислота смывает следы раствора Люголя с цилиндрического эпителия и не смывает с многослойного плоского эпителия, что может позволить лучше разглядеть стык эпителиальных клеток, что особенно важно при необходимости биопсии.
Читайте также:

