Можно ли удалять врожденные пигментные пятна
Обновлено: 19.04.2024
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения глубоких пигментаций
Оглавление
Глубокие пигментации — это врожденные или приобретенные гипермеланозы, при которых основной объем избыточного пигмента залегает в дермальном слое кожи.
В нашей компании Вы можете приобрести следующее оборудование для удаления глубоких пигментаций:
Этиология и патогенез
Врожденный дермальный меланоцитоз (монгольское пятно)
Наследственная гиперпигментация, вызванная активным привлечением меланоцитов в дерму при их миграции из нервного гребня в эпидермис. Этиологию этого заболевания связывают с нарушением структуры G-белков — это протеины-ГТФазы, которые действуют в качестве вторичных посредников при внутриклеточных сигнальных каскадах.
Распространенность монгольских пятен варьируется в различных этнических группах. Чаще всего они встречаются у восточноафриканских детей с темной кожей (до 80%), несколько реже — у латиноамериканских детей (до 46%) и крайне редко — у светлокожих европейцев (1–9%).
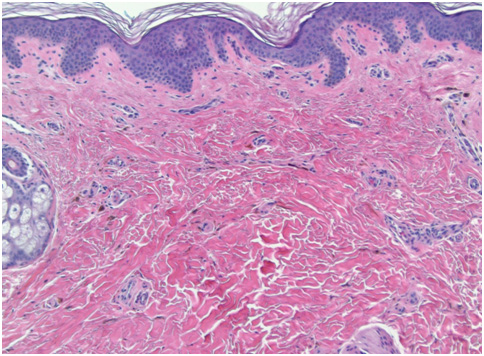
При гистологическом исследовании монгольских пятен видны сильно разветвленные меланоциты, которые располагаются в глубокой ретикулярной дерме и несут в себе много пигментированных меланосом (рис. 1). Как правило, меланоциты ориентированы параллельно эпидермису.
Рис. 1. Гистологические изменения в монгольском пятне (Dermpedia)
Меланоз (невус) Беккера
Его этиология и патогенез на сегодняшний день остаются неизученными. Определенную роль играют андрогены, о чем свидетельствует наличие сопутствующего гипертрихоза и преобладание данного гипермеланоза у мужчин. Так, исследование 19 302 мужчин в возрасте 17–26 лет выявило, что распространенность меланоза Беккера составляет 0,52%.
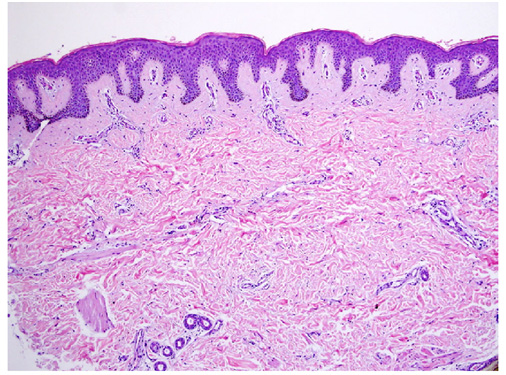
При микроскопии отмечается увеличение количества меланина в базальном слое эпидермиса. В кератиноцитах увеличиваются меланосомы, при этом гигантские меланосомы могут выявляться как в кератиноцитах, так и в меланоцитах. В дерме присутствуют меланофаги — макрофаги, фагоцитировавшие избыточный пигмент (рис. 2).
Рис. 2. Гистологические изменения в невусе Беккера (Parth P., et al. Sebaceus and Becker’s nevus: Overview of their presentation, pathogenesis, associations, and treatment. Am J Clinic Dermatol 2015)
Лентиго
Широко распространенная пигментная патология, обычно связанная с хроническим воздействием солнца на кожу. В США лентигиозные изменения наблюдаются у 90% людей со светлой кожей в возрасте старше 60 лет и у 20% — младше 35 лет. Основной причиной солнечного и старческого лентиго является длительная инсоляция; ПУВА-лентиго возникает после ПУВА-терапии (лечебного воздействия на кожу ультрафиолета спектра А с предварительным приемом фотосенсибилизатора псоралена); радиационное лентиго — после больших доз ионизирующего излучения.
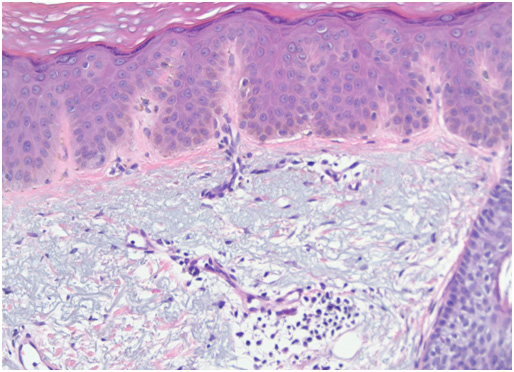
Солнечное лентиго гистологически характеризуется удлинением эпидермальных гребней, увеличением числа меланоцитов, которые производят избыточное количество пигмента, и количества меланофагов — макрофагов, поглотивших пигмент и окрасившихся в темный цвет. Атипичных меланоцитов при солнечном лентиго обычно не выявляется (рис. 3).
При ПУВА-лентиго отмечается увеличение числа гипертрофированных меланоцитов, часто с признаками клеточной атипии. Дополнительно можно увидеть удлиненные эпидермальные гребни и усиленную пигментацию клеток базального слоя эпидермиса. Эти же изменения можно увидеть и при лентиго после множественных посещений солярия (tanning-bed lentigines).
Радиационное лентиго проявляется избыточным отложением гранул меланина в базальных кератиноцитах, клеточной или ядерной атипией, ростом числа меланоцитов и уменьшением количества эпидермальных гребней.
Старческое лентиго характеризуется пролиферацией базальных клеток с образованием тяжей, содержащих избыточное число меланина. Также может выявляться увеличение числа меланоцитов в области дермо-эпидермального соединения. В целом меланоциты при старческом лентиго обладают более высокой активностью и более длинными отростками, чем в норме. При электронной микроскопии в кератиноцитах заметны крупные комплексы меланосом.
Рис. 3. Гистологические изменения при лентиго (Dermpedia)
Мелазма
Рецидивирующая приобретенная дисхромия, обусловленная повышенной активностью эпидермально-меланиновых единиц. Возникает на участках кожи, подверженных выраженной и/или регулярной инсоляции, чаще у женщин репродуктивного возраста.
У пациентов с мелазмой отмечается увеличение объема меланина в эпидермисе, дерме или (чаще всего) в обоих указанных слоях кожи. Эпидермальный меланин выявляется в кератиноцитах базальной и супрабазальной области. Число меланоцитов в большинстве случаев не увеличивается, но имеющиеся пигментные клетки более крупные — они обладают выраженными отростками и гораздо более высокой активностью, чем в норме. Меланин также выявляется в мекрофагах поверхностной и средней дермы, которые часто собираются вокруг небольших расширенных сосудов (рис. 4).
Рис. 4. Гистологические изменения при мелазме (Nooshin B., et al. An overview on melasma. Pigmentary Disorders 2015; 2: 216)
Поствоспалительные гиперпигментации
Одно из распространенных дерматологических состояний, которое чаще развивается у людей с темными фототипами (V–VI). Патогенез связан с гиперпродукцией себума сальными железами и наличием избытка сквалена на коже (например, при акне). Солнечный ультрафиолет генерирует синглетный кислород, который окисляет сквален. Последний стимулирует выработку простагландина Е2, запускающего активный меланогенез.
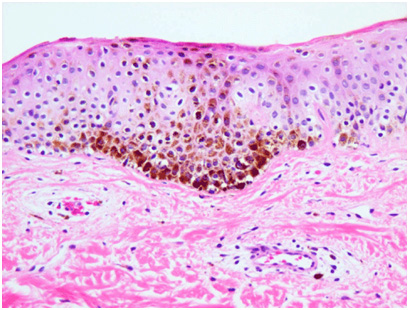
При микроскопии поствоспалительная гиперпигментация может проявляться как эпидермальным, так и дермальным увеличением количества пигмента (рис. 5). В последнем случае отмечается рост числа меланофагов в папиллярной дерме. Дермальная гиперпигментация может существовать много лет или даже оставаться на всю жизнь.
Рис. 5. Гистологические изменения при поствоспалительной гиперпигментации на фоне системной красной волчанки (Dr. Andrew Ryan, pathologist)
Гистологические изменения при поствоспалительной гиперпигментации
Клинические проявления
Врожденный дермальный меланоз (монгольское пятно)
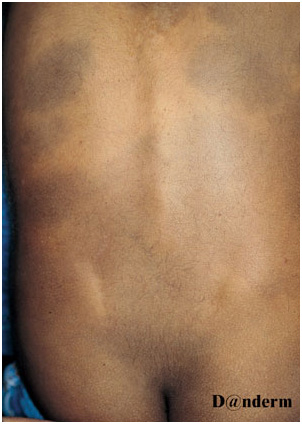
Монгольское пятно отличается сине-серой макулярной пигментацией. Характерно изменение цвета пятна и появление голубоватого оттенка под разными углами обзора из-за эффекта Тиндаля — рассеивания света при его прохождении через неоднородную среду.
Поражения могут быть единичными или множественными, занимать площадь от нескольких квадратных сантиметров до поражения обширных участков тела. Чаще всего монгольское пятно локализуется на пояснично-крестцовой области, но может распространяться на ягодицы, спину, плечи и др. (рис. 6) Сообщалось о генерализованных монгольских пятнах, захватывающих всю переднюю и заднюю поверхность тела, включая конечности.
Монгольские пятна часто связаны с заячьей губой, менингеальной опухолью позвоночника, меланомой и пигментоваскулярным факоматозом (врожденным гипермеланозом, включающим в себя меланоцитарные и/или эпидермальные невусы).
Рис. 6. Врожденный дермальный меланоз — множественные монгольские пятна на спине (Danish national service on dermato—venereology)
Меланоз (невус) Беккера
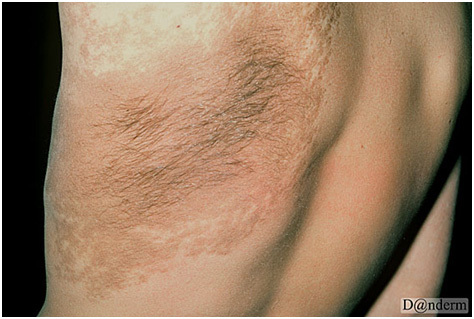
Ранним проявлением невуса Беккера является бессимптомное светло- или темно-коричневое пятно неравномерной окраски и контура. Чаще оно появляется над плечом, на верхней части груди или на спине. Спустя несколько месяцев или лет в невусе и возле него начинают расти густые волосы коричневого или черного цвета (рис. 7). Центральная область меланоза может утолщаться с развитием акне (acne vulgaris).
Рис. 7. Меланоз Беккера с наличием темных волос (Danish national service on dermato-venereology)
Лентиго
Солнечное лентиго представляет собой плоские или слегка вогнутые округлые пятна различного диаметра, светло-коричневого или темно-коричневого цвета. Обычно они возникают на открытых участках — на лице, тыльных поверхностях рук и кистей, верхней половине туловища (рис. 8). Сразу после появления размеры солнечного лентиго очень маленькие (менее 5 мм), но в дальнейшем очаги становятся больше, темнее и сливаются в крупные пятна. Они могут содержать в себе участки нормальной кожи или разделяться мелкими морщинами.
Лентиго после солярия (tanning-bed lentigines) похоже на солнечное, но выявляется в нетипичных местах на теле пациента, куда обычно не попадает много солнца — внутренняя поверхность рук и бедер, область подмышек и др. Образования имеют диаметр от 2 до 5 мм, цвет коричневый или черный. Они появляются внезапно после интенсивного загара, либо после длительного (от 1 года и более) регулярного посещения солярия. Злокачественный потенциал этих поражений до конца не изучен.
При ПУВА-лентиго пигментные пятна также похожи на солнечное лентиго, но имеют неправильные контуры. После прекращения сеансов фотолечения небольшие очаги сохраняются на коже до 3–6 месяцев, крупные — до 2 лет.
Радиационное лентиго включает в себя дополнительные признаки долговременного радиационного поражения кожи — подкожный фиброз, кератоз, телеангиэктазии.
Рис. 8. Солнечное лентиго (Danish national service on dermato-venereology)
Мелазма
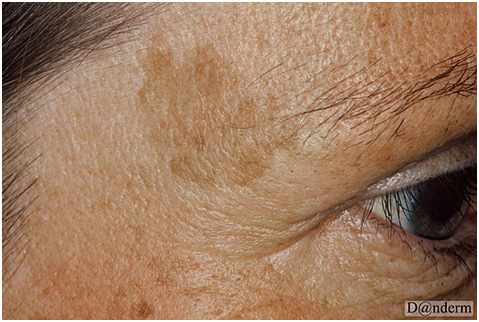
Проявляется в виде одиночного поражения или множественных очагов темно-коричневой или черной гиперпигментации, симметрично расположенных на лице и/или шее (рис. 9). По локализации мелазма может быть центрофациальной (лоб, щеки, нос, над верхней губой и на подбородке), малярной (нос и щеки) и мандибулярной (в области нижней челюсти). В редких случаях мелазма появляется на предплечье, что связано с приемом прогестерона.
Некоторые области лица у пациентов могут оставаться интактными при мелазме, и причина этого в настоящий момент не установлена. Считается, что данная особенность связана с плотностью и активностью сальных желез на коже.
Рис. 9. Мелазма (Danish national service on dermato-venereology)
Поствоспалительная гиперпигментация
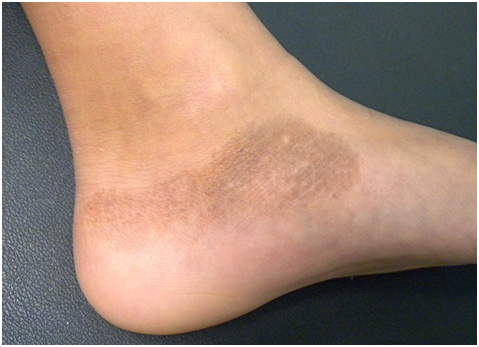
Распределение гипермеланозных поражений зависит от локализации исходного дерматоза или места травмы. Их цвет варьируется от светло-коричневого до черного — если пигмент расположен в дерме, то оттенок будет темнее (рис. 10).
Рис. 10. Поствоспалительная гиперпигментация на ноге (AboutKidsHealth)
Принципы лечения
Глубокие пигментации плохо поддаются наружным методам лечения, поскольку пигмент залегает достаточно глубоко в коже — и воздействовать на него снаружи крайне затруднительно. Определенный эффект при некоторых состояниях (например, при мелазме) могут дать отбеливающие средства — гидрохинон, транексамовая или азелаиновая кислоты. Есть данные о пользе химических пилингов, но здесь следует быть крайне осторожным, чтобы не вызвать еще большее усиление пигментации в области воздействия.
Глубокие пигментации успешно лечатся аппаратными методами — интенсивным импульсным светом (IPL) и лазерами. Принцип действия IPL-терапии основан на селективном фототермолизе — поглощении меланином энергии светового излучения с последующим разрушением нежелательного пигмента. Для более точного воздействия и профилактики нагрева окружающей кожи в IPL-модуле аппарата М22 от Lumenis используется комплект светофильтров. Каждый из этих фильтров отсекает диапазон длин волн, наиболее подходящий для определенной глубины залегания пигмента и фототипа.
Если пигмент залегает очень глубоко, интенсивный импульсный свет может оказаться недостаточно эффективным — в этом случае рекомендован неаблятивный фракционный фототермолиз на аппаратах Fraxel и M22 ResurFX. В комплектацию Fraxel входит эрбиевый лазер 1550 нм для работы на уровне дермы в глубине до 1400 мкм (1,4 мм), а также тулиевый лазер 1927 нм для воздействия на уровне эпидермиса до 210 мкм (0,21 мм). ResurFX использует одну длину волны — 1565 нм, но этот модуль может совмещаться в аппарате M22 с модулем IPL и Nd:YAG Q-Switched лазером, благодаря чему можно успешно лечить любые формы пигментаций.
Неаблятивный фракционный фототермолиз основан на создании в коже микротермальных лечебных зон — крошечных очагов термического повреждения, между которыми находятся интактные (нетронутые) области. Это позволяет не только эффективно разрушать нежелательный пигмент, но и ускоряет последующее восстановление кожи, т.к. клетки из интактных областей мигрируют в микрозоны повреждений. Неаблятивный фракционный фототермолиз является методом выбора у пациентов с IV–VI фототипами кожи, которым можно проводить IPL-терапию с ограничениями.
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова Артема Сергеевича, детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова Артема Сергеевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .

Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1–3 % детей, крупные или гигантские — примерно у одного из 20–50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы врождённого меланоцитарного невуса
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.

Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.

Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.

В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .

Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:

Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2–5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .

Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.

Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .

МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .

От состояния кожи во многом зависит привлекательность человека в целом. Если она здорова и подобран правильный уход, кожа должна быть ровной, гладкой и эластичной. Но увы, так бывает не всегда.
Например, незначительное количество веснушек может украшать лицо. Но когда темные пятна появляются на лице, шее, лице, это уже эстетическая проблема, требующая коррекции.
В основном, гиперпигментация появляется у людей после 45 лет. В этом случае её называют возрастной. Но она не исчезает самостоятельно и может стать следствием серьезных заболеваний, в том числе, злокачественных опухолей.
Веснушки, лентиго, мелазмы – у известного явления, пигментации, разные названия. Она может возникнуть спонтанно, а может беспокоить годами.
Биоревитализация лица – это методика омоложения, которая работает непосредственно с одной из главных причин старения, восстанавливая водный баланс эпидермиса.
Общие сведения
Пигментные пятна – это потемневшие участки кожи, следствие скопления пигмента меланина. Его вырабатывают клетки в базальном слое эпидермиса. Природа наделила меланин барьерными свойствами: он препятствует проникновению в кожу свободных радикалов. Однако под воздействием вредных факторов меланин накапливается, а его утилизация нарушается. Так и появляется гиперпигментация. За решением данной эстетической проблемы чаще всего обращаются в косметологические клиники.
ИНТЕРЕСНЫЙ ФАКТ: По статистике, гиперпигментации подвержено более 70% населения планеты.
Симптомы гиперпигментации кожи

По виду пигментные пятна делятся на:
• Веснушки. Этот вид знаком всем с детства, когда на открытых участках кожи при отдыхе на солнце появляются маленькие коричневые точки.
• Мелазмы. Представляют собой большие бесформенные пятна. Обычно появляются после беременности, лактации и в результате гормональных нарушений. Под воздействием УФ-лучей значительно увеличиваются.
• Лентиго. Это возрастные пятна, которые появляются в предклимактерическом периоде. Имеют плотный пигмент и размер от 2 до 20 мм.
• Ахромия. Это состояние, когда на теле появляются большие асимметричные белые пятна. Частое явление при витилиго.
Причины гиперпигментации

Кожа – это лакмусовая бумажка состояния нашего здоровья. Если на ней появляются угри, сыпь, пятна, это наверняка говорит о внутреннем дисбалансе.
Причинами появления пигментных пятен могут быть:
- Ультрафиолетовое излучение является главным фактором возникновения гиперпигментации, поскольку оно проникает в глубокие слои дермы и вызывает процесс фотостарения. Это может спровоцировать мутацию клеток, а также увеличить риск появления злокачественных опухолей. УФ-лучи действуют на незащищенную кожу очень агрессивно, заставляя клетки чрезмерно продуцировать меланин.
- Генетический фактор. Более 30% пациентов, имеющих мелазму, получили её в наследство от родителей. При такой склонности защищать кожу на постоянной основе требуется уже с малых лет.
- Гормональные нарушения. Так как кожа – гормонозависимый орган, то она сразу выдает реакцию на внутреннюю перестройку организма. Эстроген, прогестерон, гормоны гипофиза под влиянием солнечного излучения запускают каскадную реакцию, приводящую к излишней выработке меланина и, как следствие, к гиперпигментации. Особенно это заметно в такие периоды как подростковый возраст, в различные фазы овуляторного цикла женщины, во время беременности, лактации и менопаузы.
- Травматизация кожи. Пораженные места более чувствительны к солнечным лучам, а значит, быстрее темнеет. Поэтому инфекционные заболевания, ожоги, акне могут стать причиной посттравматической гиперпигментации.
- Возраст. Чем старше человек, тем менее защищенной от воздействия негативных факторов становится его кожа.
- Дефицит витаминов. К потемнению кожи может приводить нехватка витаминов А и В12.
- Заболевания ЖКТ, эндокринной системы, печени, желчного пузыря. Эти патологии провоцирует сбои в функционировании обменных процессов в организме, нарушают обмен липидов, что вызывает чрезмерное накопление меланина. А при заболеваниях почек кожа приобретает желто-коричневый оттенок.
- Интоксикация. Она может случиться вследствие приема некоторых лекарственных средств, алкоголя, курения и вредных условий труда.
- Стресс и неврозы также негативно сказываются на состоянии организма, снижая его защитные функции.
Методы лечения гиперпигментации
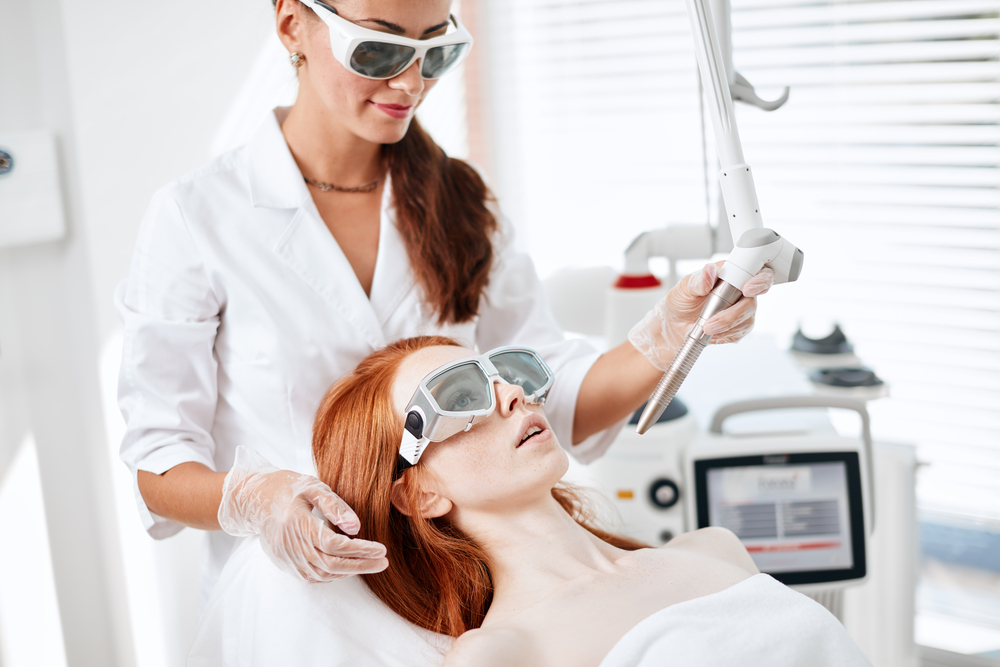
Гиперпигментация – одна из наиболее частых проблем, с которой пациенты обращаются к косметологу. Решить ее можно с помощью инъекционных и аппаратных методик.
Современная дерматология предлагает, например, такие способы борьбы с пигментацией:
· Срединный химический пилинг. Считается наиболее эффективным, так как основной элемент – гликолевая кислота – проникает в глубинный слой кожи и способствует обновлению тканей. С помощью курса процедур можно улучшить тон, рельеф, а также избавиться от пятен. Если пигментация поверхностная, то видимого эффекта можно добиться при поверхностных пилингах. Существует несколько разновидностей: миндальный, салициловый, молочный, гликолевый и т.д. Оба вида комфортные, не приносят неприятных ощущений, не требуют восстановительного периода.
· Биоревитализация. Содержащаяся в составе инъекций гиалуроновая кислота ускоряет восстановление водно-липидного баланса кожи и способствует естественному выведению пигмента.
· Мезотерапия. Главное преимущество этого метода – индивидуальный подбор подходящего именно вам «коктейля» из витаминов, минералов, аминокислот. В отбеливающем комплексе должны быть витамин С, глутатион, альфа-линолевая кислота, экстракт плаценты. Для продолжительного эффекта рекомендован курс из 5-8 процедур.
· Фотоомоложение IPL. Это современная технология, которая основана на использовании светового потока высокой интенсивности. Лазер активизирует синтез коллагена и ускоряет процесс обновления клеток, что позволяет значительно осветлить и удалить пигментные пятна. Рекомендована пациентам после 30 лет, у которых появились значительные возрастные изменения.
Каждая эстетическая манипуляция имеет противопоказания, проигнорировав которые можно усугубить свое состояние. Поэтому лечение пигментации инъекционными и аппаратными методиками назначает исключительно косметолог после анализа состояния вашей кожи.
Профилактика гиперпигментации

Косметологи всего мира сходятся в одном: защита кожи от SPF-лучей – это лучшая профилактика раннего наступления пигментации. Солнцезащитной косметикой необходимо пользоваться не только на пляже, но и в мегаполисе. Для города будет достаточно наносить средства с индексом 15.
Сегодня представлено множество косметических форм: кремы, флюиды, спреи, тональные основы. Средство должно содержать пантенол, витамин Е, термальную воду, экстракт ромашки / зеленого чая / алоэ, гиалуроновую кислоту. Такая забота о себе, позволит вашей коже как можно дольше оставаться гладкой, ровной, увлажненной, а также сможет защитить от солнечных ожогов и других негативных последствий.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для Вашего здоровья!
Гиперпигментация кожи: причины и методы лечения
От состояния кожи во многом зависит привлекательность человека в целом. Если она здорова и подобран правильный уход, кожа должна быть ровной, гладкой и эластичной. Но увы, так бывает не всегда. Например, незначительное количество веснушек может украшать лицо. Но когда темные пятна появляются на лице, шее, лице, это уже эстетическая проблема, требующая коррекции. В основном, гиперпигментация появляется у людей после 45 лет. В этом случае её называют возрастной. Но она не исчезает самостоятельно и может стать следствием серьезных заболеваний, в том числе, злокачественных опухолей. Услуги Expert Clinics Коррекция пигментации Веснушки, лентиго, мелазмы – у известного явления, пигментации, разные названия. Она может возникнуть спонтанно, а может беспокоить годами. Коррекция пигментации Пилинг (чистка) кожи лица Пилинг или чистка лица – верный способ придать коже здоровый и ухоженный вид. Пилинг (чистка) кожи лица Биоревитализация лица Биоревитализация лица – это методика омоложения, которая работает непосредственно с одной из главных причин старения, восстанавливая водный баланс эпидермиса. Биоревитализация лица Перезвоните мне Общие сведения Пигментные пятна – это потемневшие участки кожи, следствие скопления пигмента меланина. Его вырабатывают клетки в базальном слое эпидермиса. Природа наделила меланин барьерными свойствами: он препятствует проникновению в кожу свободных радикалов. Однако под воздействием вредных факторов меланин накапливается, а его утилизация нарушается. Так и появляется гиперпигментация. За решением данной эстетической проблемы чаще всего обращаются в косметологические клиники. ИНТЕРЕСНЫЙ ФАКТ: По статистике, гиперпигментации подвержено более 70% населения планеты. Симптомы гиперпигментации кожи По виду пигментные пятна делятся на: • Веснушки. Этот вид знаком всем с детства, когда на открытых участках кожи при отдыхе на солнце появляются маленькие коричневые точки. • Мелазмы. Представляют собой большие бесформенные пятна. Обычно появляются после беременности, лактации и в результате гормональных нарушений. Под воздействием УФ-лучей значительно увеличиваются. • Лентиго. Это возрастные пятна, которые появляются в предклимактерическом периоде. Имеют плотный пигмент и размер от 2 до 20 мм. • Ахромия. Это состояние, когда на теле появляются большие асимметричные белые пятна. Частое явление при витилиго. Причины гиперпигментации Кожа – это лакмусовая бумажка состояния нашего здоровья. Если на ней появляются угри, сыпь, пятна, это наверняка говорит о внутреннем дисбалансе. Причинами появления пигментных пятен могут быть: - Ультрафиолетовое излучение является главным фактором возникновения гиперпигментации, поскольку оно проникает в глубокие слои дермы и вызывает процесс фотостарения. Это может спровоцировать мутацию клеток, а также увеличить риск появления злокачественных опухолей. УФ-лучи действуют на незащищенную кожу очень агрессивно, заставляя клетки чрезмерно продуцировать меланин. - Генетический фактор. Более 30% пациентов, имеющих мелазму, получили её в наследство от родителей. При такой склонности защищать кожу на постоянной основе требуется уже с малых лет. - Гормональные нарушения. Так как кожа – гормонозависимый орган, то она сразу выдает реакцию на внутреннюю перестройку организма. Эстроген, прогестерон, гормоны гипофиза под влиянием солнечного излучения запускают каскадную реакцию, приводящую к излишней выработке меланина и, как следствие, к гиперпигментации. Особенно это заметно в такие периоды как подростковый возраст, в различные фазы овуляторного цикла женщины, во время беременности, лактации и менопаузы. - Травматизация кожи. Пораженные места более чувствительны к солнечным лучам, а значит, быстрее темнеет. Поэтому инфекционные заболевания, ожоги, акне могут стать причиной посттравматической гиперпигментации. - Возраст. Чем старше человек, тем менее защищенной от воздействия негативных факторов становится его кожа. - Дефицит витаминов. К потемнению кожи может приводить нехватка витаминов А и В12. - Заболевания ЖКТ, эндокринной системы, печени, желчного пузыря. Эти патологии провоцирует сбои в функционировании обменных процессов в организме, нарушают обмен липидов, что вызывает чрезмерное накопление меланина. А при заболеваниях почек кожа приобретает желто-коричневый оттенок. - Интоксикация. Она может случиться вследствие приема некоторых лекарственных средств, алкоголя, курения и вредных условий труда. - Стресс и неврозы также негативно сказываются на состоянии организма, снижая его защитные функции. Записаться на консультацию Методы лечения гиперпигментации Гиперпигментация – одна из наиболее частых проблем, с которой пациенты обращаются к косметологу. Решить ее можно с помощью инъекционных и аппаратных методик. Современная дерматология предлагает, например, такие способы борьбы с пигментацией: · Срединный химический пилинг. Считается наиболее эффективным, так как основной элемент – гликолевая кислота – проникает в глубинный слой кожи и способствует обновлению тканей. С помощью курса процедур можно улучшить тон, рельеф, а также избавиться от пятен. Если пигментация поверхностная, то видимого эффекта можно добиться при поверхностных пилингах. Существует несколько разновидностей: миндальный, салициловый, молочный, гликолевый и т.д. Оба вида комфортные, не приносят неприятных ощущений, не требуют восстановительного периода. · Биоревитализация. Содержащаяся в составе инъекций гиалуроновая кислота ускоряет восстановление водно-липидного баланса кожи и способствует естественному выведению пигмента. · Мезотерапия. Главное преимущество этого метода – индивидуальный подбор подходящего именно вам «коктейля» из витаминов, минералов, аминокислот. В отбеливающем комплексе должны быть витамин С, глутатион, альфа-линолевая кислота, экстракт плаценты. Для продолжительного эффекта рекомендован курс из 5-8 процедур. · Фотоомоложение IPL. Это современная технология, которая основана на использовании светового потока высокой интенсивности. Лазер активизирует синтез коллагена и ускоряет процесс обновления клеток, что позволяет значительно осветлить и удалить пигментные пятна. Рекомендована пациентам после 30 лет, у которых появились значительные возрастные изменения. Каждая эстетическая манипуляция имеет противопоказания, проигнорировав которые можно усугубить свое состояние. Поэтому лечение пигментации инъекционными и аппаратными методиками назначает исключительно косметолог после анализа состояния вашей кожи. Профилактика гиперпигментации Косметологи всего мира сходятся в одном: защита кожи от SPF-лучей – это лучшая профилактика раннего наступления пигментации. Солнцезащитной косметикой необходимо пользоваться не только на пляже, но и в мегаполисе. Для города будет достаточно наносить средства с индексом 15. Сегодня представлено множество косметических форм: кремы, флюиды, спреи, тональные основы. Средство должно содержать пантенол, витамин Е, термальную воду, экстракт ромашки / зеленого чая / алоэ, гиалуроновую кислоту. Такая забота о себе, позволит вашей коже как можно дольше оставаться гладкой, ровной, увлажненной, а также сможет защитить от солнечных ожогов и других негативных последствий.
Врождённые пороки развития кожи и подкожно-жировой клетчатки
Врождённые пороки развития кожи и подкожно-жировой клетчатки у детей имеют различные формы проявления. Одной из них является невус. Это новообразование, которое появляется в результате высокой концентрации невоцитов на определенном участке кожи. В норме цвет кожи формируют меланоциты, распределенные в одинаковой плотностью. Однако возможно развитие патологии, из-за чего меланоциты перерождаются в невоциты, которые своим скоплением и образуют пигментный невус у ребёнка.
Он может возникнуть ещё при беременности либо проявиться вскоре после рождения.
В той или иной степени привести к развитию патологии могут следующие факторы:
- поломки генов;
- наличие мочеполовой инфекции у матери во время беременности;
- наследственность;
- воздействие негативных внешних факторов на организм матери во время беременности;
- некорректный рацион матери во время беременности, преобладание в нём искусственных красителей, консервантов, ароматизаторов;
- длительное применение гормональных контрацептивов перед беременностью.
Первоначально пигментный невус у детей определяется как доброкачественное образование. Однако он может обладать меланоцитарной активностью, что означает возможность роста. С возрастом ребенка возможно не только разрастание пятна, но и появление новых, а также перерождение их в злокачественные опухоли. Опухоль кожи — меланома — агрессивна, так как быстро прогрессирует и метастазирует в ближайшие органы и ткани.
Пигментный невус определяется примерно у 1% детей.
Появлению пятен на коже одинаково подвержены мальчики и девочки. Невус может выглядеть по-разному: среднего или крупного размера узел, окрашенное в отличный от основного тона кожи пятно, бородавка. Локализация так же разнообразна: конечности, туловище, голова. В большинстве случаев невус встречается на голове у ребенка, шее, груди или в верхней части спины.
Размеры образований варьируются от нескольких мм до нескольких см. Примерно в 5% количество невусов так велико, что они занимают значительную долю поверхности кожи. В норме при ощупывании они могут быть как мягкими, так и узловатыми, но без болезненных ощущений.
Разновидности невусов
Пятна имеют чёткие границы и цвет от бледно-коричневого до чёрного.
Маленькие и средние образования из-за своего светлого тона могут быть практически неразличимы в первые 2-3 месяца после рождения ребёнка. Однако по мере роста темнеют и пропорционально растут в размерах. Невусы бывают в том числе беспигментными, тогда определить их можно наощупь по отличающейся структуре кожи.
Пятна делятся по размеру на:
- мелкие — до 1,6 мм;
- средние — от 1,6 до 10 мм;
- крупные — от 10 до 20 см;
- гигантские — от 20 см.
Ещё один критерий для классификации — клинический тип. По нему невусы бывают:
- Аденоматозные. Располагаются на лице и голове, имеют выпуклую форму, четкие границы, цвет варьируется от желтоватого до темно-коричневого.
- Бородавчатые. Располагаются на торсе или конечностях. Для них характерны неровные очертания и поверхность, тёмный цвет.
- Гигантские пигментные. Зачастую развиваются ещё внутриутробно, могут располагаться с одной или с двух сторон тела. Поверхность покрыта волосками, нередко вокруг их сопровождает россыпь мелких новообразований.
- Голубые. Располагаются в верхней части тела, на лице и руках. Цвет голубоватый или серо-голубой, поверхность плотная и глянцевая. Невус чуть выступает над поверхностью кожи и не превышает в диаметре 2 см.
- Папилломатозные. Располагаются на голове, не имеют четких границ и очертаний. Поверхность неоднородная, цвет – от светлого до почти чёрного. При травмировании воспаляется.
- Эпидермальные. Располагаются на конечностях обычно по одному. Имеют неровную поверхность и цвет от светлого до тёмного.
Характерный признак незлокачественного новообразования — наличие волосков на поверхности.
Способы лечения невусов
Лечение допускается только у пациентов в возрасте старше 2 лет. Терапия имеет 4 основных направления:
- хирургическое удаление;
- лазерное иссечение;
- криодеструкция;
- электрокоагуляция.
Хирургически удаляют, как правило, невусы, глубоко проросшие в ткани. Гигантские новообразования удаляют в несколько приёмов, но недостатком этого способа является формирование рубцов на месте невусов.
Лазерная коагуляция используется для удаления дисплатических пигментных невусов и пятен другого клинического типа. Метод позволяет провести удаление образования без боли,без последующего рубца.
Криодеструкция предполагает воздействие на пораженный участок кожи очень низкими температурами. В результате измененные клетки отмирают и замещаются здоровыми. После криодеструкции появляется небольшая корочка, которая быстро сходит.
Электрокоагуляция воздействует на невус высокими температурами. Обычно этот метод применяется для удаления мелких и средних по размеру пятен.
Основная проблема при коррекции пигментных дисхромий, как говорят специалисты, работа с пигментом большой глубины залегания, а точнее малое количество методик, позволяющих справится с избытком дермального меланина. Какие современные высокоэнергетические технологии приходят на помощь врачам и как они работают?
ЕЛЕНА БАРАНОВА — врач-дерматолог, косметолог, Академия косметологии Premium Aesthetics, Москва.
Аппаратные процедуры оказывают воздействие сразу на несколько звеньев патогенеза старения, что не под силу многим другим эстетическим методикам. Однако следует констатировать, что содружество методик (аппаратных и инъекционных, аппаратных и программ ухода и т.д.) позволяет добиться более выраженных результатов по сравнению с использованием даже самого эффективного, но моновоздействия. Скажем, биоревитализация, направленная на увлажнение кожи, дает возможность повысить не только эффективность, но и безопасность ряда лазерных процедур. Вода как один из хромофоров является точкой приложения многих лазеров, например фракционных, поэтому насыщение кожи водой помогает позитивно влиять на проведение фракционного фототермолиза. Использование различных биорепарантов, противовоспалительных агентов и антиоксидантов после агрессивных аппаратных процедур позволяет ускорить реабилитацию и сократить риск развития осложнений.
Пигментные дисхромии: какой метод коррекции выбрать
Пигментные дисхромии бывают врожденными (невус пигментный, лентиго юношеское, винное пятно, веснушки) и приобретенными (хлоазма, линейная пигментация лба, мелазма, пигментный околоротовый дерматит, каротинодермит Брока и т.д.). Врожденная пигментация даже при удовлетворительном эффекте после аппаратного воздействия в 50% случаев может вернуться. Максимального эффекта добиваются, работая с приобретенной пигментацией различного генеза (возрастными пигментными пятнами, посттравматическими дисхромиями и т.д.).
При коррекции поствоспалительных и посттравматических пигментных пятен не используют аблятивные и неаблятивные фракционные лазеры, поскольку они разрушают все слои кожи, используя эффект нагрева. При наличии у пациента в анамнезе поствоспалительной пигментации риск получить это осложнение в ответ на травмирующий нагрев очень велик. Процедурами выбора в таком случае становятся методики с использованием Q-Switch Nd :YAG-лазеров и IРL-систем, которые в гораздо меньшей степени травмируют кожу в месте дермально-эпидермального контакта: первые за счет сверхкороткого импульса, вторые — за счет контактного охлаждения.
IPL
IРL-терапия (lntensive Pulsed Light — терапия интенсивным (или широкополосным) импульсным светом) находится в мейнстриме аппаратной косметологии благодаря своей доступности, относительной простоте и безопасности. Основное назначение IPL — коррекция сосудистых и пигментных дисхромий, особенно контрастных, когда участок кожи, насыщенный меланином, окружен светлым эпидермисом. Принцип действия IPL — нагрев объектов мишеней в коже, содержащих хромофоры меланин и гемоглобин, за счет избирательного поглощения этими хромофорами световой энергии определенно го диапазона длин волн (обычно 400-1200 нм). Для IРL-аппаратов важен высокий поток энергии и возможность управлять длительностью светового импульса. Последнее необходимо для соблюдения правила термической селективности, когда объект-мишень в коже нужно нагревать быстрее, чем он остывает.
IРL-терапия не требует подготовки, анестезии и может быть проведена в день консультации. Видимые побочные эффекты от ее использования — мгновенное изменение цвета пигментного пятна после вспышки и последующее отшелушивание эпидермиса в зоне воздействия. Поскольку IPL — неаблятивная методика, практически сразу после процедуры можно использовать маскирующую косметику. Более чем за 20 лет использования метода IPL придуманы способы его сочетания с другими методиками, например биоревитализацией и контурной пластикой.
Широкополосный импульсный свет никак не влияет на препараты гиалуроновой кислоты или эффекты применения ботулотоксина, поскольку точка приложения этого света — пигмент эпидермиса и гемоглобин сосудов дермы. Классическим примером является проведение контурной пластики и последующий курс из 3-4 процедур IPL, направленный на лечение розацеа или меланодермии.
Q-Switch лазеры
Q-Switch лазеры — это тип лазеров, в которых используется модуляция добротности, — намеренное ухудшение свойств активной среды с последующим мгновенным восстановлением этих свойств. Такие лазеры генерируют мощные сверхкороткие импульсы длиной в несколько нано- и даже пикосекунд. Идея применения сверхкоротких импульсов при коррекции пигментаций вытекает из уже упомянутого правила термической селективности. Импульсы длиной в несколько наносекунд способны эффективно нагревать мишени малых размеров, например меланосомы. То есть, в отличие от длинноимпульсных лазеров и IРL-систем, Q-Switch лазеры при лечении пигментаций разрушают не тканевые структуры, а скопления пигмента с размерами на уровне органелл.
Мы применяем для лечения пигментных дисхромий Nd:YAG Q-Switch лазер. Процедуры с его использованием также не требуют подготовки и практически не имеют периода реабилитации.
Как работают современные IPL-аппараты?
Тенденцией современной косметологии стало применение на практик е аппаратов с предустановленными параметрами. Если мы говорим об IРL-терапии, то таким аппаратом является М22. Он предлагает врачу выбрать характер дисхромии (гемосидериновые пятна, лентиго, кофейные пятна, невус Беккера, гиперпигментация и т.д.), установить фототип кожи по Фитцпатрику и глубину залегания пигмента. Затем аппарат самостоятельно подбирает нужные параметры воздействия. Если врач ошибся, например, определил лентиго как показание, однако указал дерму как уровень залегания пигмента (лентиго может располагаться только в эпидермисе), то аппарат сообщит, что соответствующего этим параметрам воздействия не существует. Когда все указано правильно и предложенные параметры удовлетворяют специалиста, выполняется тестовая вспышка: если она не провоцирует развитие чрезмерной воспалительной реакции, а пигментное пятно темнеет и сереет, можно начинать работу. Если же видимых изменений не происходит, врач может пересмотреть параметры либо выставить их вручную. При этом есть возможность менять не только плотность энергии (чем больше энергия, тем агрессивнее воздействие), но и количество импульсов, деля их на подимпульсы и меняя их длительность.
Опытные специалисты могут менять абсолютно все временные и энергетические характеристики импульсов IPL М22.
Предшественником М22 был аппарат IPL Quantum, в котором использовали всего две рукоятки-фильтра (с длиной волны 560 и 696 нм). Для сравнения, у М22 девять сменных фильтров: семь обычных (от самого «короткого » 515-1200 нм до самого «длинного» 755-1200 нм), а также два отсекающих фильтра с двумя полосами пропускания (Acne: 400-650 нм и 800-1200 нм и Vascular: 530-650 нм и 900- 1200 нм). Такие возможности по выбору спектрального диапазона позволяют работать как поверхностными пигментными образованиями (веснушками, лентиго), так и с дермальной мелазмой, а также делать эпиляцию на темных фототипах кожи (вплоть до V).
Первые IРL-аппараты при неумелом обращении могли спровоцировать ожог эпидермиса, поскольку имели ограниченные возможности по выбору спектрального диапазона и врач не всегда мог понять, в каком слое он производит воздействие. Помимо этого, они не были оснащены технологией оптимизации импульса, которая используется сегодня. Световые импульсы Quantum не имеют прямоугольной формы и поэтому дают менее предсказуемые эффекты.
И все же Quantum продолжает оставаться одним из любимых аппаратов многих специалистов, которые давно на нем работают. Хотя он требует от врача огромного опыта, не умеет справляться с глубокими пигментациями, отказываться от него пока не собираются, поскольку Quantum прекрасно корректирует поверхностные сосудистые проблемы.
Современные IРL-аппараты позволяют работать даже с глубоко залегающим меланином, не рискуя повредить эпидермис (порог повреждения эпидермиса зависит от времени термической релаксации). Для этого импульс делится на три подимпульса, во время каждого из них пигмент нагревается, потом следует пауза, за время которой хромофор остывает лишь незначительно, а вот эпидермис практически полностью. Так врач добивается постепенного разрушения пигмента, не травмируя эпидермис. Есть фильтры, которые работают с «узкими» проблемами: сосудистый фильтр Vascular (530- 650 нм и 900-1200 нм), фильтр Acne (400-650 нм и 800-1200 нм).
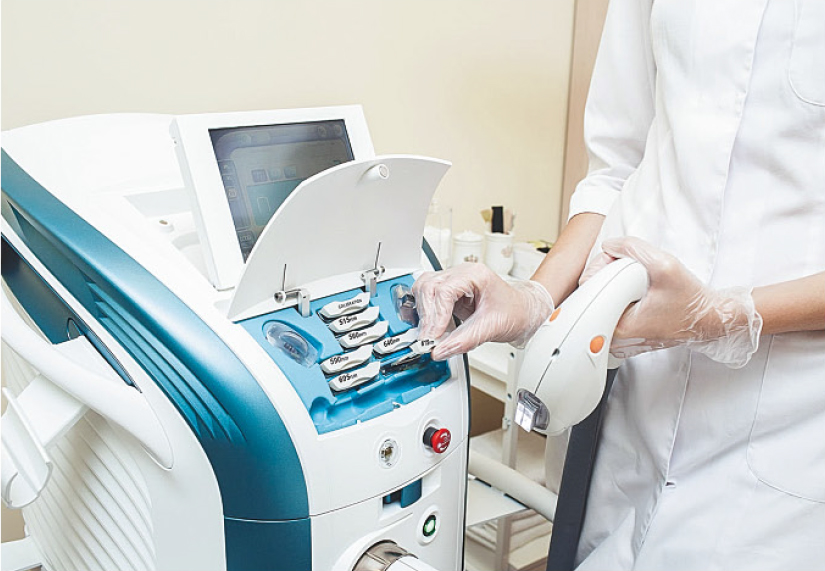
Современные аппараты очень чуткие и прицельные, поэтому даже начинающий врач может достаточно точно подобрать параметры для каждой нозологии.
Еще одно преимущество новых IPL-систем состоит в том, что в них объединено четыре методики: IPL, Nd:YAG Q-switched-лазер, длинноимпульсный Nd:YAG лазер и неаблятивный фракционный лазер Resur FX. Такое содружество вылилось в протоколы их сочетанного использования. Если раньше для решения проблемы пигментации обычно использовали два аппарата: IPL и неаблятивный фракционный лазер, а промежутки между процедурами составляли не менее 3 недель, то сегодня для М22 существует предложенная производителем методика PhotoFractional, которая совмещает IPL и неаблятивный фракционный лазер в одной процедуре.
Пигментные дисхромии: сложности в работе
Одна из сложностей при работе с IPL — подбор параметров лечения (спектрального диапазона, плотности потока энергии, времени импульса и промежутков между подимпульсами в одной серии). Они зависят от глубины залегания пигмента, размера и плотности пигментного пятна, фототипа кожи. Несмотря на возможности современных IРL-систем в самостоятельном определении параметров воздействия, выбор их в той части, которая зависит от врача, остается непростой задачей.
Сложным случаем можно считать гиперпигментацию разной глубины залегания. Здесь при применении IPL требуется проведение последовательных вспышек разного спектрального диапазона, что достигается использованием нескольких светофильтров, имеющихся у современных аппаратов. Свет разных диапазонов проникает на разную глубину, что позволяет последовательно воздействовать на разные уровни залегания меланина.
Например, трудно установить глубину залегания гормонозависимой мелазмы. Кроме того, при повышенном гормональном фоне пигментация имеет тенденцию возвращаться, особенно при несоблюдении пациентом рекомендаций врача (в частности, по ограничению времени пребывания на солнце). Если зафиксирована предрасположенность к гормонозависимым меланозам, то инсоляция повышает риск их рецидива.
Не всегда поддается быстрому лечению поствоспалительная пигментация, возникшая после воздействия СО2-лазера, поскольку в зоне интереса присутствует не только пигмент, но и воспалительный процесс. В этом случае следует дождаться купирования воспаления.
Клинический случай 1
Пациентка Ф., 30 лет, обратилась с жалобой на пигментные пятна в области скул.
Из анамнеза: Пигментные образования возникли после беременности.
Диагноз: мелазма беременных.
Назначения: однократная процедура IPL. Работа велась на разных уровнях залегания пигмента, поэтому использовали 2 фильтра: фильтр 640 нм, три подимпульса, энергия — 21МДж; фильтр 560 нм, один импульс, энергия — 1ЗмДж.
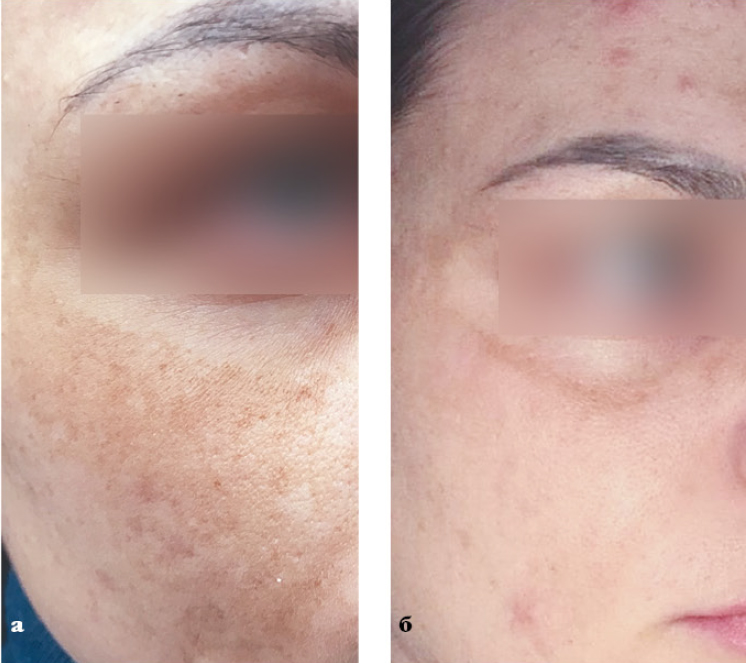
Пациентка Ф.: а — до, б — после одной процедуры фототерапии.
Результат: заметное осветление пигмента по всей площади, кроме краев периорбитальной зоны.
Клинический случай 2
Пациентка Т., 43 года, обратилась по поводу пигментных пятен на лице.
Из анамнеза: 1-1.5 года назад были назначены 2 процедуры IPL с целью борьбы с гиперпигментацией и омолаживающего эффекта.
Диагноз: мелазма.
Назначения: процедура с применением Q-Switch-лазера для борьбы с пигментацией. Диаметр пятна 6 мм, энергия 1.6 Дж; диаметр пятна 3.5 мм, энергия – 4.6 Дж. После полного восстановления кожи снова будет проведена процедура IPL, чтобы воздействовать на сосудистый компонент.
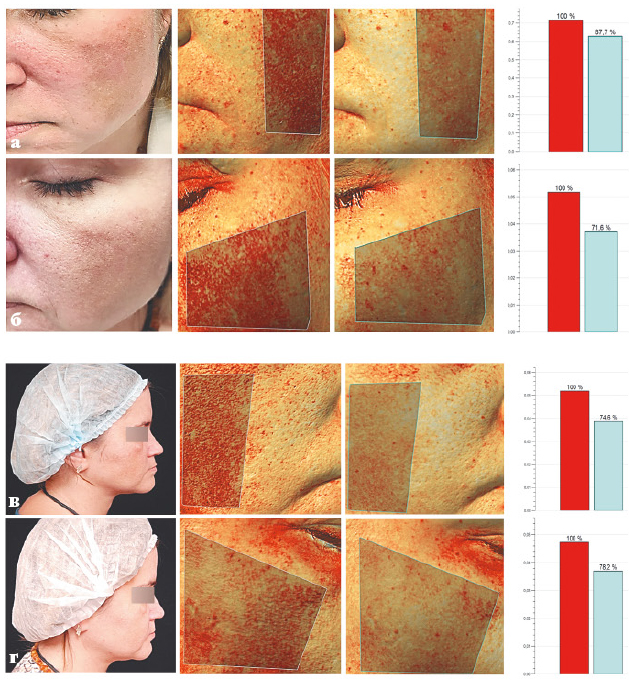
Пациентка Т.: а, в — до; б, г — после 1 процедуры с 1 с применением Q-Switch лaзepa.
Читайте также:

