Можно ли удалить родинку в онкоцентре
Обновлено: 28.04.2024
Обилие в сети низкокачественной информации об удалении родинок порождает огромное количество стереотипов. Эти ошибочные суждения часто заставляют нас откладывать визит к врачу. Нам приходится мучиться с надоевшими родинками много лет вместо того, чтобы расстаться с ними быстро, безопасно и красиво.
Правда: действительно, можно умереть от меланомы и рака кожи после удаления родинки. Однако это возможно только в одном случае - если родинка была злокачественной и не была отправлена на гистологию. Меланома и рак кожи после удаления не по онкологическим стандартам в косметическом салоне или у дерматолога могут начать быстро расти и привести к смерти. Именно поэтому 100% родинок, которые я удаляю направляются на меланомы
Искажение: существует огромное количество причин смерти, не связанных с удалением родинки. Сердечно-сосудистые заболевания, инфекции, травмы в ДТП, в конце концов, злокачественные опухоли других органов. Всё это может произойти с человеком сразу после удаления родинки, а может и через год или через десять лет.
Во всех этих случаях никому неизвестный автор напишет на форуме "умерла после удаления родинки" и почти не соврёт. В огромном количестве случаев люди без медицинского образования обожают анонимно высказывать своё мнение по поводу узкоспециализированных медицинских вопросов, в которых не понимают ничего.
Не хочу сказать, что на проблему меланомы можно закрыть глаза и в интернете всё неправда. Нет, ни в коем случае, однако процент недостоверной информации ОЧЕНЬ высокий.

Пожалуйста, помните:
Только удаление родинок у онколога с гистологическим исследованием безопасно на 100%.
Да, действительно, образование гипертрофических рубцов возможно при любых операциях на коже. Однако существует несколько причин, по которым этого не стоит бояться при удалении родинок:
- Удаление родинок скальпелем с наложением швов и повязок, азотом и электрокоагуляцией неумолимо уходит в прошлое. Для удаления образований до 1 см современная медицина имеет в своём арсенале методы, которые минимально травмируют кожу. Эти методы - лазер и радиоволновая хирургия. Здесь мы не будем углубляться в их принцип действия. Просто отметим, что в клинических исследованиях доказано меньшее воздействие радиоволны на здоровые ткани в сравнении с лазером. Именно это даёт быстрое заживление и минимальную вероятность образования рубца.
- В распоряжении врачей сегодня есть большое количество препаратов, которые предупреждают развитие рубцов. Их комбинированное применение в послеоперационном периоде сводит вероятность рубцевания почти к нулю.
В настоящее время рубец после удаления небольших (до 1 см) родинок у опытного врача - исключение, а не правило.
Сейчас в интернете можно найти самые разные цены на эту услугу - от нескольких сотен до десятков тысяч рублей. Однако, в среднем, цена удаления одной родинки в Санкт-Петербурге с гистологией составляет около 3-5 тысяч.
С одной стороны это действительно значительная сумма.
С другой точки зрения, каждый месяц в магазинах и на заправках мы оставляем значительно большие деньги. Однако, продукты и бензин придётся покупать всю жизнь, а родинки после квалифицированного удаления больше не появятся. Вам больше не придётся думать как бы их не задеть одеждой, как закрыть от солнца и не появились ли в них признаки рака или меланомы.

Не экономьте на своём здоровье:
3-5 тысяч - не маленькие деньги. Однако, они позволяют решить проблему родинок навсегда, безопасно и красиво.
Этот миф уходит корнями в далекие 80-90-е, когда родинки в нашей стране удалялись только скальпелем. Перед операцией врач обычной толстой иглой делал 3-5 обезболивающих уколов по ходу разреза кожи. Затем, в процессе операции выполнялись новые уколы, в случае если рассечение тканей становилось болезненным или затягивалось.
Сейчас дело обстоит значительно проще. При удалении родинок современными методами уколы выполняются тончайшим иглами - толщиной не более 0,12 мм. Новейшие комбинированные препараты для местного обезболивания действуют значительно сильнее, быстрее и дольше своих предшественников. В 99% случаев бывает достаточно одного короткого укола с введением минимального количества препарата. В сочетании с психологическими методами уменьшения боли, все эти меры позволяют свести неприятные ощущения к минимуму. При удалении родинок также может быть использован обезболивающий крем.

Исследование в нашей клинике показало - только 8% людей после удаления родинок назвало эту процедуру болезненной.
Снова привет из далёкого прошлого. Да, когда-то последовательность действий была такой:
- Выстоять очередь за номерком в поликлинику
- Высидеть очередь на первичный приём к онкологу
- Получить у врача направление на анализы
- Прийти ранним утром, натощак сдать анализы
- Через 2 недели получить результат
- Снова высидеть очередь к врачу, чтобы назначить день операции
- Прийти на операцию, наконец-то удалить родинку
- Не мочить место удаления до момента снятия швов (до 14 дней)
- Несколько раз прийти на перевязки, затем на снятие швов
- Снова высидеть очередь к врачу, чтобы получить гистологический ответ

Сегодня всё иначе. Современные методы удаления (радионож, лазер) позволяют сократить эту последовательность всего до трёх действий:
- Записаться по телефону или по интернету на удобное время
- Прийти на удаление
- Получить результат гистологического исследование по электронной почте
Никаких очередей, анализов, перевязок, снятия швов, ограничений по водным процедурам. Уход за ранкой простой и выполняется в домашних условиях.
Удаление родинок, как опасная, болезненная и муторная процедура - в прошлом. Современные технологии позволяют расстаться с ними безопасно, красиво, быстро и удобно.
Родинками (невусами) называются доброкачественные пигментированные образования на коже. Они не представляют опасности для здоровья, однако в определенных условиях они могут трансформироваться в злокачественные новообразования (меланому). По этой причине многие люди беспокоятся по поводу родинок и желают их удалить.
Когда стоит посетить специалиста?
Врача следует посетить при изменении формы, цвета, размера родинки, а также в случае появления дискомфорта и болезненности в месте локализации образования. Врач по родинкам (чаще всего это онколог) может достоверно определить характер новообразования и, при необходимости, назначит соответствующее лечение.
Причины возникновения родинок
Часть родинок являются врожденными. Они формируются в связи с локальными нарушениями деления клеток кожи в период внутриутробного развития плода, а проявляются уже по мере роста ребенка. Локализация и размеры некоторых невусов могут передаваться по наследству.
Основной фактор, который провоцирует появление новых родинок – длительное и интенсивное воздействие ультрафиолетовых лучей. Также часто отмечается образование невусов во время гормональных перестроек (половое созревание, беременность).
Симптомы перерождения
Врачи выделили основные признаки, которые могут свидетельствовать о злокачественном перерождении родинок. К ним относятся:
- Быстрое увеличение в размерах. Один из тревожных симптомов – несимметричный рост, который приводит к изменению формы невуса.
- Изменение цвета, а именно быстрое и неоднородное потемнение родинки.
- Появление боли, жжения в месте локализации образования.
- Возникновение изъязвлений, трещинок на поверхности родинки.
- Изменение окружающих тканей в виде припухлого красноватого венчика.
При обнаружении хотя бы одного из данных признаков, необходимо незамедлительно обратиться к врачу. В течение короткого времени обычная родинка может переродиться в злокачественное новообразование кожи – меланому. Данная опухоль быстро метастазирует и имеет высокие показатели смертности.
Расположение родинки на участках кожи, которые постоянно подвергаются воздействию ультрафиолета (лицо, кисти) тоже является поводом для обращения к врачу. Интенсивное действие солнечных лучей является одним из основных пусковых механизмов злокачественного перерождения.
Травмирование невусов
Еще одним фактором, который может спровоцировать начало малигнизации, является травматизация родинки. Причем травмироваться образование может как в течение длительного времени, например, при постоянном трении или сдавливании одеждой, так и в результате более серьезного внешнего воздействия, например, при порезе родинки.
Если родинка была случайно повреждена, ее необходимо тщательно обработать дезинфицирующим раствором. В случае наличия кровотечения, его следует остановить с помощью стерильного бинта или марли. Травмированное образование в кратчайшие сроки должно быть осмотрено врачом с целью определения дальнейшего плана действий. Специалист может порекомендовать удалить оставшуюся часть родинки или в течение некоторого времени проходить плановые осмотры на предмет малигнизации.
К какому врачу обратиться по поводу родинки?
Имеется несколько врачебных специальностей, которые занимаются лечением невусов: дерматолог, онколог, хирург. Также существует отдельный врач по новообразованиям на коже – онкодерматолог.
Поход к дерматологу
Дерматолог – это первый врач, к которому стоит обратиться по поводу родинки. Именно этот специалист способен в большинстве случаев по результатам осмотра и дерматоскопии исключить злокачественный процесс.
Зачем идти к хирургу?
Если родинка оказалась доброкачественной, но постоянно подвергается трению или давлению, то она может быть удалена врачом-хирургом. К пластическому хирургу можно обратиться при наличии такой эстетической проблемы, как родинка на лице или на других видимых участках кожи. Для таких невусов, если они не вызывают вопросов относительно своей доброкачественности, рекомендуется удаление с применением лазера.
Когда нужно обратиться к онкологу?
При наличии родинки с признаками злокачественного перерождения, можно сразу обратиться к онкологу. Врач этой специальности обладает необходимыми знаниями и навыками для хирургического лечения меланомы и других злокачественных опухолей кожи. Чем раньше будет обнаружен рак, тем более благоприятным будет дальнейший прогноз.
Можно ли решить проблему у косметолога?
Удаление родинок в косметологических салонах и кабинетах возможно только врачом-косметологом, который имеет высшее медицинское образование. Существует несколько способов удаления доброкачественного образования на коже: лазерный метод, криодеструкция, электрокоагуляция. Пациенту необходима консультация онколога перед тем, как произвести удаление невуса у косметолога, поскольку, например, после лазерного удаления утрачивается возможность гистологического исследования ткани.
Онколог-маммолог
Женщины, у которых на коже молочной железы имеются родинки с признаками возможного злокачественного процесса, должны быть осмотрены онкологом-маммологом. Врач этой специальности подбирает план лечения с учетом особенностей строения и функционирования молочных желез.
Диагностика
В процессе диагностики невусов врач пользуется как стандартными методами (сбор анамнеза, визуальный осмотр), так и методами инструментальной диагностики. Высокоинформативными в этом случае являются такие исследования, как дерматоскопия, биопсия и гистологический анализ родинки.
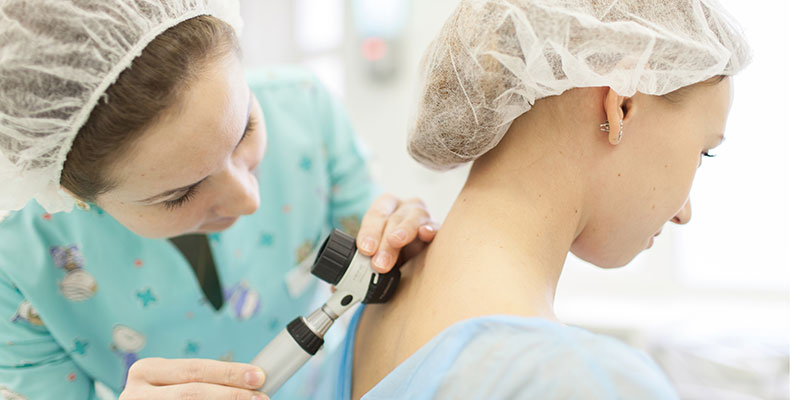
Дерматоскопия
Суть метода дерматоскопии заключается в осмотре кожи под увеличением. В процессе исследования, врачом оценивается цвет и структура эпидермиса, выявляются основные характеристики кожных высыпаний, осматривается эпидермо-дермальное соединение и сосочковый слой дермы.
Для выполнения исследования используется специальный прибор – дерматоскоп. Это приспособление может напоминать небольшую лупу (ручная дерматоскопия) или представлять собой специальный аппарат, который может быть снабжен функцией цифровой фотосъемки с возможностью последующего подробного, вплоть до компьютеризированного, анализа различных кожных структур.
Метод дерматоскопии является простым и доступным, но в тоже время весьма информативным. Осмотр врачом родинок при помощи дерматоскопа значительно повышает шанс выявления злокачественных опухолей кожи, в первую очередь, меланомы.
Биопсия и гистология
Во время биопсии врач производит забор тканей с целью последующей гистологической диагностики. Процедура должна проводиться в условиях перевязочной или операционной с выполнением правил асептики и антисептики.
Возможные виды биопсии родинок:
- Эксцизионная, при которой полностью иссекается кожное образование в пределах здоровой кожи и мягких тканей.
- Инцизионная, во время которой удаляется часть родинки из середины с захватом интактной ткани.
- Кюретажная – материал получают при помощи кюретки в виде ложки или кольца.
- Пункционная – проводится с применением специального трубчатого ножа, который позволяет получить для исследования столбик ткани из эпидермиса, дермы и слоя подкожно-жировой клетчатки.
Гистологическое исследование подразумевает изучение полученного материала под микроскопом после его фиксации, заключения в парафиновый блок и окрашивания.
Проводится гистологическое исследование родинки в среднем 7-10 дней. Однако при подозрении врачом на наличие меланомы, может проводиться срочное исследование по ускоренной методике в течение нескольких часов. Оно менее точное, поэтому окончательный диагноз ставится позже.
Родинками в народе называют невусы — доброкачественные новообразования, состоящие из скопления особых пигментных клеток – меланоцитов. У человека родинки могут присутствовать от рождения или появляться в течение жизни. В большинстве случаев опасности для здоровья они не несут, но тем не менее за ними нужно наблюдать, чтобы отслеживать их возможное злокачественное перерождение.
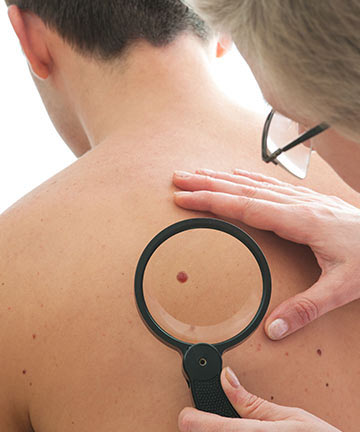
Показания к удалению родинок
Удаление родинок может понадобиться в следующих случаях:
- Когда они представляют собой косметические дефекты. Невусы, располагающиеся в области лица или открытых участков тела могут представлять собой проблему косметического характера, особенно если образование имеет крупный размер.
- Расположение родинки в местах, где она подвергается постоянному травмированию — область воротника, на поясе, на локте и др.
- Травматическое повреждение невусов, в результате которого они начинают кровоточить, воспаляться, болеть и зудеть.
- Онкологические показания. Все родинки делятся на две большие группы — меланомоопасные и меланомонеопасные. Меланомоопасные родинки склонны к злокачественной трансформации и перерождению в меланому – агрессивную пигментную опухоль. К меланомонеопасным родинками относят внутридермальные, папилломатозные, фиброэпителиальные невусы, монгольское пятно, невус Сетгона и др.
Свяжитесь с нами, чтобы узнать подробности и записаться на прием к врачу-специалисту в наш онкологический центр.
или заполнив форму обратной связи
Меланомоопасные невусы
В данной группе родинок выделяют следующие типы новообразований.
Диспластические меланомные невусы
Это наиболее тяжелый и опасный вид родинок. Чаще всего их происхождение связано с наследственной предрасположенностью. У некоторых людей их количество достигает нескольких десятков. При этом новообразования не имеют четкой «излюбленной локализации» и могут развиваться в любом месте кожи.
Такие родинки всегда имеют неправильную форму, нечеткие края и контуры. На ощупь они могут не отличаться от здоровой кожи, или же может наблюдаться бугристость или утолщение в центральной части невуса. Скопление меланоцитов на поверхности новообразования неравномерно, поэтому родинки имеют пестрый вид. В 90% случаев они малигнизируются в меланому, поэтому их рекомендуют удалять, не дожидаясь развития онкопроцесса.

Синие меланомные невусы
Синие меланомные невусы типа Ядассона-Тиче обычно оказываются приобретенными, т. е. возникают в течение жизни. Как правило, это одиночные новообразования, реже они располагаются группой от 2 до 5 родинок. По размеру они большие, более 1 см. Их форма имеет вид полусферы, кожа над ними натянута. Сам невус может возвышаться над поверхностью кожи, или располагаться в ее толще. В этом случае он выглядит как какое-то инородное тело под кожей, плотное и эластичное на ощупь.
Что касается цвета, то он вариабелен, от светло-синего до сине-черного. Чаще всего невусы Яддасона-Тиче располагаются в области волосистой части головы, ладонях и подошвах стоп. Реже встречаются на ягодицах и в других местах. Злокачественная трансформация такой родинки происходит из-за ее травматизации, в том числе и при нерадикальном удалении.
Пограничный пигментный невус
Эти родинки в подавляющем случае являются врожденными или возникают у детей младшего возраста. В течение жизни они увеличиваются, и их размер может превышать 1,5 см. Окраска невуса неоднородная, в центре интенсивнее, чем по краям. У некоторых пациентов отмечается пигментация в виде колец. Злокачественная трансформация происходит в результате травмы или инсоляции.
Гигантский пигментный невус
Это врожденное образование, которое имеет большие размеры (более 20 см). Иногда оно может покрывать значительную часть тела и даже всю анатомическую область. Иногда вокруг гигантского невуса располагаются множественные скопления мелких родинок.
Поверхность гигантских невусов неровная, шероховатая или бугристая. Цвет варьирует от коричневого до черного. Со временем кожа пораженного участка утолщается и меняется ее пигментация. В результате появляется пятнистость, а поверхность невуса становится бородавчатой. Также на ней могут присутствовать волосы. Образование растет медленно и не поспевает за ростом ребенка, поэтому по мере взросления кажется, что оно уменьшается.
Меланоз Дюбрея
Меланоз Дюбрея обычно возникает у лиц старше 50 лет на открытых участках кожи. В 33-40% случаев происходит его злокачественная трансформация и перерождение в меланому. Меланоз имеет вид пятна с неровными краями, его еще сравнивают с географической картой. Сначала оно небольшое, размером до 2-3 см, с коричневой неравномерной окраской. Но постепенно увеличивается в размерах и темнеет. На пятне появляются участки темно-коричневого или даже иссиня-черного цвета.
В последнее время к онкологам все чаще обращаются пациенты с меланоцитарными невусами на коже, которые в народе называются просто «родинками». Они относятся к доброкачественным опухолям кожи, отличающиеся повышенным уровнем пигментирования клеток. Родинки встречаются одинаково часто, как у мужчин, так и у женщин. Они могут наблюдаться в любом возрасте.
Почему появляются родинки?
Появление родинок обусловлено, прежде всего, повышенной солнечной активностью, местным раздражением кожи, вирусными, эндокринными и иммунными нарушениями. Под влиянием этих факторов обычная родинка способна переродиться в злокачественное образование — меланому. Поэтому их необходимо держать под постоянным контролем. [6]
Все ли родинки опасны?
Обычно люди больше обращают внимание на выпуклые родинки. Тем не менее, большую угрозу для здоровья представляют плоские приобретенные невусы, так называемые «черные и коричневые пятна». Если такой невус неравномерно окрашен, неправильной формы, то его рассматривают как диспластический. [1,3]

Диспластические невусы могут появиться на любой части тела, но обычно они возникают на участках, подвергающихся воздействию солнца (часто на спине). Как правило, диспластические родинки стабильны в течение долгого времени, но вероятность развития меланомы при их наличии выше. Особенно опасно, когда такие родинки растут или, наоборот, уменьшаются. [2,5]
Признаки трансформации родинки в меланому:
- изменение цвета, потемнение или просветление;
- появление неравномерности в окраске;
- невус становится меньше или больше;
- изменение поверхности, кожа становится сухой;
- возникновение зуда;
- уплотнение, ощущение образования на коже;
- воспаление и кровоточивость.
При появлении хотя бы одного из симптомов, необходимо немедленно обратиться к онкологу. [1,5]
В некоторых случаях визуальные признаки перерождения могут отсутствовать, а образование уже является атипичным. В данном случае поставить правильный диагноз поможет эпилюминисцентная микроскопия (дерматоскопия). [3]
Дерматоскопия родинки
Дерматоскопия — диагностический метод, позволяющий выявить меланому (злокачественное новообразование кожи) на ранних стадиях. Дерматоскопия проводится без хирургического вмешательства, с помощью специального прибора — дерматоскопа. Он представляет собой портативный микроскоп, позволяющий сделать невидимым верхний (роговой) слой кожи. Перед процедурой на кожу наносится особый гель, повышающий прозрачность ее верхних слоев. Используется эффект эпилюминисценции, который достигается путем создания масляной среды между кожей и дерматоскопом. [3,4]
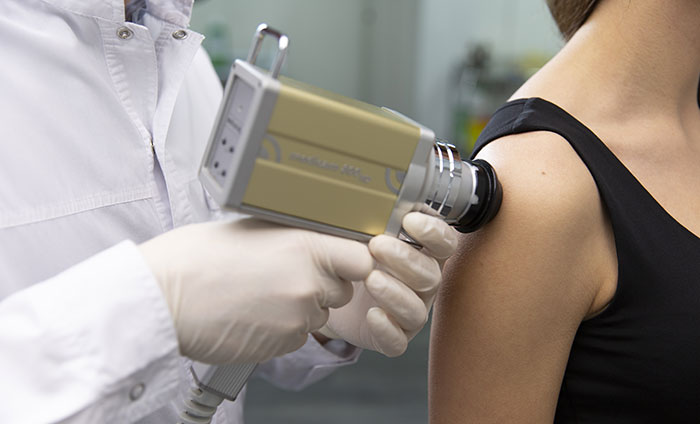
Дерматоскопия позволяет тщательно осмотреть родинку (невус) и изучить ее структуру, цвет, рельеф и границы. Оценив потенциальную опасность новообразования (оценка производится в баллах), врач может сделать его снимки с помощью дерматоскопа и при необходимости назначить удаление. Ткань удаленной родинки отдают на биопсию — и в результате лабораторного исследования определяют окончательно, было ли новообразование злокачественным.
Дерматоскопию стоит делать:
- Если у вас светлая кожа и есть 4 и более невусов, особенно диспластических;
- Если в области родинки появились неприятные ощущения, она начала расти или менять цвет (особенно после пляжного отдыха);
- Если количество родинок выросло;
- Если родинка была травмирована.
Ранняя диагностика меланомы чрезвычайно важна, поскольку прорастание опухоли в толщу кожи даже на несколько миллиметров приводит к рассеиванию раковых клеток и образованию вторичных опухолевых очагов. [1,5]
Удаление родинок в онкологическом центре
Очень часто родинки на открытых участках лица и тела могут вызывать сильный психологический и физический дискомфорт. Удаление таких родинок рекомендовано по эстетическим соображениям. Существуют и медицинские показания: если родинка может травмироваться, например, находится на шее, талии, паху, под бретелью бюстгальтера — обязательно стоит удалить эту родинку. Это позволит исключить риск перерождения родинки в злокачественную опухоль.

Выбор способа удаления родинки зависит от состояния и размеров. Как именно лучше удалить родинку, сможет определить дерматолог-онколог. Для этого используют аппаратные методики:
- лазер,
- радионож,
- электрокоагуляцию,
- криовоздействие.
Но наиболее радикальным методом лечения является хирургическое иссечение новообразования скальпелем.

Паспорт кожи – это диагностическая методика, которая позволяет выявлять онкозаболевания на ранней стадии и отслеживать динамику изменений в тканях.

Пациенты из любой точки России
Платные медицинские услуги
Паспорт кожи рекомендован всем, кто долго проживал (или проживает) в жарких странах, имеет ослабленный иммунитет, подвергался механическим или химическим травмам, а также длительному воздействию химических канцерогенов.

Что такое картирование?
Меланома, базалиома и плоскоклеточный рак – основные виды злокачественных новообразований, которые затрагивают кожные покровы.
Картирование показано всем взрослым пациентам, поскольку меланома и другие типы новообразований встречаются даже у молодых людей. Но можно выделить несколько категорий лиц, которым необходимо регулярно обследоваться на предмет онкозаболеваний кожных покровов и обновлять паспорт кожи:
- Любителям загорать под естественными солнечными лучами и искусственным светом (в солярии). Ультрафиолет – основной фактор-провокатор опухолей кожи.
- Светлокожим мужчинам и женщинам со светлыми или рыжими волосами, веснушками, серыми или голубыми глазами. Это основная группа риска, которая беззащитна перед агрессивным солнечным излучением.
- Пациентам с отягощенной наследственностью – если у ближайших родственников был обнаружен рак кожных покровов.
- Паспорт кожи необходим лицам старше 50 лет – они склонны к избыточной пигментации и развитию злокачественных опухолей в целом.
- Женщинам и мужчинам с большим количеством родинок – особенно тех, которые имеют неправильную форму и выпуклую структуру.
- Пациентам, которым диагностированы предраковые заболевания кожи – актинический и старческий кератозы, лейкоплакия, пигментная ксеродерма.
Паспорт кожи рекомендован всем, кто долго проживал (или проживает) в жарких странах, имеет ослабленный иммунитет, подвергался механическим или химическим травмам, а также длительному воздействию химических канцерогенов.
Признаки онкозаболеваний кожи
Рак кожи легко поддается диагностике, поскольку опухоли всегда доступны визуальному осмотру. Углубленное обследование с получением паспорта кожи проводится только в клинических условиях, но заподозрить у себя заболевание можно и во время домашнего осмотра.
Признаки новообразований на теле:
- прозрачные или розовые блестящие узелки повышенной плотности;
- узелки с хорошо заметными сосудистыми звездочками – телеангиэктазиями;
- бляшки розового или красного цвета с изъязвлениями в верхней части;
- рубцы с нечеткими границами красноватого или телесного цвета;
- скопления темного пигмента в виде пятен.
Риск меланомы повышен в том случае, когда на теле пациента присутствуют 10 и более невусов – родинок диаметром более 5 мм с неровными очертаниями и неравномерной окраской. Большое количество пигментных пятен – прямое показание к регулярному посещению дерматолога с составлением паспорта кожи. Опасный признак – резкое увеличение количества родинок, даже если человек отличался такими особенностями с раннего детства.


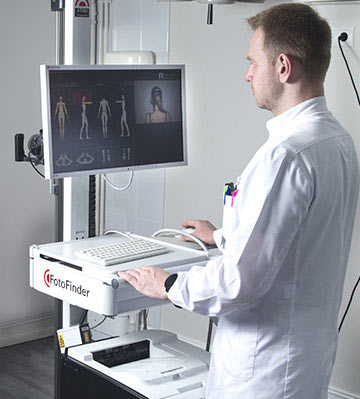
Картирование в НМИЦ радиологии
Паспорт кожи – новый метод диагностики, который активно внедряется в медицинскую практику последние несколько лет. Сегодня методика доступна и пациентам в МРНЦ им. А.Ф. Цыба и МНИОИ имени П.А. Герцена – филиалах ФГБУ «НМИЦ радиологии» Минздрава России. Обследование проводится на программно-аппаратном комплексе FotoFinder bodystudio ATBM. Комбинированная диагностическая методика составляет паспорт кожи на основе следующих данных:
- фотографирование всего тела;
- автоматизированная видеодерматоскопия;
- цифровое картографирование всех обнаруженных образований.
Ключевые функции возложены на высокоточный цифровый дерматоскоп. Оптика аппарата позволяет получить изображения участков тела в 140-кратном увеличении.
Аппарат обнаруживает изменения, которые не видны невооруженным глазом, выявляет патологические процессы при отсутствии жалоб со стороны пациента.
Паспорт кожи помогает осмотреть все родинки, зафиксировать их текущее состояние и локализацию. Результаты картирования заносятся в протокол и сохраняются в цифровом виде для оценки динамики – на каждого пациента заводится именной файл. Во время следующего сканирования врач может сравнить новые показания с предыдущими данными паспорта кожи и сделать заключение. Анализ показывает, насколько увеличилась новообразование, не переродилось ли оно в рак, не появились ли новые родинки. Такой подход в разы увеличивает успешное выявление случаев рака кожных покровов на ранних стадиях.
Что позволяет обнаружить процедура составления паспорта кожи :
-
– самое опасное злокачественное новообразование кожных покровов;
- диспластический пигментный невус – предраковое состояние;
- пигментный невус – относительно безопасную, но способную к перерождению опухоль;
- общие патологические процессы, затрагивающие кожные покровы;
- локальные изменения в проекции отдельного образования;
- признаки лихенизации – утолщения и обезвоживания кожи, которые могут свидетельствовать об онкологии.
Если прибор обнаруживает подозрительные новообразования или патологические изменения, врач может назначить углубленное исследование. Картирование помогает определиться с тактикой лечения опухолей – нуждаются ли они в удалении и какая программа терапии будет эффективной для данного типа клеток.
Как проводится картирование кожи на аппарате FotoFinder
Цифровое сканирование для получения паспорта кожи относится к неинвазивным методам диагностики и проходит абсолютно безболезненно. Пациента просят раздеться до белья и встать напротив прибора. По подсказкам врача обследуемый принимает различные позы, чтобы сделать максимально информативные снимки всего тела. Пациента фотографируют в четырех проекциях: спереди, сзади, слева и справа. При регистрации изображений диагност может тут же рассматривать их на мониторе при помощи экранной лупы, просить пациента изменить позу для лучшей визуализации.
После полного сканирования программа соединяет все полученные изображения, составляет паспорт кожи и полную карту тела. Каждый обнаруженный элемент получает собственный порядковый номер, подробное описание структуры и типа тканей.
С применением искусственного интеллекта проводится дополнительный анализ тканей. Он занимает всего 4 минуты и помогает выявить риски озлокачествления родинок и невусов. При этом точность диагностики рака кожи и меланомы повышается до 99%.
Проходить исследование и обновлять паспорт кожи рекомендуется каждые 2 года. При многочисленных родинках посещать дерматолога необходимо ежегодно, чтобы отслеживать динамику изменений. Частота визитов к врачу определяется уже на первичной консультации и после составления первого паспорта кожи.
Читайте также:

