Можно ли сломать кость под глазом
Обновлено: 25.04.2024
Перелом дна глазницы - нарушение целости костей, формирующих дно глазницы.
Глазница - костная полость, содержащая орган зрения, состоящий из глазного яблока и его вспомогательного аппарата. Она имеет форму усеченной четырехгранной пирамиды с основанием, направленным кпереди и кнаружи.
Нижняя стенка глазницы образована глазничной поверхностью тела верхней челюсти, скуловой костью, глазничным отростком перпендикулярной пластинки нёбной кости. Площадь нижней глазничной стенки составляет около 6 см , толщина около 0,5 мм.
Наиболее тонким участком дна глазницы является пересекающая его примерно пополам подглазничная борозда, переходящая кпереди в подглазничный канал. Несколько прочнее является задняя часть внутренней половины нижней стенки. Самым толстым и, соответственно, прочным местом является соединение медиальной и нижней стенок глазницы, поддерживаемое медиальной стенкой верхнечелюстной пазухи. Данное место является контрфорсом, что важно учитывать при восстановлении целостности костей глазницы и фиксации удерживающих констукий.
Нижняя стенка имеет характерный S-образный профиль, что необходимо учитывать при моделировке имплантатов. Глазничный отросток перпендикулярной пластинки нёбной кости является самым прочным участком по сравнению с окружающей его глазничной поверхностью верхней челюсти, поэтому при переломах практически всегда остается неповрежденным и может использоваться в качестве ориентира вершины глазницы. Помимо этого, он имеет большое значение при замещении тотальных изъянов нижней стенки глазницы, когда вся сформированная верхней челюстью часть дна глазницы разрушена и единственным опорным пунктом, где может быть размещен задний край имплантата, является глазничный отросток перпендикулярной пластинки нёбной кости. В таких ситуациях так же остаются интактными и наружные края нижней стенки, переходящие на внутреннюю и наружную стенки глазницы, и, являющиеся, по сути, ориентирами и контрфорсами.
При переломах костей скулоглазничного комплекса и верхней челюсти по типам ЛеФор II и III, повреждения дна глазницы отмечаются в 100% случаев. В отдельную группу выделяют так называемые «взрывные» (blow-out) или изолированные переломы, когда в результате удара в область глазницы повреждается только нижняя стенка, а остальные анатомические образования остаются интактными.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
Симптомы перелома глазницы и скуловой кости
Код по МКБ-10: S02.1 - перелом верхней стенки глазницы
Код по МКБ-10: S02.3 - перелом дна глазницы
Код по МКБ-10: S02.8 - перелом глазницы без дополнительных уточнений (БДУ)
Код по МКБ-10: S02.4 - перелом скуловой кости (дуги)
Сочетанные переломы скуловой кости со скуловой дугой, а также глазничного края с дном глазницы (латеральный перелом средней части лицевого скелета) наблюдаются часто. Возможны также изолированные разрывные переломы дна глазницы и изолированный перелом скуловой дуги.
Переломы скуловой кости и глазницы могут быть также частью тяжелых переломов костей средней части лица или лобно-базальных переломов. Почти всегда повреждается верхнечелюстная пазуха. Механизм переломов состоит в тупом ударе большой силы по боковой части лица, например ударе кулаком или ударе, полученном в дорожной аварии или при падении с лестницы. Переломы этой локализации почти всегда бывают вдавленными.
Смещение костных отломков может быть минимальным, однако встречаются также случаи раздробленного перелома, при котором репонировать многочисленные костные отломки удается с большим трудом.
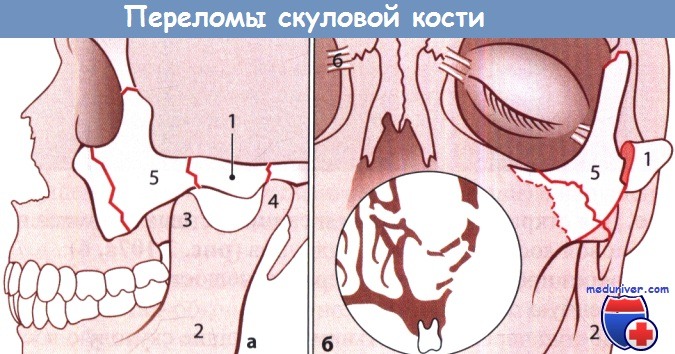
Переломы скуловой кости:
а Вид сбоку. 1 - скуловая дуга; 2 - нижняя челюсть; 3 - венечный отросток;
4 - головка нижней челюсти; 5 - тело скуловой кости.
б Вид спереди. 1 - скуловая дуга; 2 - нижняя челюсть; 5 - тело скуловой кости; 6 - медиальная связка века.
На вставке схематически показано повреждение глазницы, верхнечелюстной пазухи и решетчатого лабиринта.
а) Признаки перелома глазницы и скуловой кости. Включает гематому глазницы, отек век, асимметрию средней трети лица с западением контура щеки на стороне перелома, смещение вниз, а также энофтальм на стороне перелома, образование ступеньки на нижней или латеральной стенке глазницы, изредка - верхнем крае глазницы, а в части случаев тризм.
Мягкие ткани в скуловой области быстро отекают, но контуры скуловой кости бывают уплощены. Возможна потеря чувствительности в зоне иннервации подглазничного нерва. При взрывном переломе движение глазного яблока частично ограничено, появляется диплопия, связанная с ущемлением нижней прямой или нижней косой мышцы.
б) Диагностика основывается на анамнестических данных, позволяющих выяснить характер травмы и направление удара, результатах осмотра и бимануальной пальпации, позволяющих выявить асимметрию лицевого скелета, наличие ступеньки в стенке глазницы и ограничение движений нижней челюсти. Рентгенологическое исследование выполняют в стандартных проекциях, как при патологии околоносовых пазух, и в специальной проекции для визуализации скуловой дуги; выполняют также рентгенотомографию. Необходимо офтальмологическое обследование.
P.S. Переломы скуловой кости наблюдаются относительно часто. При первичном исследовании они нередко остаются незамеченными из-за выраженного отека мягких тканей щеки и латеральной части лица и поэтому диагностируются позже, когда происходит неправильное сращение костных отломков.
Даже после относительно легкой травмы средней трети лица в результате удара спереди или сбоку всегда при исследовании необходимо проверить, нет ли асимметрии лицевого скелета, ступеньки на стенке глазницы или потери чувствительности в зоне иннервации подглазничного нерва; пальпируют одновременно обеими руками, чтобы можно было сравнить обе стороны лица.
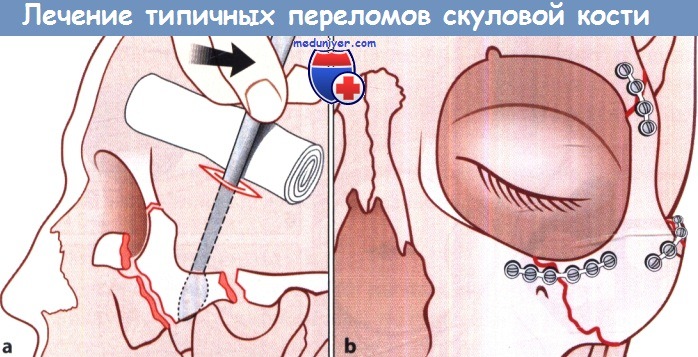
Лечение типичных переломов скуловой кости:
а Разрез мягких тканей для репозиции отломков и их элевации.
б Состояние после репозиции отломков скуловой кости и их фиксации с помощью микропластин.
в) Лечение перелома глазницы и скуловой кости. Для открытой репозиции и фиксации костных отломков при переломах скуловой кости предложен ряд доступов:
1. Доступ через преддверие рта и через верхнечелюстную пазуху.
2. Через височную область.
3. Прямой доступ через мягкие ткани, покрывающие скуловую кость.
Способ стабилизации костных отломков после их репозиции (например, с помощью мини-пластинки или проволоки) с использованием однозубых ретракторов зависит от типа перелома и его тяжести. Если отмечается потеря чувствительности в зоне иннервации подглазничного нерва, его следует выделить и выполнить декомпрессию.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Код по МКБ-10: S02.1 - перелом верхней стенки глазницы
Код по МКБ-10: S02.3 - перелом дна глазницы
Код по МКБ-10: S02.8 - перелом глазницы без дополнительных уточнений (БДУ)
Сильный удар тупым предметом по глазному яблоку в направлении его оси обычно вызывает перелом дна глазницы со смещением ее содержимого в верхнечелюстную пазуху; возможен также одновременный перелом медиальной части скуловой кости или нижнего края глазницы.
Удар, вызывающий взрывной перелом глазницы, обычно ограничен ее содержимым, например удар кулаком, теннисным мячом, пробкой от шампанского. Тонкая нижняя стенка глазницы ломается и пролабирует в верхнечелюстную пазуху.
Это может привести к ущемлению содержимого глазницы (жировой клетчатки, глазодвигательных мышц, в частности нижней прямой и нижней косой) костными фрагментами и пролабированию переломанного дна глазницы в верхнечелюстную пазуху. Описанный механизм травмы может вызвать также взрывной перелом глазничной пластинки с решетчатой кости.
а) Клиническая картина. Характерны энофтальм, диплопия, ограничение движений глазного яблока (особенно выраженное при взгляде вверх, что связано с ущемлением нижних глазодвигательных мышц) и нарушение чувствительности в зоне иннервации подглазничного нерва.
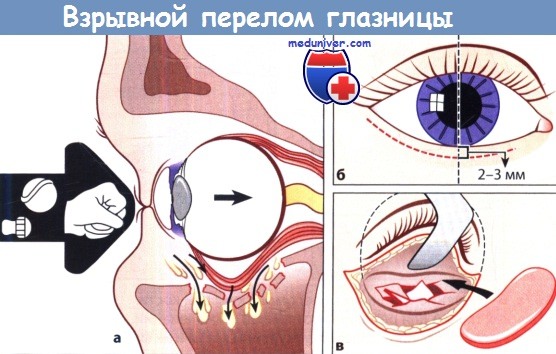
Взрывной перелом:
а Механизм.
б Подресничный доступ к дну глазницы.
в Стабилизация глазницы с помощью имплантата (например, хряща перегородки носа или титановой пластинки).
б) Диагностика взрывного перелома глазницы. Диагноз основывается на точных сведениях о механизме травмы, результатах обычного оториноларингологического исследования, осмотра (энофтальм, смещение глазного яблока), пальпации (образование деформации по типу ступеньки на нижнем крае глазницы, подкожная эмфизема), нарушения движений глазного яблока (диплопия, особенно при взгляде вверх), сравнения чувствительности на обеих сторонах лица (особенно в зоне иннервации подглазничного нерва), назальной эндоскопии, КТ и офтальмологического исследования.
Показаниями к хирургическому вмешательству являются смещение костных отломков (диплопия, нарушение чувствительности), признаки ущемления содержимого глазницы с/без нарушения подвижности глазного яблока.
в) Лечение перелома глазницы от удара и взрыва. Верхнечелюстную пазуху следует вскрыть как можно раньше, желательно эндоназальным надраковинным доступом с использованием эндоскопа (дифференцирование подслизистой гематомы от отека и ущемления содержимого глазницы). Обнажают костные фрагменты и вправляют смещенные ткани, желательно с пластикой костного дефекта или его стабилизацией с помощью лиофилизированной твердой мозговой оболочки, фасции или аутологичного хряща, выкроенного из перегородки носа.
Альтернативный подход и поддерживающие меры включают доступ через глазницу. Разрез выполняют на веке, и поврежденную стенку глазницы укрепляют хрящевым трансплантатом, выкроенным из перегородки носа, лоскутом лиофилизированной твердой мозговой оболочки или фасцией. При неправильно сросшемся переломе для коррекции энофтальма применяют имплантаты. Аутологичные ткани при этом более предпочтительны, чем синтетические материалы. Могут потребоваться декомпрессия подглазничного нерва и, возможно, остеосинтез края глазницы.
Симптоматическое лечение включает ограничение носового дыхания, назначение анальгетиков, антибиотиков и капель для носа, прикладывание холода.

Взрывной перелом глазницы.
Эндоскопическая картина, полученная при исследовании через надраковинное окно с помощью эндоскопа с боковой (45°) оптикой.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Переломы глазницы. Диагностика, лечение
При выявлении у пациента снижения остроты зрения, слепоты, скотомы, боли в области глазного яблока, нарушения зрачковых реакций, гифемы, ранения глазного яблока и ретробульбарной гематомы показана срочная консультация офтальмолога. Раннее оперативное вмешательство может предотвратить развитие посттравматической нейропатии зрительного нерва, часто с этой же целью необходимо назначение глюкокортикоидов.
Наиболее часто встречающиеся изолированные переломы в области глазницы затрагивают дно и нижнюю часть внутренней стенки глазницы. Признаками перелома являются периорбитальный отек, кровоизлияния, субконъюнктивальные кровоизлияния, гипоэстезия в зоне иннервации подглазничного нерва (наблюдается в 90-95% случаев) и определяемая пальпаторно деформация в виде ступеньки (при передней локализации перелома).
Часто вследствие травмы и менее часто вследствие ущемления содержимого глазницы в зоне перелома наблюдается дисфункция глазодвигательных мышц. Диагностика основывается на клиническом обследовании и КТ; ограничение движений глаз механического характера у пациента, находящегося в коме, определяется при помощи пробы с пассивным движением глазного яблока.
Диплопия зачастую является преходящим симптомом и редко является показанием к оперативному лечению. Операция требуется в случаях, когда необходимо освободить ущемившееся содержимое полости глазницы или устранить грыжевое выпячивание и восстановить нормальную архитектуру и объем глазницы. Повышение объема глазницы наблюдается при значительных по протяженности переломах и переломах, являющихся причиной смещения глазного яблока (энофтальм и дистопия глазного яблока).
Для вмешательств на глазнице существует несколько доступов, при этом для реконструкции дна глазницы применяются костные трансплантаты или аллопластические материалы. Наиболее частым результатом неправильного лечения переломов глазницы является развитие энофтальма и диплопии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Нарушение целостности костной ткани костей лицевого скелета в результате травмы. Сочетанная травма - повреждение не менее двух анатомических областей одним и более повреждающими факторами.
Примечание. Данный протокол включает все подпункты пункта S02 за исключением подпунктов S02.1, S02.3.
Период протекания
Длительность лечения: 11 дней.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
- перелом скуловой кости и верхней челюсти;
- перелом зуба;
- перелом нижней челюсти;
- множественные переломы костей черепа и лицевых костей.
Факторы и группы риска
Диагностика
Критерии диагностики
Переломы нижней челюсти
1. Статистические данные - наиболее типичны переломы угла нижней челюсти (обычно левосторонние).
2. Обследование - пальпация нижней челюсти. Обычно линию перелома удается пропальпировать до развития отека. Необходимо также обследовать полость рта. Наличие гематомы дна полости рта почти всегда свидетельствует о переломе. Следует обратить внимание на кровотечение из десны при сгибании нижней челюсти. Следует осмотреть зубы. "Ступенька" на линии зубов - достоверный признак перелома. Необходимо оценить прикус. Обычно больной сам замечает изменение прикуса. Оценивают чувствительность в области нижней челюсти. Ее изменение или потеря указывают на перелом со смещением и возможную необходимость операции.
3. Переломы ветви нижней челюсти могут сочетаться с разрывами слухового канала и кровотечением из наружного слухового прохода, не связанным с переломом основания черепа.
Латеральные переломы костей лицевого черепа
Обследование: необходимо обратить внимание на расположение скулы и ограничение объема движений нижней челюсти. Потеря чувствительности в области крыла носа, верхней губы или скулы характерна для перелома со смещением, в таких случаях необходимо оперативное лечение. Необходимо выяснить, наличие диплопии. Иногда травма приводит к потере зрения. Обычно обнаруживают выступающую гематому сбоку от глаза (кровоподтек) и гематому вокруг глаза.
Перелом Лефора II: обнаруживают отек в области средней трети лица и под глазницей, кровоподтеки с обеих сторон, носовое кровотечение (очень часто). Больной иногда отмечает диплопию.
Перелом Лефора III: кроме перечисленных выше признаков, обнаруживают патологическую подвижность всей средней трети лица. Возможна потеря чувствительности в области скулы и верхней челюсти. Необходимо обратить внимание на возможное истечение ликвора. При травмах, возникающих в результате воздействия значительной силы, вся средняя треть лица вклинивается назад и возникают выраженные нарушения прикуса.
Лечение
Основные принципы лечения переломов нижней челюсти
1. Консервативное лечение (установка арочной планки, поддержка зубного ряда) показано при стабильности перелома, нормальном прикусе и сохранности чувствительности нижней губы.
2. В течение месяца рекомендуют питание мягкой пищей и исключение нагрузок на челюсть.
3. Следует повторно посетить врача через неделю. В это время перелом гораздо легче увидеть на рентгенограмме.
4. Нечувствительность нижней челюсти указывает на дислокацию и необходимость оперативного лечения. Если при переломе со смещением не удается сопоставить линии отломков иным способом, то необходимо операционное вмешательство: операция – репозиция и фиксация отломков челюстей ортопедическим методом.
5. Обычно перелом необходимо репонировать и зафиксировать на 4-5 недель.
6. Может быть применен остеосинтез минипластинкой, фиксаторами с памятью формы в комбинации со стабильной фиксацией. Фиксация методом проволочного остеосинтеза недостаточно стабильна, поэтому ее надо дополнять межчелюстным шинированием сроком на 4-5 недель.
При переломе венечного отростка необходимости в остеосинтезе обычно не возникает.
Осложнения:
- примерно 6% случаев переломов нижней челюсти осложнены более или менее выраженными нарушениями чувствительности нижней губы;
- в области поврежденного нерва возможны невралгические боли, трудно поддающиеся лечению;
- для восстановления чувствительности в области скуловой кости наиболее целесообразна операция сшивания подглазничного нерва (ее можно провести даже через 6 месяцев после травмы).
Методы восстановления нормального положения скуловой кости: вправление с помощью крючка Лимберга. Если скуловую кость в репонированном положении удержать не удается, для ее закрепления используют пластинки, проволоку или наружные фиксаторы (металл с памятью формы).
Перелом Лефора II. Перелом Лефора III
Кости средней трети лица фиксируют непосредственно к черепу или к нижней челюсти. Необходимо попытаться восстановить прикус. Часто приходится проводить остеосинтез с помощью минипластинки, фиксаторами с памятью формы, спицами, костным швом.
Осложнения:
- истечение ликвора из носа (обычно прекращается самопроизвольно через несколько дней);
- иногда верхняя челюсть остается смещенной назад, что приводит к уменьшению размеров лица и нарушению прикуса.
Переломы костей, образующих стенки глазницы
Оперативное лечение проводят в течение первой (самое позднее, второй) недели после травмы. Наиболее важна коррекция диплопии, однако важен и косметический эффект. Если зрение утрачено, оперативное вмешательство проводят с косметической целью, а также для восстановления чувствительности кожных покровов лица.
Методы: нижнюю стенку глазницы можно укрепить со стороны верхнечелюстной пазухи с помощью тампона или баллона. В настоящее время коррекцию производят прямым обследованием и приподниманием отломков кости. При необходимости нижнюю стенку глазницы укрепляют с помощью синтетических материалов, костных или хрящевых аутотрансплантатов. Восстановление чувствительности может продолжаться в течение 6 месяцев. Умеренная диплопия обычно постепенно проходит после операции (вероятно, вследствие включения компенсаторных механизмов одного или обоих глаз).
Осложнения: вследствие изменений объема глазницы может возникнуть энофтальм, также возможна диплопия. С профилактической целью необходимо назначить антибиотики.
Перечень основных медикаментов:
1. *Метронидазол таблетка 250 мг, раствор для инфузий 0,5 во флаконе 100 мл
2. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
3. *Цефуроксим порошок для приготовления инъекционного раствора во флаконе 750 мг
4. *Этанол раствор 70% (денатурированный)
5. *Дифенгидрамин раствор для инъекций 1% 1 мл
6. *Прокаинамид 0,25 г табл
7. *Фурацилин 1:5000 фл
8. *Эпинефрин раствор для инъекций в ампуле 0,18% 1 мл
Перечень дополнительных медикаментов: нет
Критерии перевода на следующий этап: фиксация отломков, восстановление прикуса.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
Читайте также:

