Можно ли с герпесом принимать радоновые ванны при
Обновлено: 25.04.2024
«Узловой зоб» - это не диагноз. Это медицинский термин, обозначающий, что у пациента есть узловое образование в зоне щитовидной железы. Целесообразность его лечения устанавливается по итогам обследования и анализов.
Узловой зоб имеют более 40 % населения Земли. Но лишь в 4-7 % его можно выявить методом пальпации. В большинстве случаев он обнаруживается только на УЗИ.
Если узлов обнаружено несколько, зоб будет называться многоузловым. В 95% образования являются доброкачественными, не нуждаются в какой-либо разновидности лечения и не угрожают здоровью и жизни человека.
Причины возникновения узлового зоба
Причины их возникновения точно определить невозможно. Но к факторам риска небезосновательно относят: недостаток йода, воздействие ионизирующей радиации (как вследствие внешнего облучения, так и употребления радиоактивного йода), нарушения иммунно-нейроэндокринного гомеостаза, отягощенную наследственность.
Клинические проявления узлового зоба
Зачастую узлы ЩЖ ни каким образом не проявляют себя в повседневной жизни и человек не догадывается о наличии у себя каких-либо отклонений.
При наличии крупных образований (такие диагностируются довольно редко), проявления могут быть вызваны давлением узла на окружающие ткани, что может ощущаться как чувство дискомфорта в зоне щитовидки, «кома» в горле, затруднение дыхания и глотания, осиплость голоса, а также выражаться косметическими дефектами.
Еще одна группа симптомов, которая может возникнуть у лиц с узловым зобом, связана с гипо- и гипертиреозом.
Способы диагностики узлового зоба
Как мы отметили ранее, первостепенным методом диагностики является УЗИ щитовидной железы. Оно позволяет визуализировать узлы, установить их количество, размеры, месторасположение, форму, и кровоснабжение, а также состояние шейных лимфоузлов и близлежащих органов.
В каких случаях обязательно нужно провести УЗИ:
- подозрение на наличие узлового зоба;
- высокий риск онкологии ЩЖ (облучение головы и шеи в анамнезе, рак щитовидки у ближайших родственников);
- наличие у пациента шейной лимфоаденопатии, которая может сигнализировать о злокачественной опухоли.
Вторым обязательным методом диагностики является гормональное исследование крови пациента. Оно позволяет оценить щитовидную функцию и установить необходимость дополнительной коррекции гормонального фона.
Кроме того, всем пациентам с подобными узловыми образованиями нужно исследовать уровень кальцитонина. Это гормон щитовидной железы, вырабатываемый С-клетками. Если его уровень повышен и имеет значение более 100 пк/мл, с большей долей вероятности можно предположить наличие медуллярного рака щитовидки. Однако, нормальные значения данного показателя не исключают другие формы злокачественных образований.
Сцинтиграфия показана в случае выявления повышенной функции щитовидки - тиреотоксикоза (явного или субклинического). Если узел «горячий» (накапливающий радиофармперпарат активнее окружающих тканей), то необходимости в цитологическом исследовании нет, так как подобные узлы практически никогда не оказываются раком.
Во всех остальных случаях, если узел в диаметре превышает 1 см, обязательна тонкоигольная аспирационная биопсия (далее - ТАБ). Она проводится с целью исключения злокачественных образований и позволяет оценить клеточный состав узла по классификации Bethesda (город в США). Это самое важное исследование, которое определяет дальнейшую тактику ведения пациента, а именно - необходимость и объем хирургического вмешательства. В редких случаях, если пациент относится к группе риска наличия агрессивных форм онкологии, то ТАБ может быть назначена и при образованиях с диаметром менее 1 см.
В результате анализа возможны следующие варианты цитологического заключения:
- Неудовлетворительный/недиагностический результат. Требует повторной ТАБ.
- Доброкачественные узлы (это могут быть коллоидный зоб, аутоиммунный тиреоидит, подострый тиреоидит, иные неопухолевые изменения тиреоидной ткани). При таком заключении показано динамическое наблюдение.
- Атипия или фолликулярное образование неопределенного значения. Самое редкое заключение. Риск онкологии при таких узлах 5-15%. В таком случае может быть назначено наблюдение, повторная ТАБ или оперативное лечение.
- Фолликулярная неоплазия – основание для хирургического лечения.
- Подозрение на раковую опухоль ЩЖ – основание для хирургического лечения.
- Рак ЩЖ – основание для хирургического лечения.
Лечение узлового зоба
Большинство узлов щитовидной железы, если они определены как доброкачественные, не требуют лечения. Но, не смотря на это, такие пациенты нуждаются в наблюдении эндокринолога.
Им необходим контроль УЗИ и ТТГ 1 раз в год. При изменении УЗ-структуры доброкачественных узлов в процессе динамического наблюдения, а также при появлении увеличенных или измененных шейных лимфоузлов потребуется повторная биопсия образования.
Терапия левотироксином необходима лишь при выявлении у пациента гипотиреоза. В случае эутиреоза назначение супрессивных доз левотироксина с целью уменьшения узлов не обосновано. При обнаружении тиреотоксикоза возможно назначение тиреостатиков.
Оперативное лечение доброкачественных образований показано лишь в трех случаях:
- сдавление узлом органов шеи;
- выявленной функциональной автономии узла (по данным сцинтиграфии);
- наличие у больного косметического дефекта (относительное показание, операция выполняется по желанию обратившегося к врачу).
После осуществления хирургического лечения вышеуказанных узлов показана гормонозаместительная терапия левотироксином.
При обнаружении злокачественных образований по данным ТАБ, необходима консультация хирурга-эндокринолога или онколога. У таких больных радикальная тиреоидэктомия должна быть выполнена в ближайшее время. После осуществления оперативного лечения назначают супрессивные дозы левотироксина. Только такая терапия поможет снизить риск рецидива и сделать прогноз более благоприятным. Также требуется динамическое наблюдение пациента, контроль тиреоглобулина (ТГ) через 3 месяца, с последующим определением данного показателя каждые полгода-год.
Помните: для правильной постановки диагноза, своевременного назначения лечения и предотвращения или минимизации осложнений, необходимо своевременно обращаться к эндокринологу.
Радоновые ванны— одно из направлений бальнеологического лечения. Ее оздоровительный эффект достигается за счет воздействия минеральной воды, обогащенной инертным газом, на организм человека, погруженного в радоновую ванну. Об эффективности такой процедуры было известно еще в 19 веке, не потеряла своей популярности она и в наши дни.
Основные показания к применению радонотерапии — суставные патологии и проблемы, связанные со здоровьем позвоночника. Назначение такого лечения требует тщательного анализа показаний и противопоказаний, а также индивидуальных особенностей организма.
Содержание статьи:
- Несколько слов о радоне и его действии
- История и популяризация
- Эффекты во время процедуры
- Лечебные эффекты
- Показания для радоновых ванн
- Противопоказания радоновых ванн
- Методика лечения радоновыми ваннами
- Памятка для пациента
- Побочные эффекты
![]()
Несколько слов о радоне и его действии
Этот инертный газ без цвета и запаха — 86-й элемент таблицы Менделеева. За свою короткую жизнь в процессе полураспада он излучает радиоактивные α-частицы. Их проникающая способность оказывает на организм мощное терапевтическое воздействие.
Натуральные минеральные источники воды, обогащенной радоном, обладают наибольшим оздоровительным эффектом. Поэтому так популярны санатории, предлагающие радоновые ванны на ее основе и расположенные в непосредственной близости от природного резервуара радоновой воды.
Источников чистого радона насчитывается не более 300, большинство из которых сконцентрировано на территории следующих стран, регионов и городов:
- Россия — Алтай, Крым, Приморье, Пятигорск, Молоковка (всего около 30);
- Германия — Бад-Наухайм, Бад-Брамбах;
- Украина — Хмельник;
- Грузия — Цхалтубо.
Количество радона в природных источниках не одинаково, в зависимости от концентрации этого газа они делятся на:
- Слаборадоновые (1-10 наноКюри на литр);
- Сильнорадоновые (120-200 наноКюри на литр).
При невозможности получать радоновые ванны из природных источников их организуют искусственным путем. Для таких ванн используют водно-солевой раствор радона, приготовленный в специальном сосуде — барботере. Поскольку этот раствор имеет высокую концентрацию — его радиоактивность повышена, поэтому барботер заключен в свинцовый контейнер, а приготовление ванны производится в строгом соответствии с санитарными нормативами и правилами техники безопасности.
Выделяющиеся во время процесса полураспада радона α-частицы оседают на коже, образуя активный налет. Благодаря α-излучению молекулы белка и воды, содержащиеся в толще кожи, ионизируются, образуя метаболиты кислорода и гидропероксидов.
Вследствие этого процесса радиолиза белка образуются аутоантигены и сенсибилизируются Т-лимфоциты-хелперы. Их объединение приводит к выделению цитокинов и ускорению образования иммуноглобулинов, нейтральных протеаз и биоактивных веществ. Подобная стимуляция иммунных процессов в коже запускает антиокислительные процессы, нормализует окислительно-восстановительные реакции на уровне клеток. Если на коже имеются рубцы, воздействие радона приводит к ускорению синтеза гликозоаминогликанов, образованию и упорядочиванию структуры грануляционной ткани.
История и популяризация

Открытие лечебного эффекта радоновых вод благодаря α-излучению еще в начале прошлого века объясняли таинственным процессом эманации (истечения, распространения). Радонотерапия за свою историю перенесла несколько периодов интереса и забвения этой методики. Триумф, испытываемый первооткрывателями этого метода, после серии радиационных техногенных катастроф сменился периодом забвения и чрезмерных опасений.
В американской прессе появились публикации о том, что лечение радоном — это не что иное, как абсолютная глупость. Современный взвешенный подход к радонотерапии классифицирует методику в качестве вспомогательного метода физиотерапии, назначение которого — прерогатива врача. Не все специалисты адекватно оценивают показания и противопоказания к лечению радоном, настолько индивидуальна реакция на него человеческого организма.
История российской терапии радоном ведет отсчет с 1867 года. Именно тогда были открыты Белокурихинские радоновые горячие источники. В начале 20 века (1907-1908 гг.) ученые технологического университета г. Томска провели исследование газа и воды этого первого российского курорта и отнесли их к слаборадоновым водам.
Эффекты во время процедуры
Во время этой процедуры происходит переход части радона (от 0,3 до 6,4%), содержащегося в воде, в организм человека через кожу и органы дыхания. Основная часть α-частиц оседает в клетках кожи, около 3% — в клеточном слое бронхов.
Сила взаимодействия медиаторов, биологически активных веществ, α- и β-адренорецепторов тканей кожи увеличивается благодаря воздействию радона, их ограниченный кровоток претерпевает двухфазные изменения.
В первой фазе сосуды наружного дермального сплетения испытывают спазм в течение непродолжительного времени (1-3 мин). Во второй фазе происходит продолжительное расширение артериол и замедление венулярного оттока. Кожа становится гиперемированной, объем циркулирующей крови увеличивается. Стимуляция радоном приводит к тому, что значительно уменьшается проводимость нервных волокон, не покрытых миелином. Это приводит к купированию болевого синдрома. Вегетативная нервная система испытывает повышение тонуса парасимпатического отдела и уменьшение тонуса ее симпатического отдела.
Воздействие радона приводит к следующим изменениям в сердечно-сосудистой и дыхательной системе:
- Увеличивается ударный и минутный объем сердца;
- Укорачивается систола и увеличивается диастола;
- ЧСС не изменяется;
- Дыхание становится глубоким и размеренным.
Эти процессы происходят благодаря изменениям в белках клеточных мембран этих органов, модуляции связей в направлении лиганд-рецептор.
Процессы, происходящие в железах, продуцирующих гормоны, под воздействием радонотерапии:
- Корковое вещество надпочечников активизируется;
- Стимулируется синтез кортикостероидов;
- Увеличивается продуцирование инсулина;
- Активизируются процессы жирового обмена и гликолиза: снижается вес, уменьшается концентрация в крови свободных жиров и p -липопротеидов;
- Замедляются функции яичников и продуцирование гормонов щитовидной железы.
Радонотерапия приводит к ускорению метаболизма в органах и тканях систем человеческого организма.
Лечебные эффекты
Ванны с применением радона оказывают благотворное воздействие на организм пациентов, вызывая следующие последствия:
- Болеутоляющий эффект;
- Купирование воспалений;
- Стимуляция иммунитета;
- Регенерация и репарация органов и тканей;
- Активизация метаболизма;
- сосудорасширяющий эффект;
- эпителизация кожного покрова и слизистых оболочек.
Ускоряются все обменные процессы на клеточном уровне, восстанавливаются поврежденные органы и ткани, эффективно лечатся воспалительные процессы.
Показания для радоновых ванн
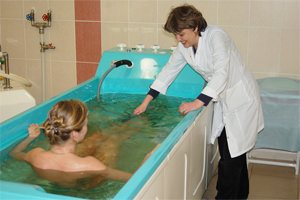
- Эндокринные патологии: сахарный диабет, ожирение (1-2 ст.), повышенная функция щитовидной железы (гипертиреоз 1-3 ст.), нарушения обменных процессов (подагра);
- Заболевания женской половой сферы: патологии яичников, матки, придатков, хроническое бесплодие, проявления климакса, новообразования (фибромиома, эндометриоз);
- Заболевания мужской половой сферы: простатит, гормональный дисбаланс;
- Заболевания ЖКТ: воспалительные заболевания кишечника, печени, поджелудочной железы, желчного пузыря, желудка, хронический язвенный процесс;
- Сердечно-сосудистые патологии: реабилитация после инфаркта (первый месяц), варикоз, кардиосклероз, атеросклероз(начальная стадия), миокардиодистрофия, пороки митрального клапана, гипертония (1, 2 стадия), стенокардия напряжения (1-3 ФК);
- Заболевания ЦНС и периферической нервной системы (радикулит, неврит, плексит, невралгия), реабилитация после травм спинного мозга и черепно-мозговых травм, неврозов, неврастении;
- Патологии опорно-двигательного аппарата: полиартрит, остит, артрит, остеомиелит, спондилит, ограничение подвижности и дегенерация суставов, последствия переломов костей;
- Дерматологические проблемы: себорея, нейродермит, лишай, экзема, дерматит, псориаз, лечение келоидных рубцов, незаживающих ран, трофических язв, пролежней;
- Патологии органов дыхания: ХОБЛ, синусит, ринит, воспалительные процессы, бронхиальная астма.
Противопоказания радоновых ванн
Существуют категории пациентов, которым категорически противопоказаны радоновые ванны. Прежде всего, это люди, которые по роду деятельности пребывают в зоне повышенной радиации. Дополнительные противопоказания:
- Беременность и лактация;
- Детский возраст;
- Болезни в стадии обострения;
- Повышенная температура тела;
- Активные воспалительные процессы;
- Туберкулезное поражение органов и тканей;
- Опухоли любой этиологии;
- Лучевая болезнь;
- Рак крови;
- ВСД (дистония);
- Эпилепсия;
- Наличие гнойников на коже;
- Индивидуальная непереносимость радона (одышка, головокружение, повышенное потоотделение);
- Мерцательная аритмия;
- Стенокардия напряжения (4 ФК);
- Невроз в тяжелой форме;
- Экстрасистолия;
- Ишемия;
- Гипертиреоз.
Все эти состояния могут усугубиться при лечении радоновыми ваннами, перейти в острую стадию, или негативно повлиять на самочувствие.
Методика лечения радоновыми ваннами
Лечение радоном абсолютно безопасно в плане радиационного облучения. При объемной активности радоновых ванн 1,5 кБк на кубический дециметр создается короткое облучение с дозой в 15 раз меньше предельно допустимой концентрации.

Приготовление радоновой ванны : в пресную воду с температурой 34-36 ? C и объемом 200 л добавляется 0,1 л водно-солевого концентрата радона. Вся процедура происходит в точном соответствии с инструкцией.
Поведение процедуры : пациент принимает ванну в течение 12-15 минут, погружаясь в воду до уровня сосков. Пациенты с патологиями ССС могут опуститься в радоновый раствор только до уровня пупка. Прием ванны заканчивается аккуратным обсушиванием кожи полотенцем, растираться при этом не рекомендуется.
Длительность курса составляет от 12 до 15 ванн. Его можно повторить не ранее, чем через полгода-год. Эффект от радоновых ванн ощущается пациентами на протяжении 6 месяцев.
Эффект от радонотерапии усиливается, если сочетать ее с углекислыми и хлоридно-натриевыми ваннами.
Дополнительные процедуры с применением радона:
Помимо этого, проводятся радоновые аппликации и ингаляции, полоскание ротовой полости.
Памятка для пациента
Основные положения, общие для всех пациентов радоновых лечебниц, можно сформулировать в памятке:
- Обследование врача перед прохождением лечения строго обязательно;
- Прием ванны нужно проводит с опорожненным кишечником и мочевым пузырем;
- Оптимальное время приема процедуры — полчаса-час после еды, радонотерапия не проводится натощак и сразу же после еды;
- Положение пациента во время процедуры — спокойное, расслабленное, без лишних движений;
- Состояние после стресса или значительных физических нагрузок — противопоказание к приему ванны;
- Воздействие алкоголя и никотина неприемлемо во время лечения радоном;
- После радоновой ванны обязателен отдых от 30 минут до часа.
Соблюдение этих правил повысит эффективность лечения.
Побочные эффекты
Процедура радонотерапии, назначенная врачом после тщательного обследования, не должна вызывать побочных эффектов, она хорошо переносится.
Тем не менее, возможны следующие проявления:
- Повышение АД;
- Учащенное дыхание, появление одышки
- Головокружение;
- Появление головных болей различной локализации.
Если эти симптомы становятся интенсивнее, следует прекратить лечение и обратиться за консультацией к специалисту.
Не секрет, что радон – это радиоактивный элемент, который может нанести серьезный ущерб состоянию организма, применяясь в повышенных дозах. Вместе с тем, он же обеспечивает выраженный лечебный эффект, если используется в смеси с водой и в умеренном количестве.
Впервые он был открыт в начале ХХ века, и уже тогда привлек к себе внимание множества ученых в разных отраслях. К 1920 году было доказано, что радон помогает при лечении самых разнообразных заболеваний. Польза этого элемента изучалась постоянно, собственно, как и вред. Лечение радоном набрало популярность ближе к середине ХХ века.
Радонотерапия - традиционный медицинский метод водолечения, в основе которого лежит проникновение радона в организм через кожу и лёгкие.
Радонотерапия представлена в основном в виде ванн, ингаляционных методов, орошений и аппликаторов. В последние годы стали применяться естественные радоновые воды для питьевого лечения. Однако, здесь особенно важно соблюдение и контроль концентрации газа.
Показана питьевая практика при болезнях почек и мочевыводящих путей, желудочно-кишечных заболеваниях. Под воздействием малого радонового излучения у больного, принимающего ванны, и принимавшего воду внутрь, происходит повышение уровня окислительно-восстановительных реакций во всем организме, что и способствует выздоровлению.
Проникая в кровь, при использовании ванн, радон оказывает противоболевое, противовоспалительное, генерирующее действие, локализуя очаги воспаления. При этом процент проникновения газа в кровь составляет около 1 % радона, растворённого в ванне, причём большая часть его выводится в течение 2-3 часов наружу. В малых дозах радон улучшает работу отдельных органов и всего организма в целом.
Особенно хорошо помогают радоновые ванны при таких заболеваниях как:
- при ряде гинекологических заболеваниях, как эндометриоз, фиброматоз, поликистоз яичников, фибромиомы, спаечные процессы в матке; при дисфункции яичников, вызывающее сбой гормональной системы, при бесплодии;
- благотворно действует на опорно-двигательную систему при всевозможных формах артритов и артрозов суставов;
- излечивает болезни позвоночника и невралгию, насыщенная органы инертным газом, снимает воспаление в позвонках, устраняет болевые ощущения, восстанавливая баланс воды и солей в организме, очищает организм, выводя вредные токсины;
- оказывают положительный эффект на дыхательную систему, особенно при лечение астмы;
- седативно воздействуя на нервную систему, расслабляют её, снимают стресс, улучшают сон, снимают боль, сужают капилляры кожных покровов, что приводит к расширению капилляров внутренних органов;
- кожные заболевания;
- ДЦП.
Радон хорошо растворяется в воде, насыщая её своими ионами. Слабая стимуляция органов человека вызывает оздоравливающее, омолаживающее воздействие на организм. Эффект от принятых процедур, как правило проявляется не сразу, а спустя 2-3 недели до 1 месяца.
Важно соблюдение допустимой полезной концентрации радона в воде, при её повышении воздействие радона на организм может вызвать ингибирующее, подавляющее и негативное воздействие.
Принимать внутрь воду с содержанием радона неизвестной концентрации недопустимо!
Имеются противопоказания применения радоновых ванн для людей, страдающих следующими заболеваниями:
- при обострении всех форм заболеваний категорически запрещены радоновые ванны;
- онкологией и всех формах доброкачественных новообразований, так как радон может стимулировать процесс их роста;
- различного рода аллергическими заболеваниями, и индивидуальной непереносимостью радоновых вод.
- кожными в состоянии ремиссии,
- стенокардией; (при других формах болезни сердца, как миокардиодистрофия, пороки, кардиосклероз полезны)
- некоторыми формами нервных заболеваний и особенно при эпилепсии;
- беременным женщинам и в период лактации следует соблюдать крайнюю осторожность;
- мастопатией;
- тяжёлыми формами гипертонии;
- варикозным расширением вен;
- туберкулёзом.
В любом случае, чтобы решиться на приём как радоновых ванн, так и приём воды внутрь, необходимо проконсультироваться у специалиста
Все лечебные свойства, описанные здесь, относятся к радоновым водам и не имеет ничего общего с радоном, содержащемся в воздухе. Чаще всего такой газ или его пары поступают из почвы или некачественных строительных материалов (песок, бетон, гравий, керамзит) здания и, если концентрация радона превышает допустимую - это чревато вредным воздействием на здоровье людей.

Генитальный герпес — это инфекция, характеризующаяся пузырьковыми высыпаниями на половых органах, напоминающими «простуду», выступающую на слизистой губ. Но эта инфекция протекает гораздо опаснее и неприятнее, ее даже часто сравнивают с сифилисом.
Прием гинеколога, уролога, дерматолога — 1000 руб. Консультация врача по результатам УЗИ, анализов — всего 500 руб. (по желанию пациента)
Как можно заразиться герпесом
Заболевание вызывается вирусом простого герпеса (HSV, Herpes simplex virus). Из восьми типов этого возбудителя генитальные поражения следствие двух инфекционных агентов. ВПГ-2 причина 80% случаев болезни, а ВПГ-1 — 20%. Встречаются и сочетанные инфекции, в возникновении которых виновны оба вирусных типа.

Существует неправильное мнение, что герпес на губах и половых органах – абсолютно разные болезни. На самом деле оба типа возбудителей при бытовом заражении и оральных ласках часто «меняются местами». И обе инфекции одинаково опасны.
Оба типа вируса передаются:
- При всех типах половых контактов — вагинальных, оральных, анальных во время которых вирус проникает в организм через микроповреждения слизистой. Заразиться можно и от партнера, не имеющего высыпаний на половых органах и других проявлений болезни. Такое состояние возможно при крепком иммунитете, когда вирус затаился и ждет своего часа. Человек становится носителем герпесной инфекции, но сам не испытывает проблем со здоровьем.
- Через общие предметы – мочалки, губки, постельное белье полотенца. Человек, болеющий простудой на губах, вызываемой вирусом 1 типа, может стать источником заражения генитальным герпесом.
- При аутоинокуляции (самозаражении), когда больной переносит возбудителя с лица на половые органы.
- Ребёнок заражается от больной матери при проникновении вируса из влагалища в матку или трансплацентарно – через плаценту. Во время родов инфицирование возникает во время прохождения новорожденного через родовые пути.
Статистика скрытых и явных форм герпеса
Побороть возбудителя самостоятельно организм не может. Вирус оседает в корешках спинного мозга, и инфицированный человек продолжает жить с болезнью всю жизнь.
Возбудитель может много лет находиться в организме, не давая симптоматики. Поэтому невозможно узнать, не проводя анализов на герпес , заражен ли человек вирусом. По данным ВОЗ герпесом 1 типа, вызывающим сыпь на губах и половых органах, заражено 67% жителей Земли, а 2 тип поразил 11% людей. Только у 20% болезнь протекает в классической форме, не вызывающей сомнений. У остальных течение заболевания скрытое или бессимптомное.
Первичный герпес
Существует три периода болезни:
- Продромальный (период предвестников), во время которого повышается температура, воспаляются паховые лимфоузлы появляется слабость, разбитость, головная боль. Человек испытывает состояние, схожее с проявлениями гриппа и простуды. Если в этот период принять противовирусный препарат, болезнь может и не развиться. При игнорировании симптомов и не начатом вовремя лечении, наступает второй период заболевания.
- Высыпаний , возникающий через три-четыре дня после начала гриппоподобного состояния. К общим симптомам присоединяются ощущение боли, жара, отечности, зуда в области половых органов, области заднего прохода, ягодиц, лобка и промежности. Вскоре на воспаленных коже и слизистой появляются многочисленные пузырьки, наполненные прозрачной жидкостью и напоминающие «простуду» на губах. Высыпания вызывают боль и зуд, усиливающиеся ночью и приводящие к бессоннице.
- Изъязвления. Через некоторое время пузырьки лопаются и на них месте образуются язвочки (эрозии), окруженные очагом воспаления. Попадание на эрозированную поверхность кала и мочи усиливает боль и затрудняет тканевую регенерацию.
- Заживления, во время которой язвочки постепенно заживают. При плохом туалете половых органов, слабости иммунной системы и попадании инфекции процесс заживления затягивается.
После исчезновения язвочек заболевание переходит в стадию ремиссии. В этот период, несмотря на наличие вируса в организме, высыпания на половых органах отсутствуют.
Рецидивирующий герпес
У 50%-70% людей болезнь переходит в хроническую форму. Этому способствует:
- несвоевременное или неправильное лечение;
- снижение иммунитета, в том числе, вызванного приёмом лекарств, угнетающих иммунную систему;
- наличие других ЗППП ;
- строгие диеты, авитаминозы;
- состояние хронического стресса.
Почему же у больных развиваются рецидивы, во время которых болезнь поражает одни и те же участки тела? Причин для этого несколько:
- Проникнув в организм, вирус поселяется в тканях половых органов. Размножаясь, он поражает клетки все глубже, пока не доходит до нервных клеток — нейронов, соединенных между собой отростками – аксонами. По ним, как по мостикам, возбудитель доходит до клеток спинного мозга, в которые внедряет свою ДНК.
- Зараженная клетка мозга становится «инкубатором» для вирусов, которые по мостикам-аксонам периодически возвращаются на слизистую или кожу, вызывая новые высыпания. Схематически процесс похож на миграцию птиц, постоянно возвращающихся к «родным местам».
- Иммунная система не может убить вирусы, спрятавшиеся в спинном мозге, но расправляется с теми, которые покинули « убежище». Поэтому при высоком иммунитете рецидивы возникают редко или не появляются вовсе. Но стоит организму «потерять бдительность» — ослабеть, заболеть, простудится, подвергнуться стрессу, как возбудители начинают преодолевать иммунную защиту. В результате они достигают цели — кожи и слизистой половых органов. Здесь начинается усиленное размножение вирусных частиц внутри «захваченных» клеток. Клеточные структуры, погибая, выпускают из себя мириады вирусов, вызывающих воспаление, покраснение, отек и появление пузырьков. Герпес дает очередное обострение.
- Постепенно иммунная система дает отпор вирусу, и в течение 10 дней язвочки на месте сыпи подсыхают и заживают. Все приходит в норму, чтобы при малейшем ослаблении иммунитета начаться заново.
Из механизма возникновения обострений становится понятным, почему герпетические высыпания появляются на одних и тех же местах. Просто клетки вируса возвращаются обратно только через ту нервную клетку, из которой они проникли вглубь организма.
Виды рецидивирующего герпеса
В зависимости от количества обострений различают несколько типов болезни:
- легкую, возникающую до 3 раз/год;
- средней тяжести, при которой обострения проявляются 4-6 раз/год;
- тяжёлую, сопровождающимися частыми обострениями, интервалы между которыми не превышают месяца;
- аритмичную, при которой после периода мнимого благополучия, продолжающегося от месяца до пяти, возникают высыпания. Для этой формы герпеса характерна закономерность — чем длительнее ремиссия, тем тяжелее проявляется заболевание;
- менструальную, проявляющуюся высыпаниями в период критических дней. Этот тип болезни тяжело протекает и сложно лечится;
- стихающую, при которой проявления болезни постоянно становятся слабее, а межрецидивные периоды – длиннее. Стихание проявлений болезни свидетельствует о положительной динамике лечения и восстановлении иммунной защиты, подавляющей вирус.
Атипичные формы герпеса
Иногда генитальный герпес протекает стерто. На такие формы болезни приходится 65% случаев болезни:
- У женщин атипичный герпес напоминает воспаление влагалища или вульвы. Возникают боль, зуд и отек половых органов, обильные бели и боли при половом акте. Наружные проявления ограничиваются участками покраснения или мелкоточечными высыпаниями.
- У мужчин атипичная форма болезни похожа на воспаление головки и крайней плоти (баланит или баланопостит). На слизистой члена выступает красноватая сыпь, сопровождающаяся болью и жжением, по виду не похожая на герпетическую. Возникает воспаление предстательной железы, вызывающее боль, отдающую в анальную область. Поражение уретры приводит к рези и жжению при мочеиспускании, появлению следов крови в урине.
Существует скрытая форма болезни, при которой клинические проявления отсутствуют, но, несмотря на это, человек остается источником инфекции. Но мнимое благополучие длится не вечно. При переохлаждении, упадке сил, снижении иммунной защиты, беременности, стрессе, тяжелых сопутствующих болезнях и других неприятных условиях, вирус начинает усиленно размножаться и человек заболевает.
Заболевание активизируется при сопутствующих половых инфекциях, особенно при уреаплазмозе . Из-за способности бурно «расцветать» на фоне ослабленного иммунитета, герпес встречается у 90% больных ВИЧ. Поэтому при появлении герпетических высыпаний нужно обследоваться и на другие ЗППП .
Особенности протекания генитального герпеса при беременности
Количество положительных (серопозитивных) реакций на вирусы герпеса 1 и 2 у беременных составляет 50-70%. Из-за повышенной нагрузки на организм и снижения иммунной защиты герпес в этот период часто дает рецидивы. Но только у 30% женщин наблюдается классическое развитие болезни. В основном симптомы герпеса во время беременности ограничиваются появлением участков покраснения и трещинок, которые женщины принимают за раздражение.
Проявление герпетической инфекции, вызванное рецидивированием, не опасно для ребенка. Организм женщины уже сформировал иммунитет к инфекции, образовав антитела — вещества, защищающие ее от вируса. Часть антител перейдет от мамы к малышу, защитив его от заражения.
Опасен только рецидив, наступивший непосредственно перед родами. Для предотвращения заражения малыша и разрывов воспаленных тканей, женщинам с герпетической сыпью на половых органах показано родоразрешение с помощью кесарева сечения.
Намного хуже, когда заражение первично. Герпес относится к группе инфекций, заражение которыми впервые за время беременности приводит к рождению детей, страдающими задержкой развития и врожденными пороками .
Анализы на герпес для беременных: расшифровка и прогноз патологий у плода
Чтобы выявить степень риска для малыша, у женщины берется анализ крови на антитела IgM и IgG, по концентрации которых определяют, когда наступило заражение. Анализ проводится методом ИФА (иммунофлюоресцентным), реагирующим на антитела IgM и IgG к вирусу. По наличию или отсутствию антител можно узнать, инфицирована ли женщина и когда произошло заражение:
Плохо, если четырехкратное увеличение IgG сочетается с обнаружением IgM. Значит, антитела формируются именно сейчас, т.е. женщина больна.
Инфицирование вирусом герпеса определяется лабораторным путем. Лучше пройти такое обследование дважды – перед беременностью и во время нее.

Генитальный герпес — одно из самых распространенных венерических заболеваний, вызванное вирусом простого герпеса (ВПГ). Симптомы генитального герпеса — легкая боль и волдыри на половых органах и поверхностях, расположенных в их области. Симптомы заболевания можно увидеть на половых губах, головке полового члена, вокруг промежности.
Как лечат генитальный герпес?
Вирус генитального герпеса – как долго длится болезнь?
Генитальный герпес у мужчин и женщин — одно из наиболее часто диагностируемых венерических заболеваний, вызываемое вирусом простого герпеса типа ВПГ-1 или ВПГ-2. У многих людей заболевание протекает совершенно бессимптомно. И это не мешает вирусу передаваться во время полового акта.
Возможные симптомы генитального герпеса врачам хорошо известны. Появляется легкая боль, изменения на коже напоминают волдыри. Они видны в области половых органов, в промежности.
Первая волна симптомов может длиться 2-3 недели, иногда меньше. В некоторых случаях симптомы герпеса могут повторяться, но они обычно менее надоедливы, чем в первый раз.
Противовирусные препараты облегчают ощущаемый дискомфорт. Пациентам с хроническими симптомами приходится принимать лекарства каждый день.
Генитальный герпес – что это такое?
Генитальный герпес – это вирусная инфекция, поражающая половой член у мужчин (герпес полового члена) и вульву и влагалище у женщин (вагинальный герпес, герпес на половых губах), а также область вокруг половых органов. Иногда герпес может возникать и на ягодицах и анусе.
Это заболевание вызывается вирусом простого герпеса. Существует два вида вируса простого герпеса: вирус простого герпеса типа 1 и вирус простого герпеса типа 2.
- Вирус простого герпеса 1 типа обычно отвечает за появление герпеса на губах. Его провоцирует половина случаев генитального герпеса.
- Вирус простого герпеса 2 типа отвечает практически только за развитие генитального герпеса. Иногда инфекция может давать герпес на губах.
Генитальный герпес – как можно заразиться?
Генитальный герпес передается в основном при контакте с человеком, который уже является носителем вируса. Слизистая, выстилающая рот, гениталии и анус, очень восприимчива к инфекции. То есть вирус чаще всего переходит от одного человека к другому во время полового акта (в том числе орального).
Вирус простого герпеса также может проникать в организм другого человека через раны или трещины в коже на других частях тела: пальцах, руках, коленях и т. д., При условии, что контакт касается инфицированного участка кожи. Повторное заражение собственным вирусом случайным прикосновением маловероятно.
Передача герпеса изо рта к половым органам во время орального полового акта может произойти, когда у одного из партнеров появляются симптомы герпеса на губах.
Генитальный герпес – симптомы
Первую инфекцию вирусом простого герпеса часто называют первичной инфекцией. Такая инфекция может (но не обязательно) спровоцировать появление симптомов.
После первичного заражения вирус не выводится из организма, а живет в нем в неактивной форме. У некоторых больных вирус изредка просыпается и перемещается на поверхность кожи. Это, в свою очередь, провоцирует рецидив симптомов генитального герпеса, если первичная инфекция касалась половых органов, или рецидив герпеса губ, если первичная инфекция развилась в области рта.
Большинство людей после заражения половым вирусом герпеса не имеют никаких симптомов, 8 из 10 человек с генитальным герпесом даже не знают, что они больны. Иногда могут появляться только очень легкие симптомы, которые трудно связать с генитальным герпесом.
Такими симптомами могут быть легкое жжение или быстро исчезающее легкое покраснение. У таких людей вирус спит и никогда не вызывает волнового рецидива симптомов. Тем не менее даже люди, у которых болезнь развивается бессимптомно, представляют угрозу для половых партнеров. На самом деле, именно так происходит большинство случаев заражения генитальным герпесом.
Генитальный герпес – первые симптомы
В самом начале симптомы генитальной герпесной инфекции принимают форму слегка повышенной температуры тела, общей боли и недомогания. Вокруг гениталий или ануса появляются небольшие группы болезненных волдырей. Герптетические изменения могут быть видны на половых губах, на клиторе, возле входа во влагалище, на бедрах, вокруг ануса.
Волдыри растут еще 1-2 недели, после чего лопаются и превращаются в неглубокие и болезненные язвы. Могут увеличиваться и прощупываться в виде комков в верхней части ног лимфатические узлы в паху. Часто мочеиспускание связано с болью, особенно в случае женщин, у которых появляются выделения из влагалища.
У женщин также обнаруживаются волдыри и язвы на шейке матки. Волдыри и язвы обычно развиваются в течение 10–20 дней, а затем постепенно исчезают, не оставляя шрамов. Иногда симптомы возникают всего за несколько дней.
Первые симптомы генитального герпеса появляются спустя месяцы или даже годы с момента заражения. Поэтому первая волна симптомов может возникнуть, когда человек имеет половой акт только с одним постоянным партнером. Существует вероятность того, что заражение произошло месяцами или годами ранее в результате полового контакта с предыдущим партнером или партнером, не знающим, что он носитель вируса.
Не совсем понятно, почему у некоторых людей есть симптомы инфекции, а у других нет, а также почему первая волна симптомов возникает через месяцы или годы после фактического заражения. Это может быть связано с реакцией иммунной системы на вирус.
Половой герпес – рецидивы
Некоторые люди испытывают рецидивы симптомов генитального герпеса. Ученые не могут объяснить, почему неактивный вирус время от времени просыпается. Рецидивы часто мягче и длятся короче, чем первая волна. В случае рецидивов симптомы обычно возникают в течение 7-10 дней.
Большинство людей не жалуются ни на повышенную температуру тела, ни на недомогание. Легкое покалывание или зуд половых органов в течение 12–24 часов может свидетельствовать о рецидиве симптомов заболевания. Интервалы между отдельными рецидивами различны.
Со временем рецидивы полового герпеса появляются реже. Частота рецидивов у людей, уже имеющих с ними дело, может варьироваться. У некоторых людей они возникают 6 и более раз в год, в то время как у других встречаются гораздо реже.
Как правило, в первые 2 года после первой волны симптомов рецидивы возникают от 4 до 5 раз. У некоторых людей рецидивы не появляются вовсе. Иногда удается выявить факторы, вызывающие повторение симптомов. Это могут быть: загар, физические заболевания, чрезмерное употребление алкоголя, стресс.
Какие анализы нужно сдать на генитальный герпес?
Как правило, никаких дополнительных исследований не требуется. Картина поражений, их расположение и другие симптомы достаточно характерны, чтобы поставить диагноз генитального герпеса. В случае сомнений и при инвазивных инфекциях гинеколог назначает:
- Анализ на культуру . Выделение вируса из клеточной культуры требует взятия мазка из очагов поражения, но отсутствие вируса в культуре (отрицательный результат) не исключает инфицирования;
- Метод ПЦР . Требует взятия мазков из очагов поражения. Метод более чувствителен, чем изоляция при обнаружении инфекции, но отрицательный результат также не исключает заражения.
- Серологические тесты . Позволяют обнаружить антитела к вирусу ВПГ (они появляются через несколько недель) и дифференцировать тип вируса, вызвавшего инфекцию. При обнаружении антитела к ВПГ-2 обнаруживается генитальный герпес, и, таким образом, повышается риск рецидива в этом месте. Антитела к ВПГ-1 указывают на заражение «герпесом губ», и таким образом риск рецидива поражений в области половых органов ниже.
Лечение генитального герпеса мазью — насколько оно эффективно?
Для лечения и снятия симптомов генитального герпеса используется ряд препаратов.
Облегчению боли могут помочь безрецептурные обезболивающие — парацетамол и ибупрофен. При боли при мочеиспускании, рекомендуется принять теплую ванну.
Обезболивающая мазь от генитального герпеса с ледокаином снимает зуд или боль. Можно смазывать кожу мазью за 5 минут до мочеиспускания, чтобы облегчить боль. У некоторых больных может быть аллергия на обезболивающую мазь, и применение такого препарата может усилить симптомы. Вместо анестезирующей мази перед мочеиспусканием можно втирать в кожу вазелин.
Препараты от генитального герпеса
Противовирусные препараты, например ацикловир, не выводят вирус из организма. Их цель – ингибировать (подавить) процесс его размножения. Препараты такого типа наиболее эффективны во время первого эпизода появления симптомов. Они уменьшают симптомы и их продолжительность – при условии, что терапия начата в течение 5 дней с появления первых симптомов.
Обычно лечение генитального герпеса длится 5 дней, однако оно может быть продлено, если волдыри все ещё есть.
Противовирусные препараты от герпеса могут не потребоваться во время лечения рецидивов. Это связано с тем, что симптомы тогда намного мягче, чем в первый раз, и длятся всего несколько дней. Однако в ситуации, когда симптомы во время рецидивов очень раздражают, терапия противовирусными препаратами необходима.
Чтобы сократить продолжительность болезни и снять симптомы, следует как можно скорее начать прием препарата. Раннее лечение дает больше шансов на более быстрое заживление герпеса и более эффективное уменьшение симптомов инфекции.
При частых рецидивах возможен ежедневный прием противовирусного препарата. У людей, использующих эту форму лечения, рецидивы либо полностью ингибируются, либо их частота значительно снижается.
Генитальный герпес – лечение на дому
Может принести облегчение холодный компресс. Кубики льда, завернутые в полотенце, помещают на пораженные участки на 5-10 минут. Не наносите лед непосредственно на кожу.
Важно принимать много жидкости. Таким образом, моча станет более разбавленной, а ее прохождение будет более легким и менее болезненным.
Избегайте ароматизированного мыла, лосьонов для ванн и других подобных продуктов, раздражающих кожу.
Не используйте общее полотенце или губку – это минимизирует риск заражения.
Половое воздержание показано до исчезновения волдырей и язв и до последующего визита к врачу.
Генитальный герпес и половой акт
Если партнеры — носители одного и того же вируса, возможности повторного заражения нет.
Следует помнить, что заболевание необязательно должно сопровождаться какими-либо симптомами. Но вирус простого герпеса очень заразен при наличии волдырей. Половой акт в таком состоянии связан с высоким риском передачи вируса партнеру. Поэтому рекомендуется избегать половой жизни с момента появления первых симптомов до их полного исчезновения.
Использование презерватива не обеспечивает полной защиты от инфекции, так как он защищает только закрытый участок тела.
При отсутствии симптомов генитального герпеса вероятность передачи вируса партнеру ниже. Тем не менее иногда случается так, что вирус присутствует на поверхности кожи половых органов. Поэтому существует определенный риск заражения вирусом при половом акте даже при отсутствии каких-либо симптомов.
Использование презерватива во время каждого полового акта позволяет еще больше обезопасить себя от инфекции. Однако следует помнить, что презерватив не гарантирует полной защиты от передачи вируса партнеру или партнеру. Также снижается вероятность заражения вирусом людьми, принимающими противовирусные препараты в течение длительного времени.
Генитальный герпес при беременности
Чтобы предотвратить возникновение генитального герпеса у ребенка, женщины, с предыдущими симптомами симптомы, должны обратиться к своему врачу (иногда рекомендуются роды путем кесарева сечения).
Если у партнера беременной женщины в прошлом был генитальный герпес, они не должны иметь половой акт с третьего триместра беременности из-за риска передачи инфекции плоду. В течение многих лет велась работа над эффективной вакциной, к сожалению, все еще без результатов.
Читайте также:


