Можно ли при лишае принимать иммунал
Обновлено: 28.04.2024
Лишай у человека относится к группе заболеваний кожи с грибковой и реже вирусной этиологией. Встречаются случаи неинфекционного происхождения. Сопровождается некрозом тканей и появлением очаговых пятен, узелковых образований и воспалений.
Согласно медицинской статистике, на каждые 100 000 населения около 10-15 людей имеют диагноз «лишай». Заболевание доставляет существенный психологический и физический дискомфорт.
В зависимости от типа возбудителя различают лишай на теле человека семи видов. Каждый из них имеет свои особенности проявления, тяжести течения и локализации.
Информация о лишае: симптомы, виды, причины и проявление
Болезнь лишай может возникать неоднократно у взрослых и детей. В большинстве случаев она заразна. В зоне риска находятся люди со сниженным иммунитетом.
Проявляется лишай у человека в виде единичных или множественных очаговых поражений с достаточно четкими границами. Бляшки преимущественно круглой формы с чешуйчатой поверхностью, которые могут возникать на разных участках тела. Основные факторы развития недуга:
- переохлаждение и перенесенное вирусное заболевание;
- частые стрессовые состояния;
- игнорирование личной гигиены;
- влияние плохой экологии;
- неврологические нарушения;
- гормональные сбои в организме.
Проявление симптомов
К категории «лишай» относится группа дерматологических патологий с различной этиологией. Проявляться они могут по-разному, в зависимости от клинической формы. Лишай на теле может иметь такие симптомы:
- сыпь в виде красных или розовых пятен (могут быть отечными);
- сыпь желто-коричневого цвета;
- болезненные ощущения в области пятен;
- образование на пятнах пузырьков или чешуек;
- ощущение зуда и жжения;
- повышение температуры тела (не всегда);
- проплешины в волосистой части головы;
- общее плохое самочувствие.
Семь видов болезни
В медицинской классификации лишай на коже может иметь семь разновидностей. Во время осмотра у врача может быть диагностирован один из следующих типов лишая:
- опоясывающий с герпетической природой происхождения;
- стригущий (второе название «Трихофития»);
- розовый (болезнь Жибера);
- отрубевидный или разноцветный (незаразный);
- красный плоский (незаразный);
- белый (солнечный);
- чешуйчатый (псориаз).
Описание видов лишая
Все разновидности лишая требуют лечения. Изначально для выбора адекватной терапии требуется грамотная диагностика. Опоясывающий лишай на теле имеет вирусно-герпетическое происхождение. Локализация – межреберная область, по ходу расположения нервов. Возможно проявление и в других местах с основными нервными стволами. Чаще всего бывает с одной стороны тела в виде пузырьковой сыпи с образованием позже корочки. Инкубационный период лишая – в среднем 14 дней, но диапазон может быть от 11 до 21 дня. Если форма заболевания глазная, без своевременного лечения можно потерять зрение.
Лишай у ребенка чаще всего диагностируют стригущий. Трихофития и микроспория могут поражать кожу лица, головы, плеч, шеи. Природа возникновения – грибки Microsporum и Trichophyton. Лишай на голове у ребенка в большинстве случаев развивается именно стригущего типа. Пути заражения бывают: контактно-бытовой, при контакте с больным человеком или животными.
Лишай на голове проявляется в виде розовых пятен с постепенным отторжением волос в их зоне роста, из-за чего образуются проплешины. Со временем может начаться зуд, а до активного проявления протекает бессимптомно.
Розовый лишай (эритематозно-сквамозный дерматоз, питириаз или болезнь Жибера) имеет вирусную природу. Провоцирует развитие болезни герпетический вирус 6 или 7 типа. Возникает чаще всего в осенне-весенний период. Свойственно, что проявляется розовый лишай в паху, а также на руках и ногах. Бляшки до 20 мм в диаметре. В центре желтовато-коричневого или розового цвета. Когда материнское (самое большое) пятно пропадает, чувствуются симптомы простуды. Лишай на руке, как и в других местах, сопровождается зудом.
Отрубевидный вид болезни вызывается грибком Malassezia. Пик заболевания попадает на летнее время. Этот кожный лишай склонен к рецидивированию. Для него характерны пигментные пятна желтого, розового, коричневого цвета, которые со временем сливаются. Воспаление отсутствует, но характерное шелушение есть. Локализация – по всему телу, кроме конечностей и головы. Типичная картина – лишай на спине. Требует лечения, в противном случае может перейти в хроническую стадию течение заболевания.
Красный плоский вид возникает достаточно редко. Локализуется лишай во рту, на слизистых оболочках, предплечьях, голеностопных и лучезапястных суставах. Может разрушать ногтевые пластины. У женщин, если есть факт заболевания в ротовой полости, большая вероятность поражения и зоны наружных половых органов. Также проявляется лишай на груди. Зуд может распространяться на все тело. У мужчин лишай на члене концентрируется в зоне головки.
Белый (солнечный) тип болезни относится к наименее агрессивным. Течение болезни может длиться годами. Вызывается лишай дрожжевыми грибами. Часто поражает людей в возрасте до 30 лет. Проявляет лишай симптомы в области головы, груди. К солнцу не имеет отношения, но на загорелой коже хорошо заметен. Лишай на руке также может проявляться. Псориаз или чешуйчатая форма заболевания имеет неинфекционную природу развития. Относится к аутоиммунным патологиям. При отсутствии лечения повышается риск развития артрита.
Как можно вылечить лишай у взрослых и детей
При появлении кожного лишая необходимо обратиться к дерматологу для диагностики. Необходимо правильно установить диагноз. Разные виды лишая требуют адекватной терапии.
У взрослых и детей лишай на коже лечению поддается. На ранних стадиях заболевания некоторые формы могут протекать бессимптомно. Если признаки лишая стали проявляться в виде пятен разного размера с образованием чешуек или пузырей, важно начать терапию. Она может быть направлена на устранение грибковой или вирусной инфекции.
Диагностические мероприятия и лечение
С учетом того, что бывают разные виды лишая, диагностика стоит на первом месте. В ее состав входят:
- визуальный осмотр;
- осмотр с лампой Вуда; и крови; ;
- иммунологическое обследование.
После получения результатов с определением типа возбудителя лечение лишая на коже назначается в установленном порядке. В зависимости от диагноза может быть прописан прием противогрибковых препаратов как для наружного применения, так и для приема внутрь. Терапия может носить противозудный характер.
Лишай у ребенка лечения требует под контролем врача. При соблюдении рекомендаций выздоровление наступает достаточно быстро. При отсутствии терапии лишай на лице или на других частях тела к лишаю может присоединиться бактериальная инфекция. Возможно распространение патологии на внутренние органы.
У взрослых и детей лишай лечению препаратами поддается при правильном назначении врачом. Системная терапия может длиться от 14 дней до нескольких месяцев.
Самолечение: последствия и опасности
Лишай у человека – частое дерматологическое заболевание. В домашних условиях не рекомендуется проводить самостоятельное лечение. Лишай на ноге или теле может иметь заразный характер и передаться контактно-бытовым путем другим членам семьи. При самолечении возможно неправильное использование препаратов. Например, частой ошибкой является прием противомикробных лекарств при опоясывающей форме заболевания, которая носит герпетический характер. Лишай на голове, теле, конечностях при неправильном лечении может привести к длительному течению инфекции, развитию осложнений.
Медицинская помощь в диагностике и лечении лишая в Москве
Лишай на коже диагностирует дерматолог или дерматовенеролог. Правильно поставленный диагноз – половина успеха.
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
В сложных случаях лишай лечат в стационаре под наблюдением доктора. При типичных и неосложненных формах терапия проводится амбулаторно. Назначенное лекарство от лишая и его прием должны сопровождаться дома обработкой одежды и постельного белья горячим паром или кипячением.
Известно, что до 90% острых инфекционных заболеваний респираторного тракта у детей обусловлено именно респираторными вирусами. Особую актуальность проблема респираторных инфекций приобретает у детей раннего возраста. Это обусловлено значительной распространенностью данной патологии в детской популяции, а также высоким риском развития серьезных осложнений.
Наиболее часто острые респираторные заболевания вызываются вирусами гриппа, парагриппа, адено- и респираторно-синцитиальными вирусами, нередко и бактериальными возбудителями: Haemophilus influenzae (наибо лее часто тип b), Streptococcus pneumoniae, Streptococcus pyogenes, Staphylococcus aureus, Moraxella (Branhmanella) catharalis, а также оппортунистическими инфекциями Chlamydia и Mycoplasma pneumonia. При этом в зоне воспаления отмечается усиление кровотока, изменение проницаемости сосудистой стенки, повышение активности макрофагов, полиморфонуклеарных клеток, выделение медиаторов воспаления и иммунных комплексов.
Практические врачи знают, что для эффективного лечения и сдерживания роста штаммов возбудителей необходимо использовать препараты этиотропного воздействия. Но несмотря на это, патогенетические средства лечения, направленные на коррекцию недостаточности иммунного ответа, в настоящее время назначаются гораздо быстрее, и это в какой-то степени оправданно, так как нередко при острых респираторных заболеваниях новейшие этиотропные препараты не способны прекратить инфекционный процесс, в связи с чем развивается вторичный иммунодефицит, при котором возможно развитие осложнений.
Иммуномодуляторы растительного происхождения
Использование высокоактивных иммунотропных препаратов не всегда оправданно, поэтому в качестве выбора могут служить иммуномодуляторы растительного происхождения, длительное применение которых безопасно и эффективно, а также способно вызывать неспецифический ответ по отношению к различным респираторным вирусам.
Одним из средств патогенетической терапии при инфекционных заболеваниях респираторного тракта является препарат Иммунал, выпускаемый в виде раствора для приема внутрь и в таблетках. В производстве Иммунала используется сок свежесобранных растений эхинацеи (E. Purpurea), что обеспечивает высокое содержание активных веществ в препарате. Кроме того, в состав Иммунала входят полисахариды, обладающие иммунокорригирующим действием за счет активизации неспецифических факторов иммунитета, макрофагов и полиморфонуклеарных клеток в периферической крови, усиливает антителообразование и активность Т-лимфоцитов. Перед использованием Иммунала нет необходимости в дополнительной консультации у специалистов и в оценке иммунного статуса. Препарат разрешен к применению у детей с года жизни. Доза Иммунала (раствор для приема внутрь) для взрослых и детей старше 12 лет составляет 2,5 мл, для детей в возрасте 6–12 лет – 1,5 мл, от 1 до 6 лет – 1,0 мл 3 раза в день. Применение таблеток Иммунала возможно с 4 летнего возраста. Детям от 4 до 6 лет рекомендуется применять по 1 таблетке 1–2 раза в день, детям 6–12 лет – по 1 таблетке 1–3 раза в день, старше 12 лет по 1 таблетке 3–4 раза в день. С профилактической целью Иммунал рекомендуется применять 3 раза в год курсами продолжительностью 1–1,5 месяца (не более 8 недель). Поскольку эффект Иммунала начинает развиваться через 1 неделю, курс лечения перед сезонными и эпидемическими подъемами заболеваемости инфекционными респираторными заболеваниями необходимо начинать заблаговременно.
Клинические исследования
Оценка эффективности применения Иммунала с целью профилактики и лечения инфекционных заболеваний респираторного тракта проводилась на различных исследовательских базах: НИИ гриппа РАМН, г. Санкт-Петербург (1999–2000), Московская медицинская академия имени И.М. Сеченова (2003), Волгоградский государственный медицинский университет (2006) и др. Под наблюдением находилось более 1000 человек, получающих Иммунал. В результате проведенных исследований было показано, что при профилактическом использовании Иммунала во время эпидемии гриппа заболеваемость регистрировалась в 2 раза меньше по сравнению с группой, получавшей плацебо. В группе, получавшей плацебо, в 2,5 раза чаще наблюдались затяжное течение и осложнения после заболевания, а также в 1,82 раза чаще обострения патологии (НИИ гриппа РАМН, г. Санкт-Петербург, 1999–2000). Исследования НИИ гриппа РАМН показали, что назначение Иммунала с целью профилактики гриппа и острых респираторных вирусных инфекций эффективно у взрослых и детей, в организованных коллективах интернатного типа с высоким риском перекрестного инфицирования.
По данным Московской медицинской академии имени И.М. Сеченова, применение Иммунала оказалось эффективным при неосложненных острых респираторных заболеваниях. Было показано, что использование препарата Иммунал является целесообразным при снижении реактивности организ ма, проявляющейся склонностью к частым респираторным заболеваниям, к затяжному течению хронических инфекционных заболеваний, при длительном назначении антибактериальной терапии. Побочные действия при лечении препаратом Иммунал отмечались редко.
По данным Волгоградского государственного медицинского университета, у детей, получающих Иммунал, по сравнению с группой контроля быстрее купировался кашель, миалгия, лихорадочный период был менее длительным.
Таким образом, использование препарата Иммунал с профилактической целью и в составе комбинированной терапии в период эпидемий гриппа и сезонных подъемов заболеваемости острыми респираторными инфекциями приводит к снижению частоты обострений патологии и хорошо переносится при длительном приеме.
От прозрачного до мутного раствор коричневого цвета. В процессе хранения допустимо образование хлопьевидного осадка.
Фармакотерапевтическая группа
Иммуностимулирующее средство растительного происхождения
Код АТХ
Фармакодинамика:
Иммунал ® является иммуностимулирующим препаратом изготовленным из лекарственного растительного сырья.
Эхинацея пурпурная (Echinacea purpurea) содержит активные вещества усиливающие естественные защитные силы организма и действующие в качестве стимуляторов иммунитета. Повышая число лейкоцитов (гранулоцитов) и активизируя фагоцитоз действующие вещества препарата подавляют размножение микроорганизмов в организме человека и способствуют уничтожению болезнетворных бактерий. Кроме того установлено противовирусное действие травы эхинацеи пурпурной в отношении возбудителей гриппа и герпеса.
Показания:
Иммунал® рекомендуется применять для укрепления иммунитета у пациентов с неосложненными острыми инфекционными заболеваниями предрасположенностью к частым простудам для профилактики простудных заболеваний и гриппа а также в качестве вспомогательного лекарственного средства при продолжительной антибиотикотерапии хронических инфекционных заболеваний сопровождающихся снижением иммунитета.
Противопоказания:
- Повышенная чувствительность к компонентам препарата и растениям семейства сложноцветных;
- прогрессирующие системные и аутоиммунные заболевания (такие как туберкулез саркоидоз коллагеноз рассеянный склероз);
- иммунодефицит (СПИД или ВИЧ-инфекция) и иммуносупрессия (например цитостатическая противоопухолевая терапия; трансплантация органов или костного мозга в анамнезе); - заболевания крови (агранулоцитоз лейкемия);
- аллергические заболевания (крапивница атопический дерматит бронхиальная астма);
- возраст до 12 лет (данных по эффективности недостаточно);
- беременность и период грудного вскармливания.
С осторожностью:
Заболевания печени алкоголизм черепно-мозговая травма заболевания головного мозга детский возраст старше 12 лет (препарат содержит этиловый спирт).
Беременность и лактация:
Данные по применению эхинацеи при беременности и в период грудного вскармливания ограничены поэтому применение препарата при беременности и в период грудного вскармливания противопоказано.
Способ применения и дозы:
Применять внутрь независимо от приема пищи. Перед приемом нужное количество препарата необходимо отмерить с помощью прилагаемого градуированного дозировочного шприца и развести в небольшом количестве воды.
Взрослым и подросткам старше 12 лет принимать по 25 мл раствора для приема внутрь 3 раза в день.
Для профилактики в период сезонных заболеваний и лечения простуды рекомендуется принимать препарат непрерывно в течение 10 дней. Повторные курсы возможны по рекомендации врача после 14-дневного перерыва.
Для лечения прием препарата следует начинать при первых признаках простуды.
Побочные эффекты:
По данным Всемирной организации здравоохранения (ВОЗ) нежелательные эффекты классифицированы в соответствии с их частотой развития следующим образом: очень часто (≥1/10) часто (от ≥1/100 до
Нарушения со стороны крови и лимфатической системы
частота неизвестна: лейкопения (при непрерывном применении более 8 недель).
Нарушения со стороны иммунной системы
частота неизвестна: реакции повышенной чувствительности (кожная сыпь зуд) ангионевротический отек отек Квинке синдром Стивенса-Джонсона анафилактический шок. Эхинацея может провоцировать аллергические реакции у пациентов с атопией.
Также сообщалось о взаимосвязи возникновения нежелательных явлений с аутоиммунными заболеваниями (диффузный энцефалит узловатая эритема иммунотромбоцитопения синдром Эванса синдром Шегрена с дисфункцией почечных канальцев). Нарушения со стороны сердечнососудистой системы частота неизвестна: головокружение снижение артериального давления.
Нарушения со стороны дыхательной системы и органов грудной клетки
частота неизвестна: бронхоспазм с обструкцией и приступы бронхиальной астмы как проявления реакций повышенной чувствительности.
В случае возникновения побочных эффектов следует прекратить прием препарата и проконсультироваться с врачом.
Передозировка:
Взаимодействие:
Исследований по взаимодействию препаратов эхинацеи пурпурной с другими лекарственными препаратами не проводилось. Раствор для приема внутрь Иммунал® содержит спирт в связи с чем препарат может усиливать или изменять эффект других лекарств. Клинически значимые взаимодействия отмечены при одновременном применении этилового спирта даже в небольших количествах с одним из следующих пяти производных цефалоспорина: цефамандол цефотетан цефменоксим цефаперазон и моксалактам. Реакция пациента характеризовалась покраснением лица тошнотой потливостью головной болью и учащенным сердцебиением. В связи с этим Иммунал® раствор для приема внутрь не следует применять при лечении пациента указанными антибиотиками. Прием Иммунала® в форме раствора для приема внутрь разрешен лишь спустя трое суток после окончания курса лечения вышеприведенными производными цефалоспорина.
Особые указания:
В случае возникновения побочных эффектов следует прекратить прием препарата Иммунал® и обратиться к врачу.
При ухудшении состояния или появлении высокой температуры на фоне применения препарата или сохранении симптомов заболевания более 10 дней необходимо проконсультироваться с врачом. Иммунал® раствор для приема внутрь содержит 20 % этанола. Содержание абсолютного этилового спирта в максимальной разовой дозе препарата 038 г содержание абсолютного этилового спирта в максимальной суточной дозе препарата 114 г.
При хранении допустимо выпадение хлопьевидного осадка состоящего из активных полисахаридов. Перед употреблением тщательно встряхнуть флакон.
Влияние на способность управлять трансп. ср. и мех.:
В период лечения следует соблюдать осторожность при управлении транспортными средствами и занятии другими потенциально опасными видами деятельности требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Форма выпуска/дозировка:
Раствор для приема внутрь.
Упаковка:
По 50 мл препарата во флаконе темного стекла по 1 флакону в комплекте с дозировочной пипеткой и инструкцией по медицинскому применению в картонной пачке.
Условия хранения:
Срок годности:
Не использовать препарат после истечения срока годности.
Условия отпуска
Производитель
Лек д.д., Verovskova 57, 1526 Ljubljana, Slovenia, Словения
Владелец регистрационного удостоверения/организация, принимающая претензии потребителей:
Иммунал - цена, наличие в аптеках
Указана цена, по которой можно купить Иммунал в Москве. Точную цену в Вашем городе Вы получите после перехода в службу онлайн заказа лекарств:
Постгерпетическая невралгия (ПГН) — это осложнение опоясывающего герпеса, вызванного тем же вирусом, что и ветряная оспа (лат. herpes zoster virus). При этом заболевании поражаются кожа и нервные волокна, что проявляется сильной жгучей болью уже после заживления герпетических пузырей.
Риск возникновения постгерпетической невралгии увеличивается с возрастом; чаще всего этому заболеванию подвержены люди старше 60-ти лет. Данное состояние возникает примерно у 10–20% пациентов, перенесших опоясывающий герпес . Его вылечить нельзя, но лечение постгерпетической невралгии может облегчить симптомы и снять боль. Больше чем у половины пациентов боли проходят сами по себе спустя некоторое время.
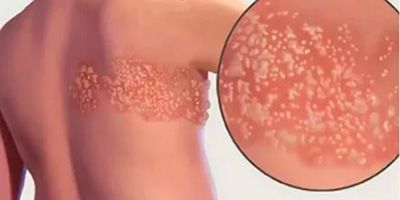
Симптомы постгерпетической невралгии, как правило, ограничиваются той областью кожи, где впервые возникли высыпания — чаще всего они опоясывают туловище или появляются сбоку, впрочем заболевание может поражать и лицо.
Болевые ощущения могут длиться в течение 3-х месяцев и дольше после заживления герпетических пузырьков. Пациенты описывают её, как жгучую, острую, пронзающую или глубокую, она возникает даже при малейшем прикосновении к коже в поражённой области, в том числе и от лёгкого прикосновения одежды (аллодиния). Гораздо реже больные чувствуют зуд и онемение.
Причины постгерпетической невралгии
После того как человек перенёс ветряную оспу, вирус остаётся в организме на всю жизнь. С возрастом иммунная система ослабевает (в частности — от приёма лекарств или химиотерапии) и вирус может активизироваться, в результате чего возникает опоясывающий лишай.
Повреждение нервных окончаний при высыпаниях приводит к возникновению постгерпетической невралгии. Будучи повреждёнными, нервные волокна не могут посылать сигнал от кожи к мозгу так, как они это делают в норме. Вместо этого, ими передаются усиленные сигналы, а пациент чувствует мучительную боль, которая может длиться месяцами или даже годами.
Факторы риска
Если у вас появились признаки опоясывающего лишая, то риск возникновения постгерпетической невралгии значительно усиливается при следующих условиях:
- возраст старше 50-ти лет;
- ярко выраженные симптомы опоясывающего лишая, имеются обильные высыпания и интенсивная боль;
- наличие сопутствующих заболеваний, в том числе сахарного диабета;
- наличие высыпаний на лице.
Осложнения
При длительном течении заболевания, особенно если оно сопровождается очень сильным болевым синдромом, у пациентов часто возникают следующие осложнения:

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Читайте также:

