Можно ли при красной волчанке делать массаж
Обновлено: 27.04.2024
За последние два десятилетия благодаря рациональному использованию кортикостероидных гормонов (КГ) и цитотоксических иммунодепрессантов (ЦИ) удалось значительно улучшить жизненный прогноз больных системной красной волчанкой (СКВ). Проведение пульс-терапи
За последние два десятилетия благодаря рациональному использованию кортикостероидных гормонов (КГ) и цитотоксических иммунодепрессантов (ЦИ) удалось значительно улучшить жизненный прогноз больных системной красной волчанкой (СКВ). Проведение пульс-терапии метилпреднизолоном (МП) и циклофосфаном (ЦФ) у больных с волчаночным нефритом, поражением центральной нервной системы (ЦНС) и цитопеническим кризом способствует ускорению сроков достижения клинического улучшения. Патофизиологическим обоснованием для применения ударных доз метилпреднизолона является его способность активно влиять на систему иммунитета и подавлять воспалительные реакции. Один из важнейших эффектов ударных доз КГ — подавление активности нейтрофилов и моноцитов и способность вызывать транзиторную перераспределительную лимфопению. Угнетающее воздействие мегадоз кортикостероидов на функцию В-лимфоцитов приводит к стойкому снижению продукции иммуноглобулинов, а следовательно, и аутоантител, а также к уменьшению образования патологических иммунных комплексов. Из других важных компонентов механизма действия ударных доз КГ заслуживают внимания воздействие на систему цитокинов-интерлейкинов-1,6, фактора некроза опухоли, металлопротеиназ и липокортина, ингибиция экспрессии и функциональной активности Fc и СЗ рецепторов мононуклеарных фагоцитов.
Однако далеко не во всех случаях классическая ПТ позволяет быстро и надежно решать сложнейшие вопросы лечения в критических ситуациях и прогностически неблагоприятных вариантах течения СКВ. В настоящее время достаточно четко выявляется особая группа риска. В эту группу в первую очередь включаются пациенты с развитием СКВ в подростковом возрасте, быстропрогрессирующим волчаночным нефритом с диффузным поражением клубочкового аппарата и «полулуниями», стойкой артериальной гипертензией и азотемией, быстрым развитием нефротического синдрома в молодом возрасте, церебропатией с судорожным синдромом и комой, поперечным миелитом, геморрагическим пневмонитом, тромбоцитопенией, генерализованным поражением кожи и слизистых оболочек с развитием некрозов, сопровождающихся криоглобулинемией, гипокомплементемией и высоким уровнем антиядерных антител. Огромное значение в оценке жизненного прогноза у этой группы пациентов имеет своевременное назначение патогенетической терапии.
Консервативная терапия с использованием подавляющих доз преднизолона и цитостатиков, назначаемых внутрь, у некоторых больных улучшает клиническую картину, но почти не влияет на жизненный прогноз, особенно в случаях прогрессирующего волчаночного нефрита, церебрального криза и геморрагического пневмонита. Однократное трехдневное применение ПТ МП может за сравнительно короткое время уменьшить клиническую и лабораторную активность при нефротическом синдроме. Однако 5-летняя выживаемость пациентов, как правило, не превышает 60%. Другими словами, ударные дозы МП прекрасно зарекомендовали себя в качестве фактически ургентной терапии, с успехом применяющейся в ситуациях, непосредственно угрожающих жизни пациента, при нарастании симптоматики и в случаях неэффективности или невозможности использования консервативной схемы лечения.
Практически при всех прогрессирующих хронических заболеваниях, в том числе и аутоиммунных, жизненный и социальный прогноз в огромной степени зависит от системного, программного подхода к терапии.
Различные схемы и программы интенсивной терапии у больных СКВ стали появляться уже с середины 80-х годов и сводились к назначению ПТ в ежемесячном режиме в течение полугода. Несколько позже появилась схема программного назначения ПТ в комбинации с циклофосфаном: 1 г циклофосфана может быть добавлен к стандартной пульс-терапии обычно на 2-3-й день лечения или дополнительно к метипреду при ежемесячном режиме. Показанием для комбинированного использования циклофосфана и метипреда является манифестная высокоактивная СКВ с выраженными иммунологическими нарушениями. Программное применение пульс-терапии ЦФ у больных быстро прогрессирующим люпус-нефритом впервые в стране предложила группа исследователей во главе с профессором И. Е. Тареевой. Согласно этой методике, ЦФ вводится внутривенно из расчета 1 г на 1 м 2 поверхности тела 1-2 раза в месяц в течение года. По сравнению с пероральным назначением ЦФ эта программа позволяет добиться хороших и стабильных результатов более чем у 70% больных с прогрессирующим нефритом. Особенно важным представляется то, что внутривенное введение мегадоз ЦФ оказывает значительно меньшее токсическое воздействие на эпителий мочевого пузыря и костный мозг, практически не вызывая геморрагических циститов и агранулоцитоза.
Другое направление интенсивной терапии ревматических заболеваний — экстракорпоральные методы лечения: плазмаферез (ПФ) и практически все сорбционные технологии, гемо- и плазмосорбция. В современном исполнении ПФ осуществляется с помощью центрифужной или мебранной технологии с удалением 40-60 мл плазмы на 1 кг веса больного. Для замещения потери белка используется альбумин или свежезамороженная плазма. Стандартные курсы ПФ состоят из 3-6 процедур, проводимых последовательно или с короткими интервалами, с суммарной эксфузией плазмы до 15 л.
Интерес к ПФ у ревматологов возник на рубеже 60-80-х годов после фундаментальных исследований, посвященных иммунокомплексной природе СКВ, изучению механизмов иммунокомплексного поражения органов и тканей и патогенетической роли антител к нативной ДНК. Представлялось вполне рациональным уменьшить степень тканевых повреждений за счет удаления из циркуляции иммунных комплексов (ЦИК), антител к ДНК (а-ДНК), криоглобулинов и цитокинов.
Первые попытки применения терапевтического ПФ у больных СКВ продемонстрировали возможности этого метода в первую очередь в ситуациях, когда кортикостероидная и иммуносупрессивная терапия оказывается неэффективной, при наличии высокого уровня ЦИК, а-ДНК, криоглобулинемии, цитопениях. Выявлена прямая зависимость между адекватным удалением из циркуляции патологических белковых структур и клиническим эффектом, изучены механизмы деблокирования РЭС и повышения естественного клиренса.
Эффективность плазмафереза (от нескольких процедур до многократно повторяемых серий при неблагоприятном течении СКВ) хорошо известна и доказана в ходе многочисленных, в основном зарубежных, исследований 80-90-х годов. Пока не получено убедительных данных об эффективности ПФ у больных люпус-нефритом. Результаты проведенных в США и Канаде открытых и контролируемых испытаний весьма противоречивы.
Изолированное применение ПФ при СКВ в большинстве случаев существенно ограничено развитием так называемого синдрома рикошета, возникающего непосредственно после удаления достаточно большого объема плазмы. Резкое повышение уровня аутоантител в ближайшие дни после процедуры — «рикошет» — связывается со стимуляцией лимфоцитов, продуцирующих аутоантитела по принципу обратной связи. Обычно лабораторный «рикошет» сопровождается обострением клинической картины, что в целом производит впечатление терапевтической неудачи. Логичными представляются два выхода из этой ситуации. Первый — сокращение времени между процедурами и проведение длительных серий ПФ в течение нескольких месяцев или даже лет. Второй, по-видимому, более рациональный и эффективный способ достижения стойкого клинического эффекта при назначении ПФ у больных СКВ — комбинирование экстракорпоральных методов и пульс-терапии МП и ЦФ в синхронном режиме.
Идея синхронной ИТ материализовалась уже в 80-х годах и является практически неотъемлемой частью лечения некоторых системных васкулитов, синдрома Гудпасчера, Вегенера, Хаммана-Ричи, криоглобулинемической пурпуры и поражения центральной и периферической нервной системы при болезни Шегрена. Первые успешные попытки применения синхронной ИТ у больных СКВ были предприняты в 1984 году в Японии, России и Германии: за рубежом — плазмаферез в комбинации с ЦФ, в России — ПФ в комбинации с пульс-терапией МП и ЦФ.
В Институте ревматологии начиная с середины 80-х изучалась эффективность синхронного применения ПФ и пульс-терапии МП и ЦФ у 56 больных СКВ с неблагоприятным жизненным прогнозом. Методика проведения синхронной интенсивной терапии (СИТ) заключалась в следующем: в течение первого месяца больным проводились три процедуры ПФ с удалением не менее 1500 мл плазмы за сеанс, интервалы между процедурами составляли 5-6 дней. После каждой процедуры назначался внутривенно 1 г метипреда, а после второй процедуры к МП добавлялся 1 г ЦФ. Далее в течение года через каждые 3 месяца проводилась одна процедура ПФ с последующим введением 1 г МП и 1 г ЦФ. Основу группы составляли молодые женщины, в подавляющем большинстве с небольшим сроком заболевания, с развернутой клиникой СКВ. Почти у каждого пациента наблюдался прогрессирующий волчаночный нефрит, более чем у половины — нефротический синдром, церебропатия, у трети больных на фоне криоглобулинемии наблюдался распространенный генерализованный васкулит кожи и слизистых оболочек. Высокая клиническая активность сопровождалась значительным повышением уровня антител к ДНК, ЦИК и гипокомплементемией.
Особо следует подчеркнуть, что у половины больных этой группы стандартная терапия, включавшая в себя массивные дозы кортикостероидов и иммунодепрессантов, была неэффективной, а почти трети пациентов адекватная терапия вообще не проводилась.
Многолетнее наблюдение за этой группой больных по окончании 12-месячной СИТ позволило сделать заключение о ее высокой эффективности. Среди этих пациентов 5-летняя выживаемость составила 81%. Наиболее показательными оказались результаты применения СИТ в группе из 12 подростков, у которых течение волчанки, как правило, приобретает фатальный характер. За весь период наблюдения состояние, близкое к клинико-лабораторной ремиссии, было отмечено у 8 из 12 больных, у 2 пациентов эпизодически наблюдались кратковременные обострения СКВ. Ежедневная доза преднизолона составляла от 2,5 до 15 мг, у одной пациентки кортикостероиды были полностью отменены. Большинству больных удалось вернуться к нормальной жизни, учебе, посильной работе, некоторые пациентки вышли замуж и имеют здоровых детей.
Таким образом, программа синхронной интенсивной многомесячной терапии оказывает значительное влияние на клинико-лабораторные проявления и существенно улучшает жизненный и социальный прогноз у больных СКВ с прогностически неблагоприятным вариантом течения. Синхронное назначение ПФ и внутривенное введение ударных доз МП и ЦФ могут использоваться по жизненным показаниям в случаях так называемого волчаночного криза — при тромбоцитопенической пурпуре, церебральной коме, развитии тромбозов, инфарктов и инсультов у больных с антифосфолипидным синдромом и геморрагическим пневмонитом. В этих ситуациях проведение СИТ обычно ограничивается 3-4 последовательными процедурами — вплоть до купирования ургентной ситуации. В случаях с заведомо неблагоприятным долгосрочным жизненным прогнозом — прогрессирующий гломерулонефрит или поражение ЦНС, язвенно-некротический васкулит, острое начало болезни у подростка — требуется проведение длительных программ СИТ.
Нам представляется, что возможности программной СИТ далеко не исчерпаны. Перспективным может оказаться добавление в схему внутривенного иммуноглобулина, моноклональных антител и интерферонов, применение которых способно блокировать образование аутоантител и патологических ЦИК. Весьма актуальным остается индивидуальный подбор программы с более частым (ежемесячным, еженедельным) назначением плазмафереза и ПТ. Особенно важным аспектом, обеспечивающим возможность проведения более длительных и полноценных курсов экстракорпоральных процедур, является внедрение новых технологий обработки плазмы, таких, как каскадная фильтрация и иммуносорбция, применение которых позволяет сводить к минимуму потерю альбумина и селективно удалять из циркуляции патологические аутоантитела и иммунные комплексы.

Массаж зачастую воспринимается людьми как своего рода роскошь, способ наградить себя за что-нибудь или просто отдохнуть. Кто-то может ходить на массаж, чтобы снимать стресс или боль в мышцах после тренировок в спортзале.
Не все знают, что массаж обладает огромным лечебным потенциалом – например, он может быть очень полезен при различных аутоимунных заболеваниях, особенно в тех случаях, когда поражены суставы и мышцы, например, как при системной красной волчанке.
Часто при данном заболевании поражается соединительная ткань, постепенно развивается суставной синдром, появляются недомогание, слабость, отеки, сопровождающиеся мышечными атрофиями.
Видов массажа очень много – ароматерапевтический массаж с использованием эфирных масел, массаж горячими камнями, классический массаж. У профессионального массажиста всегда найдётся в запасе парочка особых приёмов, которые помогут вам, что бы вас ни тревожило.
При волчанке массаж поможет расслабиться, снять боль в суставах и улучшить качество сна. При волчанке боль в суставах усиливается в вечернее время суток – многие люди с этим заболеванием вообще не могут спать ночью. Кроме того, некоторые виды массажа, например, массаж живота, способствуют улучшению пищеварения, что также крайне полезно при данном аутоиммунном заболевании.
Массаж помогает облегчить боль
Чтобы извлечь из сеанса максимум пользы, вы можете попросить массажиста больше уделить внимания какой-либо конкретной области.
Например, если вы страдаете от частых головных болей, попросите вашего массажиста уделить больше времени массажу головы. Однако массажисту следует сообщить о том, что у вас есть особые пожелания, ещё до того, как начнется сеанс. К слову, обязательно скажите массажисту о том, вы боретесь с аутоиммунным заболеванием, так как при волчанке необходимо работать аккуратнее, чтобы не повредить пораженные участки кожи и не причинить клиенту излишней боли.
Массаж способен помочь не только с мышечными и головными болями, но и поспособствовать улучшению кровообращения и выведению продуктов жизнедеятельности организма – при данном заболевании это просто необходимо!
Не забывайте пить воду в достаточном количестве, чтобы стимулировать процесс выведения вредных веществ из организма. В идеале при волчанке сеанс массажа стоит посещать раз в неделю, но и от одного сеанса в месяц будет большая польза!
Если вы страдаете от подобного заболевания, обращаться необходимо исключительно к профессиональному массажисту с медицинским образованием и только после консультации с врачом.
Системная красная волчанка (СКВ) – аутоиммунное заболевание, этиология которого остается неизвестной. Кожный синдром при СКВ зачастую имеет первостепенное диагностическое значение – поражение кожи в 20-30% случаев является самым ранним симптомом, а у 60-
Systemic lupus erythematosus: alertness in the practice of a dermatologist / M. M. Tlish, Zh. Yu. Naatyzh1, T. G. Kuznetsova, E. A. Chernenko /State Budgetary educational institution of higher professional education Kuban State Medical University of the Ministry of Healthcare of the Russian Federation, Krasnodar, Russia
Abstract. Systemic lupus erythematosus (SLE) is an autoimmune disease, the etiology of which remains unknown. Skin syndrome in SLE is often of paramount diagnostic value – skin lesion is the earliest symptom in 20-30% of cases, and in 60-70% it manifests itself at various stages of the course of the disease, which leads to the patient's primary referral to a dermatologist. Frequent diagnostic errors are due to the absence of clinical symptoms of systemic lesions in the presence of cutaneous manifestations of lupus erythematosus (LE). In this case, laboratory tests are an integral part of the algorithm for managing patients with LE at the stage of contacting a dermatologist. The most specific laboratory test is the determination of antinuclear antibodies by an indirect immunofluorescence reaction, referred to as antinuclear factor (ANF). An elevated ANF titer is included in the list of diagnostic criteria for SLE, its detection allows one to suggest a diagnosis of SLE and determine a further algorithm for the provision of medical care. The article presents two clinical cases illustrating that against the background of an isolated skin lesion and the absence of visible somatic pathology, abnormalities in immunological tests were identified. This made it possible to suspect the systemic course of the process at an early stage and refer patients to a rheumatologist's consultation, where the diagnosis of SLE was confirmed. For citation: Tlish M. M., Naatyzh Zh. Yu., Kuznetsova T. G., Chernenko E. A. Systemic lupus erythematosus: alertness in the practice of a dermatologist // Lechaschy Vrach. 2020; vol. 23 (11): 23-26. DOI: 110.26295/OS.2020.35.78.005
Согласно современным представлениям, системная красная волчанка (СКВ) – аутоиммунное заболевание неустановленной этиологии, характеризующееся гиперпродукцией органонеспецифических аутоантител с развитием иммуновоспалительного повреждения тканей внутренних органов [1]. Широкий ряд вырабатываемых аутоантител и их прямое или опосредованное воздействие на клеточные мишени обуславливают многообразие клинических проявлений при красной волчанке (КВ) [2]. СКВ может проявляться изолированным или сочетанным поражением систем и органов, включающим поражение кожи и слизистых оболочек (волчаночная бабочка, дискоидная эритема, фотосенсибилизация, алопеция, телеангиэктазии, сетчатое ливедо, язвы в полости рта), сердечно-сосудистой системы (перикардит, миокардит, эндокардит, коронарит), почек (волчаночный нефрит), центральной нервной системы (судороги, психоз), опорно-двигательного аппарата (артралгии, артриты), легких (плеврит, волчаночный пневмонит), гематологическими нарушениями (гемолитическая анемия, лейкопения, тромбоцитопения) и т. д. [3].
Ключевую роль в диагностике СКВ играет обнаружение клинических проявлений заболевания и данные лабораторной диагностики [3]. Кожный синдром при СКВ зачастую имеет первостепенное диагностическое значение – поражение кожи в 20-30% случаев является самым ранним симптомом, а у 60-70% проявляется на различных этапах течения болезни, что приводит к первичному обращению больного именно к дерматологу [4]. Поражения кожи при СКВ полиморфны и представлены различными изменениями – от незначительных телеангиэктазий до буллезных поражений [2]. Выделяют волчаночно-специфичные и волчаночно-неспецифичные поражения кожи, последние встречаются в несколько раз чаще. К волчаночно-специ-фичным относят различные проявления хронической, подострой и острой КВ [5]. Группа неспецифических поражений включает: фотосенсибилизацию, лейкоцитокластический и уртикарный васкулит, телеангиэктазии, сетчатое ливедо, злокачественный атрофический папулез и синдром Рейно [5]. Широкая вариабельность клинических проявлений кожного синдрома обуславливает необходимость проведения тщательного дифференциального диагноза [1].
Важным инструментом ранней диагностики системных заболеваний является обнаружение аутоантител с помощью лабораторных тестов [3]. Наиболее специ-фичными для СКВ являются антинуклеарные антитела (АНА) – это гетерогенная группа аутоантител к компонентам клеточного ядра, среди которых выделяют антитела к двуспиральной дезоксирибонуклеиновой кислоте (ДНК), гистонам, нуклеосомам, экстрагируемым ядерным антигенам, ядрышковым антигенам и другим клеточным структурам [6]. Стандартным методом обнаружения группы АНА является непрямая реакция иммунофлюоресценции (НРИФ) с использованием линии эпителиальных клеток аденокарциномы гортани человека (HЕp-2) [7]. Определение АНА методом НРИФ принято обозначать как антинуклеарный фактор (АНФ), содержание которого оценивается по максимальному выявленному титру в сыворотке крови, с указанием интенсивности и типа флюоресценции [8]. Количественное увеличение титра свыше 1:160 входит в перечень диагностических критериев СКВ согласно рекомендациям Американской коллегии ревматологов (American College of Rheumatology, ACR) и Европейской лиги борьбы с ревматизмом (European League Against Rheumatism, ULAR) и используется для оценки активности процесса, прогноза, так как является предиктором развития СКВ на доклинической стадии [8].
Длительное формирование патогномоничного клинического симптомокомплекса СКВ, отсутствие проведения необходимых лабораторных исследований и междисциплинарного взаимодействия являются причиной частых диагностических ошибок, приводящих к отсутствию своевременной противовоспалительной и иммуносупрессивной терапии у врача-ревматолога. Учитывая вышесказанное, считаем целесообразным привести собственные клинические наблюдения.
Клиническое наблюдение № 1
Больная М., 27 лет, считает себя больной с июля 2019 г., когда после длительного отдыха на побережье появились высыпания на коже лица. Обратилась к дерматологу по месту жительства, где был выставлен диагноз: «Розацеа, папулопустулезный подтип, среднетяжелое течение». Получала курсовое лечение (доксициклин, метронидазол гель). Видимого улучшения пациентка не отмечала, процесс на коже продолжал прогрессировать, в связи с чем обратилась на кафедру дерматовенерологии ФГБОУ ВО КубГМУ Минздрава России.
Данные со стороны других органов и систем: предъявляет жалобы на ноющие боли в мелких суставах кистей и коленных суставах, чувство утренней скованности. Соматически не обследована.
Объективно: кожный патологический процесс носит ограниченный симметричный характер, локализуется на коже крыльев носа, щек, подбородка. Представлен: эритематозные пятна, чешуйки, телеангиэктазии.
На коже лица (в области крыльев носа, щек, подбородка) расположены ярко-розовые эритематозные очаги, с четкими границами, слегка инфильтрированные, правильной округлой формы, диаметром 3-4 см, покрытые небольшим шелушением в центре очагов; в периферической зоне очагов визуализируются телеангиэктазии (рис. 1). Удаление чешуек сопровождается болезненностью (симптом Бенье–Мещерского).
.jpg)
Определена биодоза 20 секунд.
С предположительным диагнозом «Дискоидная красная волчанка?» больная была направлена на гистоморфологическое исследование кожи.
Результаты гистоморфологического исследования кожи из патологического очага на правой щеке: фолликулярный гиперкератоз; эпидермис с тенденцией к атрофии; вакуольная дистрофия клеток базального слоя. Под эпидермисом сосуды расширены. Во всех отделах дермы – густые диффузные и периваскулярные лимфогистиоцитарные инфильтраты с примесью нейтрофилов и плазмоцитов. Вокруг сально-волосяных фолликулов – густой лимфогистиоцитарный инфильтрат с примесью нейтрофилов, тучных клеток и фибробластов, проникающий в наружное эпителиальное влагалище. В дерме – участки мукоидного набухания коллагеновых волокон. Заключение: морфологическая картина может соответствовать красной волчанке.
Данные общеклинических исследований: общий и биохимический анализ крови – показатели в пределах нормы; общий анализ мочи – показатели в пределах нормы.
Настораживающими факторами в плане трансформации кожной формы в системный процесс у пациентки М. явились: дебют заболевания в молодом возрасте, длительная инсоляция в анамнезе, II фототип кожи, биодоза 20 секунд, наличие выраженного суставного синдрома.
Для исключения диагноза СКВ было проведено иммунологическое исследование:
- Антинуклеарный фактор на НЕр-2 клетках: 1:320 титр (норма менее 160); мелкогранулярный тип свечения.
- Антитела к двуспиральной ДНК (a-dsDNA) – 53 МЕ/мл (норма – менее 25 МЕ/мл).
- Анализ крови на антитела к фосфолипидам класса IgG (скрининг) – 10,13 МЕ/мл (референсные значения: до 10 МЕ/мл – не обнаружено).
- Анализ крови на антитела к фосфолипидам класса IgM (скрининг) – 12,68 МЕ/мл (референсные значения: до 10 МЕ/мл – не обнаружено).
С полученными данными больная направлена к ревматологу в Краевую клиническую больницу № 2, где был подтвержден диагноз СКВ. Больная взята на диспансерный учет ревматологом для определения дальнейшей тактики ведения и лечения.
Клиническое наблюдение № 2
Пациентка В., 66 лет, считает себя больной с апреля 2018 г., когда впервые появились высыпания на коже щек и подбородка. При сборе анамнеза установлено, что больная длительное время проживала в северном регионе и после переезда в Краснодарский край начала отмечать появление высыпаний. Самостоятельно использовала бетаметазон и декспантенол. Отмечала временное улучшение, но в весенне-летний период заболевание обострялось. Обратилась к дерматологу по месту жительства, где был выставлен диагноз «стероидпровоцированная розацеа» и назначено лечение (наружные и системные антибактериальные препараты, ангиопротекторы). Видимого улучшения не наблюдала, в связи с чем обратилась на кафедру дерматовенерологии ФГБОУ ВО КубГМУ МЗ РФ.
Объективно: кожный патологический процесс носит распространенный характер, локализован на коже лица, шеи. Представлен: пятна, телеангиэктазии, чешуйки.
На коже лица в области щек, левой околоушной области и шеи расположены отечные эритематозные очаги розовато-красного цвета, диаметром 2–3 см, преимущественно правильно-округлой формы с небольшим шелушением, визуализируются единичные телеангиэктазии. Удаление чешуек сопровождается болезненностью (симптом Бенье–Мещерского) (рис. 2).
.jpg)
С предварительным диагнозом «Дискоидная красная волчанка?» пациентка направлена на гистоморфологическое исследование.
Результаты гистоморфологического исследования кожи из патологического очага: на коже левой щеки – фолликулярный гиперкератоз; участки паракератоза; эпидермис местами атрофичен; вакуольная дистрофия клеток базального слоя эпидермиса; подэпидермальные пузыри. В сосочковом слое – отек, стенки сосудов утолщены. В дерме – густые очаговые и периваскулярные лимфогистиоцитарные инфильтраты с примесью нейтрофилов. Вокруг сально-волосяных фолликулов – густой лимфогистиоцитарный инфильтрат с примесью нейтрофилов, тучных клеток и фибробластов, проникающий в наружное эпителиальное влагалище. В дерме – участки мукоидного набухания коллагеновых волокон. Заключение: морфологическая картина больше соответствует красной волчанке.
Данные общеклинических исследований: в общем и биохимическом анализах крови выявлены следующие отклонения – лейкоциты 3,7 × 10 9 /л; холестерин 8,7 ммоль/л.
Учитывая длительность течения кожного патологического процесса, отсутствие результатов обследования смежных специалистов, для исключения диагноза СКВ было проведено иммунологическое исследование:
- Антинуклеарный фактор на НЕр-2 клетках: 12 560 титр (норма менее 160); крупногранулярный тип свечения.
- Антитела к двуспиральной ДНК (a-dsDNA) – 0,5 МЕ/мл (норма – менее 25 МЕ/мл).
- Анализ крови на антитела к фосфолипидам класса IgG (скрининг) 16,65 МЕ/мл (референсные значения: до 10 МЕ/мл – не обнаружено).
- Анализ крови на антитела к фосфолипидам класса IgM (скрининг) – 14,68 МЕ/мл (референсные значения до 10 МЕ/мл – не обнаружено).
С полученными результатами лабораторных исследований больная была направленна на консультацию к ревматологу в Краевую клиническую больницу № 2, где был установлен диагноз: «СКВ, хроническое течение, 1-й степени активности, с поражением кожи (эритема по типу «бабочки»), иммунологическими нарушениями (антинуклеарный фактор на НЕр-2 клетках, положительный анализ крови на антитела к фосфолипидам IgG, IgM)». Больную госпитализировали в ревматологическое отделение на стационарное лечение.
Таким образом, иммунологические исследования и их комплексный анализ являются неотъемлемой составляющей алгоритма ведения больных с КВ уже на этапе обращения к врачу-дерматологу и способствуют высокому качеству оказания медицинской помощи данному контингенту больных.
Литература/References
- Тлиш М. М., Наатыж Ж. Ю., Сычева Н. Л., Кузнецова Т. Г., Иризелян Г. А., Псавок Ф. А. Системная красная волчанка: междисциплинарный подход к диагностике // Российский журнал кожных и венерических болезней. 2016; 19 (3): 141-147. [Tlish M. M., Naatyzh Zh. Yu., Sycheva N. L., Kuznetsova T. G., Irizelyan G. A., Psavok F. A. Sistemnaya krasnaya volchanka: mezhdistsiplinarnyy podkhod k diagnostike [Systemic lupus erythematosus: an interdisciplinary approach to diagnosis] Rossiyskiy zhurnal kozhnykh i venericheskikh bolezney. 2016; 19 (3): pp. 141-147.]
- Мазуров В. И., ред. Диффузные болезни соединительной ткани: руководство для врачей. СПб: СпецЛит, 2009. 192 с. [Mazurov V. I., red. Diffuznyye bolezni soyedinitel'noy tkani: rukovodstvo dlya vrachey. [Diffuse connective tissue diseases: a guide for physicians.] SPb: SpetsLit, 2009. P. 192.]
- Насонов Е. Л., ред. Клинические рекомендации по ревматологии. 2-е изд., испр. и доп. М.: ГЭОТАРМедиа, 2010. 429 с. [Nasonov Ye. L., red. Klinicheskiye rekomendatsii po revmatologii. [Clinical practice guidelines to rheumatology.] 2-ye izd., ispr. i dop. M.: GEOTARMedia, 2010. P. 429.]
- Романова Н. В., Шилкина Н. П. Клинико-иммуноло-гическая характеристика кожного синдрома у больных красной волчанкой // Российский журнал кожных и венерических болезней. 2005; (4): 45-48. [Romanova N. V., Shilkina N. P. Kliniko-immuno-logicheskaya kharakteristika kozhnogo sindroma u bol'nykh krasnoy volchankoy [Clinical and immunological characteristics of skin syndrome in patients with lupus erythematosus] Rossiyskiy zhurnal kozhnykh i venericheskikh bolezney. 2005; (4): pp. 45-48.]
- Тлиш М. М., Наатыж Ж. Ю., Сычева Н. Л., Кузнецова Т. Г. Системная красная волчанка в практике дерматолога // Клиническая медицина. 2018; 96 (3): 277-281. [Tlish M. M., Naatyzh Zh. Yu., Sycheva N. L., Kuznetsova T. G. Sistemnaya krasnaya volchanka v praktike dermatologa [Systemic lupus erythematosus in the practice of a dermatologist] Klinicheskaya meditsina. 2018; 96 (3): pp. 277-281.]
- Клюквина Н. Г. Клиническое значение лабораторных нарушений при системной красной волчанке // Современная ревматология. 2014; (2): 41-47. [Klyukvina N. G. Klinicheskoye znacheniye laboratornykh narusheniy pri sistemnoy krasnoy volchanke [Clinical significance of laboratory disorders in systemic lupus erythematosus] Sovremennaya revmatologiya. 2014; (2): pp. 41-47.]
- Александрова Е. Н., Новиков А. А., Насонов Е. Л. Рекомендации по лабораторной диагностике ревматических заболеваний Общероссийской общественной организации «Ассоциация ревматологов России» – 2015 // Современная ревматология. 2015; 9 (4): 25-36. [Aleksandrova Ye. N., Novikov A. A., Nasonov Ye. L. Rekomendatsii po laboratornoy diagnostike revmaticheskikh zabolevaniy Obshcherossiyskoy obshchestvennoy organizatsii «Assotsiatsiya revmatologov Rossii» – 2015 [Recommendations for laboratory diagnostics of rheumatic diseases of the All-Russian public organization «Association of rheumatologists of Russia» – 2015] Sovremennaya revmatologiya. 2015; 9 (4): pp. 25-36.]
- Александрова Е. Н., Новиков А. А., Верижникова Ж. Г., Лукина Г. В. Современный взгляд на проблемы исследования антинуклеарных антител при системной красной волчанке (обзор литературы) // Клиническая лабораторная диагностика. 2018; 63 (6): 340-348. [Aleksandrova Ye. N., Novikov A. A., Verizhnikova Zh. G., Lukina G. V. Sovremennyy vzglyad na problemy issledovaniya antinuklearnykh antitel pri sistemnoy krasnoy volchanke (obzor literatury) [Modern view on the problems of studying antinuclear antibodies in systemic lupus erythematosus (literature review)] Klinicheskaya laboratornaya diagnostika. 2018; 63 (6): pp. 340-348.]
М. М. Тлиш, доктор медицинских наук, профессор
Ж. Ю. Наатыж 1 , кандидат медицинских наук
Т. Г. Кузнецова, кандидат медицинских наук
Е. А. Черненко
ФГБОУ ВО КубГМУ Минздрава России, Краснодар, Россия
Системная красная волчанка: настороженность в практике дерматолога/ М. М. Тлиш, Ж. Ю. Наатыж, Т. Г. Кузнецова, Е. А. Черненко
Для цитирования: Тлиш М. М., Наатыж Ж. Ю., Кузнецова Т. Г., Черненко Е. А. Системная красная волчанка: настороженность в практике дерматолога // Лечащий Врач. 2020; т. 23 (11), 23-26. DOI: 110.26295/OS.2020.35.78.005
Теги: аутоиммунное заболевание, кожный синдром, алгоритм лечения

array(6) < ["ID"]=>string(5) "28290" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(450) ["SRC"]=> string(86) "/upload/sprint.editor/0cb/img-1647964741-9661-861-1950ab2fed72409c0218890dd8e79132.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/0cb/img-1647964741-9661-861-1950ab2fed72409c0218890dd8e79132.jpg" ["DESCRIPTION"]=> string(28) "Магнитотерапия" >
Магнитотерапия – метод физиотерапевтического лечения с помощью воздействия на организм постоянным, переменным или бегущим магнитным полем.
В Юсуповской больнице процедуры отпускают с помощью современного стационарного и мобильных аппаратов магнитотерапии. Врачи клиники реабилитации учитывают наличие показаний и противопоказаний к назначению магнитотерапии конкретному пациенту.
Показания к магнитотерапии
Магнитотерапия обладает следующими эффектами от физиотерапевтического лечения:
восстанавливающим структуру повреждённых тканей
С помощью магнитотерапии можно избавиться от:
- головных болей;
- головокружения;
- высокого артериального давления;
- мышечной боли;
- целлюлита.
Магнитное поле повышает иммунитет, стимулирует образование собственного коллагена, усиливает питание тканей и половое влечение, разжижает кровь, улучшает лимфодренаж. Применение магнитотерапии позволяет пациентам забыть об обострениях хронических заболеваний за счёт стимуляции иммунитета и обменных процессов.
- неврологии;
- косметологии;
- хирургии;
- гинекологии;
- урологии;
- терапии;
- педиатрии;
- кардиологии;
- гастроэнтерологии;
- эндокринологии;
- пульмонологии;
- ортопедии;
- травматологии.
Процедуры магнитотерапии включают в схему комплексной реабилитации больных различными заболеваниями.
В неврологии польза от магнитотерапии наблюдается после перенесенного острого нарушения мозгового кровообращения.
Показаниями к магнитотерапии также являются:
невралгии различного происхождения
нарушение качества сна
синдром хронической усталости
повышенная чувствительность к метеорологическим факторам
перенесенные черепно-мозговые травмы и повреждения позвоночника
хронические нарушения мозгового кровообращения
детский церебральный паралич
послеродовые травмы и их последствия
В ортопедии магнитотерапия для суставов применятся при коксартрозе, артрозах другой локализации и артритах. Процедуры отпускают при кардиологических заболеваниях: гипертонической болезни, ишемической болезни сердца, кардиосклерозе, применяют для профилактики сердечно-сосудистых заболеваний. Магнитотерапия применяется при заболеваниях периферических сосудов: облитерирующем эндартериите, тромбофлебите, синдроме Рейно, атеросклерозе сосудов нижних конечностей, хронической венозной недостаточности, диабетической ангиопатии, нарушениях оттока лимфы.
Показаниями для магнитотерапии являются:
- в хирургии – трофические язвы, переломы, вывихи, растяжения, поражения мягких тканей, ушибы;
- в гастроэнтерологии – панкреатит, гастрит, колит, язвенная болезнь желудка и двенадцатиперстной кишки, дискинезия желчевыводящих путей, хронический холецистит;
- в эндокринологии – инсулиннезависимый сахарный диабет и его последствия, заболевания обмена веществ, патология яичников и надпочечников;
- в косметологии – целлюлит, избыточная масса тела;
- в гинекологии – хронический эндометрит, альгодисменорея, бесплодие, климактерический синдром;
- в пульмонологии – бронхиты, пневмонии, гормоннезависимая бронхиальная астма, туберкулёз в неактивной фазе.
С помощью магнитотерапии нормализуются биоритмы человека, проходит депрессия, тревожные и навязчивые состояния. Процедуры полезны при алкоголизме, наркомании, токсикомании, абстинентном синдроме. Урологи применяют магнитотерапию в составе комплексного лечения мужского бесплодия, простатита, эректильной дисфункции, хронического воспаления семенных пузырьков, уретрита, дизурического синдрома, пиелонефрита, мочекаменной болезни, цистита.
Противопоказания и побочные действия магнитотерапии
Противопоказаниями к применению магнитотерапии являются:
склонность к кровотечениям
острая стадия патологического процесса
обострение хронических заболеваний
нарушение целостности кожного покрова в месте проведения процедуры
индивидуальная непереносимость физиотерапевтической процедуры
нарушения сердечного ритма
сердечно-сосудистая недостаточность III-IV стадии
Процедуры магнитотерапии не назначают при наличии кардиостимулятора и металлических штифтов, варикозном расширении вен, гипертонической болезни III стадии, системных заболеваниях крови, психических болезнях, эпилепсии, выраженном атеросклерозе сосудов головного мозга. Можно ли делать магнитотерапию при беременности? Процедуры не делают беременным и детям в возрасте до 1,5 лет. Реабилитологи Юсуповской при назначении магнитотерапии больницы всегда оценивают пользу и вред от процедур.
Пациент лежит на кушетке или сидит на деревянном стуле. Ему устанавливают у соответствующей области контактно или с воздушным зазором 0,5 - 1,5 см 1 или 2 работающих индуктора. При одновременном использовании двух индукторов расстояние между ними не менее 5 см. Стрелки индукторов располагаются в одном направлении.
Продолжительность воздействия магнитотерапии на одну область тела от 15 до 30 минут. Магнитотерапию надо делать каждый день. Курс лечения – 20 процедур. Эластичные магнитофорные аппликаторы накладывают контактно с помощью фиксирующих повязок.
Лечебным фактором ультравысокочастотной магнитотерапии является высокочастотное электромагнитное поле, частота которого 27,12 МГц. Оно вызывает в тканях - электролитах колебательные движения электрически заряженных частиц (вихревые токи). Это вызывает теплообразование в мышечном слое, лимфе, крови, и других жидких средах на глубине 7 - 8 см. В основе действия высокочастотной магнитотерапии лежит нервно-рефлекторный механизм:
- повышение возбудимости нервов и скорости проведения возбуждения;
- усиление тормозных процессов в центральной нервной системе;
- расширение кровеносных сосудов вследствие повышения температуры на 2,5-5 0 с), ускорение кровотока, увеличение количества функционирующих капилляров;
- активизация венозного и лимфатического оттока;
- снижение артериального давления;
- освобождение глюкокортикоидов, повышение концентрации гормонов в крови;
- усиление фагоцитоза;
- снижение иммунных реакций;
- улучшение вентиляции лёгких и проходимости бронхов.
Высокочастотная магнитотерапия оказывает следующее действие:
- противовоспалительное (при хронических и подострых воспалительных процессах);
- спазмолитическое;
- болеутоляющее.
Физиотерапевтические процедуры в клинике реабилитации специалисты проводят по доступным ценам. Медицинские сёстры строго придерживаются инструкции по проведению магнитотерапии, внимательно относятся к пожеланиям пациентов. Записаться на приём к физиотерапевту для определения показаний и противопоказаний к магнитотерапии в Москве можно по телефону Юсуповской больницы.
Физиотерапия магнитами: показания и противопоказания
В современной медицине физиотерапевтические процедуры назначаются практически при всех видах лечения. Методы физиотерапии позволяют ускорить процесс выздоровления. При этом одновременное принятие медикаментов обязательным условием не является.
В Юсуповской больнице одним из наиболее эффективных методов физиотерапии является магнит, который работает с низкочастотным полем. Этот метод врачи по праву, считают идеальным дополнительным лечением практически всех заболеваний любых систем органов.
Магнитотерапия в физиотерапии
Человеческое тело и биологические жидкости состоят из разного типа клеток. Хотя у них есть общие особенности. Клетки образованы ионизированными молекулами, каждая из них имеет свой электрический заряд. Таким образом, когда на организм начинает действовать магнит с низкими частотами, в тканях возникают слабые токи, которые в свою очередь способствуют:
улучшению кислородного обмена
снижению активности тромбоцитов
уменьшению вязкости крови
увеличения колебательных движений белков и эритроцитов в плазме
изменению скорости биологических и химических процессов
Исследованиями отмечена способность магнита, оказывать влияние на головной мозг. Получаемый эффект зависит от типа магнитного поля. При непрерывном воздействии процессы затормаживания усиливаются. Возбуждающее действие оказывает импульсный метод воздействия, таким образом, ускоряя все процессы. Этот способ влияния позволяет усилить функции передачи сигналов, которые идут по нервной системе периферического типа.
Физиотерапия магнитами при гипертонии дает позитивные результаты в течении болезни, а это в первую очередь видно на состоянии больных. Артериальное давление под действием физиопроцедуры снижается, нормализуется пульс, а самочувствие улучшается. Низкими магнитными частотами снимается болевой синдром, а действие магнитных полей приводит к завершению воспалительных процессов и как результат, уменьшению отечности тканей. Понижается уровень сворачиваемости крови, стимулируется и восстанавливается регенерация.
Показания и противопоказания
Магнитная физиотерапия оказывает на организм болеутоляющий, седативный, противовоспалительный и противоотечный эффекты. Магнитные процедуры дают практически тот же эффект, что и медикаментозное лечение. Эта методика способствует рассасыванию гематом. Способ состоит в улучшении микроциркуляции крови, а также устранения тромбов в тканях. Используют эту методику в следующих случаях:
- сердечно-сосудистые заболевания;
- мочеполовые заболевания;
- заболевания органов дыхательных путей;
- наркологическая зависимость;
- гнойные воспалительные процессы;
- поражения кожи и мягких тканей;
- болезни нервной системы;
- болезни опорно-двигательного аппарата;
- нарушения в работе ЖКТ.
Лечение магнитотерапией суставов показало высокую эффективность, особенно артрита артроза. Метод магнитотерапии дает возможность быстро убрать очаги воспаления и болевой синдром. Если есть необходимость восстановить хрящевые ткани, эта методика помогает в улучшении подвижности сустава и уровне его образования. Также эта методика позволяет убрать отёчность и быстро вернуть нормальное функционирование суставов. В Юсуповской больнице врачи параллельно проводят лечение магнитной терапией и медикаментами, в результате, эффективность лечения усиливается в разы. Использование метода магнитотерапии в физиотерапии запрещается только в тех случаях, если у больного:
- беременность;
- индивидуальная непереносимость;
- истощение организма;
- гипертония III степени;
- опухоли и новообразования;
- нарушения свойств кровяного состава с патологическим характером;
- абсцессы и гнойные процессы в тканях;
- сердечная недостаточность II, III стадий.
Такое ограничение касается в основном больных с тяжелыми патологическими состояниями либо тех, для кого риск развития осложнений считается не оправданным.


.jpg)


Лечение спины
Одним из видов лечения магнитами является лечение неодимовым магнитом. Этот тип магнита осуществляет структурирование воды. Основа метода заключается в том, что на жидкость воздействуют электромагнитное поле и она под ним приобретает следующие особые лечебные свойства:
- выведение радионуклидов, свободных радикалов, токсинов, отложений солей;
- очищение сосудов;
- улучшение клеточного обмена веществ;
- устранение патогенных организмов.
Еще одним эффективным способом проведения лечения магнитами считается магнитное одеяло. Его принцип действия такой же, как в аппаратном аналоге. Разница состоит в том, что аппарат работает от электричества, поэтому и эффект от него лучше.
После применения магнитов в Юсуповской больнице, пациенты отмечают улучшение метаболизма, общее укрепление иммунитета, повышение тонуса. Эти преимущества являются доказательством того, что магнитотерапия действительно очень эффективна. Записаться на курс магнитотерапии можно круглосуточно по телефону Юсуповской больницы.
Магнитная терапия при остеохондрозе
Остеохондроз – это тяжелое дегенеративное заболевание, характеризующееся деформацией межпозвоночных дисков, нарушением кровообращения, обменных процессов в хрящевой ткани, развитием межпозвоночной грыжи. Остеохондроз наиболее часто поражает людей старшего возраста, развитие заболевания может спровоцировать травма, тяжелый физический труд, малоподвижный образ жизни и многие другие факторы.
В Юсуповской больнице оказывают неврологическую помощь, которая в последнее время стала наиболее востребованной. В клинике неврологии занимаются лечением остеохондроза, состоящим из комплекса методов.
Магнитная терапия при остеохондрозе шейного отдела
Кроме медикаментозной терапии, применяют физиотерапию, в том числе магнитотерапию, лечебную физкультуру, массаж, рефлексотерапию и другие методы восстановительной терапии. Магнитотерапия – это один из методов физиотерапии, который основан на воздействии на организм низкочастотным магнитным полем. При воздействии магнитного поля в клетках организма приобретают магнитные свойства находящиеся там молекулы воды. Воздействие магнитного поля изменяет содержание протеинов, ферментов, нуклеиновых кислот, связывает свободные радикалы. Способствует процедура улучшению питания и газообмена в поврежденных тканях, снимает боль, отеки, мышечные спазмы, оказывает противовоспалительное действие.
Применять магнитную терапию следует после консультации с врачом – этот метод физиотерапии имеет не только показания, но также и противопоказания. Воздействие магнитным полем широко применяется при лечении заболеваний опорно-двигательного аппарата, для профилактики различных заболеваний. Магнитотерапия проводится с помощью разнообразных приборов, которые можно использовать не только в больнице, но и в домашних условиях. Применяют магнитотерапию при осложненной и неосложненной форме остеохондроза позвоночника, артритах, остеоартрозах и других патологических состояниях опорно-двигательного аппарата.
Применение магнитной терапии при остеохондрозе шейного отдела позвоночника позволяет устранить головную боль, снизить напряжение мышц плечевого пояса, шеи, восстановить питание в хрящевых тканях межпозвоночных дисков шейного отдела, усилить кровообращение. Если остеохондроз поразил грудной отдел позвоночника, магнитотерапия позволяет устранить межреберную невралгию, при поясничном остеохондрозе оказывает положительное влияние на работу внутренних органов: желудочно-кишечного тракта, почек, мочевого пузыря.
Магнитотерапия при остеохондрозе шейного отдела может применяться совместно с другими видами физиотерапевтических процедур, что значительно усиливает ее эффективность. Магнитотерапия проводится с помощью магнитных индукторов, или аппликаторов, которые накладываются на предварительно очищенную кожу в месте поражения позвоночника. Сама процедура проходит около 30 минут, техника проведения зависит от применяемого прибора. После процедуры на кожу в области поражения позвоночника наносятся мази, специальные лечебные составы или гель, снимающие боль, отечность, питающие ткани и предотвращающие развитие воспалительного процесса.
Через 3-5 сеансов больной начинает чувствовать облегчение, после полного курса магнитотерапии (20 процедур) исчезает боль, усиливается кровообращение в мышечных тканях. Рекомендуется для закрепления эффекта проходить магнитотерапию при остеохондрозе не менее двух раз в год с сопутствующим проведением других физиотерапевтических процедур.

array(6) < ["ID"]=>string(5) "28300" ["WIDTH"]=> int(0) ["HEIGHT"]=> int(0) ["SRC"]=> string(111) "/upload/resize_cache/sprint.editor/f0f/1200_2000_1/img-1647966769-6593-181-581767d18f51dac632355f95efbbfdce.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/f0f/img-1647966769-6593-181-581767d18f51dac632355f95efbbfdce.jpg" ["DESCRIPTION"]=> string(56) "лечение спины магнитотерапией" >
Данный метод физиотерапии разрешен к использованию при всех формах остеохондроза, в том числе осложненном рефлекторным или корешковым синдромом. Применяется при лечении остеохондроза с сопутствующими заболеваниями (артритом, артрозом, протрузией и грыжей межпозвоночного диска, спондилоартрозом и другими заболеваниями). Существует ряд противопоказаний, при которых магнитотерапию применять нельзя:
- наличие кардиостимулятора и других электроустройств имплантов;
- беременность и период кормления грудью;
- младенческий возраст;
- заболевания психики;
- нарушение свертываемости крови;
- больной болен туберкулезом;
- лихорадочное состояние;
- тяжелые сердечно-сосудистые патологии;
- в анамнезе больного доброкачественная или злокачественная опухоль.
В Юсуповской больнице проводится магнитотерапия (2 поля), другие физиотерапевтические процедуры при лечении остеохондроза позвоночника. Магнитотерапия относится к дополнительным физиотерапевтическим методам, которые помогают оздоравливать позвоночник при тяжелых заболеваниях опорно-двигательного аппарата. В больнице применяют для лечения остеохондроза инновационные препараты, применяют эффективные методы реабилитационной терапии. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Лазерная терапия (лазеротерапия) или квантовая терапия – одно из направлений физиотерапии, основанное на применении излучения оптического диапазона, излучаемого лазером.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети

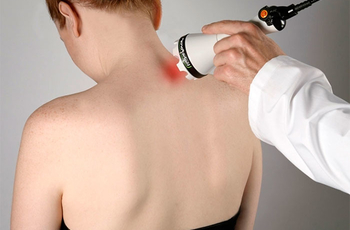
Лечебной особенностью данного светового луча (или потока) являются:
- постоянная фиксированная длинна волн (так называемый монохроматичный свет),
- постоянная фаза излучения фотонов (когерентность),
- высокая точность направленности (небольшое рассеивание пучка света),
- фиксированная поляризация (четкая направленность векторов электромагнитного поля в пространстве).
Для лечения лазером чаще всего применяют оптические красные и инфракрасные диапазоны излучения, генерируемые в импульсных или постоянных режимах. Диапазон мощностей физиотерапевтических лазеров расположен в пределах от 1 до 100 мВт, импульсные приборы от 5 до 100 Вт, частота импульсов 10-5000 Гц.
Лазеротерапия оказывает обезболивающее, противовоспалительное, спазмолитическое действие, активизирует метаболические процессы на клеточном уровне, стимулирует восстановительные процессы, улучшает циркуляцию крови в органах и мягких тканях. Кроме того она производит мягкий седативный и расслабляющий эффект, оказывает иммуномодулирующее, общеукрепляющее воздействие, подавляет аллергические реакции, высвобождает и выводит из организма соли и шлаки.
Техники лазерной терапии
В зависимости от техники выполнения облучения лазерными пучками выделяют стабильную и лабильную методики процедур:
- Стабильная – подразумевает фиксированное (без перемещений) расположение лазера на протяжении всей процедуры. Чаще всего проводится в контакте с кожными покровами.
- Лабильная – луч располагается дистанционно (на некотором расстоянии от тела) и произвольно передвигается по полям, на которые делят обрабатываемую поверхность (зональное облучение по полям). Во время проведения процедуры одновременно допускается облучение 3-5 полей, но не более 400 см2 общей площади, скорость перемещения примерно 1 см/сек (лазерное сканирование). Головка лазера, как правило, перемещается: вдоль сосудистого скопления или нервного пучка; от центра патологического участка к периферии; от периметра с захватом здоровых тканей к очагу поражения.
По методу расположения лазерного излучателя:
- внутрисосудистая – излучатель вводят в просвет кровеносного сосуда;
- надсосудистая – луч располагается над кровеносным сосудом с помощью специального приспособления;
- внутриорганная – световод излучателя помещается в полом органе тела, например, мочевом пузыре;
- внутриполостная – лучи располагаются в естественных полостях человеческого организма, например, спинномозговом канале, брюшной полости и пр.
Кроме того с помощью лазера воздействуют на акупунктурные точки, сегменты спинного мозга и нервные корешки, облучают кровь, внутренние органы. Сочетание лазерного излучения и постоянных магнитных полей (магнитолазерная терапия) позволяет произвести более глубокое воздействие на ткани, намагничивание атомов железа (кровь, мозг, печень), улучшение микроциркуляции, что продляет целебное воздействие процедуры до нескольких часов.
Комбинирование лазерных лучей и механического воздействия массажных водяных струй позволяет проводить информационное лечение структурированной водой, улучшать общее состояние организма и помогать пациентам с сильно ослабленным состоянием здоровья, психоэмоциональными и физическими расстройствами.
Показания к применению лазерной терапии
Лазеротерапию в чистом виде либо в сочетании с гидротерапией или магнитными полями применяют в:
- неврологии для лечения межреберной невралгии, невритов и неврозов, лечения невриномы позвоночника, периферических параличей и парезов конечностей, нарушений прохождения нервных импульсов, инсультов, депрессий, нарушений сна, лечение головных болей и пр.;
- ортопедии для лечения остеохондроза, остеопороза, нарушений осанки, стеноза позвоночного канала, плоскостопия, лечения грыжи межпозвоночных дисков, нестабильности позвонков, спондилеза и др.;
- травматологии для лечения травм позвоночника и конечностей, длительно не сращивающихся переломов, незаживающих ран, ожогов, общего укрепления организма;
- онкологии для лечения злокачественных и доброкачественных новообразований;
- кардиологии для лечения сердечнососудистых заболеваний (гипертонии, ишемии, стенокардии, атеросклероза, хронических и острых тромбофлебитов и флеботромбозов, варикозного расширения вен);
- дерматологии для лечения псориаза, экземы, акне, трофических язв, пролежней, дерматитов, аллергических высыпаний и пр.;
- косметологии;
- пульмонологии и ЛОР терапии для лечения бронхитов, бронхиальной астмы, пневмонии, ринитов, синуситов, тонзиллитов, отитов и пр.;
- гинекологии для лечения бесплодия, эрозии и дисплазии шейки матки, спаечных процессов в яичниках;
- гастроэнтерологии для лечения и профилактики язвенной болезни, панкреатита, гастрита и пр.;
- лечении острых и хронических воспалительных процессов, инфекционных и вирусных болезней (герпес, гепатит, туберкулез, хламидиоз, трихомониаз, цистит), отравлений, иммунодефицитных состояний.
В оздоровительных и профилактических целях лазерную терапию могут применять:
- для поддержания иммунной системы и предупреждения частых простудных заболеваний, снижения уровня холестерина;
- в период реабилитации после перенесенных тяжелых травм, инфекционных болезней, сложных операций для поддержания организма;
- у спортсменов в периоды интенсивных тренировок для повышения выносливости или лиц занятых тяжелым или вредным трудом для поднятия работоспособности и защитных функций (иммунитета) организма.
Противопоказания к проведению процедуры
Абсолютных противопоказаний к проведению лазеротерапии не существует, но имеются косвенные известные и понятные специалистам в данной области, которые поддаются корректировке. Например, возраст пациента, туберкулез в острой форме, беременность или опухоли различной этиологии не являются абсолютными противопоказаниями к процедуре, необходимо просто учитывать влияющие факторы и правильно подобрать методику воздействия на организм.
Для получения эффективного результата от лечения необходимо внимательно и последовательно задать все параметры процедуры лазеротерапии: длину волн, мощность, режим воздействия, время процедуры, методику, частоту и периодичность импульсов. Неправильный выбор режима или недопустимого значения одного из параметров способно привести к неожидаемым негативным последствиям, а в некоторых случаях - необратимым, особенно если аппарат применяется самостоятельно на дому.
Несмотря на довольно простую методологию проведения процедуры и довольно широкий спектр применения, назначить лазеротерапию может только лечащий врач и только после проведения необходимых клинических исследований и сбора анализов.
Не рекомендуется проводить лазерную терапию пациентам с патологиями крови (измененный состав крови, плохая свертываемость, нарушение кроветворения, анемия, обильные кровотечения), легочной недостаточностью, с сердечно-сосудистыми патологиями, а также в зонах доброкачественных новообразований, пигментных и родимых пятен, папиллом и пр.
Во время проведения лечения могут возникнуть обострения хронических заболеваний. Как правило, это происходит после первых процедур, например, усиление боли при лечении дорсалгии, головокружения и головные боли при терапии вегетососудистой дистонии, психологический дискомфорт при системных заболеваниях соединительных тканей.
Вторичное обострение болезней может вызвать передозировка сеансов лазеротерапии (более 6). При вторичном обострении лечение прерывают на 2-3 дня или снижают дозу излучения.
Читайте также:

