Можно ли посещать солярий при себорейном дерматите
Обновлено: 23.04.2024
Кожа головы зудит, перхоть сыплется хлопьями, волос все меньше и меньше… Бывает и так, что себорейный дерматит и выпадение волос накладываются друг на друга. Называется это себорейная алопеция. В чем причины? Есть ли лечение «2 в 1» – и против перхоти, и от поредения шевелюры? Давайте разберемся.
Себорея и облысение – разные процессы
Волосяные фолликулы находятся в коже головы. Естественно, что они тесно взаимосвязаны. Естественно, что разного рода поражения кожи, особенно воспалительные, нарушают нормальную работу фолликулов. И себорея, как воспалительный процесс, влияет на волосы исключительно негативно – иногда они истончаются и редеют, в сопровождении зуда и обилия перхоти.
Однако с точки зрения медицины нет такой отдельной болезни, как себорейная алопеция. Ни у женщин, ни у мужчин. Есть себорейный дерматит из-за дисфункции сальных желез. И есть алопеция из-за дисфункции волосяных фолликулов. Причем не любая алопеция (они бывают разными). Когда трихологи употребляют термин себорейная алопеция, подразумевают, что у пациента одновременно и себорейный дерматит, и алопеция андрогенетического типа. И терапия у них разная. Шампунь от себорейного дерматита облысение не остановит. Здесь необходимо комплексное, последовательное лечение.
Про себорейный дерматит волос головы
Конечно же, некорректно говорить «себорея волос». Это просто распространенное в быту выражение. Заболевание связано именно с кожей. Причем дерматит может быть локализован и на волосистой части кожи головы, и на лице, и на теле. На голове чаще, так как здесь максимальная плотность сальных желез.
Причина себореи – нарушения в работе сальных желез. Но первопричины находятся глубже. Обильная или, наоборот, слабая секреция себума (кожного сала) кроется в генетической предрасположенности и/или в нарушениях метаболизма (обменных процессов). Здесь тоже много самых разных причин – собственные гормоны, хронические заболевания, дефицит микроэлементов, сбои в работе иммунной системы, стресс и т.д. Поэтому себорея требует профессиональной терапии – как ее лечить, в идеале, должен решать врач (дерматолог, трихолог).
В терапевтический комплекс включаются противогрибковые средства, антибиотики, антигистамины, а иногда и гормональные препараты. Комплекс позволяет воздействовать как на причины, так и на симптомы болезни. К слову, проявления в виде зуда, перхоти, воспалений, убрать не так уж и сложно. Чем лечить симптомы, которые всегда сопровождают себорею? Аптечными шампунями с антимикотиками (противогрибковыми компонентами).
При чем тут грибок, если дерматит развивается из-за дисфункции сальных желез? Дело в том, что на коже каждого человека живут дрожжеподобные грибки вида Pityrosporum ovale (Malassezia furfur). Себум – благоприятная среда для размножения этих грибков. Разросшаяся колония меняет нормальную биохимию. Грибы «едят» кожное сало и выделяют ферменты, которые нарушают естественный pH кожи. Защитные свойства гидролипидной мантии ослабляются, в кожу легче проникают различные патогены. На их уничтожение направляются иммунные клетки, а процесс атаки сопровождается выбросом гистамина. Гистамин раздражающе действует на нервные окончания, от чего кожа начинает зудеть. Расчесы усиливают воспаление. Такой вот патологический круг.
Нюанс. Чрезмерная секреция кожного сала и сопутствующее разрастание грибковой колонии – это жирная себорея волос. Еще есть сухая, когда сальные железы продуцируют мало себума. Здесь в патологическом процессе грибок не участвует. Тем не менее, кожа тоже чешется и шелушится, а из шевелюры сыплется перхоть. Потому что себум – важнейшая часть гидролипидной мантии. Без жира защита слаба. Как следствие, легкое проникновение патогенов, их атака иммунными клетками, выброс гистамина, зуд, расчесы и воспаления.
Любой себорейный дерматит сопровождается фиброзом. Поэтому возможен самый негативный сценарий – волосы выпадают и больше не вырастают. В очагах воспалений нормальные для органа ткани постепенно замещаются соединительной тканью, то есть рубцуются. В данном случае рубцуются устья фолликулов. Это как шрамы, только образовавшиеся естественным образом. А на шрамах ничего не растет, ткани здесь «мертвые». Конечно, процесс сильно растянут во времени. Но если у пациента еще и андрогенетическая алопеция, облысеть безвозвратно можно относительно быстро.
Про андрогенетическую алопецию
Андрогенетическая алопеция (андрогенная алопеция, АГА) – генетически обусловленная деградация волосяных фолликулов под влиянием половых гормонов андрогенов. Чувствительные (гормонозависимые) фолликулы в основном локализуются в лобно-теменной зоне головы. Именно здесь и развивается облысение. Механизм следующий:
• гормон тестостерон преобразуется в дигидротестостерон (ДГТ);
• под влиянием ДГТ фолликулы миниатюризуются;
• волосы растут истонченными и обесцвеченными;
• фолликулы полностью атрофируются и прекращают продуцировать волосы;
• устья погибших фолликулов зарастают соединительной тканью (рубцуются).
Программа негативная, но не моментальная. Как правило, до полного облысения участка или всей головы проходит с десяток лет. Но если вдобавок есть себорея, выпадают волосы гораздо быстрее. Поэтому обильная перхоть, зуд, воспаление кожи плюс намеки на поредение шевелюры – повод сходить к врачу. Сегодня есть эффективная терапия и от себорейного дерматита, и от андрогенетической алопеции.
Взаимосвязь себореи и андрогенетического выпадения волос
Почему себорея коррелирует именно с АГА? Потому что сальные железы чувствительны ко всем андрогенам, особенно к дигидротестостерону. Под его влиянием себоциты (клетки, из которых образуется себум) увеличиваются в размерах, их секреторная активность существенно повышается. Сало закупоривает протоки (они же устья фолликулов), в пробках развивается бактериальная микрофлора, что провоцирует воспаление и фиброз.
Гормонозависимые фолликулы усугубляют процесс. Сальная железа сосуществует в тесной связке с фолликулом, и в дополнение к собственному получает еще и фолликулярный дигидротестостерон. И наоборот.
Как и чем лечить себорейную алопецию
Сначала необходимо снять острую симптоматику себореи. Затем можно приступать к местному лечению андрогенетической алопеции.
Терапия себорейного дерматита
Стратегия выбора фармакотерапии дерматита – исключительно компетенция специалиста. На запущенных стадиях не обойтись без гормональных препаратов. Ввиду обилия противопоказаний и побочных эффектов такая терапия должна проходить под врачебным контролем.
Для лечения симптоматики дерматита можно применять глюкокортикостероидные мази и кремы. Они быстро тормозят воспалительные реакции, оказывают иммуносупрессивное действие (подавляют чрезмерную активность иммунных клеток – отсюда меньше гистамина и сопутствующего зуда). Но и наружные средства на базе стероидов имеют массу противопоказаний, а также синдром отмены. Поэтому они актуальны только при острых проявлениях себореи.
Деликатное местное лечение дерматита – специализированные лечебные шампуни. При выборе смотрите состав. Отличный антигрибковый эффект при жирной себорее дают пиритион цинка, пироктона оламин, климбазол, березовый деготь. Если себорея сухая, подойдет шампунь на основе салициловой кислоты. Она дает кератолитический эффект – мягко отшелушивает ороговевший эпидермис, препятствует образованию перхоти.
Современные шампуни от себорейного дерматита довольно мощные. Избавиться от острых симптомов можно за 2-3 недели. Далее лечебное средство можно использовать раз в неделю, в качестве профилактики.
Терапия андрогенной алопеции
Традиционное, официально признанное наружное лечение АГА – 5% или 2% миноксидил. Однако в острой фазе себореи применять его нельзя, среди противопоказаний – язвы, трещины, мокнутие, воспаление кожи. К тому же у миноксидила явно выраженный синдром отмены. Выходить из такого лечения придется очень медленно, постепенно снижая дозировку и частоту нанесений. Иначе с трудом обретенные волосы выпадут вновь.
Важно: в терапии АГА большую роль играют антиандрогены, к коим миноксидил не относится. Миноксидил – сосудорасширяющее вещество, продлевающее активную фазу роста волос, препятствующее миниатюризации фолликулов. Антиандрогены – вещества, блокирующие превращение тестостерона в дигидротестостерон. Превращение это происходит при участии фермента 5-альфа-редуктазы. Антиандрогены ингибируют (подавляют) этот фермент.
Сегодня есть средства, работающие и против миниатюризации волосяных фолликулов, и как антиандроген. Пример – пептидный лосьон Селенцин. Фолликулы воспринимают пептиды как естественные факторы роста и возвращаются к нормальному функционированию. Карликовая пальма в составе лосьона – эффективный ингибитор 5-альфа-редуктазы. Соответственно, лосьон работает и против АГА, и против себорейного дерматита (чем меньше ДГТ, тем менее активны сальные железы). Что касается скорости восстановления фолликулов, то за 4 месяца применения лосьон увеличивает густоту шевелюры на 64% (подтверждено клиническими испытаниями).
В заключение вернемся к тому, что себорейная алопеция – сложный патологический процесс, где кожные проблемы переплетаются с выпадением волос. Прежде чем начинать лечение, нужно сходить к дерматологу (или трихологу) и разобраться в первопричинах дисфункции сальных желез.
Многие дерматологические заболевания обладают ярко выраженной сезонностью. Псориаз — не исключение. Летом при псориазе обычно наблюдается улучшение, ремиссия благодаря солнечному свету. Но одно дело — просто гулять под солнцем, позволяя лучам улучшать состояние кожи, и совсем другое — загорать на пляже. Можно ли загорать при псориазе? А купаться? Давайте разберем летний уход за кожей при псориазе.
Как загорать при псориазе
Давайте сразу разберемся с тем, можно ли вообще загорать, если у вас псориаз. Псориаз может быть "зимним" (то есть обостряться зимой) и "летним". Из-за особенностей нашего климата гораздо чаще встречается именно первый тип заболевания. У подавляющего большинства пациентов летом наблюдается ремиссия. Им можно загорать. Но если вы знаете, что у вас обострение происходит именно летом, то лучше воздержаться от солнечных ванн. "Летний" псориаз обостряется именно от воздействия солнечных лучей, поэтому лучшим решением станет легкая закрытая одежда и пребывание в тени по возможности.

Как же загорать, если у вас "зимний" псориаз? Вот простые правила:
- Не пересушивайте кожу. Постарайтесь не лежать на солнце в самые жаркие часы, а также ограничьте время непрерывного загорания хотя бы 30 минутами.
- Увлажняйте кожу. Псориаз обостряется, когда кожа сохнет. На солнце и в жару она легко теряет влагу, и это может плохо сказаться на ремиссии псориаза. Помогите коже восстановить влагу — регулярно наносите увлажняющие кремы.
- Защищайтесь от вредного излучения. Этот совет актуален для всех людей, в том числе не страдающих от псориаза. Правда, им до сих пор многие пренебрегают. Прежде чем выйти на солнце, обязательно нанесите на открытые участки кожи солнцезащитный крем.
Все вышеперечисленное относится к естественному солнечному загару. А вот про солярий при псориазе у нас есть более подробная статья, советуем ознакомиться.
Можно ли купаться
При псориазе можно купаться, если это период ремиссии. Другими словами, как и в случае с загаром — важно, когда обостряется течение болезни именно у вас. Если у вас "зимний" псориаз, то летом можно искупаться в речке или в море. Если "летний" — придется плавать только зимой, в бассейне. Перед купанием в бассейне стоит нанести на бляшки немного вазелина, чтобы защитить их от агрессивного воздействия хлора.

Если псориаз сильно заметен на вашей коже, вам придется заранее провести беседу с людьми, в компании которых вы планируете отдыхать. Объясните им, что псориаз не заразен, и они ничем не рискуют, купаясь рядом с вами.
Во время обострений не стоит купаться ни в бассейне, ни в открытых водоемах. Дело в том, что при обострении псориаза кожа становится максимально уязвимой, и любые бактериальные заболевания, которые можно подхватить в воде, с легкостью попадут в ваш организм.
Уход за кожей при псориазе летом во многом зависит от того, когда заболевание обостряется лично у вас. Если летом наступает ремиссия, то вы можете и загорать, и купаться — но не забывайте пользоваться средствами, которые вам назначил врач для лечения псориаза. Если же летом у вас обострение, лучше воздержаться от похода на пляж и провести время где-нибудь в тени.

Атопический дерматит — довольно распространенное явление, ведь в среднем 1 человек из 12 страдает им. Полностью вылечить дерматит невозможно, поэтому лечение обычно сводится к повседневному уходу, поддерживающему состояние ремиссии. Давайте рассмотрим, как ухаживать за дерматитом, чтобы не было рецидивов.
Обращение к врачу
Дерматологические заболевания разнообразны и коварны, и порой без взгляда специалиста и анализов нельзя точно поставить диагноз. Если вы ранее не были у врача, то при появлении красных высыпаний, шелушений или зуда лучше сразу записаться на прием к дерматологу. Не занимайтесь самодиагностикой и уж тем более не назначайте лечение, исходя из диагноза, поставленного самостоятельно. Так, уход при аллергическом дерматите кардинально отличается от лечения псориаза, а внешне эти болезни можно спутать.
Избавляемся от причин атопического дерматита
Сейчас ученые относят атопический дерматит к нервно-аллергическим заболеваниям. Это означает, что течение болезни может быть вызвано и усугублено как аллергенами, так и нервными расстройствами. Соответственно, важная часть ухода при атопическом дерматите состоит из устранения аллергенов и причин нервозов.
Устраняем аллергены
Даже если вы не ярко выраженный аллергик, стоит позаботиться о своем окружении и устранить возможные аллергены. У взрослых часто встречается аллергия на продукты питания: шоколад, цитрусовые, яйца, морепродукты, орехи и ягоды. У детей до трех лет часто встречается непереносимость молочного белка.
Пыль — один из самых распространенных аллергенов. Точнее, не сама пыль, а продукты жизнедеятельности пылевых клещей, которые в ней обитают. Влажная уборка должна стать регулярным ритуалом.
Аллергию также может вызывать бытовая химия. Агрессивные чистящие порошки, средства для мытья посуды, стиральный порошок — все это может провоцировать обострения. Выбирайте наиболее щадящие составы, отдавайте предпочтение специальным детским стиральным порошкам и используйте бытовую химию только в перчатках.
Избавляемся от нервных расстройств
Не стоит недооценивать влияние психологического состояния на здоровье. Именно эмоциональная нагрузка часто приводит к рецидивам атопического дерматита, поэтому уход за кожей включает в себя визиты к психотерапевту.
Уход за кожей при атопическом дерматите
Вторая половина лечения — это устранение симптомов, а именно сухости, зуда, покраснений и боли. Повседневный уход состоит из нежных очищающих средств и интенсивных увлажняющих. Участки, пораженные атопическим дерматитом, нуждаются в деликатных средствах по уходу за кожей. Во время обострения пациентам с дерматитом нужны противовоспалительные препараты. Многие такие средства относятся к гормональным, принимать их нужно только по указанию врача. Дерматолог также может назначить специальные процедуры (обертывания, примочки, аппликации и т.д.).

Уход за кожей лица при дерматите
При поражении кожи лица, необходимо сменить ежедневный уход на более щадящий. Отличным выбором станут гидрофильные масла для умывания — они не сушат кожу, бережно удаляют загрязнения и не вызывают раздражения.

Ванные процедуры
При дерматите лучше сократить длительность любых водных процедур: вместо принятия долгой ванны обойтись быстрым душем. Снизьте температуру воды для умывания — горячая вода быстро лишает кожу влаги. Для людей с дерматитом оптимальной будет температура в 32–35°C.
Постарайтесь избегать агрессивных отшелушивающих средств, жестких мочалок, скрабов. Вместо этого выбирайте мягкие очищающие средства — гели и масла, не содержащие мыла. Сразу после душа нанесите увлажняющий крем, чтобы кожа не теряла влагу. Это особенно важно в зимний период, когда кожу сушит и холодный воздух, и центральное отопление.
У детей уход при атопическом дерматите абсолютно аналогичен. Уделяйте особое внимание выбору средств для увлажнения, ищите гипоаллергенные составы, одобренные детскими дерматологами.
Уход за кожей при себорейном дерматите
Если при атопическом дерматите кожа сохнет и трескается, то при себорейном она начинает лосниться, на ней могут появиться жирные чешуйки. У детей до 3 лет заболевание обычно проявляется на макушке. Уход за кожей при себорейном дерматите в этом случае сводится к использованию специальных шампуней, назначенных дерматологом. Важно купировать зуд, ведь ребенок может расчесать место поражения и случайно занести инфекцию.

При себорейном дерматите используют средства, снижающие воспаление кожи: кератолитики, кортикостероиды, противогрибковые средства. Применять их стоит только по назначению врача. Если себорея стала хронической, дерматолог может назначить прием противогрибковых препаратов внутрь.

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
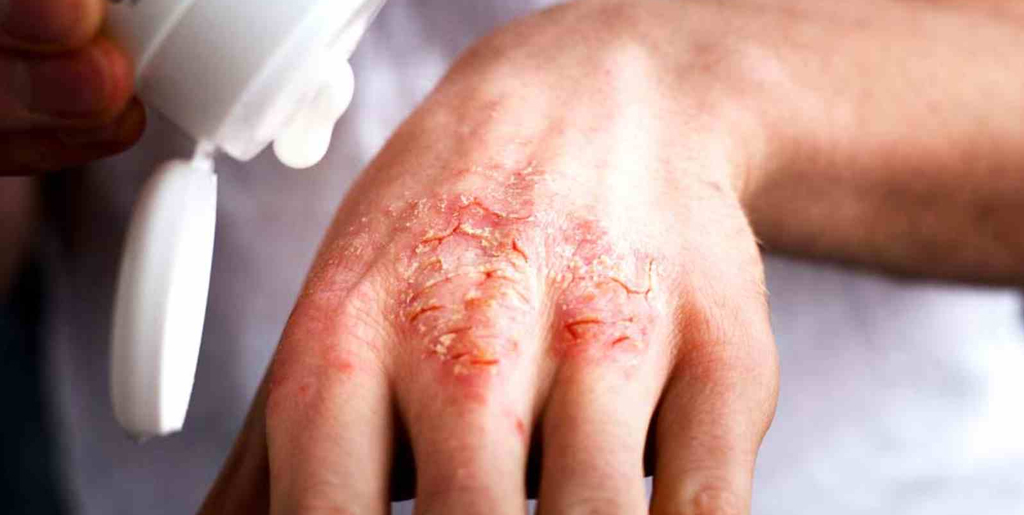
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
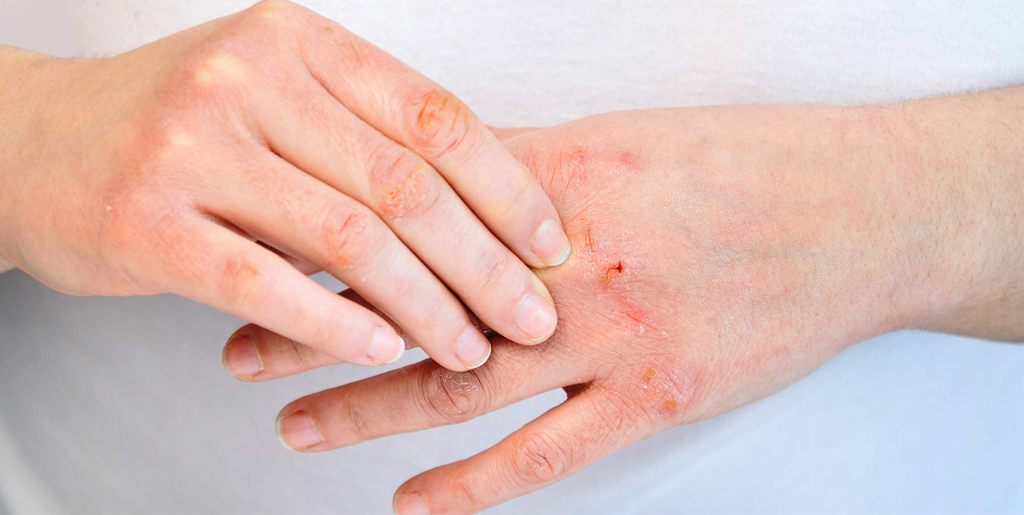
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.
Себорея, именуемая также себорейным дерматитом — это заболевание кожи головы, возникающее в результате нарушений в работе сальных желез. Чаще всего эта болезнь может появляться постоянного или систематического стресса, наличия неправильного рациона питания, а также плохой работы иммунной системы. При себорейном дерматите сальные железы начинают активно работать, в результате чего начинается сильное выпадение волос, а также появляются дискомфортные ощущения в виде зуда и перхоти.
Себорея: признаки на голове и лечение
На коже головы человека постоянно присутствует патогенная микрофлора, к которой относятся дрожжевые грибки, при обильном размножении которых и возникает такое заболевание, как себорея. При нормальной работе иммунной системы организм подавляет их распространение и рост, однако при наличии определённых факторов они начинают активно развиваться, в результате чего происходит поражение сальных желёз головы. К основным причинам возникновения этого заболевания относятся:
1. Болезни эндокринной системы;
2. Снижение иммунитета организма;
3. Наличие расстройств нервной системы;
4. Нахождение на строгих диетах, ограничивающих приём белков или витаминов;
5. Подверженность организма тяжёлым физическим или спортивным нагрузкам;
6. Приём медицинских препаратов, содержащих в своём составе кортикостероиды или тестостерон.
Кроме того, очень часто себорея возникает на фоне хронической усталости, депрессий, а также нахождении человека в стрессовой ситуации. Лечение себореи должно проводиться на основании типа этого заболевания под тщательным присмотром квалифицированного специалиста.
Виды себорейного дерматита
На сегодняшний день современная медицина делит это заболевания на два типа:
1. Тип первый. К первому типу относится сухой себорейный дерматит, который чаще всего возникает на первоначальном развитии болезни. При наличии заболевания этого типа на голове появляется обильная перхоть, которая сопровождается ощущениями дискомфорта в виде сильного зуда.
2. Тип второй. Ко второму типу заболевания относится себорея жирного типа. При себореи жирного типа грибок изменяет секрецию сальных желёз, в связи с чем она начинает чрезмерно выделяться. Помимо обильной перхоти на голове, сильного жжения и зуда, такая себорея может привести к появлению белых пятен на шее, лице и за ушами. В том случае, если не начать своевременное лечение и профилактику этого заболевания, оно может стать причиной полного облысения.
3. Тип третий. Себорея смешанного вида, при которой кожа лица пациента поражается сухой себореей, а на голове начинают возникать жирные корочки. Как и в предыдущих случаях, этот себорейный дерматит сопровождается жжением и зудом.
Какой должна быть диета при себорее?
Для того чтобы избежать развития дрожжевого грибка и снизить работу сальных желёз, необходимо придерживаться правильного питания, а также соблюдать ряд важных рекомендаций:
1. Не использовать в собственном ежедневном рационе сильносолёную, копчёную или жирную еду;
2. Отказаться от употребления кондитерских изделий;
3. Максимально снизить употребление продуктов, содержащих в собственном составе искусственные добавки, а также красители;
4. Не употреблять в пищу на протяжении всего времени лечения фастфуды, а также газированные напитки;
5. Не кушать продукты, которые могут вызвать индивидуальные аллергические реакции, например цитрусовые, мёд, клубнику;
6. Отказаться от употребления алкогольных напитков.
В ежедневном рационе человека, борющегося с себорейным дерматитом, в обязательном порядке должны присутствовать свежие овощи, фрукты, ягоды, рыба, мясо, молочные продукты. По мнению врачей, при наличии себореи для её лечения очень полезно ввести в собственный ежедневный рацион каши из злаков, соки из свежевыжатых фруктов, овощные салаты, минеральные воды, а также натуральные травяные чаи.
Лечение себореи народными средствами
Если вы ищите в интернете информацию «народные средства лечения сухой себореи головы» или «жирная себорея лечение в домашних условиях», тогда вам просто необходимо прочитать этот раздел нашей статьи. Ведь здесь мы расскажем, как проводить лечение себорейного дерматита с помощью народной медицины. Однако решив лечить это заболевание собственными силами в домашних условиях, вам нужно чётко придерживаться рецептуры приготовления народных препаратов и способов лечения. Связано это с тем, что эксперименты в этом деле могут только ухудшить ситуацию.
Рецепт первый: лечение себореи лица яблочным уксусом
Лечение себореи при помощи яблочного уксуса может проходить несколькими способами: проведением примочек и смазываний, а также в качестве средства для приёма внутрь. При приёме внутрь необходимо приготовить специализированный раствор, для этого в стакан сырой воды требуется добавить по чайной ложке уксуса и мёда. После добавления в воду яблочного уксуса и меда её необходимо максимально тщательно размещать и выпить жидкость маленькими глотками. Принимать препарат необходимо через день. Эффективность приёма уксуса связана с тем, что это средство обладает хорошим противогрибковым эффектом, а значит, будет бороться с размножением и развитием дрожжевого грибка.
Рецепт второй: приготовление травяных настоев
Для приготовления травяного настоя против себореи необходимо в одинаковых пропорциях смешать подорожник, крапиву, ромашку, а также душицу. После смешивания следует набрать одну столовую ложку нашего травного сбора, добавить её в стакан и залить кипятком. Настаивать сбор следует в течение одного часа, а затем добавить в неё мякиш чёрного хлеба. После получения однородной массы её необходимо втереть в кожу головы нежными движениями, а затем покрыть голову шапочкой из полиэтилена. Держать настой на голове два часа.
После завершения процедуры тщательно промыть волосы водой. Стоит отметить, что применение такого травяного настоя позволяет восстановить волосы, уменьшить их выпадение, а также позволит эффективно бороться с перхотью. Кроме того, после применения этого травяного сбора исчезает зуд, покраснение или шелушение кожи.
Рецепт третий: маска для волос
Для приготовления этой маски необходимо выполнить смешивание 100 мл репейного масла с двумя небольшими дольками чеснока. Перед началом смешивания масло необходимо подогреть, а чеснок измельчить. Приготовленную смесь наносят на голову и держат на волосах на протяжении 20 минут. После 20 минут маску необходимо смыть с волос тёплой водой, а затем помыть их с помощью шампуня. Рекомендуется нанесение этой маски 2 раза в неделю на протяжении восьми недель.
Внимание! При подобных заболеваниях обращайтесь за помощью к специалистам и ни в коем случае не занимайтесь самолечением!
Читайте также:

