Можно ли лечить межпозвоночную грыжу дарсонвалем
Обновлено: 01.05.2024
Дарсонваль — это прибор, который полюбился врачам-трихологам и многим специалистам в области косметологии. Аппарат используется для уменьшения мимических морщин, стимуляции роста волос, при проблемах с венами, а также при устранении боли в мышцах.
Почему «Дарсонваль» универсален в борьбе за красоту, какие зоны тела особенно нуждаются в его воздействии, и почему он должен быть в обиходе любой семьи — расскажем в этой статье.
О дарсонвализации
Дарсонвализация — это метод высокочастотной электротерапии. На тело человека идет воздействие импульсными токами высокой частоты и малой силы. На практике это воздействие ощущается как легкие, приятные и комфортные покалывания.
С помощью токов «Дарсонваль» усиливает микроциркуляцию крови. Расширяются капилляры и улучшается кровообращение, устраняются сосудистые спазмы.
Такое воздействие на кожу уменьшает зуд и боль, восстанавливает кожный покров и устраняет очаги воспаления. Но самое важное то, что дарсонвализация воздействует не только на кожу, но и на внутренние органы — улучшает их работу.
Из чего состоит набор «Дарсонваль»
Аппарат «Дарсонваль» представляет собой набор из четырех насадок для воздействия на разные зоны тела и самого прибора с регулятором мощности. Насадки выполнены из стекла и заполнены инертным газом.
При работе с прибором на него устанавливают необходимую насадку, включают его в сеть и начинают воздействие на кожу. Процесс стимуляции ощущается как легкое, приятное покалывание. «Дарсонваль» часто используется в косметологии. И в то же время он обладает лечебным действием. Каким образом он оздоравливает и восстанавливает красоту расскажем ниже.
Дарсонваль →
Улучшаем рост волос
При воздействии на кожу головы аппаратом «Дарсонваль» улучшается ее кровоснабжение. Волосяные луковицы «пробуждаются» — начинают получать питание, к ним лучше поступает кислород, улучшается рост волос. Поэтому аппарат будет полезен при выпадении волос, облысении, перхоти, медленном росте волос.
При этом важно помнить, что эффективное воздействие идет именно на прикорневую зону. Если волосы длинные, то даже хорошее питание их корней не сможет обеспечить блеск и здоровый по всей длине. Поэтому сочетание дарсонвализации и средств по уходу за красотой и здоровьем волос поможет быстрее добиться желаемого результата.
При дарсонвализации обновление волос происходит в более быстром темпе. Необходимо внимательно отнестись к процессу использования устройства. Если волосы активно выпадают, то есть вероятность, что выбранная мощность воздействия слишком высока, и нужно уменьшить ее воздействие.
Избавляемся от морщин и прыщей на лице
Когда хочется подарить коже упругость и здоровый вид, «Дарсонваль» окажется эффективным помощником. Стимуляция кровотока благоприятно сказывается на состоянии внешнего вида кожи. Улучшается ее питание, насыщение клеток кислородом. Обменные процессы происходят активнее. Клетки быстрее обновляются. Результат радует: кожа светится изнутри, а морщины становятся менее заметными.
Еще одна проблема — прыщи. «Дарсонваль» помогает их устранить: подсушивает очаговое воспаление. В наборе с устройством идет специальная насадка для точечного воздействия. При этом важно учитывать тот факт, что появление прыщей может быть спровоцировано, например, заболеваниями желудочно-кишечного тракта. Тогда аппарат выступает как вспомогательное средство, которое будет эффективно в комплексе с другими, необходимыми процедурами.
Прыщики, воспаления кожи, угревая сыпь, кожный зуд при аллергии, бледная или жирная кожа, подтяжка мимических морщин, реабилитация после пластических операций – со всеми проблемами легко справится Дарсонваль.
Сохраняем красоту ног
«Дарсонваль» — помощник при профилактике венозной недостаточности, а также при лечении первой стадии варикоза.
Благодаря использованию аппарата, увеличивается скорость циркуляции крови. Расширяются капилляры и просветы сосудов, устраняются сосудистые спазмы. С поверхности кожи исчезают неэстетичные «сеточки» и мелкие сосудики.
Помимо этого, улучшение кровообращения помогает клеткам кожи питаться — внешний вид ног становится более здоровым, кожа становится упругой, исчезает целлюлит.
Избавляемся от боли в спине
«Дарсонваль» помогает при снятии мышечного спазма, убирая или снижая болевой синдром в мышцах. Аппарат можно и нужно активно использовать при остеохондрозе, спондилоартрозе. А также при:
- сидячем образе жизни — когда возникает напряжение в шее, плечах и пояснице;
- после тяжелых физических нагрузок — работа на даче или длительная, сложная тренировка в спортзале;
- после неудачного движения или падения, — при растяжении.
Дополнительно вы можете использовать Дарсонваль если у вас:
- Гайморит, насморк и отит
- Невралгия, трофические язвы, незаживающие раны
- Геморрой, гематомы, отеки.
- Пародонтоз.
- Кардиальный невроз, бессонница, мигрень.
- Герпетические высыпания, лимфаденит, паротит.
- Болезнь Рейна, неврит, невралгия лицевого нерва, периостит.
- Артрит суставов.
Как долго можно использовать «Дарсонваль»
Самый важный момент при использовании аппарата «Дарсонваль» — помнить, что его лечебный эффект не может быть мгновенным. И здесь не поможет увеличение мощности его воздействия. Наоборот — может навредить и вызвать реакцию в виде зуда, жжения, покраснений на коже.
Каждый организм индивидуален. Чувствительность кожи у всех разная. Нужно набраться терпения и следовать инструкциям или рекомендациям специалиста. И в то же время есть признаки, когда лучше прекратить дальнейшую стимуляцию аппаратом:
- зуд;
- покраснение;
- головная боль.
В остальных случаях дискомфорта рекомендуется снизить мощность стимуляции. И наблюдать за собственными ощущениями. Важно, чтобы во время процедуры сохранялся комфорт.
Противопоказания
1.Онкологические заболевания и некрозы. При воздействии аппаратом повышается кровообращение. Клетки лучше делятся, обновляются, питаются. Это способствует росту «плохих» клеток.
2.Беременность. Во избежание риска удара током, если будущая мама по какой-то причине не проконтролирует мощность работы прибора и это окажет негативное действие на плод.
4.Повышенная температура тела при простуде. Инфекция снижает иммунитет. Кровообращение усиливается во время работы с аппаратом, и заболевание с легкостью прогрессирует.
5. Детский возраст до семи лет. Перед использованием необходимо проконсультироваться с лечащим врачом или педиатром.
Правила безопасного и комфортного использования «Дарсонваля»
1. Понять чувствительность вашей кожи. Перед применением попробовать действие прибора на тыльной стороне руки — какие ощущения вызывает воздействие аппаратом. С помощью регулятора мощности на приборе добиться, чтобы покалывание стало комфортным, а не болезненным.
2. Во избежание удара током не брать аппарат влажными руками.
3. Во избежание ожогов во время работы изделия не прикасаться к его железным частям.
4. Протирать используемые насадки после каждого использования. При контакте с кожей на приборе может образоваться пленка от сальных выделений. Если ее не убирать, эффект от воздействия аппаратом снижается.
5. Аккуратно относиться к насадкам изделия. Они сделаны из стекла, поэтому при падении могут повредиться или разбиться.
Дарсонваль – это универсальный аппарат в борьбе за сохранение красоты и здоровья. С его помощью вы избавитесь от морщин и прыщей на лице, снизите боль при остеохондрозе, справитесь с насморком или головной болью. Устройство, которое справляется со многими болезнями и неприятными недугами, обязательно должно быть в вашем обиходе.
В ортопедических салонах сети «Ортикс» представлен аппарат «Дарсонваль» немецкого и российского производства.
Задавайте возникающие вопросы по аппарату «Дарсонваль» в сообществах «Ортикс» в социальных сетях. Получите консультацию по общему бесплатному номеру или закажите услугу «Обратный звонок».
Ведь грыжа – это дефект плотной, эластичной хрящевой ткани, на которую оказывается повышенное давление. В результате этого межпозвонковый диск разрывается. Наружу, за пределы его анатомических границ, устремляется содержимое его внутренней области — пульпозного ядра. Грыжа периодически сдавливает мягкие ткани, такие, как связки, нервные корешки, мышцы. Грыжа довольно часто вызывает интенсивный болевой синдром, который при локализации в пояснице называется люмбаго. Попутно грыжа проявляет себя чувствительными расстройствами. Иногда, при компрессии двигательной порции корешка — слабостью в мышцах ноги.
При наличии её секвестра, или свободного осколка, который сдавливает нервы конского хвоста, развивается тяжёлый одноимённый синдром, который является показанием к неотложному оперативному вмешательству. И всё-таки, у пациентов с небольшими грыжами, с вялотекущим характером заболевания, периодическое применение физиопроцедур в фазу затихающего обострения, или неполной ремиссии, позволяет существенно улучшить самочувствие, вернуть пациента к работоспособности без оперативного вмешательства.
Разумеется, грыжи склонны к прогрессированию, и физиопроцедуры в итоге нужно повторять вместе с другими методами лечения всё чаще, пока не наступает необходимость оперативного лечения. В данном материале мы рассмотрим, какие именно физиотерапевтические способы лечения и реабилитации применяются при грыжах в вертеброневрологии.
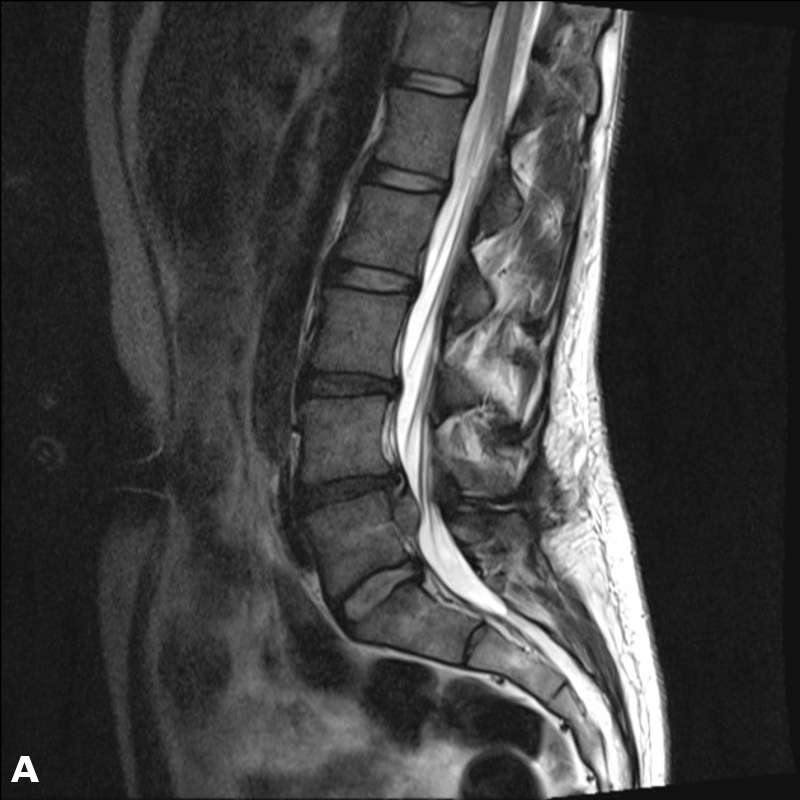
Грыжа со стенозом.
Каковы задачи физиотерапевтического лечения?
Любое лечение должно преследовать четко обозначенные задачи. Такими задачами при нахождении пациента с грыжей поясничного отдела позвоночника в физиотерапевтическом отделении являются:
- ликвидация, или существенное уменьшение зоны отёка спинномозговых нервов, их корешков в соответствующем сегменте, пораженном грыжей;
- ликвидация вторичного мышечного спазма, который является важным компонентом развития хронической боли в спине.
Если непосредственное давление грыжи на связки и нервные корешки вызывает боль по типу прострела, невралгическую, резкую боль, подобно удару электрического тока, то хронический спазм мышц приводит к развитию постоянных, ноющих болей в пояснице невысокой интенсивности. Несмотря на низкую интенсивность боли, развившийся мышечный спазм существенно ограничивает движение в спине, ухудшает качество жизни пациентов.
Такие хронические боли хорошо известны не только лицам с межпозвонковыми грыжами. Если человек занят на малоподвижной работе, то после целого дня, проведенного у компьютера, многие испытывают чувство тяжести, ноющую боль в шее, в мышцах плечевого пояса. Она связана с однообразной позой, ухудшением кровообращения в мышцах. То же самое, только ещё в более выраженном виде, происходит в глубоких мышцах спины под влиянием протрузии или грыжи. И задача физиотерапевтических процедур — ликвидировать этот мышечный спазм;
- третья задача — это нормализация кровотока, которая включает в себя более интенсивное кровоснабжение, активный венозный и лимфатический отток.
Естественно, улучшать кровообращение необходимо после того, как минует острая боль, и отёк начнёт рассасываться. Тогда локальная гиперемия в этой зоне пойдет на пользу, поскольку будет выносить из очага воспаления вредные продукты обмена, остатки биологически активных веществ. Если же усиливать кровообращение в первые часы после возникновения боли, то ситуация только ухудшается, поскольку отёк будет нарастать при неумелом применении этого мощного фактора физического воздействия;
- наконец, задачей физиотерапевтического лечения грыж будет просто симптоматическая ликвидация боли. Естественно, это применение анестетиков, их введение методом электрофореза.
Показания и противопоказания
Прежде, чем переходить к рассмотрению различных физиотерапевтических методов лечения, применяющихся при межпозвонковых протрузиях и грыжах, при боли в спине, необходимо определить общие показания и противопоказания.
Лечение возможно за исключением глубокого прогревания уже на второй-третий день, как только начинается стихание острой боли. Можно ли применять физиотерапию в первый день боли? Это нежелательно, так как в самом начале пока неясен диагноз, обычно применяются внутримышечные препараты.
Противопоказанием к применению терапии являются выраженные боли, быстрое прогрессирование неврологической симптоматики, появление слабости в ногах, тазовых расстройств, онемение промежности. Эти симптомы могут говорить о наличии синдрома конского хвоста, о появлении большого грыжевого секвестра, о сдавливании структур, лежащих в центральном канале позвоночника. Поражение на более высоком уровне может свидетельствовать о поперечном миелите, миелопатии. В таком случае необходима срочная консультация нейрохирурга, а возможно — даже экстренное оперативное вмешательство. Любое промедление будет чревато стойкой многолетней инвалидизацией.
Если нет экстренных показаний к операции, но есть плановые показания, то можно прооперироваться, избавиться от грыжи. Ведь физиолечение, каким бы эффективным оно не было, является симптоматическим, и спустя несколько месяцев, а то и недель, болевая симптоматика и ухудшение качества жизни возникает снова.
Существует перечень общих противопоказаний к физиотерапии. Это хроническая полиорганная недостаточность, выраженное истощение, высокое или низкое артериальное давление, лихорадка, туберкулез, эпилепсия, непереносимость электрического тока, психические отклонения. Это старческий возраст, нарушения ритма сердца, стенокардия, недавно перенесенный инфаркт, беременность, период месячных. Не имеет смысла полностью продолжать этот перечень — поскольку перед назначением того или иного лечения врач-физиотерапевт обязательно определит наличие противопоказаний индивидуально, для каждого пациента.
Методы физиотерапии при протрузиях и грыжах
Рассмотрим основные физиотерапевтические процедуры, которые показаны при наличии осложненных форм остеохондроза, протрузий и грыж, мышечного спазма, отёка нервных корешков, формирующих синдром компрессионный радикулопатии.
Электрофорез
Лекарственный электрофорез – это вид физиолечения, при котором на фоне постоянного гальванического тока пациенту через неповрежденную кожу вводится лекарственное вещество, которое может диссоциировать на ионы. Оно движется внутрь тканей под влиянием кулоновских сил. Это приводит к депонированию вещества в глубоких слоях кожи, подкожно-жировой клетчатки, и медленному высвобождению лекарства в течение длительного времени. Постоянный ток повышает чувствительность тканей к лекарствам, но в системный кровоток они почти не попадают, не вызывают побочных эффектов.
В результате воздействия лекарственного электрофореза уменьшается воспаление, активируется рассасывающий эффект, применение анальгетиков усиливает местноанестезирующее действие, улучшается кровоснабжение тканей вместе с проводимостью нервных волокон. Чаще всего из лекарственных препаратов для электрофореза применяется Анальгин, Апизартрон, или компоненты пчелиного яда, радикал ацетилсалициловой кислоты, витамин B1, никотиновая кислота, Гидрокортизон, Лидаза, Лидокаин, другие диссоциирующие в растворе вещества.
Электроанальгезия
При выраженном болевом синдроме показано применение центральной электроанальгезии, или электротранквилизации. Это метод воздействия на головной мозг особых импульсных токов, которые в графической развёртке имеют постоянную скважность и прямоугольную форму. Электроанальгезия защищает вегетативную нервную систему, производит выраженный обезболивающий, седативный эффект.

Применяемые частоты диапазона 200-900 Гц для седации, а для обезболивания — частоты свыше 1 кГц. Под их влиянием в лобных долях головного мозга возникают очаги специфической катодической депрессии, и вследствие этого ослабляются болевые чувствительные влияния. Угнетается эмоциональная окраска боли вследствие блокады специфических ядер гипоталамуса. У пациента снимается вторичное эмоциональное напряжение, вызванное болью, ощущается расслабление и тепло в конечностях, улучшается кровоснабжение мускулатуры, уменьшается болевая чувствительность. Электротранквилизация применяется в крупных стационарах, где есть хорошо оборудованные физиотерапевтические отделения. Для проведения этой процедуры используют, например, аппарат «Электронаркон-1» и его аналоги.
Диадинамические токи
Одним из основных способов электротерапии при люмбаго, радикулитах, поясничном остеохондрозе с компрессионной радикулопатией, является применение динамических токов. Это полусинусоидальные импульсные токи частотой до 100 кГц, задняя половина волны которых снижается. Еще их называют «токи Бернара» в честь известного физиолога Клода Бернара. Для их получения применяется выпрямление обычного переменного тока частотой 50 Гц. Аппараты для диадинамотерапии могут модулировать токи различным способом по периоду, по непрерывности, по длине импульсов.
Диадинамические токи оказывают ярко обезболивающее действие. Они показаны даже при острой боли, в первые дни возникновения, или обострения течения протрузии или грыжи. Единственное противопоказание — это наличие вегетативного болевого компонента. Если речь идет о поясничном отделе позвоночника, то симпатические волокна находятся рядом, на переднебоковой поверхности позвоночника, в виде 3-5 поясничных узлов. И если их затронул патологический процесс, то лучше применять другие методы обезболивания. Обезболивание достигается снижением чувствительности рецепторов, и повышением порога болевого восприятия.
Кроме этого, диадинамические токи улучшают мышечный тонус, в зависимости от расположения электродов. Продольное расположение повышает тонус мышц, что очень хорошо при наличии мышечной слабости и вялых парезов в ногах, а поперечное расположение электродов, наоборот, способствует снижению тонуса. Это полезное свойство при центральных параличах.
Синусоидально-модулированные токи, амплипульс-терапия
Также при люмбаго и межпозвонковых грыжах применяют методику амплипульстерапии, когда используется синусоидально-модулированные токи. Это токи частотой от 2 до 5 килогерц, дополнительно разбавленные, или модулированные более низкой частотой, до 150 герц. Этот вид электротерапии слабо раздражает кожу и подкожную клетчатку, зато интенсивно возбуждает нервы и мышцы. К эффектам от амплипульстерапии также относится выраженная аналгезия, которая помогает при люмбаго и радикулитах.
Обезболивающий эффект также реализуется через снижение чувствительности болевых рецепторов на периферии, и нормализацией между возбуждением и торможением в центральной нервной системе. Амплипульстерапия улучшает периферическую гемодинамику и венозный отток. Кроме этого, повышается окислительно-восстановительный потенциал, и интенсивность обменных процессов. Регулярные сеансы повышают уровень медиаторов в крови, и нормализуют состояние симпатоадреналовой и холинергической системы.
Интерференционные токи
Применение интерференционных токов широко применяется при наличии поясничного остеохондроза с корешковым синдромом, стреляющими болями и мышечными рефлекторно-тоническими спастическими синдромами. Смысл лечебного воздействия – в результирующих низкочастотных колебаниях, которые возникают в организме пациента. Источником этих колебаний являются два разных тока высокой частоты, которые подводятся попарно четырьмя независимыми электродами от двух отдельных генераторов. При этом один ток имеет постоянную, несущую частоту, а вторая частота может или также быть постоянной, или варьироваться.
Так, интерференционный ток, применяемые в лечении межпозвонковых грыж и индуцированного болевого синдрома, получают при несущей частоте 4 килогерц и изменяющейся, наведенной частоты 4,1 килогерц. В результате суммирующий низкочастотный импульс будет иметь частоту до 100 герц, то есть до уровня разницы между токами. Такие интерференционные токи раздражают поверхностно лежащие структуры и кожу очень мало, зато глубоко проникают внутрь. Есть возможность наращивать частоту этих токов при хорошей переносимости. При этом в зависимости от частоты изменяется и эффект. Малая частота, до 50 Гц возбуждает пониженный мышечный тонус. Ток в диапазоне частот от 90 до 100 Гц проявляет выраженный болеутоляющий эффект, а тонус мускулатуры, напротив, снижается.
ЧЭС (чрескожная электростимуляция)
У пациентов с поясничным остеохондрозом и корешковым синдромом при грыжах широко применяется, особенно в частных клиниках, ЧЭС. При ней токи различной частоты воздействуют не на площади, а на точки — на рефлексогенные зоны. Импульсы подаются с небольшой длительностью, в результате ослабляется боль.
Чрескожная электростимуляция поясничной и ягодичной зоны.
Этот вид стимуляции не влияет на мышцы. С его помощью нельзя восстановить утраченные параличом движения или получить двигательную реакцию. Здесь лечебным эффектом будет рефлекторное действие электрического тока на особые участки кожи — слабая низкочастотная вибрация, которая тормозит восприятие и передачу боли на периферии по быстро проводящим нервным путям.
В результате болевой импульс прерывается на уровне первичных центров анализа боли в спинном мозге, а именно — в желатинозной субстанции Роланда, расположенной на верхушках задних рогов спинного мозга, в сером веществе. Как правило, острая боль в спине уменьшается или исчезает или во время процедуры, или после неё, в течение нескольких часов. Для лечения используют специальные схемы расположения так называемых точек Эрба.
Индуктотермия
В подостром периоде, когда стреляющие боли (люмбаго) уже не слишком выражены, показано применение индуктотермии, когда на организм воздействует высокочастотное переменное магнитное поле. Оно способствует наведению в теле пациента вторичных магнитных самоиндукционных вихревых токов, которые циркулируют по кругу, перпендикулярно первичным силовым полям. Такие вихревые токи проникают довольно глубоко, до 5 см, и разогревают ткани глубоких мышц. В результате улучшается венозный отток, снижается тонус глубоких мышц спины, и улучшается микроциркуляция. В итоге рассасывание воспалительного инфильтрата при грыжах ускоряется, и разрешается мышечный спазм. Хроническая, ноющая боль в спине становится менее мучительной. На различных стадиях лечения обострений протрузии грыж также применяется сверхвысокочастотная микроволновая терапия, в том числе на сантиметровом диапазоне, децимитровом, которые проникают до глубины 13 см.
Ультразвук и лазеротерапия
Кроме электролечения, в физиотерапии протрузий и грыж применяется ультразвук, который производит микромассаж, микровибрацию, повышает проницаемость клеточных мембран, разогревает клетки и ткани. В клинике осложнённого остеохондроза используются ультразвуковые аппараты, развивающие мощность до 1 Вт на см 2 , не больше, при частоте 50 Гц и длине импульсов не дольше 10 секунд.
К современным способам физиотерапии относится и лазертерапия. Биологический эффект воздействия лазерных лучей основан на взаимодействии когерентного изотропного поляризованного излучения с фотосинтезирующими веществами кожи, — порфиринами. Активируются соответствующие ферментные системы, что вызывает интенсификацию обменного процесса. Для лечения межпозвонковых протрузий и грыж применяется лазерное излучение низкой энергии, которое обезболивает, оказывает противовоспалительный и противоотечный эффект, ликвидирует избыточный мышечный тонус, и улучшает кровоснабжение. Примерная величина мощности не должна превышать 20 мВт на см 2 , а длительность воздействия — не дольше 30 секунд на одну точку. Лазерное излучение применяется и в виде лазеропунктуры, при котором облучаются акупунктурные точки лазером, вместо применения иголок.
Пелоидотерапия и бальнеолечение
Кроме воздействия электричества, света, магнитного излучения, ультразвука, лазерных лучей — для лечения хронических болей в спине применяется пелоидотерапия, или лечебные грязи. Это могут быть как грязевые ванны и аппликации на область поясницы, ягодиц и бёдер, так и наложение грязи на мышцы конечностей, голени и стоп, сочетание наложения грязи с индуктотермией, диадинамотерапией, или электрофорезом. Широко применяется парафинолечение, озокерит, нафталан. Нельзя забывать и о водолечении. Всевозможные лечебные души: дождевой, игольчатый и пылевой с применением низкого давления, душ Шарко, веерный душ и особенно подводный душ-массаж, который сочетается с подводным вытяжением, очень полезны при остеохондрозе.
Широко применяются тёплые ванны, а при снижении тонуса мускулатуры — и горячие, которые проявляют свойства интенсивного раздражителя. Особенно хорошо ликвидируется болевой синдром и улучшается отток венозной крови при принятии вибрационных ванн. Вообще, возможность бальнеотерапии чрезвычайно широка, особенно если учесть возможность применения лекарственных ванн, скипидарных, шалфейных, валериановых, и ванн с природной минеральной водой — сероводородной, хлоридно-натриевой, йодобромной и радоновой.
Опять-таки, наилучшим способом применения физиотерапии будет нахождение в санатории, имеющем профиль лечения пациентов с заболеванием опорно-двигательного аппарата, на срок полной путёвки, 21 день. В заключение следует сказать, что если у пациента есть небольшая по размерам грыжа, которая не имеет фораминального расположения и не сдавливает нервный корешок «в узком месте», то есть шанс при соблюдении принципов здорового образа жизни и рационального подхода к физическим нагрузкам избежать регулярных обострений.
Для этого необходимо правильно носить тяжести, то есть отказаться от сумок и перейти на рюкзак. Желательно иметь хорошую осанку, бороться с плоскостопием, стараться сохранять нормальную массу тела, отказаться от вредных привычек и потреблять достаточное количество жидкости. Желательно заниматься лечебной гимнастикой, плаванием. При планируемой физической нагрузке желательно использовать полужесткий корсет на область поясницы, а также избегать переохлаждений. Все эти простые меры позволят надолго сохранить здоровье позвоночника и свободу движений.
Физиотерапия – одно из направлений медицинского лечения, использующее природные и искусственные физические факторы. В обязательном порядке оно входит в комплексную консервативную терапию и хирургическое лечение остеохондроза, межпозвоночных грыж и других патологий скелета. Аппаратные виды: электро-, магнито-, лазеро-, ударно-волновая и ультразвуковая терапии.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети

Заболевания и патологии опорно-двигательного аппарата занимают одно из ведущих мест по всему миру. Острый или хронический болевой синдром вызывает функциональные нарушения, ограничение двигательных возможностей, приводит к временной или длительной потере трудоспособности и социальной изоляции пациентов. С каждым годом число больных, страдающих остеохондрозом и грыжами межпозвоночных дисков, неукоснительно растет, при этом возраст пациентов стремительно «молодеет».
Костная и мышечно-суставная системы позвоночного столба тесно связаны. Прогрессирование дистрофических процессов в организме провоцирует быстрый износ хрящевых тканей и потерю ими амортизационных способностей. Высота дисков снижается, вызывая компрессию нервных корешков, что, в свою очередь, приводит к воспалению, отеку, спазму мягких тканей и рефлекторному мышечно-тоническому синдрому. В дальнейшем нарушается биомеханика позвоночника, деформируются суставы и костные ткани, кровообращение и трофика пораженных тканей нарушаются, формируется своеобразный замкнутый круг.
Современные методы лечения позвоночных грыж предлагают широкий ассортимент классических медикаментозных, хирургических, малоинвазивных и мануальных техник. Но, как показывают клинические испытания, они малоэффективны без комплексного подхода, куда обязательно должны входить: физиотерапевтические процедуры, ЛФК, специальные комплексы дыхательных гимнастик, массажи, всевозможные вытяжки скелета, водолечение и другие мероприятия.
Физиотерапия
Физиотерапевтические процедуры относятся к области специализированной, клинической и практической медицины. В их основу положены физические природные или искусственно созданные условия (тепло, холод, электрические или магнитные поля, ультразвук, различное излучение и пр.), направленные на лечение или оздоровление человеческого организма.
Это одно из самых распространенных и старейших терапевтическо-профилактических направлений, включающее в себя множество подразделений. Физиотерапия является практически безопасным видом лечения (не вызывает побочных эффектов) и имеет небольшое количество противопоказаний.
Разнообразные физиопроцедуры обязательно входят в комплексное консервативное лечение протрузий и грыж межпозвоночных дисков, а также составляют неотъемлемую часть послеоперационного восстановительного периода. При этом подобные мероприятия могут использоваться как для дозированного избирательного местного воздействия на патологический участок, так и для общеукрепляющего влияния на организм.
Положительные качества физиотерапии:
- устранение болевых синдромов в первоначальном остром периоде заболевания и остаточных болевых ощущений после хирургического вмешательства;
- устранение спазмированности, воспаления, отека в мягких тканях;
- нормализация и восстановление кровообращения, трофики и лимфотока в патологической зоне;
- устранение неврологического дефицита, функциональных отклонений и дистрофических изменений;
- активизация метаболических процессов;
- совместное использование физиопроцедур и лекарственных средств позволяет практически вдвое сократить дозировки последних;
- оказывает общеукрепляющее и иммуностимулирующее воздействие;
- стимулирует работу сердца и сердечно-сосудистой системы, регулирует работу всех внутренних органов и систем;
- улучшает настроение и психологическое состояние больного.
Физиотерапевтические мероприятия могут быть простыми (например, ванны или грязевые аппликации) или проводиться при помощи специализированных механических, электрических или компьютеризированных аппаратов, приборов или комплексов.
Относительно физиотерапии во время и после удаления грыж межпозвоночных дисков мнения специалистов разнятся. Одни утверждают, что наряду со специализированным физиолечением необходимо использование индивидуально разработанных комплексов ЛФК, выработка правильного стереотипа движений (нервно-мышечная адаптация), что существенно облегчит и ускорит период реабилитации. Другие, наоборот, пропагандируют ограничение физических нагрузок в раннем послеоперационном и восстановительном периоде и назначают физиопроцедуры только для снятия боли и отечности, рассасывания инфильтрата и профилактики спаечных процессов.
Процедуры, использующие электрические токи
Электронейромиостимуляция (нейроадаптация)
Метод, в основе которого лежит электрическая стимуляция нервных и мышечных тканей организма. Для процедуры используются токи с заданными характеристиками (небольшой силы и напряжения), передаваемые к коже человека от аппарата по специальным электродам (проводам). Проникновение токов к мышцам или нервам через кожные покровы достигается путем введения токопроводящей иглы, к которой затем подключаются электроды. Иглы, как правило, устанавливаются в биологически активные (триггерные) точки организма.
- Нейромышечная электростимуляция активизирует центральную и периферическую нервную систему, передавая электрические сигналы к мышцам, которые заставляют их сокращаться и вибрировать. Подходит для проработки любых мышц организма, в том числе и глубоких, повышает их тонус, регенерирует, укрепляет, расщепляет жировые отложения.
- Чрезкожная электрическая нервная стимуляция используется для купирования острого или хронического болевого синдрома различной природы. Механизм воздействия основан на блокировании электрических импульсов от очага боли к головному мозгу. Следует помнить, что подобная процедура только устраняет боль, но не лечит ее причины. Помогает расслабить мышцы, снять воспаление и спазмированность гипертрофированных волокон, улучшить кровообращение и лимфоток.
- Диадинамотерапия использует импульсные токи различной частоты (50-100 Гц) с различными интервалами и режимами подачи. Оказывает анальгезирующее (обезболивающее), трофическое, вазоактивное и миостимулирующее воздействие.
Электрофорез
Процедура местного введения лекарств посредством перемещения частиц дисперсной фазы в жидкой среде под действием внешнего электрического поля. Терапевтический раствор наносится на кармашки, куда вкладываются электрические пластины (электроды) и прикладывается к необходимому месту. При помощи постоянных токов лекарство проникает через кожные покровы в организм, локализировано воздействуя на физиологические процессы в узкой патологической зоне (действие лекарства на весь организм не распространяется).
Лечебный эффект и положительные свойства электрофореза:
- введение небольших, но достаточных для терапевтического эффекта доз лекарства;
- возможность создания депо препарата (накопления в целевом органе или участке) для пролонгации его воздействия;
- введение лекарства в виде ионов, что наиболее приемлемо в химическом плане для организма;
- локальное введение препарата без насыщения им крови, лимфы и других жидких сред организма;
- слабые электрические токи способствуют нервно-рефлекторной и гуморальной стимуляции, влияют на реактивность и иммунобиологический ответ мягких тканей;
- благодаря местному воздействию удается избежать аллергических реакций от вводимого вещества.
Длительность процедуры составляет 5-20 минут, а действие вводимого вещества сохраняется на протяжении 2-3 суток. Регулирование глубины проникновения и прочих параметров достигается посредством изменения площади электродов, концентрации лекарства, силы тока и длительности сеанса.
Принцип методики основывается на влиянии высокочастотных импульсов электромагнитных полей на организм человека. Электрические поля имеют определенную частоту колебаний (40,7 или 27,1 МГц). Благодаря испускаемому физиотерапевтическим аппаратом электромагнитному полю в теле пациента образуется 2 вида токов:
- Ток проводимости образуется в жидких электропроводных средах (кровь, лимфа, моча) или тканях, хорошо снабженных кровью.
- Токи смещения – в тканях близких к диэлектрикам (нервная, соединительная, костная, жировая и пр.).
Электромагнитные поля создают в мягких тканях вихревые потоки, схожие по свойствам с процессами индуктотермии, и глубоко проникают в структуры, которые плохо проводят электрический ток.
Адекватные дозы УВЧ-терапии усиливают пролиферативные реакции в соединительных тканях, увеличивают проницаемость стенок капилляров, что способствует активизации кровообращения и лимфотока, транспортированию к пораженному месту иммунных тел. При этом увеличивается число лейкоцитов, которые стимулируют образование коллатералей, ускоряется прохождение нервных импульсов через волокна. В основном процедуру используют для снятия воспаления, отека, регенерации тканей и обезболивания.
Воздействие электрическими токами на организм не рекомендуется пациентам, которые:
- страдают сердечно-сосудистыми или эндокринными заболеваниями;
- подвержены эпилептическим или психическим припадкам;
- используют кардиостимуляторы или другие электронные имплантаты;
- страдают артериальной гипертензией, лихорадкой и пр.
Магнитотерапия
Магнитотерапия – разновидность физиотерапевтических процедур, подразумевающих лечение статическим, постоянным или переменным (высокочастотные, низкочастотные) магнитным полем. При этом все поля можно применять как в непрерывном, так и в импульсном (прерывистом) режимах. Импульсное воздействие также может изменяться по частоте, длительности и форме волн.
Принцип влияния на человека статических магнитных полей основывается на формировании в организме электрических токов, которые меняют физико-химические свойства водных растворов (кровь, лимфа). Переориентация крупных ионизированных молекул белка, ферментов, жидких кристаллов или свободных радикалов преобразует скорость биохимических и биофизических реакций.
При этом непосредственного намагничивания мягких тканей не отмечается, меняются свойства только молекул воды. В результате кровь разжижается, снимается спазм сосудов, улучшается проницаемость клеточных мембран, и, следовательно, газообмен, метаболизм и трофика тканей патологического участка.
Глубина проникновения магнитных полей составляет примерно 6-12 см. Аппликаторы (индукторы) аппарата, как правило, размещают чуть выше и чуть ниже зоны образования протрузии или грыжи, места операции. Аппликаторы соленоидного вида позволяют охватывать большую площадь тканей (например, целую конечность или всю спину).
Разновидностью магнитного лечения являются приборы для миллиметровой волновой терапии, при которой электромагнитными волнами облучаются биологически активные точки на коже. Процедура снимает воспаление, отек, спазм, улучшает кровообращение, процессы регенерации в пораженных тканях, выводит токсины. Применение магнитотерапии нежелательно пациентам, у которых установлены кардиостимуляторы, слуховые и металлические имплантаты.
Сильнейшие боли, сопровождающие грыжу межпозвоночного диска, заставляют больных искать самые быстрые и эффективные способы избавления от них. Казалось бы, операция - это и есть панацея: один раз помучился и избавился от болезни навсегда. Но не все так просто: операция не избавляет от проблем, а иногда даже усугубляет их. Большинство специалистов склоняются к тому, что лучшим вариантом является лечение межпозвоночной грыжи без операции.
Виды операций при межпозвоночной грыже
Чтобы понять, что происходит во время хирургического вмешательства и какие могут быть последствия, нужно знать, что межпозвоночный диск – это амортизатор, позволяющий позвоночнику двигаться без травмирования костной ткани позвонков. Диск состоит из эластичного ядра и окружающего его хрящевого кольца.
При грыже кольцо разрушается, и ядро или отколовшаяся часть диска (секвестр) выпячивается, сдавливая спинной мозг и отходящие от него корешки спинномозговых нервов. Это приводит к появлению характерных симптомов, в том числе боли. Чаще всего такая патология развивается в поясничном отделе позвоночника.
В последнее время некоторые клиники активно рекламируют современные хирургические методы лечения межпозвоночных грыж. Действительно ли они так эффективны и безопасны, как их описывают? Практика показывает, что это далеко не так. Все оперативные вмешательства чреваты осложнениями. К ним относятся кровотечение, инфицирование, травмирование спинного мозга или спинномозговых нервов с непредсказуемыми последствиями. Но самое главное – это то, что хирургическое лечение лишь на время избавляет от болей, но отнюдь не гарантирует, что они не вернутся вместе с рецидивом. Поэтому хирургические методы лечения должны применяться только в крайних случаях, когда все остальные методы оказались недействительными, и состояние больного прогрессивно ухудшается.
Дискэктомия
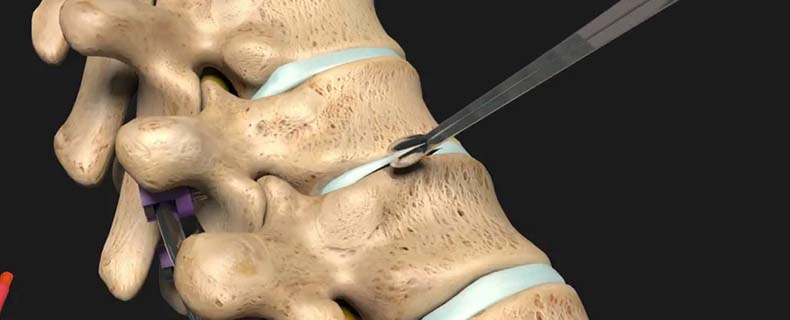
Дискэктомия – полное или частичное удаление диска. Это на определенное время избавляет от тяжелых симптомов. Но если не проводить послеоперационной консервативной реабилитационной терапии, через некоторое время после частичной дискэктомии возможен рецидив грыжи, а после полной начинают травмирваться позвонки. Их костная ткань разрастается, позвонки намертво соединяются между собой, позвоночник перестает двигаться в пораженном отделе – прогрессирующая инвалидизация обеспечена.
Имеет значение и способ проведения дискэктомии. Классический способ с разрезом на коже дает лучшие результаты, но применяется он только при больших выпячиваниях и чаще на поясничном отделе позвоночника. После малотравматичных эндоскопических (с использованием оптической аппаратуры) и микрохирургических (под микроскопом) операций чаще развиваются рецидивы.
Ламинэктомия
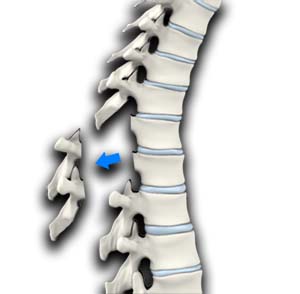
Во время оперативного вмешательства происходит полное или частичное удаление дужек позвонков пораженного отдела позвоночника. Проводится, если дужки сдавливают спинномозговые корешки. При полной ламинэктомии удаляются дужки с обеих сторон и остистый отросток позвонка. Эта операция может сочетаться с созданием неподвижности позвонков или с последующим проведением пластики участком кости пациента или искусственным имплантатом. При поражении только одной стороны позвонка ламинэктомия проводится с одной стороны.
Оперативное вмешательство сложное, проводится под общим наркозом при осложненной патологии, когда не помогают другие методы лечения. Риск осложнений велик, в послеоперационном периоде требуется такая же реабилитация, как после дискэктомии, то есть, длительное консервативное лечение.
Нуклеопластика
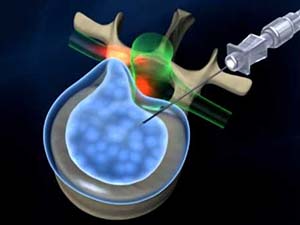
Нуклеопластика проводится при угрозе повреждения ядра диска. Так, при механическом сдавливании ядра оно расплющивается, а при нарушении целостности хрящевого кольца смещается к периферии и выходит за пределы позвоночного столба, ущемляя ткани. Для того, чтобы снизить нагрузку на ядро, его разрушают различными способами или вводят внутрь физраствор с последующим удалением всего содержимого. Самым современным и безопасным способом многие специалисты признают воздействие на ядро холодной плазмой – коблацию.
Нуклеопластика может давать осложнения. И это не всегда связано с действиями хирурга: имеют значение также индивидуальные особенности строения позвоночника пациента. Один из пациентов нашей клиники начал лечение грыжи поясничного отдела с коблации, но потом пожалел об этом: боли уменьшились, но через полгода вернулись вновь. Был поставлен диагноз рецидива заболевания. В этом нет ничего удивительного, ведь нагрузки на позвоночник не уменьшились и диск продолжал разрушаться. После проведения курса реабилитации в клинике Парамита его состояние значительно улучшилось.
Операция при грыже шейного отдела
Это наиболее опасный вид оперативных вмешательств, так как через отверстия в позвонках шейного отдела проходят артерии, питающие головной мозг, где расположены основные жизненно важные центры – сердечно-сосудистый и дыхательный.
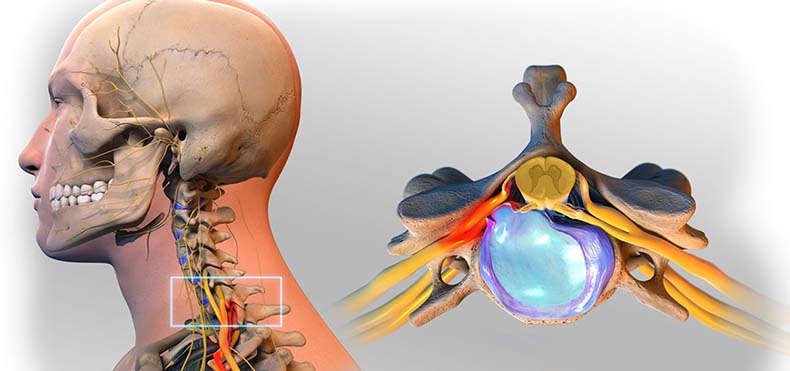
Грыжевые выпячивания шейного отдела позвоночника встречаются не так часто, но протекают тяжело. Хирургическое лечение такой патологии в шейном отделе проводится разными способами, но далеко не всегда проходит удачно. Многие пациенты жалеют, что отказались от консервативной терапии, которую в послеоперационном периоде все равно приходится проводить. Возможные осложнения:
- повреждение спинномозговых корешков шейного отдела; сопровождается усилением боли и онемением в местах прохождения поврежденных нервов; при нарушении целостности нервов развиваются стойкие параличи;
- инфицирование с последующим распространением инфекции на оболочки головного мозга;
- развитие послеоперационных спаек, сдавливающих питающие мозг артерии;
- ранние и поздние рецидивы.
Операции при грыже поясничного отдела
Грыжевое выпячивание поясничного отдела позвоночника встречается часто. Это связано с тем, что на поясничный отдел приходится самая тяжелая нагрузка. Поэтому каким бы способом ни была проведена операция и насколько бы она ни была успешной, остается очень большой риск рецидивов. Поэтому лучше проводить лечение межпозвоночной грыжи поясничного отдела без операции. Ранние и поздние осложнения:
- инфицирование;
- парезы мышц ног, нарушение функции тазовых органов – встречаются редко, но исключить нельзя;
- рецидивы заболевания – очень часто.
Когда операция по удалению межпозвоночной грыжи обязательна?
Большинству больных операция при межпозвоночной грыже диска не требуется. Показаниями к ней могут быть:
- болевой синдром, не снимающийся в течение длительного времени, несмотря на проводимое лечение;
- парезы и параличи конечностей;
- нарушение работы тазовых органов (недержание кала и мочи).
И даже в таких тяжелых случаях следует начать с консервативного лечения. Правильно подобранные безоперационные методики порой более эффективны, чем хирургическое вмешательство.
Можно ли вылечить грыжу без операции?
Не только можно, но и нужно лечить без операции, консервативно. Больному назначается комплексное лечение, в состав которого входят:
- Медикаментозная терапия - лекарства, устраняющие болевой синдром (Дексалгин, Диклофенак, Найз и др.) в виде таблеток, инъекций или мазей. При необходимости проводятся обезболивающие блокады. Также применяются лекарства, способствующие восстановлению межпозвоночных дисков (Глюкозамин, Структум).
- Физиотерапия - при помощи физиотерапевтических методик можно уменьшить боль, улучшить кровообращение, что будет способствовать восстановлению хрящевой ткани диска. Назначаются магнитотерапия, лазеротерапия, электрофорез с лекарственными растворами, фонофорез и другие процедуры. Их подбирают в зависимости от особенностей течения заболевания и общего состояния больного.
- Курсы лечебной физкультуры (ЛФК) - этот вид комплексной терапии один из самых важных, так как улучшает питание пораженных органов и укрепляет мышцы, поддерживающие позвоночник. Начинают процедуры с минимальных нагрузок и постепенно увеличивают их, ориентируясь на состояние больного.
- Массаж - отлично сочетается с ЛФК, улучшает кровообращение, питание и обмен веществ в мышцах спины и хрящевых дисках, активизирует защитные и восстановительные свойства организма.
Уникальные методики безоперационного лечения
В центре Парамита используются все перечисленные стандартные методики лечения. Но они применяются как дополнение к уникальному сочетанию лучших безоперационных методов западной и восточной медицины. Эти методики могут применять только специалисты с большим опытом, прошедшие подготовку на базе ведущих мировых лечебных центров. Наши врачи обучались в европейских и восточных клиниках, они умеют снимать боли и восстанавливать функции позвоночника.
Для каждого больного в клинике назначают следующие комплексы процедур:
- Рефлексотерапия. Наши специалисты прошли хорошую подготовку в Китае и Тибете, поэтому владеют методами диагностики и индивидуального подбора точек акупунктурного воздействия в соответствии с правилами восточной медицины. Рефлекторное воздействие на организм проводится следующими способами:
-
– первый же сеанс снимает или значительно уменьшает боль, курс лечения возвращает больного к нормальной жизни, а несколько курсов способствуют восстановлению утерянных функций; – более щадящий, но не менее эффективный способ; – в руках мастера этот простой, казалось бы, способ может творить чудеса; – введением мини-доз лекарств в акупунктурные точки; позволяет успешно снимать боль и лечить заболевания, избегая передозировок лекарств.
– ручное воздействие на костно-мышечную систему с целью восстановления правильного соотношения позвонков, поддерживающих их мышц и связок. Наши мануалисты способны снять боль за один сеанс. Отличный лечебный эффект оказывает сочетание мануальной терапии с рефлексотерапией. – воздействие щадящего вида гимнастики, направленное на снятие нагрузки с мышц, укрепление мышц спины.
- Вытяжение позвоночника – снимает нагрузку, способствует восстановлению нормального кровообращения и хрящевой ткани. – современная европейская методика, направленная на восстановление функций организма; основана на способности тромбоцитов стимулировать регенерацию тканей.
С отзывами пациентов, прошедших курс лечения в клинике Парамита, можно ознакомиться на нашем сайте. Все они хорошо понимают важность систематической консервативной терапии, проходят курсы поддерживающей терапии и живут полной жизнью без болей и нарушений функции позвоночника.
Лечение грыжи межпозвонкового диска требует особого подхода к каждому больному. Лишь немногие пациенты с таким заболеванием нуждаются в операции. Все остальные должны отдавать предпочтение безоперационным способам лечения.
Что такое межпозвоночная грыжа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцова Валерия Леонидовича, вертебролога со стажем в 32 года.
Над статьей доктора Кричевцова Валерия Леонидовича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Межпозвонковая грыжа (грыжа межпозвоночного диска) — это выпячивание ядра межпозвоночного диска в позвоночный канал в результате нарушения целостности фиброзного кольца.
Связь межпозвоночной грыжи и остеохондроза
Грыжа диска позвоночника — это одно из самых серьёзных проявлений остеохондроза. Как известно, человеческий позвоночник состоит из позвонков, разделенных специальными дисками. При остеохондрозе вначале происходит дегенерация пульпозного ядра, оно обезвоживается, разволокняется, тургор его постепенно уменьшается и исчезает. [1]
Причины появления грыжи межпозвоночного диска
Под влиянием главным образом резких физических нагрузок может произойти растяжение или разрыв фиброзного кольца диска с выпячиванием студенистого диска в стороны и образованием грыжи. В большинстве случаев выпяченный диск или остеофиты травмируют не только корешок, но и близлежащие ткани, которые тоже служат источником боли. [5]
Строение позвоночника и межпозвонковых дисков:
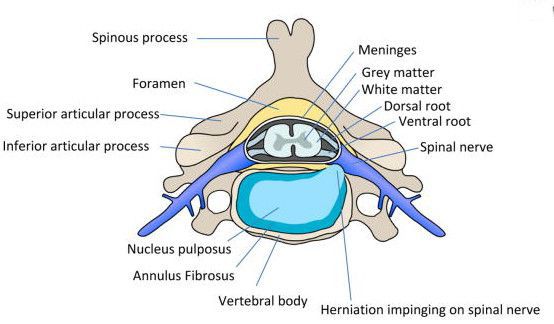
Межпозвоночный диск содержит три категории коллагенов, относительное количество которых изменяется с возрастом. Коллагеновая сеть диска состоит преимущественно из фибриллярного коллагена I и II типа, который составляет приблизительно 80% от общего коллагена диска. Поврежденный фибриллярный коллаген ослабляет механическую прочность ткани диска и приводит к образованию неферментативных поперечных связей между основными аминокислотами коллагена и восстановительными сахарами. С возрастом образование коллагеновых волокон нарушается, и молекулярные изменения могут привести к снижению структурной целостности и биомеханической функции диска. [3]
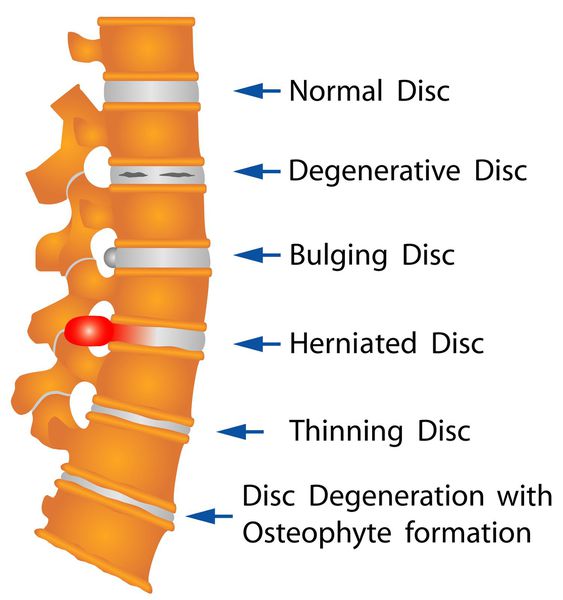
Межпозвонковые грыжи диска встречаются в разном возрасте — от 20 до 50 лет и старше. Впервые были установлены в 20-х годах прошлого столетия перимиелографическим путем и на операциях. [2]
Грыжа межпозвоночного диска поясничного отдела является одним из наиболее распространенных клинических диагнозов, наблюдаемых в спинальной практике.
Факторы риска
- ручной труд;
- длительное вождение автомобиля;
- работу с наклонами или вращениями.
От 70 до 85% людей хотя бы раз в жизни сталкивались с болью в пояснице. Это существенно ограничивает работоспособность у лиц моложе 45 лет и имеет серьезные социально-экономические последствия. Этиология этого болевого синдрома до конца неясна, но в 40% случаев он связан с дегенерацией межпозвонкового диска. [4]
Беременность и грыжа
Межпозвонковая грыжа образуется в течение нескольких лет и не связана с беременностью. Однако при беременности заболевание может обостриться и проявиться болью в спине.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы межпозвоночной грыжи
Чаще всего заболевание возникает в поясничном отделе позвоночника, гораздо реже — в шейном и грудном.
Первым и самым главным симптомом, который свидетельствует о такой патологии, становится сильная боль.
Широко признанным источником боли в спине является дегенерация межпозвоночного диска, мягких тканей между позвонками, которые поглощают и распределяют нагрузки и придают гибкость позвоночнику. По мере того, как происходит дегенерация, наблюдается повышение уровня воспалительных цитокинов, деградация коллагена, изменения фенотипа клеток диска. Потеря молекул гидрофильной матрицы приводит к структурным изменениям и спинальной нестабильности и является основной причиной грыжи, ишиаса и, возможно, стеноза. [6]
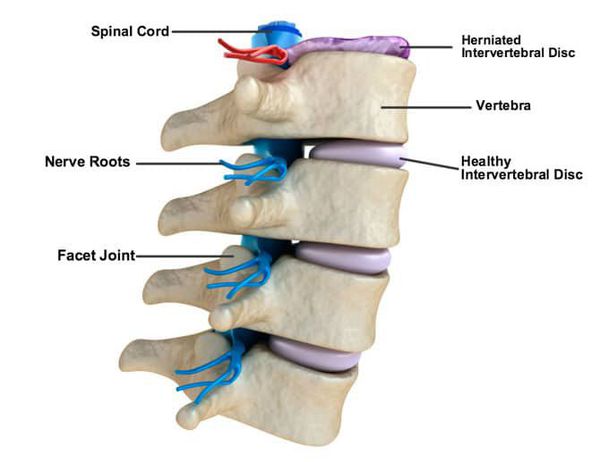
Характер болей различный: от тупых, ноющих до острых, режущих, рвущих, иногда стреляющих болей, принимающих непереносимый характер и лишающих больного всяких движений. Боли носят постоянный характер, усиливаются при определенных движениях больного, ходьбе, кашле, чихании, дефекации. Могут сменяться парестезиями тактильного, реже — температурного характера.
Боль можно спровоцировать натяжением (симптом Ласега). Вследствие болей создается вынужденное положение больного в постели, в сидячем положении, нарушается походка. Нередко наблюдается рефлекторное искривление позвоночника в виде сколиоза, выпуклостью обращенное в больную сторону. Нередко можно обнаружить болезненность мышц поясницы, ягодицы и голени, а также гиперестезию кожи (резкая болезненность на щипок или укол). Слабость в дистальном отделе ноги, легкая атрофия, гипотония, дряблость мышц. Имеется изменение рефлексов, чаще ахилловых, реже — коленных. [2]
Симптомы в зависимости от расположения грыжи
Локализация боли зависит от диска, поражённого грыжей:
- симптомы грыжи в шейном отделе — боль в шее, которая распространяется вниз по руке, иногда до кисти;
- симптомы грыжи в грудном отделе — боль в грудной клетке, которая может усиливаться при кашле или чихании;
- симптомы грыжи в поясничном отделе — боль вдоль седалищного нерва, по задней поверхности ноги;
- симптомы грыжи копчика — менее выраженные, у женщин может проявиться болезненными ощущениями при беременности, родах и после них.
Патогенез межпозвоночной грыжи
Межпозвоночный диск в норме
Межпозвонковые диски представляют собой хрящевые суставы, функция которых состоит в основном в обеспечении поддержки и гибкости позвоночника. Между позвонками располагаются диски, которые состоят из фиброзной ткани. Диски связаны с соседними позвонками верхними и нижними хрящевыми торцевыми пластинами (CEP). Фиброзная ткань диска предназначена для поддержания периферического напряжения при изгибе или скручивании.
Нормальный межпозвоночный диск представляет собой слабо иннервированный орган, снабженный только сенсорными (преимущественно ноцицептивными) и постганглионарными симпатическими (вазомоторными эфферентами) нервными волокнами.
Дегенерация межпозвоночного диска
Интересно, что при дегенерации межпозвоночный диск становится плотно иннервируемым даже там, где в нормальных условиях нет иннервации. Механизмы, ответственные за рост нервов и гипериннервацию патологических межпозвоночных дисков, до сих пор неизвестны. Среди молекул, которые предположительно участвуют в этом процессе, называются некоторые члены семейства нейротрофинов, которые, как известно, обладают как нейротрофическими, так и нейротропными свойствами и регулируют плотность и распределение нервных волокон в периферических тканях. Нейротропины и их рецепторы имеются в здоровых межпозвоночных дисках, но в патологических наблюдаются гораздо более высокие уровни, что свидетельствует о корреляции между уровнями экспрессии нейротропинов и плотностью иннервации в межпозвоночном диске. Кроме того, нейротропины также играют роль в воспалительных реакциях и передаче боли, увеличивая экспрессию связанных с болью пептидов и модулируя синапсы ноцицептивных нейронов в спинном мозге. [7]
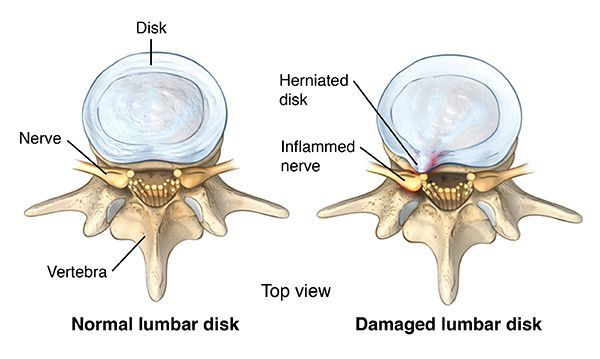
Аномальная механическая нагрузка представляет собой еще один важный потенциальный стресс, который может способствовать повреждению ткани диска. Когортные исследования указывают на связь между длительной физической нагрузкой и потерей подвижности позвоночника и высотой диска и другими возрастными факторами.
Низкое обеспечение питательными веществами и низкий уровень pH также являются факторами, снижающими устойчивость диска к дополнительным питательным и экологическим нагрузкам. Гибель клеток диска начинается, если концентрация глюкозы падает ниже критических порогов (
Важно отметить, что старение диска является системным процессом, который не возникает в изоляции и, вероятно, зависит от процессов старения соседних спинальных структур. [3]
Классификация и стадии развития межпозвоночной грыжи
В литературе наиболее принята классификация стадий по L. Armstrong (1952).
- I стадия. Начальные дистрофические изменения в студенистом ядре и задней части фиброзного кольца, которое набухает, выпячивается по направлению к позвоночному каналу, раздражая рецепторы задней продольной связки и твердой мозговой оболочки. Появляются боли в спине.
- II стадия. Смещенное пульпозное ядро располагается в выпятившейся части фиброзного кольца, через дефект которого она выпадает, — грыжа диска. В этой стадии Э. И. Раудам (1965), Р. И. Паймре (1966, 1973) различали подстадию А с подсвязочным расположением грыжи через прорванную заднюю продольную связку, а в редких случаях — и подстадию В, когда диск перфорирует твердую мозговую оболочку, попадая в надпаутинное пространство. Для второй стадии клинически характерно появление корешковых симптомов и, нередко, грубых антальгических компонентов вертебрального синдрома.
- III стадия. Дегенерация пролабированного диска, возможная как подсвязочно, так и в эпидуральном пространстве за пределами перфорированной задней продольной связки. Начинается рассасывание или обызвествление частей диска, его фиброз. В области разрыва задней продольной связки могут образоваться костные разрастания — остеофиты. Выпадение секвестров часто вызывает рубцово-спаечный асептический эпидурит. Непосредственное давление на корешок уменьшается, и течение болезни приобретает хронический характер. Будучи «идеальным показанием» для оперативного вмешательства, секвестр лучше всего выявляется компьютерной или МР-томографией. [8]
В зависимости от размера выделяют:
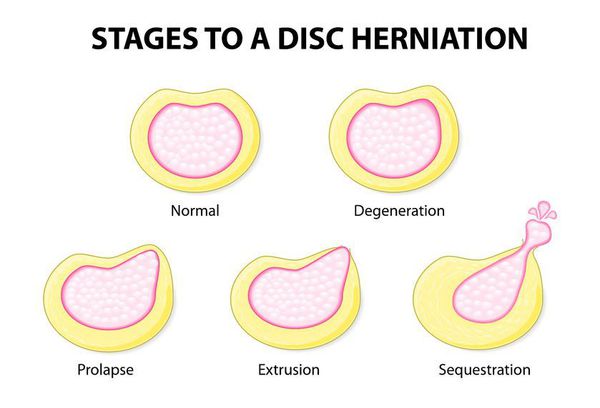
По локализации:
- боковые;
- переднебоковые;
- заднебоковые;
- медиальные;
- комбинированные.
Осложнения межпозвоночной грыжи
У больных с грыжей диска позвоночника могут встречаться осложнения:
- болевые
- мышечно-тонические
- компрессионно-сосудистые
2. Синдром позвоночной артерии.
3. Компрессионная миелопатия. [8]
Диагностика межпозвоночной грыжи
Когда следует обратиться к врачу
Посетить доктора следует при появлении боли в шее или спине. Специальная подготовка для посещения врача не требуется.
Межпозвоночная грыжа диагностируется на основании жалоб пациента, результатов анализов и дополнительных обследований.
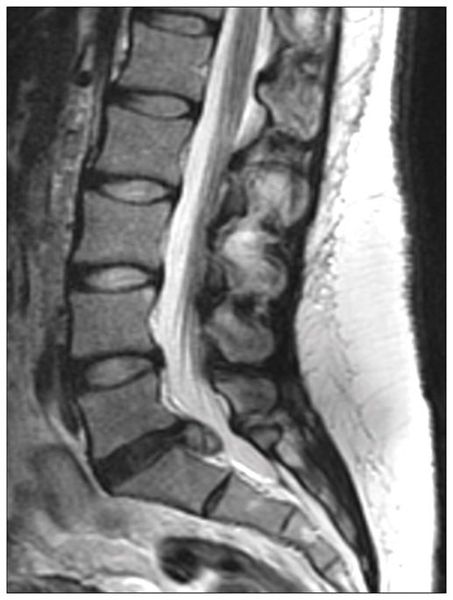
С появлением КТ и МРТ диагностика межпозвонковой грыжи диска значительно упростилась, так как данный вид обследований видит как костную ткань, так и мягкие ткани. Врач рентгенолог по снимкам описывает конфликт тканей (кости, диск, нервы, связки, мышцы и др.), который обязателен при выпячивании грыжи. В настоящее время рентгенография используется только при травме.
Лечение межпозвоночной грыжи
Лечение больному назначают исходя из причинной и симптоматической терапии. Симптоматическая терапия направлена на ослабление и снятие боли. Для этого применяют средства, в задачу которых входит изменение нарушенных функций нервов, и средства, направленные на ликвидацию воспалительных очагов. [2]
Медикаментозное лечение
При сильных болях назначают: [9]
- промедол;
- глюкокортикоиды (дипроспан, дексаметазон);
- НСПС (Диклофенак, Вольтарен, Ксефокам и др.);
- хондропротекторы (Гиалуроновая кислота, Хондроитина сульфат, Глюкозамина сульфат);
- витамины группы В (В1, В6, В12);
- витамин С;
- сосудистые препараты (Актовегин, Трентал, Лизина аэсцинат и др.);
- миорелаксанты (Мидокалм, Сирдалуд, Баклосан и др.);
- антидепрессанты (Амитриптилин и др.).
Мануальная терапия, ЛФК и массаж
ЛФК и массаж способны уменьшить боль, но не устраняют грыжу. Эффективность мануальной терапии для лечения грыжи не имеет достаточных доказательств. С 2021 года в России методика выведена из номенклатуры врачебных и провизорских специальностей, сертификаты на этот вид деятельности больше не выдаются.
Методы физиотерапии:
- УВЧ;
- электросветовые ванны;
- электрофорез с новокаином;
- облучение ультрафиолетовыми лучами;
- ультразвук;
- диадинамические токи;
- соляные и хвойные ванны;
- родоновые ванны;
- грязелечение.
Вытяжение позвоночника
При поражении межпозвоночных дисков со сдавлением корешков показано вытяжение. В современных клиниках вытяжение проводят на специальных тракционных столах с подключенным электрическим приводом.
В остром периоде — покой, больного укладывают на твердый матрац или деревянный щит. [9] Назначают обезболивающие препараты.
Хирургическое лечение
Оперативное вмешательство при межпозвонковых грыжах следует производить после того, как испробовано консервативное лечение. Показанием к операции служит длительное течение болезни, частые рецидивы, отсутствие эффекта от консервативного лечения, появление каудальных и спинальных симптомов хотя бы в легкой степени. [2]
Было показано, что дискэктомия является эффективным методом лечения острой дисковой грыжи в отношении неврологических симптомов, но не устраняет последствий измененных биомеханических свойств сегмента. В этой ситуации хирург сталкивается с дилеммой, как следует проводить обширную дискэктомию: если резецировать только экструдирующий материал, есть риск рецидивной грыжи диска; однако если вся или большая часть ткани диска подвергается резекции, также существует значительная вероятность того, что потеря биомеханической функции приведет к нестабильности или коллапсу сегмента. Из-за медленно прогрессирующей дегенерации диска, которая связана со старением клеток, повышенной катаболической активностью и уменьшением синтеза матриц, клеточная терапия является привлекательным подходом к регенерации межпозвонкового диска. [10]
Восстановление после удаления межпозвоночной грыжи
После операции нельзя поднимать тяжести и следует равномерно распределять нагрузку на позвоночник. Пациентов часто направляют на послеоперационную реабилитацию, которая может включать упражнения и методы физиотерапии. Однако данных об её эффективности недостаточно, а результаты в опубликованной литературе противоречивы [11] [12] .
Мифы и опасные заблуждения о лечении грыжи
Основной миф — это польза мануальной терапии, особенно трастов и прохрустываний. Эти методы, как и домашние средства лечения, например различные компрессы, против грыжи не эффективны.
Прогноз. Профилактика
Межпозвоночная грыжа — это заболевание, при котором больной на длительное время может потерять работоспособность, а нередко — становится инвалидом.
Массаж, мануальная терапия, иглорефлексотерапия, фитопрепараты, ЛФК, выполняемые регулярно, не позволят развиться или существенно ограничат развитие межпозвоночной грыжи.
Читайте также:

