Можно ли курить при пересадке кожи
Обновлено: 23.04.2024
«…широко признанным неблагоприятным фактором для заживления является курение…. вещества, содержащиеся в табачном дыме, препятствуют заживлению; никотин, например, сужает сосуды. Недостаточное кровообращение в области послеоперационного разреза повышает риск послеоперационных осложнений и плохого заживления ран…. некоторые участки могут наркотизироваться. Это означает, что участки кожи… после операции отмирают, что приводит к образованию раневых поверхностей, очень долго незаживающих и часто оставляющих грубые рубцы, в связи с которыми через полгода, когда кожа в области хирургического вмешательства станет мягкой, необходимо проведение повторной операции…»
Известный пластический хирург Per Heden - Швеция
Обычно перед операцией хирург дает пациентам рекомендации по проведению до- и после- операционного периода. Рекомендуется воздержаться от табакокурения, не принимать алкоголь, антикоагулянты и дезагреганты за две недели до операции и после. Однако, не все пациенты соблюдают рекомендации врача. Риск осложнений в этом случае возрастает.
Курение (как впрочем, ожирение и другие вредные привычки) негативно влияет на результаты ЛЮБОГО лечения. Это касается не только пластических операций.
Самое значительное влияние имеют последствия курения на операции на лице. Особенно в области губ, носа, подбородка. Некоторые операции (подтяжки лица, коррекции подбородка и пр.) выполняются через доступ в ротовой полости. Нездоровая, ослабленная слизистая оболочка рта ни как не способствует нормальному заживлению тканей после операций.

Медицинские исследования
1. Влияние табакокурения на слизистую оболочку полости рта
Кафедра терапевтической стоматологии Алтайского государственного медицинского университета. С. И. Токмакова, Ю. В. Луницына . Барнаул, 2013 г
“… Для курильщиков характерны изменения слизистой оболочки: сухость и дегенерация, курение способствует развитию воспалительных заболеваний …
… Общими признаками изменения у курильщиков табака являются: очаговая гиперплазия покровного эпителия, гиперкератоз преимущественно в виде ортокератоза, акантоз, прогрессирующий склероз подслизистого слоя и очаговая воспалительная инфильтрация.
При табакокурении ухудшается неспецифическая резистентность слизистой оболочки полости рта, всасывающиеся в слизистую химические компоненты дыма подавляют образование лизоцима…”
“…В 1977 году L. Mosley и F. Finseth научно доказали и обосновали отрицательное влияние курения на скорость заживления ран. В 1978г. эти же авторы в экспериментальной модели на животных показали, что системное применение никотина существенно ухудшает процесс заживления ран.
… Ретроспективно проанализировав все косметические операции на лице, выполненные в клинике за 6 лет, Т. Rees и соавторы обнаружили 10,2% осложнений, проявлявшихся в отслойке кожи различных степеней. Курящие пациенты составили 80% этой группы. Авторы установили, что у курящих пациентов, подвергаемых косметическим операциям на лице, риск отторжения кожных лоскутов в 12,46 раза выше, чем у некурящих.”
2. Существует специальный термин “Стоматит курильщика”
3. Ресурс «Клуб стоматологов» представил результаты исследования об изменение микрофлоры ротовой полости у курильщиков


4. В «Российской газете» (номер от 7.11.2016) опубликованы результаты исследования о том, что курение вызывает мутации клеток всего организма.
«… По оценкам исследователей, выкуривание пачки в день ведет к появлению примерно 97 мутаций в каждой клетке гортани, 39 мутаций в клетках глотки, 23 мутаций в ротовой полости, 18 мутаций в мочевом пузыре и 6 мутаций в печени ежегодно…”
Мутация - стойкое преобразование генотипа, происходящее под влиянием внешней или внутренней среды.
Растущие на месте нормальных, мутировавшие клетки замещают собой ткани органов, но функции этих органов не выполняют, в частности, слизистая оболочка ротовой полости не выполняет защитную функцию. Гинзбург курит с 12 лет (из медицинской карты) можно посчитать сколько мутаций произошло в ее ротовой полости за эти годы, сколько клеток перестали перестали выполнять свои функции.
5. Источник: «Табак и здоровье» Авторы Татьяна Андреева, Константин Красовский. Киев 2004 г.
При подготовке книги авторы использовали более 1100 источников литературы, из них более 600 за 2000—2004 годы.
“… Глава “Заживление ран”…Обычно после появления раны фибробласты начинают двигаться в район поврежденной ткани и выделяют вещества, которые выступают как факторы роста, цитокины, и внеклеточные компоненты матрикса, тем самым, способствуя заживлению. Однако если клетки не в состоянии двигаться быстро из- за воздействия на них курения, они концентрируются на краю раны, мешая ей должным образом затянуться. Кроме того, если фибробласты откладывают компоненты матрикса на краю раны, повышается вероятность формирования рубцов.
Инфицирование операционной раны. Один из других многочисленных продуктов горения – угарный газ снижает снабжение тканей кислородом, а другие вещества нарушают вещества нарушают микроциркуляцию. Хирургические раны у курильщиков пребывают в столь выраженном состоянии гипоксии, что это может приводить к нарушению заживления раны…”
Пластическая хирургия и курение
1. «Птоз груди: причины и лечение» автор Брайон Ринкер. Публикация в журнале «Plastic sergary» май 2010.
«… Курение признано одним из факторов развития птоза молочной железы.»
2.«Энциклопедия пластической хирургии» Пер Хеден. Москва 2014
Известный пластический хирург Per Heden - Швеция. Проводил микрохирургические операции. Занимался исследованиями в Австралии, США, опубликовал более 50 научных работ, а также ряд глав в учебниках пластической хирургии. Особый интерес для него представляют вопросы кровообращения и обмена веществ в кожных лоскутах.
«…широко признанным неблагоприятным фактором для заживления является курение…вещества, содержащиеся в табачном дыме, препятствуют заживлению; никотин, например, сужает сосуды. Недостаточное кровообращение в области послеоперационного разреза повышает риск послеоперационных осложнений и плохого заживления ран…некоторые участки могут наркотизироваться. Это означает, что участки кожи… после операции отмирают, что приводит к образованию раневых поверхностей, очень долго незаживающих и часто оставляющих грубые рубцы в связи с которыми через полгода, когда кожа в области хирургического вмешательства станет мягкой, необходимо проведение повторной операции…»
И наконец, о вреде курения предупреждает государство
1. Минздрав РФ «Предупреждает о вреде курения».
2. Евразийская экономическая комиссия опубликовала Решение Совета ЕЭК по предупреждению о вреде табака.
В частности, есть предупреждения о негативном влиянии курения на ротовую полость, курильщики предупреждаются о развитии рака гортани и пародонтоза у курильщиков.
Многопрофильная госпитальная клиника
«Москворечье»
Клиника работает уже более 20 лет на городской больницы №85.
Клиника пластической хирургии и косметологии
«БИОС»
Клиника работает уже более 25 лет на базе крупной городской больницы (ЦКБ гражданской авиации).

Когда начинать курить? После того, как проведена пересадка волос, или курить до неё - это вопрос не времени, а здоровья и результатов. Это связано с тем, что вред от курения сказывается не только в целом на здоровье, но и может значительно повлиять на окончательный результат операции. Например, если вам будет выполнена пересадка волос с использованием метода фолликулярного извлечения. Наша современная клиника по пересадке волос, лечению облысения в Турции использует новейшие технологии и считается лидером в данном сегменте.
Распространенный вопрос: могу ли я курить после того, как будет выполнена пересадка волос? Конечно, врачи предупредят вас перед проведением пересадки волос, чтобы вы воздерживались от курения, как до, так и после процедуры. Однако многие заядлые курильщики могут испытывать искушение выкурить несколько сигарет. Но в чем заключается вред курения при пересадке волос? Могут ли имплантированные трансплантаты не прижиться? Вредит ли курение перенесенным фолликулам? Лысеют ли от курения? И если да, то в какой степени это происходит? Давайте ответим на все вопросы, связанные с частыми сомнениями.
Курение и риски для здоровья
Пациенты, которым проводится пересадка волос, следует учитывать влияние курения на результаты процедуры, а также на их общее состояние здоровья и самочувствие окружающих людей.
Со временем курение табака может привести к повреждению дыхательной системы, затруднению дыхания, что даже может стать причиной развития рака легких. Наряду со многими другими проблемами со здоровьем, одними из наиболее частых заболеваний, связанных с курением, являются заболевания сердечно-сосудистой системы. Так, по подсчетам специалистов, в Соединенных Штатах почти 20% всех смертей от заболеваний сердечно-сосудистой системы, как у мужчин, так и у женщин связаны с курением.
Курение табака также может оказать негативное влияние на некурящих людей, находящихся поблизости с курящим человеком. Такое пассивное курение сигарет особо пагубно влияет на здоровье детей. По данным WebMD, от воздействия табачного дыма ежегодно умирает около 70 000 человек, которых к развитию опасных заболеваний сердечно-сосудистой системы привело курение.
Курение и выпадение волос
Согласно исследованию, проведенному на идентичных близнецах с генами, ответственными за облысение по мужскому типу, количество волос может значительно изменяться в зависимости от образа жизни. Например, курящие братья и сестры будут демонстрировать большую потерю волос по сравнению с теми, кто не курит. Факторы окружающей среды также могут влиять на скорость выпадения волос у людей с генами андрогенной алопеции.
Если говорить об эффективности такой процедура как трансплантация волос, то стоит отметить, что если пациент воздерживался от курения в течение рекомендованного периода времени после процедуры, но после этого периода он продолжает курить, у него все равно будет сохраняться высокий риск выпадения большего количества донорских волос.
Из-за присутствия чувствительных белковых рецепторов на трансплантатах, на них все еще может воздействовать дигидротестостерон (DHT) - основная причина выпадения волос у мужчин, связанная с генетикой. Кроме того, нарушенная циркуляция крови из-за курения сигарет еще больше лишает эти структуры кислорода и питательных веществ, в которых они нуждаются. Поэтому выпадение волос может происходить гораздо быстрее.
Пациенты должны подумать о том, как бросить курить быстро, раз и навсегда, а не просто избегать сигарет в течение рекомендуемых периодов времени до и после процедуры пересадки волос.
Пересадка волос методом фолликулярного извлечения и курение
Как курение влияет на результат пересадки волос методом фолликулярного извлечения? Какие проблемы могут возникнуть у пациентов, если они не могут отказаться от курения? Следующие пункты являются одними из основных факторов, которые следует учитывать, по мнению врачей клиники Clinicana (Стамбул, Турция ):
- Никотин в сигаретах приводит к уплотнению и сужению кровеносных сосудов. Кроме того, оксид углерода снижает способность крови переносить кислород.
- Плохая циркуляция крови может нарушать заживление раны и удлинять весь процесс восстановления. Если коже требуется больше времени для заживления, риск заражения гораздо выше, поскольку частицы мусора и микробы имеют большую возможность проникновения.
- Если возникают проблемы с заживлением кожи и закрытием ран, струпья и корки могут оставаться на поверхности в течение более длительных периодов времени. Это увеличит вероятность образования более толстой рубцовой ткани.
- Курение сигарет также увеличивает риск отмирания кожи (то есть некроз). Этот эффект может быть незначительным или более выраженным в зависимости от количества сигарет, которые пациент выкуривал в прошлом. Было обнаружено, что курильщики, которым была назначена такая пересадка волос, которая требует значительного иссечения кожи (например, операция на лоскутах и уменьшение кожи головы), сталкиваются с гораздо большим риском некроза кожи после процедуры пересадки волос.
- Кроме того, во время операции может возникнуть чрезмерное кровотечение. Это может продлить всю процедуру и время, в течение которого фолликулы остаются вне тела. Предельное время составляет около шести часов.
- Выживаемость трансплантатов для трансплантации волос также может быть нарушена из-за пониженного снабжения кислородом и питательными веществами. Однако это будет в значительной степени зависеть от человека и от того, являются ли они хроническими, длительно курящими.
- У пациентов, которые много курили в течение многих лет, будут наблюдаться радикальные изменения в системе кровообращения, что, скорее всего, повлияет на заживления ран и выживаемости трансплантатов. Но для тех, кто не является заядлым и постоянным курильщиком, курение сигарет после процедуры может не иметь большого влияния.
- Есть много примеров того, как курильщики, смогли добиться успешных результатов восстановления волос. Но в то же время все еще существует риск плохих результатов процедур у тех, кто регулярно курит.
Когда мне будет можно начать курить после процедуры трансплантации волос?
Многие пациенты задаются вопросом: смогут ли они курить после пересадки волос? Что ж, хирурги, представляющие клинику по лечению облысения в Стамбуле, Турции, обычно рекомендуют пациентам воздерживаться от курения примерно за неделю до операции и в течение двух недель после неё.
Однако, чтобы помочь улучшить результаты, следует не курить несколько месяцев до и после операции. Одна сигарета после пересадки волос не будет иметь никакого значения, но факт в том, что обычно курильщикам трудно курить только одну сигарету в день. Таким образом, несмотря на то, что даже заядлые курильщики могут получить хорошие результаты после операции, медицинские рекомендации турецких специалистов (Стамбул), всегда состоят в том, чтобы убедить пациента бросить курить до того, как пересадки волос будет запланирована, и больше не возвращаться к этой привычке никогда. Clinicana – современная клиника по пересадке волос и лечению облысения в Турции.
Оставьте контактный номер телефона, и мы перезвоним Вам в ближайшее время
Влияние курения на риск развития послеоперационных осложнений является актуальной проблемой современного здравоохранения. Цель – проанализировать зарубежные исследования по данной теме и возможности прекращения курения у больных, готовящихся к операции. Материалы и методы. Были проанализировали несколько качественных зарубежных исследований, связанных с влиянием курения на риск развития послеоперационных осложнений, с знаниями пациентов о вреде курения, с действиями медицинского персонала по оказанию помощи в борьбе с курением. Результаты. Выявлено, что курение существенно повышает риск развития послеоперационных осложнений. Большинство врачей знает об этом, однако, усиленно помогающих пациентам бросить курить, очень мало. Пациенты мало знают о негативном влиянии курения на результаты оперативного лечения. Выводы. Борьбой с курением пациентов, готовящихся к оперативному вмешательству, врачам-хирургии необходимо заниматься интенсивнее и тщательнее.

3. Голенков А.В. Эффективность лечения и профилактики табачной зависимости по результатам исследований Кокрейновского сотрудничества // ActaMedicaEurasica. 2016. № 3. С. 1-10.
4. David O., Warner D.O. Preoperative Smoking Cessation: The Role of the Primary Care Provider // Mayo Clin. Proc. 2005.Feb. Vol. 80, N2. P.252-258.
5. Myers K.,Hajek P.,Hinds C.,McRobbie H. Stopping Smoking Shortly Before Surgery and Postoperative Complications // Arch. Intern. Med. 2011. Vol.171, N11. P.983-989.
6. Ockene J.K., Kristeller J., Goldberg R., Ockene I.,Merriam P.,Barrett S.,Pekow P.,Hosmer D.,Gianelly R.Smoking cessation and severity of disease: The Coronary Artery Smoking Intervention Study // Health Psychol. 1992. Vol. 11, N2. P.119-126.
7. Öztürk Ö., Yılmazer İ., Akkaya A. The attitudes of surgeons concerning preoperative smoking cessation: a questionnaire study //Hippokratia. 2012. Vol. 16, N2. P. 124-129.
8. Thomsen T., Villebro N., Møller A.M. Interventions for preoperative smoking cessation // Cochrane Database Syst. Rev. 2014.Mar.Vol. 27, N3:CD002294.
9. Warner D.O. Tobacco dependence in surgical patients // Curr. Opin. Anaesthesiol. 2007. Vol. 20, N3. P. 279-283.
10. Webb A.R.,Robertson N.,Sparrow M. Smokers know little of their increased surgical risks and may quit on surgical advice // ANZ. J. Surg. 2013. Oct. Vol. 83, N10. P.753-757.
Послеоперационные осложнения имеют большое значение для здравоохранения страны, так как они приводят к более длительному лечению, что существенно сказывается на ее стоимости2. Тяжелые случаи послеоперационных осложнений могут приводить к летальному исходу9.
Легочные или сердечнососудистые осложнения возникают в 10% случаев оперативного лечения курящих пациентов[8]. Курильщики имеют значительно повышенный риск развития послеоперационных (интраоперационных легочных) осложнений, троекратно превышающий риск их развития у некурящих пациентов. Курение существенно влияет на сердечнососудистою систему как в краткосрочной, так и в долгосрочной перспективе. Краткосрочные последствия могут быть из-за увеличения количества окиси углерода (СО) и никотина в крови. Вредное воздействие этих веществ исчезают в течение 24-48 часов после прекращения курения. К долгосрочным эффектам относится атеросклеротическое поражение сосудов организма. Вредное воздействие CO в первую очередь обусловлено его связыванием с молекулами гемоглобина вместо кислорода, что уменьшает доступность кислорода к тканям на 3-12%. Никотин непосредственно стимулирует хирургическую реакцию на стресс и повышает кровяное давление, частоту пульса, системное сосудистое сопротивление, увеличивая работу сердца. Нет никаких доказательств того, что никотин заместительная терапия (НЗТ) отрицательно сказывается на послеоперационных результатах. Поэтому НЗТ следует считать лучшей альтернативой, чем курение[8].
Оперативное вмешательство и соответствующая анестезия вызывают повышенный нагрузку на сердечнососудистую систему, существующий дисбаланс кислорода может ухудшаться у пациентов, которые курят, что потенциально может привести к гипоксемии в жизненно важных органах. Курение также ухудшает функцию легких. Вдыхание никотина способствует повышенной продукции слизи в дыхательном дереве, что может способствовать внедрению инфекции. Эти эффекты могут быть увеличены из-за снижения иммунитета, связанного с курением. Иммобилизация во время операции, анестезии и в послеоперационном периоде ухудшает вентиляцию легких и способствует накоплению слизи. Оптимальное время отказа от курения перед операцией чтобы уменьшить послеоперационные легочные осложнения остается плохо определенным. Курение ухудшает заживление ран после операции[5,7].
Цель – проанализировать данные рандомизированныхи контролируемыхзарубежных исследований о влиянии курения на риск развития послеоперационных осложнений. Выделить наиболее значимые результаты исследований, которые можно будет рекомендовать для практического применения в здравоохранении регионов России.
Материалы и методы
Мы проанализировали несколько качественных зарубежных статей, связанных с влиянием курения на риск развития послеоперационных осложнений5. В одной из них представлены результаты нескольких зарубежных исследований из Кокрановской библиотеки[8]. Кокрановская библиотека – это сборник научных исследований, проведенных по строго систематизированной методологии (рандомизированные, контролируемые исследования). Исследования были проведены с 2002 по 2013 гг. в таких странах как Дания, Австралия, Канада, США, Великобритания и Швеция. Критериями включения являлись курильщики любого пола и возраста, которым назначено плановое оперативное вмешательство. Участники разделялись на опытную и контрольную группы. Контрольная группа не подвергалась никакому воздействию по поводу курения, то есть просто получало обычное лечение. Опытная группа подвергалась интервенции по борьбе с курением. Интервенция– это программа помощи пациентам, готовящимся к оперативному вмешательству, в борьбе с курением. Это любой тип поддержки, в том числе брошюры, краткие советы, консультации, лекарства, такие как варениклин (НЗТ) и комбинации различных методов[3]. Вмешательства отличались по интенсивности и по срокам прекращения курения. Лучшая программа, например, состояла из пяти сеансов консультирования пациента с врачом и бесплатно предоставленной НЗТ. В исследованиях проводилась оценка послеоперационных осложнений[8].
Результаты анализа проведенных исследований
Как видно из таблицы, в опытной группе после операции было существенно меньше осложнений, чем в контрольной, в которой больные курили и до, и после операции. Отсутствие различий в двух исследованиях (Sørensen, 2007; Thomsen, 2010)объясняется тем, что больные возобновили курение через неделю после операции[8].
Сравнение послеоперационных осложнений в группах хирургических больных
[по 8с изменениями]
Осложнения в группах, %
За 8 недель до операции
За 3 недели до операции
За 4 недели до операции
За 4 недели до операции
За 4 недели до операции
За 4 недели до операции
Интенсивность интервенции в исследованиях
Два испытания были классифицированы как тесты с интенсивной интервенцией, так как пациент еженедельно получал консультацию врача в течение 4-8 недель до операции. Кроме того, участникам был предоставлен номер горячей линии по борьбе с курением. В обоих исследованиях участникам предлагалась НЗТ. Мы выделили эти исследования в первую группу, участники которой бросили курить в среднем за 6 недель до операции. Восемь испытаний проводились как тесты с интервенцией меньшей интенсивности. Это вторая группа исследований, пациенты в которой бросали курить за 1-7 дней до оперативного вмешательства. Шесть из исследований этой группы так же предлагали НЗТ. Во всех исследованиях участники контрольной группы получали стандартный уход практически без информации о потенциальном вреде курения[8].
Оценка послеоперационных осложнений
Осложнение –это патологический процесс или патологическое состояние, присоединившееся к основному заболеванию в связи с особенностями его патогенеза или как следствие проводившихся диагностических или лечебных мероприятий[5, 7]. Осложнение не обязательно развивается при данном заболевании, т.к. относится к вторичным по отношению к патогенезу патологическим процессам. Его возникновению часто способствуют патологическая реактивность организма больного, а также нарушение больным предписанных ему диеты, режима двигательной активности, правил приема лекарств. Во всех исследованиях проводилась оценка послеоперационных осложнений в том числе легочных осложнений, таких как ателектаз и пневмония; сердечнососудистых осложнений, таких как инфаркт и ишемия; и раневых осложнений, таких как инфекция и нагноение. Проводилась комплексная оценка состояния и прочие осложнения, требующие дополнительного лечения.
Наблюдали осложнение в опытной группе 5% против 31% в контрольной(Møller, 2002), и 13% против 26%(Lindström, 2008)–соответственно. В то же время ни одно из четырех исследований, предлагающих менее интенсивное вмешательство, не выявили существенных различий между экспериментальной и контрольной группой участников(Sørensen, 2003; 2007;Thomsen, 2010; Lee 2012)[8].
Предоперационный отказ от курения
Миллионы курильщиков подвергаются оперативному лечению каждый год. Бросившие курить могут существенно снизить риск респираторных, сердечнососудистых и раневых осложнений. Планирование операции может предоставить уникальную возможность помочь людям бросить курить навсегда. Чтобы способствовать этому, врачи должны использовать конкретные методы помощи, такие как консультации и фармакотерапия. Врачи, оценивая состояние пациента перед операцией, в основном обращают внимание на сердечнососудистую и дыхательную систему, так как большинство серьезных периоперационных осложнений включают эти системы органов. Однако, один фактор, который может глубоко повлиять на послеоперационный результат, часто не рассматривается – это табачная зависимость. Употребление табака способствует значительному увеличению риска респираторных, сердечных и раневых осложнения, которые могут возникнуть вовремя или после операции. Последние данные свидетельствуют о том, что эти риски могут быть уменьшены путем воздержания от табака в периоперационном периоде. Таким образом, отказ от употребления табака хирургических больных может улучшить результатыих лечения [4].
Отношение хирургов к предоперационному отказу больных от курения
Проведено анкетирование 109 хирургов. Врачам, заполнявшим анкету, известно, что отказ от курения существенно снижает риск развития послеоперационных осложнений, но большинство из них не верят в пользу консультирования пациентов и назначения НЗТ, поэтому они и не занимаются этим[7].
Осведомленность курильщиков о влиянии курения на риск развития послеоперационных осложнений
Предоперационный отказ от курения существенно снижает риск развития послеоперационных осложнений[5]. Оперативное вмешательство является хорошим поводом бросить курить. Эта задача для курильщика облегчается, если он будет получать соответствующую медицинскую помощь. Действительно, хотя многие хирургические специалистыпризнают неблагоприятное воздействие курения на краткосрочные и долгосрочные результаты операции, немногие знакомы с методамипомощи своим пациентам в борьбе с курением.На сегодняшний день в мире очень мало данных о том, как часто хирурги и врачи других специальностей советуют своим пациентам бросить курить и о том, есть ли от этих советов какой-то результат. В исследовании проводилось анкетирование пациентов-курильщиков, ожидавших оперативное вмешательство.
Анкетирование показало, что значительная часть пациентов очень мало знают о влиянии курения на риск развития послеоперационных осложнений. Повышение уровня знаний, несомненно, будет способствовать стремлению пациентов бросить курить, что приведет к снижению риска развития осложнений[6].
Отказ от курения незадолго до операции
Было высказано мнение, что отказ от курения в течение 8 недель до операции может негативно сказаться на послеоперационных результатах. Приводились данные о том, что у бросивших курить процент осложнений был больше, чем у контрольной группы. Это породило значительную неопределенность в системе здравоохранения, где принято, что врачам необходимо рекомендовать пациентам отказ от курения пере операцией. Существующие данные, которые свидетельствуют о неблагоприятном влиянии отказа от курения незадолго до операции на риск развития послеоперационных осложнений, являются необоснованными. Пациентам следует рекомендовать прекратить курение как можно раньше, и такие советы могут давать врачи, медицинские работники[8].
Проведенный анализ качественные зарубежные исследования о проблеме влияния курения на риск развития послеоперационных осложнений показал, что заблаговременный отказ от курения снижает риск развития послеоперационных осложнений4. Очевидная разница между опытной и контрольной группами в испытаниях с интенсивной интервенцией оправдывает затраченные на поддержку пациентов силы и средства, поскольку осложнений у бросивших курить было выявлено значительно меньше. Врачам необходимо как можно интенсивнее способствовать тому, чтобы их пациенты бросали курить. Проблемой курения пациентов, готовящихся к плановому оперативному лечению, необходимо заниматься тщательнее, так как отказ от курения приведет к значительному снижению риска развития послеоперационных осложнений.
Россия по числу курящих людей занимает одно из лидирующих мест в мире[1, 2]. Поэтому среди хирургических больных любого региона нашей страны следует ожидать большое число курильщиков. Это необходимо учитывать медицинским работникам и проводить профилактические и лечебные мероприятия, направленные на отказ от курения.

В медицинской практике, к сожалению, нередки случаи получения серьезных травм, при которых пересадка кожи на поврежденном участке необходима. Чтобы избежать осложнений после операции, за травмированным местом требуется особый уход и наблюдение у врача. Однако процесс реабилитации не всегда проходит гладко — после пересадки кожи может начаться образование рубцов. Как ухаживать за прооперированной раной, чтобы после полного заживления не осталось следов от несчастного случая? Читайте в этой статье.
Общая информация

Хирургическое вмешательство путем пересадки кожи называется дерматопластикой. Операцию назначают при лечении ожогов и ран большой площади пострадавшим любого возраста, а также в ряде других случаев:
- ожоги;
- раны, в том числе после хирургического вмешательства;
- диабетическая стопа, сопровождаемая язвенными дефектами, которые плохо поддаются консервативным методам лечения;
- операции, связанные с дефектами конечностей, а также слоновостью.
Кожная пластика противопоказана при повышенной температуре, инфицировании раны и при наличии декомпенсации соматических болезней. Материал для пересадки кожи может быть взят из 3 источников:
- кожа самого пациента или донора;
- кожный покров животных, после специальной подготовки;
- искусственные материалы из биологических полимеров и клеточных покрытий.
Материал подбирается исходя из клинических показаний и его доступности. По классификации операций дерматопластики выделяют следующие разновидности хирургического вмешательства:
Предполагает использование собственной кожи пациента. Проводится, если дефекты кожи занимают не более 35–50% от всего тела. Со здоровой части спины или ноги срезают тонкий слой кожного покрова и пересаживают его на травмированную область.
В этом способе особенно сложен процесс реабилитации. Согласно исследованиям, после устранения аутодермопластикой до 10% ожогов первой степени, от 55 до 62% ожогов второй степени и от 30 до 40% ожогов третьей степени развиваются келоидные и гипертрофические рубцы.
Именно они являются самыми проблемными и чувствительными из возможных шрамов, поскольку в процессе развития доставляют неудобство человеку: эстетически портят внешний вид, вызывают зуд, покраснение, повышенную температуру в месте травмы. А гипертрофический рубец со временем еще и разрастается в размерах, захватывая здоровые участки кожи.
Назначается, если поврежденная кожа составляет более 50% от всего тела или при наличии противопоказаний к проведению аутодермопластики. При этом используется донорский, животный или синтетический кожный покров.
Проводится в немногих медицинских центрах, имеющих крупные научные подразделения. Для операции используется биологический материал, взятый у самого больного.
По срокам проведения и реабилитации дерматопластику разделяют на первичную и вторичную. Первичная проводится при госпитализации пациента, не дожидаясь регенеративных процессов в дерме. Вторичная трансплантация проводится через неделю, когда начинает формироваться грануляционная ткань из незрелых соединительных тканей.
Кроме этого, в хирургии существуют понятия свободной и несвободной пересадки кожи. В первом случае лоскут кожи полностью переносят на поверхность раны, а во втором — участок кожи имеет питательную ножку, обеспечивающую лучший заживляющий эффект.
При тяжелых ожогах и обширной площади поражения необходимо обращение к комбустиологу. Этот врач занимается лечением сложных травм и тесно сотрудничает с рентгенологом, анестезиологом, трансплантологом и другими специалистами.
Комбустиологи используют следующие методы работы:
- Лечение под повязкой. Ожог обрабатывают антисептиком и назначенными медикаментами, накладывают повязку. Бинты должны быть стерильны, обязательно менять их каждый оговоренный промежуток времени.
- Терапия в безбактериальной среде. Пострадавший с открытыми ожогами находится в специальном стерильном боксе. Этот метод применяется в случаях, когда невозможно наложить повязку либо по причине больших площадей раны, либо ее трудной доступности (промежность, лицо).
- Некроэктомия и работа со струпом. Гнойники и мертвые клетки удаляются с помощью хирургического вмешательства.
- Пересадка кожи. Ее принято считать завершающим этапом терапии. Проводится при больших площадях поражения, когда естественная регенерация клеток невозможна.
Эксперт в области хирургии знает десятки операций по трансплантации кожи. Однако во всех случаях за прооперированной частью тела необходимо тщательно ухаживать, чтобы избежать возникновения раны после пересадки кожи.

Уход после пересадки кожи
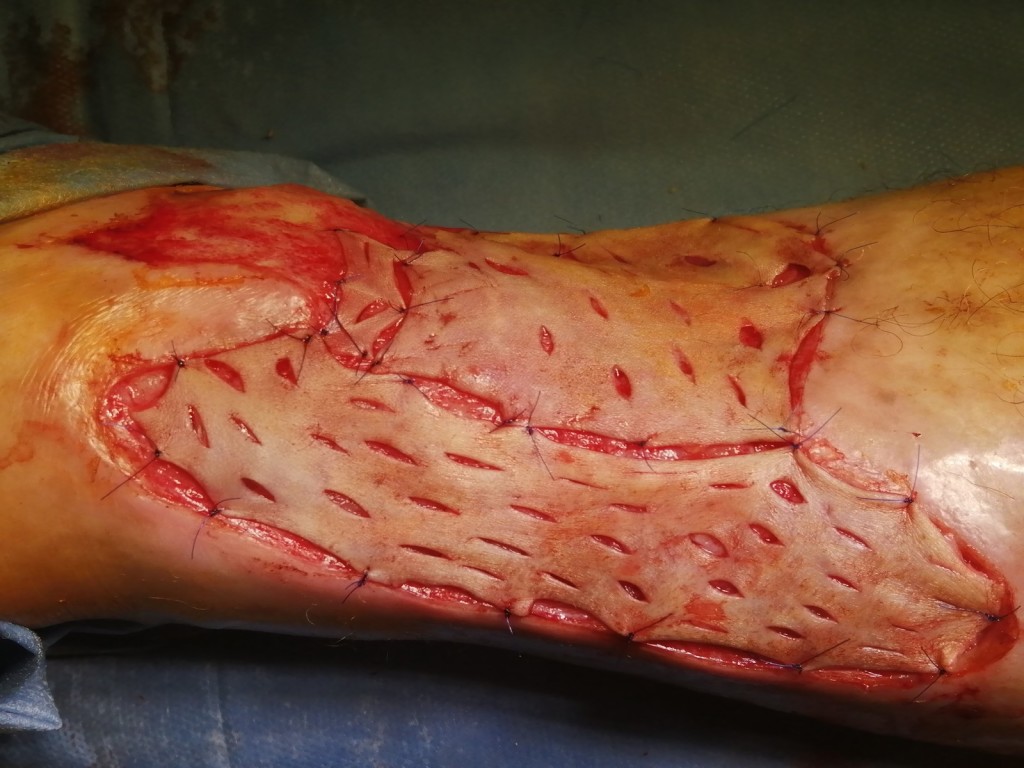
Скорость заживления после операции зависит от того, насколько точно вы будете следовать рекомендациям врача. Сам процесс регенерации проходит в три этапа:
- Адаптивные изменения в пересаженной коже. Инородный фрагмент адаптируется к новым условиям и начинает взаимодействовать с организмом. Этот процесс протекает за 2–3 дня.
- Период регенерации (заживления). Проходит полная адаптация пересаженной кожи, донорские клетки полностью заменяются на новые, синтезируются белки соединительной ткани. Процесс проходит за 3 месяца.
- Стабилизация. Восстанавливается нормальная структура кожи, пересаженные участки становятся идентичны «родной» коже. Этап проходит за 6–18 месяцев.
После проведения операции пересаженная кожа прирастает к телу за 7–10 дней. Менять повязку рекомендуется на 2–3 день, причем снимать старый бинт послойно: нижние слои прилипают к незажившей ране и при неосторожном движении есть риск ее открыть вновь. Далее повязку следует менять ежедневно при помощи медсестры или врача. Для ускоренного заживления и профилактики инфицирования рану обрабатывают антисептиками и делают аппликации медикаментозными препаратами, которые назначает врач. Помимо перевязок, существует ряд рекомендаций, которые следует соблюдать прооперированному пациенту:
- исключить термическое и механическое воздействие на поврежденную область — не носить колючую, синтетическую и ограничивающую движения одежду;
- не мочить прооперированное место, при соблюдении личной гигиены закрывать его полиэтиленом или другим водоотталкивающим материалом;
- не снимать самостоятельно повязку;
- пить много жидкости, для взрослого — порядка 2-2,5 л воды в сутки;
- исключить из рациона острые, соленые и копченые продукты, добавить витамины, макроэлементы и белковую пищу;
- отказаться от употребления алкоголя и курения.
После снятия повязки врач назначает обезболивающие препараты, а также противовоспалительные и противорубцовые средства. С этими задачами успешно справляется гель Ферменкол — уникальный ферментный комплекс природного происхождения на основе коллагеназы камчатского краба. Данный гель применяется для устранения гипертрофических и келоидных рубцов после операции, ожога, травмы, а также в комплексной терапии контрактур. Почему Ферменкол используется в качестве мази после пересадки кожи:
- обновляет кожу до 90%;
- охлаждает, снимает чувство стягивания и зуда;
- выравнивает рельеф, нормализует окраску, повышает эластичность кожи;
- не содержит гормонов, в составе только натуральные ингредиенты и зеленый консервант;
- можно применять во время беременности, лактации и детям с 0 лет;
- действует местно, не затрагивая интактные (здоровые) ткани.
Гель Ферменкол наносят аппликационно (мажут тонким слоем 2–3 раза в день на чистую сухую кожу) несколько раз в сутки. Это способствует формированию нормотрофического мягкого рубца, который исчезает самостоятельно спустя несколько месяцев. Курс применения в этом случае длится 30–40 дней.
Для достижения максимального эффекта специалисты рекомендуют совмещать Ферменкол с физиотерапией: электрофорез, фонофорез, микротоки. Если прооперированное место имеет большую площадь, специалисты могут назначить курс фонофореза с гелем Ферменкол (воздействие ультразвуком).
В случае застарелых грубых рубцов — электрофорез с набором Ферменкол (воздействие электрическим током). Физиотерапия с Ферменкол существенно ускоряет процесс обновления кожи за счет положительного воздействия самих процедур и более глубокого проникновения активных компонентов в дерму. Данный метод зарекомендовал себя более эффективно, чем аппликации (накожное применение).
Так, для прохождения курса электрофореза Ферменкол применяется в виде специального раствора, который можно приобрести как отдельно, так и в комплекте с портативным аппаратом для домашних процедур. Для курса фонофореза подойдет гель Ферменкол, его также возможно приобрести как отдельно, так и в комплекте с аппаратом для фонофореза, который пригодится в каждой домашней аптечке.
Какие могут быть осложнения при заживлении рубца после пересадки кожи
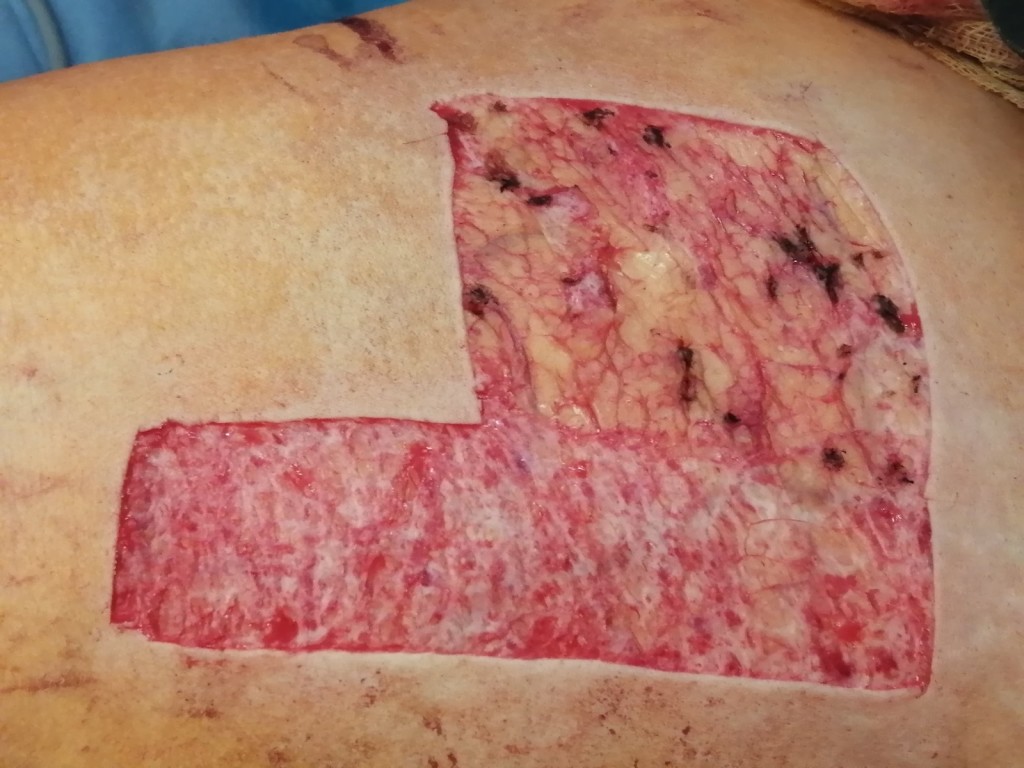
Если в реабилитационном периоде была занесена инфекция или рана подвергалась травмированию, возможно формирование грубого келоидного или гипертрофического рубца. Эти виды шрамов не исчезают самостоятельно, в случае с келоидным — наоборот, способны увеличиваться со временем, затрагивая здоровые соседние ткани.
Стоит учитывать, что у взрослых и у детей процесс развития шрамов протекает с разной скоростью. Детская кожа реактивно реагирует на ожоги 3А и 3Б степени бурным ростом послеожоговых рубцов, причем активный рост наблюдается даже на донорских участках. Если у взрослого человека рубцы созревают и начинают регрессировать в течение года, то у маленьких детей этот процесс может занять 2–3 года.
Применение Ферменкола при послеожоговых рубцах целесообразно, так как входящая в его состав коллагеназа избирательно разрушает избыточный патологический коллаген — основную составляющую рубцовой ткани. На сегодняшний день аналогов Ферменколу по силе проявления активности к патологическому коллагену не существует. При выборе способа коррекции следует учитывать множество факторов. Чтобы достичь максимального эффекта при коррекции именно послеожоговых рубцов, одного геля недостаточно. При таких рубцах детям показан электрофорез с набором для энзимной коррекции (2–3 курса по 10–15 процедур в год), а аппликации гелем Ферменкол показаны в перерывах между курсами физиопроцедур.
Также после пересадки новой кожи могут образоваться келоидные рубцы в области суставов, препятствующие нормальному функционированию конечности и способные привести к необратимым деформациям. Чем раньше начнется лечение, тем быстрее кожа приобретет эстетически приятный, здоровый вид! Купить продукцию Ферменкол вы можете на официальном сайте или в аптеке вашего города. Будьте здоровы!

При подготовке к операции пластические хирурги настоятельно рекомендуют бросить курить за 2 недели до и на 2-4 недели после операции. Объясняется это тем, что курение замедляет процесс заживления ран. Есть ли ещё какие-то причины, по которым вводится эта рекомендация и какие ещё негативные последствия влечёт курение, рассмотрим в этой статье.
Если пациент решился на пластическую операцию, то, соответственно, хочет, чтобы результат был хорошим. А чтобы его достичь, нужна совместная работа не только со стороны хирурга, но и со стороны пациента.
Почему нельзя курить до и после пластической операции.
Заживление ран происходит медленными темпами.
Никотин приводит к сужению сосудов. В связи с этим происходит ограничение тканей в питательных веществах. Окись углерода, присутствующая в табачном дыму, ограничивает ткани в кислороде и препятствует насыщению клеток крови кислородом, в результате чего кровь загустевает. Чем меньше притока крови, тем меньше питаются ткани даже в обычном состоянии, а после операции нужно умножать все на два — организм находится в состоянии восстановления.
Риск образования инфекций ран, некрозы.
Если раны будут медленно заживать, то это может привести к возникновению инфекций. Из-за того, что ткани не смогут должным образом обогащаться кислородом, то возможно появление некроза. Отмирание клеток, в свою очередь может повлечь, например, смещение имплантов.
Образование огрубевших, неаккуратных рубцов
Из-за нехватки питания, рубцы формируются некрасиво. Известно, что при продольном шве у курильщиков ширина разреза больше, чем на 30%, при поперечном – на 25%.
Нежелательные осложнения при наркозе
Если пациент курил до операции за сутки, то под анестезией у него может возникнуть недостаточность кислорода. В большинстве случаев после отхода от наркоза пациенты испытывают неприятные ощущения.
Возникновение кровотечений
После любого хирургического вторжения в организм, организм пытается очистить себя. Так, например, после абдоминопластики или липосакции организм, очищаясь от смол, накопившихся в лёгких, избавляется от них путём откашливания. Из-за этого могут разойтись швы и начаться кровотечение.
Возрастает риск повторных операций
Согласно исследованиям, по истечении пяти лет больше 50-ти процентов курящих пациентов обращаются повторно за пластикой: подтяжка живота, подтяжка груди и подтяжка лица. Это объясняется тем, что у курящих пациентов состояние кожи ухудшается, она обвисает из-за потери эластичности.
Срок перерыва в курении
Какой по времени нужно сделать перерыв в курении? Некоторые хирурги рекомендуют ограничить курение за две недели до и на 2-4 недели после операции. Как показывает практика, в 70% случаях пациенты начинают меньше курить после пластики, а 25% из них бросают совсем. Пожалуй, это самый действенный способ влияния на курящих, так как сохранить результаты пластической операции для них более весомый аргумент, нежели сохранение здоровья в целом.
Чтобы результат операции был успешным, необходимо правильно выбрать клинику и хирурга. Записаться на консультацию, выяснить противопоказания и следовать рекомендациям пластического хирурга.
Читайте также:

