Можно ли купаться после вскрытия фурункула
Обновлено: 30.04.2024
Фурункул у ребенка – это не только неприятное явление, но и довольно опасное заболевание. Появление фурункулов говорит об ухудшении общего физического состояния ребенка. Кроме того, отсутствие своевременной медицинской помощи может привести к серьезным осложнениям. Именно поэтому и по ряду других причин фурункул у ребенка требует пристального внимания и ответственного отношения родителей. Самостоятельное лечение фурункулов у детей исключено, поскольку эффективность принятых мер напрямую зависит от точности постановки диагноза. Не все медицинские техники и способы могут быть применены для лечения детей. Обращение к педиатру позволит избежать множества проблем и осложнений.
Что такое фурункул
Образуется фурункул в результате проникновения в сальную железу или волосяной мешочек (фолликул) стафилококков (золотистого или белого). Он представляет собой воспалительный процесс гнойного характера. Образоваться фурункул может на любой части тела, но в большинстве случаев чирьи образуются на участках с волосяным покровом. Если фурункул у ребенка появился во многих местах, врачи определяют данное заболевание как фурункулез.
Стадии развития фурункулов
Развитие патологии имеет три стадии:
- начальную (инфильтрация) с возникновением припухлости и покраснения, но без гноя. Продолжительность 1-2 дня;
- некротическую (созревание), во время которой образуется гнойно-некротический стержень. Продолжительность 3-4 дня или до 2 недель;
- заживления после разрыва вызревшего гнойника с истечением гноя.
Причины появления
Причины появления фурункулов на теле у детей бывают самые различные. Врачи выделяют несколько общих причин появления данной патологии. Для того чтобы возникли фурункулы у ребенка, причины могут быть следующими:
- нарушения обмена веществ;
- эндокринные нарушения;
- частые простуды и ОРВИ;
- ослабление иммунитета;
- неполноценное питание;
- нарушение правил личной гигиены;
- недостаток свежего воздуха;
- перегрев или переохлаждение.
Медики делят причины на внешние и внутренние. К числу причин внешнего характера относятся:
- необработанные раны или порезы на теле;
- грязь на руках и на теле;
- аллергические реакции с высыпаниями;
- забитость пор при избыточном потоотделении.
Для того чтобы избежать появления фурункулов по внешним причинам, достаточно поддерживать гигиену и своевременно обрабатывать царапины.
Ответ на вопрос относительно того, почему у ребенка фурункулы, дать сложнее, если причины внутреннего характера. К числу причин внутреннего характера относятся:
- низкий уровень гемоглобина;
- частые стрессы и проблемы с нервной системой;
- нарушения обмена веществ;
- ослабление иммунитета;
- частые заболевания (например, фурункул на животе у ребенка может появиться после перенесенного тяжелого заболевания);
- заболевания эндокринной системы, в частности сахарный диабет;
- умственное или физическое переутомление.
Возникнуть фурункулы у ребенка, причины появления которых самые различные, могут в любое время независимо от внешней температуры и времени года. Спровоцировать появление чирьев могут также недостаток витаминов, повреждения кожи от трения, заболевания органов пищеварения, частые переохлаждения.
Точно определить причину заболевания помогут опытные медики Педиатрическое отделение АО «Медицина» (клиника академика Ройтберга) в Москве. Специалисты нашей клиники используют сертифицированные безопасные медикаментозные препараты и эффективные технологии, что является одним из условий полного выздоровления маленьких пациентов.
Симптомы
Наиболее очевидным симптомом является появление участка воспаления с гнойным содержимым. Симптоматика зависит от нескольких факторов, в том числе от локализации чирья:
- фурункул на руке у ребенка мешает движениям и может привести к образованию раны;
- фурункул на голове у ребенка заметить можно во время мытья головы или во время причесывания;
- фурункул на губе у ребенка заметен визуально, мешает говорить и принимать пищу;
- фурункул на попе у ребенка мешает сидеть;
- фурункул на лице ребенка заметен визуально, может стать причиной отечности;
- фурункул в носу ребенка мешает дышать, отличается болезненностью;
- фурункул в ухе у ребенка может стать причиной болей в ухе и ухудшения слуха;
- фурункул на колене у ребенка осложняет движения;
- фурункул на шее у ребенка может стать причиной увеличения лимфатических узлов.
Общими симптомами появления фурункула являются:
- общее недомогание;
- болезненные ощущения в области локализации чирья;
- воспаления лимфоузлов;
- головные боли;
- интоксикация, тошнота, рвота;
- отсутствие аппетита, сонливость;
- головокружения.
Для того чтобы устранение патологии было эффективным, необходимо точно определить причину появления чирья. Точно указать причину может только врач после тщательного обследования, поэтому единственно правильным решением является обращение к педиатру. Педиатрическое отделение АО «Медицина» (клиника академика Ройтберга) в Москве предлагает услуги квалифицированных педиатров, имеющих немалый опыт в области диагностики и лечения детских заболеваний.
При появлении симптомов необходимо срочно обратиться к врачу. Самостоятельное использование примочек, мазей и средств народной медицины категорически не рекомендуется, тем более выдавливание из фурункула гноя.
К какому врачу обратиться
Диагностика фурункулов при условии поверхностного расположения не является сложной. Значительно сложнее правильно определить причину появления гнойного воспаления. Тщательное обследование проводится в случаях:
- наличия сахарного диабета;
- осложнений, вызванных патологией;
- при внутреннем расположении чирья (в ухе, в носу).
При проведении комплексного обследования врач может дать направление пациенту:
- на анализ крови;
- на бакпосев с кожи;
- на иммунодиагностику;
- на развернутый анализ крови.
Обратиться в педиатрическое отделение АО «Медицина» (клиника академика Ройтберга) срочно следует, если:
- расположен фурункул у ребенка на лице или в области позвоночника;
- ребенок плохо себя чувствует, повысилась температура;
- при размере фурункула от 3 до 10 см гнойник не лопается.
Опасность фурункулов
Несвоевременное обращение к врачу может привести к печальным последствиям, поскольку данная патология относится к категории опасных заболеваний:
- фурункул на голове у ребенка может стать причиной менингита;
- фурункул на губе у ребенка может стать причиной воспаления нервов носогубного треугольника;
- фурункул на попе у ребенка мешает сидеть;
- фурункул на лице ребенка может привести к менингиту;
- фурункул в носу ребенка может стать причиной воспалительных процессов органов дыхания;
- фурункул в ухе у ребенка может стать причиной воспаления органа слуха;
- фурункул на шее у ребенка может привести к воспалению лимфоузлов, сильной интоксикации.
При отсутствии своевременной медицинской помощи возможно развитие карбункула, представляющего собой скопление фурункулов. Возможными последствиями являются также:
- инфицирование глубоких слоев кожных тканей;
- образование рубцов после заживления;
- сепсис.
Появление множественных фурункулов становится причиной дискомфорта ребенка, повышения температуры, ухудшения самочувствия.
Последствия образования фурункула можно предотвратить, если своевременно обратиться в педиатрическое отделение АО «Медицина» (клиника академика Ройтберга), предлагающее услуги квалифицированных опытных специалистов в различных областях медицины.
Наша клиника расположена в центре Москвы по адресу: 2-й Тверской-Ямской пер., 10, в пяти минутах ходьбы от метро «Маяковская».
Лечение
Если появился фурункул у ребенка, лечение должно быть начато незамедлительно. Врач по данным обследования и осмотра маленького пациента со сбором анамнеза составит эффективную программу лечения. Консультация педиатра обязательна при наличии внутренних фурункулов. Если фурункул на ноге у ребенка не вызывает особых опасений, то лечение может быть медикаментозным, с использованием антисептических и обезболивающих препаратов.
К числу современных методик относится применение локального ультрафиолетового облучения. Педиатр АО «Медицина» (клиника академика Ройтберга) может также назначить физиотерапию (УВЧ-терапия, электрофорез с антимикробными препаратами).
Медикаментозное лечение
При диагнозе фурункул у детей лечение назначается с учетом стадии заболевания и уровня иммунитета. Возможно назначение антибиотиков при следующих условиях:
- образовался карбункул;
- поднялась высокая температура;
- фурункул образовался на лице;
- инфекция проникла в глубокие слои кожи;
- присутствуют сильные боли.
Назначает медикаменты исключительно врач по результатам обследования.
Хирургическое лечение
Хирургическое лечение патологии применяется нечасто под местной анестезией. Если фурункул у детей, лечение которого подбирается индивидуально, не разрывается самостоятельно, хирург прокалывает его стерильной иглой или делает небольшой надрез, через который удаляют гной.
Консультации с другими специалистами
Обращение к специалистам различных направления медицины необходимо, поскольку чирий бактериального происхождения (стафилококк) может спровоцировать:
- образование очага хронической инфекции (гайморит, синусит, тонзиллит);
- заболевания и патологии ЖКТ (холецистит, дисбактериоз и т.д.).
Образование чирьев может свидетельствовать об инфекции мочевыводящих путей, железодефицитной анемии, иммунных заболеваниях, наличии скрытой инфекции (герпеса, цитомегаловирусной инфекции).
Профилактика
Полностью исключить вероятность появления у ребенка фурункула невозможно. В качестве профилактических мер врачи рекомендуют:
- полноценное сбалансированное питание;
- поддержку иммунной системы;
- регулярные прогулки на свежем воздухе и занятия спортом;
- жесткое соблюдение правил гигиены;
- тщательную обработку царапин, порезов, ссадин и ран на теле ребенка.
Что нельзя делать с фурункулом
Категорически запрещается расчесывать, расковыривать и выдавливать чирьи, поскольку результатом таких действий может стать заражение крови и образование новых очагов воспаления. Не рекомендуется надевать на ребенка одежду из синтетических тканей, ношение которой может стать причиной усиленного потоотделения и аллергической реакции. При появлении фурункула необходимо проконсультироваться с врачом.
Как записаться к врачу
Педиатрическое отделение АО «Медицина» (клиника академика Ройтберга) в Москве предлагает услуги европейского уровня по диагностике, лечению и профилактике фурункулов у детей. Для получения высококвалифицированной медицинской помощи необходимо записаться к педиатру, который проведет осмотр и комплексное медицинское обследование ребенка. При необходимости педиатр проконсультируется с другими специалистами или направит к ним.
Для записи к специалисту педиатрического отделения АО «Медицина» (клиника академика Ройтберга) воспользуйтесь одним из следующих способов:
Расположена наша клиника в центре Москвы по адресу: 2-й Тверской-Ямской пер., 10, в пяти минутах ходьбы от метро «Маяковская», а также неподалеку от станций метро Белорусская, Тверская, Чеховская и Новослободская.
Фурункул – гнойное воспаление волосяного фолликула. Развивается из-за попадания стафилококковой инфекции в сальные железы при микротравмах, несоблюдении правил гигиены, повышенной потливости, аллергии, снижении иммунитета. По характеру высыпаний бывают единичными и рецидивирующими, по форме одиночными и множественными (фурункулез).
Стадии развития фурункула и симптомы
По мере созревания фурункул последовательно проходит 3 стадии развития. Для каждой из них характерна специфическая клиническая картина.
Первая – стадия инфильтрата. После попадания стафилококка в волосяной фолликул на небольшом ограниченном участке постепенно развивается воспаление. Пораженная область краснеет, уплотняется и отекает.
На второй стадии – нагноения и некроза – очаг воспаления увеличивается до нескольких сантиметров в диаметре. Появляется болезненность пораженных тканей, усиливающаяся при пальпации.
Через 3-4 дня развивается гнойно-некротическая стадия. В центре инфильтрата формируется небольшая возвышающаяся пустула конусовидной формы. Внутри нарыва образуется некротический стержень из гноя и отмерших клеток. Процесс нередко сопровождается интоксикационной лихорадкой, общей слабостью и сильной болью.
Спустя некоторое время пустула лопается, из нее вытекает гной и отходит некротический стержень. Отечность спадает, болевой синдром утихает. Состояние больного улучшается.
Последняя стадия – заживление. После очищения раны на месте инфильтрата остается глубокая полость. Постепенно она заполняется грануляционной тканью. Кожные покровы восстанавливаются. На месте обширных фурункулов формируются рубцы.
Чем опасны фурункулы
При неправильном лечении фурункулов, самолечении, попытках выдавить гнойник или при его травмировании (например, при бритье) нередко развиваются осложнения. К ним относят:
- флегмоны и абсцессы мягких тканей – обширные гнойные поражения;
- тромбозы – закупорки – лимфатических и венозных путей;
- септические флебиты, лимфангиты и лимфадениты – воспаление кровеносных и лимфатических сосудов, лимфатических узлов.
Попадание возбудителя во внутренние органы и кровеносную систему иногда заканчивается угрожающим жизни состоянием – сепсисом. При самолечении фурункулов на лице инфекция может попасть в головной мозг и вызвать менингит.
Правильное лечение большинства фурункулов – хирургическая операция
Самолечение с помощью ихтиола, мази Вишневского, компрессов, может спровоцировать неконтролируемое распространение и генерализацию гнойного процесса, поэтому тактику лечения фурункула определяет только врач. Если гнойник правильно не вскрыть и не дренировать, антибиотики, противовоспалительные и прочие препараты не могут эффективно действовать на пораженные гноем ткани.
Вскрытие и дренирование фурункула
Если гнойный процесс выходит за пределы волосяного фолликула, требуется обязательное хирургическое вмешательство. Его выполняют в классической технике либо с помощью лазера. Лазерное удаление фурункула сопровождается дополнительным обеззараживанием пораженных тканей чирья. Наиболее оптимальную технику вмешательства в каждом конкретном клиническом случае определяет врач.
Также хирург определяет время для вскрытия таким образом, чтобы полностью сформировался стержень – в противном случае возможен рецидив заболевания. Процедуру выполняют под местной анестезией. После вскрытия гной и некроз удаляют. По показаниям выводят дренаж. Ткани обрабатывают антисептиком. На рану накладывают мазь с антибиотиком и стерильную повязку.
Реабилитационный период
Через 1-2 часа пациента выписывают из клиники. Если выведен дренаж, через 1-2 дня его нужно удалить у хирурга. В течение 2-3 дней после процедуры рекомендуется ограничить физические нагрузки. В течение 2 недель необходимо ездить на осмотры и перевязки с указанной хирургом частотой, а также обеспечить сбалансированный рацион и полноценный отдых. Ткани полностью заживают в течение 10-14 дней.
Чтобы проконсультироваться, уточнить цены и удалить фурункул в СПб, позвоните в «СМ-Клиника».
Способы оплаты медицинских услуг «СМ‑Клиника»
Оплачивать услуги клиники можно любым удобным способом, в том числе наличными средствами, с помощью банковских карт основных платежных систем, а также с помощью карт рассрочки «Халва»
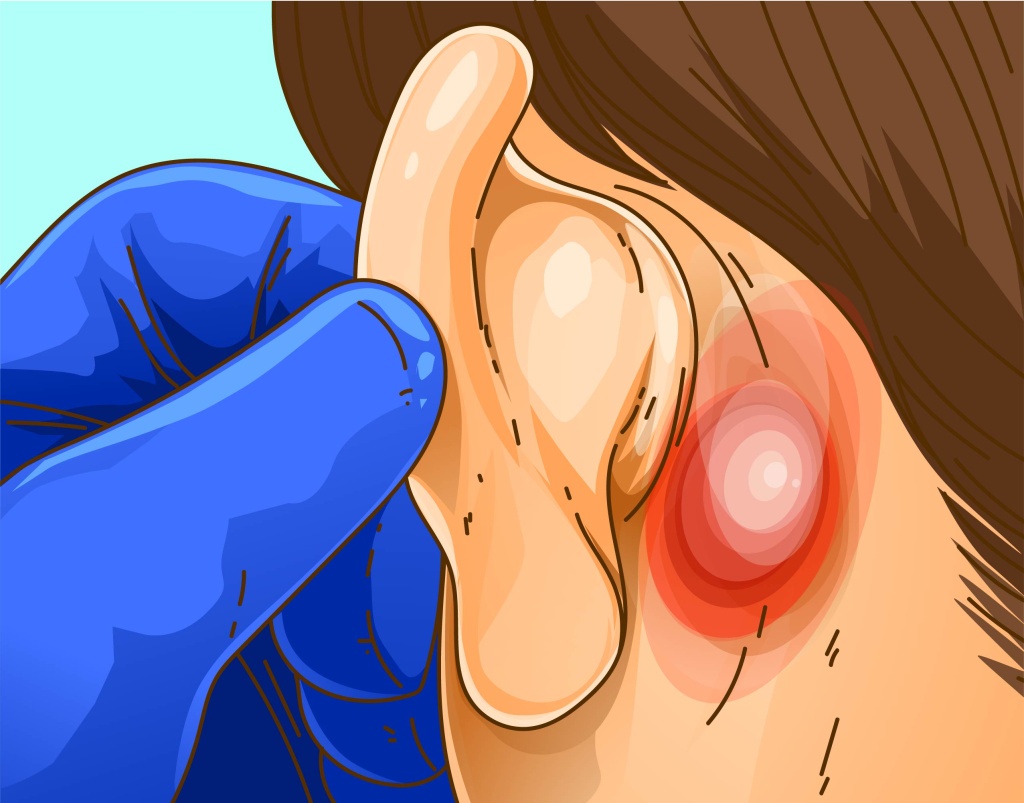
Гнойное воспаление волосяного фолликула, которое поражает окружающие ткани и сальную железу называется фурункулом (народное название — чирей). Он вызывается патогенными бактериями и имеет острое течение. Чаще этому заболеванию подвержены мужчины с жирной, пористой кожей.
Важно! Самостоятельное лечение нередко приводит к образованию рубцов, что становится эстетической проблемой. Также без обращения к врачу такое воспаление может приводить к гнойному абсцессу.
Как не допустить подобных осложнений, и что делать при возникновении чириев – рассмотрим в этой статье.
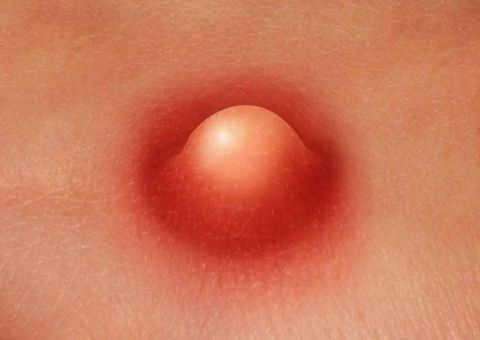
Как развивается фурункул
Заболевание вызывается условно-патогенными микроорганизмами, которые уже есть на коже человека. При благоприятных условиях (чрезмерная влажность, снижение местного иммунитета) их количество начинает стремительно расти, что и становится причиной воспаления.
Фурункул в своем развитии последовательно проходит несколько стадий:
- Возникновение уплотнения (инфильтрата) в волосяной луковице.
Появляется припухлость и покраснение. При прикосновении может возникать дискомфорт. Через пару дней инфильтрат увеличивается в размере до 3 см, становится плотным. Окружающие ткани отекают. Эта стадия длится 4–5 дней.
Следующий этап возникает, когда внутри очага воспаления образуется некротический стержень. Он формируется из из погибших иммунных клеток (лейкоцитов). Внешне в центре уплотнения появляется белая головка. Это пустула – полость, заполненная гнойным содержимым.
Последняя стадия, которая завершается вскрытием чирея. Созревшая пустула прорывается. В норме наружу начинает выходить гной вместе с некротическим стержнем (гнойная внутренняя пробка желтоватого цвета). Обычно этот процесс длится не более 3-х дней. Признаком того, что все гнойное содержимое вышло является появление крови. На месте фурункула сначала формируется язва. Впоследствии она заживает и рубцуется. До момента появления светлого шрама проходит не менее 7–10 дней.
Для острой формы характерно появление многочисленных фурункулов, которые сменяют друг друга или возникают одновременно. Период обострения может длиться пару недель, а может 2–3 месяца. Это зависит от состояния иммунитета и вида лечения. При хроническом течении возникают единичные воспаления с определенной периодичностью. Иногда период затишья болезни может продолжаться до года.
Симптомы фурункула
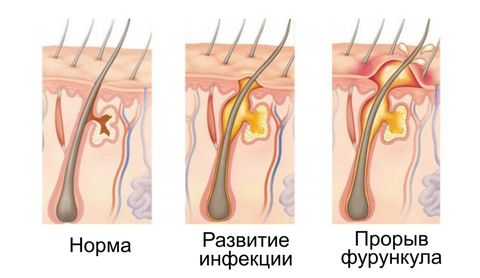
Симптоматика зависит от стадии развития и места локации кожного недуга. Первые признаки, по которым можно заподозрить фурункул:
- Ощущение зуда, покалывания.
- Участок кожи уплотняется, появляется краснота.
- При развитии патологического процесса чирей приобретает форму конуса.
- Возникает отечность. Размер воспаления может увеличиться до 1–3 см.
- Болезненность.
Интенсивность проявлений зависит от того, где они находятся. На участках тела, где отсутствует волосяной покров (ладони, подошва ног) фурункулы не развиваются. Чаще всего они появляются в местах, которые подвергаются частому загрязнению или трению об одежду. Это шея, предплечье, лицо, ягодицы, поясница, бедра.
В редких случаях возможно появление фурункула в носу, в ухе. При этом из-за воспаления и отека тканей ухудшается слух или возникают проблемы с дыханием. В области паха чирей проявляется сильным отеком и болью, которая усиливается при движении.
Если на стадии инфильтрации начать грамотное лечение, то можно остановить дальнейшее развитие патологического процесса. После формирования гнойно-некротического стержня и папулы симптомы усиливаются. Дергающая боль спадает только на стадии вскрытия и полного очищения фурункула. При многочисленных образованиях возможно повышение температуры и ухудшение общего самочувствия – слабость, вялость, головная боль.
Причины фурункула
Главный виновник – золотистый или эпидермальный стафилококк. Это распространенные бактерии, и избежать контакта с ними невозможно. Они находятся в окружающей среде, в пыли, на коже. Почти 70% людей так или иначе являются носителями этих микроорганизмов. Некоторые врачи считают, что наличие определенного их количества в организме является нормальным состоянием и не требует лечения. Но это при условии, что бактерии не приводят к развитию проблем со здоровьем.
Наличие одного возбудителя недостаточно чтобы возникло инфекционное заболевание. Фурункулез развивается при наличии предрасполагающих факторов. Они могут быть внутренними (эндогенными), то есть зависят от состояния организма и самочувствия человека в целом. А также внешними (экзогенными) – влияние окружающей среды.
К группе эндогенных причин относятся:
- Нехватка витаминов, авитаминоз.
- Физическое истощение.
- Гормональные сбои.
- Эндокринные заболевания.
- Патологии желудочно-кишечного тракта.
- Алкоголизм.
- Снижение иммунитета, иммунодефицитные состояния.
- Чрезмерное потоотделение.
- Повышенная выработка кожного сала.
- Дерматологические болезни (дерматит, экзема).
К внешним провоцирующим причинам можно отнести неосторожное бритьё, расчесывание кожи, мелкие ранки, ссадины, постоянное трение об одежду, использование неподходящих косметических средств. Нередко причиной развития фурункула в подмышечной впадине является использование антиперспирантов.
К одной из причин относят и психологическое состояние. Постоянное напряжение приводит к усиленной выработке адреналина (гормона стресса). Это становится причиной гормональных нарушений и истощения надпочечников. Также частые отрицательные эмоции приводят к снижению защитных сил организма, что дает зеленый свет для роста болезнетворных бактерий.
Осложнения фурункула
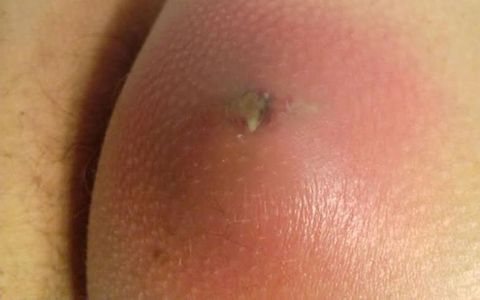
Основное последствие запущенного фурункулеза – рубцы. При чувствительной коже образуются глубокие шрамы, которые долго имеют красноватый оттенок. Дефект также нередко сочетается со стягиванием окружающей ткани. Этот косметический недостаток не проходит самостоятельно. Требуется профессиональная шлифовка кожи.
У людей, с ослабленным здоровьем патология способна привести к формированию гнойного абсцесса. Еще одним тяжелым последствием считается флегмона. При таком образование гнойный процесс поражает подкожную клетчатку. Имеет склонность к быстрому распространению на окружающие ткани.
Опасно возникновения фурункула на верхней губе или в носу. При отсутствии грамотного лечения инфекция способна подняться выше по кровеносным сосудам в мозговую оболочку и вызвать гнойный менингит. Также велика вероятность попадания инфекции в общий кровоток, что может вызвать сепсис. Эти заболевания требуют срочной госпитализации. При отсутствии врачебной помощи возможен летальный исход.
Если патологический процесс возник в области шеи, на предплечье или бедре, то при распространении воспаления поражаются лимфатические узлы и возникает лимфаденит.
Нужно ли обращаться к врачу при фурункуле?
Существует множество народных «бабушкиных» рецептов, которые вроде как призваны помочь быстрому созреванию и вскрытию гнойника. Но все эти рецепты могут привести к плачевным последствиям, так как наоборот будут способствовать распространению инфекции в более глубокие слои кожи. На этапе нагноения необходимо проводить только хирургическое вскрытие в условиях врачебного кабинета.
Определить тип воспаления, а также стадию развития может только дерматолог или хирург. Для выявления причины требуется сдача лабораторных анализов, а также для уточнения возбудителя делается соскоб с кожи. При хронических высыпаниях рекомендуется проверить иммунный статус пациента. Важным пунктом диагностики является проверка на ИППП. Поэтому при возникновении гнойных патологических процессов на коже обязательно обратитесь к дерматологу.
Лечение фурункула
На начальной стадии, когда появились только первые симптомы, применяются консервативные методы. Местное лечение включает:
- Устранение неблагоприятных внешних факторов – бритье, трение, косметические средства закупоривающие поры кожи.
- Обработка по схеме воспаленного участка антисептическим раствором.
- Компрессы с антибактериальной мазью.
Также рекомендован курс витаминов. При соблюдении всех рекомендаций врача этого может быть достаточно для уменьшения воспалительного процесса.
Однако, если уже имеется гнойное содержимое, требуется хирургическое вмешательство. Самостоятельно вскрывать фурункул запрещено. Это делает врач при соблюдении всех антисептических правил.
Под местной анестезией делается небольшой разрез, через который осуществляется отток гнойного содержимого. После очищения раны, накладывается повязка с лекарственным средством. При простых фурункулах госпитализация не требуется. Последующее лечение проводится в домашних условиях.
При сильном отеке и остром болевом синдроме, рекомендована госпитализация. Если фурункулез привел к развитию осложнений проводится операция под местным или общим обезболиванием.
При необходимости назначается прием антибактериальных препаратов. Хороший заживляющий результат дает физиолечение, например, УФ-облучение.
Профилактика фурункула
Для предотвращения фурункулеза придерживайтесь следующих профилактических мер:
- не носите тесную, облегающую одежду из искусственных материалов;
- не злоупотребляйте алкоголем;
- поддерживайте иммунитет на оптимальном уровне;
- испытывайте больше положительных эмоций;
- правильно питайтесь;
- не пользуйтесь косметическими средствами, в состав которых входят комедогенные компоненты;
- замените антиперспирант на натуральный дезодорант;
- защищайте кожу лица и шеи при работе в пыльном помещении;
- следите за хроническими заболеваниями.
Карбункул (carbunculus) в медицине – это острое обширное гнойно-некротическое воспаление нескольких сопредельных волосяных мешочков или сальных желез с образованием общего инфильтрата и развитием некроза кожи и подкожной жировой клетчатки в результате тромбоза сосудов.
Карбункул, в отличие от фурункула, обычно сопровождается тяжелыми общими проявлениями инфекции и интоксикации организма.
Оставьте телефон –
и мы Вам перезвоним
Причины карбункула
Возникновению карбункула предшествует воспалительный процесс в мягких тканях, который обычно начинается с воспалительного заболевания волосяного фолликула – стафилококкового фолликулита, реже – со стрептококкового фолликулита.
Развития воспаления может привести к образованию фурункула, который представляет собой острое гнойно-некротическое воспаление волосяного фолликула. Когда формируется несколько таких фурункулов на одном участке тела, они могут сливаться между собой.
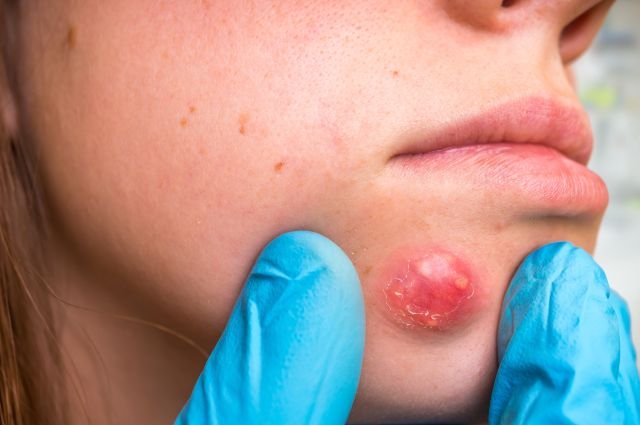
Продукт слияния нескольких фурункулов – это и есть карбункул. В области инфильтрата возникает резкая распирающая боль. Кожа над инфильтратом становится багровой, напряженной, отекшей. Из пустул выделяется большое количество серо-зеленого гноя.
Ткани некротизируются. Возникают четкие признаки общей интоксикации: тахикардия, тошнота, рвота, сильная головная боль, гипертермия до 39-40 °С, лейкоцитоз, сдвиг формулы крови влево, отсутствие аппетита, бессонница. Если карбункул локализуется на лице, явления интоксикации выражены намного сильнее, вплоть до обморока.
После отслоения некротизированных тканей и удаления гноя выраженность признаков интоксикации значительно слабеет.
Факторы риска формирования карбункула:
наличие в организме хронического очага инфекции;
сахарный диабет и другие нарушения метаболических процессов;
недавно перенесенные операции или тяжелые заболевания;
загрязнение кожи, низкая санитарная культура;
длительное трение кожи одеждой;
В основном карбункул поражает подростков и молодых людей. Мужчины болеют чаще, чем женщины.
Симптомы карбункула
Клиническими признаками карбункула являются:
нагноение и образование раны;
гиперемированность кожи вокруг очага;
резкая болезненность всей зоны поражения.
Возникновение и развитие карбункула обычно сопровождается такими симптомами:
повышенной температурой, которая нередко достигает 40 градусов;
Особенно сильно данные признаки проявляются, когда карбункул возникает на лице или шее.
Выделяют 3 стадии карбункула:
В этот период под кожей образуются узлы, которые будут представлены воспаленными волосяными луковицами. Инфильтрат содержит жировую ткань, гной, лимфу и лимфоциты. Узелки возвышаются над поверхностью кожи.
Так как питание дермы нарушается, она приобретает синюшный окрас. Через несколько дней (от 9 до 12) инфильтрат достигает внушительных размеров. В диаметре он может составлять около 10 см. Кожа отечная, натянутая, горячая на ощупь. Боль будет тем интенсивнее, чем больше отек.
На стадии нагноения карбункул достигает зрелости. На нем формируются пузырьки, которые наполнены гноем. Они вскрываются, поэтому поверхность карбункула напоминает сито. Через эти небольшие отверстия просачивается гной, смешанный с кровью и отмершим эпителием.
Стадия нагноения длится около 14-21 дня. В этот период общее самочувствие больного ухудшается
В этот период гной из карбункула сочиться перестает. На участке воспаления формируются язвы, которые будут иметь стержни. Они сливаются друг с другом, образуя один крупный дефект. Поражение тканей – весьма интенсивное и часто захватывает мышцы. Пораженный участок имеет черный цвет.
Затягивается рана медленно, постепенно заполняясь грануляциями. На ее месте остается рубец. Стадия некроза продолжается около 21 дня.
Методы диагностики карбункула
Карбункул диагностируется на основе клинических симптомов.
Проводится дифференциальная диагностика с такими патологиями:
разрыв эпидермальной кисты;
гидраденит (если карбункул локализован в промежности или подмышечной впадине);
хронический язвенный герпес.
При микроскопии мазка обнаруживаются стафилококки. Идентифицировать возбудителя и оценить чувствительность к антибиотикам позволяет бактериальный посев.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения карбункула
Карбункулы небольших размеров, которые протекают без заметной интоксикации и ухудшения общего состояния пациента, лечатся амбулаторно.
В тех случаях, когда
у пациента наблюдается сильная интоксикация,
карбункул имеет большие размеры и локализуется на лице,
больной страдает некомпенсированным сахарным диабетом или другими тяжелыми заболеваниями,
лечение проводится в стационаре.
Если лечение карбункула было начато еще на стадии его созревания, то применяются консервативные методы, что в большинстве случаев приводит к регрессу заболевания, то есть рассасыванию инфильтрата.
Больному показаны для приема внутрь антибактериальные препараты с широким спектром действия.
Одновременно антибиотиками обкалывают сам карбункул. Чтобы уменьшить болезненные ощущения применяют анальгетические средства (Новокаин, Лидокаин).
Поверхность карбункула обрабатывается этиловым спиртом или другими спиртосодержащими антисептиками. Накладывается асептическая повязка. Также применяют синтомициновую или стрептомициновую эмульсии.
Если карбункул переходит в некротическую стадию, то это является показанием для хирургического вмешательства, которое выполняется на фоне применения антибиотикотерапии.
Операция заключается в рассечении карбункула и удалении из него некротизированных тканей.
Затем в рану вводится тампон с гипертоническим раствором хлорида натрия и протеолитическими ферментами.
Для очищения послеоперационной раны и окончательного отторжения некротизированных тканей повязку ежедневно меняют.
На этапе созревания, а также в послеоперационном периоде назначают УВЧ-терапию и локальное УФО.
Для стимуляции защитных сил организма также может проводиться внутривенное лазерное и ультрафиолетовое облучение крови.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фурункулёз: причины появления, симптомы, диагностика и способы лечения.
Определение
Фурункулез (фурункул) – острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей ткани. Заболевание проявляется воспалительными элементами, которые со временем вскрываются, из них выделяется гной.
Причины появления фурункулов
Фурункулез характеризуется формированием множественных фурункулов на ограниченных участках кожи, хотя заболевание может иметь и распространенный характер. Рецидивы отмечаются на протяжении нескольких недель и даже лет.
Как правило, фурункулез возникает у людей с ослабленным иммунитетом, при гипо- и авитаминозе, несоблюдении гигиены кожи. Возбудителями фурункулов, как правило, являются стафилококки и стрептококки (S. aureus, S. haemolyticus, S. еpidermidis, β-гемолитический стрептококк). Заболевание могут вызывать и другие микроорганизмы (вульгарный протей, пневмококки, синегнойная палочка), которые в большинстве случаев выявляются в ассоциации со стафилококками и стрептококками.
Фурункулез нередко встречается у подростков и молодых людей с выраженной сенсибилизацией (повышенной чувствительностью) к возбудителям заболевания.
Описан ряд факторов, способствующих манифестации фурункулов: нарушение целостности эпидермиса (микротравмы, мацерация кожи), гипергидроз (повышенное потоотделение), смещение рН кожи в щелочную сторону, действие высоких и низких температур, ожоги, язвы. К эндогенным факторам риска развития фурункулеза относят нарушение углеводного обмена (сахарный диабет), недостаточное поступление в организм белков, хронические интоксикации, наличие очагов стафилококковой инфекции в различных органах и тканях, туберкулез, анемия, ангина, грипп, желудочно-кишечные расстройства.
Фурункул может локализоваться на любом участке кожи, за исключением ладоней и подошв, где отсутствуют волосяные фолликулы.
Наиболее опасной считается локализация фурункула на лице – в области носа и верхней губы. Здесь воспалительный процесс имеет тенденцию быстро переходить на клетчатку, где расположено разветвление передней лицевой вены. Распространение инфекции может привести к тромбозу синусов твердой мозговой оболочки головного мозга и гнойному менингиту. Летальность при этом осложнении достигает 80-100%.
Классификация фурункулеза
Острый фурункулез характеризуется формированием сразу нескольких фурункулов.
Хронический фурункулез – более длительный процесс (от нескольких недель до нескольких месяцев), когда после исчезновения одного фурункула появляются новые воспалительные элементы.
Симптомы фурункулеза
Фурункул проходит три стадии развития.
Первая стадия инфильтрации характеризуется образованием болезненного воспалительного узла диаметром 1-4 см. Кожа над фурункулом приобретает багрово-красный цвет. В местах с хорошо развитой подкожной жировой клетчаткой (ягодицы, бедра, лицо) фурункулы могут достигать еще больших размеров.
Во время второй, гнойно-некротической стадии происходит нагноение и формирование некротического стержня. Над поверхностью кожи выступает конусообразный узел, который размягчается в центре с образованием гнойника. Больных беспокоит жжение и пульсирующая боль. Значительную болезненность пациенты отмечают при локализации фурункулов на волосистой части головы, тыльной поверхности пальцев, передней поверхности голени, в наружном слуховом проходе. После вскрытия гнойника и отделения гноя с примесью крови постепенно отторгается и гнойно-некротический стержень.
Во время третьей стадии на месте фурункула образуется рубец. В зависимости от глубины воспалительного процесса рубцы могут быть или едва заметными, или выраженными.

Эволюция одного фурункула происходит в течение 7-10 дней, но когда одни фурункулы развиваются вслед за другими, болезнь затягивается на долгое время.
При фурункулезе возможно повышение температуры тела до 37,2-39°С, слабость, потеря аппетита.
Диагностика фурункулеза
Диагноз устанавливается на основании жалоб и осмотра пациента. У всех больных фурункулезом уточняются следующие вопросы:
- наличие сопутствующих заболеваний;
- принимаемые в настоящее время лекарственные препараты;
- находится ли пациент на диете.
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

