Можно ли делать татуировку при лишае
Обновлено: 22.04.2024
Лишай у человека относится к группе заболеваний кожи с грибковой и реже вирусной этиологией. Встречаются случаи неинфекционного происхождения. Сопровождается некрозом тканей и появлением очаговых пятен, узелковых образований и воспалений.
Согласно медицинской статистике, на каждые 100 000 населения около 10-15 людей имеют диагноз «лишай». Заболевание доставляет существенный психологический и физический дискомфорт.
В зависимости от типа возбудителя различают лишай на теле человека семи видов. Каждый из них имеет свои особенности проявления, тяжести течения и локализации.
Информация о лишае: симптомы, виды, причины и проявление
Болезнь лишай может возникать неоднократно у взрослых и детей. В большинстве случаев она заразна. В зоне риска находятся люди со сниженным иммунитетом.
Проявляется лишай у человека в виде единичных или множественных очаговых поражений с достаточно четкими границами. Бляшки преимущественно круглой формы с чешуйчатой поверхностью, которые могут возникать на разных участках тела. Основные факторы развития недуга:
- переохлаждение и перенесенное вирусное заболевание;
- частые стрессовые состояния;
- игнорирование личной гигиены;
- влияние плохой экологии;
- неврологические нарушения;
- гормональные сбои в организме.
Проявление симптомов
К категории «лишай» относится группа дерматологических патологий с различной этиологией. Проявляться они могут по-разному, в зависимости от клинической формы. Лишай на теле может иметь такие симптомы:
- сыпь в виде красных или розовых пятен (могут быть отечными);
- сыпь желто-коричневого цвета;
- болезненные ощущения в области пятен;
- образование на пятнах пузырьков или чешуек;
- ощущение зуда и жжения;
- повышение температуры тела (не всегда);
- проплешины в волосистой части головы;
- общее плохое самочувствие.
Семь видов болезни
В медицинской классификации лишай на коже может иметь семь разновидностей. Во время осмотра у врача может быть диагностирован один из следующих типов лишая:
- опоясывающий с герпетической природой происхождения;
- стригущий (второе название «Трихофития»);
- розовый (болезнь Жибера);
- отрубевидный или разноцветный (незаразный);
- красный плоский (незаразный);
- белый (солнечный);
- чешуйчатый (псориаз).
Описание видов лишая
Все разновидности лишая требуют лечения. Изначально для выбора адекватной терапии требуется грамотная диагностика. Опоясывающий лишай на теле имеет вирусно-герпетическое происхождение. Локализация – межреберная область, по ходу расположения нервов. Возможно проявление и в других местах с основными нервными стволами. Чаще всего бывает с одной стороны тела в виде пузырьковой сыпи с образованием позже корочки. Инкубационный период лишая – в среднем 14 дней, но диапазон может быть от 11 до 21 дня. Если форма заболевания глазная, без своевременного лечения можно потерять зрение.
Лишай у ребенка чаще всего диагностируют стригущий. Трихофития и микроспория могут поражать кожу лица, головы, плеч, шеи. Природа возникновения – грибки Microsporum и Trichophyton. Лишай на голове у ребенка в большинстве случаев развивается именно стригущего типа. Пути заражения бывают: контактно-бытовой, при контакте с больным человеком или животными.
Лишай на голове проявляется в виде розовых пятен с постепенным отторжением волос в их зоне роста, из-за чего образуются проплешины. Со временем может начаться зуд, а до активного проявления протекает бессимптомно.
Розовый лишай (эритематозно-сквамозный дерматоз, питириаз или болезнь Жибера) имеет вирусную природу. Провоцирует развитие болезни герпетический вирус 6 или 7 типа. Возникает чаще всего в осенне-весенний период. Свойственно, что проявляется розовый лишай в паху, а также на руках и ногах. Бляшки до 20 мм в диаметре. В центре желтовато-коричневого или розового цвета. Когда материнское (самое большое) пятно пропадает, чувствуются симптомы простуды. Лишай на руке, как и в других местах, сопровождается зудом.
Отрубевидный вид болезни вызывается грибком Malassezia. Пик заболевания попадает на летнее время. Этот кожный лишай склонен к рецидивированию. Для него характерны пигментные пятна желтого, розового, коричневого цвета, которые со временем сливаются. Воспаление отсутствует, но характерное шелушение есть. Локализация – по всему телу, кроме конечностей и головы. Типичная картина – лишай на спине. Требует лечения, в противном случае может перейти в хроническую стадию течение заболевания.
Красный плоский вид возникает достаточно редко. Локализуется лишай во рту, на слизистых оболочках, предплечьях, голеностопных и лучезапястных суставах. Может разрушать ногтевые пластины. У женщин, если есть факт заболевания в ротовой полости, большая вероятность поражения и зоны наружных половых органов. Также проявляется лишай на груди. Зуд может распространяться на все тело. У мужчин лишай на члене концентрируется в зоне головки.
Белый (солнечный) тип болезни относится к наименее агрессивным. Течение болезни может длиться годами. Вызывается лишай дрожжевыми грибами. Часто поражает людей в возрасте до 30 лет. Проявляет лишай симптомы в области головы, груди. К солнцу не имеет отношения, но на загорелой коже хорошо заметен. Лишай на руке также может проявляться. Псориаз или чешуйчатая форма заболевания имеет неинфекционную природу развития. Относится к аутоиммунным патологиям. При отсутствии лечения повышается риск развития артрита.
Как можно вылечить лишай у взрослых и детей
При появлении кожного лишая необходимо обратиться к дерматологу для диагностики. Необходимо правильно установить диагноз. Разные виды лишая требуют адекватной терапии.
У взрослых и детей лишай на коже лечению поддается. На ранних стадиях заболевания некоторые формы могут протекать бессимптомно. Если признаки лишая стали проявляться в виде пятен разного размера с образованием чешуек или пузырей, важно начать терапию. Она может быть направлена на устранение грибковой или вирусной инфекции.
Диагностические мероприятия и лечение
С учетом того, что бывают разные виды лишая, диагностика стоит на первом месте. В ее состав входят:
- визуальный осмотр;
- осмотр с лампой Вуда; и крови; ;
- иммунологическое обследование.
После получения результатов с определением типа возбудителя лечение лишая на коже назначается в установленном порядке. В зависимости от диагноза может быть прописан прием противогрибковых препаратов как для наружного применения, так и для приема внутрь. Терапия может носить противозудный характер.
Лишай у ребенка лечения требует под контролем врача. При соблюдении рекомендаций выздоровление наступает достаточно быстро. При отсутствии терапии лишай на лице или на других частях тела к лишаю может присоединиться бактериальная инфекция. Возможно распространение патологии на внутренние органы.
У взрослых и детей лишай лечению препаратами поддается при правильном назначении врачом. Системная терапия может длиться от 14 дней до нескольких месяцев.
Самолечение: последствия и опасности
Лишай у человека – частое дерматологическое заболевание. В домашних условиях не рекомендуется проводить самостоятельное лечение. Лишай на ноге или теле может иметь заразный характер и передаться контактно-бытовым путем другим членам семьи. При самолечении возможно неправильное использование препаратов. Например, частой ошибкой является прием противомикробных лекарств при опоясывающей форме заболевания, которая носит герпетический характер. Лишай на голове, теле, конечностях при неправильном лечении может привести к длительному течению инфекции, развитию осложнений.
Медицинская помощь в диагностике и лечении лишая в Москве
Лишай на коже диагностирует дерматолог или дерматовенеролог. Правильно поставленный диагноз – половина успеха.
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
В сложных случаях лишай лечат в стационаре под наблюдением доктора. При типичных и неосложненных формах терапия проводится амбулаторно. Назначенное лекарство от лишая и его прием должны сопровождаться дома обработкой одежды и постельного белья горячим паром или кипячением.
1 Московский научно-практический центр дерматовенерологии и косметологии Департамента Здравоохранения Москвы
В данной статье рассматривается случай из клинической практики Московского научно-практического центра дерматовенерологии и косметологии Департамента здравоохранения Москвы: пациент обратился в Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы с жалобами на зуд в области ранее выполненной татуировки и заметное изменение внешнего вида татуировки, а именно: выраженное уплотнение кожи и шелушение в участках введения красного пигмента. Из данных анамнеза стало известно, что данные симптомы начали появляться спустя 2 месяца после проведенной процедуры. Пациентка пыталась лечиться самостоятельно топическими стероидами и антигистаминными препаратами. В результате проведенного клинико-морфологического обследования был диагностирован красный плоский лишай в зоне введения красного пигмента и, как следствие, осложнение ранее выполненного татуажа. Пациентке было назначено патогенетическое и симптоматическое лечение, которое показало положительную динамику в течение 2 месяцев, без прогрессирования патологического процесса. Таким образом, возникновение красного плоского лишая является одним из возможных осложнений процедуры татуажа и требует разработки мер, направленных на профилактику данного осложнения и строгую сертификацию качества вводимых красителей.

1. Борхунова Е.Н., Таганов А.В. Келоидные и гипертрофические рубцы: особенности патогенеза, гистоархитектоники и аспекты дифференциальной диагностики // Косметика & медицина. – 2016. - № 3. – С. 30-38.
2. Дерматовенерология: руководство для врачей / под ред. Ю.С. Бутова, Н.Н. Потекаева, В.Ю. Васеновой. – М., 2017. – 640 с.
3. Карымов О.Н., Калашникова С.А. Клинический случай образования келоидного рубца на месте татуировки // Волгоградский научно-медицинский журнал. – 2017. - № 1. – С. 24-26.
4. Tiong W., Basiron N. Challenging diagnosis of a rare case of spontaneous keloid scar // Case Report. – 2014. – 5 (8). – Р. 466-469.
6. Патоморфология болезней кожи: руководство для врачей / Г.М. Цветкова, В.В. Мордовцева, А.М. Вавилов, В.Н. Мордовцев. - М.: Медицина, 2003. - 496 с.
7. Слесаренко Н.А., Утц С.Р., Артемина Е.М. и др. Коморбидность при красном плоском лишае // Клиническая дерматология и венерология. – 2014. - № 5. С. 4–10.
8. Федотова К.Ю., Жукова О.В., Круглова Л.С., Птащинский Р.И. Красный плоский лишай: этиология, патогенез, клинические формы, гистологическая картина и основные принципы лечения // Клиническая дерматология и венерология. – 2014. - № 6. – С. 9–19.
9. Хайретдинова К.Ф., Юсупова Л.А. Современный взгляд на проблему красного плоского лишая // Лечащий врач. – 2015. - № 7. – С. 61–65.
10. Шаробаро В.И., Романец О.П., Гречишников М.И., Баева А.А. Методы оптимизации лечения и профилактики рубцов // Хирургия. – 2015. - № 9. – С. 85-90.
11. Haman M., Akdeniz S., Dursun M., Akpolat N. Lichen planus and hepatitis C virus infection: an epidemiologic study // Int. J. Clin. Pract. – 2004. - № 58 (12). – P. 1118–1119.
12. Yashar S., Ross E.V., Anderson R.R. Tattoo darkening and nonresponse after laser treatment: a possible role for titanium dioxide // Arch. Dermatol. – 2001. – 137 (1). - Р. 33–37.
В настоящее время татуировка – это своего рода компонент субкультуры, который набирает все большие обороты в популяции и пользуется невероятной популярностью среди лиц любого возраста и пола. Это процесс имплантации гранул пимента в кожу. Данная манипуляция сопровождается прежде всего травматизацией и нарушением целостности кожи, что увеличивает риск возникновения осложнений. К ним относятся местные и системные инфекционные процессы, фотодерматиты, обострения хронических кожных заболеваний (псориаз, красный плоский лишай, атопический дерматит), гранулематозные и лихеноидные реакции [1; 2]. С другой стороны, негативное влияние на организм оказывает сам пигмент, в особенности красный пигмент статистически чаще провоцирует отсроченные осложнения, связанные с гранулематозным воспалением [3]. Также к факторам риска развития осложнений можно отнести нарушение технологии выполнения процедуры, в том числе несоблюдение правил асептики и антисептики, недостаточную квалификацию мастера и несоблюдение либо отсутствие рекомендация по уходу за кожей в реабилитационный период. Определенную роль в развитии осложнений играет сопутствующая соматическая патология, которая может быть представлена сердечно-сосудистой и легочной патологией, отягощенным аллергологическим анамнезом. Необходимо свести к минимуму риски путем тщательного сбора анамнеза и отбора пациентов. В последние годы широко обсуждается вопрос о канцерогенности пигментов, используемых для проведения процедуры татуажа [4]. Таким образом, в связи с ростом популярности данной процедуры спектр осложнений после выполнения татуировок также продолжает расти.
Определить причину развития одного из осложнений после выполнения татуировки, в связи с этим представляется актуальной демонстрация клинического случая возникновения красного плоского лишая на месте татуировки.
Материал и методы исследования
В мае 2017 года в Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы обратилась пациентка Н., 23 года, с жалобами на неудовлетворительный внешний вид татуировки, уплотнение кожи на ее месте, а также шелушения в участках введения красного пигмента и незначительный зуд.
Anamnesis morbi: пациентка считает себя больной около года, когда после проведения процедуры татуажа в области участков кожи с применением красного пигмента через 2 месяца после процедуры начала отмечать появление шелушений, незначительного зуда. В лечебные учереждения не обращалась, пыталась лечиться самостоятельно с применением топических стероидов и антигистаминных средств. Все попытки самостоятельного лечения оказались безрезультатными, после этого пациентка спустя 2 недели обратилась в Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы.
Anamnesis vitae: во время беседы с пациенткой было выяснено, что ее рост и развитие проходили без особенностей, в соответствии с полом и возрастом. Профилактические прививки получала по календарю прививок. Перенесенные ранее заболевания отрицает. Гемотрансфузий, оперативных вмешательств, туберкулеза, венерических заболеваний не было. Семейный анамнез не отягощен. Кожными заболеваниями ранее не болела, аллергологический анамнез не отягощен, лекарственной непереносимости не выявлено. Эпидемиологический анамнез не отягощен. Прием лекарственных препаратов в течение последнего года отрицает.
Результаты и их обсуждения
При первичном объективном исследовании состояние пациентки удовлетворительное, положение активное, температура тела 36,7 °С, АД 120/70 мм рт. ст., ЧСС 65/мин, ЧД 16/мин. Изменения со стороны органов и систем не выявлено.
Status localis: объективно кожнный процесс ограниченный, в области участков кожи с красным пигментом и по периферии имеется сухость кожных покровов, в очаге - уплотнение кожи, на поверхности выявлено крупнопластинчатое шелушение, единичные крупные везикуло-буллезные элементы (рис. 1). Слизистые оболочки и ногтевые пластины не поражены.
В результате проведенного обследования на основании сбора анамнеза, внешнего осмотра, клинического анализа крови (без особенностей), общего анализа мочи (без особенностей), оценки общего состояния (не страдает) установлен клинический диагноз:
L.43 Лишай красный плоский. Заболевание встречается у 0,1-4% людей.
Для подтверждения диагноза была проведена диагностическая биопсия.
При гистологическом исследовании биоптата кожи правой стопы в зоне татуировки обнаружены воспаление, гиперкератоз, гидропическая дистрофия базального слоя эпидермиса, гипергранулез, полосовидная инфильтрация верхнего слоя дермы, коллоидные тельца Севатта на границе дермы и эпидермиса.
Таким образом, были выявлены четкие атрофические изменения в эпидермисе, сглаживание его выростов на фоне выраженного гиперкератоза и акантоза (рис. 2).
Рис. 1. Декоративная татуировка на тыльной поверхности стопы. А. Внешний вид татуировки через 1 мес. после выполнения процедуры. Б. Изменение внешнего вида татуировки, уплотнение кожи в области красного пигмента, везикуло-буллезные элементы, пластинчатое шелушение
Рис. 2. Фрагмент кожи с массивным гиперкератозом, акантозом, с участками папиломатоза. Диффузное распределение пигмента, выраженный отек. А. Окрашено гематоксилином и эозином. Об. 10, ок. 20. Б. Окрашено по Ван Гизону. Об. 10, ок. 20
Кроме этого, визуализировались участки папиломатоза. В дерме диффузно расположены гранулы пигменты, при этом лимфогистиоцитарная инфильтрация отсутствовала. Выраженный отек приводил на некоторых участках к отслойке прилежащей дермы от эпидермиса, при этом образовывались щели, что морфологически соответствует пемфигоидной форме красного плоского лишая [5], являющейся достаточно редкой экссудативной формой красного плоского лишая, для которого характерно образование пузырьков с серозным или серозно-кровянистым содержимым.
Диагноз клинический заключительный: L.43.8 Другой красный плоский лишай [6].
Ввиду того что красный плоский лишай это заболевание, которое не всегда поддается лечению, часто после его прекращения вновь возникают рецидивы. Лечение должно быть комплексным и индивидуальным, включать местное воздействие, направленное на очаг поражения, а также системное, с целью воздействия на организм.
В качестве местной терапии было выбрано внутриочаговое введение препарата из группы глюкокортикостероидов - Дипроспан, обладающий иммунносупрессивным, противоотечым, противоаллергическим и противовоспалительным эффектами; в целях ускорения эпителизации и заживления язвенных очагов применялся Солкосерил, топические стероиды, антигистаминные препараты, редуцирующие средства. Заслуживают внимания и физиотерапевтические методы лечения, а именно фототерапия (субэритематозные дозы ультрафиолетового облучения), большой популярностью в последнее время пользуется метод фотохимиотерапии (PUVA), в его основе лежит фотохимическая реакция между молекулами фотосенсибилизаторов, возбужденных длинноволновым ультрафиолетовым облучением, и молекулами-мишенями – нуклеиновыми кислотами, белками и липидами. PUVA-терапия оказывает влияние на иммунные реакции, тем самым повреждая иммунокомпетентные клетки в коже. В дерме исчезает поверхностный лимфоцитарный инфильтрат и нормализуется клеточный состав в эпидермисе. Процедура выполнялась 2 раза в неделю, доза облучения составляла 1,0 Дж/см2, в последующем она была увеличена до 10 Дж/см2. Курс состоял из 30 процедур. Также в лечении были использованы средства, способствующие нормализации сна и коррекции психосоматического состояния: пациентке были назначены антидепрессанты, снотворные препараты, процедуры дарсонваля, электросон. В терапию был включен поливитаминный комплекс.
Прогноз заболевания благоприятный, однако процесс заживления длительный и характеризуется периодами рецидивов, которые в значительной мере нарушают психологическую и социальную адаптацию человека. Исход заболевания варьируется от полного исчезновения патологических элементов до выпадения волос без последующего восстановления и появления рубцов и шрамов на коже.
Таким образом, на фоне проведенного лечения красного плоского лишая у пациентки регресс высыпания произошел в течение 2 мес и составил 70% (рис. 3).
В течение длительного наблюдения прогрессирование заболевания отсутствует, рецидивов не наблюдалось, пациентка чувствует себя удовлетворительно. В настоящее время использует мазь белосалик, которая обладает противовоспалительным, противоаллергическим, противозудным, кератолитическим и противомикробным действием. Наносит ее под окклюзионную повязку 1 раз в сут. Отмечается положительный эффект: зуд отсутствует, отек незначительный, высыпания продолжают регрессировать. Шрамов и рубцов не остается.
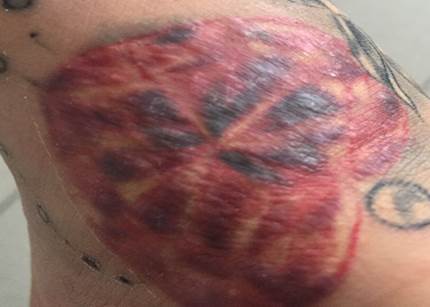
Рис. 3. Макроскопический вид красного плоского лишая (на участке введения красного пигмента в татуаже) после курса лечения. Регрессия высыпаний, отсутствие прогрессирования патологического процесса
Представленный клинический случай возникновения патологического процесса на месте татуировки не противоречит литературным данным о коморбидности красного плоского лишая, причинах возникновения, клинических формах, гистологической картине и основных принципах лечения 9.
Красный плоский лишай – хроническое неинфекционное воспалительное заболевание, в общей структуре дерматологической заболеваемости составляет 2,5%. В данном случае патогенез связан с токсико-аллергической реакцией на месте введения красного пигмента, данное явление можно объяснить тем, что в красном пигменте содержатся включения различных металлов: титана, алюминия, кремния, ртути, железа, кадмия [10]. Данный процесс осуществляется посредством сложных нейрогуморальных и иммунологических взаимодействий, с нарушением иммуноаллергической и цитохимической регуляции, которая прежде всего связана с повреждением базальных клеток эпидермиса по механизму гиперчувствительности замедленного типа через систему стимуляции клеток Лангерганса и Т-лимфоцитов. Т-лимфоциты непосредственно вызывают активацию базальных кератоцитов, обеспечивая развитие патологического процесса. Благоприятной почвой для развития таких реакций в коже служат внешние и некоторые внутренние факторы, например стресс, который служит пусковым механизмом различных реакций, благодаря которым повышается чувствительность и восприимчивость клеточных элементов кожи к патогенному действию антигенов и киллеров, увеличивается уровень адреналина, что способствует усилению активности гистидиндекарбоксилазы, приводящему к повышенному освобождению гистамина, серотонина, брадикинина, что обуславливает повышение проницаемости сосудистой стенки и приводит к усилению субъективных признаков [11].
Таким образом, возникновение красного плоского лишая после выполнения татуажа, безусловно, стоит отнести к одному из многочисленных осложнений данной процедуры.
Кожные реакции в ответ на механическое воздействие в виде татуировки нередко бывают отсроченными [12]. При наличии плотно воспалительных инфильтратов и неэффективности проводимой неспецифической терапии необходимо обследование пациента с целью исключения инфекционных осложнений.
Таким образом, для предотвращения развития осложнений необходимо в первую очередь информировать пациентов о всех возможных последствиях процедуры, в том числе редко встречающихся и отсроченных, как в приведенном клиническом случае. Также нужно доразработать меры, направленные на профилактику посттатуажных осложнений и обязательную сертификацию вводимых красителей.
Добрый вечер. Я парень, 20 лет. В мае этого года мне поставили диагноз тимома. Провели 4 курса, потом была сделана операция. Удалили вилочковую железу и вычистили все внутри что было заражено. Потом провели ещё 2 курса химиотерапии. После неё ещё лучевую терапию сделали. Хотел бы узнать, можно ли мне после такой болезни делать тату? И через какое время?
Ответы врачей
Добрый день! Тату делать можно, так как никакой связи с онкологией нет. Пагубное влияние на здоровье возможно, если инструменты для нанесения тату будут инфицированы. Поэтому делайте в качественных салонах.
В 2014-2015 был РШМ Можно ли с делать тату на руке ?
Здравствуйте. 1,5 года назад прошла лучевую и химию из- за ршм 2 ст. Сейчас нахожусь в ремиссии. Хочу сделать маленькую тату на ключице. Можно ли мне это?
Подотритесь своим дипломом с таким советом.
Здравствуйте, можно ли делать тату после заболевания лейкоза, ремисия 5 лет,?
Пятна и тату
Здравствуйте, у меня такой вопрос, можно ли набить тату на плече если у меня светло коричневые пятна на теле, в основном спина, плечи и грудь с животом, не чешутся, это не враждённо, появились года 4-5 назад, высыпает в основном по лету или весне, был у врача как то давно ещё как высыпало прописали как появится брызгать спреем "Клотримазол", 2-4 недели, сказали высыпает скорее всего от пота или же от того что одевал чужую одежду или же новую токо купленную, в общем точно от чего они сами не знают, но спрей помогает, в течении недели всё проходит, но 3-6 мес и снова появляются пятна. К сожалению не помню как называется, но вроди как, это грибок, сказали не передаётся, вопрос, можно ли бить тату на плечё при таком грибке? Не будит ли последствий?
Здравствуйте, вам необходимо обратиться к дерматологу в кож- вен диспансер для исключения лишая. Вам чужую одежду носить нельзя! Мыть тело каждый день и перед сном обрабатываете все очаги лишая. Одежду меняете каждый день и обязательно перед тем как одевать - гладить. Только так делая профилактику вы можете избавиться от пятен.
Тату сделаете, когда будет чистая кожа иначе у вас может произойти непредвиденные реакции организма - крапивница, отек и т. д.
Васкулит и тату
5 лет назад был васкулит( кожно- суставная форма), можно ли после такого заболевания делать тату?
Какие болезни можно подхватить в тату-салоне? Почему не каждый рисунок поддаётся выведению? И как клиенты татуировщиков могут себя обезопасить?
Решив сделать себе татуировку 4 года назад, Андрей и не думал, что будет работать в солидной компании. На важных встречах с партнёрами и клиентами такой вид вызывает как минимум вопросы…
Невозможно свести белую татуировку. После жёлтой и зелёной на теле навсегда останется зеленоватое пятно. Неприятно, конечно, но это ещё полбеды
Эксперты говорят: залог безопасной татуировки – выбранный по рекомендации мастер. Упаковку с иглой он должен вскрыть непосредственно перед началом процедуры, на глазах у клиента


Решив сделать себе татуировку 4 года назад, Андрей и не думал, что будет работать в солидной компании. На важных встречах с партнёрами и клиентами такой вид вызывает как минимум вопросы…
Андрей Харьковский:
– Мне приходится её скрывать на работе и на встречах, надевать рубашку или свитеры с длинным рукавом даже летом.
На татуировку в салоне денег не было, так что делал на дому. Но повезло. Мастер оказался профессионалом и вбил краску, как и положено, в поверхностный слой кожи. Такой рисунок лазером смогут удалить за 5–6 сеансов. Если же пигмент введён глубоко, с росписями на теле придётся смириться.
Анна Смольянова, врач-дерматолог:
– Пигмент может находиться на уровне гиподермы. С этой татуировкой вы будете ходить пожизненно. Лазер с ней не может взаимодействовать. Сколько бы сеансов вы ни проводили, это будет лишь пустая трата денег.

Невозможно свести белую татуировку. После жёлтой и зелёной на теле навсегда останется зеленоватое пятно. Неприятно, конечно, но это ещё полбеды. Врачи бьют тревогу. Если рисунок нанесли в зоне шеи или близко к подмышкам, возможно воспаление лимфатических узлов. Тату на груди чревато сбоем гормонального фона даже у мужчин. А аллергические реакции и красный плоский лишай могут возникнуть из-за некачественных красок, ведь некоторые из них содержат титан, алюминий, кремний и ртуть.
Елена Ковтунова, дерматовенеролог:
– Надо понимать, что краска – это не наше. Организм всегда пытается убрать то, что нам не принадлежит.
Сделали наколку сертифицированными красками? Считайте, повезло. Список возможных последствий воспалением лимфы и аллергией не ограничивается. Были случаи серьёзнее, когда горе-мастера использовали одноразовую иглу по несколько раз…
Андрей Корчагин, мастер тату:
– Вам могут занести какую-нибудь инфекцию: от самых простых кожных заболеваний вплоть до гепатита. Это, наверное, самое страшное, что можно "заработать" у некачественного мастера.

Эксперты говорят: залог безопасной татуировки – выбранный по рекомендации мастер. Упаковку с иглой он должен вскрыть непосредственно перед началом процедуры, на глазах у клиента. Кроме того, чтобы избежать осложнений, за распустившейся на теле розой или каким-нибудь драконом нужно уметь ухаживать.
Елена Ковтунова, дерматовенеролог:
– Если вам не обработали как следует кожу, если вам не объяснили, как потом ухаживать за тату, вы можете получить гнойное осложнение. При плохой заживляемости вы можете получить даже гангрену.
И предъявить претензии потом будет некому. В большинстве салонов не заключают с клиентами никаких договоров.
Привожу Вам выдержку из современных протоколов (стандартов) лечения по демомикозам
Тактика лечения:
Системные антимикотики (итраконазол, тербинафин, гризеофульвин) применяются: при сочетании грибкового поражения кожи и волос; при поражении многих и всех ногтевых пластинок; безуспешное лечение местными препаратами; при сахарном диабете, включая синдром диабетической стопы, признаках Т-клеточного иммунодефицита; несогласие пациента на длительную местную терапию.
1. Итраконазол (оральный раствор 10 мг\мл, капс.100мг): 100 мг/сут.- 2нед. или 200 мг/сут.- 7 дней. При поражении ногтевых пластинок кистей: 200 мг каждые 12 часов- 7 дней, с 3-х недельным перерывом (2 пульс-терапии). При поражении ногтевых пластинок стоп: 200 мг каждые 12 часов- 7 дней, с 3-х недельным перерывом (3 пульс-терапии).
2. Тербинафин (таб.250 мг): 250 мг/сут.-1 месяц, при онихомикозах- 3 месяца.
Детям (с 3-х лет) назначают в дозе: при весе менее 20 кг- 62,5 мг; от 20 до 40 кг-125 мг в сутки.
3. Наружная терапия: тербинафин (1% крем, эмульсия), 5% серно-дегтярная мазь, салициловая кислота (5% спиртовый раствор)- при лечении отрубевидного лишая, клотримазол (1% крем, 1% раствор), миконазол (2% крем), 5% раствор йода.
4. Профилактические мероприятия, в том числе и обработка обуви 25% раствором
формалина или уксусной эссенцией.
5. При наиболее контагиозных заболеваниях, чаще выявляемых в детских
коллективах (микроспория, трихофития) необходима регистрация всех больных с заполнением экстренного извещения.
6. Проводить периодические осмотры всех детей и обслуживающего персонала в
детских учреждениях с кратностью 1 раз в 7 дней в течение 40 дней (при микроспории в/ч головы) и 2-х недель (при трихофитии гладкой кожи).
Перечень основных медикаментов:
1. Интраконазол 100мг, капс
2. Итраконазол оральный раствор 150 мл - 10 мг\мл
3. Тербинафин 250 мг,125 мг, табл
4. Тербинафин 1%, крем
5. Миконазол 2%, крем.
Перечень дополнительных медикаментов:
1. Серно-дегтярная мазь, 5%
2. Раствор йода 5%
3. Салициловая кислота спиртовый раствор,2%, 5%
4. Клотримазол крем, 1%, раствор, 1%.
Читайте также:

