Можно ли делать манту если у ребенка атопический дерматит
Обновлено: 27.04.2024
Вакцинация - это создание искусственного иммунитета к некоторым болезням. В настоящее время это один из ведущих методов профилактики инфекционных заболеваний.
Инфекции, против которых существуют вакцины, называют управляемыми или контролируемыми и уровень заболеваемости ими во многом зависит от количества привитых среди всего населения. Известно, что для достижения эпидемического благополучия в стране должно быть привито не менее 95% населения. Это означает, что вакцинации подлежат не только здоровые, но и страдающие различными заболеваниями, в том числе аллергическими, люди.
Вместе с тем, ежегодно во всем мире отмечается значительный рост аллергических заболеваний. Международная статистика свидетельствует о том, что за последние два десятилетия заболеваемость аллергической патологией возросла в 3-4 раза. Аллергией страдает каждый пятый житель нашей планеты. Аллергический ринит, конъюнктивит встречается у 4-20% населения. Бронхиальной астмой страдает 5-15% всего населения земного шара. Атопический дерматит составляет 20-30% от всех аллергических заболеваний у детей. Каждый второй человек в мире хоть раз в жизни перенес эпизод крапивницы.
Разговоры о необходимости и вреде прививок то вспыхивают, то затухают среди родителей аллергиков. Раздаются голоса, призывающие вовсе отказаться от широкой иммунопрофилактики, чтобы “сохранить здоровье детей”. Чтобы развеять сомнения и заблуждения родителей детей, страдающих аллергией, подготовлена эта статья.

Заблуждение №1
Лицам, страдающим аллергическими заболеваниями, противопоказаны профилактические прививки.
Детям и взрослым с аллергическими заболеваниями должны проводиться профилактические прививки от всех инфекций, включенных в Национальный календарь профилактических прививок. Однако вакцинация этих пациентов выполняется с соблюдением определенных правил.
Вакцинацию лиц с аллергическими заболеваниями проводят при достижении полной или частичной ремиссии, при достижении контроля течения аллергопатологии, в том числе и на фоне проводимой базисной терапии. Такие пациенты должны более тщательно осматриваться и обследоваться перед прививкой, наблюдаться после вакцинации. Очень часто профилактические прививки пациентам с аллергическими заболеваниями проводятся под «прикрытием» антигистаминных препаратов, что позволяет минимизировать риск побочных реакций у таких пациентов.
В основе тактики ведения лежит индивидуальный подход к каждому пациенту. Пациентов с отягощенным аллергоанамнезом совместно с участковым педиатром обязательно консультирует врач-аллерголог-иммунолог, проводится, если необходимо, коррекция базисной и симптоматической терапии аллергического заболевания, принимается решение о сроках вакцинации, объеме медикаментозной подготовки и выборе вакцинного препарата. Так, например, пациенты с поллинозами (сезонными аллергическими ринитами и конъюнктивитами) вакцинируются вне сезона пыления деревьев и трав, пациентам, страдающим лекарственной аллергией, профилактические прививки назначаются после короткого курса антигистаминных препаратов, пациенты, имеющие проявления пищевой аллергии, вакцинируются на фоне строгой гипоаллергенной диеты.
Заблуждение №2
Вакцины, применяемые для иммунопрофилактики, «аллергизируют» организм человека.
Современные вакцины, как живые, так и инактивированные, способствуют выработке организмом защитных противоинфекционных антител – иммуноглобулинов классов G, M; в то же самое время они практически не повышают уровень общего иммуноглобулина Е и продукцию специфических IgE-антител, принимающих участие в формировании аллергопатологии.
Заблуждение №3
Побочные реакции, развившиеся после проведения профилактической прививки, являются противопоказанием к дальнейшей вакцинопрофилактике.
Следует выделять поствакцинальные реакции и поствакцинальные осложнения. К поствакцинальным реакциям относятся повышение температуры тела и появление уплотнений различных размеров в месте инъекции. Подобные явления не являются противопоказаниями к дальнейшей вакцинации, однако должны учитываться доктором для определения дальнейшей тактики иммунопрофилактики. Так, например, при возникновении постинъекционного уплотнения ягодичной области следующая прививка должна выполняться в область наружной поверхности бедра или верхней трети плеча.
Поствакцинальные аллергические осложнения в виде генерализованной аллергической реакции или анафилактического шока являются абсолютными противопоказаниями для проведения вакцинопрофилактики этой же вакциной или вакциной, содержащей причинный компонент. Так, к примеру, при развитии отеков и крапивницы после введения АС-анатоксина противопоказано применение АКДС-вакцины и АДСМ-анатоксина. Проведение профилактических прививок против гепатита В, гриппа в данном случае не имеет противопоказаний.
Следует помнить, что наличие у пациентов аллергии к белкам куриного яйца является противопоказанием для прививок гриппозными, коревыми, паротитными вакцинами, так как эти вакцины приготовлены на курином субстрате. В этих вакцинах также находятся следы антибиотиков из группы аминогликозидов, что важно учитывать как противопоказание для пациентов, имеющих системные аллергические реакции на антибиотики.
Заблуждение №4
Пациентам, страдающим аллергическим ринитом и бронхиальной астмой, противопоказаны прививки против гриппа, так как они обостряют течение основного заболевания.
Пациенты с хроническими заболеваниями дыхательной системы относятся к группе риска неблагоприятных последствий при заболевании ОРВИ и гриппом. У детей и взрослых с аллергическими заболеваниями респираторной системы целесообразно расширить календарь профилактических прививок за счет вакцинации против пневмококковой инфекции и ежегодной вакцинации против гриппа. Вакцинация против этих инфекций снижает заболеваемость гриппом и пневмониями, частоту и тяжесть обострений основного заболевания, что позволяет удлинить период ремиссии хронической бронхолегочной патологии и добиться уменьшения объема базисной терапии.
Заблуждение №5
Применение комбинированных вакцин для лиц, страдающих аллергическими заболеваниями нецелесообразно, так как многокомпонентные вакцины чаще вызывает нежелательные реакции.
Большинство инактивированных вакцин содержит дополнительные вещества – адсорбенты (адъюванты) и консерванты (стабилизаторы). Именно они часто являются причиной местных реакций в виде отека и гиперемии кожи. Поэтому применение комбинированных вакцин позволяет снизить суммарный объем вводимых консервантов, что позволяет уменьшить количество поствакцинальных реакций. Так, например, применение вакцины «Пентаксим» позволяет выполнять вакцинопрофилактику против коклюша, дифтерии, столбняка, полиомиелита и гемофильной инфекции и заменяет введение нескольких инъекций вакцинных препаратов.
Заблуждение №6
Если у ребенка аллергия, нельзя делать пробу Манту, т.к. она будет не информативна.
В первую очередь стоит сказать, что проба Манту не является прививкой, т.е. она не защищает организм от туберкулеза, а проверяет на его наличие. Все дело в том, что туберкулез нередко протекает бессимптомно, поражает не только легкие, но и другие органы и системы, и даже некоторые отделы мозга, чаще это происходит при снижении защитных сил организма.
Что для детей атопиков будет являться снижением иммунитета? Разумеется, любое обострение болезни ослабляет организм, что является поводом для начала инфекционного процесса. Именно поэтому специалисты рекомендуют своевременно выполнять все пробы Манту, результаты которой позволяют своевременно диагностировать возможные риски серьезного заболевания.
Вещество «Туберкулин» само по себе является аллергеном для человеческого организма, поэтому нередко на месте введения наблюдается аллергическая реакция в виде покраснения, поэтому нередко она расценивается как ложно-положительный результат пробы, поэтому может потребоваться дополнительное обследование.
Чтобы этого избежать, необходимо правильно осуществить подготовку к проведению данного мероприятия:
- после последнего обострения аллергического заболевания должно пройти не менее 2-3 недель;
- за 4-7 дней до и после проведения пробы Манту рекомендуется поддерживать гипоаллергенный рацион;
- за 5 дней до постановки и 2 дня после пробы Манту возможно потребуется назначение антигистаминных препаратов с целью предотвращения аллергической реакции на туберкулин (тогда результат будет считаться более адекватным);
- необходимо поддерживать в течение недели «до» и «после» проведения пробы Манту питьевой режим, чтобы организм своевременно очищался от продуктов распада собственной жизнедеятельности и накопленных токсинов.
При соблюдении всех этих правил и рекомендаций наблюдающего врача проба Манту будет проведена с минимально возможными осложнениями, а результат будет максимально достоверным.

Современные достижения медицинской науки позволяют создавать и внедрять новые высококачественные вакцинные препараты, которые лишены тех недостатков, которые отмечались у вакцин прошлых поколений. В создании новых вакцин используется весь накопленный опыт прививочного дела, учитываются все нежелательные побочные эффекты, в том числе и аллергические. И хочется верить, что мифы вакцинонопрофилактики уйдут в прошлое, а их место займет реальный подход к вакцинации – общепризнанному эффективному способу предупреждения инфекций.
Здравствуйте, подскажите, пожалуйста по нашей ситуации. До трех лет ставили манту ребенку, рубчик от БЦЖ в роддоме 7мм, в два года 10мм. Сейчас ребенку 3,5г. В июне этого года заметила у ребенка сыпь, дерматолог сказала, что это атоптческий дерматит на фоне аллергии. В октябре нам поставили манту, сыпь не проходила. Была ожоговая реакция, 17мм, отправили к фтизиатру. Анализ мочи, кала, слюны, мой снимок и рентген ребенка показал, что все в норме. По анализу крови написано, что повышены эозафилы, базофилы, и ширина распределения эритроцитов. Фтизиатр отправила на диаскинтест и томограмму. Ребенок еще неделю после манту чесал его. Потом начал чесаться весь, сыпью покрылось все, кроме рук и ног. Недавно сыпь стала прохрдить и он перестал чесаться. Но справку о том, что ребенок может посещать д/у нам не дают, т.к я отказалась от диаскина. Вопрос такой, если все анализы в норме, то стоит ли делать томограмму и диаскинтест? И не повлияет ли аллергия на результат диаскинтеста? Т.к нам сказали, что если руки не обсыпаны, то можно ставить все, но я все равно переживаю
Здравствуйте, Александра! Не очень понимаю, зачем отказываться от диаскина? Вы боитесь того, что на какие-то компоненты препарата может быть аллергическая реакция? Если это так, тогда существует квантифероновый тест, когда ребенку ничего не попадает, а проводится исследование анализа крови. Этот метод является альтернативным и диаскину, и реакции Манту. Спросите у врача, можно ли заменить диаскин чем-то альтернативным.
Да, боялась, что если из-за манту так чесался, то может и диаскинтест как-нибудь не так повлияет. Спасибо большое за ответ
Все поняла. А по поводу атопического дерматита - вам не предлагали исследование на паразитов, например, на лямблии, при которых очень часто бывает высыпания на коже.
Консультация врача педиатра на тему «Манту при атопическом дерматите» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Особенности туберкулинодиагностики у детей с атопическим дерматитом
ГУЗ «Самарский областной кожно-венерологический диспансер», г. Самара
Цель: Изучить особенности проведения массовой туберкулинодиагностики у пациентов с атопическим дерматитом, наблюдающихся у врача-дерматолога.
Материалы и методы: Под наблюдением врача-дерматолога находились 55 больных атопическим дерматитом (АД) в возрасте от 3-х до 17 лет, проходивших туберкулинодиагностику. Группу сравнения составили 77 детей без признаков атопии и заболеваний кожи. С целью раннего выявления инфицирования туберкулезом (виража) ставилась проба Манту со стандартным туберкулином (ППД-Л) 2 ТЕ в период ремиссии заболевания.
Результаты и обсуждения: В группе больных АД мальчиков было 47,3% (26) и девочек 52,7% (29). Распределение по возрасту: 3-6 лет — 47,3% (26), 7-14 лет — 32,7% (18) детей, 15-17 лет — 20% (11) подростков. Сроки наблюдения у дерматолога от 1 года до 9 лет в зависимости от возраста. При оценке пробы Манту были выявлены отрицательные пробы Манту 2ТЕ у 25 (45,5%) обследуемых, положительные результаты у 30 (54,5%) детей. При оценке пробы в динамике по годам выявлено: «вираж» у 2 (3,6%) пациентов, монотонные пробы в 20 (36,4%) случаях, нарастающие у 7 (12,7%), гиперэргические в 1 (1,8%) случае (р > 0,05). В группе сравнения: отрицательные результаты у 23 (30%) обследуемых, положительные соответственно: 13 (17%), 20 (26%), 16 (20,9), 5 (5,9%) случаев.
В группе детей с атопическим дерматитом выявлен высокий процент детей с отрицательными пробами Манту (45,5%), в 36,4% отмечали монотонный характер проб, в 3 раза реже отмечались гиперергические реакции (р < 0,05). При сравнении размера папулы отмечается преобладание слабоположительных проб 5-9 мм над 10-16 мм, чем в группе сравнения, особенно такая тенденция отмечалась в группе детей с нарастающими результатами (р < 0,05).
У всех детей с атопическими дерматитом в период наблюдения у аллерголога отмечался высокий общий IgE в сыворотке крови (средний показатель 350 МЕд/мл ± 90,3) (р < 0,01). При инфицировании туберкулезом уровень общего IgЕ у детей с атопическим дерматитом снижался по отношению к исходным данным в 2-7 раз (р < 0,05).
заключение: Наличие атопического дерматита оказывает влияние на туберкулиновую чувствительность: отмечается меньшая выраженность ответной реакции на туберкулин, чаще регистрируются отрицательные результаты, меньше случаев виража туберкулиновой пробы, чаще отмечается характер монотонных туберкулиновых проб.
Прививки и атопический дерматит: можно или нельзя?
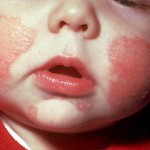
Атопический дерматит (Атд) представляет собой аллергическое заболевание кожи с наследственной предрасположенностью, сопровождающееся зудом и характеризующееся хроническим рецидивирующим течением.
За последние три десятилетия прослеживается тенденция роста заболеваемости этим недугом. По мнению разных авторов, им страдают 10-15% детей в возрасте до 5 лет и 15-20% школьников.
Можно ли делать прививки при атопическом дерматите?
Лица, страдающие АтД, из-за страха спровоцировать его обострение, нередко отказываются от проведения целого ряда плановых прививок. Вместе с тем далеко не все являются противниками вакцинации. А потому, в ситуациях, когда особенно остро встает вопрос о целесообразности проведения данной процедуры, многие задаются вопросом: можно ли делать прививки при атопическом дерматите?
В нашей стране утвержден перечень оснований для медотвода от проведения вакцинации с указанием сроков и причин. Что касается заболеваний аллергического типа, в число которых входит и атопический дерматит, то на них конкретных запретов Министерство Здравоохранения не накладывает.
Когда делать?
Первое, что нужно делать при атопическом дерматите – снять состояние рецидива, так как атопический дерматит после прививки может усугубиться. Лучше дождаться ремиссии, и только потом приступать к процедуре вакцинации. План прививок необходимо составить индивидуально, но обычно придерживаются последовательности, рекомендуемой национальным или региональным календарями прививок.
Важно! Проведение профилактической вакцинации детям в период обострения заболевания противопоказано.
Что же делать, чтобы с помощью прививки не спровоцировать возникновение АтД у малыша, один или оба родителей которого склонны к заболеванию? И как не допустить обострения болезни?
Так как заболевание не является противопоказанием для вакцинации ребенка, то проводить нужно только в соответствии со всеми правилам. В данном случае риск появления осложнений, которые могут быть спровоцированы прививкой или реакцией Манту, не выше чем у малышей без атопического дерматита.
Основные правила, которых должны придерживаться и родителям, и врачам при вакцинации ребенка с АтД:
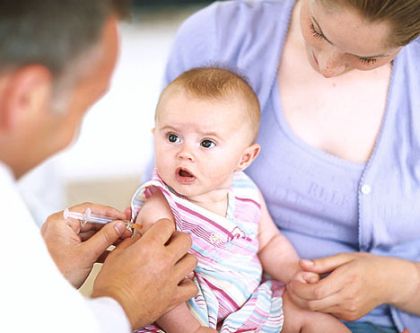
- вакцинация всегда должна проводиться на фоне базовой терапии;
- прививку можно делать только в период ремиссии, то есть тогда, когда состояние ребенка относительно хорошее, а все клинические симптомы АтД имеют минимальную выраженность;
- все используемые вакцины должны быть одной серии;
- самое лучшее время для введения вакцины – это утро. Вторая половина дня характеризуется изменениями в состоянии органов и их систем у человека, что в свою очередь может повлиять на сильное проявление побочных эффектов во время периода после вакцинации;
- если малыш страдает тяжелой формой заболевания, сопровождающейся частыми обострениями, и стойкой ремиссии добиться нельзя, тогда процедура вакцинации может проводиться только в стационарных условиях под присмотром специалистов;
- все вакцины таким детям вводят раздельно, а временной интервал между введениями должен быть удлинен по сравнению с нормальным. Это необходимо для того, чтобы тщательно следить за реакцией детского организма на каждый вид вакцины;
- ребёнок с атопическим дерматитом после введения вакцины должен быть под наблюдением врача не менее 30 минут;
- после того как прививка сделана, малыш-атопик не должен вступать в контакт с людьми, которые больны ОРВИ либо имеют остаточные явления болезни;
- после вакцинации ребенка лучше на неделю отлучить от посещения детского сада;
- в период проведения вакцинации нужно с максимальной ответственностью отнестись к планированию рациона малыша - гипоаллергенная диета с исключением продуктов-провокаторов. Такая диета должна соблюдаться на протяжении недели до и после вакцинации;
- если точно известно, что у ребёнка имеется сенсибилизация к белку куриных яиц, то проводить прививку можно только в случае невыраженной реакции, в противном случае вакцинация проводится в больнице под наблюдением врача;
- как правило, на время до и после вакцинации дополнительно назначают антигистаминные препараты.
Могут ли сами прививки вызывать аллергические реакции?
Аллергия обусловлена повышенным синтезом иммуноглобулинов класса E и выбросом гистамина. А традиционные вакцины сами по себе практически не стимулируют выработку «неправильных» иммуноглобулинов. Их повышенная продукция происходит попутно и с большой вероятностью только тогда, когда этот процесс уже вызван иной причиной. Поэтому вакцинация чаще служит толчком к развитию уже имеющейся аллергии, но не ее причиной.

В целом, дети, которые страдают атопическим дерматитом, достаточно хорошо переносят процедуру вакцинации, если все требования при этом соблюдены. Полностью отказываться от вакцинации не стоит, так как болезни, на борьбу с которыми направлена вакцинация, могут быть крайне опасными для здоровья и жизни малыша. Ребенок должен быть тщательно обследован с учетом состояния его здоровья, степени тяжести болезни и характера ее течения. Если подход к процедуре был правильный, то вероятность того, что возникнут осложнения, крайне мала, а именно процент не превышает таковой в общей популяции.
Таким образом, проведение вакцинации от различных инфекционных заболеваний при атопическом дерматите является достаточно безопасным методом их профилактики и способствует сохранению здоровья ребенка.
Исполнитель: Володина С.И. - врач- аллерголог-иммунолог
ХАРАКТЕР КОЖНЫХ АЛЛЕРГИЧЕСКИХ РЕАКЦИЙ НА ТУБЕРКУЛИН У ДЕТЕЙ БОЛЬНЫХ АТОПИЧЕСКИМ ДЕРМАТИТОМ
Балтер И.А., Табашникова А.И.
ГУЗ «Самарский областной кожно-венерологический диспансер», г. Самара ГОУ ВПО «Самарский государственный медицинский университет Росздрава», г. Самара
Цель работы: Оценить результаты и провести анализ массовой туберкулинодиагностики для выявления инфицирования микобактериями туберкулёза детей, больных атопическим дерматитом.
Материалы и методы: Были взяты 110 детей в возрасте 3-17 лет, больных атопическим дерматитом, и 77 детей без признаков поражения кожи, сопоставимые по полу и возрасту, которые составили группу сравнения. Всем детям проводилась кожная проба с туберкулином по Манту с 2ТЕ.
Результаты и обсуждение: При проведении анализа результатов пробы Манту 2ТЕ в группе детей, больных атопическим дерматитом, были выявлены отрицательные кожные реакции при проведении пробы Манту 2ТЕ у 50 (45,5%) обследуемых. При анализе положительных кожных реакций при проведении пробы Манту 2ТЕ у 60 (54,5%) детей и оценке результатов в динамике по годам они распределились на следующие группы: инфицирование — «вираж» у 4 (3,6%) пациентов, гиперергические — у 2 (1,8%), монотонные — у 40 (36,4%), нарастающие — у 14 (12,7%) (р > 0,05).
В группе сравнения отрицательные результаты были у 24 (31,2%) обследуемых, положительные — у 53 (68,8%), при этом «вираж» отмечался у 8 (10,3%), гиперергические — у 10 (13%), монотонные — у 17 (22,1%), нарастающие — у 18 (23,4%) детей.
При сравнении размера папулы при положительных реакциях пробы Манту с 2ТЕ у детей, больных атопическим дерматитом, отмечалось преобладание слабоположительных проб 5-9 мм над 10-16 мм. Особенно такая тенденция отмечалась в группе детей с нарастающими результатами (р < 0,05). На фоне применения антигистаминных препаратов отмечено уменьшение размеров папулы в группе с нарастающими результатами у 71,4% (10) детей, больных атопическим дерматитом (р < 0,05).
Читайте также:

