Можно ли антибиотики вводить подкожно
Обновлено: 26.04.2024
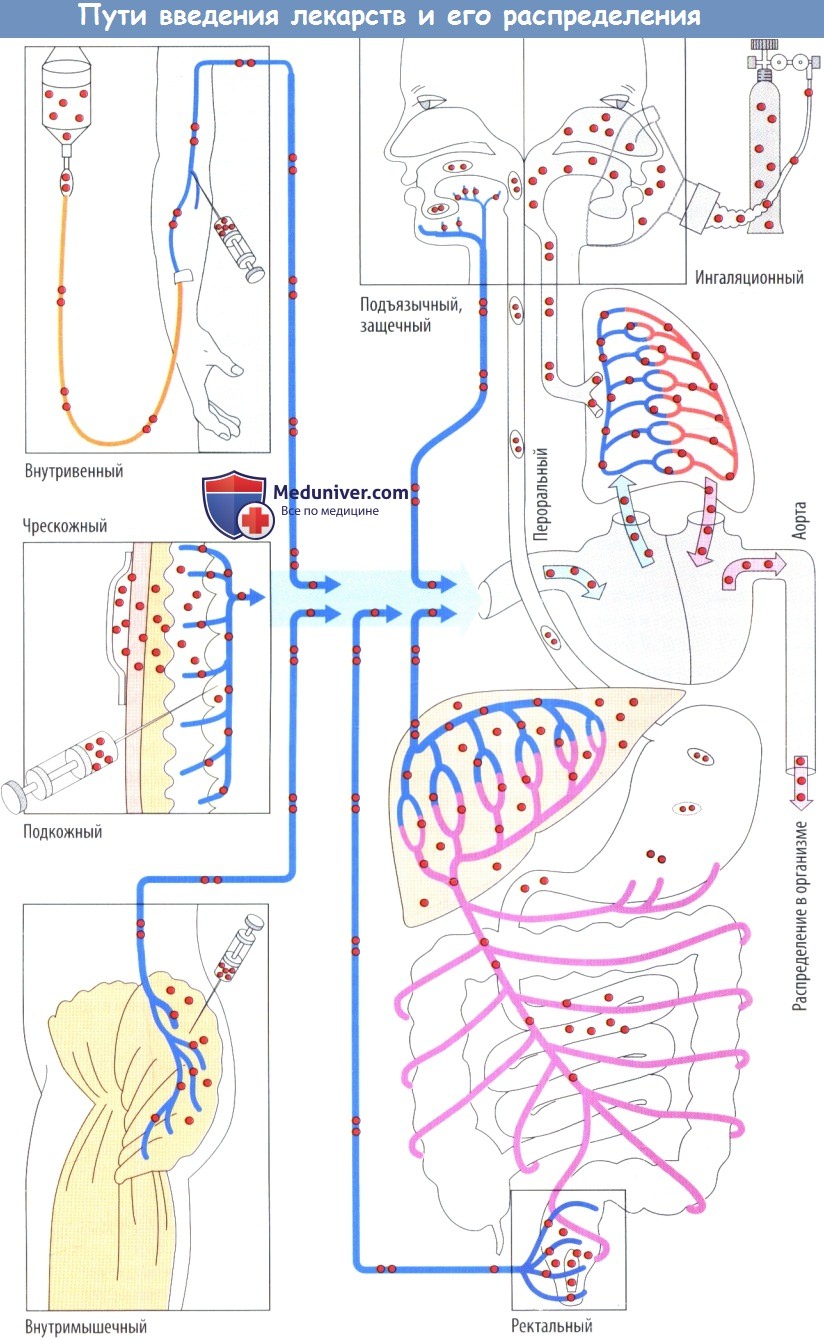
Распределение лекарств в организме в зависимости от пути введения
Как правило, лекарственные средства достигают органа-мишени через кровь. Поэтому в первую очередь они должны попасть в кровь, что обычно происходит через венозную сеть. Существует несколько возможных путей введения.
Лекарственный препарат можно ввести в виде инъекции или инфузии внутривенно, при этом он поступает непосредственно в кровоток. При подкожной или внутримышечной инъекции лекарственный препарат должен диффундировать из места введения в кровь. Поскольку при данных процедурах повреждается верхний слой кожи, необходимо придерживаться строгих правил их проведения.
По этой причине пероральный путь введения (т. е. прием внутрь), включающий последующий захват лекарственного средства из слизистой оболочки ЖКТ в кровь, выбирается гораздо чаще. Недостатком данного пути введения является то, что препарат должен пройти через печень на своем пути в общий кровоток. При всех перечисленных выше способах введения данный факт имеет большое практическое значение для любого лекарственного препарата, который быстро трансформируется или, возможно, инактивируется в печени (эффект первичного прохождения через печень, выделение до попадания в общий кровоток, биодоступность).
Более того, лекарственное средство проходит через легкие перед поступлением в общий кровоток. Легочная ткань может захватывать гидрофобные вещества. Поэтому легкие могут действовать как буфер и таким образом предупреждать быстрое повышение уровня лекарственного вещества в периферической крови после в/в инъекции (это важно, например, для в/в анестетиков). Даже при введении в прямую кишку как минимум часть лекарственного препарата попадает в общий кровоток через воротную вену, поскольку непосредственно в нижнюю полую вену течет кровь лишь из короткого терминального сегмента прямой кишки.
Эффект прохождения через печень удается миновать при всасывании препарата из щечной или подъязычной области, т. к. кровь из полости рта попадает в верхнюю полую вену. Аналогичный процесс происходит при введении в виде ингаляции. Тем не менее при данном пути введения обычно преследуется местный эффект, а системное действие требуется лишь в исключительных случаях. В определенных условиях лекарственный препарат можно также применять накожно с помощью чрескожной системы доставки. В данном случае лекарственное средство высвобождается из резервуара с постоянной скоростью в течение нескольких часов и затем проникает в эпидермис и субэпидермальную соединительную ткань, где попадает в кровь капилляров. Лишь очень небольшое число лекарственных препаратов можно использовать чрескожно.
Возможность данного пути введения определяется как физико-химическими свойствами лекарственного средства, так и терапевтическими требованиями (быстрый эффект в сравнении с продолжительным действием).
Скорость всасывания определяется путем и способом введения. Она самая быстрая при в/в инъекции, менее быстрая при в/м инъекция и самая медленная при подкожной инъекции. При введении лекарственного препарата через слизистую оболочку рта (защечный, подъязычный пути) его уровень в плазме повышается быстрее, чем при традиционном введении внутрь, т. к. он сконцентрирован непосредственно в месте всасывания, а в слюне накапливается очень высокая концентрация при растворении одной дозы.
Это приводит к тому, что захват через эпителий полости рта ускоряется. Более того, при всасывании лекарственного средства через слизистую оболочку полости рта отсутствует эффект первичного прохождения через печень и, следовательно, возможность его выведения до попадания в общий кровоток. Защечный или подъязычный путь не подходят для плохо растворимых в воде или плохо всасывающихся лекарственных средств. Такие препараты следует назначать внутрь, поскольку как объем для растворения жидкости, так и всасывающая поверхность гораздо больше в тонкой кишке, чем в полости рта.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Это один из способов т.н. парентерального введения препаратов, когда они поступают в организм, минуя желудочно-кишечный тракт. В данном случае вводимое лекарственное средство диффундирует в кровеносные сосуды, снабжающие кровью мышечную ткань. Сокращения самих мышц также в определенной степени способствуют лекарственному всасыванию.
Техника введения

- мышцы хорошо развиты;
- с обильной и разветвленной сетью кровеносных капилляров;
- вместе с тем, здесь не должно быть крупных сосудов, т.к. массивное поступление концентрированных растворов в сосудистое русло не всегда желательно;
- также не должно быть крупных нервов, нервных сплетений, которые могут травмироваться инъекционной иглой.
В наибольшей степени этим требованиям соответствуют мышцы ягодичной области, располагающиеся в ее верхнем наружном квадранте. Ориентиром квадрантов служит седалищный бугор, через который следует мысленно провести две взаимно перпендикулярные линии.
Наряду с ягодичными мышцами местами внутримышечного введения препаратов могут служить дельтовидная мышца плеча и переднебоковая поверхность бедра, включающая широкую латеральную мышцу бедра.
Однако следует отметить, что дельтовидная и широкая латеральная мышцы у детей развиты слабо, а у пожилых и истощенных субъектов зачастую атрофированы. Поэтому у этих категорий инъекции в плечо и в бедро делают с большой осторожностью.
На поверхности тела существуют обширные анатомические зоны, где внутримышечные инъекции крайне нежелательны из-за опасности осложнений. От выбранного места инъекции зависит положение пациента – лежа на животе (ягодичная область) лежа на боку (бедро, плечо) или сидя (плечо). При внутримышечном введении лекарств, как и при других видах инъекций, важно соблюдать меры асептики. Надевают стерильные латексные перчатки, место инъекции обрабатывают ватным шариком, смоченным спиртом или каким-либо другим антисептическим средством. При этом следует учитывать вероятность аллергий на йод и другие компоненты, которые могут содержаться в антисептических средствах.
Затем вводят иглу на большую часть длины, оставляя 1 см от канюли. При инъекциях в ягодичную область ее располагают вертикально, а при инъекциях в плечо или в бедро под углом 700, чтобы не упереться в кость и не повредить надкостницу. Перед тем, как вводить препарат, желательно немного оттянуть поршень на себя, чтобы по отсутствию в шприце крови убедиться, что игла не попала в сосуд.
После этого вводят лекарство постепенно, плавно надавливая на поршень. При этом спрашивают пациента о его самочувствии. По окончании инъекции извлекают иглу, и место инъекции вновь обрабатывают антисептиком, но уже другим ватным шариком.
Достоинства

Прежде всего, достоинство этого метода - это простота методики. Из-за этой простоты внутримышечные инъекции под силу даже лицам без медицинского образования. Важно лишь освоить элементарные навыки. И тогда внутримышечные инъекции можно делать даже в домашних условиях. При должной сноровке и бесстрашии можно уколоть самого себя в бедро.
В сравнении с подкожным введением при внутримышечном лекарства быстрее всасываются. В большинстве случаев это происходит не позднее 15-20 мин. Кроме того, есть группы лекарств (некоторые из антибиотиков, масляные растворы, концентрированные водные растворы), которые можно вводить только внутримышечно или подкожно.
Недостатки
Не все лекарства можно вводить в мышцу. Нельзя вводить препараты кальция, раствор Норадреналина. Данные препараты провоцируют некроз мышц. Введение многих антибиотиков в мышцу не опасно, но очень болезненно. В мышцы не вводят препараты Гепарина и его аналогов. Из-за угнетения свертывания крови образуются гематомы.
Другие недостатки связаны с осложнениями из-за неправильной техники и несоблюдения правил асептики. Еще одна причина – недостаточная глубина введения иглы, когда ее конец располагается не в мышце, а в подкожной жировой клетчатке .
Типичное осложнение – ягодичный абсцесс, требующий вскрытия, дренирования и последующего длительного лечения.
Еще возможно появление инфильтратов и гематом, которые также нагнаиваются. Введение больших объемов лекарств, более 10 мл, тоже чревато появлением инфильтратов. В бедро вводят не более 5 мл, а в дельтовидную область еще меньше – не более 2 мл. При неудачно выбранном месте введения возможно повреждение крупных сосудов, нервных волокон. В редких случаях при двигательном возбуждении пациента или использовании дефектных игл возможен разрыв иглы с наличием ее концевого фрагмента в мягких тканях. Этот фрагмент извлекается хирургическим путем.
Преимущества парентерального введения препаратов в манипуляционном кабинете МКЦ «Проксима»

Инъекции являются эффективным способом введения в организм пациента вакцин или медикаментозных средств (в зависимости от их вида введение может быть внутрикожным, внутривенным, подкожным или внутримышечным). В отличие от приема таблеток, лекарственные препараты поступают в кровеносное русло в полном объеме и неизменном виде, что позволяет получить меньшую дозу и добиться более эффективного действия.
Высококвалифицированные специалисты клиники «Проксима» осуществляют инъекционное введение любых медикаментов, назначенных врачом. Внутримышечная инъекция – это лучший способ доставки препарата в нужное место человеческого организма. Ее выполняют в крупную мышцу (дельтовидную и ягодичную) – здесь и образуется своеобразное «депо», из которого лекарство всасывается в кровь и лимфу, разносясь по сосудам организма и оказывая длительный лечебный эффект.
Проведение внутримышечных инъекций требует строгого соблюдения требований асептики и учета скорости введения медикаментозного средства (в зависимости от его вида). Во время первого укола медицинский персонал осуществляет контроль за состоянием пациента на случай развития аллергической реакции. Перед внутримышечной инъекцией ягодицу условно разделяют на 4 части, укол производят в верхний наружный квадрант, если его сделать в другую область, можно повредить седалищный нерв и спровоцировать развитие неврита – именно поэтому манипуляции должен осуществлять профессиональный медперсонал. Чтобы избежать инфицирования пациента иглу следует держать под защитным колпачком до момента укола, если она упала либо коснулась рук – необходимо заменить на новую. Во время непосредственного ввода иглы нельзя касаться поршня шприца, в противном случае возможно непроизвольное введение лекарства. Если назначен длительный курс внутримышечных инъекций, пациенту предложат чередовать ягодицы – это позволит избежать появления гематом и уплотнений (убрать их можно с помощью йодной сеточки, легкого массажа, нанесения рассасывающего крема «Лиотона» или «Троксерутина»).
Важно помнить – самостоятельное выполнение внутримышечного введения лекарств может вызывать нежелательные осложнения!
В многопрофильном Медицинском Клиническом Центре «Проксима» пациенты всегда могут сделать внутримышечную инъекцию. Здесь их ждет внимательный медицинский персонал с высокой квалификацией и многолетним практическим опытом, в распоряжении которого имеется современное оборудование и одноразовый расходный материал. Наши пациенты будут приятно удивлены и вполне демократичными ценами. Записаться на манипуляции можно по телефонам, указанным в разделе «Контакты» или заполнив онлайн-форму.
В период пандемии пациентам рекомендуется посещать клинику в средствах индивидуальной защиты – маске и перчатках.
М.Н. ЗУБКОВ, доктор медицинских наук, профессор, вице-президент Межрегиональной ассоциации клинической микробиологии и антимикробной химиотерапии (МАКМАХ). ПРОФИЛАКТИКА И ТЕРАПИЯ ХИРУРГИЧЕСКОЙ ИНФЕКЦИИ
Основная роль антибиотикопрофилактики в хирургии заключается в предупреждении инфекций, возникающих вследствие операции или других инвазивных вмешательств либо имеющих прямую связь с ними, а побочная цель - в уменьшении продолжительности и стоимости пребывания больного в стационаре.
Ее суть состоит в достижении эффективных концентраций антибиотика в операционной зоне во время ее микробного загрязнения и поддержании бактерицидного уровня препарата в течение всей операции и первых 3-4 часов после оперативного вмешательства, поскольку этот отрезок времени является решающим для размножения и адгезии на клетках хозяина попавших в рану микробов, что служит пусковым механизмом для начала инфекционно-воспалительного процесса в ране. Антибиотикопрофилактика, начатая по истечении этого периода, является запоздалой, а ее продолжение после окончания операции в большинстве случаев излишним, поскольку профилактическая роль антибиотика в основном заключается в уменьшении пороговой концентрации бактерий в ране и препятствии адгезии возбудителя.
Антибиотикопрофилактика показана там, где особенно высок риск развития послеоперационной инфекции (например, при "условно чистых" операциях на органах брюшной, грудной полости и малого таза, затрагивающих слизистые оболочки, населенные микрофлорой) или если ее последствия могут представлять угрозу здоровью и жизни больного (при некоторых "чистых" операциях, связанных с имплантацией сосудистых шунтов или искусственных протезов, когда немногочисленные и малопатогенные микроорганизмы с поверхности кожи могут проникнуть глубоко в рану и вызвать ее нагноение). Если хирург заранее уверен, что встретится с инфекцией в процессе операции (например, при "условно чистых" или "загрязненных" вмешательствах), в качестве антибактериальной защиты проводят превентивную антибиотикотерапию, которая должна быть ограничена самыми жесткими показаниями: патофизиологическими предпосылками (например, перфорация органов желудочно-кишечного тракта в результате проникающего ранения или имеющая эндогенное происхождение, сопровождающаяся загрязнением кишечной микрофлорой брюшной полости и прилегающих к ней структур); наличием входных ворот инфекции (например, открытые переломы); биологией потенциального возбудителя. Раннее назначение антибиотиков, обычно в течение 12 часов с момента перфорации или травмы, расценивается как профилактика, более позднее, когда развились признаки серьезной инфекции, - как лечение.
В большинстве случаев для профилактики послеоперационной инфекции достаточно одной дозы антибиотика (во время премедикации; вторая доза вводится при 3-часовых и более длительных операциях) либо проводят сверхкраткий курс антибиотикопрофилактики, ограниченный двумя-тремя дозами препарата. Такая тактика, основанная на многочисленных клинических и экспериментальных наблюдениях, вполне эффективна, снижает вероятность побочных действий антибиотика, ограничивает возможность развития устойчивости бактерий к химиопрепаратам, обеспечивает меньшую стоимость лечения. Профилактическое применение антибиотиков задолго до операции или более 48 часов в послеоперационном периоде ведет к нарушению биоценоза желудочно-кишечного тракта и колонизации верхних его отделов микрофлорой толстой кишки с возможным развитием эндогенной инфекции путем бактериальной транслокации условных патогенов через лимфатическую систему тонкого кишечника. Кроме того, возрастает опасность суперинфекции у оперированных больных за счет селекции антибиотикорезистентных штаммов. Поэтому антибиотик следует вводить больному в соответствующей дозе непосредственно перед операцией (за 10-15 мин. внутривенно во время наркоза либо за 40-60 мин. до операции внутримышечно) с последующими повторными инъекциями по показаниям, но не более 24-48 часов.
Для профилактики раневой инфекции чаще всего назначают цефалоспорины 1-го и 2-го поколения (препараты 3-го поколения существенно дороже и используются в основном для лечения), так как они имеют достаточный спектр бактерицидной активности против наиболее распространенных возбудителей послеоперационных осложнений, и прежде всего стафилококков; при парентеральном введении создают высокие концентрации в операционной зоне; отличаются малой токсичностью и частотой побочных действий. К числу недостатков всех цефалоспоринов следует отнести неэффективность при энтерококковой инфекции; плохое проникновение через гематоэнцефалический барьер (кроме цефтазидима и некоторых других препаратов 3-го поколения); возможное увеличение нефротоксичности в комбинации с аминогликозидами.
Помимо цефалоспоринов при высоком риске стафилококковой хирургической инфекции у ортопедических и некоторых других категорий больных применяют ванкомицин. При колоректальных операциях наряду с пероральным промыванием кишечника изотоническим раствором за сутки до операции больному назначают внутрь неомицин, 1 г + эритромицин, 1 г в 13, 14 и 22 ч., а в день операции - цефалоспорины 1-2-го поколения в/в дважды с интервалом 8 ч. При катаральном и флегмонозном аппендиците достаточно однократного применения в/в цефазолина (1 г) или цефуроксима (1,5 г) либо проведения короткого курса (2-3 дозы). При гангренозном аппендиците дополнительно вводят метронидазол, 0,5 г в/в. Если в послеоперационном периоде возникает подозрение на перитонит и/или абсцедирование, продолжают применение антибиотиков в течение 3-5 суток. Схемы профилактики при других видах операций приведены в таблице 1.
Таблица 1
ВАРИАНТЫ АНТИБИОТИКОПРОФИЛАКТИКИ (АП) РАНЕВОЙ ИНФЕКЦИИ ПРИ НЕКОТОРЫХ ВИДАХ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВ*
1 Первую дозу цефалоспорина вводят в/в во время вводного наркоза (за 10-15 мин. до разреза); при операциях > 3 ч антибиотик вводят повторно; при реконструктивных операциях на сосудах и нервных окончаниях АП продлевают до 2-3 сут.
2 До 3 дней, по показаниям.
3 В/в капельно в течение 1 часа.
4 Профилактика газовой гангрены.
5 АП не показана при катетеризации сердца.
6 О преимуществах нетилмицино см. в тексте.
7 Цефалоспорины 2-го поколения, активные против анаэробов.
8 При брюшном доступе повторяют по 1 г в/в через 8 ч и 16 ч.
Антибиотикопрофилактику считают неэффективной, если в области первичного операционного разреза возникла послеоперационная инфекция; если появилась необходимость дренирования операционной зоны; если в течение 4-недельного периода после первичной операции понадобилось не находящее объяснений применение антимикробных препаратов.
При уже развившейся хирургической инфекции на начальном этапе лечения назначение антибиотиков носит эмпирический характер до получения результатов бактериологического исследования материалов из раны. При этом выбор тактики химиотерапии зависит от характера хирургической патологии и локализации гнойно-воспалительного процесса, определяющих специфику раневой инфекции. Вполне естественно, что при перитонитах, где превалирует анаэробная флора в ассоциации с энтеробактериями, и при инфекциях костей и мягких тканей, где ведущую роль играют стафилококки, алгоритмы эмпирической антибиотикотерапии будут различными.
При травматических ранах с признаками нагноения назначают комбинированную терапию, учитывая лидирующее положение стафилококков и высокий удельный вес микробных ассоциаций (до 70%) при посттравматических инфекциях. Обычно используют гентамицин (4,5 мг/кг/сут) в сочетании с оксациллином (4-6 г/сут), цефазолином (3 г/сут) или линкомицином (1200-1800 мг/сут) при высоком риске развития анаэробной инфекции.
Состав микрофлоры при перитонитах
Стрептококки - 11%
Энтеробактерии - 24%
Стафилококки - 5%
Псевдомонады - 12%
Анаэробы - 48%
Состав микрофлоры при инфекциях костей и мягких тканей
Стрептококки - 7%
Энтеробактерии - 15%
Стафилококки - 60%
Псевдомонады - 8%
Анаэробы - 10%
Но особенно следует выделить антисинегнойную активность пиперациллина и тазоцина, что позволяет использовать их для лечения внутрибольничных инфекций в виде монотерапии (4 г/0,5 г тазоцина) или в комбинации с нетилмицином (4,5 г/кг/сут).
При острых интраабдоминальных инфекциях (80% из них возникает вне стационара), когда точная локализация неизвестна, лечение направляют против смешанной флоры кишечника, включающей факультативные грамотрицательные бактерии и часто встречающиеся анаэробы (Clostridium spp. и Bacteroides spp.). Одна из применяемых в настоящее время схем противоинфекционной терапии предусматривает комбинацию аминогликозида с антианаэробным препаратом (метронидазол или клиндамицин). Многие хирурги предпочитают добавлять ампициллин для воздействия на энтерококки. Назначение тазоцина по эффективности не уступает комбинированному препарату имипенем-циластатин. Широко используются также комбинации цефалоспоринов 3-го поколения с клиндамицином или метронидазолом. Парентеральную терапию продолжают до исчезновения лихорадки, снижения числа лейкоцитов крови (< 1200 в 1 мкл), восстановления функции кишечника (обычно примерно после недельного курса лечения).
Инфицирование послеоперационных ран относится к разряду внутрибольничных инфекций, где возможны разные варианты эмпирической антибиотикотерапии в зависимости от тяжести течения раневой инфекции и особенностей формирования резистентности бактерий к антибиотикам. При неосложненных инфекциях мягких тканей, как правило, обходятся монотерапией, в то время как осложненные инфекции, требующие повторных оперативных вмешательств и нередко приобретающие системный характер, чаще нуждаются в назначении антибиотиков более широкого спектра действия или проведении комбинированной антибиотикотерапии.
При лечении тяжелых и жизнеугрожающих инфекций препаратами выбора становятся аминогликозиды, спектр действия которых охватывает подавляющее большинство аэробных грам(-) и грам(+) бактерий (за исключением стрептококков и пневмококков), а в комбинации с пенициллином они оказывают синергическое бактерицидное действие на энтерококки. Однако, несмотря на их активность против Staphylococcus spp., аминогликозиды не следует применять в качестве стартовой монотерапии при стафилококковой инфекции. Гентамицин наиболее широко применяется в практике, однако имеется много свидетельств о высоком удельном весе резистентных к нему микробных изолятов от стационарных больных, что снижает эффективность лечения хирургической инфекции. Наиболее активным среди аминогликозидов является нетилмицин (нетромицин), который, по нашим данным, превосходит другие антибиотики этой группы и некоторые цефалоспорины 3-го поколения и сопоставим по антимикробной эффективности лишь с фторхинолонами (см. табл. 2). У него наименее выражен ото- и нефротоксический эффект, что позволяет вводить суточную дозу препарата однократно без увеличения частоты побочных осложнений. Такой режим введения существенно увеличивает ударное антимикробное действие нетилмицина и имеет экономические преимущества. По стоимости он гораздо доступнее амикацина и, по нашему опыту, должен занять первостепенное положение среди аминогликозидов в лечении оппортунистических инфекций.
Таблица 2
АНТИБИОТИКОЧУВСТВИТЕЛЬНОСТЬ ГРАМ(-) БАКТЕРИЙ ПРИ ИНФЕКЦИЯХ КОСТЕЙ И МЯГКИХ ТКАНЕЙ (%)
| Антибиотики | E.col (n=28) | KES* (n=48) | Proteus spp. (n=22) | P.aeruginoza (n=37) | Acinetobacter (n=19) |
| Нетромицин | 100 | 90 | 73 | 74 | 88 |
| Амикацин | 75 | 40 | 57 | 67 | 75 |
| Тобрамицин | 58 | 34 | 22 | 63 | 43 |
| Гентамицин | 50 | 36 | 30 | 58 | 27 |
| Цефтазидим | 83 | 40 | 70 | 57 | 40 |
| Ципрофлоксацин | 100 | 88 | 79 | 83 | 80 |
Нельзя обойти вниманием и фторхинолоны, которые все чаще становятся препаратами выбора при системных инфекциях. Среди них ципрофлоксацин (ципробай, ципринол) занял прочное место в хирургической практике, в то время как другие препараты этой группы чаще используются для лечения больных терапевтического профиля. Наличие инфузионной формы препарата существенно повышает его конкурентоспособность при лечении больных в реанимационных отделениях, а возможность проведения так называемой ступенчатой терапии с переходом на пероральный прием антибиотика (без существенного снижения его концентрации в крови из-за высокой биоусвояемости при всасывании) значительно снижает стоимость курса лечения. Область применения ципрофлоксацина в хирургии с одинаковым успехом распространяется на инфекции костей и мягких тканей, интраабдоминальные инфекции, инфекции органов грудной полости и малого таза и, конечно, при лечении сепсиса.
Таким образом, применение антибиотиков в хирургии с профилактической и лечебной целью имеет свои особенности, а знание спектра возбудителей хирургических инфекций и антимикробного действия химиопрепаратов является основой правильного их применения в клинике.
Фармакодинамика Местноанестезирующее средство с умеренной анестезирующей активностью и большой широтой терапевтического действия. Являясь слабым основанием, блокирует Na + каналы, препятствует генерации импульсов в окончаниях чувствительных нервов и проведению импульсов по нервным волокнам. Изменяет потенциал действия в мембранах нервных клеток без выраженного влияния на потенциал покоя. Подавляет проведение не только болевых, но и импульсов другой модальности.
При всасывании и непосредственном внутрисосудистом введении снижает возбудимость периферических холинергических рецепторов, уменьшает образование и высвобождение ацетилхолина из преганглионарных окончаний (обладает некоторым ганглиоблокирующим действием), устраняет спазм гладкой мускулатуры, уменьшает возбудимость миокарда и моторных зон коры головного мозга. Устраняет нисходящие тормозные влияния ретикулярной формации ствола мозга. Угнетает полисинаптические рефлексы.
Обладает короткой анестезирующей активностью (продолжительность инфильтрационной анестезии составляет 0,5-1 ч).
Фармакокинетика Подвергается полной системной абсорбции. Степень абсорбции зависит от места (особенно от степени васкуляризации и скорости кровотока в области введения), пути введения и итоговой дозы (количества и концентрации). Быстро гидролизуется эстеразами плазмы и печени с образованием двух основных фармакологически активных метаболитов: диэтиламиноэтонола (обладает умеренным сосудорасширяющим действием) и пара-аминобензойной кислоты (является конкурентным антагонистом сульфаниламидных химиотерапевтических препаратов и может ослабить их противомикробное действие).
Период полувыведения составляет 30-50 секунд. Выводится преимущественно почками в виде метаболитов, в неизменном виде – не более 2 %.
Показания к применению
Способ применения и дозы
Способ введения:
Раствор новокаина медленно вводят в ткани для обезболивания, при этом необходимо избегать случайного внутривенного введения.
Дозировка:
Концентрация, количество и способ введения новокаина применяется в зависимости от показаний и назначений врача. Новокаин должен использоваться в самой низкой дозе, которая приводит к эффекту анестезии, чтобы избежать чрезмерно высокой концентрации в плазме, что может привести к побочным эффектам.
Для инфильтрационной анестезии применяют 2,5 мг/мл - 5 мг/мл растворы; для анестезии по методу Вишневского (тугая ползучая инфильтрация) – 1,25 мг/мл - 2,5 мг/мл растворы.
Для уменьшения всасывания и удлинения действия лекарственного средства при местной анестезии к раствору новокаина дополнительно добавляют 0,1 % раствор эпинефрина – по 1 капле на 2-5-10 мл раствора новокаина.
При паранефральной блокаде (по А. В. Вишневскому) в околопочечную клетчатку вводят 50-80 мл 5 мг/мл раствора новокаина или 100-150 мл 2,5 мг/мл раствора, а при вагосимпатической блокаде – 30-100 мл 2,5 мг/мл раствора.
Для инфильтрационной анестезии установлены следующие высшие дозы (для взрослых): первая разовая доза в начале операции – не более 1,25 г 2,5 мг/мл раствора (т.е. 500 мл) и 0,75 г 5 мг/мл раствора (т.е. 150 мл).
При применении инфильтрационной анестезии в области головы, шеи или гениталий, рекомендуется не превышать максимальную однократную дозу 200 мг новокаина (80 мл 2,5 мг/мл раствора или 40 мл 5 мг/мл раствора) в течение 2 часов. У пожилых и ослабленных пациентов при применении новокаина в области головы и шеи (в анатомической близости от сосудов головного мозга) рекомендуется более низкая дозировка.
Противопоказания
- повышенная чувствительность к активному веществу или любому из вспомогательных веществ;
- повышенная чувствительность к местным анестетикам типа эфира, возможность перекрестных аллергических реакций на производные п-аминобензойной кислоты (парабены) и сульфаниламиды;
- миастения гравис;
- дефицит холинэстеразы и псевдохолинэстеразы;
- одновременное лечение сульфаниламидами и ингибиторами холинэстеразы;
- тяжелые формы брадикардии, AV-блокада II и III степени и другие нарушения проводимости;
- декомпенсированная сердечная недостаточность;
- выраженная артериальная гипотензия;
- гнойно-восполительные процессы, рубцовые изменения ткани на месте введения.
Новокаин не предназначен для внутриартериального и внутривенного введения, эпидуральной или спинальной анестезии.
Дети Лекарственное средство не применяется у детей.
Меры предосторожности
Инфильтрационная анестезия и проведение лечебных блокад должно быть выполнено квалифицированным специалистом, владеющим методами оказания неотложной помощи и в условиях немедленного (при необходимости) доступа к реанимационному оборудованию (аппарат ИВЛ, дефибриллятор) и лекарственными средствами, применяемыми при шоке (плазмозаменители, адреналин, преднизолон, диазепам, атропин и т.д.).
Особая осторожность требуется при применении новокаина следующим категориям пациентов:
- пациентам с нарушением свертывания крови. Следует отметить, что во время лечения ингибиторами свертывания крови (антикоагулянтами, такие как гепарин), НПВП или плазмозаменителей можно ожидать повышенную склонность к кровотечениям. Кроме того, инъекция может привести к серьезным кровотечениям вследствие случайного повреждения сосуда. Дополнительно необходимо провести анализы на время свертывания крови, активированное частичное тромбопластиновое время (АЧТВ), тромбин и количество тромбоцитов.
- пациентам, принимающим антиаритмические препараты. В ряде случаев необходим ЭКГ-мониторинг у пациентов, принимающих антиаритмические препараты III класса (например, амиодарон);
- пациентам с частичной или полной блокадой проводящей системы сердца, в связи с тем, что местные анестетики могут подавлять проведение возбуждения через антрио-вентрикулярное соединение.
- пациентам с почечной или печеночной дисфункцией (в связи с риском кумуляции);
- пожилым и ослабленным пациентам.
Перед проведением местной анестезии рекомендуется обеспечить условия для инфузионной терапии. Существующая гиповолемия должна быть устранена. Используемая доза анестетика должна быть минимальной, обеспечивающей обезболивающий эффект.
Рекомендуется выяснить возможный аллергологический анамнез в отношении новокаина и других местных анестетиков.
У пациентов с известной аллергией на новокаин одновременно может встречаться аллергия на другие местные анестетики группы сложных эфиров и родственные соединения, в том числе, на сульфаниламиды, пероральные противодиабетические средства (групповая парааллергия). При известной аллергии на сульфаниламиды не исключена перекрестная аллергия на новокаин.
У пациентов с дефицитом псевдохолинэстеразы или с значительно сниженной активностью фермента происходит усиление токсических симптомов при применении новокаина.
Для предупреждения побочных реакций сначала следует провести пробу на переносимость. О непереносимости свидетельствуют отек и покраснение места инъекций. При положительной реакции новокаин не применять!
Рекомендуется избегать внутрисосудистого введения раствора новокаина.
Не вводить в область очага воспаления.
При использовании в области головы и шеи, существует повышенный риск токсичности и передозировки.
При обнаружении первых признаков побочных эффектов введение новокаина должно быть немедленно остановлено.
Побочное действие
Значительные дозозависимые побочные эффекты развиваются, преимущественно, со стороны ЦНС и сердечно-сосудистой системы. Они, как правило, являются результатом ошибок при применении (неправильно выбранной концентрации), превышения максимальной дозы, случайного внутрисосудистого введения, ускоренной резорбции (например, в обильно кровоснабжающихся тканях), у пациентов с печеночной или почечной недостаточностью с нарушением метаболизма и элиминации новокаина.
Падение артериального давления может быть первым признаком относительной передозировки вследствие угнетения деятельности сердца.
Токсическое действие на ЦНС проявляется рядом симптомов, таких как тошнота, рвота, беспокойство, тремор, спутанность сознания, нечеткость зрения, сонливость, звон в ушах, расстройство речи, подергивание мышц с развитием судорог, кома и центральный паралич дыхания.
При тяжелых формах интоксикации местными анестетиками продромальный период может быть очень коротким или отсутствовать, а пациент быстро входит в коматозное состояние.
При перечислении следующих побочных эффектов частота проявления определяется следующим образом:
Очень часто (>1/10)
Часто ( Иногда (>1/1000, Редко (>1/10000, Очень редко ( Не известно (на основе имеющихся данных не может быть оценено):
Со стороны иммунной системы:
Редко аллергические реакции (крапивница, отек гортани, бронхоспазм, в крайних случаях, анафилактический шок).
Со стороны нервной системы:
Парестезии, головокружение, сонливость.
Признаки и симптомы токсичности ЦНС (судороги, парестезия круговой мышцы рта, онемение языка, гиперакузия, нарушения зрения, тремор, шум в ушах, дизартрия, угнетение ЦНС).
Со стороны сердца:
Брадикардия, тахикардия.
Остановка сердца, сердечные аритмии.
Со стороны сосудов:
Гипотония, гипертония.
Со стороны органов грудной клетки и средостения:
Угнетение дыхания, одышка (см. расстройства иммунной системы)
Со стороны желудочно-кишечного тракта:
Тошнота, рвота.
Передозировка
Симптомы передозировки
В низких дозах новокаин действует как стимулятор центральной нервной системы, в высоких дозах приводит к депрессии функций ЦНС. Интоксикация новокаином гидрохлоридом протекает в 2 фазы:
1. Стимуляция
- ЦНС: парестезии век, чувство онемения языка, беспокойство, бред, судороги (тонико- клонические).
- Сердечно-сосудистая система: увеличение сердечного выброса, повышение артериального давления, покраснение кожи.
2. Депрессия
- ЦНС: кома, остановка дыхания.
- Сердечно-сосудистая система: отсутствие пульса, бледность кожных покровов, остановка сердца.
У пациентов на первой стадии интоксикации местными анестетиками проявляются симптомы возбуждения. Они беспокойны, жалуются на головокружение, нарушения зрения, слуха, покалывание и парестезию, особенно в области языка и губ. Парестезия языка, озноб и мышечные судороги являются предвестниками надвигающихся генерализованных судорог. Плазменные концентрации новокаина, не достигающие порога инициации судорог, также часто приводят к сонливости и седации пациента. На первой стадии интоксикации развиваются тонико-клонические судороги. При прогрессирующей интоксикации ЦНС развивается дисфункция ствола головного мозга с угнетением дыхания, симптомами комы, которая может привести к смерти.
Падение артериального давления часто является первым признаком токсического действия на сердечно-сосудистую систему. Гипотензия, в основном, обусловлена угнетением или блокадой сердечной проводимости. Однако токсическое воздействие на сердечно-сосудистую систему имеет клинически относительно небольшое значение.
В случае случайно выполненной общей спинальной анестезии, интоксикация проявляется начальными признаками беспокойства, затем сонливости, которая может перейти в бессознательное состояние и остановку дыхания.
Лечение передозировки:
В случае появления симптомов токсического действия новокаина на ЦНС или сердечно-сосудистую систему необходимо:
- немедленное прекращение введения новокаина;
- обеспечение проходимости дыхательных путей;
- при необходимости, ингаляция кислорода или искусственное дыхание;
- тщательный мониторинг артериального давления, частоты пульса и диаметра зрачков;
- в случает острого и угрожающего падения артериального давления, пациента переводят в т.н. «противошоковое» положение (лежа горизонтально, с расположением головы ниже уровня ног), вводят внутривенно медленно бета-адренергические средства (адреналин). Кроме того, вводят кристаллоидные растворы для восполнения объема;
- при повышении тонуса блуждающего нерва с развитием брадикардии вводят атропин (0,5 мг до 1,0 мг внутривенно);
- в случае подозрения на остановку сердца, необходимо выполнять соответствующие реанимационные мероприятия;
- при развитии судорог вводят диазепам (около 0,1 мг/кг внутривенно).
Аналептики центрального действия противопоказаны при интоксикации местными анестетиками!
Применение во время беременности и в период грудного вскармливания
Беременность При беременности и в период родов лекарственное средство следует применять только в случае, когда польза для матери превышает потенциальный риск для плода или новорожденного.
Период грудного вскармливания Применение в период грудного вскармливания возможно в случаях, когда ожидаемая польза для матери превышает риск для ребенка.
Влияние на способность управлять транспортными средствами и механизмами
В период лечения необходимо воздерживаться от вождения автотранспорта и занятий потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Взаимодействие с другими лекарственными средствами и другие формы взаимодействия
Антибактериальная активность сульфаниламидов уменьшается.
Ингибиторы холинэстеразы (например, физостигмин) и ацетазоламид могут ингибировать деградацию новокаина и повысить его эффективность.
Сосудосуживающие средства удлиняют действие местных анестетиков. Эффект недеполяризующих миорелаксантов удлиняется.
При одновременном применении с другими антиаритмическими средствами, бета-блокаторы и блокаторы кальциевых каналов усиливают тормозящее действие на AV-соединение и внутрижелудочковое распространение стимула и силу сокращения.
Применение одновременно с ингибиторами МАО повышает риск развития артериальной гипотензии.
Антикоагулянты (ардепарин натрия, далтепарин натрия, данапароид натрия, эноксапарин натрия, гепарин, варфарин) повышают риск развития кровотечений. При одновременном применении новокаина с антикоагулянтами рекомендуется контролировать следующие показатели гемостаза – АЧТВ и протромбиновый индекс (или МНО). Эти исследования должны проводиться у больных из группы риска, а также в случае применения низкомалекулярных гепаринов (профилактическое лечение с ингибитором свертывания крови (гепарином) в низкой дозе). При возможности нужно прекратить антикоагулянтную терапию как можно раньше.
При обработке места инъекции местного анестетика антисептическими растворами, содержащими соли тяжелых металлов, повышается риск развития местной реакции в виде болезненности и отека.
Новокаин не следует смешивать с другими лекарственными средствами.
Условия и срок хранения
Хранить в защищенном от света месте при температуре от 15 ºC до 25 ºC.
Срок годности 3 года. Не использовать по истечении срока годности.
Условия отпуска
Для стационаров Лекарственное средство предназначено для стационаров. Список Б.
Для розничной торговли Применять по назначению врача.
Упаковка
По 200 мл и 400 мл в бутылки стеклянные, вместимостью 250 мл и 450 мл соответственно.
Производитель, страна
Произведено ОАО «Несвижский завод медицинских препаратов»
222603 пос. Альба, ул. Заводская, 1
Несвижский район, Минская область
Республика Беларусь
Выбор пути введения антибиотика. Свойства антибиотика учитываемые при выборе
В целом предпочтительнее пероральный путь введения. Парентеральная терапия необходима в тех случаях, когда у пациента плохо функционирует пищеварительный тракт, снижено кровяное давление, требуется сразу же создать терапевтическую концентрацию антибиотика в организме (например, при угрожающих жизни инфекциях) или при пероральном приеме антибиотик не всасывается в количествах, достаточных для создания терапевтической концентрации в очаге инфекции. Местное применение антибиотиков показано при некоторых местных инфекциях (например, бактериальном конъюнктивите).
Перед выбором антибиотика необходимо принять во внимание ряд важных факторов. К числу этих факторов относятся следующие:
• активность по отношению к патогену(-ам), но эта информация может отсутствовать на момент, когда необходимо начать лечение;
• способность достичь очага инфекции в терапевтической концентрации. Для этого следует знать, должен ли антибиотик обладать бактерио-статическими или бактерицидными свойствами в отношении известного или подозреваемого патогена, т.к. при определенных инфекциях необходимо исключительно бактерицидное действие;
• доступные пути введения для конкретного пациента;
• профиль побочных эффектов, их влияние на имеющееся заболевание и возможное лекарственное взаимодействие;
• частота применения лекарства, что имеет особое значение для амбулаторных пациентов, для которых введение препарата более 1-2 раз в день может создавать трудности;
• при использовании антибиотика в жидком виде (преимущественно для маленьких детей) следует выяснить, приемлем ли он на вкус и в какой степени он стабилен при разных температурах. Суспензии некоторых антибиотиков для сохранности следует держать в холодильнике;
• стоимость лечения; речь об истинной стоимости лечения, в которую входят цена препарата, плата за введение, мониторинг и осложнения, в том числе отсутствие эффекта лечения и стоимость повторной терапии.
Далее будет рассмотрены основные классы антибиотиков, а также другие антибиотики, которые трудно классифицировать.
Различают следующие классы антибиотиков:
• ингибиторы синтеза клеточной стенки бактерий;
• ингибиторы функций мембран бактериальной клетки;
• ингибиторы синтеза бактериальной ДНК;
• ингибиторы синтеза бактериальной РНК;
• трудно классифицируемые антибиотики (смешанный класс);
• антибиотики местного применения;
• антибиотики для лечения микобактериальных инфекций.
Далее описан каждый класс и некоторые из составляющих его антибиотики. После обсуждения химической природы каждого класса приведены сведения о фармакологии в плане механизмов антибактериального действия, спектра активности, а также других фармакологических эффектов. Проанализированы терапевтическое применение антибиотиков, фармакокинетические характеристики, побочные эффекты и токсичность.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

