Может ли старый шрам разойтись
Обновлено: 27.04.2024
Шрамы перестали быть предметом гордости давным-давно, они не украшают ни мужчин, ни женщин. Если раньше дамы считали, что рубцы делают представителей сильного пола более брутальными, то сегодня эпоха бритёров осталась в прошлом, а современные войны становятся всё менее «контактными» и победы в схватках одерживают, скорее, хитрые умы, нежели крепкие мышцы. Поэтому абсолютно ясно, что шрамы непривлекательны и их нужно лечить.
Миф № 1. После угревой болезни редко образуются рубцы.
Очень часто. Причин появления рубцов всего две. Первая — сильно запущенная угревая болезнь, при которой поры забиваются секретом сальных желез, создается среда для размножения бактерий, и тем самым поддерживается процесс воспаления, мешающий нормальному процессу эпителизации кожи. И вторая — механическое выдавливание прыща, которое в последующем зачастую приводит к нарушению восстановления целостности кожи. Все зависит от состояния здоровья в целом и кожи в частности. Самый безобидный — атрофический рубец — выглядит как ямка, и (если его не лечить) не меняется с годами. А вот с гипертрофическими рубцами ситуация обстоит куда сложнее. Они заметно возвышаются над поверхностью здоровой кожи. Чтобы уменьшить рубец, важно прицельно воздействовать на его основу.
Миф №2. Рубцы исчезают сами по себе.
Рубцы не исчезают сами по себе. Их необходимо лечить или корректировать. Для этого существует множество различных хирургических и консервативных методик.
Существует несколько стадий формирования рубца:
- I стадия — воспаление и эпителизация (7-10 сутки после травмы). Посттравматическое воспаление кожи постепенно уменьшается. Края раны соединяются друг с другом непрочной грануляционной тканью, рубца как такового ещё нет. Этот период очень важен для формирования в будущем тонкого и эластичного рубца — важно не допускать нагноения и расхождения краёв раны.
- II стадия — образование «молодого» рубца (10-30 сутки после травмы). В грануляционной ткани начинают формироваться волокна коллагена и эластина. Сохраняется повышенное кровоснабжение области травмы — рубец ярко-розового цвета. В этот период нельзя допускать повторной внешней травматизации и чрезмерных физических усилий.
- III стадия — образование «зрелого» рубца (до 1 года).
Количество сосудов уменьшается — рубец уплотняется и становится бледным. Разрешается физическая активность в привычном объёме. До 1 года происходит окончательная трансформация рубца. Рубцовые ткани медленно созревают — из них полностью исчезают сосуды, волокна коллагена выстраиваются вдоль линий наибольшего натяжения.
Миф № 3. Последствия угревой болезни — это чисто эстетический дефект.
Не только. Рубцы, которые образуются после акне, оказывают неблагоприятное воздействие и на здоровье кожи, нарушая ее защитную функцию за счет замедления обмена веществ в тканях. В результате возникает порочный круг: чем дольше мы миримся с последствиями угревой болезни, тем больше у нас шансов получить повторное обострение заболевания. А в качестве бонуса — сухость, покраснение и шелушение, неизменные спутники постакне. Страдает еще и качество жизни: обладатели «некрасивого» лица считают себя менее успешными в учебе, карьере, личной жизни.
Миф № 4. Солнце маскирует последствия угревой болезни.
Пытаться спрятать последствия угревой болезни с помощью загара — очень опасная идея. Ценой такой «маскировки» могут стать пигментные пятна. А если помимо последствий акне на коже есть еще и недолеченные прыщики, возрастает риск обострения заболевания. Солнце нарушает работу сальных желез, поэтому невинное желание «подсушить» несовершенство и спрятать постакне может обернуться серьезными дерматологическими проблемами.
Миф №5. От рубца можно избавиться только при помощи операций.
Рубцы могут возникнуть вследствие различных травм, в разных обстоятельствах. Выбор оптимального способа лечения зависит от характеристик рубца и осуществляется исключительно врачом. Например, если у пациента большие по площади и серьёзные по степени поражения рубцы, то нередко требуется оперативное вмешательство. А если рубец небольшой и не ограничивает физические возможности человека, то косметическую коррекцию можно осуществить с помощью консервативных методик.
Консервативное лечение:
- Пилинг;
- использование кремов и мазей;
- силиконовые препараты;
- использование специального компрессионного белья;
- физиопроцедуры.
Оперативное лечение:
- Иссечение хирургическим путем;
- лазерная коррекция (шлифовка);
- кожная пластика с возможностью пересадки участков эпидермиса.
Миф №6. Результат операционного удаления родинки, фурункула, папилломы или татуировки — безупречная гладкая кожа.
К сожалению, не совсем так. На месте удаленного образования или татуировки обычно остается пятнышко, покраснение или рубчик, которые могут долго напоминать о перенесенной операции. Кроме того, после лечения кожа может какое-то время оставаться сухой и покрасневшей. Все это поводы к использованию специализированного крема. Существуют также народные средства: например, витамин Е, однако бесконтрольное его применение может привести к побочным эффектам. Эффективность оливкового масла, масла камелии, соков алоэ и лимона, экстракта лаванды или розовой воды, которые также нередко применяют при борьбе с рубцами, не подтверждена экспериментально и совсем не факт, что «хуже не будет», так как все перечисленные средства способны вызвать аллергическую реакцию. Идеальный вариант — если в составе продукта содержатся ингредиенты, эффект которых доказан практикующими косметологами и другими врачами, а их безопасность подтверждена многочисленными исследованиями.
Миф 7. Средства от рубцов опасны для здоровья.
Прежде чем начинать применение того или иного средства для лечения рубцов, необходимо проконсультироваться со специалистом и изучить инструкцию.
Если в инструкции указано, что компоненты препарата не всасываются в кровь, а действуют только местно, то, вероятно, они безопасны для большинства категорий людей. С особой осторожностью следует относиться к препаратам, содержащим клюкокортикоидные гормоны, так как они имеют серьёзный ряд противопоказаний и побочных эффектов. Средства на основе коллагеназы в большинстве своём действуют местно и не попадают в кровоток. Например, компоненты геля Ферменкол воздействуют непосредственно на рубцовую ткань и не оказывают действия на метаболизм, функции клеток, органов или систем организма.
В любом случае, перед применением противорубцовых средств необходимо обязательно проконсультироваться с врачом!
Миф 8. Если рубец чешется, значит он уменьшается.
Причины зуда свежих или застарелых шрамов бывают абсолютно разными, но ни одна из них не является показателем уменьшения в размере или рассасывания рубца. Наоборот, если зуд и жжение ощущаются в области зрелого, полностью сформировавшегося шрама, то это скорее всего свидетельствует о его росте.
К причинам зуда рубцов относятся:
- Нитки, которыми сшивали рану. Несмотря на то, что современная медицина отдает предпочтение специальным саморассасывающимся нитям, частенько случается, что отдельные их частички могут длительное время сохраняться внутри шва. Потом в определенный момент организм начинает их отторгать. Зуд из-за нитей может возникать на 1 и начале 2 стадии формирования рубца.
- Видоизменение гипертрофического рубца в келоид. Если сильно чешется вокруг шрама, а сам он явно видоизменился, то это может указывать на то, что он переродился в келоидный рубец. Зуд, жжение и увеличение размеров – основные симптомы.
- Травмирование рубца одеждой или украшениями.
- Слишком сухая кожа. Одна из самый распространенных причин зуда. Очень сухая кожа даже при отсутствии шрама будет чесаться.
- Некоторые виды лечения. Некоторые варианты лечения также могут вызывать зуд – в качестве сопутствующего лечению симптома или в качестве побочного эффекта.
Если ощущение зуда и жжения приносит серьёзный дискомфорт, то следует обратиться к специалисту, чтобы разобраться в причине и при необходимости назначить лечение. Большинство противорубцовых препаратов имеют в своём составе компоненты, помогающие уменьшить или прекратить зуд.
Миф № 9. Острая стадия угревой болезни не препятствие для лечения рубцов.
Препятствие — и еще какое! Если на коже есть хоть один воспалившийся элемент, любые косметические процедуры противопоказаны. Это правило касается и специализированных мазей и кремов для лечения шрамов. Сначала устраняем воспаление, затем используем средство от рубцов либо наносим точечно непосредственно на рубчики.
Миф 10. Старые рубцы не поддаются коррекции.
Старый шрам невозможно удалить совсем, но совершенно реально сделать его почти незаметным.
Чем старше рубец, тем сложнее с ним бороться. Многие прибегают к быстрым относительно срока лечения, но болезненным оперативным вмешательствам, которые помимо прочего требуют дополнительного периода реабилитации. Небольшой шрам после операции останется в любом случае, но он будет аккуратным и при положительном ходе заживления и лечения станет практически незаметным.
Помимо оперативных, существуют консервативные методы борьбы с рубцами. Они требуют больше времени на лечение, но являются менее болезненными и не столь дорогостоящими. Для ускорения процесса коррекции рубца консервативные методы часто применяют в комплексе с различными процедурами или физиотерапией.
Мы рассмотрели распространённые заблуждения относительно лечения рубцов, но далеко не все. Необходимо быть внимательными к себе и своему здоровью, поэтому если есть основания считать, что после травмы начинает формироваться патологический рубец, то нужно обратиться к специалисту.
Для пациента совершенно нормально беспокойство перед предстоящей операцией. И среди всего множества вопросов и уточнений по поводу операции, подготовки к ней и реабилитационного периода, нередко можно услышать, волнующий многих вопрос: «Будут ли видны/заметны рубцы?». Пациент, обращающийся за помощью к пластическому хирургу, настроен на максимально выраженный эстетический результат, точнее - выраженный в своей неприметности! Вот такой каламбур. Красивый итоговый результат для послеоперационных рубцов - это работа, в которую должны быть включены обязательные составляющие: грамотный хирург, ответственный пациент и максимально благоприятные условия для заживления ран.
Биологические аспекты рубцевания
Заживление раны - это биологический процесс, длящийся около года и заканчивающийся формированием зрелого рубца. С практической точки зрения в этом процессе выделяют несколько стадий, на протяжении которых существенно меняются два важных как для хирурга, так и для пациента, показателя - прочность кожного рубца и его внешний вид.
- 1 - 10 сутки – идёт процесс послеоперационного воспаления и эпителизации раны. В этот период рубца, как такового, ещё нет. Даже после снятия швов края раны могут разойтись под действием даже незначительной силы.
- 10 - 30 сутки – образование незрелого рубца. В этот период активно образуются белковые структуры и кожный рубец относительно легко растяжим и пока ещё хорошо заметен.
- 30 - 90 сутки – образование прочного рубца – образуется ещё больше прочных волокон, которые принимают то направление нагрузки, которое преобладает. Таким образом, если рубец расположен неправильно, то он может утолщаться, растягиваться или подвергаться келоидозу. В нормальных условиях рубец становится прочным и малозаметным.
- 90 сутки - 1 год - окончательная трансформация рубца. Кожный рубец постепенно достигает максимальной прочности из-за перестройки в нём направления волокон, которые укладываются продольно, и становится ещё менее заметным из-за отсутствия в нём клеточных элементов и сосудов.
Важно уточнить, что значительное влияние на образующийся рубец оказывает воздействие внешних сил, например, чем сильнее продольное растяжение рубца, тем больше образуется коллагеновых и эластических волокон с более чёткой их ориентацией. У пациентов с нарушенными процессами продукции и распада этих волокон могут образоваться гипертрофические и даже келоидные рубцы вне зависимости от направления растяжения.
Факторы, влияющие на конечный вид рубца
Многочисленные факторы, которые оказывают влияние на конечный результат, условно можно разделить на две группы – общие и местные.
К общим факторам относится:
- возраст пациента – чем моложе пациент, тем активнее процесс заживления раны;
- наследственный фактор – люди, склонные к образованию келоидных рубцов, имеют генетические предпосылки к этому. К тому же у каждого человека своя собственная активность работы надпочечников, уровень концентрации в крови их гормонов и состояние клеточного запаса, что в конечном итоге влияет на результат;
- иммунный статус – ни для кого не секрет, что от состояния иммунной системы зависит процесс заживления раны.
К местным факторам относятся:
- расположение раны – хирург всегда должен учитывать силовые линии кожи или линии минимального растяжения, так как качество будущего рубца зависит от направления оси раны по отношению к этим линиям: чем больше ось раны отклоняется от силовых линий, тем хуже становятся характеристики рубца;
- способы хирургического закрытия раны – от того, как сопоставлены края раны, зависит качество будущего рубца, поэтому важно всё – чем произведён разрез, каким материалом и способом ушита рана, нужно ли временное ограничение движений для той области, где проведено хирургическое вмешательство.
- эффективность дренирования раны – некоторые раны должны иметь возможность оттока внутритканевой гематомы, что благоприятно сказывается на заживлении раны. Чем меньше свободного пространства внутри раны, тем лучше.
Во многом сложный процесс образования рубцовой ткани уже изучен и может быть спрогнозирован хирургом, но успешный результат всегда зависит и от того, как добросовестно выполняет пациент рекомендации своего врача.
Автор статьи:
Пластический хирург «Своей клиники»
Соболь Дарья Юрьевна

Что чувствует человек, у которого после операции разошелся шов? Конечно, он испытывает стресс. Поэтому первый совет, который можно дать пациенту, – это ни в коем случае не впадать в панику. В первую очередь нужно осмотреть рану и оценить ущерб. После этого лучшим решением будет незамедлительно обратиться к хирургу.
По какой причине? Хирургические швы делятся на два вида: внутренние (необходимы для прочности соединения тканей) и наружные (используют для временной фиксации кожного покрова). Расхождение швов встречается достаточно редко. Основными причинами этому могут послужить:
хронические заболевания у пациента;
превышение весовой нормы;
инфекция в ране
недостаток необходимых организму витаминов и т.д.
Симптомы расхождения шва очень просты. Возможна резкая боль, кровотечение, отек, покраснение и т.д. На самом деле не так уж важно, почему именно разошелся шов. На данном этапе намного важнее решить проблему: что с этим делать?

Если такая неприятность случилась, то не стоит сильно переживать и нервничать. Расхождение шва после операции не считается серьезным осложнением. Однако если рана кровит, а ткани вокруг нее покраснели и опухли – необходимо срочно обратиться к своему лечащему врачу, который поможет устранить данную проблему. В первую очередь специалист оценит «масштаб бедствия», то есть осмотрит ее состояние. В индивидуальных случаях врач может назначить дополнительные исследования, например анализ крови или компьютерную томографию. Последняя нужна для того, чтобы определить очаг скопления гноя.
Если вдруг обратиться за помощью к вашему лечащему врачу по какой-то причине невозможно, то следует приехать в клинику, где была проведена операция. Только квалифицированные специалисты могут назначить правильное лечение.
Если рана неглубокая, с небольшим количеством расхождений, то после обезболивания на нее снова накладываются швы. Если начались воспалительные процессы, необходимо в первую очередь дождаться ее заживления. Рана в это время обрабатывается определенными растворами и мазями, которые способствуют быстрой регенерации. В последующем иссекаются поврежденные края раны, чтобы они были четкими и не извилистыми. После этого на область раны с осеченными поверхностями накладываются вторичные швы.
В зависимости от размера повреждения врач выносит вердикт. Иногда хирург решает, что лучше не накладывать швы повторно, а оставить рану заживать. Обычно специалист в таком случае советует промывать ее перекисью водорода или хлоргексидином. Если рана серьезная, то специалист накладывает шов повторно. Все рекомендации, которые выдавались после первой операции, сохраняются в силе. Если образовывается воспаление, может быть принято решение зашивать ее не полностью. Открытый участок стоит обрабатывать как рану, а зашитый участок – как шов.
Чтобы убрать инфекцию и воспаления, за повреждением рекомендуется тщательно ухаживать. В уход входит обработка специальными антисептическими средствами. Не старайтесь отодрать марлевую повязку от кожи. Рекомендуется просто смочить повязку в 3%-ном растворе перекиси водорода, и она отойдет сама собой.
Многие считают, что чем дольше они будут держать рану в закрытом состоянии, тем быстрее она заживет. Однако это совсем не так. Для скорейшего заживления ей необходим воздух. Поэтому время от времени повязку необходимо снимать.
После операции иммунитет человека чаще всего бывает ослаблен, поэтому зачастую пациенту прописывают специальные поливитаминные препараты, укрепляющие организм.
Конечно, от такой неприятности, как расхождение швов, никто не застрахован. При этом во многих случаях этой проблемы можно избежать. Для того чтобы не допускать расхождения шва, нужно следовать простым советам. Во-первых, необходимо соблюдать все рекомендации врача. Во-вторых, нужно всегда следить за чистотой повязки, чтобы в рану не попала инфекция, и носить послеоперационный бандаж. Также требуется обрабатывать швы антисептиками, следить за гигиеной.
Главное что нужно помнить, – это то, что не нужно заниматься самолечением. Эти простые на первый взгляд советы помогут в дальнейшем не допустить такой неприятности, как расхождение шва.








Одно из возможных осложнений после эстетических вмешательств, начиная с уколов красоты и заканчивая пластическими операциями, — это так называемый фиброз. Мы решили докопаться до истины и узнать, почему он может возникнуть и как его устранить.
Цель любых эстетических процедур — улучшить внешний вид кожи и контуры лица и тела. Но если что-то в этом процессе пошло не так, то вместо идеальных линий могут появиться некрасивые уплотнения, шишки, рубцы и шрамы. То есть фиброз.
Вред или польза?
Под фиброзом подразумевается процесс разрастания соединительной ткани, вызванный хроническим воспалением. Кстати, целлюлит, возникающий из-за длительного застоя жидкости в гиподерме, — это тоже разновидность фиброза. Но вообще-то рост соединительной ткани, если это контролируемый процесс, может быть даже полезен. На этом явлении основан, например, эффект омоложения в нитевом лифтинге. Ведь в ответ на любую травму тканей организм вырабатывает коллаген, из которого затем строится кожный каркас.
Или еще пример из пластической хирургии — капсулярный фиброз после маммопластики. Капсула из волокон соединительной ткани, образующаяся после вживления импланта, помогает поддерживать нужные контуры, которых добился хирург во время операции. Но если фиброз выходит из-под контроля, это уже становится проблемой.
Где соломку подстелить
Лучшее лечение — это, как известно, профилактика. Чтобы снизить риск развития фиброза, при проведении контурной пластики следует:
1. Обращаться только к опытному профессионалу.
Уколы на дому или в салоне красоты у знакомого косметолога или случайного врача в непроверенной клинике — это всегда риск. Во-первых, колоть препараты может только человек с высшим медицинским образованием. Во-вторых, даже инъекции филлера, которые можно успеть сделать в обеденный перерыв, требуют от врача высокой квалификации (наличия сертификата по контурной пластике как минимум). О соблюдении антисептики и говорить нечего – это обязательное условие.
2. Заранее нейтрализовать опасные моменты.
Так, за месяц до уколов не нужно проводить глубокой чисти кожи, а за неделю не мешает пропить курс противовирусных препаратов (особенно если есть предрасположенность к герпесу). Перед и после процедуры несколько дней полезно посидеть на диете (исключить пищу и напитки, задерживающие воду: алкоголь, кофе, соленья, копчения).
3. Проявить бдительность.
Перед процедурой неплохо бы попросить врача-косметолога продемонстрировать вам коробку из-под препарата. В эстетической косметологии такая просьба — норма. Прежде всего вы должны убедиться, что на упаковке указан производитель, серийный номер и срок годности (который, разумеется, не истек). Важно, чтобы упаковка была вскрыта на ваших глазах, а после инъекции стикер от препарата вклеен в вашу медицинскую карту.
4. Соблюдать все рекомендации врача.
Особенно это касается реабилитационного периода. Как минимум на две недели после введения препарата придется забыть про баню, солнечные ванны и даже физнагрузки. В любом случае обо всех ограничениях вас обязан предупредить врач.
Вернуть как было
Уплотнение в коже, возникающее в течение нескольких дней после введения филлера, — это норма, так организм реагирует на введение чужеродного вещества. Гель еще некоторое время будет расходиться по тканям, и этому процессу можно помочь с помощью специального массажа, но делать его должен только врач, проводивший процедуру. Самостоятельно ничего массировать не стоит. Дней через пять уплотнение должно сойти. Но если через две недели шишка не пройдет или появились асимметрия лица, боль и покраснение, надо бежать к врачу. Кстати, фиброз может возникнуть и через несколько месяцев и даже лет после укола.
Иногда уплотнения появляются после инъекций филлера на основе гиалуроновой кислоты, которая сама по себе может стимулировать активность фибробластов — клеток, из которых образуется соединительная ткань. Но зато такой фиброз проще устранить. Дело в том, что у гиалуроновой кислоты есть антидот — гиалуронидаза, которая расщепляет и выводит из организма избыток препарата.
Вывести из тканей филлер на основе коллагена или гидроксиапатита кальция сложнее и дольше. Тут потребуются уколы гормонов, физиотерапия (электро- и фонофорез) и аппаратные методики (лазерная или радиоволновая терапия). Если фиброзные капсулы находятся в глубоких слоях эпидермиса или имеют внушительные размеры, то, вероятнее всего, врач примет решение о хирургическом иссечении узлов.
Операция — это только полдела
Фиброзы возникают и после пластических операций. Их причина не только в недостаточном мастерстве хирурга, но и в беспечности самих пациентов, которые недооценивают важность послеоперационной реабилитации. Ведь само правильно выполненное вмешательство — это только полдела. Например, нельзя ждать, пока отек сойдет сам — ему надо помогать. Иначе впоследствии из-за фиброза могут образоваться неправильные контуры тела. Их нужно формировать не только во время, но и после операции. Это можно делать как в клинике, так и в специальном реабилитационном центре, который специализируется на восстановлении после хирургических операций.
- носить компрессионное белье;
- проводить раннюю поэтапную реабилитацию. Она должна занимать как минимум три недели. Каждый этап длится семь дней.
На 2-й неделе необходим усиленный лимфодренажный массаж, подключаются гипербарические технологии и радиочастотный лифтинг, но эти процедуры должны проводиться только в условиях клиники и квалифицированными специалистами.
Две большие разницы
Понятие «фиброз» врачи, занимающиеся соматической медициной, трактуют иначе, чем врачи-косметологи и пластические хирурги. Такой процесс может происходить в легких, печени или другом больном органе. Фиброз – не болезнь, а защитная реакция организма, направленная на изоляцию очага воспаления от окружающих тканей. Но есть у этого процесса и плохая сторона: ведь когда здоровая ткань замещается рубцовой, ухудшается функция органа, в котором это происходит.
Кстати.
Многие опасаются фиброза, считая его предраковым явлением. Это абсолютно не так. Конечно, на фоне фиброза, например в молочной железе, может возникать рак груди, но два эти процесса друг с другом не связаны. Поэтому фиброзно-кистозная мастопатия не является предвестником рака, и фибромы не оперируют, а просто наблюдают. Тем не менее, если есть какие-то подозрения, надо обращаться к онкологам-маммологам. А вот фиброзная ткань, возникшая в полости рта, в редких случаях может быть связана с раком.
Павел Голованев, пластический хирург
Развитие фиброза и других послеоперационных осложнений может быть обусловлено особенностями пациента: его генетическими или обменными нарушениями, сопутствующими хроническими заболеваниями, приемом медикаментов и другими обстоятельствами. Есть и этническая предрасположенность к фиброзу, она выше у людей со смуглой кожей.
Все эти моменты врач должен выявить перед операцией, собрав тщательный анамнез. Это помогает спрогнозировать риск осложнений. Неправильно бороться с последствиями, правильно — их предотвращать. Тем не менее в случае с фиброзом многое зависит и от индивидуальной реакции организма, которая у разных людей может быть выражена по-разному.
Зоя Евсюкова, врач-дерматолог, косметолог, заведующая отделением дерматологии и косметологии поликлиники РГСУ
Шишки после контурной пластики вырастают не только из-за фиброза. Это может произойти из-за миграции геля, недостаточной или избыточной глубины его введения в кожу, развития кист и гематом, а также из-за попадания инфекции (при несоблюдении антисептики).
Все эти осложнения лечатся по-разному, но только под контролем профессионала, проводившего процедуру. Ведь пациенту самому трудно отличить фиброз от гранулемы и кист, которые лечатся только хирургическим путем. Поставить точный диагноз (а значит, выбрать правильную тактику лечения) поможет УЗИ.
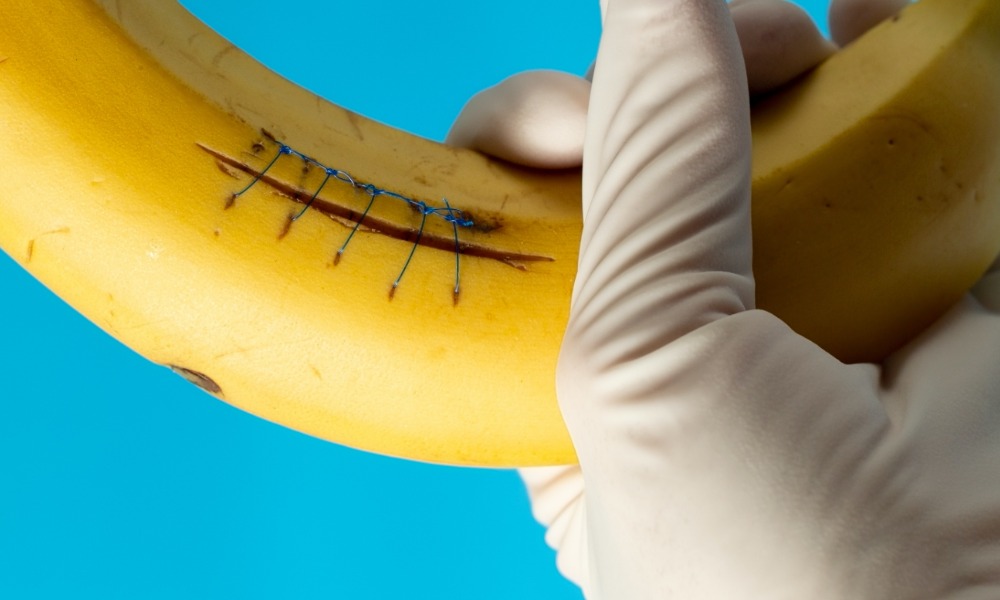
Для начала разберемся, почему возникают подобные ситуации. Хирургические швы делятся на два вида: внутренние (необходимы для прочности соединения тканей) и наружные (используют для временной фиксации кожного покрова).
Расхождение швов встречается достаточно редко. В отдельных, очень редких случаях у пациентов встречается непереносимость того или иного шовного материала, что и становится причиной расхождения швов. Безусловно, с подобной ситуацией необходимо разбираться основательно и, если у пациента действительно присутствует непереносимость, об этом должен быть осведомлен и он сам, и другие специалисты, к которым он будет обращаться в дальнейшем.
Достаточно часто швы расходятся по вине самих пациентов. Здесь сказывается и нарушение рекомендаций, полученных от лечащего врача, и неправильный/недостаточный уход за послеоперационными швами. Отказ от ношения компрессионной повязки/белья или сокращение сроков ношения.
Часто плохо приживаются и фиксируются ткани у тучных людей. По этой причине они находятся в определенной группе риска.
Еще одним немаловажным фактором может стать врачебная ошибка. Возможно, в ходе операции был некорректно наложен шов, либо сделан некорректный выбор шва для данной зоны. И тот, и другой вариант вполне могут привести к тому, что швы, не успев зажить, разойдутся под влиянием каких-то обстоятельств.
Другие причины расхождения шва:
- хронические заболевания у пациента;
- пожилой возраст;
- курение;
- сахарный диабет;
- инфекция в ране;
- недостаток необходимых организму витаминов и т.д.
Самолечением в данной ситуации лучше не заниматься! Так как разошедшийся шов — это входные ворота для инфекции.
Если рана неглубокая и количество расхождений небольшое, то после обезболивания на нее снова накладываются швы. Если начались воспалительные процессы, необходимо в первую очередь дождаться ее заживления. Рана в это время обрабатывается определенными растворами и мазями. Далее иссекаются поврежденные края раны, чтобы они были четкими и не извилистыми, после этого накладываются вторичные швы.
Естественно, после устранения проблемы нужно взять рекомендации по обработке шва, в обязательном порядке придерживаться их, обрабатывать, чтобы не допустить инфекционного поражения тканей.








Одно из возможных осложнений после эстетических вмешательств, начиная с уколов красоты и заканчивая пластическими операциями, — это так называемый фиброз. Мы решили докопаться до истины и узнать, почему он может возникнуть и как его устранить.
Цель любых эстетических процедур — улучшить внешний вид кожи и контуры лица и тела. Но если что-то в этом процессе пошло не так, то вместо идеальных линий могут появиться некрасивые уплотнения, шишки, рубцы и шрамы. То есть фиброз.
Вред или польза?
Под фиброзом подразумевается процесс разрастания соединительной ткани, вызванный хроническим воспалением. Кстати, целлюлит, возникающий из-за длительного застоя жидкости в гиподерме, — это тоже разновидность фиброза. Но вообще-то рост соединительной ткани, если это контролируемый процесс, может быть даже полезен. На этом явлении основан, например, эффект омоложения в нитевом лифтинге. Ведь в ответ на любую травму тканей организм вырабатывает коллаген, из которого затем строится кожный каркас.
Или еще пример из пластической хирургии — капсулярный фиброз после маммопластики. Капсула из волокон соединительной ткани, образующаяся после вживления импланта, помогает поддерживать нужные контуры, которых добился хирург во время операции. Но если фиброз выходит из-под контроля, это уже становится проблемой.
Где соломку подстелить
Лучшее лечение — это, как известно, профилактика. Чтобы снизить риск развития фиброза, при проведении контурной пластики следует:
1. Обращаться только к опытному профессионалу.
Уколы на дому или в салоне красоты у знакомого косметолога или случайного врача в непроверенной клинике — это всегда риск. Во-первых, колоть препараты может только человек с высшим медицинским образованием. Во-вторых, даже инъекции филлера, которые можно успеть сделать в обеденный перерыв, требуют от врача высокой квалификации (наличия сертификата по контурной пластике как минимум). О соблюдении антисептики и говорить нечего – это обязательное условие.
2. Заранее нейтрализовать опасные моменты.
Так, за месяц до уколов не нужно проводить глубокой чисти кожи, а за неделю не мешает пропить курс противовирусных препаратов (особенно если есть предрасположенность к герпесу). Перед и после процедуры несколько дней полезно посидеть на диете (исключить пищу и напитки, задерживающие воду: алкоголь, кофе, соленья, копчения).
3. Проявить бдительность.
Перед процедурой неплохо бы попросить врача-косметолога продемонстрировать вам коробку из-под препарата. В эстетической косметологии такая просьба — норма. Прежде всего вы должны убедиться, что на упаковке указан производитель, серийный номер и срок годности (который, разумеется, не истек). Важно, чтобы упаковка была вскрыта на ваших глазах, а после инъекции стикер от препарата вклеен в вашу медицинскую карту.
4. Соблюдать все рекомендации врача.
Особенно это касается реабилитационного периода. Как минимум на две недели после введения препарата придется забыть про баню, солнечные ванны и даже физнагрузки. В любом случае обо всех ограничениях вас обязан предупредить врач.
Вернуть как было
Уплотнение в коже, возникающее в течение нескольких дней после введения филлера, — это норма, так организм реагирует на введение чужеродного вещества. Гель еще некоторое время будет расходиться по тканям, и этому процессу можно помочь с помощью специального массажа, но делать его должен только врач, проводивший процедуру. Самостоятельно ничего массировать не стоит. Дней через пять уплотнение должно сойти. Но если через две недели шишка не пройдет или появились асимметрия лица, боль и покраснение, надо бежать к врачу. Кстати, фиброз может возникнуть и через несколько месяцев и даже лет после укола.
Иногда уплотнения появляются после инъекций филлера на основе гиалуроновой кислоты, которая сама по себе может стимулировать активность фибробластов — клеток, из которых образуется соединительная ткань. Но зато такой фиброз проще устранить. Дело в том, что у гиалуроновой кислоты есть антидот — гиалуронидаза, которая расщепляет и выводит из организма избыток препарата.
Вывести из тканей филлер на основе коллагена или гидроксиапатита кальция сложнее и дольше. Тут потребуются уколы гормонов, физиотерапия (электро- и фонофорез) и аппаратные методики (лазерная или радиоволновая терапия). Если фиброзные капсулы находятся в глубоких слоях эпидермиса или имеют внушительные размеры, то, вероятнее всего, врач примет решение о хирургическом иссечении узлов.
Операция — это только полдела
Фиброзы возникают и после пластических операций. Их причина не только в недостаточном мастерстве хирурга, но и в беспечности самих пациентов, которые недооценивают важность послеоперационной реабилитации. Ведь само правильно выполненное вмешательство — это только полдела. Например, нельзя ждать, пока отек сойдет сам — ему надо помогать. Иначе впоследствии из-за фиброза могут образоваться неправильные контуры тела. Их нужно формировать не только во время, но и после операции. Это можно делать как в клинике, так и в специальном реабилитационном центре, который специализируется на восстановлении после хирургических операций.
- носить компрессионное белье;
- проводить раннюю поэтапную реабилитацию. Она должна занимать как минимум три недели. Каждый этап длится семь дней.
На 2-й неделе необходим усиленный лимфодренажный массаж, подключаются гипербарические технологии и радиочастотный лифтинг, но эти процедуры должны проводиться только в условиях клиники и квалифицированными специалистами.

Две большие разницы
Понятие «фиброз» врачи, занимающиеся соматической медициной, трактуют иначе, чем врачи-косметологи и пластические хирурги. Такой процесс может происходить в легких, печени или другом больном органе. Фиброз – не болезнь, а защитная реакция организма, направленная на изоляцию очага воспаления от окружающих тканей. Но есть у этого процесса и плохая сторона: ведь когда здоровая ткань замещается рубцовой, ухудшается функция органа, в котором это происходит.
Кстати.
Многие опасаются фиброза, считая его предраковым явлением. Это абсолютно не так. Конечно, на фоне фиброза, например в молочной железе, может возникать рак груди, но два эти процесса друг с другом не связаны. Поэтому фиброзно-кистозная мастопатия не является предвестником рака, и фибромы не оперируют, а просто наблюдают. Тем не менее, если есть какие-то подозрения, надо обращаться к онкологам-маммологам. А вот фиброзная ткань, возникшая в полости рта, в редких случаях может быть связана с раком.
Павел Голованев, пластический хирург
Развитие фиброза и других послеоперационных осложнений может быть обусловлено особенностями пациента: его генетическими или обменными нарушениями, сопутствующими хроническими заболеваниями, приемом медикаментов и другими обстоятельствами. Есть и этническая предрасположенность к фиброзу, она выше у людей со смуглой кожей.
Все эти моменты врач должен выявить перед операцией, собрав тщательный анамнез. Это помогает спрогнозировать риск осложнений. Неправильно бороться с последствиями, правильно — их предотвращать. Тем не менее в случае с фиброзом многое зависит и от индивидуальной реакции организма, которая у разных людей может быть выражена по-разному.
Зоя Евсюкова, врач-дерматолог, косметолог, заведующая отделением дерматологии и косметологии поликлиники РГСУ
Шишки после контурной пластики вырастают не только из-за фиброза. Это может произойти из-за миграции геля, недостаточной или избыточной глубины его введения в кожу, развития кист и гематом, а также из-за попадания инфекции (при несоблюдении антисептики).
Все эти осложнения лечатся по-разному, но только под контролем профессионала, проводившего процедуру. Ведь пациенту самому трудно отличить фиброз от гранулемы и кист, которые лечатся только хирургическим путем. Поставить точный диагноз (а значит, выбрать правильную тактику лечения) поможет УЗИ.

Внешняя красота во многом определяется состоянием кожи. Здоровый цвет, гладкость и ровная поверхность — то, к чему все мы стремимся. Но если на коже есть рубцы, можно ли избавиться от них навсегда?

Диана Уракова, к. м. н., косметолог, дерматолог, преподаватель кафедры кожных и венерических болезней с курсом косметологии МИНО ФГБОУ ВО «МГУПП»

Ирина Брагина, врач высшей категории, физиотерапевт, геронтолог, косметолог, специалист по лазерным и высокоинтенсивным технологиям, консультант ГК «СпортМедИмпорт»
В течение жизни каждый из нас обретает повреждения кожи, которые оставляют после себя шрамы. Все понятно, когда они образуются после операций или травм. Но что происходит, если говорить о постакне или стриях? Ведь появляются они не у всех. Почему одним удается избежать последствий угревой болезни или растяжения кожи, а другим нет? Разобраться в этом помогут специалисты.
С чем имеем дело
Рубцы формируются вследствие замещения области повреждения кожи соединительной тканью, которая выглядит иначе, чем обычная кожа. При этом не все они одинаковы и различаются по типам.
Нормотрофические отличаются от здоровой кожи структурой и цветом, но остаются на ее уровне.
Гипотрофические (они же атрофические) другие не только по структуре и цвету, но и по расположению: залегают ниже уровня кожи, становясь втянутыми. Такие рубцы врачи называют «ткань минус».
Гипертрофические, напротив, возвышаются над общим уровнем кожи (ткань плюс).
Также существуют келоидные рубцы (разновидность гипертрофического рубца). Это один из самых трудно поддающихся коррекции дефектов кожи. Такой рубец имеет яркую окраску, способность разрастаться и приносит не только выраженный эстетический дискомфорт, но и неприятные ощущения.
Причины и последствия
Постакне. Рубцовые поражения кожи постакне возникают, как правило, если развитие заболевания принимает затянувшийся характер, иммунитет снижен и проводимая терапия недостаточна. Кроме того, как и само заболевание, постакне часто обусловлено генетической предрасположенностью, связанной с особенностями генов кожи или половых гормонов. При этом рубцы постакне могут формироваться как по гипотрофическому, так и по гипертрофическому типу.
«Различие рубцовой ткани определяется активностью особых веществ — металлопротеиназ, — поясняет Ирина Брагина. — В одном случае повышение их активности разрушает ткань и тем самым вызывает атрофию, а в другом — снижается, образуя гипертрофические рубцы. Причем у одного и того же пациента уровень активности металлопротеиназ в разных зонах может различаться. И в одном месте образуется рубец плюс ткань, в другом – минус ткань. Поэтому акне требует серьезного комплексного лечения не только с позиции эстетического вида пациента, но и для того, чтобы не допустить появления рубцовых поражений. Следует вовремя проводить терапию акне, и не только фармпрепаратами. Для этого традиционно используются фотодинамическая LED-терапия с обработкой кожи излучением синего и красного диапазона, игольчатая терапия, вызывающая повреждения в зоне воспаления и, как следствие, активный иммунный ответ и усиленную регенерацию. Впечатляющие регенеративные и профилактические результаты дает фракционный лазер Q-switch (Nd:Yag 1064 нм). Он может работать в наносекундном диапазоне, что позволяет специалисту воздействовать максимально избирательно. В его основе лежит эффект механической травматизации ткани, что дает более физиологичное заживление. А короткие фракционные импульсы запускают процесс активации факторов роста».
Стрии. Стрии (растяжки) возникают при быстром увеличении объемов тела, когда кожа просто не успевает адаптироваться и разрывается, образовывая атрофические рубцы. Растяжки различают на молодые (острый период) и старые (хроническая форма, наступающая в среднем через полгода). В зависимости от этого меняются их внешние проявления. «Молодые стрии представляют собой полосы истонченной кожи с розовым оттенком, которые иногда могут сопровождаться зудом, — рассказывает Диана Уракова. — Со временем они увеличиваются в длину и ширину и приобретают красновато-пурпурный цвет (из-за поврежденных сосудов), а их поверхность может стать мелкоморщинистой. Зрелые стрии — это светлые полосы из соединительной ткани. В целом эволюция растяжек аналогична образованию рубцов или заживающих ран. Чаще всего стрии появляются на животе и груди беременных женщин, на плечах и бедрах у подростков, испытывающих всплеск роста, а также у людей с избыточной массой тела. Кроме того, они могут быть признаком эндокринологического заболевания или результатом использования глюкокортикостероидных препаратов. Также некоторые ученые высказывают мнение о наследственной предрасположенности».
Первые задачи
Так как типы рубцов имеют принципиальные отличия, алгоритм их коррекции тоже различается.
Постакне. «Гипотрофический рубец постакне требует от специалиста выполнения аппаратных и инъекционных технологий, которые будут направлены на уменьшение ширины рубца и подъема его дна относительно здоровой ткани, — поясняет Ирина Брагина. — При этом основная цель состоит не в уменьшении толщины здоровой ткани относительно поврежденной — это большая ошибка, которую раньше совершали многие косметологи, — а наоборот! Необходимо приподнять дно рубца до уровня здоровой ткани, перевести поврежденную ткань в состояние нормальной и уменьшить площадь рубцового поражения. Если говорить о гипертрофическом рубце, то сначала стоит задача скорректировать рубец до уровня здоровой кожи, а затем так же, как и в первом случае, заменить поврежденную ткань на нормальную и работать на уменьшение площади рубца. В целом корректировать постакне достаточно сложно, на это требуется не один год и применение агрессивных методов. Результат будет зависеть от глубины рубцовых поражений, их площади и понимания пациента, что одна процедура ничего не решит».
Стрии. «В отличие от рубцов постакне в терапии стрий не применяют такие агрессивные методы воздействия, как глубокие лазерные или механические пилинги, — продолжает Диана Уракова, — потому что данная патология представляет собой разрыв кожи в результате растяжения, а постакне — это поствоспалительное явление, которое формирует рубцы, располагающиеся на различной глубине кожи. В настоящее время, учитывая наличие современных достижений в области дерматологии с применением местных лекарственных средств и аппаратных методик, полное разрешение этих поражений, к сожалению, остается практически невозможным, их только можно сделать менее заметными. При этом растяжки лучше всего реагируют на терапию на ранней стадии развития. Когда же они переходят в хроническую фазу, лечить их становится гораздо сложнее.
Известно, что 78 % беременных женщин используют специальные кремы для профилактики растяжек, но их применение не всегда дает выраженный результат. Наиболее эффективный метод профилактики — предотвращение слишком быстрой потери или увеличения массы тела».

Приступить к ликвидации
Опасения многих относительно коррекции рубцов заключаются в том, что методики зачастую предполагают агрессивное воздействие на кожу и длительную реабилитацию. Это отпугивает некоторых пациентов и заставляет их смириться с наличием дефектов кожи. Есть ли прогресс в предлагаемой терапии рубцов и какие на сегодняшний день методы помогут нам избавиться от них с максимальной эффективностью и минимальной реабилитацией?
Постакне. «Алгоритм работы с постакне подбирают в зависимости от имеющегося арсенала, взгляда доктора и понимания им проблемы, — говорит Ирина Брагина. — Как правило, при постакне мы имеем рубец плюс или минус. И в том и в другом случае нужно заменить рубцовую ткань на здоровую. Как это сделать? Нужно ее удалить. Для этого используют лазерные методики: абляционные и неабляционные. При гипертрофическом рубце мы выпариваем рубцовую ткань, при гипотрофическом — так же выпариваем, одновременно стимулируя рост здоровой ткани, за счет чего приподнимаем дно дефекта. Тенденции, которые наблюдаются на сегодняшний день, направлены на привлечение усовершенствованных технологий. Поэтому если раньше мы говорили о том, что рубец плюс ткань — это всегда только лазерная шлифовка, которая предполагает длительный реабилитационный период, то сегодня это фракционные методики. Первое место здесь занимает фракционный абляционный эрбиевый лазер Er:Yag». Он действует на кожу точечно, строго на необходимой глубине и значительно деликатнее. В результате рубцовая ткань обновляется, в обработанных зонах формируется новая, здоровая кожа. «Но и на место этих методик приходят новые, — продолжает Ирина Брагина. Известно, что в тканях есть так называемые структуры-мишени (хромоформы), которые поглощают лазерный луч в зависимости от длины его волны. Так, в рубцах присутствует хромоформ коллаген, с которым прекрасно работает неодимовый лазер Nd:Yag 1064 нм. Поэтому сегодня не всегда есть необходимость шлифовать рубцы. Неодимовый лазер проникает в глубокие слои кожи без нагрева близлежащих тканей, позволяет точечно коагулировать сосуды и корректировать выработку коллагена. Короткий режим воздействия напоминает фракционный. Мы получаем уплощение рубца и его изменение по структуре без ожога тканей. Такие воздействия не заставляют пациента выпадать из социума. У нас получаются хорошие результаты, и пациенты всегда довольны. По необходимости проводят многоуровневую терапию — воздействуют абляционным и неабляционным фракционными лазерами за одну процедуру. Это позволяет получить выраженный эффект и минимизировать травмирование от абляционного лазера. Корочка на коже после такого воздействия будет держаться всего день-два».
Стрии. Алгоритм коррекции растяжек отличается в зависимости от их застарелости. «В начальной фазе развития применяют интенсивное увлажнение кожи, например, средства с гиалуроновой кислотой, витамином С, фруктовыми кислотами и ретинолом, — поясняет Диана Уракова. — Считается, что ретиноевая кислота увеличивает в коже количество коллагена I типа посредством стимуляции фибробластов и снижает активацию ферментов, разрушающих клеточный матрикс. Значительно снижает выраженность ранних растяжек местное применение третиноина. Однако его нельзя использовать беременным и кормящим женщинам из-за теоретической возможности его тератогенных (вызывающих пороки развития) эффектов.
Неплохие результаты у средств с содержанием растения центеллы (сentella asiatica). Оно содержит азиатикозид, стимулирующмй фибробласты, оказывает антагонистическое действие на глюкокортикоиды и способно сокращать развитие и тяжесть выраженности стрий.
Эффективно на ранней стадии развития стрий применение химических пилингов в виде трихлоруксусной или гликолевой кислоты. Они провоцируют воспалительный ответ с последующим увеличением производства коллагена. Активируют продукцию коллагена механическая микродермабразия оксидом алюминия, воздействие радиочастотных (RF) устройств, PRP-терапия.
Благоприятное воздействие на стрии в острой фазе оказывают лазерные и световые технологии (PDL, KTP, IPL), которые не только удаляют поврежденные сосуды и вместе с тем яркий цвет растяжек, но и стимулируют выработку коллагена и эластина.
Для снижения выраженности стрий, находящихся в хронической фазе, наиболее эффективно применение фракционных лазерных систем — абляционных и неабляционных. Эти лазеры создают области термического повреждения, что приводит к увеличению производства коллагеновых и эластиновых волокон. Так, практически все методы для терапии стрий направлены на увеличение продукции коллагеновых и эластиновых волокон, которые будут уменьшать глубину и ширину борозд растяжек».
Читайте также:

