Может ли стафилококк вызывать экзему
Обновлено: 24.04.2024
У пациентов с более тяжелой формой заболевания имеется больший риск поражения. Эти результаты дают представление о важности высевания бактерии в качестве возможного триггера при экземе.
В систематическом обзоре, предоставленном Erasmus MC University, было рассмотрено 95 исследований, включающих более 9000 пациентов. Интересно, что 39 % больных с экземой имели золотистого стафилококка и на здоровой коже, по сравнению с 70 %, который имели его и на пораженных участках, где присутствовал дерматит. Это почти в двадцать раз больше по сравнению со здоровыми людьми.
Кроме того, было обнаружено до 80 % пациентов с экземой, которые имели штамм золотистого стафилококка, производящий токсины, которые стимулировали воспалительную реакцию, способствуя нарушению барьерной функции кожи и, следовательно, могли являться первичным триггером заболевания.
В настоящее время экзема, в основном, лечится кортикостероидами и, в случае инфекции, антибиотиками. Тем не менее эти препараты могут привести к побочным эффектам, лекарственной устойчивости и гибели полезных бактерий, что делает их непригодными для длительного использования.
Профессор детской дерматологии (Erasmus MC University) Сюзанна Пасманс (Suzanne Pasmans) и старший автор статьи отметили: «Этот обзор демонстрирует важность колонизации S. aureus как фактор в патогенезе атопического дерматита. Чтобы определить точную роль S. aureus, нужно проводить исследования с использованием прицельной антистафилококковой кожной терапии».
В отличие от антибиотиков, устойчивость бактерий к Staphefekt не наблюдалась, что делает его пригодным для длительного ежедневного использования.
Профессор Пасманс добавил: «Мы только что зарегистрировали первых пациентов в проспективное, рандомизированное, плацебо-контролируемое испытание с использованием Gladskin. Это исследование поможет понять возможные побочные эффекты при целенаправленном устранении золотистого стафилококка и клинических симптомов экземы».
Микробная экзема — это клиническая разновидность экземы, которая имеет вторичный характер и развивается на участках микробного или грибкового поражения кожи. Заболевание характеризуется присоединением характерных для экземы воспалительных изменений к симптомам уже имеющегося фонового заболевания. Диагностика микробной экземы направлена на выявление возбудителя путем бакпосева отделяемого элементов экземы или соскоба на патогенные грибы. Лечение включает терапию имеющегося заболевания, применение противомикробных средств, общее и местное лечение экземы.
МКБ-10
Общие сведения
По данным различных авторов, микробная экзема составляет от 12% до 27% всех случаев заболевания экземой. Она развивается в местах хронически протекающей пиодермии: вокруг трофических язв, плохо заживающих послеоперационных или посттравматических ран, свищей, ссадин. Микробная экзема может возникнуть на участках варикозного расширения вен и лимфостаза, а также при длительно текущих грибковых заболеваниях кожи.
Причины
Наиболее часто возбудителем, выявляемым при микробной экземе, является β-гемолитический стрептококк. Однако развитие микробной экземы может быть связано с эпидермальным или золотистым стафилококком, протеем, клебсиеллой, нейссерией гонореи или менингита, грибами Candida и другими возбудителями. Фоновое заболевание (варикозная болезнь, лимфедема) значительно снижает барьерную функцию кожи, а хроническое воздействие микробных агентов вызывает сенсибилизацию организма и возникновение аутоиммунных реакций. Совместно эти процессы приводят к развитию микробной экземы.
Симптомы микробной экземы
Участок поражения кожи при микробной экземе чаще всего располагается в области нижних конечностей. Он представляет собой крупные очаги острого воспалительного изменения кожи с расположенными на них серозными и гнойными папулами, пузырьками (везикулами), мокнущими эрозиями. Очаги характеризуется крупнофестончатыми краями. Они сливаются между собой и не имеют разделяющих их участков здоровой кожи. Высыпания, как правило, сопровождаются значительным зудом. Воспалительные очаги микробной экземы покрыты большим количеством гнойных корок. Они имеют тенденцию к периферическому росту и окружены участком отторгающегося рогового слоя. На видимо здоровой коже вокруг участка поражения наблюдаются отдельные пустулы или очаги шелушения — отсевы микробной экземы.
Клиническая дерматология выделяет несколько разновидностей микробной экземы: нуммулярную, варикозную, посттравматическую, сикозиформную и экзему сосков.
- Монетовидная экзема (нуммулярная или бляшечная) характеризуется округлыми очагами поражения размером 1-3 см с четкими краями, гиперемированной и отечной мокнущей поверхностью, покрытой слоями серозно-гнойных корок. Обычная локализация монетовидной экземы — кожа верхних конечностей.
- Варикозная микробная экзема развивается при варикозном расширении вен с явлениями хронической венозной недостаточности. Факторами, способствующими возникновению микробной экземы, могут быть инфицирование трофической язвы, травматизация кожи в зоне варикоза или ее мацерация при перевязках. Для этой формы заболевания характерен полиморфизм элементов, четкие границы очага воспаления и умеренно выраженный зуд.
- Посттравматическая экзема развивается вокруг участков травмирования кожного покрова (раны, ссадины, царапины). Она может быть связана со снижением защитных реакции организма и замедлением процессов заживления.
- Сикозиформная микробная экзема в некоторых случаях может развиться у пациентов с сикозом. Для данного вида микробной экземы характерны мокнущие и зудящие очаги красного цвета, имеющие типичную для сикоза локализацию: борода, верхняя губа, подмышечные впадины, лобковая область. При этом воспалительный процесс часто выходит за границы оволосения.
- Экзема сосков возникает у женщин при частом травмировании сосков в период грудного вскармливания или при их постоянном расчесывании у пациенток с чесоткой. В области сосков формируются яркие четко отграниченные очаги красного цвета с мокнутием и трещинами. Поверхность их покрыта корками. Наблюдается сильный зуд. Экзема сосков, как правило, отличается упорным течением процесса.
Осложнения
Неадекватная терапия микробной экземы или травмирующие воздействия на очаги поражения могут привести к появлению вторичных высыпаний аллергического характера. Такие высыпания отличаются полиморфизмом и бывают представлены красно-отечными пятнами, везикулами, пустулами и папулами. При прогрессировании процесса эти высыпания сливаются, формируя участки мокнущих эрозий, и распространяются на ранее здоровые участки кожи. Таким образом микробная экзема трансформируется в истинную.
Диагностика
Вторичный характер экземы, ее развитие на фоне варикоза, стрептодермии, кандидоза, участков инфицирования или травмирования кожи позволяют врачу-дерматологу предположить микробную экзему. Для определения возбудителя и его чувствительности к антибактериальной терапии проводят бактериологический посев отделяемого или соскоба с участка поражения кожи. При подозрении на грибковый характер инфекции берут соскоб на патогенные грибы.
В сложных диагностических ситуациях может быть проведено гистологическое исследование биоптата, взятого из очага микробной экземы. При исследовании препарата определяется отек дермы, спонгиоз, акантоз, образование пузырей в эпидермисе, выраженная лимфоидная инфильтрация с присутствием плазмоцитов. Дифференциальный диагноз микробной экземы проводят с другими видами экземы, псориазом, дерматитами, первичным ретикулезом кожи, доброкачественной семейной пузырчаткой и др.
Лечение микробной экземы
В случае микробной экземы лечение в первую очередь направлено на устранение очага хронической инфекции и терапию фонового заболевания. В зависимости от этиологии заболевания проводят курсовое и местное лечение грибковых заболеваний кожи, курс медикаментозного лечения и обработку пораженных участков кожи при пиодермии, лечение трофической язвы или сикоза.
В лечении микробной экземы применяются антигистаминные и десенсибилизирующие лекарственные препараты (мебгидролин, хлоропирамин, лоратадин, дезлоратадин), витамины группы В, седативные медикаменты. Местная терапия включает применение антибактериальных или противогрибковых мазей, вяжущих и противовоспалительных средств, антисептиков.
Из физиотерапевтических способов лечения при микробной экземе используют магнитотерапию, УФО, УВЧ, озонотерапию и лазеротерапию. Пациентам следует перейти на гипоаллергенную диету, тщательно соблюдать личную гигиену, избегать травмирования очагов микробной экземы. При диссеминации процесса и его переходе в истинную экзему назначают курс глюкокортикоидной терапии.
Прогноз и профилактика
Прогноз микробной экземы при адекватном лечении благоприятный. Длительное и упорное течение экземы может наблюдаться у ослабленных пациентов и пожилых людей. В профилактике микробной экземы основное значение имеет выявление и лечение тех заболеваний, на фоне которых она может развиться, предупреждение инфицирования ран, соблюдение гигиенических правил.
1. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. - 2015 - №19.
2. Совершенствование комплексной терапии микробной экземы: Автореферат диссертации/ Никонова И.В. - 2013.
3. Этиологическая структура микробных экзем/ Жданова А.И.// Международный журнал экспериментального образования. – 2010. – № 7.

Кожный стафилококк (Staphylococcus epidermidis) является потенциально смертельной бактерией, которая обычно встречается на коже, слизистой оболочке полости рта и в мочеполовых путях. Кто подвергается риску заражения кожным стафилококком? Какие заболевания вызывает кожный стафилококк? Как лечить инфекцию Staphylococcus epidermidis?
Бактерии кишечной палочки и метициллинрезистентный золотистый стафилококк (бактерии MRSA) являются опасными и очень быстро распространяющимися бактериями. Инфекция Staphylococcus aureus может вызывать такие заболевания, как пневмония, миокардит, флебит и менингит. В свою очередь, бактерия Escherichia coli (кишечная палочка), причина для инфекций мочевыводящих путей, уретрита, цистита. Последствия инфекции E.coli в значительной степени зависят от штамма бактерий.

Бактерия Escherichia coli
Между тем оказывается, что Staphylococcus epidermidis, то есть кожный стафилококк, является гораздо более опасной бактерией. Эта бактерия становится все более устойчивой к антибиотикам и вызывает опасные для жизни инфекции после операции.
Что такое кожный стафилококк?
Staphylococcus epidermidis, близкий родственник бактерий MRSA. Он настолько распространен, что содержится почти на коже почти у каждого человека. Кожный стафилококк является частью естественной бактериальной флоры, он не опасен, когда вы здоровы, — это смертельный микроорганизм, который встречается во всем мире и в большинстве случаев остается бездействующим.
Этот тип стафилококка часто игнорируется в клинических испытаниях, и из-за его повсеместного распространения он может очень быстро эволюционировать и генетически мутировать между бактериями.
Проблема с кожным стафилококком возникает, когда снижается иммунитет — тогда инфекция Staphylococcus epidermidis может вызвать ряд осложнений и стать фактором риска для многих заболеваний. Кожный стафилококк особенно опасен для людей, прошедших инвазивные процедуры.
Кожный стафилокок — симптомы
Симптомы активации стафилококковой инфекции :
Симптомы кожного стафилококка неспецифичны — каждый случай кожного стафилококка может иметь немного разные симптомы в зависимости от того, какая часть тела поражена. Люди, которым предстоит операция, должны обратить внимание на симптомы кожного стафилококка.
Кожный стафилококк у ребенка
Иммунная система ребенка более чувствительна, чем у взрослого, поэтому кожный стафилококк может быть опасным даже для самых маленьких. Если у ребенка есть повреждения кожи — его следует тщательно обработать, одеть и защитить от внешних факторов, чтобы избежать инфекции. Если у вашего ребенка изменения кожи без причины — обратитесь к врачу.
Стафилококки у ребенка могут вызвать фолликулит, стафилококковый сикоз, множественные абсцессы. Такие заболевания, как буллезное импетиго, буллезное воспаление и шелушение кожи, могут возникать в результате стафилококковой инфекции у новорожденных.
Кожный стафилококк — как можно заразиться?
Кожная стафилококковая инфекция возникает у пациентов с ослабленным иммунитетом,например, после тяжелой инфекции, после операции, после химиотерапии, у реципиентов органов и костного мозга. Бактерия попадает в кровоток и приводит к генерализованной инфекции, то есть к стафилококковой бактериемии.
Кожный стафилококк — какие заболевания может вызывать Staphylococcus epidermidis?
Проникнув в организм, стафилококк вызывает:
- перитонит;
- эндокардит;
- менингит;
- воспаления мочевыделительной системы;
- бактериемию;
- остеомиелит.
Кожный стафилококк — диагностика
Как выявить инфекцию Staphylococcus epidermidis? Для этого проводятся анализы крови, мочи и ткани из зараженной области кожи.

Диагностика стафилококка
Кожный стафилококк — лечение
Ученые из Центра эволюции Милнера при Университете Бата определили в стафилококковых бактериях кожи 61 ген, которые могут вызывать смертельные заболевания. Пробы были взяты у пациентов, перенесших инфекции после операции по замене тазобедренного или коленного сустава и фиксации перелома, и были сопоставлены с образцами мазков кожи от здоровых добровольцев.
Удивительно, что у некоторых здоровых людей, принявших участие в исследовании, были обнаружены еще более смертельные формы бактерий. Также было обнаружено, что Staphylococcus epidermidis образует биопленки, которые повышают сопротивляемость организма к антибиотикам.
Лечение кожного стафилококка предполагает использование антибиотиков. К сожалению, некоторые антибиотики не действуют против некоторых типов кожного стафилококка — лекарственная устойчивость кожного стафилококка аналогична таковой у золотистого стафилококка.
В случае штаммов с высокой лекарственной устойчивостью используются ванкомицин или тейкопланин, эффективные против стафилококков, включая штаммы, устойчивые к метициллину.

Стафилококки — это бактериальные патогены, колонизирующие слизистые оболочки и кожу и вызывающие множество различных заболеваний у людей. Подсчитано, что до 30% всего населения могут быть носителями стафилококка.
Стафилококки чрезвычайно устойчивы к температуре и антибиотикам. В настоящее время известно 32 вида стафилококков, из которых 16 вызывают инфекции у человека. Наиболее распространены Staphylococcus epidermidis, Staphylococcus saprophyticus, Staphylococcus lugdunensis, Staphylococcus haemolyticus и Staphylococcus aureus.
Как обнаружить золотистый стафилококк — анализы
Диагноз стафилококковой инфекции ставится врачом на основании конкретных клинических симптомов и результатов микробиологических тестов, показывающих наличие стафилококков в биоматериале, полученном от пациента.
Основной лабораторный тест — это посев материала, взятого у пациента. Материалом может быть кровь, мокрота, гнойные выделения из раны, синовиальная жидкость, а в случае воспаления груди — материнское молоко. Иногда берут несколько проб из разных мест. Посев из носа также может обнаружить носительство стафилококка.
Образцы помещают на питательную среду и инкубируют в специальных условиях для оценки роста стафилококков. При положительном результате проводится тест на чувствительность выделенного стафилококка к антибиотикам, так называемая антибиотикограмма.
Выращивание материала обычно занимает около 24-48 часов. Есть также быстрые тесты, дающие результаты уже через несколько часов. Диагностика и лечение золотистого стафилококка сложные, поскольку носители могут иметь несколько видов стафилококка одновременно.
Врач диагностирует и проводит лечение золотистого стафилококка, в том числе на основании конкретных симптомов.
Чем опасна стафилококковая инфекция?
Инфекция, вызванная золотистым стафилококком, может быть локальной или системной. Некоторые заболевания вызываются стафилококковыми токсинами. Местные инфекции возникают в основном, когда золотистый стафилококк вызывает инфекции кожи и подкожной клетчатки, которые могут характеризоваться рядом патологий:
- наличием гнойных выделений, таких как фурункулы, фолликулит, абсцессы;
- воспаление потовых желез;
- мастит.
Реже наблюдается целлюлит или фасциит. Некротический фасциит может быть особенно опасным для жизни, требуя в большинстве случаев срочного хирургического вмешательства.
Золотистый стафилококк также вызывает бактериальный конъюнктивит, рецидивирующие респираторные инфекции, синусит и средний отит, а также может вызывать перитонзиллярные абсцессы, часто требующие хирургического вмешательства.
Чтобы подхватить стафилококк, достаточно слегка поранить кожу или съесть зараженную пищу. Помимо местных инфекций, золотистый стафилококк вызывает инвазивные инфекции, включая чрезвычайно опасный сепсис и эндокардит. Инфекции, чаще всего возникающие после травмы или хирургического вмешательства, могут поражать легкие, опорно-двигательную систему, почки или центральную нервную систему.
Золотистый стафилококк — один из ключевых этиологических факторов острого первичного остеоартроза.
Симптомы, вызванные энтеротоксинами золотистого стафилококка — стафилококковый токсический шок, который характеризуется:
- высокой температурой;
- диффузным поражением кожи;
- мышечными болями;
- рвотой и диареей;
- пищевым отравлением.
Если у пациента периодически возникают головные боли в области носовых пазух, частые инфекции миндалин и горла, плохо заживающие раны или другие тревожные изменения на коже, ему следует обследоваться на диагноз инфекции Staphylococcus aureus, чтобы в случае положительного результата соответствующее лечение было проведено как можно скорее.
Причины заражения и лечение
Причиной заражения может быть не только повреждение кожи или употребление зараженной пищи, но и контакт с инфицированным человеком — стафилококк может передаваться воздушно-капельным путем, через посуду, столовые приборы, полотенца.
Заражение может произойти в больницах, хирургических палатах, отделениях интенсивной терапии. Источником инфекции могут быть надувные трубки, катетеры и медицинское оборудование, использование которых потребовало нарушения целостности тканей.
Лечение золотистого стафилококка трудное и предполагает использование соответствующего антибиотика. Сроки излечимости стафилококка зависят от того, устойчив ли штамм к метициллину.
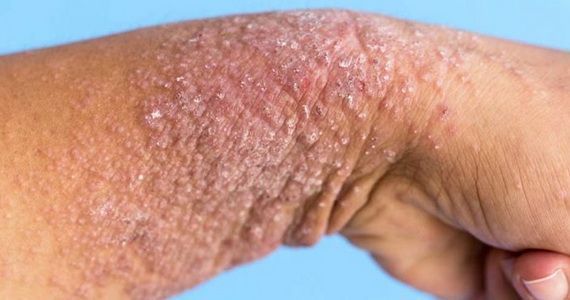
Микробная экзема редко проявляется у детей, зато взрослые сталкиваются с ней довольно часто. Она может объявиться после операции, варикоза или на месте бывшего поражения грибком. Рассмотрим, как распознать микробную экзему и какие средства сейчас применяются для борьбы с ней.
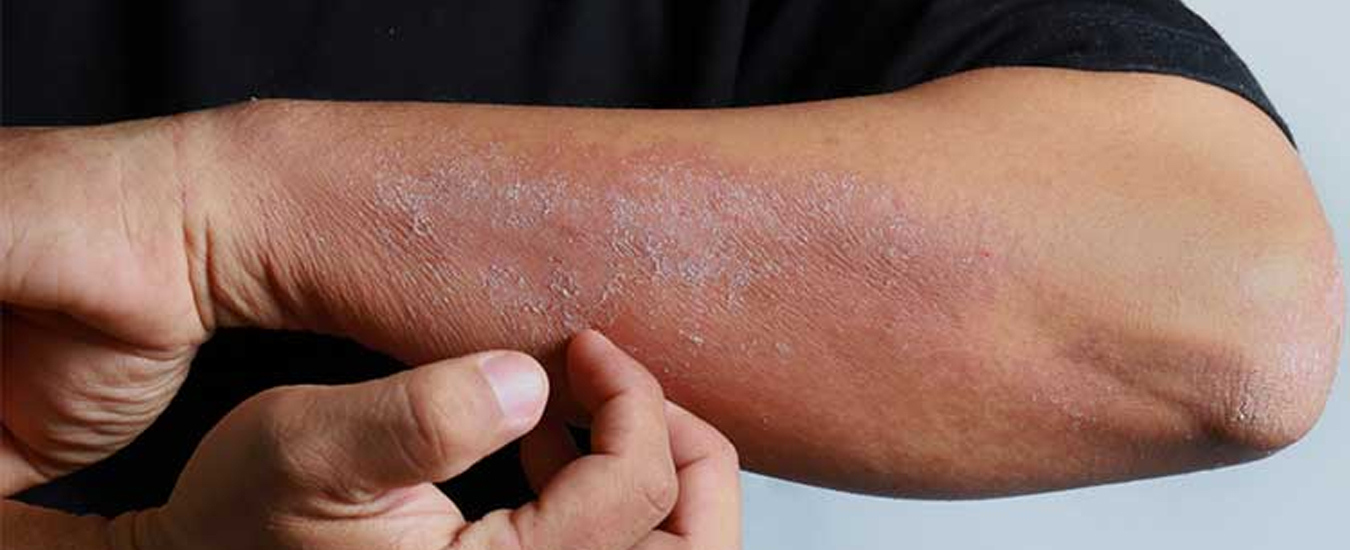
Симптомы
Внешне экзема представляет собой неровные высыпания на коже, обычно в виде пузырьков и папул. Микробная экзема часто выглядит как крошечные пузырьки с серозной жидкостью; при их вскрытии жидкость выливается, а на месте пузырька остается небольшая эрозия. Иногда вместо пузырьков могут быть просто бугорки, не наполненные жидкостью. Кожа в месте высыпаний краснеет. На начальных стадиях развития краснота вокруг высыпаний имеет довольно четкий контур, который со временем размывается, теряет очертания.
Особенность микробной экземы — небольшие, но многочисленные очаги с тенденцией к слиянию. Диаметр высыпаний редко превышает 3 см, но их достаточно много. Чаще всего микробная экзема в начале проявляется на руках, в частности на пальцах. Затем она перебирается ближе к локтям, очаги могут начать появляться и на туловище. Чем сильнее развивается болезнь, тем сильнее локализация микробной экземы смещается к туловищу; очаги появляются на груди, спине, пояснице.
Высыпания вызывают умеренный зуд, но даже если их не чесать, они не исчезают.
Этиология микробной экземы
Микробная экзема появляется в ходе вторичного воспаления кожи, пораженной грибком или болезнетворными бактериями. Причинами возникновения микробной экземы могут быть как бактерии-возбудители (например, гонококк Нейссера или грибки из рода Кандида), так и имунная реакция на аутоантигены.
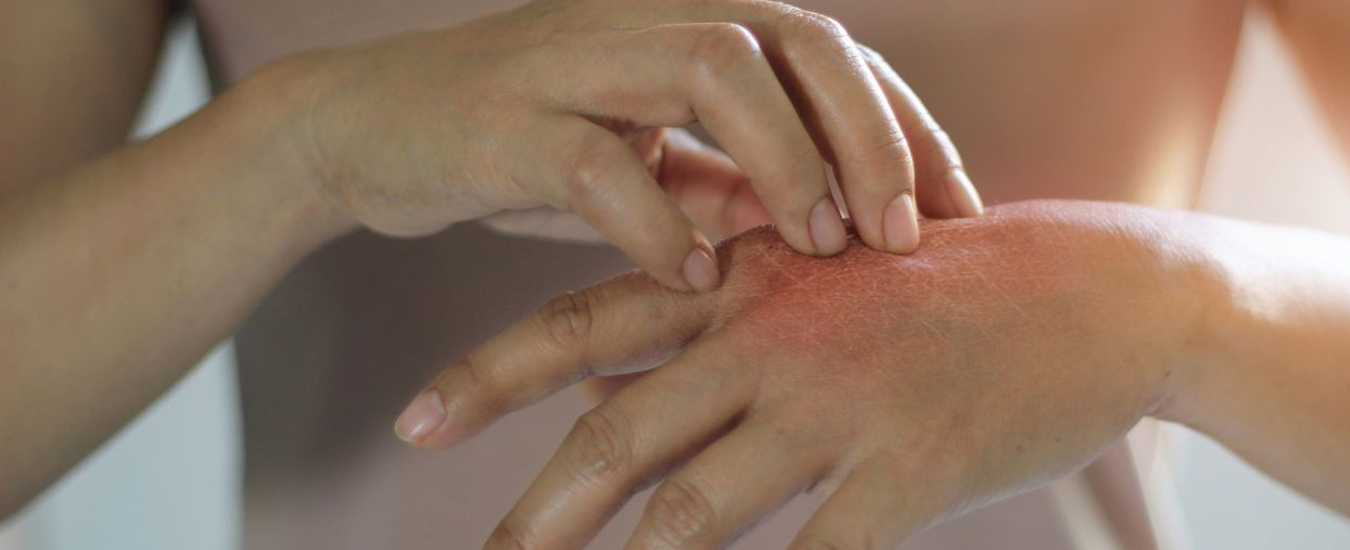
Разновидности
Основываясь на различных причинах происхождения высыпаний, врачи делят микробную экзему на:
- варикозную. Она появляется в связи с венозной недостаточностью и обычно локализуется на участках изъязвлений;
- посттравматическую. Это высыпания, которые появляются в области заживающих ран, ссадин и послеоперационных швов;
- экзему сосков. Наиболее часто от этих высыпаний страдают кормящие матери. Экзема появляется из-за регулярных травм кожи сосков во время кормления.
Диагностика
Для диагностики микробной экземы у пациента берут соскоб с высыпаний. В ходе изучения взятого материала врач сможет оценить чувствительность возбудителя к лекарствам. Если диагностика затрудняется, пациенту могут приложить гистологическое исследование. Чтобы исключить псориаз и дерматит, проводят дифференциальную диагностику.
Лечение микробной экземы
Суть лечебного курса — устранить источник инфекции и восстановить кожу на поврежденном участке. Для этого используют препараты местного действия, медикаменты для приема внутрь и физиотерапию.

Медикаменты
Для местного применения используют:
- антибактериальные (если экзема вызвана бактериями) или антимикотические (при поражении грибком) мази;
- примочки из раствора свинцовой воды (в период обострений);
- нестероидные мази;
- гормональные мази (если высыпаний очень много).
Помимо этого врач может включить в курс лечения микробной экземы антибиотики, антигистаминные средства и витамины группы В и А.
Немедикаментозное лечение
Помимо приема прописанных средств, пациент может пройти курсы физиотерапии: УВЧ, УФО и озонотерапия показывают хорошие результаты при лечении микробной экземы.
Обнаружив у себя признаки микробной экземы, запишитесь на прием к дерматологу и пройдите диагностику. Большинство дерматологических заболеваний эффективнее всего поддаются лечению на ранних стадиях.
Читайте также:

