Может ли склеродермия пройти сама по себе
Обновлено: 22.04.2024
Считается, что очаговая склеродермия менее опасная для жизни по сравнению с другой ее формой - системной склеродермией. Но, по мнению многих врачей, очаговая склеродермия является одним из проявлений системной склеродермии, и все патологические процессы в коже, все равно затрагивают органы и системы всего организма.
Поэтому к лечению очаговой склеродермии надо отнестись очень серьезно! Какие признаки и симптомы говорят в пользу системной и очаговой склеродермии?
Диагностика очаговой и системной склеродермии
К главным диагностическим критериям системной склеродермии относятся:
- типичные изменения на коже в виде плотного отека, затвердения и атрофии;
- рассасывание костной ткани;
- синдром Рейно (резкая бледность при переохлаждении пальцев конечностей, переходящая вфиолетовую синюшность при согревании);
- отложение кальция под кожей, по ходу сухожилий и фасций (кальциноз);
- поражение суставов и мышц, с развитием тяжелых контрактур в дальнейшем;
- поражение легких в виде базального пневмосклероза;
- крупноочаговое поражение миокарда;
- дисфагия, фиброзные изменения в области пищевода и другие поражения пищеварительного тракта;
- появление склеродермической почки.
Дополнительными критериями являются
- гиперпигментация кожи;
- повышенная сухость кожи и слизистых;
- миалгии и артралгии;
- трофические нарушения;
- лимфаденопатии;
- полиневрит;
- лихорадка;
- похудание;
- присутствие в крови антител Scl70.
Диагноз системной склеродермии считается достоверным, если есть три главных критерия в наличии или один главныйкритерий в сочетании с тремя и более дополнительными. Диагноз системной склеродермии считается вероятным при меньшем количестве признаков.
Диагностика очаговой склеродермии
При очаговой склеродермии проявления болезни будут на коже. На лице или руках появляются пятна обычно с розовым венчиком. Для очаговой склеродермии характерны следующие признаки:
- кальциноз (маленькие плотные и безболезненные узелки, особенно в области кончиков пальцев);
- симптом Рейно;
- склеродактилия (пальцы рук становятся тонкими, а ногти и концевые фаланги утолщаются по типу «птичьих лап»);
- появление сосудистых звездочек;
- нарушение глотания, частая отрыжка и изжога из-за поражения слизистой пищевода.
Все эти симптомы не всегда воспринимаются серьезно, больные не обращают на них внимания, но, если в это время забить тревогу, болезнь можно вовремя диагностировать, а, значит, приступить к лечению.
Для уточнения диагноза иногда проводят биопсию кожу, которая подтверждает верность диагноза на 100%. При постановке диагноза очаговой склеродермии необходимо сразу приступить к ее лечению. Для предупреждения прогрессирования болезни надо стараться избегать холода, держать пальцы рук и ног в тепле( с помощью варежек и теплых носков), принимать теплые хвойные и радоновые ванны.
Чем опасна очаговая склеродермия?
- Появление участков кожи с повышенной пигментацией и депигментацией («соль с перцем»).
- Появление телеангиоэктазии – сосудистых звездочек (сеточек) - на коже.
- Сильное истончение кожи.
- При поражении слизистых оболочек появляются симптомы таких болезней, как ринит, конъюнктивит, фарингит, эзофагит.
- Самая серьезная опасность очаговой склеродермии – прогрессирование и переход в системную склеродермию.
Но даже если очаговая склеродермия протекает легко и ограничивается только кожными проявлениями, ее надо лечить постоянно. Если прекратить лечение (ведь только в кожном проявлении болезнь не приносит субъективное беспокойство), в коже незаметно развиваются спаечные процессы, потовые и сальные железы атрофируются и перестают функционировать, происходит разбалансировка процессов теплоотдачи и теплопродукции, стойкое нарушение микроциркуляции.
Прогноз склеродермии и чем же опасна очаговая склеродермия?
Очаговая склеродермия может длиться годами и месяцами. Прогноз для жизни в этом случае хороший. Иногда болезнь проходит сама по себе, и врачи связывают такой исход с укреплением иммунитета. Но иногда болезнь может перейти в системную форму и тогда прогноз становится неблагоприятным и даже опасным для жизни.
Факторами, которые влияют на неблагоприятный прогноз, являются:
- переход в системную форму склеродермии;
- мужской пол;
- возраст (если болезнь появилась у лиц старше 50 лет);
- поражение органов в течение первых трех лет болезни.
Трудоспособность у больных с очаговой склеродермией может снизиться, но резко снижается или утрачивается, если присоединяется поражение опорно-двигательного аппарата.
Очаговая склеродермия встречается как у детей всех возрастов (буквально с нескольких лет жизни), так и у пожилых людей. Женщины болеют значительно чаще.
Очаговая (ограниченная) форма склеродермии поражает кожу, реже мышцы, но внутренние органы не затрагивает. Она делится на бляшечную, поверхностную и линейную (полосовидную). При каждой форме очаговой склеродермии морфологическая единица проходит несколько стадий – пятно, бляшка, атрофия. Больной при этом не предъявляет жалобы на зуд, боль, жжение, то есть субъективные ощущения его не беспокоят.
Бляшечная форма очаговой (ограниченной) склеродермии
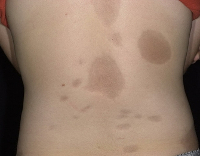
Бляшечная форма - наиболее распространенный вид очаговой (ограниченной) склеродермии. Сначала появляется одно или несколько резко ограниченных пятна разной величины на любых участках тела, часто это лицо и кожа рук. Затем пятен становится больше. Пятна могут иметь округлую, овальную или продолговатую форму и меняться в размере. Размер их варьирует от мелкой монеты до размеров мужской ладони. Затем пятна проходят стадию бляшки, а в дальнейшем и атрофии. Постепенно пятна меняют свой цвет. Центральная часть сиреневой, фиолетовой, розовой поверхности пятна светлеет и начинает уплотняться. Пятно постепенно превращается в бляшку светло-желтого цвета с гладкой перламутровой поверхностью. Бляшки могут находиться на теле несколько лет. Если склеродермию не лечить, процесс прогрессирует. Из-за выраженного уплотнения кожи волосы в этом месте выпадают, рисунок кожи сглаживается, потоотделение прекращаются, исчезают сальные железы. Постепенно этот участок кожи атрофируется и «проседает». Сиреневый венчик-ободок исчезает. На ощупь пораженная кожа заметно холоднее соседних участков. Наступает стадия атрофии.
После нескольких лет болезни активность процесса стихает, кожа смягчается, пятна могут рассасываться, оставляя на своем месте обесцвеченное или пигментированное западение.
Линейная форма очаговой (ограниченной) склеродермии
Линейная (лентовидная, полосовидная) форма очаговой склеродермии обычно поражает лицо, особенно область лба, волосистую часть головы, затрагивает конечности и область груди. На пораженных участках возникают линейные образования в виде плотного рубца, напоминающего удар саблей. Рубец желтоватого или бурого цвета, широкий, до нескольких сантиметров. В процесс вовлекаются подкожная клетчатка и мышцы. Линейная склеродерма обычно длится от двух до пяти лет.Линейной склеродермией чаще болеют маленькие дети.
Кольцевидная форма очаговой (ограниченной) склеродермии
Еще один вид очаговой склеродермии — кольцевидная склеродермия. Она встречается редко. На коже нижней части голени появляются плотные круглые бляшкивосковидного цвета. Бляшки не имеют внутреннегосклерозирования, со временем могут бесследно исчезнуть. Кольцевидная форма склеродермии может наблюдаться у детей. Иногда болезнь поражает пальцырук и предплечье. Запущенная кольцевидная форма склеродермии может привести к ампутации пальцев.
Поверхностная форма очаговой (ограниченной) склеродермии
Поверхностной склеродермией чаще болеют женщины в возрасте. На всей поверхности тела появляются неплотные бляшки голубовато-фарфорового оттенка. Периферического сиреневого ободка эти бляшки не имеют, центр бляшки слегка западает. Поверхность пятен шероховатая, напоминает «мятый пергамент» с просвечивающимися сосудами. Обычно поверхностная склеродерма локализуется в области спины и нижних конечностей. Субъективные ощущения в виде боли, зуда, жжения отсутствуют.
Болезнь белых пятен – разновидность ограниченной склеродермии
Для болезни белых пятен характерно появление мелких (от 3 до 10 мм) округлых пятен. Они резко очерчены, блестящие фарфорового цвета, напоминающие капли воска. Поверхность их может быть запавшей или, наоборот, вдавленной. Периферический венчик красновато-коричневого цвета. Чаще всего они локализуются на шее, реже возникают на плечах, груди ( верхней ее части), слизистой полости рта или половых органах. Обычно высыпания группируются и напоминают мозаику.
Очаговая склеродермия имеет благоприятный прогноз. Она может заканчиваться выздоровлением, но возможны и случаи трансформации очаговой склеродермии в системную, что позволяет считать их разновидностью единого патологического процесса, протекающего с поражением не только кожи, но и внутренних органов. Но такая точка зрения не разделяется многими врачами. При переходе очаговой склеродермии в системную прогноз не столь благоприятен.
Очаговая склеродермия – это хроническое заболевание соединительной ткани, характеризующееся преимущественным поражением кожных покровов. Клинически проявляется уплотнением (индурацией) различных участков кожи с последующей атрофией и изменением пигментации, образованием контрактур. Диагноз ставится на основании симптоматики, обнаружения в крови антинуклеарного фактора и антицентромерных антител. В сомнительных случаях проводится гистологическое исследование кожи. Лечение заключается в применении глюкокортикостероидов, иммунодепрессантов, антифиброзных средств, блокаторов кальциевых каналов и проведении ПУВА-терапии. В ряде случаев выполняются хирургические операции.
МКБ-10
Общие сведения
Очаговая (локализованная, ограниченная) склеродермия – хроническое аутоиммунное заболевание из группы диффузных болезней соединительной ткани. Патология встречается повсеместно, распространенность составляет от 0,3 до 3 случаев на 100 000 человек. Чаще страдают женщины европеоидной расы. Возраст манифестации очаговой склеродермии зависит от формы. Бляшечная склеродермия чаще встречается у взрослых (30-40 лет), линейная - у детей от 2 до 14 лет, склероатрофический лихен – у женщин старше 50 лет. При локализованной форме, в отличие от системной, поражение внутренних органов в большинстве случаев либо минимально, либо отсутствует. Имеется ассоциация склеродермии с патологиями щитовидной железы (тиреоидитом Хашимото, болезнью де Кервена).

Причины
Точная причина заболевания неизвестна. Предполагается этиологическая роль бактерии Borrelia burgdorferi, вызывающей лайм-боррелиоз, однако убедительных данных за эту теорию на сегодняшний день нет. В развитии склеродермии важную роль играет наследственная предрасположенность. Были выявлены более частые случаи очаговой склеродермии среди близких родственников. При проведении генетических исследований обнаружена взаимосвязь между определенными генами гистосовместимости (HLA – DR1, DR4) и локализованной формой заболевания. Провоцирующими факторами, способствующими возникновению склеродермии, являются переохлаждения, травмы, постоянные вибрационные воздействия на кожу, прием лекарственных препаратов (блеомицина). Триггерными эффектами также обладают различные химические соединения (хлорвинил, кремний, нефтепродукты, сицилий, эпоксидная смола, пестициды, органические растворители).
Патогенез
Выделяют три основных патогенетических механизма склеродермии – фиброз (разрастание соединительной ткани), аутоиммунное повреждение и сосудистые нарушения. Иммунная аутоагрессия заключается в выработке лимфоцитами антител к соединительной ткани и ее компонентам. Также лимфоциты синтезируют интерлейкины, которые стимулируют пролиферацию фибробластов, гладкомышечных клеток и образование коллагена. Разрастающаяся при этом соединительная ткань замещает нормально функционирующую ткань. В результате повреждения эндотелия сосудов антителами и пролиферирующими гладкомышечными клетками снижается уровень простациклина (вещества, обладающего антиагрегантными и вазодилатирующими свойствами). Это приводит к спазму микрососудов, повышению адгезии и агрегации форменных элементов крови, внутрисосудистой коагуляции и микротромбозу.
Классификация
Очаговая склеродермия подразделяется на множество форм. Наиболее распространенными являются бляшечная и линейная. У ряда пациентов могут наблюдаться одновременно несколько вариантов заболевания. Существует целый ряд классификаций, но наиболее оптимальной и широко используемой считается классификация клиники Мэйо, включающей следующие разновидности очаговой склеродермии:
- Бляшечная. Данная форма в свою очередь подразделяется на поверхностную (морфеа) и узловатую (келоидоподобную). Характерны типичные участки уплотнения кожи с атрофией и нарушением пигментации.
- Линейная. К ней относятся полосовидная, саблевидная формы, а также прогрессирующая гемиатрофия лица Парри-Ромберга. Очаги располагаются в виде линий по ходу сосудисто-нервного пучка.
- Генерализованная (многоочаговая). Проявляется сочетанием бляшечного и линейного вариантов. Очаги распространены по всему телу.
- Буллезная. При данной разновидности на коже возникают пузыри с жидкостным содержимым, оставляющие после себя эрозии.
- Пансклеротическая инвалидизирующая. Наиболее неблагоприятная форма очаговой склеродермии. Характеризуется тяжелым, прогрессирующим течением, плохо поддается лечению. Поражаются все слои кожи и ткани, лежащие под ней. Развиваются грубые контрактуры суставов и длительно незаживающие язвы на коже.
- Склероатрофический лихен Цумбуша (болезнь белых пятен). Характерно образование пятен белого цвета, сопровождающихся нестерпимым зудом. Преимущественная локализация пятен – половые органы.
Симптомы
Для клинической картины типично образование на коже очагов, которые проходят три последовательных стадий развития – отек, индурацию (уплотнение) и атрофию. В начале заболевания на коже конечностей, шеи или туловища появляются пятна сиреневого или лилового цвета, имеющие нечеткие края. Размер пятен может сильно варьировать – от просяного зерна до размеров ладони и больше. На этом этапе пациент не испытывает каких-либо неприятных ощущений или боли. Затем пятна начинают отекать, кожа в центре очага уплотняется, становится блестящей, приобретает цвет слоновой кости. Пациент начинает ощущать зуд, покалывания, стянутость кожи, болезненность. Далее наступает стадия атрофии. Кожа в очагах истончается, прекращается рост волос, нарушается потоотделение, возникает стойкая дисхромия (гипер- или депигментация) и телеангиэктазии. Иногда развивается атрофодермия (участки западения кожи).
При линейной склеродермии очаги расположены по ходу нервов и сосудов. В случае локализации на коже лица очаги по внешнему виду напоминают рубец от удара саблей (саблевидная форма). Прогрессирующая гемиатрофия представляет собой глубокий процесс с поражением всех тканей половины лица - кожи, подкожной клетчатки, мышц и костей лицевого скелета, что приводит к выраженной деформации лица, обезображивающей внешний вид пациента. Также происходит атрофия половины языка и снижение вкусовой чувствительности.
Из внекожных признаков очаговой склеродермии стоит отметить офтальмологические и неврологические проявления при гемиатрофии Парри-Ромберга. Они включают выпадение ресниц и бровей на стороне поражения, западение глазного яблока из-за атрофии глазных мышц и орбитальной клетчатки, нейропаралитический кератит, головокружения, когнитивные нарушения, мигренозные головные боли, эпилептические припадки. Также возможно развитие феномена Рейно. Симптомы синдрома Рейно следующие – стадийное изменение окраски кожи пальцев рук вследствие вазоспазма и последующей гиперемии (бледность, цианоз, покраснение), сопровождающееся онемением, болью и покалыванием в пальцах рук. Остальные экстрадермальные проявления, характерные для системной склеродермии, встречаются крайне редко.
Осложнения
Наиболее распространенная проблема рассматриваемого заболевания – косметические дефекты. Серьезные осложнения, представляющие угрозу для жизни больного, возникают редко. К ним относятся нарушение мозгового кровообращения при гемиатрофии лица, ишемия и гангрена пальцев рук при феномене Рейно, выраженные контрактуры суставов, инвалидизирующие пациента. Через несколько лет после дебюта болезни могут развиться тяжелые поражения внутренних органов – фиброз легких, легочная гипертензия, фиброз миокарда, перикардит, стриктуры пищевода, острая нефропатия, почечная недостаточность.
Диагностика
Пациентов с очаговой склеродермией курируют врачи ревматологи и дерматологи. При постановке диагноза учитывается клиническая картина, семейный анамнез. Все методы диагностики направлены в первую очередь на определение степени вовлечения внутренних органов и исключение системной склеродермии. С этой целью применяются следующие исследования:
- Лабораторные. В анализах крови выявляются эозинофилия, повышение уровня ревматоидного фактора, гаммаглобулинов, высокие титры антицентромерных антител и антинуклеарного фактора (АНФ). Наличие антител к топоизомеразе (анти-Scl 70) свидетельствует в пользу системного процесса. При развитии «склеродермической почки» в моче появляются белок и эритроциты.
- Инструментальные. При капилляроскопии наблюдается дилатация капилляров без участков некроза. По данным ФЭГДС могут встречаться признаки эзофагита, стриктуры пищевода. При фиброзе миокарда на ЭКГ иногда обнаруживаются нарушения ритма сердца, на ЭхоКГ – зоны гипокинеза, выпот в перикардиальную полость. На рентгенографии или компьютерной томографии легких отмечаются интерстициальные изменения.
- Гистологическое исследование биоптата кожи. Заключительный этап, позволяющий достоверно поставить диагноз. Проводится при сомнительных результатах предыдущих исследований. Характерны следующие признаки - инфильтрация лимфоцитами, плазмоцитами и эозинофилами в ретикулярном слое дермы, утолщенные коллагеновые пучки, набухание и склероз сосудистой стенки, атрофия эпидермиса, сальных и потовых желез.
Очаговую склеродермию дифференцируют с другими формами склеродермии (системной, склеродермой Бушке), дерматологическим заболеваниями (саркоидозом кожи, липонекробиозом, склеродермоподобной формы поздней кожной порфирии, базально-клеточным раком), поражением мягких тканей (панникулитом, липодерматосклерозом, эозинофильным фасциитом). В дифференциальной диагностике принимают участие онкологи, гематологи.
Лечение
Этиотропной терапии не существует. Метод лечения и вид лекарственного средства необходимо подбирать с учетом формы заболевания, тяжести течения и локализации очагов. При линейной и бляшечной формах используются топические глюкокортикостероиды высокой и сверхвысокой активности (бетаметазон, триамцинолон), синтетические аналоги витамина Д. При выраженной индурации кожи эффективны аппликации с диметилсульфоксидом. В случае поражений внутренних органов с целью уменьшения фиброзообразования назначаются пеницилламин и инъекции гиалуронидазы.
При неглубоких процессах хорошим терапевтическим действием обладает ПУВА-терапия, которая включает облучение кожи ультрафиолетовыми волнами длинного спектра с одновременным пероральным или наружным применением фотосенсибилизаторов. Тяжелое поражение кожи служит показанием к применению иммунодепрессантов (метотрексата, такролимуса, микофенолата), синдром Рейно - блокаторов кальциевых каналов (нифедипина) и препаратов, улучшающих микроциркуляцию (пентоксифиллина, ксантинола никотината). При склероатрофическом лихене проводится низкоинтенсивная лазеротерапия. В случае развития контрактур суставов, значительно затрудняющих движения, или грубых деформаций скелета и косметических дефектов лица требуется хирургическая операция.
Профилактика и прогноз
В подавляющем большинстве случаев очаговая склеродермия имеет доброкачественное течение. Правильно подобранная терапия позволяет добиться регресса симптомов. Иногда наступают спонтанные ремиссии заболевания. Неблагоприятные исходы возникают при тяжелых формах (прогрессирующей гемиатрофии лица, пансклеротической инвалидизирующей склеродермии), а также поражении внутренних органов. Эффективных методов профилактики не разработано. Рекомендуется избегать или максимально ограничить контакт кожи с химическими соединениями (кремнием, сицилием, хлорвинилом, нефтепродуктами, органическими растворителями, пестицидами, эпоксидной смолой).
2. Ревматические заболевания/ Под ред. Дж.Х. Клиппела, Дж.Х. Стоуна, Л.Дж. Кроффорд, П.Х. Уайт – 2012.
3. Диффузные болезни соединительной ткани: руководство для врачей/ под ред. проф. Мазурова В.И. –2009.
Иногда болезнь прерывает все наши планы на дальнейшую плодотворную жизнь. К таким заболеваниям относится и склеродермия. Что это такое? Можно ли ее победить? Как не опустить руки и бороться с ней? В данной статье мы сделаем краткий обзор заболевания.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Признаки заболевания
Существует ряд заболеваний, называемых аутоиммунными, когда защитная система организма в виде белых кровных телец начинает атаковать нормальные, здоровые ткани собственного тела. Что приводит к тяжелым поражениям многих структурных систем организма. Склеродермия является хроническим аутоиммунным заболеванием, при котором поражаются соединительные ткани различных органов.
Современная наука пока не в состоянии назвать конкретные причины возникновения данного заболевания. Из-за схожести симптоматики данную патологию могут принять за другие болезни.
Первоначальным признаком заболевания служит поражение кожи рук кистей, которое сопровождается болью. На поверхности рук наблюдаются высыпания, происходит уплотнение кожи, при котором начинается фиброз, что приводит к атрофии тканей. Возможна и деформация пальцев рук. При поражении кожа лица становится плотной, неподвижной как кукольная маска. При этом, как правило, поражение носит асимметричный характер, что добавляет человеку моральные неудобства. Человек лишается ресниц и бровей. При переходе заболевания на волосистую часть головы происходит уплотнение кожных покровов и очаговое облысение.
Подобные проявления вызваны нарушением микроциркуляции кровеносных сосудов, что приводит к дисфункции капилляров.
Как правило, заболевание начинается с видоизменения кистей рук, которое в дальнейшем поднимается по организму и поражает ротовую полость. Затрагиваются слюнные железы и слизистая поверхность в целом. У больных наблюдается достаточно неприятное состояние, вызванное сухостью слизистой оболочки рта, слюнных желез и пищевода в целом. Что приводит к нарушению приема пищи. Так как из-за уплотненных бляшек прохождение пищи через пищевод не только затруднено, но и вызывает болевые ощущения, человек вынужден принимать пищу маленькими порциями и соблюдать диету.
Формы склеродермии и факторы возникновения
В зависимости от степени заболевания и распространения очагов поражения аутоиммунную склеродермию подразделяют на 2 формы:
При системной форме уплотненные бляшки распространяются в толще кожи и внутренних органах, что приводит к функциональному сбою всего организма. При ограниченной форме склеродермические бляшки располагаются в основном в кожных покровах.
По данным статистики склеродермия чаще всего наблюдается у женщин, чем у мужчин, примерно в 3-4 раза. В группу риска входят женщины от 25 до 50 лет.
Все проявления склеродермии, несмотря на различия локализации очагов поражения, относятся к одному и тому же заболеванию – иммунной реакции организма на аутоантигены.
Выделяют несколько факторов возникновения болезни:
- генетическая предрасположенность;
- расстройство эндокринной системы;
- травмы кожного покрова;
- воздействие низких или высоких температур;
- инфекционные заболевания;
- радиация;
- воздействие химических веществ.
Когда человек волнуется, переохлаждается, мелкие сосуды на руках сужаются, что приводит к побледнению, реже к посинению кончиков пальцев и онемению рук. Все чаще возникает боль в суставах и утренняя скованность. При негативном течении и отсутствии своевременного лечения может активно прогрессировать и поражать органы кишечного тракта, дыхательную систему, сердце, почки и вызывать необратимые изменения в работе внутренних органов.
Лечение и профилактика склеродермии
Важно, как можно раньше начать лечение. При первых признаках заболевания необходимо обратиться за медицинской помощью для диагностики. Соблюдение рекомендаций по медикаментозному лечению и поддержание образа жизни, который рекомендуют врачи, позволяет людям, больным склеродермией, избежать обострения. Необходимо длительное комплексное лечение и постоянное наблюдение в лечебных центрах.
Что такое склеродермия и почему возникает это заболевание? Существуют ли способы его лечения, и как определить болеете ли вы им? Ответы на все эти вопросы должен знать каждый человек, которому не безразлично своё здоровье.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Существует большое количество заболеваний кожи, одним из них является склеродермия. В переводе с греческого языка этот термин обозначает «твёрдая кожа». Эта болезнь может являться следствием ревматологических отклонений или нарушений в соединительной ткани. В результате заболевания кожа становиться более толстой, что в свою очередь ведёт к снижению эластичности. Если склеродермия поражает микрососуды, возникают проблемы с работой внутренних органов. Например, возникают проблемы с кишечно-желудочным трактом, лёгкими и горлом, а также нарушается работа сердечнососудистой системы. Но такие последствия имеют место не часто, как правило, заболевание затрагивает конечности (руки, ноги) и лицо человека.
Согласно современной классификации выделяют ограниченную или системную склеродермию. Тип заболевания определяется в зависимости от того, насколько сильно повреждены кожные покровы. Притом, это недуг может проявляться у людей различным образом, это зависит от индивидуальных особенностей больного. Наибольшую распространённость имеет системная склеродермия (часто применяется название системный склероз). Эта форма болезни не только неприятна, но и опасна для жизни.
По статистике население США страдает этим заболеванием чаще, чем жители Японии или стран Европы. На данный момент с болезнью борются примерно 300 тысяч американцев. Объяснение этому ещё не найдено, но установлено, что раса и этнос не влияют на вероятность заболеть, в то время как пол человека играет большую роль. Женщины болеют склеродермией чаще, чем представители сильной половины человечества. Например, на одного мужчину с ограниченной формой болезни, приходиться три женщины, у которых также обнаружено данное заболевание.
В группе риска находятся люди в возрасте от 30 до 50 лет (особенно женщины). Дети страдают склеродермией очень редко, но такие случаи тоже существуют. Стоит напомнить, что это аутоиммунное заболевание, которое носит хронический характер. Оно подразумевает уплотнение кожных покровов, сужение сосудов и как следствие нарушение работы внутренних органов. За последнее время благодаря новым разработкам продолжительность жизни пациентов удалось сделать значительно больше.
Рассмотрим обе формы данного заболевания отдельно. Начнём с ограниченной склеродермии. Она затрагивает в основном кожный покров, и может протекать в бляшечной и линейной форме. В первом случае возникают овальные пятна, имеющие красный или фиолетовый окрас. В процессе развития заболевания бляшки приобретают белый окрас в середине. При линейной форме утолщение кожи происходит полосами, они возникают на конечностях и лице.
Системный склероз в свою очередь распространяется на различные органы и системы жизнедеятельности человека (в частности на пищеварительную систему и лёгкие). На начальной стадии этой формы заболевания поражены только руки, в дальнейшем оно переходит на всё тело, а на последней стадии и на внутренние органы.
Причины
У людей, болеющих склеродермией, в избытке вырабатывается коллаген, который является строительным материалом для кожаных покровов. Вследствие увеличения количества данного белка происходит утолщение тканей, и они становятся менее эластичными.
Причина, по которой у больных начинает интенсивно вырабатываться галоген учёным неизвестно. Но опытным путём доказано, что она не имеет генетической подоплёки. Известно, что неполадки возникают в аутоиммунных процессах и организм начинает атаковать сам себя путём увеличением выработки данного белка. Как следствие возникают как внешние, так и внутренние проявления заболевания. Например, уплотнение кожных покровов, давит на сосуды и артерии, что заставляет внутренние системы организма работать не правильно.
Симптомы
Для каждого больного симптомы индивидуальны. Самым явным и распространённым является уплотнение кожи, оно имеет место на протяжении 2-3 лет, по истечению этого периода процесс утолщения идёт на спад. Но есть и другие признаки склеродермии:
- появляются болезненные ощущения в ногах, руках или на лице, при этом ухудшается подвижность, и возникают набухания;
- кожа изменяет свой цвет;
- появляется чувство онемения или отёчности;
- усиливается реакция на холод, пальцы могут внезапно побледнеть, при этом человек испытывает боль;
- в зоне кистей рук, лица и губ возникают пятна красного цвета;
- появляются небольшие ранки на локтях и кончиках пальцев (возможны язвы);
- кожа теряет эластичность;
- возникает боль в суставах и пальцы начинает ломить (ощущение скрученных пальцев);
- человек быстро устаёт;
- под кожей образуются кальцинаты;
- возникает зуд;
- проблемы с кишечно-желудочным трактом: изжога, ухудшение глотательной функции и запоры;
- обездвиживание рук;
- отдышка.
Диагностика
Симптомы склеродермии схожи с признаками иных заболеваний, поэтому довольно тяжело установить правильный диагноз. В этом может помочь анализ крови на наличие определённых антител, исследование кровеносных сосудов (их изменений) и контроль утолщения кожных покровов. Не редко врачи назначают биопсию тканей, этот метод также способствует скорейшему установлению диагноза.
Большое распространение сейчас получил ногтевой капиллярный анализ. Его применяют на ранних стадиях заболевания. Результаты основываются на уменьшении (или полном исчезновении) капилляров в кожных покровах конечностей. Механизм анализа довольно прост, необходимо под микроскопом (или лупой с хорошим увеличением) рассмотреть кожу в зоне ногтей.
Чтобы поставить точный диагноз врачи используют не только клинические обследования, но и медицинскую карточку больного (необходим анамнез и история болезни).
Лечение
На данном этапе развития медицины, врачи не обладают возможностью полностью ликвидировать заболевание. Приём лекарственных средств и различные процедуры направленны на уменьшение симптоматики и предотвращения дальнейшего развития заболевания.
Читайте также:

