Может ли ребенок родиться уже с витилиго
Обновлено: 18.04.2024
Для цитирования: Дворянкова Е.В., Корсунская И.М. Современная концепция наследуемости витилиго // Эффективная фармакотерапия. 2020. Т. 16. № 9. С. 32–35.
- Аннотация
- Статья
- Ссылки
- Английский вариант
Витилиго – аутоиммунный гипомеланоз со сложным механизмом наследования. На сегодняшний день определено 54 локуса генов, ответственных за его развитие. Согласно результатам современных исследований, наследуемость отмечается у 40% пациентов. Однако генетический фактор присутствует приблизительно в 80% случаев. Остальные 20% случаев предположительно обусловлены воздействием внешних факторов.
Дальнейшее исследование модели генетической обусловленности витилиго послужит инструментом для изучения других аутоиммунных заболеваний с полигенным риском наследования и развития персонализированной медицины.
- КЛЮЧЕВЫЕ СЛОВА: витилиго, генетическая обусловленность, аутоиммунный синдром, дерматоз
Витилиго – аутоиммунный гипомеланоз со сложным механизмом наследования. На сегодняшний день определено 54 локуса генов, ответственных за его развитие. Согласно результатам современных исследований, наследуемость отмечается у 40% пациентов. Однако генетический фактор присутствует приблизительно в 80% случаев. Остальные 20% случаев предположительно обусловлены воздействием внешних факторов.
Дальнейшее исследование модели генетической обусловленности витилиго послужит инструментом для изучения других аутоиммунных заболеваний с полигенным риском наследования и развития персонализированной медицины.
Витилиго – одно из первых заболеваний кожи, описанное в «Трактате о цвете кожи человека» французским хирургом Клодом-Николя Ле Кат (1765 г.). Несмотря на столь давнее знакомство медицинского сообщества с данным дерматозом, причины и механизмы его развития остаются недостаточно изученными.
Генетическое подтверждение аутоиммунной теории развития
Одной из основных теорий развития витилиго является генетическая обусловленность. Впервые о наследовании витилиго было сообщено в 1950 г.: G. Stüttgen и H. Teindel одновременно описали случаи развития заболевания у нескольких близких родственников в нескольких семьях [1, 2]. В частности, G. Stüttgen отметил, что помимо витилиго несколько членов наблюдаемых семей страдали аутоиммунными заболеваниями щитовидной железы. Он также предположил, что наследование витилиго может зависеть как от доминантных, так и от рецессивных факторов.
В середине 1960-х гг. появились новые методы изучения генетической основы витилиго и выявления генов, обусловливающих его развитие.
На сегодняшний день с помощью метода полигеномного поиска ассоциаций (Genome-Wide Association studies, GWA study – GWAS), позволяющего установить связь между геномными вариантами и фенотипическими признаками, определено 54 локуса генов, ответственных за развитие витилиго. В данном случае речь идет о методе поиска связи между однонуклеотидными полиморфизмами и заболеваниями человека.
В ходе таких исследований помимо генетических факторов риска развития витилиго были определены биологические основы восприимчивости к болезни. Это в свою очередь позволило начать разработку новых методов лечения.
Установлено, что большинство выделенных локусов генов являются регулярными [4]. Так, варианты с наибольшим общим влиянием на риск развития витилиго в масштабах всего генома находятся на хромосоме 6, в областях основного комплекса гистосовместимости I и II классов [5, 6]. Около 85% идентифицированных генов кодируют белки, участвующие в иммунных реакциях и апоптозе [7].
Кроме того, в ходе независимых генетических исследований других аутоиммунных заболеваний было идентифицировано около половины генов, которые эпидемиологически связаны с витилиго, что также поддерживает концепцию общей аутоиммунной предрасположенности к развитию данного гипомеланоза [8].
Наследуемость
Необходимо отметить, что при применении разных аналитических подходов для оценки риска развития витилиго вследствие генетической изменчивости (наследуемости) учитывалось, что другим фактором может быть воздействие окружающей среды. Большинство аналитических подходов основаны на оценке наличия заболевания у членов семьи больного либо в парах близнецов. Эти данные сравнивали с генетическими маркерами, полученными от субъектов без витилиго [9]. Количество таких субъектов варьировалось от сотен тысяч до нескольких миллионов. Такой анализ позволяет получить реальные величины наследуемости конкретного заболевания. Установлено, что в европейской популяции общая наследуемость витилиго достигает практически 40% [10], среди близнецов – 75–84% [7], в зависимости от типа изучаемых родов. В других популяциях встречаемость данного дерматоза среди близнецов колебалась от 50 до 80% [10, 11].
Полученные результаты свидетельствуют, что различие по заболеваемости в разных популяциях невелико. Однако она выше среди близнецов. Аналогичный показатель для других заболеваний с полигенным наследованием в данной когорте составляет 30–50% [12].
Таким образом, в европейской популяции риск развития витилиго в 80% случаев связан с генетическими факторами. Остальные 20% случаев наследуемости, а также 23% общего риска развития витилиго приходятся на редкие варианты (частота минорных аллелей от 0,01 до 0,0001).
Согласно результатам последних исследований, общие генетические варианты (частота обнаружения аллелей риска – более 0,01) составляют около 71% общей наследуемости витилиго и около 53% общего риска развития витилиго, причем значительная доля приходится на 50 общегеномных значимых локусов, идентифицированных с помощью GWAS [6].
Полученные данные позволяют предположить, что генетическая архитектура витилиго может быть менее полигенной, чем у других генетически сложных заболеваний.
Оценка риска полигенного наследования витилиго имеет высокую прогностическую ценность. Относительный риск (ОР) составил 8,79, что существенно выше, чем при оценке полигенного риска других генетически сложных заболеваний, таких как ишемическая болезнь сердца (ОР – 4,83), сахарный диабет 2-го типа (ОР – 3,30), воспалительные заболевания кишечника (ОР – 3,87), рак молочной железы (ОР – 3,36) [13].
Крупномасштабные эпидемиологические исследования наследуемости показали, что подавляющее большинство (91%) клинических случаев являются симплексными, то есть когда близкие родственники, страдающие витилиго, неизвестны, около 9% – мультиплексными семейными кластерами, когда известно несколько близких родственников с данной патологией [14]. Полигенный риск витилиго у пробандов таких мультиплексных семейств значительно выше, чем в симплексных случаях. Кроме того, в мультиплексных семьях общий полигенный риск развития заболевания наиболее часто передается от родственников с визуально неизмененной кожей, без явных признаков депигментирующего заболевания.
Таким образом, полигенное наследование витилиго выявляется как в симплексных, так и в мультиплексных случаях, с участием одних и тех же локусов генов, которые были обнаружены с помощью GWAS преимущественно в симплексных случаях. Подавляющее большинство мультиплексных семейств несут и передают большое количество общих аллелей предрасположенности к заболеванию, но с относительно низким процентом случаев его клинического проявления.
Особенности дебюта
Витилиго считается заболеванием молодых, так как его дебют приходится преимущественно на возраст моложе 20 лет. Однако эпидемиологический анализ, проведенный в европейской популяции, свидетельствует о бимодальном распределении дебюта витилиго [6], так же как при некоторых других аутоиммунных заболеваниях, например при сахарном диабете 1-го типа и ревматоидном артрите.
Согласно результатам эпидемиологического исследования возраста начала витилиго у европейцев, в последнее время наблюдается значимая тенденция к увеличению такового [15]. Ретроспективно были проанализированы данные 4406 больных с 1951 по 2013 г. Средний возраст дебюта за указанный период повысился в два раза. Изменение было наиболее выраженным с 1973 и 2000 г. Так, до 1970 г. начало заболевания приходилось на возраст 14,6 ± 9,4 года. С 1973 г. возраст дебюта витилиго увеличивался примерно на четыре месяца в год и стабилизировался только в 2004 г. Таковой составлял 30,2 ± 17,3 года. Аналогичная ситуация прослеживалась как в Европе, так и в Северной Америке. Поскольку генетика не изменилась, возрастной сдвиг дебюта заболевания свидетельствовал о том, что с 1973 и 2000 г. либо уменьшилось воздействие триггерных факторов, либо изменилась биологическая реакция на них. Наиболее очевидной причиной, по мнению авторов исследования, является увеличивающаяся из года в год частота применения солнцезащитных средств.
Последние данные указывают на то, что средний возраст дебюта витилиго составляет 25,9 ± 16,6 года и, по-видимому, включает две пересекающиеся возрастные группы: ранняя группа (около 38% случаев) – средний возраст начала заболевания 10,3 ± 5,6 года, поздняя группа (примерно 62% случаев) – 34,0 ± 14,5 года [6]. Отдельные генетические анализы в данных группах показали, что известные локусы, определенные с помощью GWAS, вносят одинаковый вклад в развитие заболевания. Тем не менее стратифицированный анализ, проведенный в ранней группе, позволил выявить новую, очень сильную специфическую ассоциацию с необычным инсерционно-делеционным полиморфизмом в области II класса MHC на хромосоме 6, так называемый гаплотип МНС enhancer. Гаплотип, который содержит два варианта MHC enhancer, специфически связан с очень высоким риском развития витилиго (ОР – 8,1) и ранним началом заболевания, преимущественно в возрасте от пяти до девяти лет.
Функциональные исследования доказали, что гаплотип раннего витилиго высокого риска ассоциируется с повышенной экспрессией как мРНК HLA-DQB1, так и общего белка HLA-DQ на моноцитах и дендритных клетках в периферической крови. Повышенная экспрессия HLA II класса может способствовать презентации триггерных антигенов на поверхности этих антигенпрезентирующих клеток, увеличивая вероятность аутореактивной активации Т-клеток.
Расширенный гаплотип MHC enhancer с высоким риском раннего развития также несет классические аллели HLA: HLA-DRB1*13:01, HLA-DRB3*01:01, HLA-DQA1*01:03, HLA-DQB1*06:03. Генетический анализ свидетельствует, что сами по себе данные классические аллели HLA не обусловливают риск развития витилиго. Скорее всего, они являются некодирующей вариацией enhancer, которая и предрасполагает к возникновению витилиго. Это согласуется с повышенной экспрессией гена HLA-DQB1 при раннем дебюте заболевания. Тем не менее распространенность других ассоциированных аутоиммунных заболеваний в ранней группе была ниже, чем в поздней группе, – 17,0 против 22,4% случаев.
При этом HLA-DRB1*13:01, который находится на гаплотипе MHC II класса, ассоциированном с очень высоким риском развития раннего витилиго, был связан с очень низким риском развития системной красной волчанки, ревматоидного артрита и сахарного диабета 1-го типа. Таким образом, рассматриваемый гаплотип может одновременно создавать высочайший риск для развития витилиго с ранним началом и обеспечивать относительную защиту от возникновения других аутоиммунных заболеваний, которые часто эпидемиологически связаны с данным гипомеланозом.
Факторы риска
Как было указано выше, в 80% случаев развитие витилиго обусловлено генетически. В 20% случаев оно является следствием воздействия негенетических факторов, среди которых наиболее распространенным и доказанным является феномен Кебнера. Предполагают, что повреждение кожи, возможно осложненное субклинической инфекцией, играет ключевую роль в инициации витилиго. Однако до сих пор неизвестно, индукция витилиго способна включать только один триггер или несколько. В последнем случае кумулятивный эффект с течением времени может привести к потере толерантности к аутоантигенам меланоцитов.
За последние пять лет достигнут значительный прогресс в понимании биологических основ витилиго. Это позволило с достаточной точностью оценить относительное влияние генов и факторов окружающей среды на риск развития заболевания. Генетический риск развития заболевания как на фоне общих, так и на фоне редких вариантов наследования, по-видимому, является аддитивным и полигенным по своей природе, и риск от 50 общих вариантов, идентифицированных с помощью GWAS, может быть объединен в группу полигенного риска, которая в некоторой степени уже может предсказать возможность развития витилиго у конкретного индивида. Прогностическая эффективность оценки полигенного риска витилиго, несомненно, требует дальнейшей разработки и может существенно повыситься с открытием и включением в анализ дополнительных вариантов риска.
До настоящего времени не были точно определены генетически обусловленные подгруппы витилиго, которые имеют разную базовую полигенную патобиологию. Возможность правильно распределять конкретные клинические случаи витилиго в генетически определенные полигенные подгруппы способна улучшить определение специфичных для подгрупп показателей полигенного риска, которые включают локусы, соответствующие каждой подгруппе.
Все локусы генов, ответственные за развитие витилиго, были выявлены путем сравнения биологического материала, полученного от больных европейцев, с контрольными образцами, взятыми у лиц с визуально неизмененной кожей либо у ближайших родственников больных без признаков данной патологии. Таким образом, все эти локусы ассоциированы со статусом «случай против контроля» или, для гаплотипа MHC высокого риска, с ранним началом витилиго. Однако до сих пор неизвестно, влияет ли какой-либо из этих локусов или все они на клиническое течение витилиго и прогноз заболевания.
Важно отметить, что оценка полигенного риска развития витилиго, основанная на результатах генетических исследований суперпопуляции европеоидной расы, может быть неприменима к другим суперпопуляциям, в которых могут преобладать иные этиологически значимые локусы и аллели.
В настоящее время витилиго расценивается как заболевание с полигенным наследованием множественных аллелей риска, которые, однако, вызывают относительно небольшие клинические проявления. Поэтому рассматривать только вариант полигенного наследования не представляется верным. Редкие случаи развития витилиго могут быть результатом передачи только одного или нескольких редких локусов, которые еще не были обнаружены, как это имеет место при редких менделевских множественных аутоиммунных синдромах, к которым иногда относят витилиго. Соответственно геномный анализ мультиплексных семейств больных витилиго, которые передают низкий полигенный риск развития заболевания посредством известных локусов, может позволить обнаружить редкие либо частные варианты, которые имеют чрезвычайно высокий генетический риск. И наоборот, некоторые мультиплексные семьи с низким полигенным риском могут подвергаться воздействию необычного либо чрезвычайно сильного внешнего фактора. В любом случае исследование причин возникновения семейных кластеров с явно низким полигенным риском развития витилиго представляется многообещающим для установления новых генетических и негенетических причин развития заболевания.
На сегодняшний день получено недостаточно данных о факторах экологического риска или триггерах витилиго. Прежде всего это связано с трудностями в реализации надежных методов их выявления, регистрации и отслеживания. В то же время тенденция к повышению возраста дебюта витилиго при неизменности генетических триггеров свидетельствует о значимом влиянии потенциальных экологических триггеров.
Учитывая, что наследуемость витилиго довольно высока, риск витилиго в основном полигенный (54 локуса, выявленные с помощью GWAS), оценка полигенного риска, аддитивно сочетающая эти локусы, достаточно точна, данное заболевание можно считать идеальной моделью для проверки общих гипотез генетической архитектуры и наследования сложных заболеваний.
Оценка полигенного риска развития витилиго была использована для изучения природы наследования сложных заболеваний в мультиплексных семьях по сравнению с симплексными случаями. В обоих отмечен полигенный риск из одних и тех же локусов.
Таким образом, витилиго можно рассматривать как модель для исследования генетической архитектуры ряда болезней, а также для прогностических аспектов персонализированной медицины.
Оттенок кожи напрямую зависит от уровня особого пигмента меланина, выработка которого происходит в эпидермисе. При его недостаточной репродукции происходит депигментация, которая в медицинской среде называется витилиго.
Это заболевание может развиваться в различном возрасте у людей любого пола. Однако чаще всего оно поражает детей младшего возраста. Исчезновение меланина в определенных участках кожи приводит к тому, что на неизмененной коже появляются белые пятна различной формы и величины.
Специалисты АО «Медицина» (клиника академика Ройтберга) смогут выявить признаки витилиго у ребенка и назначить адекватное лечение. При первых симптомах обращайтесь к специалистам, ведь игнорирование развития заболевания может привести к довольно неприятным последствиям.
Симптомы и признаки
Ведущим признаком развития витилиго у детей является появление характерных пятен на коже. Их развитие занимает большой промежуток времени. Видимые проявления витилиго формируются достаточно долго. На начальной стадии пятна окрашиваются в розовый оттенок, со временем приобретая молочный цвет. У детей младшего возраста пятна на коже чаще всего овальной или круглой формы. По мере взросления и развития ребенка может происходить изменение и формы, и цвета. Также могут отмечаться следующие проявления витилиго у детей:
- уплотнение пятен;
- появление локальной гиперемии (повышение температуры в месте изменения кожи, это чувствуется на ощупь);
- изменение оттенка кожи в месте пятен на более светлый (после загара).
Когда следует обратиться к врачу?
При появлении белых пятен на коже у ребенка нужно обратиться к педиатру. На начальном этапе специалист сможет провести объективное обследование малыша и составить необходимый план методов лабораторной диагностики, которые могут потребоваться, и выявить первые признаки витилиго у ребенка. Лечащий врач также даст направление к узкоспециализированным медикам.
Поскольку витилиго – поливалентное заболевания (в нем задействована не только иммунная, но и нервная система), лечение должно быть комплексным. Поэтому ребенок нуждается в осмотре и консультации:
Комплексная оценка состояния здоровья ребенка несколькими специалистами поможет с большей вероятностью подобрать наиболее эффективное лечение, которое поможет устранить видимые проявления заболевания. Лишь полноценная картина дает достаточно информации для принятия решений относительно целесообразности использование того или иного препарата, физиотерапевтической процедуры и т.д.
Первые признаки витилиго у детей специалисты нашего медицинского центра, расположенного в центральном округе по адресу: 2-й Тверской-Ямской переулок 10, смогут определить после проведения визуального осмотра ребенка. Поэтому при появлении первых симптомов нарушения целостности покрова следует записаться на прием к врачу.
Причины возникновения
Причины появления витилиго у ребенка связаны с нарушением пигментации отдельных участков кожных покровов из-за недостатка пигмента меланина. С латинского языка этот термин переводится как «кожный порок». Развитие внешних проявлений заболевания происходит в результате воздействия различных факторов. К примеру, лекарственные препараты, химические вещества, воспалительная реакция на фоне аутоиммунного процесса и т.д. Некоторые исследования доказывают, что витилиго у детей имеет генетическую предрасположенность, поэтому заболевания может передаваться по наследству.
Витилиго – мультифакториальное заболевания и на данный момент точные причины его возникновения неизвестны. Однако специалисты выделяют несколько этиологических факторов, которые могу отказывать влияние на его развитие.
- нарушения в работе иммунной системы;
- прием фармакологических препаратов;
- генетическая предрасположенность;
- нарушения в обменных процессах;
- инфекционные болезни;
- воздействие различных химических факторов;
- интоксикация организма.
Это самые распространенные факторы.
Но существуют и другие, которые также влияют на зарождение и развитие этой патологии. Это:
- гормональные сбои;
- нарушение в работе желез внутренней секреции;
- паразитарные заболевания;
- травмы, затрагивающие центральную нервную систему;
- психологические травмы4
- особенности психики детей младшего возраста.
Несмотря на большое количество проведенных исследований, установить четкую связь с одним из факторов так и не удалось. Кожное заболевание витилиго у детей в основном связывают с генетическими аномалиями, способствующими влиянию на синтез меланина.
Лечение
Лечение витилиго у детей проводится комплексно. При использовании фармакологических средств упор делается на следующие препараты:
- антиоксиданты – группа средств, эффект которых направлен на блокирование свободных радикалов, эффект которых неблагоприятно воздействует на клетки, ткани и биологические вещества (в данном случае это именно мелатонин);
- иммуномодуляторы – группа лекарственных препаратов, эффект которых основывается на коррекции работы иммунной системы и снижении интенсивности аутоиммунных процессов.
Специалисты АО «Медицина» (клиника академика Ройтберга) обладают достаточным профессиональным опытом и знаниями, чтобы назначать терапию при витилиго даже самым маленьким детям. Поэтому родители могут не беспокоиться о безопасности используемого препарата и способа лечения. Врач сразу же проведет инструктаж и предупредит о возможных побочных реакциях, если они ранее встречались в медицинской практике.
В качестве физиотерапевтических процедур при витилиго у детей используется:
- ультрафиолетовое излучение для усиления пигментации в месте воздействия;
- лазерное воздействие для стимуляции обменных и регенераторных процессов в клетках кожи;
- ПУВА-терапия – методика, в основе которой лежит использование фотоактивных компонентов.
На данный момент эффективно развиваются инновационные методы хирургического лечения витилиго. Суть процедуры заключается в «подсаживании» неповрежденных меланоцитов, которые способны вырабатывать мелатонин, на пораженные участи кожи.
При соблюдении плана лечения, составленного специалистами АО «Медицина» (клиника академика Ройтберга) можно заметить существенные изменения:
- происходит значительное уменьшение размеров белых пятен;
- нарушение пигментации становится менее выраженным за счет уменьшения контраста и потемнения участков пораженной кожи.
Эстетические проблемы побуждают пациентов и их родителей переживать исключительно о проявлениях заболевания на видимых частях тело (лицо, шея, руки). К сожалению, на данный момент не существует лекарственных препаратов, которые бы обладали такой прицельной тропностью и способствовали потемнению пораженной кожи на лице. Все лекарственные средства, применяющиеся для стимуляции выработки мелатонина, оказывают одинаковый эффект на все участки тела.
Главной сложностью всей терапии является невозможность назначения препаратов в достаточной дозировке детям младшего возраста. У лекарственных средств имеется стартовая дозировка, поэтому использование меньшего количества будет неэффективным, а достаточного – может спровоцировать развитие побочных реакций.
Для достижения желаемого результата в терапии проведите полное обследование ребенка и строго следуйте назначениям врачей.
Советы
При своевременном обращении и правильно выполненной комплексной терапии витилиго пусть и исчезает не до конца, но выраженность визуальных проявлений значительно уменьшается. Специалисты клиники заботятся о том, чтобы лечение витилиго у детей давало видимые результаты. При соблюдении всех рекомендаций врача уменьшается контраст между пораженной и здоровой кожей, а объем обесцвеченных участков значительно уменьшается.
Если возникла необходимость быстро и на время вернуть нормальный эстетический вид ребенку старшего возраста, то для достижения кратковременного результата можно воспользоваться декоративной косметикой. Важно заранее проконсультироваться у врача относительно правильного подбора косметических средств, а после воспользоваться подсказками стилиста. Не нужно самостоятельно выбирать косметику для нежной кожи ребенка, так как она может привести лишь к усилению проявлений заболевания.
Стоит обращать внимание на состав, в нем не должны содержаться следующие компоненты:
- синтетические соединения;
- агрессивные вещества, даже если при их производстве используются натуральные средства (кислоты, щелочи);
- различные отдушки.
При посещении специалиста можно поинтересоваться о результатах и успешности лечения витилиго у детей. Консультации врачей научат родителей бороться с данным заболеванием и стремительно уменьшать его видимые проявления.
Как записаться к врачу
АО «Медицина» (клиника академика Ройтберга) находится в центре Москвы по адресу: 2-й Тверской-Ямской переулок 10, в пешей доступности от станции метро Маяковская. Будем рады помочь Вам!
— Витилиго у меня с рождения. Лет до шести меня водили по врачам, мы перепробовали все народные средства и даже ездили к бабке снимать порчу. В итоге родные смирились, поняв, что это все бесполезно, и перестали меня мучить.
Мне, можно сказать, повезло: кисти рук, лицо витилиго не затронуло, но есть светлые пряди на голове — такая белая челка. На руках пятна идут от запястья до локтя, также они есть на животе и на ногах. В школе учителя возмущались, зачем мама покрасила мне челку в светлый, но она им все объяснила, и это закончилось. Какой-то реакции от одноклассников я не помню.
Конечно, в подростковом возрасте было неприятие внешности, были комплексы. Я старалась носить максимально закрытую одежду, чтобы не было видно пятен, пользовалась автозагаром. Витилиго еще отражается на образе жизни — лучше не загорать, потому что можно моментально получить ожоги. В детстве я вечно ходила обгоревшая.
В личной жизни, с друзьями проблем не было. Напрягали только незнакомые люди, которые могли рассматривать меня на улице. Но чем старше становишься, тем меньше волнует, что там подумают другие. Раньше я прятала пятна при взгляде посторонних, а сейчас, когда меня разглядывают, смотрю прямо в глаза — интерес ко мне моментально отпадает.
Теперь у меня другая проблема: я переживаю за дочку, как она будет справляться с теми же ситуациями, которые были у меня. Она родилась тоже с белой челочкой. Пока ей четыре года, и она не задает никаких вопросов, только говорит: «У мамы белая челочка — и у меня». Муж на все это реагирует спокойно: говорит, что ему две такие красотки достались.
«Механизм появления витилиго связан с тем, что меланоциты — клетки, которые производят меланин, — разрушаются организмом вследствие аутоиммунной реакции», — объясняет к.м.н. доцент кафедры кожных болезней и косметологии ФДПО РНИМУ им. Н.И. Пирогова, председатель общества по изучению витилиго Валентина Петунина. Сами причины возникновения заболевания до конца не изучены. Среди главных факторов, которые могут спровоцировать развитие витилиго, — генетическая предрасположенность. «Наука еще не выделила конкретные гены, конкретную мутацию, отвечающую за развитие витилиго, — рассказывает Петунина. — Тем не менее у многих наших пациентов — семейный анамнез заболевания. Необязательно витилиго будет передаваться от родителей к детям, оно может проявляться и через поколение. Одним из триггеров развития витилиго является стресс. Также триггером заболевания может послужить какая-то травма — опять же, если есть генетическая предрасположенность. Поэтому людям с витилиго не рекомендованы некоторые косметологические манипуляции, использование бытовой химии без перчаток, немедицинские татуировки».

Валентина Петунина, к.м.н. доцент кафедры кожных болезней и косметологии ФДПО РНИМУ им. Н.И. Пирогова, председатель общества по изучению витилиго
Также дерматологи крайне не рекомендуют людям с витилиго находиться на солнце. Петунина подчеркивает: «У пациента отсутствуют меланоциты в очагах витилиго, то есть эта область беззащитна перед солнечными лучами. Максимально вредное воздействие пациент получает именно в этих зонах».
«При нахождении на солнце белые пятна на коже начинают сгорать, происходит гиперемия. Даже с солнцезащитным кремом идти на солнышко и загорать все равно нежелательно. Просто на улицу ходить с солнцезащитным кремом можно, но лежать на солнце — противопоказано», — рассказывает врач-дерматолог МСЧ АО «Международный аэропорт “Внуково”» Виктория Горбачева. Еще один фактор развития витилиго может быть связан с щитовидной железой, а предвестником дебюта заболевания может быть необычная родинка, объясняет Горбачева: «В большой части случаев витилиго предшествуют заболевания эндокринной системы. Еще бывает, что при осмотре мы можем увидеть у пациентов специфическую родинку — вокруг обыкновенной коричневой родинки образуется белое пятно. Это называется „галоневус“. Чаще всего он проявляется перед витилиго».
Если заболевание проявилось у ребенка, Третьякова советует родителям быть рядом в моменты адаптации и напоминать о недопустимости нарушения границ: «Самое главное — говорить ребенку, что никто не имеет права осуждать его за внешность, напоминать, что он может не отвечать на неудобные вопросы окружающих, может говорить им, что не готов рассказывать свою историю. Дети могут быть жестоки и с причиной, и без нее. Важно, чтобы родители были рядом в сложные моменты адаптации, а также чтобы социальная система — сад и школа — брала курс на толерантность».
«Конечно, придется учиться жить с этим заново»
Дарья, 31 год
— Витилиго появилось у меня 14 лет назад. Мне было 17, я поступала на первый курс института. Было непонятно, из-за чего это началось — просто появились пятна на бедрах, которые начали разрастаться. Сейчас витилиго у меня даже на лице, вокруг глаз.
Врач сказал мне, что об этом заболевании очень мало информации. Я покупала какую-то мазь в аптеке и пробовала лечиться народными средствами, но потом перестала чем-либо пользоваться — ничего не помогало.
Конечно, появились комплексы. Я плакала, очень сильно переживала, пользовалась тональником, чтобы все это замазать. Некоторые невоспитанные однокурсники спрашивали меня: «Ты что, в очках загорала? Что у тебя за пятна?» Конечно, мне было неловко, хотелось отвернуться, спрятаться… Просто это такая ситуация: вот ты живешь 17 лет с одной внешностью, а потом раз — и она меняется совсем не по твоему желанию. Конечно, придется учиться жить с этим заново.
Принять себя мне помог мой парень. Когда я начала с ним общаться, он дал мне возможность поверить, что я особенная, что в моих пятнах нет ничего такого. Первое фото с витилиго в Instagram я выложила в 2018 году, когда мне кто-то написал в директ: «Что у вас с лицом?» И я решила выставить фотографию без фильтров, без всего, и подписать, что у меня витилиго и что это не заразно. Многие знакомые, увидев фото, писали мне, что даже не замечали моих пятен и не обращали на них внимания. В общем, все отреагировали адекватно.
Сейчас ко мне обращаются многие люди с такой же проблемой, как у меня, особенно те, у кого это недавно: «Вы такая жизнерадостная девушка, как вы справляетесь? Вот у меня депрессия из-за этого…» Мне приятно, что я делюсь опытом: может, это кому-то поможет. А если мне пишут что-то о том, что появилось какое-то новое лечение от витилиго, я сразу закрываю диалог. Я уже приняла этот факт и лишнюю надежду себе давать не хочу.
Только время поможет принять себя. «Смириться» здесь слово неподходящее, именно принять. Мне на это понадобилось пять лет.

Анастасия Третьякова, клинический психолог Медико-психологического центра индивидуальности
«Конечно, так, как, например, артериальная гипертония, витилиго не влияет на состояние здоровья. Но это серьезное нарушение качества жизни. Витилиго может являться также маркером каких-то других аутоиммунных заболеваний у пациентов. Если витилиго только появилось у человека, это повод пройти полноценное обследование и регулярно следить за своим здоровьем, — обращает внимание Валентина Петунина. — В последние пять лет проводятся исследования в области новых препаратов от витилиго. Это связано с тем, что в дерматологию приходит новый класс лекарств — применение ингибиторов янус-киназ (JAK). Сейчас опубликованы результаты международных исследований фазы IIB, их проводила компания Pfizer. Мы надеемся, что в следующей фазе испытаний примет участие и Россия». Как говорит Валентина Петунина, фармакологическое лечение витилиго может быть гораздо успешнее, чем существующие сейчас механические способы воздействия на участки кожи для уменьшения яркости пятен, так как лекарственные препараты могут влиять непосредственно на природу заболевания.
«Что касается народных средств при лечении кожных заболеваний — это больше как самовнушение, — указывает Горбачева. — Народная медицина при лечении витилиго, мне кажется, совершенно неэффективная история».

Виктория Горбачева, врач-дерматолог МЧС АО «Международный аэропорт “Внуково”»
Людям, которых беспокоят взгляды окружающих, клинический психолог Медико-психологического центра индивидуальности Анастасия Третьякова советует научиться отстаивать свои границы: «Необходимо научиться самому воспринимать свое тело как полноценное и уникальное. Самое важное — понять, что окружающих не должно волновать тело других». Построение самооценки — сложная внутренняя работа, говорит Третьякова: «Это связано не только с витилиго. Это связано с любыми отклонениями от стандарта. Сейчас есть большое количество направлений, в том числе и бодипозитив, которые говорят нам, что все наши пятнышки, все какие-то родинки — это все делает нас особенными. Надо постоянно говорить себе: „Несмотря на то, что мое тело неидеально, я чувствую себя хорошо, я чувствую себя счастливой“. Пациентам с витилиго я могу еще посоветовать посмотреть биографии известных людей с этой проблемой — что они говорили о своем заболевании. На самом деле, самый сложный навык — умение в любом состоянии чувствовать себя хорошо».

Елена Анюхина, клинический психолог ГБУ «Московская служба психологической помощи населению»
«Психотерапия в случае неприятия себя при витилиго направлена на поиск уникальности пациента, — рассказывает клинический психолог ГБУ “Московская служба психологической помощи населению” Елена Анюхина. — Вместе с человеком мы ищем, в чем уникален именно он, без сравнения с другими людьми. Возможно, у людей с подобным заболеванием возникают и социальные фобии, когда человек считает, что другие думают о нем как-то не так, что он какой-то не такой из-за своего заболевания. Мы начинаем эти мифы убирать. Проводим социальные эксперименты, предлагаем клиенту знакомиться с другими людьми, общаться с ними. Это как коучинговая работа. Через практику человек сталкивается с источником страха и понимает, что люди оценивают не только внешнее, но и внутреннее. И также мы занимаемся реализацией: где этот человек может себя проявить? Некоторые занимаются фотографией или идут в модели, потому что это что-то интересное, особенное. Либо этот человек может реализовать какой-то проект по поддержке — обычно, если есть какая-то проблема, то здорово транслировать истории преодоления: я смогла вот это принять и научу вас, как это делать».
«Когда я перестала замечать свои пятна, окружающие тоже как будто перестали их замечать»
Мария Внукова
— Витилиго проявилось у меня в восемь лет. Я тогда очень сильно переживала из-за развода родителей — на этом фоне и возникли пятна. Когда поставили диагноз, никто из родных не знал, что делать: это и сейчас малоизученная болезнь, а тогда тем более. В Украине и странах постсоветского пространства никакого лечения не было.
В подростковом возрасте пробовала лечиться сама, используя народные средства — их я находила в интернете. У меня были очень сильные комплексы по поводу внешности, я думала, что не смогу рассказать о витилиго кому-то постороннему. В школе у меня была единственная подруга, которая знала об этой проблеме, а если кто-то из непосвященных замечал мои пятна, мне хотелось просто провалиться сквозь землю.
В какой-то момент я начала работать над собой. Я поняла, что хочу быть счастливой. Не просто быть «как все», обычной, а именно счастливой. Я начала слушать лекции по психологии, углубляться в эту тему. Меня поддерживали мои друзья, знающие о проблеме, они говорили мне, что витилиго — это красиво. Потом я открыла для себя, что как мы к себе относимся, так к нам относятся и другие. Когда я перестала замечать пятна, все окружающие тоже как будто перестали их замечать. Для меня это было немного шоком: оказывается, всем все равно, у всех свои проблемы. Я поняла, что нужно жить полноценной жизнью — так, как хочется тебе.
Мария Внукова
Когда во взрослом возрасте я стала носить открытые вещи и перестала стесняться себя, не было ни одного случая, чтобы кто-то подошел и что-то спросил о моих пятнах. Новые знакомые могут поинтересоваться, что это, — тогда я в шутку отвечаю, что у меня ген пантеры, поэтому я в пятнах. Если продолжают расспрашивать, то, конечно, объясняю, что это витилиго.
С детства я мечтала быть моделью, но думала, что пятна станут преградой. Когда мне было 22 года, я решила записаться в модельную школу. Я просто поняла, что если я не сделаю это сейчас, то в 40 лет я точно пожалею. Так как была зима, поначалу мне удавалось скрывать пятна — я еще немного переживала из-за них. Все поменяла одна съемка: в Москве родители девочки с витилиго организовали фотосессию для нее и пригласили меня тоже поучаствовать. Это была моя первая открытая съемка с витилиго. И с того момента мне стало еще легче, еще свободнее.
Я все равно долго думала перед тем, как выложить фотографии с той съемки в Instagram. А когда я решилась, мир перевернулся — но в хорошем смысле слова. Я ожидала негатива от подписчиков, но было столько комментариев — и все хорошие, — что я была просто в шоке. Это было стимулом продолжать дальше любить себя и учиться жить.
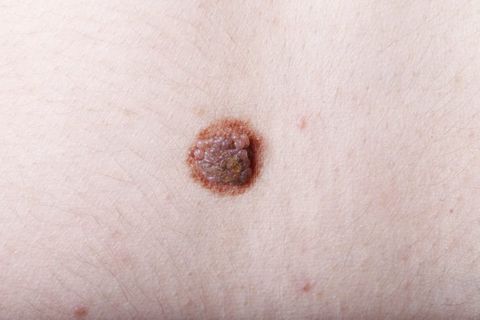
Невус (родинка, родимое пятно) – это доброкачественное опухолевидное новообразование, состоящее из меланоцитов (пигментных клеток). Он имеет яркую окраску – коричневую, черную, красную или фиолетовую и может быть плоским или возвышаться над кожей. Невусы бывают врожденными и приобретенными. И те, и другие наблюдаются у более чем 90% людей. В среднем у человека около 20 невусов на теле, однако это количество может колебаться от 3 до 100.Болезнь невус или нет? Сами по себе родинки не опасны и не причиняют никакого вреда здоровью. Их следует удалять лишь в том случае, если они доставляют эстетические или физические неудобства или расположены в местах, где их легко повредить механическим воздействием (например, трением об одежду). Однако невусы способны перерождаться в меланому (рак кожи) – злокачественное новообразование. Поэтому при наличии «подозрительных» родинок рекомендуется регулярно наблюдаться у дерматолога, а при признаках их перерождения в меланому незамедлительно обращаться к врачу.
Виды невусов и причины появления
Невус – узелок с обычно гладкой поверхностью. Некоторые родинки имеют ороговевшую или бородавчатую поверхность. Внутри таких образований могут расти волоски.

Невусы образуются из пигментных клеток, находящихся между двумя слоями кожи: эпидермисом и дермой. Меланоциты вырабатывают пигмент (меланин) под воздействием ультрафиолетовых лучей. Этим объясняется возникновение загара после длительного нахождения на солнце. Невусы появляются при размножении меланоцитов в слоях кожи.
Родинки могут быть:
- Врожденными – закладываются еще во внутриутробный период.
- Приобретенными – возникают под воздействием провоцирующих факторов.
Причины появления родинок во внутриутробный период:
- Наследственную предрасположенность «склонность» к образованию родинок способна передаваться генетически.
- Нарушения нормального течения беременности – токсикоз, угрозу прерывания.
- Аллергические реакции матери.
- Токсическое воздействие.
- Наличие у беременной патологий мочевыделительной системы.
- Лучевое облучение матери.
- Злоупотребление женщиной спиртными напитками (не только во время, но и до беременности).
- Прием гормональных препаратов до зачатия.
К провоцирующим факторам, повышающим вероятность появления приобретенных родинок, относятся:
- Ультрафиолетовое излучение.
- Гормональные нарушения.
- Травмы участка кожи.
- Вирусные и бактериальные инфекции.
- Воздействие радиации или рентгеновских лучей.
Справка! Так как возникновению невусов способствует изменение гормонального фона, новые родинки часто появляются в период полового созревания, во время беременности и менопаузы.
Существует теория, согласно которой все невусы являются врожденными, однако при появлении ребенка на свет они невидимы и проявляются позднее, в течение жизни. Действительно, всего 4-10% детей рождаются с невусами. В 90% случаев это мелкие родинки (менее 4 мм). 8% невусов у новорожденных – средних размеров, а с гигантскими появляются на свет всего 2% детей. Активно появляться они начинают после 5 лет жизни. К 15-16 годам у большинства подростков есть невусы. С возрастом количество родинок уменьшается. После 80 лет примерно у половины людей невусы на теле исчезают совсем.
Родинки классифицируются по размеру (диаметру):
- Мелкие – до 1,5 мм.
- Средние – до 10 мм.
- Крупные – более 10 мм.
- Гигантские – полностью охватывают какую-то часть тела.
Склонность к перерождению в меланому имеют, как правило, средние и крупные родинки.
Также врожденные невусы подразделяются на виды в зависимости от расположения:
- Эпидермальные – меланоциты скапливаются в верхнем слое кожи, эпидермисе.
- Внутридермальные – находятся в глубоких слоях кожи.
- Пограничные – расположены между эпидермисом и дермой.
В меланому способны перерождаться не все невусы кожи. Поэтому их делят на:
К меланомоопасным относят:
- Пограничный пигментный невус – плоский узелок с гладкой сухой поверхностью, без наличия в нем волосков. Чаще всего достигает 1 см в диаметре, однако его диаметр может колебаться от нескольких миллиметров до нескольких сантиметров. Пограничные невусы имеют разную окраску – от светло-коричневого до черного.
- Невус Ота – одно крупное пигментное пятно (или множественные, сливающиеся воедино) сине-черного цвета, обычно располагается на лице.
- Гигантский пигментный невус – относится к врожденным, растет вместе с ребенком и способен достигать в диаметре 10-40 см, имеет серую или черную окраску и неровную поверхность (может быть покрыт трещинами), в нем часто наблюдаются волоски.
- Невус Дюбрея – плоский, 2-6 см в диаметре, имеет неровные края и неравномерную серо-коричнево-синюю окраску и визуально напоминает географическую карту, поверхность может быть покрыта узелками и бляшками.
- Синий невус – новообразование с четкими границами, имеющее вид полусферы. Его диаметр редко превышает 1 см. Имеет голубую или синюю, иногда коричневую окраску. Поверхность мягкая, лишена волос.
- Диспластический невус – имеет размытые неровные границы, неравномерную окраску (смесь светло- и темно-коричневых оттенков), поверхность покрыта пятнами или узелками, в диаметре обычно превышает 6 мм.
Справка! Прилагательное «меланомоопасный» не означает, что доброкачественное образование обязательно станет злокачественным. Это говорит лишь о том, что у вышеперечисленных родинок есть такая способность. Если у вас есть меланомоопасный невус на лице или теле, за ним необходимо пристально наблюдать и обращаться к врачу при малейших подозрениях на начало перерождения.
Меланомонеопасными являются такие невусы, как:
- Внутридермальный меланоцитарный – наиболее распространенный вид родинки, представляет собой небольшое мягкое округлое коричневое образование, способен возникнуть на любом участке тела.
- Папилломатозный – напоминает папиллому, имеет несимметричную форму, чуть возвышается над поверхностью кожного покрова, может менять размеры в течение жизни (увеличиваться или уменьшаться), располагается на теле, лице или волосистой части головы.
- Фиброэпителиальный – мягкое новообразование на ножке, достигает до 15 мм в диаметре, имеет телесную, коричневую, черную, розовую или фиолетовую окраску, внутри родинки растут волоски.
- Монгольское пятно – врожденное плоское образование, имеющее синеватую окраску, в диаметре может достигать нескольких сантиметров (иногда десятков сантиметров), чаще всего располагается на ягодицах или в области крестца, обычно проходит само собой к 5-13 годам.
Признаки перерождения невуса в меланому
Симптомами озлокачествления невуса являются:
- Изменение цвета (снижение или повышение пигментации).
- Уплотнение родинки.
- Разрастание новообразования – в диаметре или в высоту.
- Покраснение.
- Наличие на родинке язв.
- Кровотечения из невуса.
- Возникновение вокруг родинки или родимого пятна черных точек.
- Выпадение из невуса волос.
- Ощущение тепла, зуда или жжения в области новообразования.
- Увеличение регионарных лимфатических узлов.
При наличии таких признаков следует незамедлительно обратиться к дерматологу и онкологу.
Причины перерождения невуса в меланому
Спровоцировать озлокачествление новообразования могут:
- Травмы (ушибы, порезы и пр.).
- Некачественное и неполное удаление невуса.
- Воздействие ультрафиолетового или радиоактивного излучения.
Диагностика

В комплекс диагностических мероприятий входят:
- Осмотр дерматолога/онколога.
- Дерматоскопия – микроскопическое исследование.
- УЗИ новообразования – для оценки глубины прорастания невуса в слои кожи.
Справка! Биопсия «живой» родинки не осуществляется, так как вследствие этой процедуры невус травмируется, а механическое повреждение способно спровоцировать перерождение в меланому. Поэтому гистологическое исследование проводят после удаления новообразования.
Лечение
Лечение невусов в основном хирургическое. Удалить новообразование можно с помощью:
- Обычного хирургического вмешательства.
- Лазера.
- Электрокоагуляции.
- Радионожа.
- Криодеструкции.
Метод устранения потенциально опасного невуса выбирается врачом в зависимости от характера новообразования, его величины, расположения, состояния организма пациента.

Витилиго – вариант заболевания, которое называется дисхромией. Такая патология характеризуется изменением цвета кожи на отдельных участках, вызванным распадом меланина – красящего пигмента, который отвечает за окраску эпидермиса. В результате на теле ребенка постепенно появляются отдельные или сливающиеся пятна белого оттенка, которые не загорают. Диагностикой и лечением витилиго у детей занимаются врачи-дерматологи при помощи ряда других специалистов.
Общая информация
Чаще всего первые признаки дисхромии у ребенка проявляются в возрасте от 10 до 18 лет, но в отдельных случаях симптомы болезни зарождаются в более раннем периоде – до 6 лет. Развитие заболевания связано с гибелью или острым нарушением функций меланоцитов – особых пигментных клеток, которые содержат в себе меланин.
Заболевание чаще встречается у девочек, при этом физического дискомфорта или боли почти не причиняет. Проблема патологии заключается в другом: дети с витилиго стесняются своих особенностей внешности, испытывают тяжелые психологические нагрузки, боятся насмешек, что в результате отрицательно сказывается на психоэмоциональном состоянии ребенка, оборачивается стрессами и различными психоневрологическими расстройствами.
Классификация
С учетом течения болезни различают витилиго следующих форм:
- стабильное, когда сформировавшиеся бесцветные пятна на коже сохраняются в неизменном виде и не увеличиваются на протяжении нескольких лет;
- прогрессирующее, когда процесс депигментации хоть и медленно, но постоянно распространяется на другие участки тела;
- нестабильное, при котором наблюдается увеличение одних и уменьшение других пятен.
В зависимости от клинических признаков патология бывает локальной и генерализованной. К локальной относятся:
- ограниченное витилиго, характеризующееся образованием одного или нескольких пятен в пределах одной области, например, на ноге, плече или шее;
- сегментарная форма болезни, когда группа обесцвеченных участков располагается на одной стороне тела, чаще всего по ходу нерва;
- витилиго слизистых, при котором наблюдается обесцвечивание слизистых тканей в ротовой полости, носу и т.д. (такой формат патологии характерен для представителей негроидной расы, хотя и встречается у других народов).
В рамках генерализованного типа заболевания выделяют витилиго:
- вульгарное, сопровождающиеся появлением нескольких пятен на разных участках тела;
- акроцефальное, когда изменения цвета кожи затрагивают ограниченные области вокруг рта, сосков на молочных железах, гениталиях, на кончиках пальцев или головке пениса у мальчиков;
- универсальное, при котором наблюдаются обширное обесцвечивание кожи площадью до 80% от всей поверхности тела.
В некоторых случаях диагностируется смешанное витилиго, когда у детей наблюдаются характерные признаки сразу нескольких форм патологии.
Причины развития

В целом в основе формирования витилиго лежит нарушение иммунной защиты организма под влиянием определенных факторов. Существует несколько основных теорий, достаточно убедительно описывающих патогенез витилиго. К сожалению, пока ни одна из них не признана единственно верной, и ученые продолжают свои изыскания в этой сфере.
Наиболее вероятными теориями стали:
- нейрогенная, описывающая витилиго, как результат различных патологий нервной системы;
- аутоиммунная, которая предполагает, что болезнь зарождается из-за процессов аутосенсибилизации, когда организм часть собственных клеток, в данном случае меланоцитов, принимает за посторонних агентов и уничтожает;
- теория биохимических нарушений, определяющая патологию, как результат чрезмерного накопления в организме определенных ферментов;
- генетическая, делающая упор на наследственную природу болезни.
Каждая их этих теорий косвенно подтверждается факторами, которые были достоверно установлены специалистами, как предрасполагающие к витилиго. К ним относятся:
- частые стрессы, сильные эмоциональные переживания с негативной окраской;
- гормональные нарушения в организме, вызванные генетическими синдромами, эндокринными заболеваниями, нерациональным приемом гормональных препаратов;
- венерические инфекции, которые могли передаться ребенку от матери в процессе внутриутробного развития или при родах;
- хронические или длительные, вялотекущие заболевания;
- механическое повреждение кожи;
- термическое и химическое воздействие на кожу;
- чрезмерное облучение ультрафиолетом;
- недостаток некоторых витаминов и минералов в организме.
В число вероятных предрасполагающих к патологии факторов ряд ученых также причисляют определенные лекарственные препараты, которые назначаются детям в рамках лечения психоневрологических расстройств.
Симптомы витилиго у детей
Клиническая картина патологии настолько отличается от других форм дерматологических заболеваний, что спутать симптоматику с какими-либо иными болезнями весьма затруднительно. Сначала на коже возникают небольшие округлые пятнышки, напоминающие подкожные белые угри. Со временем они увеличиваются в размере, приобретают неровные очертания, становятся еще светлее, но никогда не выступают над поверхностью кожи.
Затем в зависимости от формы витилиго пятна принимают окончательный вид, сливаясь или оставаясь изолированно на отдельных зонах тела. Дополнительными симптомами витилиго у детей становятся:
- ощущение зуда, легкого покалывания в местах с обесцвеченной кожей;
- локальные покраснения;
- появление участков шелушения.
Если пятна захватывают волосистую часть головы, волосы в этих местах могут также стать бесцветными. Такое явление называется полиозом, встречается достаточно часто.
Диагностика

Сначала дерматологи осматривают кожу ребенка, определяют особенности, локализацию и форму обесцвеченных участков, одновременно собирая необходимые анамнестические данные. В дальнейшем для выявления патологических процессов в организме, которые могли стать причиной витилиго, врачи назначают диагностический комплекс. В него могут входить в зависимости от показаний:
- общие клинические анализы крови и мочи;
- биохимическое исследование крови;
- дерматоскопия;
- гормональные и аллергологические пробы.
В некоторых случаях может понадобиться дополнительная консультация эндокринолога, невролога, психиатра и ряда других узких специалистов.
Лечение витилиго у детей
Терапия при таком виде поражения кожи должна носить комплексный характер и подбираться для каждого пациента в индивидуальном порядке. В схему лечения, как правило, входят медикаментозные, физиотерапевтические и немедикаментозные методики воздействия, направленные на восстановление естественного вида кожи и предупреждение рецидива.
К физиотерапевтическим способам относятся:
- фотохимиотерапия, помогающая запустить обновленный процесс меланогенеза;
- ПУВА-терапия, основанная на одновременном сочетании фотосенсибилизаторов и ультрафиолетового излучения;
- светолечение;
- аппликационные методики.
В число системных лекарственных препаратов при лечении витилиго могут входить кортикостероиды, антигистаминные средства, иммуномодуляторы, ферменты и ряд других медикаментов.
К немедикаментозным методам воздействия относятся мероприятия, направленные на стабилизацию психоэмоционального здоровья ребенка, предотвращение стрессов, контроль умственной и физической нагрузки, предупреждение механического повреждения кожи и т.д.
В сложных случаях при прогрессирующих формах патологии некоторые специалисты рассматривают пересадку кожи как одно из средств эффективного лечения.
Профилактика
Специфических мер профилактики для предотвращения развития витилиго в детском или взрослом возрасте не существует. Специалисты рекомендуют:
- дозировать время, проведенное под прямыми солнечными лучами, и не усердствовать с посещением солярия;
- беречь кожу от различных механических повреждений и негативного воздействия химикатов;
- обращаться за профессиональной медицинской помощью при лечении детских инфекционных болезней и любых других заболеваний, возникших у ребенка;
- контролировать имеющиеся у малышей наследственные, врожденные и приобретенные патологии хронического плана;
- обеспечивать детям полноценное питание и рациональный режим дня;
- дозировать умственные и физические нагрузки, чтобы не взывать перенапряжения;
- ограждать детей от стрессовых факторов по мере возможности.
Узнать больше о витилиго и его проявлениях, получить личную помощь квалифицированных специалистов можно в детском центре «СМ-Доктор». Для того, чтобы связаться с клиникой, обратитесь по телефону, лично или заполните онлайн-форму обратной связи на сайте.
Мнение эксперта
Витилиго остается одним из самых загадочных и плохо изученных состояний. К сожалению, даже рано выявленная, такая патология может сохраняться в течение всей жизни, периодически затихая и возникая с новой силой. Пока ученые ищут однозначные способы борьбы с таким заболеванием, задачей родителей и дерматологов, работающих с детьми, становится максимально возможное сдерживание витилиго. Для этого крайне необходимо постоянно контролировать болезнь, своевременно принимать назначенные препараты и без пропусков проходить физиотерапевтические процедуры. Не менее важно отказаться от попыток самостоятельного лечения с помощью рецептов народной медицины и непроверенных лекарственных средств.
Вопрос-ответ
Ребенку 14 лет поставили диагноз «витилиго» в частной клинике, но я сомневаюсь, так как пятна то светлеют, то темнеют. Что это может быть?
Однозначно ответить на Ваш вопрос может только очный врач. Необходимо заметить, что помимо витилиго есть группа состояний, при которых наблюдается временное или постоянное обесцвечивание кожи, например, банальный лишай или более сложный псориаз. Есть и более опасные или редкие патологии, в числе которых красная волчанка, пъебалдизм и другие болезни. Пожалуйста, не теряйте времени и обратитесь к врачу повторно или запишитесь другому специалисту.
Бывает ли витилиго у грудных детей?
Да, но очень редко. Тем не менее, подобные случаи в педиатрической практике были зафиксированы.
Источники
- Симонова Н. И., Ломоносов К. М., Бабешко О. А. Генетические аспекты витилиго (обзор литературы) // Российский журнал кожных и венерических болезней. 2012. №5.
- Шарафутдинова Люция Анваровна, Ломоносов Константин Михайлович К вопросу о классификации витилиго // Российский журнал кожных и венерических болезней. 2014. №2.
- Пинсон И.Я., Олисова О.Ю., Башлакова К.А., Герейханова Л.Г. К вопросу о лечении витилиго // Российский журнал кожных и венерических болезней. 2016. №2.
- Ломоносов Константин Михайлович, Герейханова Л.Г. Алгоритм лечения витилиго // Российский журнал кожных и венерических болезней. 2016. №3.
- Олисова О.Ю., Пинсон И.Я., Мызина К.А., Гаранян Лусинэ Гарегиновна Комбинированный метод фототерапии витилиго // Российский журнал кожных и венерических болезней. 2017. №4.
- Тальникова Е.Е., Свенская Ю.И., Добдина А.Ю., Фатахова X.В., Утц С.Р. Витилиго: современные методы терапии // Саратовский научно-медицинский журнал. 2017. №3.
Врачи:

Детская клиника м.Улица 1905 года




Детская клиника м.Войковская (Клары Цеткин)




Детская клиника м.Марьина Роща






Детская клиника м.Новые Черемушки






Детская клиника м.Текстильщики



Детский дерматолог, детский миколог, врач высшей категории. Заместитель главного врача в детском отделении на Волгоградском проспекте


Детская клиника м.Молодежная







Детская клиника м.Чертановская





Детская клиника в г.Солнечногорск, ул. Красная
Читайте также:


