Может ли пройти атрофический рубец со временем
Обновлено: 18.04.2024
Шрамы перестали быть предметом гордости давным-давно, они не украшают ни мужчин, ни женщин. Если раньше дамы считали, что рубцы делают представителей сильного пола более брутальными, то сегодня эпоха бритёров осталась в прошлом, а современные войны становятся всё менее «контактными» и победы в схватках одерживают, скорее, хитрые умы, нежели крепкие мышцы. Поэтому абсолютно ясно, что шрамы непривлекательны и их нужно лечить.
Миф № 1. После угревой болезни редко образуются рубцы.
Очень часто. Причин появления рубцов всего две. Первая — сильно запущенная угревая болезнь, при которой поры забиваются секретом сальных желез, создается среда для размножения бактерий, и тем самым поддерживается процесс воспаления, мешающий нормальному процессу эпителизации кожи. И вторая — механическое выдавливание прыща, которое в последующем зачастую приводит к нарушению восстановления целостности кожи. Все зависит от состояния здоровья в целом и кожи в частности. Самый безобидный — атрофический рубец — выглядит как ямка, и (если его не лечить) не меняется с годами. А вот с гипертрофическими рубцами ситуация обстоит куда сложнее. Они заметно возвышаются над поверхностью здоровой кожи. Чтобы уменьшить рубец, важно прицельно воздействовать на его основу.
Миф №2. Рубцы исчезают сами по себе.
Рубцы не исчезают сами по себе. Их необходимо лечить или корректировать. Для этого существует множество различных хирургических и консервативных методик.
Существует несколько стадий формирования рубца:
- I стадия — воспаление и эпителизация (7-10 сутки после травмы). Посттравматическое воспаление кожи постепенно уменьшается. Края раны соединяются друг с другом непрочной грануляционной тканью, рубца как такового ещё нет. Этот период очень важен для формирования в будущем тонкого и эластичного рубца — важно не допускать нагноения и расхождения краёв раны.
- II стадия — образование «молодого» рубца (10-30 сутки после травмы). В грануляционной ткани начинают формироваться волокна коллагена и эластина. Сохраняется повышенное кровоснабжение области травмы — рубец ярко-розового цвета. В этот период нельзя допускать повторной внешней травматизации и чрезмерных физических усилий.
- III стадия — образование «зрелого» рубца (до 1 года).
Количество сосудов уменьшается — рубец уплотняется и становится бледным. Разрешается физическая активность в привычном объёме. До 1 года происходит окончательная трансформация рубца. Рубцовые ткани медленно созревают — из них полностью исчезают сосуды, волокна коллагена выстраиваются вдоль линий наибольшего натяжения.
Миф № 3. Последствия угревой болезни — это чисто эстетический дефект.
Не только. Рубцы, которые образуются после акне, оказывают неблагоприятное воздействие и на здоровье кожи, нарушая ее защитную функцию за счет замедления обмена веществ в тканях. В результате возникает порочный круг: чем дольше мы миримся с последствиями угревой болезни, тем больше у нас шансов получить повторное обострение заболевания. А в качестве бонуса — сухость, покраснение и шелушение, неизменные спутники постакне. Страдает еще и качество жизни: обладатели «некрасивого» лица считают себя менее успешными в учебе, карьере, личной жизни.
Миф № 4. Солнце маскирует последствия угревой болезни.
Пытаться спрятать последствия угревой болезни с помощью загара — очень опасная идея. Ценой такой «маскировки» могут стать пигментные пятна. А если помимо последствий акне на коже есть еще и недолеченные прыщики, возрастает риск обострения заболевания. Солнце нарушает работу сальных желез, поэтому невинное желание «подсушить» несовершенство и спрятать постакне может обернуться серьезными дерматологическими проблемами.
Миф №5. От рубца можно избавиться только при помощи операций.
Рубцы могут возникнуть вследствие различных травм, в разных обстоятельствах. Выбор оптимального способа лечения зависит от характеристик рубца и осуществляется исключительно врачом. Например, если у пациента большие по площади и серьёзные по степени поражения рубцы, то нередко требуется оперативное вмешательство. А если рубец небольшой и не ограничивает физические возможности человека, то косметическую коррекцию можно осуществить с помощью консервативных методик.
Консервативное лечение:
- Пилинг;
- использование кремов и мазей;
- силиконовые препараты;
- использование специального компрессионного белья;
- физиопроцедуры.
Оперативное лечение:
- Иссечение хирургическим путем;
- лазерная коррекция (шлифовка);
- кожная пластика с возможностью пересадки участков эпидермиса.
Миф №6. Результат операционного удаления родинки, фурункула, папилломы или татуировки — безупречная гладкая кожа.
К сожалению, не совсем так. На месте удаленного образования или татуировки обычно остается пятнышко, покраснение или рубчик, которые могут долго напоминать о перенесенной операции. Кроме того, после лечения кожа может какое-то время оставаться сухой и покрасневшей. Все это поводы к использованию специализированного крема. Существуют также народные средства: например, витамин Е, однако бесконтрольное его применение может привести к побочным эффектам. Эффективность оливкового масла, масла камелии, соков алоэ и лимона, экстракта лаванды или розовой воды, которые также нередко применяют при борьбе с рубцами, не подтверждена экспериментально и совсем не факт, что «хуже не будет», так как все перечисленные средства способны вызвать аллергическую реакцию. Идеальный вариант — если в составе продукта содержатся ингредиенты, эффект которых доказан практикующими косметологами и другими врачами, а их безопасность подтверждена многочисленными исследованиями.
Миф 7. Средства от рубцов опасны для здоровья.
Прежде чем начинать применение того или иного средства для лечения рубцов, необходимо проконсультироваться со специалистом и изучить инструкцию.
Если в инструкции указано, что компоненты препарата не всасываются в кровь, а действуют только местно, то, вероятно, они безопасны для большинства категорий людей. С особой осторожностью следует относиться к препаратам, содержащим клюкокортикоидные гормоны, так как они имеют серьёзный ряд противопоказаний и побочных эффектов. Средства на основе коллагеназы в большинстве своём действуют местно и не попадают в кровоток. Например, компоненты геля Ферменкол воздействуют непосредственно на рубцовую ткань и не оказывают действия на метаболизм, функции клеток, органов или систем организма.
В любом случае, перед применением противорубцовых средств необходимо обязательно проконсультироваться с врачом!
Миф 8. Если рубец чешется, значит он уменьшается.
Причины зуда свежих или застарелых шрамов бывают абсолютно разными, но ни одна из них не является показателем уменьшения в размере или рассасывания рубца. Наоборот, если зуд и жжение ощущаются в области зрелого, полностью сформировавшегося шрама, то это скорее всего свидетельствует о его росте.
К причинам зуда рубцов относятся:
- Нитки, которыми сшивали рану. Несмотря на то, что современная медицина отдает предпочтение специальным саморассасывающимся нитям, частенько случается, что отдельные их частички могут длительное время сохраняться внутри шва. Потом в определенный момент организм начинает их отторгать. Зуд из-за нитей может возникать на 1 и начале 2 стадии формирования рубца.
- Видоизменение гипертрофического рубца в келоид. Если сильно чешется вокруг шрама, а сам он явно видоизменился, то это может указывать на то, что он переродился в келоидный рубец. Зуд, жжение и увеличение размеров – основные симптомы.
- Травмирование рубца одеждой или украшениями.
- Слишком сухая кожа. Одна из самый распространенных причин зуда. Очень сухая кожа даже при отсутствии шрама будет чесаться.
- Некоторые виды лечения. Некоторые варианты лечения также могут вызывать зуд – в качестве сопутствующего лечению симптома или в качестве побочного эффекта.
Если ощущение зуда и жжения приносит серьёзный дискомфорт, то следует обратиться к специалисту, чтобы разобраться в причине и при необходимости назначить лечение. Большинство противорубцовых препаратов имеют в своём составе компоненты, помогающие уменьшить или прекратить зуд.
Миф № 9. Острая стадия угревой болезни не препятствие для лечения рубцов.
Препятствие — и еще какое! Если на коже есть хоть один воспалившийся элемент, любые косметические процедуры противопоказаны. Это правило касается и специализированных мазей и кремов для лечения шрамов. Сначала устраняем воспаление, затем используем средство от рубцов либо наносим точечно непосредственно на рубчики.
Миф 10. Старые рубцы не поддаются коррекции.
Старый шрам невозможно удалить совсем, но совершенно реально сделать его почти незаметным.
Чем старше рубец, тем сложнее с ним бороться. Многие прибегают к быстрым относительно срока лечения, но болезненным оперативным вмешательствам, которые помимо прочего требуют дополнительного периода реабилитации. Небольшой шрам после операции останется в любом случае, но он будет аккуратным и при положительном ходе заживления и лечения станет практически незаметным.
Помимо оперативных, существуют консервативные методы борьбы с рубцами. Они требуют больше времени на лечение, но являются менее болезненными и не столь дорогостоящими. Для ускорения процесса коррекции рубца консервативные методы часто применяют в комплексе с различными процедурами или физиотерапией.
Мы рассмотрели распространённые заблуждения относительно лечения рубцов, но далеко не все. Необходимо быть внимательными к себе и своему здоровью, поэтому если есть основания считать, что после травмы начинает формироваться патологический рубец, то нужно обратиться к специалисту.
Гипертрофический рубец – это избыточное разрастание фиброзной соединительной ткани при патологическом заживлении кожной раны. Косметический дефект образуется при обширных поражениях кожи с неровными краями, врожденной предрасположенности, неадекватной хирургической помощи и чрезмерном натяжении тканей. Рубец выступает на несколько миллиметров над кожей, имеет багровый или розовый цвет, по форме и размерам соответствует ране. Диагностика проводится путем осмотра, в сомнительных ситуациях назначается патоморфологическое исследование. Коррекцию гипертрофических шрамов выполняют инъекциями, методами крио- и лазерной деструкции, пластической хирургии.
МКБ-10
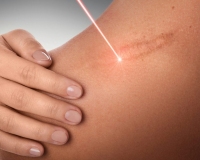


Общие сведения
Физиологическая регенерация должна завершаться образованием нормотрофического рубца, который не выступает над уровнем кожи и со временем становится почти незаметным. Однако у многих пациентов наблюдаются нарушения регенераторных процессов, поэтому гипертрофические рубцы – серьезная проблема для всех направлений современной хирургии. Видимый эстетический недостаток и сложности в коррекции объясняют высокую актуальность гипертрофических шрамов, требуют от врачей разработки новых методов их эффективной маскировки и удаления.

Причины
Характер рубцевания и внешний вид зажившей раны во многом определяется этиологией кожного повреждения. По причинам появления рубцы бывают посттравматические, послеоперационные, образовавшиеся на месте патологических кожных элементов или вследствие лучевой терапии. Формированию патологического гипертрофического шрама на месте раны способствуют следующие факторы:
- Характер повреждения. Патологические рубцы чаще возникают при рваных, разможженных и укушенных ранах, когда травматизация кожи не соответствует линиям Лангера. Предрасполагающим фактором является заживление вторичным натяжением, нагноение и воспаление места травмы.
- Избыточное натяжение тканей. Такая ситуация встречается при ушивании и пластической коррекции рубца без пересадки кожи, когда собственные ткани пациента стягиваются для закрытия дефекта. В месте натяжения нарушается образование структурной соединительной ткани, возникают гипертрофические явления.
- Опасная локализация. Патологические рубцы в основном образуются по передней поверхности шеи, в области мочки уха. Это объясняется различными механическими свойствами кожи на разных участках тела, что оказывает значимую роль на процессы регенерации.
- Склонность к патологическому рубцеванию. Доказаны генетические и иммунные варианты предрасположенности к образованию гипертрофических и келоидных рубцов. У таких пациентов патологические шрамы образуются даже при отсутствии других провоцирующих факторов.
Патогенез
Классическое заживление раны длится до 1 года, завершается образованием рубца. В первые 10 суток наблюдается острое воспаление, которое в последующий месяц приводит к активному фибринолизу и образованию рыхлой соединительной ткани. На протяжении 2-3 месяцев после кожного повреждения ткани уплотняются, образуется прочный шрам. Окончательная перестройка рубца происходит 4-12 месяцев, именно в этот период появляются гипертрофические изменения.
При гипертрофическом процессе незрелая соединительная ткань располагается в субэпидермальном слое. Патоморфологически она представлена тонкими пучками коллагена, отдельными эластиновыми волокнами, избыточным количеством внеклеточного матрикса. Наблюдается большое число плазматических клеток, однако гигантские фибробласты отсутствуют. Сверху образование покрыто ровным слоем эпидермиса.

Классификация
Гипертрофический рубец – один из классических вариантов шрамов, согласно клинико-морфологической систематизации. В практической дерматологии используются и другие виды классификации, чтобы наиболее точно описать особенности кожной регенерации и подобрать методы коррекции патологических случаев. Существует несколько критериев систематизации рубцовых изменений:
- По возрасту: незрелые (до 3 месяцев), умеренно зрелые (3-12 месяцев), зрелые (старше 1 года).
- По конфигурации: линейные, дугообразные, зигзагообразные, звездчатые и другие варианты неправильной формы.
- По цвету: розовые, багрово-красные, цианотичные, белесоватые, пигментированные.
- По размеру: малые (до 1 см), средние (1-2 см), крупные (до 4,5 см), обширные (более 4,5 см).
Симптомы гипертрофического рубца
Такой тип шрама начинает расти спустя 3-4 недели после травмы, его увеличение в размерах продолжается в среднем 5-6 месяцев. Гипертрофический рубец имеет красноватый или синюшный оттенок, по размеру и форме соответствует границам раны, возвышается над поверхностью здоровой кожи не более чем на 4 мм. Со временем образование приобретает светло-розовый или телесный оттенок, спустя 12-18 месяцев возможна его частичная спонтанная регрессия.
Поверхность гипертрофического рубца неровная с выступающими участками, кожа над ним матовая. Его контуры четко очерчены, однако края плавно переходят на окружающие кожные покровы и постепенно сливаются с ними. В местах постоянного трения шрам покрывается ороговевшими наслоениями и небольшими язвами. При этом пациента беспокоит болезненность, сильный зуд, мокнутие или выделение сукровицы.
Осложнения
Гипертрофические рубцы не угрожают жизни и здоровью человека. Их основной проблемой является косметический дефект, особенно при локализации на лице и открытых участках тела. Крупные и заметные шрамы сказываются на психологическом состоянии пациентов, вызывают проблемы с социализацией, становятся препятствием для построения отношений с противоположным полом.
Неприятные последствия наблюдаются при расположении рубца в месте постоянной травматизации. Вследствие механического трения на его возвышающейся поверхности возникают раны и язвы, которые могут инфицироваться с развитием вторичных бактериальных осложнений. Также возникают явления гиперкератоза, которые усугубляют неэстетичный вид рубцовой ткани.
Диагностика
При образовании гипертрофических рубцов показано обследование у врача-дерматолога и хирурга. В большинстве ситуаций диагноз устанавливают на основании физикального осмотра: определяются внешние характеристики шрама, условия его появления, наличие субъективной симптоматики. При согласии пациента проводится фотографирование пораженной области тела для отслеживания динамики изменений. Дополнительные методы диагностики:
- УЗИ мягких тканей. Сонография назначается, чтобы оценить толщину и глубину залегания рубцовой ткани, исследовать характер и полноту заживления раны, исключить осложнения.
- Патоморфологическое исследование. Для изучения структуры гипертрофического рубца проводится световая и электронная микроскопия, микроскопическая морфометрия. Исследования необходимы при трудностях дифференцировки разных видов шрамов, необходимости исключить другие кожные патологии.
Дифференциальная диагностика
В клинической практике необходимо отличать гипертрофические и келоидные рубцы, которые имеют большое внешнее сходство и патоморфологические признаки. На келоидный тип шрама указывает распространение соединительной ткани за пределы повреждения, продолжающийся рост в течение многих месяцев и даже лет, интенсивные субъективные ощущения (зуд, жжение, болезненность). Патоморфологически келоид характеризуется атипичными гигантскими фибробластами.

Лечение гипертрофического рубца
Консервативная терапия
Не существует общепринятого протокола коррекции патологической рубцовой ткани. Программа лечения подбирается индивидуально для каждого пациента, основываясь на клинических особенностях, локализации, давности образования и других характеристиках гипертрофического рубца. Небольшие образования удается скорректировать нехирургическими методиками, самые эффективные из которых:
- Локальная компрессионная терапия. Давящие силиконовые пластины и эластичные бинты замедляют разрастание рубцовых тканей, способствуют образованию шрамов нормотрофического типа.
- Инъекции кортикостероидов. При маленьких свежих шрамах гормоны угнетают чрезмерное образование фибробластов и коллагена, замедляют темпы роста соединительной ткани. Уколы глюкокортикоидов проводятся, пока рубец не сравняется по высоте с поверхностью кожи.
- Физиотерапия. Для сокращения объема соединительнотканных волокон применяются фибринолитические ферменты (лидаза, коллагеназа), которые вводятся методами электрофореза и ультрафонофореза.
- Криодеструкция. Для неинвазивного удаления гипертрофического рубца применяется жидкий азот, который наносится на очаг поражения, замораживает патологические ткани и разрушает их. Для достижения хорошего косметического эффекта проводится несколько сеансов.
- Лазерная шлифовка. Коррекция гипертрофических разрастаний выполняется абляционными лазерами, которые удаляют неструктурную соединительную ткань и сглаживают контуры шрама. В основном применяется фракционный метод лазерной шлифовки, который отличается коротким периодом реабилитации.
Хирургическое лечение
Оперативная коррекция рубцовых тканей показана при неэффективности лекарственных и малоинвазивных методов лечения. Хирургическое вмешательство направлено на иссечение патологических разрастаний соединительной ткани, ликвидацию чрезмерного натяжения кожи. Вторичные раневые дефекты закрываются с помощью местных или перемещенных кожных лоскутов, дермотензии с применением тканевых эспандеров.
Прогноз и профилактика
Небольшие по размеру гипертрофические рубцы успешно корректируются инъекционными, аппаратными или хирургическими методиками. При крупных шрамах и генетической склонности к патологической регенерации прогноз менее благоприятный: комплексная терапия уменьшает размеры и бугристость рубца, однако достичь нормотрофии и полностью скрыть дефект зачастую не удается.
Профилактика патологического рубцевания заключается в своевременной и квалифицированной помощи хирургов при серьезных травмах, адекватной иммобилизации в раннем периоде заживления, соблюдении этапности хирургического лечения. При обширных повреждениях кожного покрова с самого начала лечения требуется консультация пластического хирурга для выбора оптимального метода закрытия дефектов, чтобы минимизировать формирование шрамов.
3. Лечение гипертрофических и келоидных рубцов/ Г.Э. Карапетян// Фундаментальные исследования. – 2013. – №3.
4. Применение ферментов при лечении больных с гипертрофическими рубцами/ Б.А. Парамонов, И.И. Турковский, С.В. Бондарев// Вестник хирургии. – 2007.
Что такое постакне? Причины возникновения, диагностику и методы лечения разберем в статье доктора Герусовой Анны Михайловны, врача-косметолога со стажем в 14 лет.
Над статьей доктора Герусовой Анны Михайловны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Постакне — это устойчивые изменения кожи, которые появляются после угревой сыпи. К ним относятся различного рода дисхромии (изменения окраски кожи), псевдоатрофии, атрофические и гипертрофические рубцы и т. д.
Основная причина заболевания — протекание акне с осложнениями.
Акне (угри) является одним из наиболее распространённых заболеваний, частота встречаемости которого достигает 85%. В 15-30% наблюдений оно протекает в тяжёлой форме, что требует обязательного лечения. В дальнейшем у 2-7% пациентов акне разрешается образованием рубцов постакне. [1] Важно понимать, что эти рубцы формируется там, где длительно был выраженный воспалительный процесс.
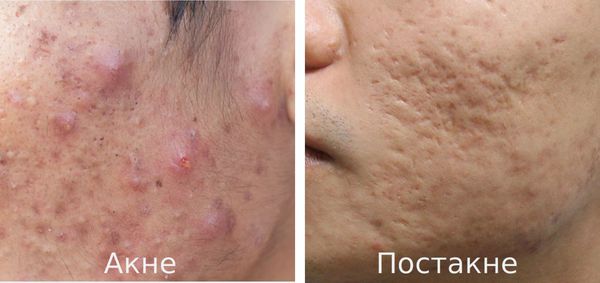
К факторам, способствующим трансформации акне в постакне, относятся:
- тяжёлые степени акне — папуло-пустулёзные и узловато-кистозные формы акне чаще других подвержены переходу во вторичные элементы постакне;
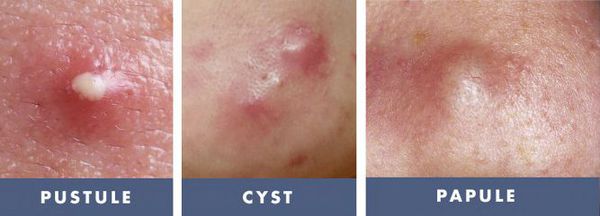
- воспалительный процесс в коже более 12 месяцев [2] — длительность течения воспаления элементов акне прямо пропорциональна риску развития вторичных изменений кожи, развивающихся до 95% случаев; [3]
- наличие постакне в семейном анамнезе — обычно, если в семье кто-либо страдал от постакне, то риск развития заболевания возрастает в несколько раз;
- неправильное лечение акне;
- частые выдавливания прыщей и излишняя травматизация воспалительных элементов акне.
Сегодня внешность играет важную роль в обществе: красота и привлекательность позволяют добиться значительно большего успеха как в карьере, так и в личной жизни. В связи с этим рубцы постакне, которые порой уродуют внешний вид, беспокоят людей не меньше, чем активные проявления акне. Они сложно поддаются корректировке, значительно снижая качество жизни, и требуют дорогостоящего продолжительного лечения. [4] [5]
W. Bodermer проводил исследование, которое выявило, что у 40% пациентов с постакне был снижен социальный статус, причём 64% из них являлись неработающими женщинами. [6] Такой большой процент людей, страдающих от акне, подтверждает, как важно уметь грамотно лечить акне и не допускать развития постакне в будущем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы постакне
По данным литературы, у 40% пациентов с вульгарными угрями отмечаются клинические симптомы постакне. [7]
Наиболее частыми проявлениями постакне являются:
- гиперпигментация;
- застойные пятна;
- расширенные поры;
- патологические рубцы;
- формирование атером (кист сальных желёз) и милиумов (белых угрей).
Гиперпигментация может возникать в результате воспаления папуло-пустулёзных элементов акне. Как правило, она существует довольно длительно. К факторам, провоцирующим развитие данного симптома, можно отнести активную солнечную инсоляцию (облучение) и механическое воздействие — выдавливание или расцарапывание отдельных элементов акне.
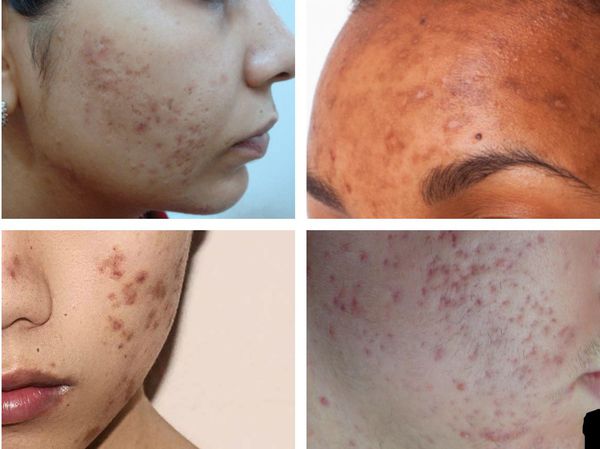
Пигментация характерна для людей со смуглой кожей (III-VI фототипы) и так называемых поздних акне (acne tarda), которые развиваются у женщин после 35 лет на фоне эндокринных нарушений.
При лёгкой форме течения акне папуло-пустулёзные угри обычно разрешаются без образования рубца. Но если из-за воспаления повреждается поверхностная часть дермы, то возникают атрофические глубокие следы повреждения кожи, которые негативно сказываются на внешнем облике человека.
Ещё 40 лет назад британскими учёными было проведено исследование, в котором приняли участие 2133 добровольца в возрасте от 18 до 70 лет. Это исследование показало, что у 1% испытуемых имелись рубцы постакне, 14% из этих пациентов считали, что возникшие шрамы обезобразили их внешность. [8]
Рубцы, формирующиеся после избавления от застойных (флегмонозных и конглобатных) акне, могут быть атрофическими, келоидными, а также смешанными с неровными краями. Атрофические рубцы довольно часто бывают депигментированными.
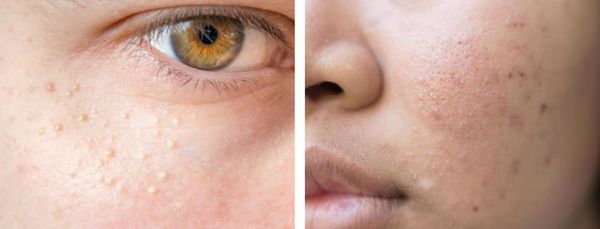
В более широком смысле к понятию "постакне" можно отнести вторичные изменения кожи, такие как атеромы и милиумы.
Милиумы — это роговые кисты верхнего слоя кожи. В народе их ещё называют просянкой, так как внешне они представляют собой множественные шарообразные плотные узелки белого цвета величиной с булавочную головку.
Милумы могут быть как первичными, так и вторичными. Первичные милиумы локализуются на коже век или вокруг глаз (реже — на теле). Они являются врождёнными пороками развития эпидермиса, а также могут возникать в период полового созревания. Вторичные милиумы развиваются при акне, хроническом простом дерматите и некоторых буллёзных дерматозах, после дермабразии и глубокого пилинга (механической чистки лица от омертвевших клеток поверхности кожи).
Милиумы постакне локализуются в основном на лице, а также в других себорейных зонах, таких как верхняя часть спины и плеч.
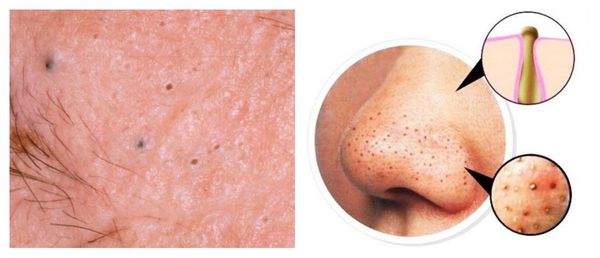
Атеромы представляют собой кисты сальной железы с полостью, заполненной экссудатом. Как правило, они появляются на лице и представляют собой безболезненные невоспалительные узелки или плотные узлы. Часто в центре кисты обнаруживаются комедоны, при удалении которых образуется отверстие. Если начать сдавливать такую кисту, то из отверстия выделится пастообразная белесовато-желтоватая масса с характерным неприятным запахом.
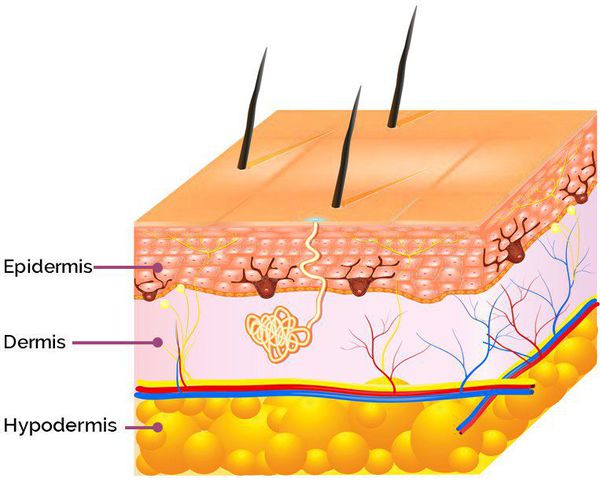
Патогенез постакне
Патогенез возникновения симптомов постакне зависит от глубины повреждения: гиперпигментация появляется в результате травматизации кожи на уровне эпидермиса, а рубцы — вследствие травмирования дермы (толстого слоя кожи, находящегося под эпидермисом). [9]
Сам процесс формирования проявлений постакне проходит в три этапа:
- Фаза воспаления. В ходе воспалительной реакции в коже кровеносные сосуды сначала сужаются, но вскоре вновь расширяются. В результате происходит активизация синтеза меланина (высокомолекулярных пигментов) в ту или иную форму, что в дальнейшем приводит к развитию гипер- или депигментаций, а также формированию застойных воспалительных пятен.
- Формирование грануляционной ткани. На этом этапе происходит разрастание капилляров: к третьему-пятому дню фибробласты начинают активно синтезировать новый коллаген. Первоначально в ране преобладает коллаген III типа (80%) с незначительным количеством коллагена I типа (20%). На момент созревания рубца постакне соотношение этих типов коллагенов зеркально изменяется. Параллельно начинают активно делиться кератиноциты (основные клетки эпидермиса), постепенно переходя в рану для удаления фибриноидного экссудата.
- Ремоделирование матрикса — восстановление клеточного каркаса кожи. Этот этап является самым длительным: он протекает от нескольких недель до нескольких месяцев и в завершается формированием новой ткани. А вот то, какая именно ткань получится, зависит от клеток (фибробластов, кератиноцитов, а также себоцитов), которые вырабатывают множество ферментов, отвечающих за архитектуру межклеточного матрикса. К таким ферментам, в частности, относятся MMPs (pro MMP-9) и их тканевые ингибиторы TIMPs. Они вызывают целую цепочку реакций межклеточного вещества. Дисбаланс соотношения данных ферментов может стать причиной развития атрофических или гипертрофических рубцов.

Также на формирование рубцов постакне огромное влияние оказывает пропионибактерии акне. Пептидогликан — опорный фермент клеточной стенки данной бактерии — усиливает распад экстрацеллюлярного матрикса путём генной экспрессии синтеза pro MMP-2. [10] [11] [12]
Классификация и стадии развития постакне
В зависимости от того, как проходит заживление элемента акне, все рубцы постакне делятся на четыре типа:
- Атрофические — заживление элемента сыпи протекает на фоне сниженной выработки коллагена. Такие рубцы находятся ниже уровня кожи.
- Нормотрофические — заживление акне происходит на фоне нормальной выработки коллагена фибробластами. Для таких рубцов характерно расположение на одном уровне с кожей.
- Гипертрофические — заживление идёт на фоне повышенного синтеза коллагена. Эти рубцы выступают над поверхностью кожи.
- Келоидные — плотные опухолевидные образования соединительной ткани розового, красного или синюшного оттенка с блестящей гладкой поверхностью. [13] Они выходят за границы исходной раны и очень не любят, когда их вновь травмируют.
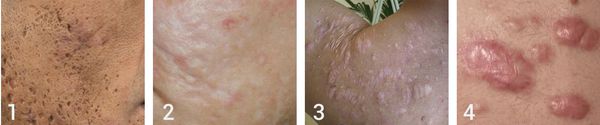
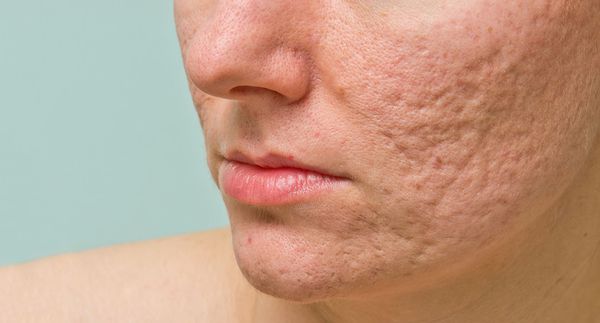
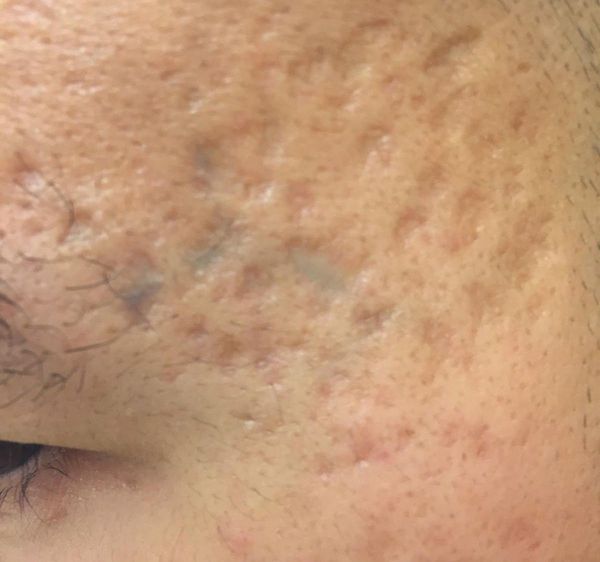
Атрофические рубцы встречаются у 90% пациентов с постакне. [14] Именно такие рубцы чаще всего устраняют врачи-косметологи.
Классификацию атрофических рубцов ввёл Jacob C.I. ещё 18 лет назад. [15] Она крайне важна, так как помогает определить варианты наиболее эффективного лечения проявлений постакне.
Так, в зависимости от формы все атрофические рубцы делятся на три типа:
- сколотые (ice-pick);
- квадратные (boxcar);
- округлые (rolling).
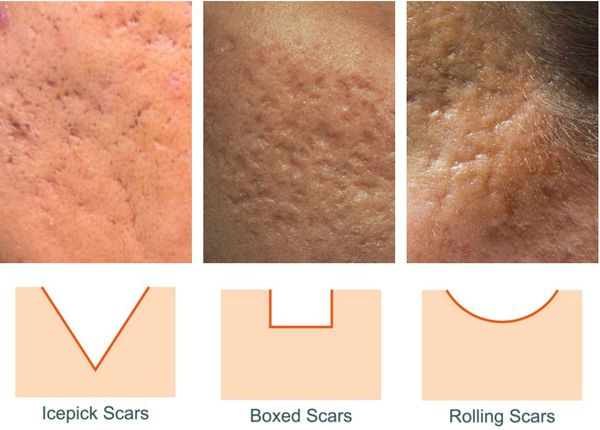
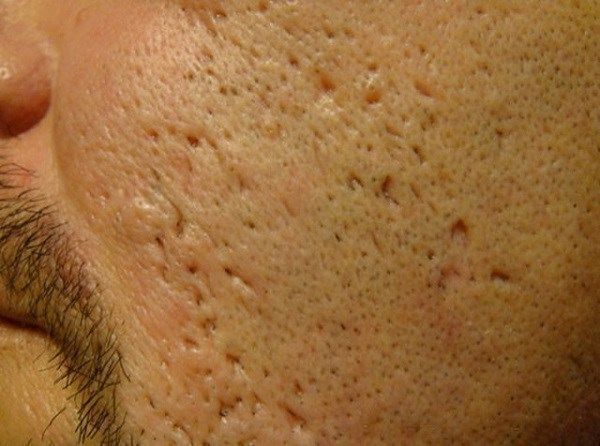
Сколотые рубцы глубокие, они имеют форму воронки и похожи по своему строению на английскую букву "V". От этих рубцов труднее всего избавиться, поскольку они представляют собой эпителиальные тяжи, которые углубляются до уровня гиподермы. Эффект лечения сколотых рубцов будет минимальным.
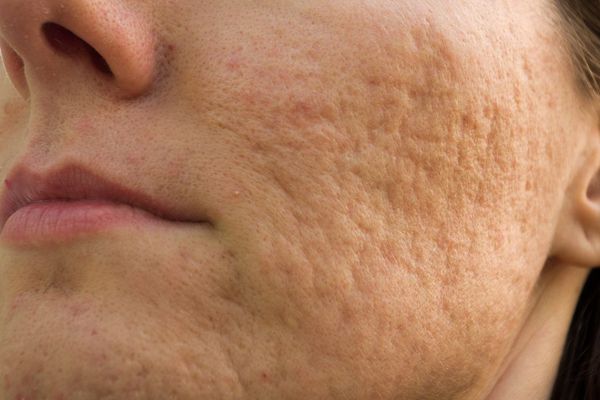
Округлые рубцы имеют диаметр 4-5 мм и формируются в связи с нестандартным прикреплением фиброзной ткани между дермой и гиподермой. Такие рубцы по своему строению напоминают желоб. Глубина их залегания обычно достигает 3 мм. Они в большей степени поддаются коррекции, но в любом случае их также нелегко лечить.
Квадратные рубцы обладают вертикальными стенками, которые не сужаются книзу. Они могут располагаться на разной глубине, но, как правило, устранить их гораздо проще, чем сколотые и округлые рубцы.
Осложнения постакне
Осложнения постакне, как правило, появляются тогда, когда человек стремится избавиться от застойных пятен и уже возникших рубцов с помощью травматизации и других видов воздействия на кожу.
К ранним осложнениям относятся:
- выраженный отёк;
- вторичное инфицирование (пустулизация и импетигинизация);
- обострение герпетической инфекции;
- аллергический дерматит.
К поздним осложнениям относятся:
- стойкая эритема;
- посттравматическая гиперпигментация;
- депигментация;
- формирование новых рубцов.
Выраженный отёк — это следствие общей воспалительной реакции в коже. Он возникает в ответ на повреждение и является защитно-приспособительным процессом, в ходе которого организм восстанавливает нормальные физиологические реакции кожи.
Вторичное инфицирование может произойти при присоединении к процессу воспаления патогенной или условно-патогенной микрофлоры (чаще всего стафилококков, реже — представителей грамотрицательных бактерий и крайне редко — анаэробной флоры). В результате такое инфицирование приводит к вторичному появлению пустул и импетиго (пузырьково-гнойных высыпаний).
Факторы, предрасполагающие к пустулизации и импетигинизации:
- количество бактерий, попавших в рану (100 тысяч возбудителей на 1 г тканей — примерно такое соотношение необходимо для развития воспалительного процесса);
- снижение общего иммунитета пациента;
- наличие хронического стресса и сопутствующих соматических заболеваний;
- длительный приём лекарственных препаратов и прочее.
Рожистое воспаление — наиболее тяжёлая форма вторичного инфицирования. Очаг инфекции обычно формируется уже на фоне сенсибилизации (приобретения чувствительности) организма к В-гемолитическому стрептококку. Размножение возбудителя происходит в лимфатических капиллярах сосочного и сетчатого слоёв дермы.
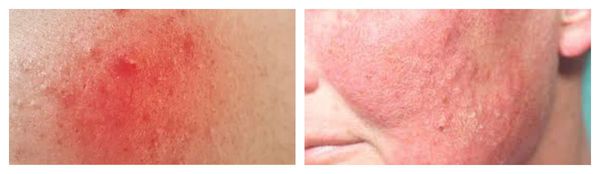
Для рожи характерно серозное или серозно-геморрагическое воспаление с признаками общей интоксикации организма. Она, в свою очередь, также может осложниться флегмоной (флегмонозная рожа) и некрозом.
По течению рожистое воспаление бывает:
- первичным — существует от нескольких дней до 1-2 лет после предыдущего процесса;
- рецидивирующим — возникает спустя два года после предыдущего процесса и характеризуется обычно иной локализацией.
Обострение герпетической инфекции — частое осложнение, которое возникает после чрезмерно агрессивных методов воздействия на кожу с постакне. Особенно это необходимо это иметь в виду пациентам с часто рецидивирующим герпесом в анамнезе: им необходимо пройти обязательную противовирусную профилактическую терапию перед лечением постакне.
Крайне редким, но тяжёлым осложнением при присоединении герпесвирусов является герпетическая экзема — острый оспенновидный пустулёз Юлиусберга. При отсутствии адекватного лечения возможен даже летальный исход. [16] Для этого заболевания характерны:
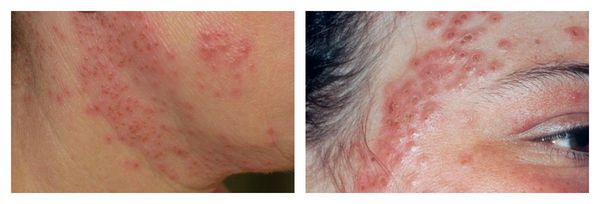
Аллергический дерматит может возникать при воздействии на кожу в основном различных химических веществ (пилинги), которые вызывают реакцию гиперчувствительности замедленного (IV) типа. Аллерген обладает способностью проникать через неизменённую кожу, обычно является низкомолекулярным, а не плотным соединением.
Стойкая эритема (покраснение) может быть следствием лазерной шлифовки СО2 или эрбиевым лазером. Она сохраняется на коже в течение 3-4 месяцев. Гистологически покраснения возникают как воспалительная реакция или являются проявлением незрелости нового эпителия. Некоторые неудобства пациентам также может причинить демаркационная линия (линия между обработанной лазером кожей и здоровой тканью), однако не стоит из-за беспокоиться, так как это со временем пройдёт.
Посттравматическая гиперпигментация может наблюдаться у пациентов с тёмной кожей, поэтому выбор метода лечения эстетических нарушений кожи всегда начинается с определения её фототипа. [17]

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!

Каждый день наша кожа защищает нас от негативного влияния десятка факторов. Но порой её восстановительного резерва бывает недостаточно, и тогда на лице и теле появляются еле заметные участки соединительной ткани. Если вовремя не обратить на них внимание, то вскоре они превратятся в шрамы и рубцы.
Услуги Expert Clinics
Пилинг помогает обновить эпидермис, он задействует не только верхний тонкий слой, но и более глубокие.
Это универсальный способ, позволяющий решить большинство эстетических проблем. Процедура отлично справляется с сухостью и обезвоженностью кожи.
Чтобы предостеречь себя от появления такого эстетического недостатка, как угри, следует соблюдать правила.
Что такое атрофический рубец
Атрофический рубец – это соединительная ткань, которая возникает вследствие регенерации после повреждения или воспаления. На месте воспалительного элемента начинает прекращать свою выработку коллаген и белки, из-за чего у кожи не хватает ресурсов восстановиться и «склеиться». Рубец находится ниже уровня кожи (из-за чего получил своё название “минус ткань”) и имеет особенности:
- Он лишён пигмента и волосяных фолликул;
- Имеет тонкий рубцовый слой, сквозь который могут просвечивать сосуды.
Виды рубцов

По форме атрофические рубцы бывают:
А) прямоугольными;
Б) клиновидными (сколотыми);
В) ладьевидными.
В зависимости от возраста они бывают:
1) свежие (до 1 года);
2) старые (после 1 года).
По степени выраженности делятся на:
- Атрофические пятна. В размере достигают не более 1 см. При появлении поверхность кожи становится морщинистой и имеет светло-голубой оттенок.
- Слабые. В этом случае заметна небольшая атрофия кожи, которую можно скрыть с помощью макияжа.
- Умеренные. Видны невооруженным глазом, а при растяжении становятся плоскими.
- Выраженные. На этой стадии шрамы образуют на коже объемные морщинистые бугры и тяжело поддаются лечению.
Также к атрофическим рубцам относятся и растяжки (стрии). Эти рубцы представляют собой полоски разной длины и ширины. Их цвет варьируется от белого до ярко-красного. Появляются в местах наибольшей растяжимости кожи: ягодицах, спине, животе, груди. Являются частым спутником беременных женщин и молодых мам.
Причины образования
Сформировавшиеся рубцы являются следствием глубокого воспалительного процесса, который может возникнуть из-за:
· Травм и ожогов. Появление атрофических рубцов после ожогов и травм может быть связано с нарушением обменных процессов в коже, воздействия ультрафиолета во время заживления или с тем, что они поразили нежные участки покрова.

· Угревой сыпи. Атрофические рубцы в виде постакне возникают из-за долговременной борьбы с угревыми воспалениями, механического повреждения кожи при попытке самостоятельно выдавить прыщ.
Что касается растяжек, то причина их появления кроется в следующем:
- Резкий набор веса. Кожа не успевает догнать быстро растущие объёмы тела, поэтому имеет свойство растягиваться.
- Гормональный дисбаланс, при котором выработка аминокислот, необходимых для синтеза коллагена и эластина, снижается.
- Недостаточное увлажнение. Нехватка таких значимых для кожи элементов, как гиалуроновая кислота, коллаген, витамин Е делают её уязвимой для агрессивных факторов.
Симптомы
Атрофические рубцы на коже - это участки в виде плотных образований соединительной ткани, которые расположены ниже поверхности нормальной кожи.
Рубец, как правило, очень заметен, и его внешний вид сильно отличается от других косметологических проблем. Так, например, постакне можно определить по рыхлости кожи и характерным “ямам” на ее поверхности. Если рубцы вызваны выдавливанием прыщей, то на коже часто можно заметить расширенные поры, пигментацию и милиумы.
Другой вид атрофических рубцов, стрии, не содержит пигмента, и потому имеют белый цвет. Линейные полосы локализуются в местах большей растяжимости кожи: на животе, ягодицах и ногах.
Атрофические рубцы после акне представляют собой мягкие подвижные образования. Их можно распознать по следующим признакам:
Наличие тонкого рубцового слоя. Сквозь него могут просвечивать сосуды.
Цвет. Рубец может быть как бесцветным, так и ярко-розовым или даже красным.
Отсутствие волосяных фолликулов.
Патогенез
Рубцом называют соединительную ткань, которая возникла вследствии регенерации тканей после перенесенного воспаления. Рядом с пораженным участком начинают активно делиться кератиноциты, устремившись на дно раны. С их помощью создается многослойный пласт, под которым завершается процесс репарации кожного участка.
Если же процесс повреждения кожи сопровождается наличием в организме инфекции или сниженным иммунитетом, кожный дефект углубляется ниже уровня базальной мембраны, и на этом месте формируется рубец.
При “отягчающих обстоятельствах” (присоединение инфекции, снижении иммунитета, недостаточном синтезе коллагена и др.) происходит углубление кожного дефекта ниже базальной мембраны, где располагаются меланоциты. В этих случаях после заживления дефекта на его месте может остаться депигментированное пятно или атрофичная кожа, а при полном отсутствии базальных кератиноцитов на базальной мембране — рубец.
Диагностика
Диагностировать и подтвердить наличие атрофических рубцов поможет консультация врача дерматокосметолога. С помощью дерматоскопии специалист обнаружит наличие / отсутствие “минус-ткани” - участка неровной истонченной кожи.
В качестве дополнительной диагностики проводится исследование биоптата.
Затем врач рассказывает о направлении, времени и процедурах, посвященных лечению атрофических рубцов. Дерматокосметолог Expert clinics подберет для вас индивидуальный и комфортный план лечения.
Методы лечения атрофических рубцов на лице
Если в с момента появления прошло более 1-1,5 лет, то полностью избавиться от атрофических рубцов будет сложной задачей. Однако сделать его менее объёмным и заметным – вполне реально. Методы косметологии смогут лишь обновить кожный покров, восстановить синтез коллагена, выровнять рельеф кожи и нормализовать цвет поврежденной области.
Курс лечения подбирается в зависимости от вида и глубины рубца.
Лазерный пилинг. Этот метод пользуется наибольшей популярностью. Луч, проникая под кожу, точечно воздействует на рубец. Лазер стимулирует естественное восстановление тканей с помощью роста нового коллагена, который буквально вытесняет соединительную ткань. Благодаря этому зона с рубцами выравнивается, а на поврежденных участках активизируются регенерационные процессы. Лазерная шлифовка даёт возможность регулировать глубину проникновения и получить улучшенную структуру рубцовой ткани. Проводится в периоды отсутствия активного солнечного света (зимой и осенью). Для получение более эффективного результата может понадобиться курс процедур.

Срединный химический пилинг. Является отличным вариантом для того, чтобы убрать атрофические рубцы. Использование трихлоруксусной кислоты в сочетании с лимонной и аскорбиновой кислотами позволяет провести качественное отшелушивание и глубокое обновление клеток.

Мезотерапия. Данная процедура предполагает введение мезококтейля непосредственно в рубец с помощью тонких коротких игл. В его состав входит гиалуроновая кислота, пептиды, витамины, минералы. Такой набор полезных микроэлементов активизирует выработку фибробластов, образование коллагена, нормализацию кровообращения, повышение тургора кожи, поддержку необходимого уровня увлажненности.
Биоревитализация. В этом случае в рубец вводится препарат, содержащий высокий процент гиалуроновой кислоты. Она ускоряет регенерацию тканей, питает кожу и сглаживают эффект после проведения процедуры лазерной шлифовки.
На запущенных стадиях удаление атрофического рубца может проводиться и хирургическим методом. В ходе операции хирург удаляет шрам с помощью скальпеля или лазера, затем накладывает косметический шов.
В качестве наружной терапии используются антибактериальные и ранозаживляющие мази. Они нормализуют кровообращение и благоприятствуют выработке коллагена.
Возможные осложнения
Наличие атрофических рубцов вызывает у своих обладателей глубокие психологические проблемы, а именно - тревожно-депрессивное поведение. Это выражается в низкой самооценке, нежелании знакомиться с новыми людьми, социопатии, замкнутости, раздражительности, нарушении сна.
Пациенты, которые не до конца понимают механизмы лечения рубцов, пытаются избавится от них самостоятельно. Это приводит к инфицированию кожи, аллергическому дерматиту, увеличении площади рубцевания и посттравматической гиперпигментации.
Профилактика новых образований

Будьте осторожны и избегайте ожогов и травмоопасных действий.
Следите за весом. Резкие колебания массы оказывают негативное влияние на структуру кожи.
Ни в коем случае не давите прыщи. Неопытное механическое воздействие – верный залог образования рубца.
Для улучшения качества кожи исключите из рациона острую, жареную пищу, фастфуд.
Для поддержания водно-липидного баланса не забывайте чаще пить чистую негазированную воду, а также увлажнять кожу с помощью крема.
Защищайте кожу от ультрафиолета в любое время года. Воздействие солнца делает рубцы более глубокими и заметными.
Список использованной литературы
Г. Э. Карапетян “ Лечение гипотрофических рубцов”.
А. А. Кубанов “Дифференциальная диагностика и лечение” кожных болезней.
М. А. Уфимцева “Методы клинической оценки и лечения атрофических рубцов постакне”.
H.P.M. Golnik, B. Dreno. Pathophysiology and management of acne.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для Вашего здоровья!
Атрофические рубцы на лице: причины и методы
Читайте также:

