Может ли при сахарном диабете быть шелушение кожи
Обновлено: 24.04.2024
Нарастание частоты заболеваемости инсулинзависимым сахарным диабетом (ИЗСД) у детей и подростков требует расширения исследований по профилактическому и раннему выявлению как доклинических стадий сахарного диабета (СД), так и его осложнений, своевременное
Ряд авторов не только признают, что поражение кожи при ИЗСД является наиболее доступным признаком для клинической оценки врачом, но и прослеживают связь между поражением кожи при ИЗСД и такими осложнениями этого заболевания, как нефропатия, нейропатия, ретинопатия, развитие ограничения подвижности суставов (ОПС) — артропатия (хайропатия)
В настоящее время поражение кожи при ИЗСД у детей может быть классифицировано следующим образом: первичное, вторичное и смешанное (сочетанное) поражения кожи; метаболические нарушения кожи; поражение кожи, связанное с лечением ИЗСД
Нарастание частоты заболеваемости инсулинзависимым сахарным диабетом (ИЗСД) у детей и подростков требует расширения исследований по профилактическому и раннему выявлению как доклинических стадий сахарного диабета (СД), так и его осложнений, своевременное обнаружение и лечение которых являются основными факторами, позволяющими предотвратить инвалидизацию и сократить смертность больных. При ИЗСД поражаются все органы и ткани организма, наиболее общим механизмом поражения является формирование диабетической микроангиопатии. Ряд авторов не только признают, что поражение кожи при ИЗСД является наиболее доступным признаком для клинической оценки врачом, но и прослеживают связь между поражением кожи при ИЗСД и такими осложнениями этого заболевания, как нефропатия, нейропатия, ретинопатия, развитие ограничения подвижности суставов (ОПС) — артропатия (хайропатия). Большинство исследований, проведенных в основном у взрослых больных, страдающих как инсулиннезависимым сахарным диабетом (ИНСД), так и ИЗСД, статистически достоверно показывают, что частота встречаемости симптомокомплекса поражения кожи, чаще всего описываемого как «диабетическая дермопатия», возрастает с повышением частоты других специфических осложнений СД. Все исследователи отмечают, что своевременная диагностика и лечение, включающее повышение уровня гликемического контроля, уменьшают проявления осложнений, а на ранних стадиях делают возможным их обратное развитие.
Особенностью кожных покровов ребенка, обусловливающей их повышенную чувствительность к патологическим изменениям, является более тонкий, чем у взрослых, и более рыхлый слой эпидермиса за счет большего содержания воды. Граница между эпидермисом и дермой неровная, связь между ними слабее, чем у взрослых. Дерма имеет преимущественно клеточную структуру, особенно у детей до шести лет; коллагеновые волокна очень тонкие, эластические, слабо развиты, тогда как волокнистая структура у взрослых имеет малое количество клеточных элементов. За счет этих особенностей защитная функция кожи у детей ослаблена — кожа более ранима, склонна к инфицированию (недостаточная кератинизация рогового слоя, его тонкость, незрелость местного иммунитета), эпидермолизу (легкое отделение эпидермиса от дермы), особенно у детей до трех лет. Поверхность детской кожи суше, чем у взрослых, имеет более выраженную склонность к шелушению вследствие физиологического паракератоза и более слабого функционирования железистого аппарата кожи.
Большинство исследователей считают, что поражения кожи при СД встречаются довольно часто, и, учитывая микроскопические изменения, они могут достигать даже 100% при манифестации заболевания. С помощью гистологических и электронно-микроскопических исследований доказано сходство морфологического строения кожи больных СД в возрасте моложе 40 лет и практически здоровых людей старше 60 лет. У них исчезают эластические волокна и активируются фибробласты, отмечаются разрывы коллагеновых пучков, снижение синтеза эластина и полимеризации коллагена при повышении количества коллагеновых белков, глюкозоаминогликанов, структурных гликопротеинов. При этом установлено, что снижение количества эластических волокон на всех стадиях старения кожи обычно предшествует изменениям коллагена.
У детей, в отличие от взрослых, практически не встречаются такие разнообразные, распространенные при СД первичные формы поражения кожи микроангиопатического и макроангиопатического генеза (в связи с резистентностью к инсулину), как генерализованная кольцевидная гранулема (granuloma annulare), папуллезно-роговой дерматоз Карле (hyperkeratosis follicularis et parafollicularis in cutem penetrans), папиллярно-пигментная дистрофия кожи (acanthosis nigricans), эруптивные ксантомы (xantoma papuloeruptivum), склередема (scleredema), кальцифилаксия (calcifilaxia), а также исчезающие гранулемы, резипелоидоподобная эритема, пигментный пурпурный дерматоз, периунгвальные телеангиоэктазии. Также крайне редки у детей и такие вторичные инфекционные поражения, в том числе кожи, как злокачественный наружный отит — тяжелая инфекция, вызываемая Pseudomonas; неклостридиальная газовая гангрена, как правило вызываемая Proteus, Klebsiella, E. coli, Pseudomonas; некротизирующий фасциит — смертельная инфекция, поражающая поверхностную фасцию. Из метаболических нарушений кожи, сопровождающих СД, практически не встречаются у детей гемохроматоз и порфирия.
- классическая — единичные крупные очаги поражения, чаще встречаемые на коже голеней, нередко с изъязвлениями;
- атипичная — с двумя вариантами течения — склеродермоподобным и поверхностно-бляшечным.
Никакое современное лечение, направленное либо на коррекцию углеводного обмена и метаболических нарушений, либо на улучшение микроциркуляции и тканевой резистентности (лазеротерапия, рентгенотерапия, криодеструкция и др.), не позволяет добиться стойких радикальных результатов. В настоящее время большинство исследователей все же рассматривают ЛН как самостоятельное заболевание — хронический дерматоз.
Таким образом, в настоящее время поражения кожи при ИЗСД у детей может быть классифицированы следующим образом:
- первичное, вторичное и смешанное (сочетанное) поражение кожи;
- метаболические нарушения кожи;
- поражение кожи, связанное с лечением ИЗСД.
Первичное поражение кожи — это сосудистые поражения (осложнения) микроангиопатического генеза — структурные и функциональные нарушения в мелких кровеносных сосудах (артериолы, венулы, капилляры). Клинически проявляются эритемой конечностей, внешне напоминающей рожу, иногда с изъязвлениями. Микроскопически характерны утолщение базальных мембран сосудов и пролиферация эндотелиальных клеток. К ним относится диабетическая дермопатия и рубеоз. Собственно диабетическая дермопатия — одна из самых распространенных форм поражения кожи — выражается в образовании множественных бессимптомных двухсторонних атрофических гиперпигментированных пятен, чаще всего на голенях. Их присутствие свидетельствует о возможности микрососудистых изменений в других тканях. Специфическое лечение дермопатии не проводится. Также имеет место рубеоз — розовый оттенок кожи лица у больных ИЗСД, обусловленный функциональной микроангиопатией или повышенным сродством гликированного гемоглобина к кислороду.
Вторичное поражение кожи включает: кожные инфекции — бактериальные и грибковые; неврологические нарушения — сенсорные, моторные и автономные.
Больные СД склонны к развитию инфекционно-воспалительных заболеваний, особенно при неудовлетворительном контроле гликемии. На поверхности кожи больных СД выявляется в 2,5 раза больше микроорганизмов, чем у здоровых лиц, а бактерицидная активность кожи у больных СД ниже, чем у здоровых, в среднем на 20%, и это снижение прямо коррелирует с тяжестью течения СД, в связи с чем при СД, в том числе ИЗСД, часто наблюдаются различные инфекционно-воспалительные и инфекционно-грибковые заболевания кожи. Прежде всего они развиваются на коже нижних конечностей, пораженных нейропатией и ишемией. Это обычно полимикробные инфекции: золотистый стафилококк, гемолитический стрептококк, грамотрицательные аэробные бактерии и множество анаэробов. На ногах, в области мозолей или в других местах трения и нарушения целостности кожи, в области ногтевых лож образуются язвы или нагноения. Инфекция может распространиться на окружающие ткани, вызывая некротизирующий целлюлит, лимфангит, гнойный миозит, некротизирующий фасциит, остеомиелит или даже газовую гангрену (такие исходы распространения инфекции у детей практически не встречаются). Пиодермии, фурункулы, карбункулы, флегмоны, рожа, дерматиты, эпидермофития, кандидомикоз, хронические паронихии и панариции, инфицированная гангрена встречаются у больных СД значительно чаще, чем в популяции. По принятой нами классификации ИЗСД у детей и подростков инфекционно-воспалительные и инфекционно-грибковые заболевания, в том числе кожи, отнесены не к сопутствующим ИЗСД заболеваниям, а к неспецифическим осложнениям ИЗСД, что правомерно, так как распространенность, тяжесть этих поражений, сложность их лечения у детей обусловлена именно наличием ИЗСД. Фурункулез у больных СД протекает тяжело и длительно, а подкожные абсцессы головы могут привести даже к тяжелым поражениям мозга. У взрослых больных СД встречается и гангрена Фурнье, для которой характерно поражение подкожных тканей в области полового члена, мошонки и промежности, реже — стенки живота. Возбудителем этого поражения является смешанная аэробная и анаэробная микрофлора. Микробно-воспалительные процессы при СД могут привести к сепсису. Присоединение инфекционно-воспалительных и грибковых заболеваний кожи, как правило, приводит к тяжелым и длительным декомпенсациям СД и увеличивает потребность организма в инсулине. У лиц с хорошим контролем СД фурункулез и карбункулы встречаются не чаще, чем в популяции здоровых. Из грибковых поражений у детей с ИЗСД наиболее распространены кандидозы, чаще всего вызывающие ангулярные стоматиты, паронихии, вульвовагиниты или баланиты.
Эпидермофитии у детей с ИЗСД довольно редки, но часто осложняются вторичной бактериальной инфекцией. Крайне редки у детей трудно поддающиеся терапии фикомикоз, мукормикоз, при которых в процесс могут вовлекаться мозговые оболочки. У детей с ИЗСД довольно распространены дерматомикозы, особенно стоп и ладоней, кожа которых становится сухой и чешуйчатой.
Широко распространены вторичные нарушения кожи, связанные с неврологической патологией при СД. Среди них: сенсорные нарушения — онемение пальцев ног, постепенно распространяющееся выше, захватывающее стопы, способствующее развитию травматических язвенных поражений, вторичных инфекций и гангрены, особенно при наличии сосудистых изменений; моторные нарушения — слабость межкостных мышц вызывает уплощение стоп с потерей смягчающей функции подошвы стоп; автономные (вегетативные) нарушения — гипергидроз верхней половины тела и сухость кожи нижней части туловища. Эти проявления относятся к диабетической нейропатии, поражающей 5-50% больных СД. У детей с ИЗСД наиболее часто встречается дистальная симметричная сенсорно-моторная полинейропатия с минимальными кожными проявлениями (сухость кожи, гиперкератоз, мозоли, вторичное инфицирование пораженных участков кожи, нарушения роста ногтей), обратимая в фазе начальных проявлений. Именно нейропатия — один из ведущих патогенетических факторов развития в дальнейшем синдрома «диабетической стопы» (ДС). Среди больных СД, осложненным синдромом ДС, частота ампутации нижних конечностей в 15 раз выше, чем у остального населения. При преобладании нейропатических изменений над изменениями периферического кровотока развивается нейропатическая форма ДС, одним из вариантов течения которой является поражение кожи — нейропатическая язва. Она чаще возникает на участках стопы, испытывающих давление, — плантарной поверхности и межпальцевых промежутках. Длительно протекающая сенсорно-моторная нейропатия приводит к деформации стопы с перераспределением и повышением давления на ее отдельные участки. В этих местах отмечается утолщение кожи, гиперкератоз с высокой плотностью. В дальнейшем развивается аутолиз подлежащих мягких тканей с формированием язвенного дефекта, при этом больной может ничего не замечать из-за снижения болевой чувствительности. Язвенный дефект может вторично инфицироваться, в том числе анаэробной микрофлорой, с развитием гипертермии, лейкоцитоза, требующих срочного хирургического лечения с некроэктомией, антибактериальной терапией, улучшением гликемического контроля. У детей все формы ДС встречаются крайне редко, но начальные проявления имеют место в детском возрасте, что требует адекватного обучения, обследования и лечения больных, в том числе прицельного осмотра состояния кожи при ИЗСД.
К смешанному (сочетанному) поражению кожи при СД относятся: утолщение кожи (синдром «диабетической руки» — ОПС с утолщением кожи и склеродермоподобным синдромом), желтый цвет кожи и ногтей, синдром «диабетических пузырей», пруригус и повреждения волос. К нему же следует отнести склеродермоподобные изменения кожи пальцев и тыльной части кистей рук, снижающие их подвижность. Кожа утолщается в области пальцевых суставов и периунгвально. Эти изменения, иногда в сочетании с артропатией (ОПС), описываются некоторыми исследователями как синдром «диабетической руки». Часто с утолщением кожи ассоциируется гиперкератоз. Желтый цвет кожи и ногтей (ксантохромия) ранее связывался с гиперкаротинемией, но сейчас доказано, что при СД в крови сохраняется нормальный уровень каротина. В настоящее время этиология и патогенез не выяснены. Синдром «диабетических пузырей» возникает редко, как правило на коже конечностей. Выявляются одиночные или множественные пузыри, заживающие без рубцевания через две—пять недель. Возможна симптоматическая терапия. Пруригус — поражение кожи в аногенитальной области на фоне кандидоза (гиперемия, трещины, шелушения, вторичное инфицирование). Иногда при плохо контролируемом СД может быть диффузное выпадение, а у больных пониженного питания — избыточный рост волос (лануго) на коже рук и спины. Редко, обычно при плохом уровне гликемического контроля, наблюдаются повышенное шелушение кожи, себорейный дерматит, ихтиозоподобный синдром, особенно в области голеней.
К метаболическим нарушениям кожи при СД относится ксантоматоз, редко встречающийся в детском возрасте и являющийся следствием гиперлипидемии. Клинически ксантоматоз проявляется в виде плотных желтых папул с эритематозным ободком, чаще на кистях, стопах, ягодицах, разгибательных поверхностях верхних и нижних конечностей. Купируется адекватной инсулинотерапией.
Специфическими кожными осложнениями лечения ИЗСД являются липодистрофии, образующиеся в местах инъекций инсулина. Встречаются в виде липом или липогипертрофий (плюс-ткань) и липоатрофий (минус-ткань). В связи с широким применением в настоящее время хорошо очищенных биосинтетических человеческих инсулинов липоатрофии встречаются крайне редко. В настоящее время именно липогипертрофии, или липомы, представляют собой наиболее распространенную проблему для больных ИЗСД, даже при небольшом сроке заболевания. Они возникают в результате некорректной техники введения инсулина (нарушения схем ротаций мест инъекций инсулина, несоблюдение техники и правил введения препаратов), а иногда и без видимых причин; затрудняют абсорбцию и метаболизм инсулина, ухудшают компенсацию заболевания, увеличивают потребность в инсулине, создают косметические дефекты на коже. Кроме вышеописанных правил профилактики липодистрофий, в случае их появления дополнительно и с хорошим эффектом применяется массаж липом, физиотерапия. Также у некоторых больных периодически возникают кровоподтеки в местах инъекций инсулина. Эти места, как правило, теплее на ощупь, чем окружающая кожа.
Обобщая вышеизложенное, можно сказать, что исследование кожи, представляющей собой наиболее доступную неинвазивному клиническому осмотру систему организма, имеет огромное клиническое значение. Знание особенностей поражения кожи у детей при ИЗСД не только помогает в оценке фазы течения заболевания, но и имеет непреходящее значение для решения вопросов о направлении диагностического поиска, коррекции лечения и прогнозе течения ИЗСД.
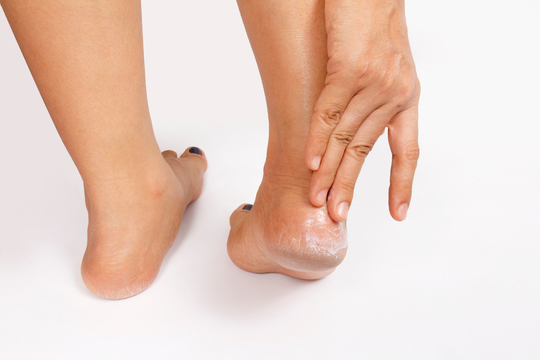
Очень часто пациенты с диабетом, особенно с суб- или декомпенсированным диабетом, испытывают серьезные проблемы с кожей. Часто возникает вопрос: а как нарушение углеводного обмена – сахарный диабет – связан с сухостью кожи и кожными инфекциями, которым они подвержены? Ведь всё это свидетельствует о нарушении барьерной, защитной функции кожи, вернее, состояния эпидермиса и даже – его верхнего, рогового, слоя. И почему при высоком уровне сахара в крови страдает кожа?
При сахарном диабете кожа становится более уязвимой и требует особого и ежедневного ухода. Сухость, трещины, натоптыши, утолщение кожного покрова, и как следствие повышенный риск инфицирования – все эти проблемы поможет решить специализированная линейка косметических средств.
Как происходит снижение защитных свойств кожи при диабете
Нарушение защитной, барьерной функции кожи напрямую связано с ее сухостью, с нехваткой воды в верхнем, роговом, слое кожи.
Причин такого серьезного нарушения гидратации рогового слоя при диабете несколько:
- Нарушение микроциркуляции крови в капиллярах, которыми пронизана дерма – внутренний слой кожи. Это состояние называется «микроангиопатией». В норме часть воды попадает в роговой слой из нижних слоев кожи, которые пронизаны сетью мелких кровеносных сосудов. Вода из капилляров дермы поднимается вверх и задерживается в роговом слое особыми молекулами – компонентами Натурального Увлажняющего Фактора. При диабете кровоснабжение дермы нарушается, воды становится меньше, роговой слой ее не получает изнутри.
- На поверхности кожи всегда есть естественная водно-жировая пленка, которая состоит из воды, кожного сала и компонентов пота. Она снижает испарение воды из эпидермиса. Но при диабете нарушается ее состав из-за изменения кислотности: поверхность кожи, которая в норме должна быть слабокислой, становится слабощелочной (рН 7.0 и выше). Соотношение жира и воды в пленке меняется, и она уже не может удерживать воду. И к тому же изменение среды ухудшает микрофлору кожи (состав и количество живущих на нашей коже бактерий): начинают быстро размножаться болезнетворные микроорганизмы, возрастет риск инфекции.
- Очень специфическим изменением кожи при диабете является следствие гликирования коллагена (связывания глюкозы с коллагеном и эластаном). Если глюкозы в крови много, то она вступает в химические реакции с белками кожи, в первую очередь с коллагеном. А если коллаген оказывается связанным, он не может поддерживать упругость кожи, и она становится жесткой или, наоборот, дряблой, внешний вид ухудшается.
Ксероз и гиперкератоз
Научное название сухости кожи – ксероз или ксеродермия. При этом состоянии кожа вялая, ее упругость снижена, она шелушится, что часто сопровождается зудом. Такая кожа тонкая, как пергамент, и ухаживать за ней следует с осторожностью. Желательно использовать только специализированные косметические кремы с небольшим процентом мочевины (3-5%). Этот ингредиент проникает в роговой слой и удерживает вокруг себя молекулы воды, не давая им испаряться. Высокое содержание питательных масел (авокадо, кокосовое) в таких кремах помогает смягчать сухость и насыщает кожу необходимыми липидами.

Гиперкератоз, наоборот, - это избыточное ороговение, утолщение кожи. Роговой слой разрастается, потому что нарушается процесс отшелушивания корнеоцитов («кирпичиков» рогового слоя). Чаще всего это происходит на конечностях. Такие ороговевшие, потрескавшиеся пятки знакомы практически всем взрослым людям, а не только диабетикам. Но при диабете это нарушение состояния кожи встречается гораздо чаще и гораздо опаснее: под толстым слоем кожи, под сухой мозолью может образоваться внутренняя язва, что приведет к синдрому диабетической стопы. Этому грозному осложнению диабета подвержены 6% людей с нарушением углеводного обмена, поэтому уход за проблемной кожей стоп является важной частью профилактики этого синдрома. Для избавления от гиперкератоза нужны уже кремы с более высоким содержанием мочевины: 10% и даже выше.
Мочевина в кремах при диабете: зачем, сколько и когда?
Эффективность таких кремов значительно повышается, если в их состав помимо мочевины входит молочная кислота, усиливающая их кератолитическое (отшелушивающее) действие. Схема действий проста и понятна: чистые пяточки обрабатываются мелкой пемзой или мягкой пилочкой, а потом на кожу наносится крем. Желательно делать это сразу после водных процедур, пока кожа еще влажная.

Микротравмы кожи при диабете

И в заключение приведем общие правила ухода за сухой кожей, которые помогут восстановить ее защитную функцию и улучшить качество жизни пациента:
- Для купания и умывания не использовать щелочное натуральное мыло (твердое, кусковое), у которого кислотность (рН) составляет 7.0-12.0, а использовать жидкие средства для с кислотностью (рН) 4.5-5.7.
- Избегать частого и продолжительного мытья, особенно в горячей воде.
- Для ухода за сухой кожей использовать эмоленты (смягчающие и увлажняющие косметические средства) на основе глицерина, мочевины, ниацинамида (витамин В3).
- Наносить на кожу эмоленты не реже 2 раз в день.
- Для ухода за раздраженной кожей использовать кремы, содержащие 2.5-5% пантенола.
Источники
- Demirseren D. D. et al. Relationship between skin diseases and extracutaneous complications of diabetes mellitus: clinical analysis of 750 patients //American journal of clinical dermatology. – 2014. – Т. 15. – №. 1. – С. 65-70.
- Macedo G. M. C., Nunes S., Barreto T. Skin disorders in diabetes mellitus: an epidemiology and physiopathology review //Diabetology & metabolic syndrome. – 2016. – Т. 8. – №. 1. – С. 63.
- Zhang P. et al. Global epidemiology of diabetic foot ulceration: a systematic review and meta-analysis //Annals of medicine. – 2017. – Т. 49. – №. 2. – С. 106-116.
- Lichterfeld A. et al. Evidence-based skin care //Journal of Wound, Ostomy and Continence Nursing. – 2015. – Т. 42. – №. 5. – С. 501-524.
- Shakya S., Wang Y., Mack JA., Maytin EV. Hyperglycemia-Induced Changes in Hyaluronan Contribute to Impaired Skin Wound Healing in Diabetes: Review and Perspective. //Int J Cell Biol - 2015 - Vol.2015 - p.701738.
Редакция благодарит специалистов компании АВАНТА за помощь в подготовке материала.

Рубеоз лица, так называемое диабетическое покраснение лица, является относительно распространенным микроангиопатическим осложнением, связанным с сахарным диабетом [4,86]. Рубеоз представляет собой гиперемию лица, что приводит к его общему красноватому цвету [4,17]. Одно исследование выявило рубеоз лица у 3,2% пациентов, страдающих сахарным диабетом [3], в то время как более старое исследование, проведенное в Иерусалиме, выявило наличие рубеоза лица у 59% госпитализированных пациентов с СД [87]. Появление РЛ часто является признаком плохого контроля гликемии [4,17]. Гипергликемия у пациентов с СД, как полагают, приводит к появлению застойной микроциркуляции, что может привести к венозной дилатации в области лица [86]. При наличии рубеоза лица следует искать другие микроангиопатические осложнения, такие как ретинопатия [4,86].
Диагноз ставится клинически и основывается на характерной внешности. Основой лечения является строгий гликемический контроль, который может улучшить внешний вид пациентов с РЛ и предотвратить осложнения в виде микроангиопатии в других системах органов [4,17,50].
Околоногтевая телеангиоэктазия (ОT) также представляет собой изменение кожи красноватого цвета, которое имеет место у пациентов с сахарным диабетом у проксимального ногтевого валика [26]. Околоногтевая телеангиоэктазия представляет собой эритему околоногтевого валика, дилатированные капилляры вокруг ногтевого ложа, видимые невооруженным глазом, повышенную чувствительность кончиков пальцев и толстую кутикулу [4]. ОTвозникает на ногтях пациентов с СД после потери капиллярных петель и дилатации поверхностного сосудистого сплетения [4,26]. Одно исследование выявило ОTу 49% больных с СД [88]. ОT, как полагают, вызвана характерной для сахарного диабета диабетической микроангиопатией [89].
Диагноз ОТ можно поставить клинически. Кроме периодически возникающей повышенной чувствительности кончиков пальцев часто симптомы отсутствуют [26] и никакого лечения не требуется [4].
Oниходистрофия представляет собой чрезмерное утолщение и деформацию ногтей, что может вызвать накопление грязи и последующее возникновение инфекции на пальцах ног, что следует рассматривать как диабетические язвы [4]. Само по себе данное состояние может привести к появлению на стопе диабетической язвы [90, 91]. У пациентов с СД ониходистрофия часто является результатом плохого периферического кровообращения и диабетической нефропатии [4].
Диагноз выставляется на основании клинической картины. Плохо подобранная обувь может привести к повторным травмам и ухудшению состояния поврежденного участка кожи [4,21]. Правильный уход за ногтями, тщательно подобранная обувь и внимание к появлению инфекции на ногтях являются основой лечения заболевания [4].
Плоский лишай (ПЛ) - это хроническое воспалительное заболевание, поражающее кожу, слизистые оболочки, волосистую часть кожи головы и ногти [92]. Встречается у 0,4-1,9% населения [92] и обычно поражает людей старше 45 лет [93]. ПЛ имеет более высокую распространенность у пациентов с СД, по данным различных исследований, встречается у 2-4% пациентов с СД 1-го или 2-го типов [94, 95]. Классически это состояние описывается «четырьмя П»: прурит (зуд), фиолетовый цвет поражения (англ. «пёрпл»), полигональные (многоугольные) папулы или бляшки [4]. Кожный плоский лишай представляет собой сгруппированные, симметричные, эритематозные или фиолетовые, полигональные папулы с плоской верхушкой, расположенные в основном на сгибательных поверхностях рук и ног (рис. 6) [96]; кроме этого, могут встречаться язвенный и перфоративный типы плоского лишая [4]. Также могут возникать поражения ротовой полости; они могут быть жгучими, бессимптомными или болезненными [97]. Плоский лишай на слизистых оболочках, как правило, проявляется в виде белых кружевообразных поражений, которые расположены на боковых поверхностях слизистой оболочки полости рта, иногда с вовлечением губ, десен и языка [98]. Точный патогенез плоского лишая остается неясным, но он считается Т-клеточно-опосредованным аутоиммунным процессом, который приводит к повреждению кератиноцитов 99.

Кожный плоский лишай: фиолетовые плоские папулы (A) на ноге, (B) на предплечье и (С) оральный красный плоский лишай: сетчатые белые линии буккальной слизистой оболочки.
Диагноз плоского лишая часто выставляется на основе клинических данных [4]. Если клинический диагноз неопределенный, то показана биопсия [4]. Существуют несколько вариантов лечения, при этом были проведены несколько исследований лечения более высокого уровня для достижения типичной спонтанной ремиссии плоского лишая [95, 102]. Кожный плоский лишай часто разрешается спонтанно в течение от 1 до 2-х лет, в то время как плоский лишай на слизистых оболочках может иметь более стойкое течение и быть более устойчивым к терапии [101]. Даже при проводимом лечении часто возникают рецидивы [101]. К средствам терапии первой линии плоского лишая относятся местные сильнодействующие глюкокортикостероиды [103].
Следует отметить, что для лечения плоского лишая в области лица следует применять глюкокортикостероиды средней и низкой силы действия, потому что сильнодействующие кортикостероиды в этих областях могут привести к развитию стероид-индуцированной атрофии [4]. Внутриочаговое введение кортикостероидов следует использовать для более толстых поражений [4, 104]. Еще одним важным компонентом лечения плоского лишая является контроль зуда [102], который часто достигается путем применения пероральных антигистаминных препаратов (например, гидроксизина) [102]. При генерализации процесса схему лечения можно дополнить светолечением [4]. У пациентов, которым недостаточно местной терапии кортикостероидами, может оказаться эффективным применение системных глюкокортикоидов, светолечение с PUVAи ультрафиолетом типа Bи пероральным ацитретином [4].
Поражение кожи при СД является довольно распространенным явлением, имеющим разнообразные проявления. Поскольку заболеваемость и распространенность СД увеличивается, важное значение для врачей первичного звена имеют практические знания о клинических проявлениях и лечении данных состояний. Большинство поражений кожи при СД могут быть успешно вылечены участковым врачом, но важно понимать, в каких случаях для дальнейшего лечения требуется направление к дерматологу. В данном обзоре представлены сводные данные, касающиеся заболеваний кожи у пациентов с СД, их клинический внешний вид и стратегии диагностики/лечения для каждого перечисленного состояния.Таблица. Сводные данные кожных проявлений у пациентов с СД
Связь с сахарным диабетом
Полиповидные выросты нормальной кожи на узкой ножке, обычно расположенные на шее, подмышечных областях, веках и паховой области
Нет лечения при отсутствии симптомов; при наличии симптомов - иссечение с использованием пинцета, ножниц с тонкими лезвиями, криохирургических методик с жидким азотом или электродиссекции
Бархатные, папилломатозные, коричнево-черного цвета бляшки с гиперкератозом, обычно расположены на интертригинозных поверхностях и шее
Лечение основной причины заболевания, часто с потерей веса: местные или системные ретиноиды и местные кератинолитики для симптоматического лечения
Желтые папулы с эритематозным основанием на ягодицах, плечах и разгибательных поверхностях конечностей
Лечение основной причины заболевания: достижение более низких уровней триглицеридов путем изменения диеты и применения системных препаратов
Толстая, индуративная, иногда эритематозная кожа на верхней части спины, шеи и плеч
PUVAявляется вариантом первой линии терапии: другие варианты включают мощные местные и внутриочаговые инъекции кортикостероидов, пеницилламина, метотрексата в низких дозах
Четко очерченные, депигментированные макулы и участки кожи и волос с отсутствием меланоцитов на микроскопическом уровне
Кортикостероиды с добавлением узкополосного ультрафиолетового излучения типа В или ингибиторов кальциневрина или PUVA
Неровные, безболезненные яйцевидные бляшки с желтым атрофический центром и красно-пурпурные по периферии, чаще всего расположены на коже в области большеберцовой поверхности голени
Местные, внутриочаговые или системные кортикостероиды: пентоксифиллин продемонстрировал эффективность в ряде клинических случаев
Большие и асимметричные, заполненные серозной жидкостью, напряженные буллы, расположенные на акральной и дистальной кожной поверхности нижних конечностей
Маленькие, хорошо отграниченные, округлой или овальной формы атрофические гиперпигментированные поражения на передней поверхности голени в области большеберцовых костей нижних конечностей
Нет необходимости лечения
Сухость, покраснение, чешуйчатость и/или шелушение кожи, которые могут приводить к образованию трещин
Соответствующая гигиена кожи, включая применение кремов или лосьонов, не содержащих отдушек
Эритематозные чешуйчатые папулы и бляшки, наиболее часто встречающиеся в области трения
Местные и системные иммуномодуляторы, УФ-излучение и лазерные аппликации
Эритематозные и телесного цвета папулы, сливающиеся с образованием овального или кольцевидного поражения
Местные или внутриочаговые стероиды для локальной формы заболевания: противомалярийные препараты, изотретиноин или системная биологическая терапия при генерализации заболевания
Сильно зудящие, куполообразные папулы и узелки с центральным углублением, в котором определяется участок гиперкератоза, похожий на пробку, на разгибательных поверхностях конечностей и туловища
Избегание царапания/экскориации, местные или системные глюкокортикостероиды, светолечение, ретиноиды и антигистаминные препараты
Гиперемия лица, придающая лицу общий красноватый вид
Строгий контроль гликемии
Эритема околоногтевого валика, дилатированные капилляры вокруг ногтевого ложа, видимые невооруженным глазом, повышенная чувствительность кончиков пальцев и толстые кутикулы
Правильный уход за ногтями, хорошо подобранная обувь и своевременное лечение инфекции ногтей
Чрезмерное утолщение и деформация ногтей
Сильнодействующие местные глюкокортикостероиды и оральные антигистаминные препараты
Красный плоский лишай
Сгруппированные, симметричные полигональные папулы эритематозного или фиолетового цвета с плоской верхушкой, расположенные, в основном, на сгибательных поверхностях рук и ног
Нет лечения при отсутствии симптомов; при наличии симптомов - иссечение с использованием пинцета, ножниц с тонкими лезвиями, криохирургических методик с жидким азотом или электродиссекции
СД - сахарный диабет; NBUVB- узкопучковая фототерапия ультрафиолетом B; PUVA- псорален + фототерапия ультрафиолетом A; СД1 - сахарный диабет 1-го типа; СД2 - сахарный диабет 2-го типа.
• Кожные заболевания могут появиться как первый признак сахарного диабета или развиться в любой момент заболевания.
• Кожные заболевания также могут свидетельствовать о наличии сопутствующих микрососудистых осложнений сахарного диабета.
• Большинство кожных проявлений сахарного диабета могут быть вылечены врачом первичного звена, но важно понимать, в каких случаях требуется направление к дерматологу для дальнейшего лечения.
Авторы объявляют об отсутствии какой-либо финансовой заинтересованности, а также о наличии каких-либо конфликтов интересов.

Врач гинеколог-эндокринолог. Стаж 16+ лет. Принимает в Университетской клинике в Санкт-Петербурге. Стоимость приема 1700 руб.
- Запись опубликована: 07.04.2020
- Reading time: 4 минут чтения
Диабет 2 типа поражает людей, независимо от возраста. При этом ранние симптомы при диагнозе сахарный диабет 2 типа могут быть довольно легкими, поэтому больные часто даже не предполагают о его наличии. По оценкам эндокринологов, каждый третий человек на ранних стадиях диабета 2 типа не знает о том, что болен.
Первые признаки сахарного диабета
Один из признаков, характерных для этого состояния – увеличение потребности в воде. На первых стадиях диабета симптом может не ощущаться, поэтому пациенты списывают состояние на жару или физические нагрузки.
При ухудшении состояния повышенная жажда часто сопровождается другими симптомами диабета: учащенным мочеиспусканием, чувством необычного голода, сухостью во рту и увеличением или снижением веса, усталостью, помутнением зрения, ночными кошмарами и головными болями.
Часто диабет выявляется только после того, как его негативные последствия для здоровья становятся очевидными. Например, диабетиков беспокоят постоянные воспалительные поражения кожи и язвы, которые долго заживают, рецидивирующие грибковые инфекции влагалища и мочевыводящих путей, полости рта (кандидозы), кожный зуд и высыпания (микозы). Все это признаки развития гипергликемии.
У диабетиков обоих полов развивается сексуальная дисфункция. Гипергликемия приводит к повреждению мелких и крупных кровеносных сосудов и нервов половых органов, чувствительность снижается, что приводит к отсутствию естественного удовлетворения от полового акта (оргазма).
Также частые осложнения диабета – сухость влагалища у женщин и импотенция у мужчин. Статистика показывает, что от 35-70% мужчин с диабетом в конечном итоге будут страдать от импотенции, а у 30% женщин развивается сексуальная дисфункция. Для женщин, страдающих диабетом, характерны отсутствие сексуального влечения, возбуждения и диспареуния – болевые ощущения во время полового акта.
Кто в зоне риска?
Увеличивают риск развития диабета 2 типа определенные факторы риска, связанные как с выбором образа жизни, так и с заболеваниями.
Общие факторы риска для обоих полов:
- Уровень триглицеридов более 250 мг/дл.
- Низкий уровень «полезного» холестерина ЛПВП (ниже 35 мг/дл).
- Радиация (проживание в радиоактивно загрязненных местах).
- Гипотиреоз. При сочетании гипотиреоза (низкая функция щитовидной железы, приводящая к недостаточному уровню циркулирующего гормона щитовидной железы) и состояния преддиабета, риск развития СД2 более чем удваивается по сравнению с людьми с нормальной функцией щитовидной железы.
- Безглютеновая диета при отсутствии медицинских показаний (она назначается людям, страдающим целиакией). Согласно данным Американской Ассоциации Сердца, ежедневное употребление повышенного количества глютена, растительного белка, содержащегося в злаковых (рожь, ячмень, овес, пшеница) снижает риск развития диабета у обычных людей, по сравнению со сторонниками безглютеновой диеты.
- Употребление никотина.
- Избыточный вес или ожирение, особенно вокруг талии.
- Недостаток физических упражнений.
- Нарушение питания (избыточное потребление блюд с высоким содержанием обработанного мяса, жиров, сладостей и любого алкоголя).
- Наследственность.
- Возраст (люди старше 45 лет более подвержены развитию диабета 2 типа, чем молодые).
Факторы риска, характерные только для женщин:
- Гестационный (в период беременности) диабет.
- Рождение крупного плода.
- Синдром СПКЯ (поликистоз яичников), поскольку при этом заболевании развивается резистентность к инсулину.
Диагностика при диагнозе сахарный диабет
При подозрении на диабет, эндокринолог, прежде всего, проверяет уровень глюкозы в крови. Поводом для этого становится избыточный вес (индекс массы тела/ИМТ – более 25) и факторы риска, перечисленные выше.
Тестирование уровня глюкозы в крови должно проводиться каждые три года, начиная с 45 лет, всем пациентам, даже с нормальным весом и при отсутствии факторов риска. Это разумно, поскольку риск развития диабета увеличивается с возрастом.
Тесты для определения гипергликемии:
- Тест на глюкозу в плазме натощак (FPG). До тестирования нельзя ничего есть в течение восьми часов, поэтому анализ проводится утром. Для образца используется кровь из пальца. Диагноз диабет ставится, если уровень глюкозы в крови превышает 126 мг/дл.
- Пероральный тест на толерантность к глюкозе (OGTT). Следующий тест, используемый для диагностики диабета проводится в два этапа. В день обследования, которое также проводится строго на голодный желудок утром, вначале определяется глюкоза натощак. Затем пациент выпивает 75 г очень сладкой смеси, после чего, через два часа у него измеряется уровень сахара в крови. Диабет ставится, если при проведении орального теста на толерантность к глюкозе показатель превышает 200 мг/дл.
Самостоятельное тестирование уровня сахара в крови
Помимо сдачи анализов, люди с диабетом должны самостоятельно проверять у себя уровень глюкозы в крови. Самостоятельное тестирование дает хорошее представление о том, в какой степени диабет находится под контролем и как необходимо изменить план лечения заболевания.
Когда нужно проверить уровень сахара в крови:
- в первую очередь утром, по возможности сразу, как только проснулись;
- до и после еды;
- до и после тренировки;
- перед сном.
Осложнения диабета: чем опасен диагноз диабет
Сахарный диабет – это стойкое нарушение обмена веществ в результате хронической гипергликемии, приводящий к поражению всех кровеносных сосудов, почек, глаз, суставов, периферических и центральных нервов.
Пациентам, не занимающимся лечением диабета, грозят следующие осложнения:
- Сердечные приступы. Приблизительно два из трех диабетиков умирают от болезней сердца. Это связано с тем, что при постоянно высоком уровне сахара в крови повреждаются стенки кровеносных сосудов, что приводит к образованию тромбов, увеличивает риск сердечного приступа и инсульта.
- Диабетическое поражение почек . При прогрессировании диабета увеличивается риск развития хронического заболевания почек – нефропатии. Это комплексное поражение всех артерий и артериол, канальцев и клубочкового аппарата почек. Диабетическая нефропатия приводит к склерозу тканей почек и развитию почечной недостаточности (44% всех случаев почечной недостаточности вызваны диабетом). Снижает риск почечной недостаточности контроль диабета при помощи препаратов и диеты.
- Повреждение глаз. Диабетическая ретинопатия развивается при длительной неконтролируемой гипергликемии в результате повреждения крошечных кровеносных сосудов в сетчатке глаза. Со временем диабетическая ретинопатия приводит к прогрессирующей и постоянной потере зрения. Диабетическая ретинопатия – наиболее частая причина возникновения приобретенной слепоты у людей в возрасте от 20 до 74 лет.
- Диабет 2 типа и нервная боль. Покалывание, онемение и ощущение «игл и булавок» – все это симптомы диабетической невропатии или повреждения нервов, связанные с гипергликемией. Это неприятное чувство наиболее часто диагностируется в руках, ногах, пальцах рук или ног. Предотвратить это осложнение может только жесткий контроль диабета.
- Повреждение стоп . Снижение чувствительности в результате травмы нервных волокон, затрудняет самодиагностику состояния ног. Но это не значит, что патологическое состояние не ухудшается. Поражение кровеносных сосудов, которое развивается при диабете, снижает кровообращение не только в мелких, но и в крупных сосудах ног. Сочетание нейропатии и ангиопатии приводит к тяжелому синдрому – диабетическая стопа. Вначале возникают труднозаживающие язвы, потом глубокие поражения, в конечном этапе развивается гангрена (гнойный некроз тканей) – одно из очень тяжелых осложнений диабета. Спасти жизнь диабетика в тяжелых запущенных случаях гангрены может только ампутация ноги.
Лечение при диагнозе сахарный диабет
Снизить риск осложнений от диабета можно, только контролируя уровень сахара в крови.
Лечение диабета фармакологическими препаратами
- Таблетки . Пероральные препараты рекомендуются людям с диабетом 2 типа, которые не могут адекватно контролировать уровень сахара в крови с помощью диеты и физических упражнений. В распоряжении эндокринологов широкий выбор гипогликемических препаратов с разным механизмом действия, которые могут использоваться отдельно или в комбинации. Некоторые лекарства увеличивают выработку инсулина, другие улучшают использование инсулина в организме, а третьи частично блокируют переваривание углеводов.
- Инсулин. Некоторым диабетикам 2 типа также, как и первого, назначается инсулин, иногда в сочетании с пероральными препаратами. Он необходим для лечения «бета-клеточной недостаточности», когда в поджелудочной железе не вырабатывается собственный эндогенный гормон, несмотря на высокое содержание сахара в крови.
- Неинсулиновые инъекционные препараты. Существуют препараты, вводимые в форме инъекций, стимулирующие выработку инсулина. Их используют для лечения диабета 2 типа, когда секреция поджелудочных клеток сохранена. К ним относятся: прамлинтид (Симлин, Symlin), эксенатид (Баета, Byetta) и лираглутид (Виктоза, Victoza).
Профилактика диабета 2 типа
Диабет 2 типа и его осложнения можно предотвратить у многих пациентов. Реально снизить частоту осложнений диабета, соблюдая здоровую диету, занимаясь умеренными физическими упражнениями и поддерживая здоровый вес. Всем, кто находится в группе риска, необходимо регулярно обследоваться на наличие диабета и преддиабета, чтобы начать лечение на ранних стадиях заболевания и предупредить развитие долговременных серьезных осложнений .
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 37 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-"мозолью" в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Читайте также:

