Может ли при грыже быть синяк
Обновлено: 01.05.2024
Грыжей называют выхождение внутреннего органа или его части через анатомические дефекты и/или атипичные каналы брюшной стенки.
Надчревной грыжей белой линии живота называют грыжу, расположенную между мечевидным отростком и пупком. Типичным местом локализации является верхняя (эпигастральная) часть белой линии, поэтому такие грыжи часто называют эпигастральными или грыжами мечевидного отростка.
Инцизионная грыжа живота (послеоперационная вентральная грыжа, инцизионная вентральная грыжа) - грыжа, возникающая на месте шва, оставшегося от проведенной ранее хирургической операции на органах брюшной полости. Чаще всего такой операцией является любая операция, выполненная серединным лапаротомным доступом (разрезом по белой линии живота).
Согласно принятому Европейским обществом герниологов определению, инцизионной грыжей называют "любой дефект брюшной стенки с или без выпячивания в области послеоперационного рубца, выявляемый пальпаторно при клиническом осмотре или с помощью визуализации".
Некоторые авторы относят к грыжам белой линии живота также околопупочную грыжу, которая согласно МКБ-10 кодируется в другой подрубрике (см. "Пупочная грыжа без непроходимости или гангрены" - K42.9)
Ущемленная грыжа - это грыжа, которая вследствие сдавления мышечными пластами не способна самостоятельно вернуться в исходное положение.
Невправимые грыжи - грыжи, вправляющиеся частично или не вправляющиеся совсем. В отличие от ущемленной грыжи, при невправимой грыже отсутствуют признаки кишечной непроходимости и/или гангрены. Невправимая грыжа развивается вследствие образования рубцовых изменений, препятствующих вправлению. Она не напряжена, почти безболезненна, хорошо передает кашлевой толчок. Полностью невправимые грыжи встречаются редко - как правило, часть грыжевого содержимого вправляется.
Острая кишечная непроходимость - это опасное для жизни патологическое состояние, при котором нарушается прохождение содержимого желудочно-кишечного тракта от желудка к заднему проходу.
Странгуляция кишечника - одна из форм механической непроходимости кишечника. Для нее характерно закрытие просвета кишечника вследствие перетяжки и стягивания кишечной стенки каким-либо естественным или патологическим тяжем.
Этиология и патогенез
Эластичное (странгуляционное) ущемление грыжи возникает следующим образом: во время внезапного повышения внутрибрюшного давления (поднятие тяжести, акт дефекации, кашель, чиханье, затрудненное мочеиспускание) происходит перерастяжение грыжевых ворот; внутренности под большим давлением проникают в грыжевой мешок. Затем из-за эластичности тканей грыжевые ворота из состояния перерастяжения возвращаются в обычное состояние, суживаются, однако содержимое грыжевого мешка не успевает вернуться в свободную брюшную полость.
При каловом ущемлении происходит переполнение кишечной петли, находящейся в грыжевом мешке, твердыми/жидкими каловыми массами либо только газами. По причине этого петля кишки растягивается, перистальтика затрудняется, и не происходит эвакуации содержимого кишки из пределов грыжевого мешка. Брыжейка кишки, вследствие растяжения петли кишки, оказывается сдавленной между приводящим отрезком, и таким образом возникает ситуация, схожая с эластическим ущемлением.
Ретроградное ущемление характеризуется тем, что ущемлению подвергается не та часть кишечной петли, которая находится в грыжевом мешке, а та, что расположена в свободной брюшной полости. При этом расстройства кровообращения больше выражены в петле, расположенной в брюшной полости, и меньше - в петле, находящейся в самом грыжевом мешке. Вследствие этой особенности, клиническая картина ущемления обычно развивается бурно.
В процессе пристеночного ущемления в узкое ущемляющее кольцо проникает и сдавливается там не вся петля кишки, а только часть стенки, расположенной по свободному, противобрыжеечному краю.
Эпидемиология
Возраст: преимущественно молодой и зрелый
Признак распространенности: Редко
Соотношение полов(м/ж): 1.5
Грыжа белой линии живота и инцизионная грыжа наиболее склонны к ущемлению. Риск ущемления зависит от размеров грыжи и ее склонности к рецидивам. Однако далеко не всякое ущемление приводит к развитию кишечной непроходимости. Чаще всего ущемляются сальник, желчный пузырь, стенка желудка, круглая связка печени, что, по понятным причинам, не приводит к странгуляционной кишечной непроходимости. Даже при ущемлении тонкой или поперечной ободочной кишки чаще всего речь идет о так называемом "пристеночном" ущемлении.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
боль в области грыжи, боль в эпигастрии, боль в животе, сильная боль, схваткообразная постоянная боль, тошнота, икота, упорная рвота, задержка стула и газов, вздутие живота, невправимость грыжи
Cимптомы, течение
Местные симптомы кишечной непроходимости:
- невправимость грыжи;
- появление или усиление боли или изменение ее характера в области грыжи;
- напряженность грыжевого мешка;
- изменение цвета кожи над ним и появление локального отека (редко).
Скорость появления симптомов зависит от степени и вида ущемления. Как правило, клиническая картина развивается в сроки от 2 до 8 часов. У пожилых пациентов клиника может быть сглажена, а у тучных - затруднено пальпаторное исследование грыжи.
Диагностика
3. КТ и МРТ - наиболее информативные методы как в плане подтверждения, так и в плане дифференциальной диагностики.
Лабораторная диагностика
2. Общий анализ мочи:
- повышение удельного веса, цвета;
- снижение темпа диуреза;
- возможно умеренное повышение уровня индикана (редко).
3. Биохимия:
- нарушения электролитного состава (гипохлоремия, гипокалиемия) и гипопротеинемия могут отчасти маскироваться гемоконцентрацией;
- возможна небольшая гиперазотемия (редко);
- повышение уровня С-реактивного белка;
- повышение уровня молочной кислоты (гиперлактатемия, лактатацидоз) свидетельствует об ишемии стенки кишечника, при этом снижение уровня лактата в динамике (в том числе и после оперативного лечения) не означает отсутствия ишемии стенки кишечника.
Дифференциальный диагноз
Осложнения
Лечение
При ущемлении грыж передней брюшной стенки показано экстренное хирургическое вмешательство. Перед началом операции допустима (по показаниям) предоперационная подготовка, заключающаяся в коррекции ОЦК , электролитов, метаболических нарушений, если таковые выявлены.
Оперативное вмешательство не должно откладываться на значительный срок для проведения предоперационной подготовки, за исключением редких случаев:
- острого нарушения мозгового кровообращения;
- острого инфаркта миокарда;
- острых значительных нарушений гемодинамики, дыхания, свертывающей системы крови.
Методически операция не отличается от таковой при прочих ущемленных грыжах, за исключением доступа. В ходе операции выделяется и вскрывается грыжевой мешок, производится рассечение грыжевого кольца, оценивается жизнеспособность ущемленных участков кишечника, с целью предотвращения распространения инфекции отграничивается операционное поле. Пластика производится либо местными тканями, либо ненатяжными методиками с использованием сетчатого трансплантата.
При использовании сетчатых протезов для пластики инцизионных вентральных грыж (ИВГ) развитие осложнений отмечается в 36-44% случаев от всех раневых осложнений (серомы, гематомы, нагноения).
В настоящий момент единое мнение о целесообразности антибиотикопрофилактики (АБП) при хирургическом лечении ИВГ и о путях ее проведения. Существуют следующие позиции:
1. Назначение АБП не оказывает влияния на частоту ИОХВ при аллопластике ИВГ.
При аллергии на лактамы альтернативным подходом является назначение комбинаций:
- клиндамицин+гентамицин или азтреонам или фторхинолоны;
- метронидазол+гентамицин или фторхинолоны (ципрофлоксацин или левофлоксацин).
АБП должна проводиться в срок за 60 минут до начала операции, за исключением фторхинолонов, которые требуют более длительного времени для парентерального введения (начало введения за 2-3 часа до операции).
Прогноз
Прогноз при ущемлении грыжи передней брюшной стенки в основном благоприятный. Однако существует высокий риск рецидивов и послеоперационных осложнений, в частности кишечных свищей ("Кишечный свищ" - K63.2).
Госпитализация
Профилактика
1. Своевременное выявление и лечение грыж белой линии живота.
2. Отказ от курения.
3. Профилактика интра- и послеоперационных осложнений, приводящих к формированию инцизионных вентральных грыж.
Что такое межпозвоночная грыжа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцова Валерия Леонидовича, вертебролога со стажем в 32 года.
Над статьей доктора Кричевцова Валерия Леонидовича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Межпозвонковая грыжа (грыжа межпозвоночного диска) — это выпячивание ядра межпозвоночного диска в позвоночный канал в результате нарушения целостности фиброзного кольца.
Связь межпозвоночной грыжи и остеохондроза
Грыжа диска позвоночника — это одно из самых серьёзных проявлений остеохондроза. Как известно, человеческий позвоночник состоит из позвонков, разделенных специальными дисками. При остеохондрозе вначале происходит дегенерация пульпозного ядра, оно обезвоживается, разволокняется, тургор его постепенно уменьшается и исчезает. [1]
Причины появления грыжи межпозвоночного диска
Под влиянием главным образом резких физических нагрузок может произойти растяжение или разрыв фиброзного кольца диска с выпячиванием студенистого диска в стороны и образованием грыжи. В большинстве случаев выпяченный диск или остеофиты травмируют не только корешок, но и близлежащие ткани, которые тоже служат источником боли. [5]
Строение позвоночника и межпозвонковых дисков:
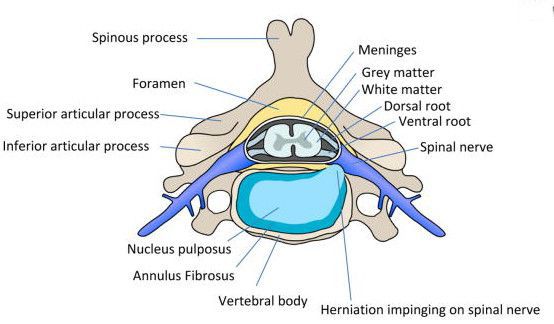
Межпозвоночный диск содержит три категории коллагенов, относительное количество которых изменяется с возрастом. Коллагеновая сеть диска состоит преимущественно из фибриллярного коллагена I и II типа, который составляет приблизительно 80% от общего коллагена диска. Поврежденный фибриллярный коллаген ослабляет механическую прочность ткани диска и приводит к образованию неферментативных поперечных связей между основными аминокислотами коллагена и восстановительными сахарами. С возрастом образование коллагеновых волокон нарушается, и молекулярные изменения могут привести к снижению структурной целостности и биомеханической функции диска. [3]
Межпозвонковые грыжи диска встречаются в разном возрасте — от 20 до 50 лет и старше. Впервые были установлены в 20-х годах прошлого столетия перимиелографическим путем и на операциях. [2]
Грыжа межпозвоночного диска поясничного отдела является одним из наиболее распространенных клинических диагнозов, наблюдаемых в спинальной практике.
Факторы риска
- ручной труд;
- длительное вождение автомобиля;
- работу с наклонами или вращениями.
От 70 до 85% людей хотя бы раз в жизни сталкивались с болью в пояснице. Это существенно ограничивает работоспособность у лиц моложе 45 лет и имеет серьезные социально-экономические последствия. Этиология этого болевого синдрома до конца неясна, но в 40% случаев он связан с дегенерацией межпозвонкового диска. [4]
Беременность и грыжа
Межпозвонковая грыжа образуется в течение нескольких лет и не связана с беременностью. Однако при беременности заболевание может обостриться и проявиться болью в спине.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы межпозвоночной грыжи
Чаще всего заболевание возникает в поясничном отделе позвоночника, гораздо реже — в шейном и грудном.
Первым и самым главным симптомом, который свидетельствует о такой патологии, становится сильная боль.
Широко признанным источником боли в спине является дегенерация межпозвоночного диска, мягких тканей между позвонками, которые поглощают и распределяют нагрузки и придают гибкость позвоночнику. По мере того, как происходит дегенерация, наблюдается повышение уровня воспалительных цитокинов, деградация коллагена, изменения фенотипа клеток диска. Потеря молекул гидрофильной матрицы приводит к структурным изменениям и спинальной нестабильности и является основной причиной грыжи, ишиаса и, возможно, стеноза. [6]
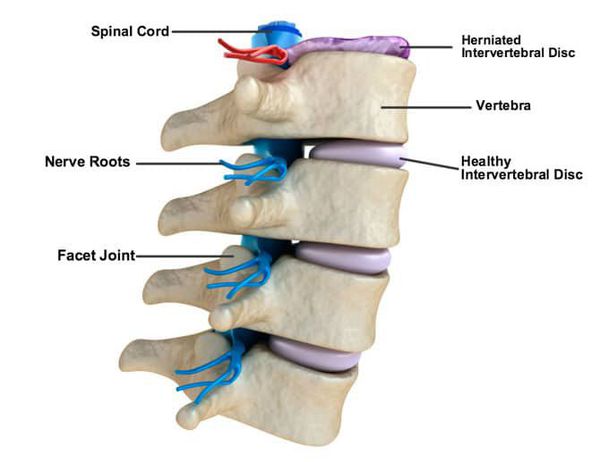
Характер болей различный: от тупых, ноющих до острых, режущих, рвущих, иногда стреляющих болей, принимающих непереносимый характер и лишающих больного всяких движений. Боли носят постоянный характер, усиливаются при определенных движениях больного, ходьбе, кашле, чихании, дефекации. Могут сменяться парестезиями тактильного, реже — температурного характера.
Боль можно спровоцировать натяжением (симптом Ласега). Вследствие болей создается вынужденное положение больного в постели, в сидячем положении, нарушается походка. Нередко наблюдается рефлекторное искривление позвоночника в виде сколиоза, выпуклостью обращенное в больную сторону. Нередко можно обнаружить болезненность мышц поясницы, ягодицы и голени, а также гиперестезию кожи (резкая болезненность на щипок или укол). Слабость в дистальном отделе ноги, легкая атрофия, гипотония, дряблость мышц. Имеется изменение рефлексов, чаще ахилловых, реже — коленных. [2]
Симптомы в зависимости от расположения грыжи
Локализация боли зависит от диска, поражённого грыжей:
- симптомы грыжи в шейном отделе — боль в шее, которая распространяется вниз по руке, иногда до кисти;
- симптомы грыжи в грудном отделе — боль в грудной клетке, которая может усиливаться при кашле или чихании;
- симптомы грыжи в поясничном отделе — боль вдоль седалищного нерва, по задней поверхности ноги;
- симптомы грыжи копчика — менее выраженные, у женщин может проявиться болезненными ощущениями при беременности, родах и после них.
Патогенез межпозвоночной грыжи
Межпозвоночный диск в норме
Межпозвонковые диски представляют собой хрящевые суставы, функция которых состоит в основном в обеспечении поддержки и гибкости позвоночника. Между позвонками располагаются диски, которые состоят из фиброзной ткани. Диски связаны с соседними позвонками верхними и нижними хрящевыми торцевыми пластинами (CEP). Фиброзная ткань диска предназначена для поддержания периферического напряжения при изгибе или скручивании.
Нормальный межпозвоночный диск представляет собой слабо иннервированный орган, снабженный только сенсорными (преимущественно ноцицептивными) и постганглионарными симпатическими (вазомоторными эфферентами) нервными волокнами.
Дегенерация межпозвоночного диска
Интересно, что при дегенерации межпозвоночный диск становится плотно иннервируемым даже там, где в нормальных условиях нет иннервации. Механизмы, ответственные за рост нервов и гипериннервацию патологических межпозвоночных дисков, до сих пор неизвестны. Среди молекул, которые предположительно участвуют в этом процессе, называются некоторые члены семейства нейротрофинов, которые, как известно, обладают как нейротрофическими, так и нейротропными свойствами и регулируют плотность и распределение нервных волокон в периферических тканях. Нейротропины и их рецепторы имеются в здоровых межпозвоночных дисках, но в патологических наблюдаются гораздо более высокие уровни, что свидетельствует о корреляции между уровнями экспрессии нейротропинов и плотностью иннервации в межпозвоночном диске. Кроме того, нейротропины также играют роль в воспалительных реакциях и передаче боли, увеличивая экспрессию связанных с болью пептидов и модулируя синапсы ноцицептивных нейронов в спинном мозге. [7]
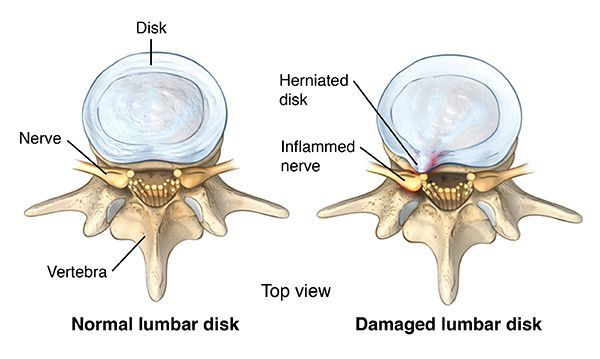
Аномальная механическая нагрузка представляет собой еще один важный потенциальный стресс, который может способствовать повреждению ткани диска. Когортные исследования указывают на связь между длительной физической нагрузкой и потерей подвижности позвоночника и высотой диска и другими возрастными факторами.
Низкое обеспечение питательными веществами и низкий уровень pH также являются факторами, снижающими устойчивость диска к дополнительным питательным и экологическим нагрузкам. Гибель клеток диска начинается, если концентрация глюкозы падает ниже критических порогов (
Важно отметить, что старение диска является системным процессом, который не возникает в изоляции и, вероятно, зависит от процессов старения соседних спинальных структур. [3]
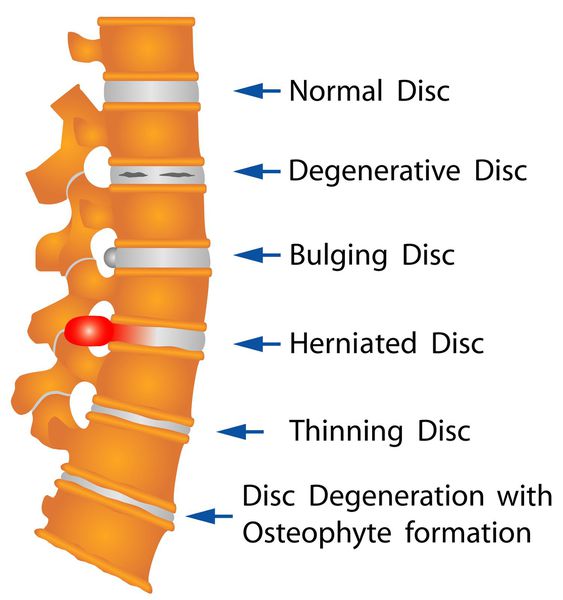
Классификация и стадии развития межпозвоночной грыжи
В литературе наиболее принята классификация стадий по L. Armstrong (1952).
- I стадия. Начальные дистрофические изменения в студенистом ядре и задней части фиброзного кольца, которое набухает, выпячивается по направлению к позвоночному каналу, раздражая рецепторы задней продольной связки и твердой мозговой оболочки. Появляются боли в спине.
- II стадия. Смещенное пульпозное ядро располагается в выпятившейся части фиброзного кольца, через дефект которого она выпадает, — грыжа диска. В этой стадии Э. И. Раудам (1965), Р. И. Паймре (1966, 1973) различали подстадию А с подсвязочным расположением грыжи через прорванную заднюю продольную связку, а в редких случаях — и подстадию В, когда диск перфорирует твердую мозговую оболочку, попадая в надпаутинное пространство. Для второй стадии клинически характерно появление корешковых симптомов и, нередко, грубых антальгических компонентов вертебрального синдрома.
- III стадия. Дегенерация пролабированного диска, возможная как подсвязочно, так и в эпидуральном пространстве за пределами перфорированной задней продольной связки. Начинается рассасывание или обызвествление частей диска, его фиброз. В области разрыва задней продольной связки могут образоваться костные разрастания — остеофиты. Выпадение секвестров часто вызывает рубцово-спаечный асептический эпидурит. Непосредственное давление на корешок уменьшается, и течение болезни приобретает хронический характер. Будучи «идеальным показанием» для оперативного вмешательства, секвестр лучше всего выявляется компьютерной или МР-томографией. [8]
В зависимости от размера выделяют:
По локализации:
- боковые;
- переднебоковые;
- заднебоковые;
- медиальные;
- комбинированные.
Осложнения межпозвоночной грыжи
У больных с грыжей диска позвоночника могут встречаться осложнения:
- болевые
- мышечно-тонические
- компрессионно-сосудистые
2. Синдром позвоночной артерии.
3. Компрессионная миелопатия. [8]
Диагностика межпозвоночной грыжи
Когда следует обратиться к врачу
Посетить доктора следует при появлении боли в шее или спине. Специальная подготовка для посещения врача не требуется.
Межпозвоночная грыжа диагностируется на основании жалоб пациента, результатов анализов и дополнительных обследований.
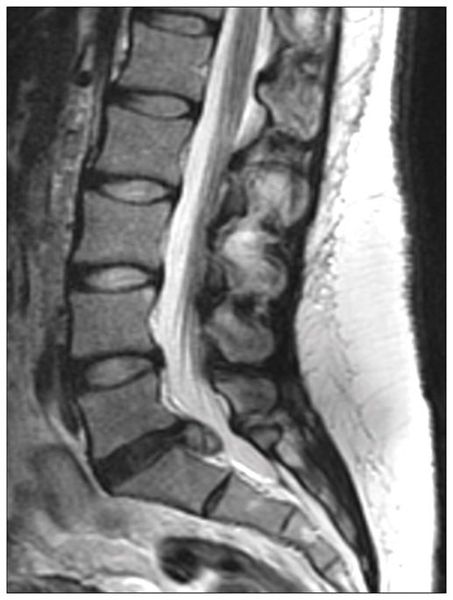
С появлением КТ и МРТ диагностика межпозвонковой грыжи диска значительно упростилась, так как данный вид обследований видит как костную ткань, так и мягкие ткани. Врач рентгенолог по снимкам описывает конфликт тканей (кости, диск, нервы, связки, мышцы и др.), который обязателен при выпячивании грыжи. В настоящее время рентгенография используется только при травме.
Лечение межпозвоночной грыжи
Лечение больному назначают исходя из причинной и симптоматической терапии. Симптоматическая терапия направлена на ослабление и снятие боли. Для этого применяют средства, в задачу которых входит изменение нарушенных функций нервов, и средства, направленные на ликвидацию воспалительных очагов. [2]
Медикаментозное лечение
При сильных болях назначают: [9]
- промедол;
- глюкокортикоиды (дипроспан, дексаметазон);
- НСПС (Диклофенак, Вольтарен, Ксефокам и др.);
- хондропротекторы (Гиалуроновая кислота, Хондроитина сульфат, Глюкозамина сульфат);
- витамины группы В (В1, В6, В12);
- витамин С;
- сосудистые препараты (Актовегин, Трентал, Лизина аэсцинат и др.);
- миорелаксанты (Мидокалм, Сирдалуд, Баклосан и др.);
- антидепрессанты (Амитриптилин и др.).
Мануальная терапия, ЛФК и массаж
ЛФК и массаж способны уменьшить боль, но не устраняют грыжу. Эффективность мануальной терапии для лечения грыжи не имеет достаточных доказательств. С 2021 года в России методика выведена из номенклатуры врачебных и провизорских специальностей, сертификаты на этот вид деятельности больше не выдаются.
Методы физиотерапии:
- УВЧ;
- электросветовые ванны;
- электрофорез с новокаином;
- облучение ультрафиолетовыми лучами;
- ультразвук;
- диадинамические токи;
- соляные и хвойные ванны;
- родоновые ванны;
- грязелечение.
Вытяжение позвоночника
При поражении межпозвоночных дисков со сдавлением корешков показано вытяжение. В современных клиниках вытяжение проводят на специальных тракционных столах с подключенным электрическим приводом.
В остром периоде — покой, больного укладывают на твердый матрац или деревянный щит. [9] Назначают обезболивающие препараты.
Хирургическое лечение
Оперативное вмешательство при межпозвонковых грыжах следует производить после того, как испробовано консервативное лечение. Показанием к операции служит длительное течение болезни, частые рецидивы, отсутствие эффекта от консервативного лечения, появление каудальных и спинальных симптомов хотя бы в легкой степени. [2]
Было показано, что дискэктомия является эффективным методом лечения острой дисковой грыжи в отношении неврологических симптомов, но не устраняет последствий измененных биомеханических свойств сегмента. В этой ситуации хирург сталкивается с дилеммой, как следует проводить обширную дискэктомию: если резецировать только экструдирующий материал, есть риск рецидивной грыжи диска; однако если вся или большая часть ткани диска подвергается резекции, также существует значительная вероятность того, что потеря биомеханической функции приведет к нестабильности или коллапсу сегмента. Из-за медленно прогрессирующей дегенерации диска, которая связана со старением клеток, повышенной катаболической активностью и уменьшением синтеза матриц, клеточная терапия является привлекательным подходом к регенерации межпозвонкового диска. [10]
Восстановление после удаления межпозвоночной грыжи
После операции нельзя поднимать тяжести и следует равномерно распределять нагрузку на позвоночник. Пациентов часто направляют на послеоперационную реабилитацию, которая может включать упражнения и методы физиотерапии. Однако данных об её эффективности недостаточно, а результаты в опубликованной литературе противоречивы [11] [12] .
Мифы и опасные заблуждения о лечении грыжи
Основной миф — это польза мануальной терапии, особенно трастов и прохрустываний. Эти методы, как и домашние средства лечения, например различные компрессы, против грыжи не эффективны.
Прогноз. Профилактика
Межпозвоночная грыжа — это заболевание, при котором больной на длительное время может потерять работоспособность, а нередко — становится инвалидом.
Массаж, мануальная терапия, иглорефлексотерапия, фитопрепараты, ЛФК, выполняемые регулярно, не позволят развиться или существенно ограничат развитие межпозвоночной грыжи.
Грыжа живота – это миграция внутренних органов, окруженных наружным (париетальным) листком брюшины, под кожу или в различные отделы брюшной полости через дефекты мышечно-апоневротического слоя. Грыжи живота формируются в слабых точках брюшной стенки. Неосложненная патология проявляется безболезненным выпячиванием под кожей, которое свободно вправляется. Осложненная грыжа становится болезненной, перестает вправляться. Диагноз ставится на основании клинического осмотра, проведения УЗИ органов брюшной полости, герниографии. Лечение исключительно хирургическое; ношение бандажа показано лишь при наличии противопоказаний к операции.
МКБ-10

Общие сведения
Грыжа живота – выпячивание органов брюшной полости вместе с наружным листком серозной оболочки сквозь переднюю стенку живота; иногда - перемещение органов и петель кишечника в отверстия брыжейки или диафрагмы в пределах брюшной полости. Различными грыжами страдают каждые 5 человек на 10 тыс. населения; из них не менее 80% - мужчины, остальные 20% - женщины и дети. Около 30% всех оперативных вмешательств в детской хирургии проводится по поводу данной патологии. У взрослых чаще диагностируются паховая и бедренная грыжи, у детей – пупочная. Наиболее распространены грыжи в дошкольном возрасте и после 45 лет.
По частоте все вентральные грыжи распределяются следующим образом: паховые грыжи встречаются в 8 случаях из 10, послеоперационные и пупочные грыжи диагностируются в равном соотношении – по 8%, бедренные - в 3% случаев, а диафрагмальные - менее чем у 1% пациентов. На сегодняшний день в абдоминальной хирургии разрабатываются новые методики операции (безнатяжные), которые обеспечивают низкую частоту рецидивов.
Причины грыж
Грыжи брюшной стенки не возникают спонтанно, для их появления требуется сочетание ряда патологических факторов и время. Все причины грыж живота подразделяются на предрасполагающие к формированию выпячивания и свершающие. Предрасполагающие факторы включают:
- врожденную слабость сухожилий и мышц
- приобретенные изменения (в результате операций, травм, истощения), вследствие которых образуются слабые точки корсета туловища (в области бедренного и пахового каналов, пупочного кольца, белой линии живота и др.).
Свершающие причинные факторы стимулируют возрастание внутрибрюшного давления и образование грыжи в такой слабой точке. К ним относят:
- тяжелый физический труд
- опухоли органов брюшной полости
- надсадный кашель при хронической легочной патологии
- метеоризм
- нарушения мочеиспускания
- запоры
- беременность и др.
Следует заметить, что перечисленные механизмы развития заболевания должны действовать продолжительное время.
Классификация
По местоположению все грыжи живота делятся на наружные (выходят за границы брюшной стенки под кожу) и внутренние (органы перемещаются в увеличенные отверстия брыжейки кишечника или диафрагмы в пределах брюшной полости). По объему грыжа может быть полной или неполной.
- Полная грыжа характеризуется тем, что грыжевой мешок совместно с содержимым находится за границами стенки живота.
- При неполной грыже грыжевой мешок покидает брюшную полость, но не границы стенки живота (например, при косой паховой грыже содержимое может располагаться в паховом канале).
Грыжи живота могут быть вправляемыми или невправляемыми. Изначально все сформировавшиеся грыжевые выпячивания являются вправляемыми – при прикладывании незначительного усилия все содержимое грыжевого мешка достаточно легко перемещается в брюшную полость. При отсутствии должного наблюдения и лечения объем грыжи значительно увеличивается, она перестает вправляться, т. е. становится невправляемой.
Со временем повышается риск тяжелейшего осложнения грыжи – ее ущемления. Об ущемленной грыже говорят тогда, когда органы (содержимое) сдавливаются в грыжевых воротах, происходит их некроз. Существуют различные виды ущемления:
- обтурационное (каловое) возникает при перегибе кишки и прекращении пассажа каловых масс по кишечнику;
- странгуляционное (эластичное) – при передавливании сосудов брыжейки с дальнейшим некрозом кишки;
- краевое (грыжа Рихтера) – при ущемлении не всей петли, а лишь небольшого участка стенки кишечника с некрозом и перфорацией в этом месте.
В отдельную группу выделяют особые виды грыж живота: врожденную (обусловлена аномалиями развития), скользящую (содержит в себе органы, не прикрытые брюшиной – слепая кишка (цекум), мочевой пузырь), грыжу Литтре (содержит в грыжевом мешке дивертикул тощей кишки).
Симптомы грыжи живота
Паховая грыжа
Прямая паховая грыжа – приобретенная патология, при которой формируется слабость наружного пахового кольца, и кишечник вместе с париетальной брюшиной следует из брюшной полости непосредственно через наружное паховое кольцо, он не проходит рядом с семенным канатиком. Часто развивается с двух сторон. Прямая паховая грыжа ущемляется намного реже, чем косая, но чаще рецидивирует после операции. Паховые грыжи составляют 90% всех грыж живота. Достаточно редко встречается комбинированная паховая грыжа – при ней возникает несколько грыжевых выпячиваний, не связанных между собой, на уровне внутреннего и наружного кольца, самого пахового канала.
Бедренная грыжа
При бедренной грыже петли кишечника выходят из брюшной полости сквозь бедренный канал на переднюю поверхность бедра. В подавляющем большинстве случаев данным видом грыжи страдают женщины 30-60 лет. Бедренная грыжа составляет 5-7% всех вентральных грыж. Размеры такой грыжи обычно небольшие, но из-за тесноты грыжевых ворот она склонна к ущемлению.
При всех вышеописанных видах грыж пациенты замечают округлое эластичное образование в паховой области, уменьшающееся в положении на спине и увеличивающееся в положении стоя. При нагрузке, натуживании появляется болезненность в области поражения. При косой паховой грыже кишечные петли могут определяться в мошонке, тогда при вправлении ощущается урчание кишки, при аускультации над мошонкой слышна перистальтика, при перкуссии определяется тимпанит.
Пупочная грыжа
Пупочная грыжа – перемещение грыжевого мешка наружу через пупочное кольцо. В 95% случаев диагностируется в раннем возрасте; взрослые женщины страдают этим заболеванием в два раза чаще, чем мужчины. У детей до 3-х лет возможно самопроизвольное укрепление пупочного кольца с излечением грыжи. У взрослых самые частые причины формирования пупочной грыжи живота – беременность, ожирение, асцит.
Грыжа белой линии живота
Грыжа белой линии живота образуется при расхождении прямых мышц в районе апоневроза по срединной линии и выходе через данное отверстие петель кишечника, желудка, левой доли печени, сальника. Грыжевое выпячивание может образовываться в надпупочной, околопупочной либо подпупочной области. Часто грыжи белой линии бывают множественными.
Наиболее редкая грыжа передней брюшной стенки располагается в области полулунной линии (она проходит практически параллельно срединной линии, с двух сторон от нее, в месте перехода поперечной мышцы живота в фасцию).
Послеоперационные грыжи
Формируются при осложненном течении послеоперационного периода (инфицировании раны, образовании гематом, асците, развитии кишечной непроходимости, у пациентов с ожирением). Особенность такой грыжи – грыжевой мешок и грыжевые ворота расположены в области послеоперационного рубца. Хирургическое лечение послеоперационной грыжи проводится только после устранения действия свершающего фактора.
Диагностика
Консультация хирурга необходима для проведения дифференциальной диагностики грыжи живота с другой патологией. Для установления точного диагноза обычно бывает достаточно простого осмотра, однако с целью определения тактики хирургического лечения требуется ряд дополнительных обследований, которые позволят выявить, какие органы являются содержимым грыжевого мешка, а также оценить их состояние. Для этого может назначаться:

КТ ОБП/ЗП. Дефект передней брюшной стенки с пролабированием петли кишки (красная стрелка) в подкожную клетчатку.
Лечение грыж живота
Многочисленные исследования в области абдоминальной хирургии показали, что консервативное лечение грыж абсолютно неэффективно. В случае обнаружения у пациента неосложненной грыжи живота ему показано плановое грыжесечение, при ущемлении грыжи требуется экстренная операция. Во всем мире ежегодно выполняется более 20 млн. оперативных вмешательств по поводу грыжи живота, из них около 300 тыс. – в России. В развитых странах на 9 плановых вмешательств приходится 1 операция по поводу ущемленной грыжи, в отечественных клиниках показатели немного хуже – на 5 плановых грыжесечений 1 ургентное. Современные методы диагностики и хирургического лечения грыжи живота направлены на раннее выявление данной патологии и предупреждение осложнений.
Консервативное лечение (ношение бандажа) показано лишь в тех случаях, когда проведение операции невозможно: у пожилых и истощенных пациентов, беременных, при наличии онкопатологии. Длительное ношение бандажа способствует расслаблению мышечного корсета и провоцирует увеличение размеров грыжи, поэтому обычно не рекомендуется.
Плановое грыжесечение
В прежние годы преобладали классические методы грыжесечений, заключающиеся в ушивании грыжевых ворот, закрытии их собственными тканями. В настоящее время все больше хирургов пользуется безнатяжными методиками герниопластики, при которых используются специальные синтетические сетки. Такие операции более эффективны, после их применения рецидивов грыжи живота практически не бывает.
При обнаружении у пациента грыжи пищеводного отверстия диафрагмы используются различные операции (эндоскопическая фундопликация, гастрокардиопексия, операция Белси), позволяющие уменьшить грыжевые ворота и предотвратить перемещение органов брюшной полости в плевральную.
Операции по устранению наружных грыж живота могут проводиться под местной анестезией, в т. ч. с использованием эндоскопических методик. При любом виде грыжесечения в первую очередь вскрывается грыжевой мешок, внутренние органы (содержимое грыжи) осматриваются. Если петли кишечника и другие органы, попавшие в грыжевой мешок, жизнеспособны - они вправляются в брюшную полость, производится пластика грыжевых ворот. Для каждого вида грыжи разработана своя методика операции, а объем оперативного вмешательства в каждом случае разрабатывается индивидуально.
Экстренное грыжесечение
Если производится экстренная герниопластика ущемленной грыжи, при осмотре петель кишечника может быть выявлен некроз, перфорация с начинающимся перитонитом. В этом случае хирурги переходят на расширенную лапаротомию, во время которой осуществляется ревизия органов брюшной полости, удаляется некротизированные части кишечника и сальника. После любой операции по поводу грыжесечения показано ношение бандажа, дозированные физические нагрузки только по разрешению лечащего врача, соблюдение специальной диеты.
Прогноз и профилактика
Прогноз при неосложненной грыже живота условно-благоприятный: при своевременном хирургическом лечении трудоспособность восстанавливается полностью. Рецидивы после грыжесечения наблюдаются лишь в 3-5% случаев. При ущемлении прогноз зависит от состояния органов в грыжевом мешке, своевременности проведения операции. Если пациент с ущемленной грыжей живота длительно не обращается за медицинской помощью, наступают необратимые изменения во внутренних органах, и жизнь больного не всегда удается спасти.
Профилактика образования грыж живота – умеренные физические нагрузки, позволяющие укрепить мышечный корсет и предотвратить ослабление передней брюшной стенки. Следует избегать свершающих факторов: для этого необходимо правильно питаться (включать в рацион достаточное количество клетчатки, воды), следить за регулярным опорожнением кишечника.
Межпозвоночная грыжа шейного отдела — дегенерация и пролабирование за границы межпозвонкового пространства шейного межпозвоночного диска. Клинически манифестирует болью в надплечье и руке, иррадиирующей в пальцы, слабостью и гипестезией руки, синдромом позвоночной артерии. Диагностируется преимущественно по результатам МРТ шейного отдела позвоночника. Консервативная терапия состоит из противовоспалительных и миорелаксирующих препаратов, кортикостероидных блокад, кинезиотерапии, физиотерапии, массажа, лечебных тракций. Хирургическое лечение обычно сводится к удалению пораженного диска и стабилизации позвоночника.


Общие сведения
Межпозвоночная грыжа шейного отдела встречается достаточно часто. По распространенности занимает второе место после межпозвоночной грыжи поясничного отдела. Чаще всего грыжи формируются в дисках между пятым и шестым, между шестым и седьмым шейными позвонками. Более редко — между четвертым и пятым, крайне редко между седьмым шейным и первым грудным позвонками. Учитывая распространенность шейных грыж, относительно молодой возраст заболевших (в среднем 30-50 лет), риск тяжелых сосудистых осложнений, данная патология остается насущной проблемой клинической неврологии, вертебрологии и ортопедии.
Диски шейного отдела позвоночника имеют меньший диаметр, чем грудные и поясничные, поэтому и грыжи в этом отделе меньшего размера. Однако более узкий позвоночный канал и уменьшенное пространство для выхода корешков из спинного мозга обуславливают возникновение клинической симптоматики даже при небольшой протрузии диска. Особенностью шейного отдела является прохождение с двух сторон вдоль тел позвонков позвоночных артерий. В связи с этим межпозвоночная грыжа проявляется не только неврологическими, но и сосудистыми нарушениями.

Причины грыж шейного отдела
Формирование межпозвоночной грыжи связано с происходящими в диске дегенеративными процессами, вследствие которых он утрачивает эластичность. Хроническое травмирование при повышенной нагрузке на шейный отдел или острая травма позвоночника (ушиб позвоночника, подвывих шейного позвонка) приводят к образованию трещин фиброзного кольца диска, выходу части диска за пределы межпозвонкового пространства, а в дальнейшем — к пролабированию пульпозного ядра.
Дегенеративные изменения межпозвоночных дисков, как правило, связаны с остеохондрозом, но могут быть обусловлены шейным спондилезом, спондилоартрозом, туберкулезом позвоночника, неадекватной нагрузкой на шейный отдел при аномалиях развития позвоночника (синдроме Клиппеля-Фейля, клиновидном позвонке, ассимиляции атланта), нарушении осанки, шейно-грудном сколиозе, ожирении. Способствующими дегенерации дисков факторами выступают различные дисметаболические процессы в организме, возникающие при сахарном диабете, алкоголизме, курении, генетически детерминированных обменных заболеваниях.
Клинические симптомы межпозвоночной грыжи обусловлены сдавлением ею спинального корешка, вещества спинного мозга, позвоночной артерии. В первых двух случаях возникают неврологические симптомы (боль, двигательный дефицит и чувствительные расстройства), в третьем — синдром позвоночной артерии. Последний может стать причиной повторных транзиторных ишемических атак (ТИА), хронической ишемии головного мозга в вертебро-базилярном бассейне с формированием дисциркуляторной энцефалопатии.

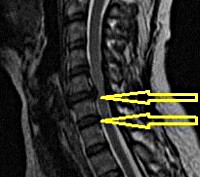
МРТ ШОП. Грыжевые выпячивания дисков в с. С5-С6, С6-С7 кзади, с выраженным сужением позвоночного канала и сдавлением спинного мозга
Симптомы грыжи шейного отдела
На начальных стадиях шейной грыжи основными ее проявлениями выступают болевой и позвоночный синдромы, связанные с раздражением спинального корешка на уровне образования грыжи. Первоначально болевой синдром может иметь периодический характер, провоцируется поворотами и наклонами головы. Затем боль трансформируется в постоянную, усиливается при движениях головой. Она локализуется в шее, плече и руке со стороны образовавшейся грыжи, сопровождается парестезиями и онемением руки. При движениях в шейном отделе возможны т. н. «прострелы» - острая боль, идущая от шеи к пальцам кисти.
Болевая импульсация обуславливает рефлекторное развитие мышечно-тонических изменений, составляющих позвоночный синдром. Возникающее повышение тонуса паравертебральных мышц шейного отдела и других мышц шеи приводит к ограничению подвижности и усугубляет течение болевого синдрома. Тоническое сокращение мышц на стороне поражения обуславливает возникновение рефлекторной кривошеи.
Со временем сдавление грыжей нервных волокон спинального корешка приводит к нарушению проведения по ним нервных импульсов — появляется корешковый синдром. Возникает слабость в руке, сопровождающаяся понижением тонуса мышц (вялый монопарез). Парестезии сменяются существенным снижением или полным выпадением болевой и других видов чувствительности в зоне иннервации сдавленного корешка.
Дальнейшее увеличение размеров шейной грыжи влечет за собой компрессию не только корешка, но и спинного мозга с развитием дискогенной миелопатии. Сдавление позвоночной артерии проявляется головокружениями, головной болью, вестибулярной атаксией, транзиторными расстройствами зрения (фотопсии, скотомы, снижение остроты зрения), шумом в ушах и легкой тугоухостью, вегетативными нарушениями, возникновением обмороков при резком повороте головой, дроп-атаками, ТИА.
Межпозвоночная грыжа шейного отдела в зависимости от уровня расположения может иметь вариабельную клиническую картину. При грыже диска С4-С5 преобладает боль в плече и слабость мышц надплечья. При грыже уровня С5-С6 слабость отмечается в бицепсе и разгибателях, характерно онемение и парестезии в большом пальце кисти. Грыжа С6-С7 сопровождается понижением мышечной силы в трицепсе и разгибателях пальцев, болью, идущей по задней поверхности руки до кончика среднего пальца. Грыжа С7-Т1 проявляется слабостью при сжимании кисти в кулак, боль и парестезии иррадиируют в мизинец.
Диагностика грыж
На начальных стадиях (протрузия диска) при наличии в клинике лишь болевого и позвоночного синдромов врачу сложно заподозрить формирование шейной грыжи. В таких случаях обычно проводят рентгенографию позвоночника, которая может выявить признаки остеохондроза, спондилоартроза и др. патологических изменений костных структур позвоночного столба. Визуализировать шейную грыжу можно при помощи МРТ или КТ позвоночника. Показанием для их выполнения выступает наличие мышечной слабости в руке или клиника синдрома позвоночной артерии. Ранее в таких случаях использовали контрастную миелографию. В настоящее время более безопасным и информативным методом диагностики является МРТ позвоночника. МРТ лучше чем КТ позволяет визуализировать мягкотканные структуры позвоночника, дает более полную информацию о размере грыжи и степени сужения спинального канала.

МРТ шейного отдела позвоночника. Межпозвонковая грыжа в сегменте С5-С6, отслаивающая заднюю продольную связку
Электрофизиологические исследования (ЭМГ, ЭНГ, ЭНМГ) дают возможность выявить невральный характер поражения и определить его уровень. Для оценки состояния позвоночной артерии проводится РЭГ с функциональными пробами, дуплексное сканирование или УЗДГ позвоночных артерий. Дифференциальный диагноз проводится с плечевым плекситом, плечелопаточным периартрозом, шейным плекситом, шейным миозитом, инфекционной миелопатией на шейном уровне.
Лечение грыжи шейного отдела
Консервативная терапия шейной грыжи и восстановление после ее хирургического лечения может проводиться совместными усилиями невролога, ортопеда, вертебролога, мануального терапевта, массажиста, кинезиотерапевта. В остром болевом периоде назначаются противовоспалительные средства (ибупрофен, кеторолак, нимесулид, мелоксикам и др.), локальное введение кортикостероидов (гидрокортизона, дипроспана), миорелаксанты (толперизона гидрохлорид). С первых дней применяются нейрометаболические фармпрепараты, в первую очередь витамины группы В. Купированию болевого синдрома и уменьшению воспаления способствует использование электрофореза, УВЧ, магнитотерапии и фонофореза.
С целью уменьшения давления на пораженный межпозвоночный диск возможно применение мягкой мануальной терапии или тракционной терапии. Тракция шейного отдела позвоночника осуществляется при помощи петли Глиссона в положении сидя. Снижению интенсивности мышечно-тонического синдрома способствует использование методик миофасциального массажа и рефлексотерапии. При синдроме позвоночной артерии дополнительно назначают сосудистые (пентоксифиллин, винпоцетин) и ноотропные (пирацетам, пиритинол) средства.
Вначале заболевания необходимо обеспечить покой шейного отдела позвоночника. С этой целью широко применяется ношение воротника Шанца. Однако оно чревато быстрым развитием атрофии мышц шеи, в то время как основным залогом выздоровления и профилактикой дальнейшего прогрессирования заболевания выступает создание мощного мышечного корсета, удерживающего анатомические структуры шейного отдела позвоночника в нормальном положении. Эта задача решается при помощи кинезиотерапии, в которую входит выполнение под наблюдением врача ЛФК или кинезиолога индивидуально подобранных упражнений ЛФК и занятия на специальных тренажерах.
Хирургическое лечение шейной грыжи должно проводится по строгим показаниям и с особой осторожностью. Поводом для операции может служить развитие значительного неврологического дефицита, не уменьшающегося на фоне консервативной терапии, выраженное сужение позвоночного канала, сдавление позвоночной артерии, приводящее к ишемии тканей мозга. Хирургическое лечение, как правило, подразумевает радикальное удаление грыжи (дискэктомию или микродискэктомию), дополненное фиксирующими позвоночник операциями (межпозвонковой фиксации кейджами, межтеловым спондилодезом и др.). Малоинвазивные вмешательства (пункционная лазерная вапоризация, эндоскопическая микродискэктомия, внутридисковая электротермальная терапия) могут применяться только при малых размерах грыжи, когда в большинстве случаев эффективны и консервативные способы лечения.
Межпозвоночная грыжа — одно из следствий остеохондроза, представляющее собой выпячивание межпозвонкового диска между телами позвонков. Манифестирует болями, тоническим мышечным напряжением и ограничением движений в пораженном участке позвоночника. Может приводить к сдавлению спинальных корешков, сосудов и спинного мозга. Визуализируется при помощи КТ, МРТ или контрастной миелографии. Лечение преимущественно консервативное (медикаментозное, ЛФК, массаж, тракционная терапия). Операции по удалению дисков (дискэктомия, эндоскопическая дискэктомия) проводятся по строгим показаниям и могут повлечь за собой тяжелые осложнения.

Общие сведения
Всего в позвоночном столбе находится 24 межпозвонковых диска. Они имеют разный размер: наиболее маленький — у дисков шейного отдела, а наиболее большой — у поясничных дисков. Во всех отделах диски характеризуются однотипным строением: пульпозное ядро, окруженное фиброзным кольцом. Ядро на 90% состоит из воды, его консистенция напоминает гель. Фиброзное кольцо сформировано проходящими в различных направлениях волокнами. Вместе компоненты диска обуславливают его эластичность, упругость, устойчивость к скручиванию и сгибанию. Межпозвонковые диски обеспечивают подвижные соединения между телами позвонков и амортизацию позвоночника.
Межпозвонковый (межпозвоночный) диск в норме располагается строго между телами двух смежных позвонков. Когда он выходит за пределы этого пространства, говорят о межпозвоночной грыже. Наиболее часто грыжи формируются в поясничном отделе, ведь он несет основную нагрузку при движениях и подъеме тяжестей. На втором месте по частоте образования грыж находится шейный отдел, в котором осуществляются сложные движения большого объема (скручивание, сгибание). Возраст пациентов, у которых диагностирована межпозвоночная грыжа, обычно колеблется в пределах 30-50 лет. При прогрессировании межпозвоночная грыжа может стать причиной ряда серьезных следствий, ивалидизирующих больного. В связи с этим ее своевременное выявление и диагностика являются актуальными задачами практической вертебрологии и неврологии.

Причины межпозвоночной грыжи
Основным фактором развития грыж выступает остеохондроз позвоночника. В результате происходящих при остеохондрозе дегенеративно-дистрофических изменений межпозвонковый диск теряет воду и утрачивает свою эластичность. Высота диска уменьшается, он с трудом выдерживает оказываемое на него давление позвонков и легко травмируется при чрезмерных физических нагрузках. В такой ситуации под действием различных неблагоприятных факторов происходит смещение части диска за пределы пространства между позвонками. Начинает формироваться межпозвоночная грыжа.
Более ранее развитие остеохондроза наблюдается у лиц с аномалиями развития позвоночника (клиновидными позвонками, люмбализацией, слиянием позвонков, синдромом Клиппеля-Фейля и др.), дисметаболическими заболеваниями (сахарным диабетом, гипотиреозом), перенесенными ранее травмами позвоночника (переломом позвоночника, позвоночно-спинномозговой травмой). Причиной раннего остеохондроза могут являться аномалии развития, приводящие к неравномерной нагрузке на позвоночный столб (например, дисплазия тазобедренного сустава). Провоцирующими формирование грыжи факторами выступают подъем тяжести, ушиб позвоночника, вибрация, резкие движения, длительное пребывание в позе сидя (у автомобилистов, работающих за компьютером лиц и т. п.), ожирение, неправильная нагрузка на позвоночный столб вследствие кифоза, лордоза и других видов искривления позвоночника, при нарушении осанки и работе в неудобной позе.
Этапы формирования межпозвоночной грыжи
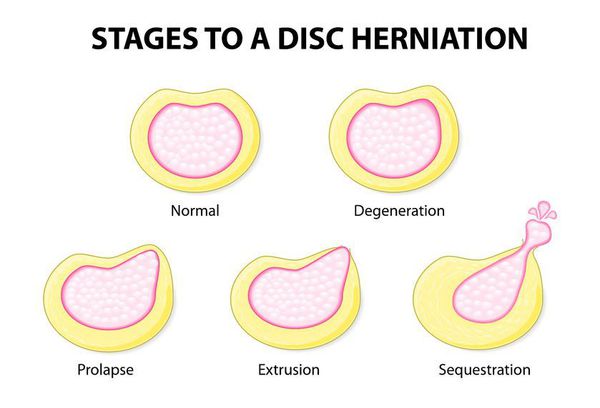
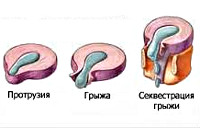
- На начальном этапе происходит незначительное смещение диска до 2-3 мм, именуемое пролапсом диска.
- Дальнейшее смещение (на 4 мм и более) обозначается термином протрузия диска. При этом пульпозное ядро смещается, но располагается в пределах фиброзного кольца. Клинически манифестируют симптомы раздражения расположенного рядом спинномозгового корешка.
- Дальнейшее прогрессирование межпозвоночной грыжи приводит к трещине или расслоению фиброзной капсулы диска и выпадению пульпозного ядра за ее пределы. Это состояние называется экструзия диска. На данном этапе межпозвоночная грыжа может передавливать спинальный корешок и кровоснабжающий его сосуд, обуславливая радикулопатию и радикуломиелоишемию — корешковый синдром с симптомами выпадения неврологических функций.
- Стадия, на которой выпавшее пульпозное ядро свисает как капля за пределами межпозвонковой щели, обозначается как секвестрация диска. Как правило, она приводит к разрыву фиброзной капсулы и полному истечению ядра. На стадии экструзии и секвестрации межпозвоночная грыжа достигает таких размеров, что может вызвать сдавление спинного мозга с развитием компрессионной миелопатии.
Симптомы межпозвоночной грыжи
В начале своего формирования грыжа межпозвонкового диска зачастую имеет латентное течение. Затем появляются боли в том отделе позвоночника, где локализуется грыжа. Первоначально боли носят тупой транзиторный характер, усиливаются при статической и динамической нагрузке, полностью проходят в положении лежа. Пациент старается щадить больную зону позвоночного столба, ограничивая движения в ней. Параллельно с болевым синдромом развивается мышечно-тоническое напряжение на соответствующем участке паравертебральной области.
По мере увеличения грыжевого выпячивания отмечается нарастание болевого и мышечно-тонического синдромов, ограничение движений. Боль принимает постоянный характер, может сохраняться в положении лежа. Мышечное напряжение более выражено со стороны расположения грыжи и может провоцировать перекос позвоночника, что создает дополнительную нагрузку на него и усугубляет клинические проявления. При дальнейшем прогрессировании грыжи межпозвонкового диска развиваются осложнения. В ряде случаев грыжа имеет субклиническое течение и манифестирует только при возникновении последних.
Межпозвоночная грыжа может иметь ряд клинических особенностей в зависимости от отдела позвоночника, в котором она локализуется:
- Межпозвоночная грыжа шейного отдела сопровождается болями в шее и рефлекторной мышечной кривошеей; может осложниться синдромом позвоночной артерии.
- Межпозвоночная грыжа грудного отдела зачастую имитирует клинику соматических заболеваний (стенокардии, язвенной болезни желудка, острого панкреатита); способна спровоцировать диспепсию, дискинезию кишечника, затруднение глотания, ферментную недостаточность поджелудочной железы.
- Межпозвоночная грыжа поясничного отдела проявляется симптомами люмбаго и люмбоишиалгии, затрудняет ходьбу и наклоны туловища.
Осложнения межпозвоночной грыжи
Корешковый синдром возникает при воздействии грыжи на расположенный рядом с ней спинномозговой нерв. Корешковый синдром может иметь этапное развитие: вначале наблюдаются симптомы раздражения корешка, а затем выпадение его функций. В первом случае характерен интенсивный болевой синдром, описываемый пациентами как «прострел» или «удар электрическим током», провоцируемый движениями в пораженном отделе позвоночника. В зоне иннервации корешка отмечаются парестезии. Выпадение функций корешка приводит к появлению в области его иннервации мышечной слабости и гипотонии, понижения чувствительности. Со временем развивается вялый парез с мышечными атрофиями, угасанием сухожильных рефлексов и трофическими расстройствами.
Дискогенная миелопатия формируется, когда образовавшаяся грыжа вызывает сужение позвоночного канала и сдавление спинномозгового вещества. В первую очередь страдает двигательная функция. На уровне поражения развивается периферический парез. Затем присоединяется выпадение чувствительности и сенситивная атаксия. При грыже поясничного отдела возможны тазовые расстройства. Как правило, вначале проявления миелопатии носят односторонний характер. Без проведения соответствующего лечения возникающие в спинном мозге изменения становятся необратимыми, и сформировавшийся неврологический дефицит не подлежит обратному развитию.
Синдром позвоночной артерии возникает, если грыжа шейного отдела сдавливает проходящую вдоль боковой поверхности тел позвонков позвоночную артерию. Проявляется головокружениями, вестибулярной атаксией, ушным шумом, транзиторными скотомами и фотопсиями, обмороками. Может служить причиной преходящих нарушений мозгового кровообращения (ТИА) в вертебро-базилярном бассейне.
Диагностика межпозвоночной грыжи
Начальные проявления грыжи межпозвонкового диска малоспецифичны и сходны с клиникой неосложненного грыжей остеохондроза позвоночника. Рентгенография позвоночника позволяет диагностировать остеохондроз, искривление позвоночника, аномалии его развития и др. патологию костных структур. Однако межпозвоночная грыжа на рентгенограммах не видна. Заподозрить грыжу в таких случаях можно по упорному характеру болевого синдрома и его прогрессированию. В ходе диагностики неврологу и вертебрологу необходимо дифференцировать грыжу межпозвонкового диска от миозита, плексита, грыжи Шморля, спондилоартроза, гематомы и опухоли позвоночника.
Обнаружить грыжу позволяют томографические методики исследования — МРТ и КТ позвоночника. Причем МРТ позвоночника более информативна, поскольку дает лучшую визуализацию мягкотканных структур. При помощи МРТ удается не только «увидеть» грыжу, установить ее локализацию и стадию процесса, но и определить степень сужения позвоночного канала. При отсутствии возможности проведения томографии, для подтверждения диагноза «межпозвоночная грыжа» может применяться контрастная миелография.

МРТ ШОП. Грыжевые выпячивания дисков в с. С5-С6, С6-С7 кзади, с выраженным сужением позвоночного канала и сдавлением спинного мозга.
Межпозвоночная грыжа шейного отдела, сопровождающаяся симптоматикой сдавления позвоночной артерии, является показанием к проведению сосудистых исследований: РЭГ, УЗДГ позвоночных артерий. Обследование, как правило, проводят с функциональными пробами (повороты и наклоны головы). Пациенты с грыжей в грудном отделе, в зависимости от клинической картины, могут нуждаться в консультации кардиолога, гастроэнтеролога, пульмонолога с проведением ЭКГ, обзорной рентгенографии ОГК, гастроскопии и т. д.
Лечение межпозвоночной грыжи
Консервативная терапия
Является наиболее предпочтительной лечебной тактикой при грыже межпозвонкового диска. Она носит комплексный характер. Медикаментозная составляющая включает препараты для купирования болевого синдрома (кетопрофен, ибупрофен, диклофенак, напроксен, мелоксикам и др.), миорелаксанты для снятия мышечно-тонического синдрома (толперизона гидрохлорид), необходимые для поддержания нервной ткани витаминые комплексы (В1, В6, В12), противоотечные средства. С целью купирования интенсивного болевого синдрома применяется локальное введение кортикостероидов и местных анестетиков в виде паравертебральных блокад. В начальных стадиях эффективны хондропротекторы (хондроитинсульфат, глюкозамин и пр.).
Межпозвоночная грыжа в остром периоде является показанием для назначения УВЧ, ультрафонофореза с гидрокортизоном, электрофореза. В период реконвалесценции для восстановления паретичных мышц применяется электромиостимуляция, рефлексотерапия, грязелечение. Хороший эффект оказывает тракционная терапия, при помощи которой происходит увеличение межпозвонкового расстояния и значительное уменьшение нагрузки на пораженный диск, что обеспечивает условия для остановки прогрессирования грыжевого выпячивания, а на начальных стадиях может способствовать некоторому восстановлению диска. Мануальная терапия способна заменить вытяжение позвоночника, но, к сожалению, на практике имеет большой процент осложнений, поэтому может быть проведена только опытным мануальным терапевтом.
Важнейшая роль в лечении межпозвоночной грыжи отводится лечебной физкультуре. Специально подобранными упражнениями может достигаться и вытяжение позвоночника, и укрепление его мышечного каркаса, и улучшение кровоснабжения пораженного диска. Регулярные упражнения позволяют настолько укрепить мышцы, удерживающие позвоночник, что рецидив грыжи или ее появление в других отделах позвоночного столба практически исключаются. Хорошо дополняет ЛФК курсовое проведение массажа, а также плавание.
Хирургическое лечение
Необходимо лишь тем пациентам, у которых комплексное применение консервативной терапии оказалось безрезультатным, а имеющиеся тяжелые осложнения (некупируемый более 1-1,5 мес. болевой синдром, дискогенная миелопатия, синдром позвоночной артерии с ТИА) имеют тенденцию к прогрессированию. Учитывая возможные послеоперационные осложнения (кровотечение, повреждение или инфицирование спинного мозга, травмирование спинального корешка, развитие спинального арахноидита и др.), не следует спешить с операцией. Опыт показал, что хирургическое вмешательство действительно необходимо примерно в 10-15% случаев грыжи межпозвонкового диска. 90% пациентов успешно лечатся консервативным способом.
Целью операции может быть декомпрессия позвоночного канала или удаление грыжи. В первом случае производится ламинэктомия, во втором — открытая или эндоскопическая дискэктомия, микродискэктомия. Если в ходе вмешательства осуществляется полное удаление диска (дискэктомия), то для стабилизации позвоночника выполняется установка B-Twin-импланта или фиксация позвоночника. Новыми способами хирургического лечения являются лазерная вапоризация, внутридисковая электротермальная терапия. В послеоперационном периоде важнейшим является постепенное наращивание двигательной нагрузки с анатомически правильным выполнением всех движений. В восстановительном периоде обязательно ЛФК.
Прогноз при межпозвоночной грыже
Примерно у половины пациентов при адекватной консервативной терапии уже через месяц межпозвоночная грыжа перестает о себе напоминать. В других случаях для этого необходим более длительный период, варьирующий от 2 до 6 мес., а для полного восстановления может потребоваться до 2 лет. В «идеальном» варианте выпавшее пульпозное ядро рассасывается за счет процессов резорбции, и межпозвоночная грыжа уменьшается в размере. Примерно в трети случаев этот процесс занимает около года, но может продолжаться до 5-7 лет. Неблагоприятный прогноз возникает в случаях длительно существующей миелопатии. В таких условиях неврологический дефицит сохраняется даже после оперативного удаления грыжи и приводит к инвалидизации пациентов.
Профилактика
Поскольку в большинстве случаев межпозвоночная грыжа - это следствие неправильных нагрузок на позвоночник, то ее основная профилактика состоит в обеспечении адекватного функционирования позвоночного столба. Полезны активные движения, плавание, регулярная гимнастика для укрепления мышц. Необходимо избегать неправильного положения позвоночника (сутулость, гиперлордоз и т. п.), поднятия чрезмерных тяжестей, длительного вынужденного положения, набора избыточного веса.
Читайте также:

